Какие симптомы если не прижился коленный сустав
Любая операция несет в себе риск неудачи. Пусть этот процент не велик, но тем, кому показано проведение хирургического вмешательства, должны знать о различных нюансах. Нужно помнить, что имплантат является искусственным элементом.
Почему происходит отторжение эндопротеза
Человеческий организм любой посторонний элемент трактует как угрозу. В результате ткани вокруг имплантанта насыщаются клетками, которые призваны вести борьбу с вредоносными организмами и инфекцией. Это может являться основной причиной отторжения.

Выделения из ТБС.
Несмотря на то, что вероятность такая есть, отторжение эндопротеза случается крайне редко, потому что:
- перед установкой искусственного элемента проверяется индивидуальная чувствительность к материалу;
- проводится дополнительная проверка на возможную аллергическую реакцию;
- конструкция современных протезов максимально адаптируется под индивидуальные характеристики пациента, а степень точности изготовления позволяет говорить об идентичности с суставом пациента.
Спровоцировать развитие нестабильности нового сустава может стать инфекционное заболевание, с которым столкнулся человек уже после операции.
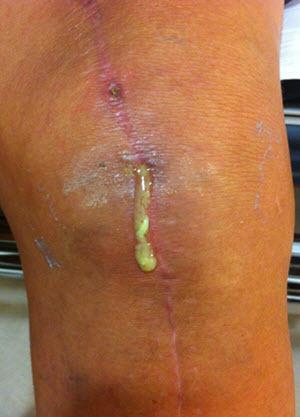
Отторжение коленного импланта.
Нужно понимать, что первоначальная проблема, которая привела к необходимости замены сустава, может снова дать о себе знать. Все чаще в практике встречаются онкологические заболевания, приводящие к разрушению сустава. После его замены заболевание может не остановиться или вернуться. Это провоцирует развитие неприятных ортопедических последствий.
Что может спровоцировать отторжение импланта
Перечень косвенных причин, способных привести к неприятному исходу операции, относится большое количество ситуаций. Наиболее распространенные случаи:
- попадание инфекции во время проведения операции;
- инфицирование послеоперационной гематомы в ложе эндопротеза;
- несоблюдение рекомендаций врача пациентом в результате чего происходить смещение импланта. К ним относятся невыполнение упражнений, слишком быстрая двигательная активность после операции и излишняя самостоятельность во время хождения. Впоследствии организм, чувствуя, что внутри ему что-то мешает, запускает защитные процессы и отторгает искусственный элемент;
- некачественная подборка эндопротеза. Иногда врачи соглашаются с настойчивыми пациентами, которые покупают эндопротезы самостоятельно. Желая сэкономить, они не думают про то, насколько им подходит конкретный материал или модель;
- неправильное выполнение упражнений на этапе реабилитации или получение новых травм. В основном это приводит к смещению импланта, а дальше уже развивается отторжение;
- ортопедические осложнения спустя 2–3 года после операции, связанные с расшатыванием ножек эндопротеза, поломкой или износом шарнира, перелом ножки.
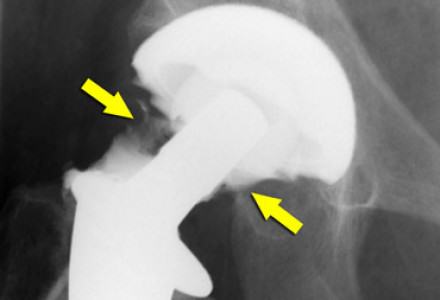
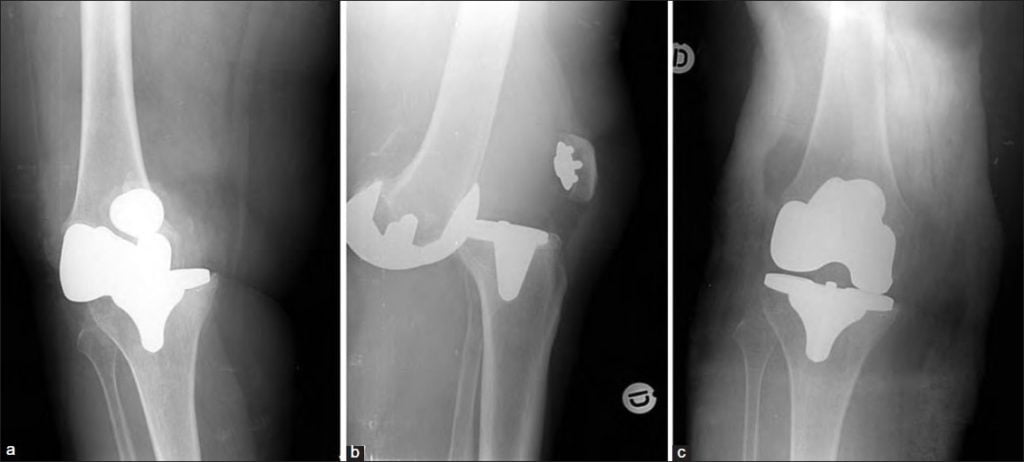
Инфекция на рентгене указана стрелками.
Нестабильность импланта может быть вызвана тем, что у пациента, для которого вследствие болезни была характерна определенная биохимическая среда, произошли изменения фона. В итоге срабатывают аутоиммунные реакции, способные вызвать отторжение после операции. Само хирургическое вмешательство уже может быть поводом для того, чтобы защитные силы организма вступили в борьбу с собственными тканями.
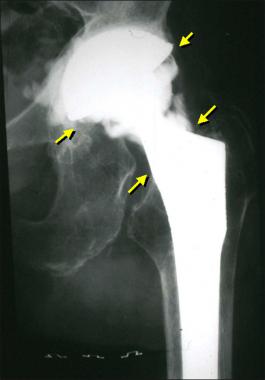
Если для пациента характерны проблемы со свертываемостью крови или у него есть сахарный диабет, это тоже может спровоцировать отмирание ткани в области проведения операции.
Как распознать начало отторжения
Отторжение эндопротеза тазобедренного сустава, симптомы которого должны быть известны любому больному, может проявиться после выписки. Именно поэтому нужно четко по графику приходить к врачу для обследований. Первое, что заметит врач, проводя периодическую рентгенографию сустава, станет небольшая зона просветления на снимке, размер которой не превышает 1,5 мм. Сам пациент может отметить такие симптомы:
- болевые ощущение в области таза, которые усиливаются при нагрузке на сустав, ходьбе, выполнении упражнений;
- появление хромоты;
- изменение типа походки;
- ощущение того, что онемела поясница или нога.
Аналогичные симптомы могут быть просто течением реабилитационного периода и являться нормой. Особенно у лиц, которые имеют высокий уровень чувствительности к боли. Именно поэтому определить начало проблемы может только опытный врач.
Сопровождаться может высокой температурой или повышением местной температуры. Пациент может быть в состоянии лихорадки. Врач может в качестве метода диагностики использовать большое количество средств. Например, популярным средством является ПЦР-диагностика, которая на микробиологическом уровне может дать сигнал о начале отторжения. Но она не носит характер 100%-й гарантии. Поэтому ортопед будет рассматривать комплекс средств диагностики. Новые технологии позволяют создавать компьютерную диагностику, которая очень рано может определить, что начинается хромота. Это станет основанием для более тщательных обследований.


Что делать
Отторжение неизбежно ведет к его удалению и проведению лечения в условиях стационара. Основные этапы лечения пациента сводятся к следующему:
- удаление эндопротеза;
- купирование имеющегося воспаления и гнойных процессов особенно в месте опила кости, некротизированной ткани;
- артродез, подразумевающий применение метода Илизарова;
- лекарственное лечение, которое подбирается с учетом индивидуального состояния и характеристик пациента;
- повторная установка нового протеза.
Если пациенту потребуется повторная операция, то он должен знать, что неудачное течение после развития осложнений наблюдается лишь в 4–5% случаев. Чаще всего они связаны с серьезными сопутствующими заболеваниями.
Как не допустить отторжение импланта
Чтобы избежать такого осложнения, можно еще на этапе подготовки к операции использовать профилактические меры. К ним относятся:
- тщательный подбор эндопротеза;
- тестирование индивидуальной переносимости материалов импланта;
- проверка состояния пациента, чтобы операция не проводилась в период обострения хронических заболеваний;
- обеспечение защиты прооперированного человека от инфекций и других заболеваний, чтобы не спровоцировать развитие нестабильности импланта;
- в случае повышенного риска тромбообразования заранее могут быть назначены препараты, разжижающие кровь. Во время и после операции проводят бинтование конечностей от стопы до бедра;
- снижение веса, что позволит уменьшить нагрузку на прооперированный сустав;
- консультации по выполнению реабилитационных упражнений и выполнение их под присмотром квалифицированного специалиста;
- контроль за состоянием упаковки импланта при его покупке. Нарушение целостности может стать сигналом о возможном инфицировании вовремя операции. Возможно проведение тщательной стерилизации перед установкой.
После проведения эндопротезирования в обязательном порядке следует своевременно проходить обследования и посещать врача, а также аккуратно развивать двигательную активность. Если появляются неприятные симптомы, лучше сразу же обратиться к лечащему врачу, чтобы снять напряжение и убедиться в том, что операция прошла успешно. В нашей практике не зарегистрировано случаев, когда у пациента происходило отторжение эндопротеза.
Основная причина назначения эндопротезирования коленного сустава – непрекращающиеся боли и невозможность самостоятельного передвижения. Решение об операции принимается врачом и пациентом, если консервативное лечение не помогло. Любое вмешательство, даже если оно проведено хирургом-ортопедом с богатым опытом – стресс для организма. Рана, даже правильно обработанная и зашитая, реагирует на агрессивное вторжение болью, отеками, инфекционными заболеваниями.
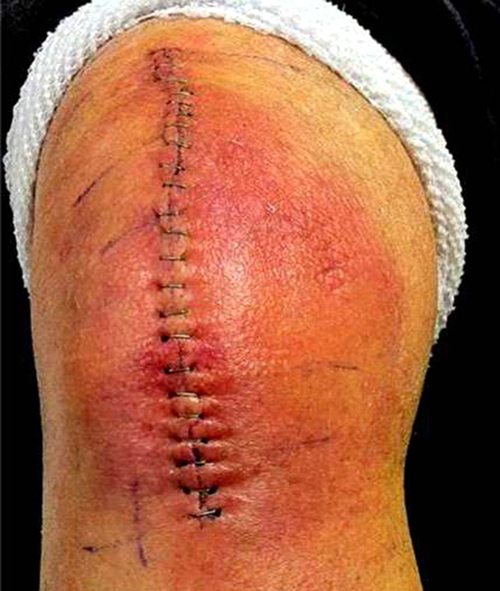
Рассчитывать на мгновенное чудо – неправильно. Боль в первое время после операции – нормальное явление, не нужно паниковать. Просто организм адаптируется к новым условиям. Чтобы купировать болезненные ощущения, вернуть природную кинематику, проводятся реабилитационные мероприятия, как в условиях стационара, так и после выписки.
Благодаря современным разработкам в хирургии, использованию миниинвазивных методик, повреждение здоровых тканей минимизировано, что уменьшает риски. Отеки, резкое повышение температуры, тугоподвижность и сильные боли после эндопротезирования коленного сустава проявляются только у 1,3-1,6% пациентов.
Виды и признаки послеоперационных осложнений
Важно знать! Врачи в шоке: "Эффективное и доступное средство от боли в суставах существует. " Читать далее.
Проблема
Симптом
Ограничение сгибания/разгибания, вплоть до полной неподвижности
Сильная боль, невозможность передвигаться без подручных средств, отечность
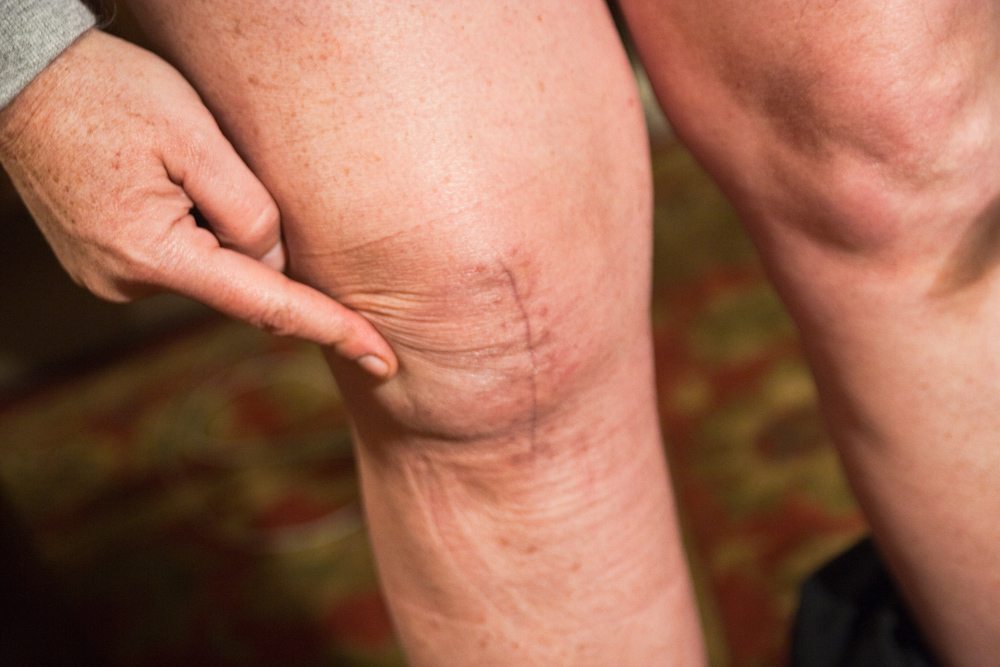
Самое худшее, что вы можете предпринять — терпеть или заняться самолечением. Дискомфорт и отсутствие положительной динамики – повод срочно обратиться к врачу. Использование народных способов лечения и прием таблеток, мазей снижают болевую симптоматику, но не избавляют от проблемы.
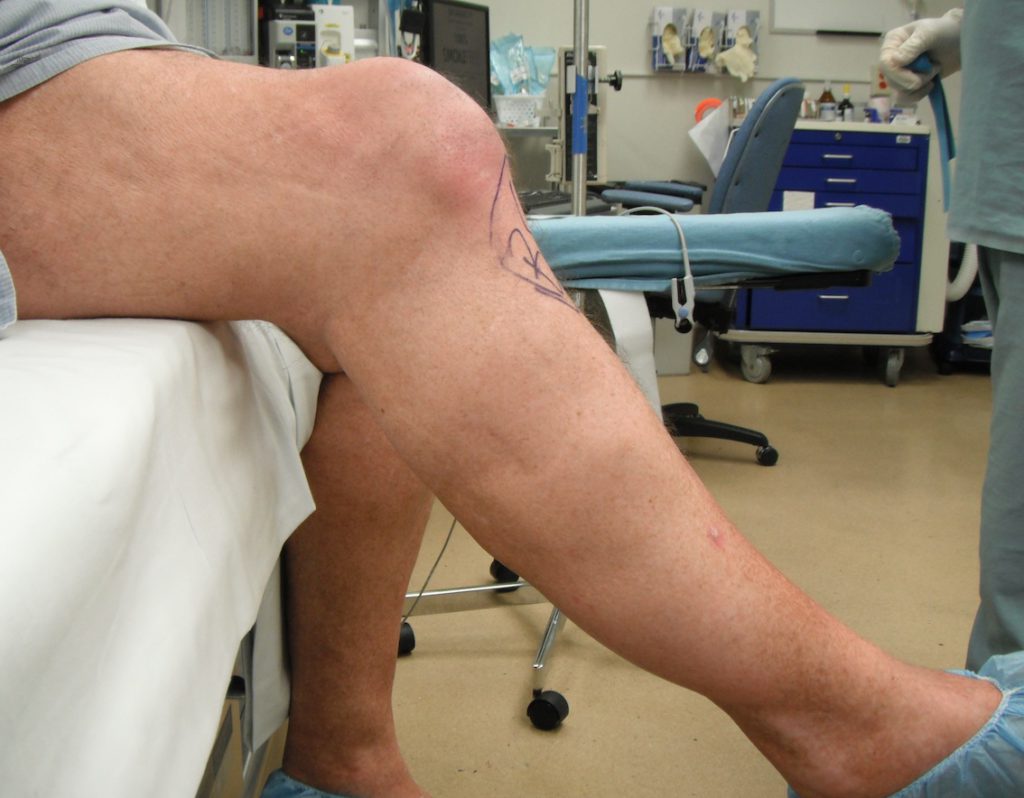
Возникает редко (0,1%), поскольку для имплантации используются индивидуальные протезы с учетом возрастных, анатомических и половых особенностей, но прецеденты есть. Отечность в районе операционного поля, нарушение опорной функции, суставные боли – признаки развития болезни. Игнорирование симптомов приводит к укорочению ноги, хромоте.
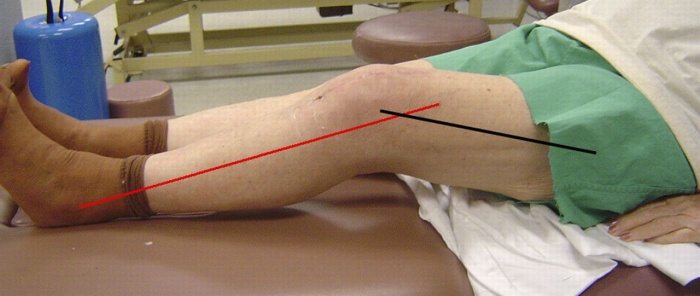
Контрактура может быть временной и стойкой. Возможно снижение кинематики или полное обездвижение. Человек сознательно стремится уменьшить дискомфорт, поэтому в послеоперационный период старается двигать ногой так, чтобы не было больно. Для реабилитации нужны регулярные нагрузки. Если их нет, естественный кровоток и заживление замедляются, патология приводит к рубцеванию и стойкой форме.
Назначение схемы лечения – обязанность специалиста. Принудительное сгибание/разгибание или отсутствие движения только расширят область поражения.
- лечебная физкультура, укрепляющие упражнения и массаж;
- электрофорез, физиотерапия;
- фиксация сустава при помощи гипсового бандажа;
- отсутствие перенапряжения, нагревания, переохлаждения;
- контроль за состоянием организма: правильное питание, отсутствие вредных привычек.

Если у вас диагностировали контрактуру, нельзя скрещивать ноги и начинать ходить без помощи специалиста. При таком отклонении лучше соблюдать диету – избыточный вес ведет к прогрессированию болезни.
Выявляется у 0,3% пациентов. Особенности: болит колено, отекает нога, не прекращаются боли даже после курса медикаментов и физиотерапии. Характерны воспалительные процессы оболочки сустава, из-за чего синовиальная сумка заполняется жидкостью.
Восстановление у каждого протекает индивидуально; зависит от особенностей возраста, пола, общих показаний здоровья. Развитие синовита – не ошибка медиков: в 95% случаев болезнь прогрессирует из-за нарушения врачебных назначений. Если у вас диагностировали синовит, возможно назначение пункции жидкости и курса дальнейшей реабилитации.
После операции могут воспалиться мышцы или ткани около эндопротеза. В 4-11% случаев инфекционные процессы приводят к ревизии имплантата. Чаще всего такое явление наблюдается у пациентов с ревматоидным артритом или артрозом, перенесших артроскопию.
В редких случаях причин занесения инфекции — нарушение санитарных норм в операционной, использование некачественного имплантата и шовного материала. Перед выбором клиники ознакомьтесь с отзывами людей, которые делали замену в этой больнице.
Развитие инфекционного процесса провоцируют недоедание, лишний вес, наличие иммунных заболеваний, употребление алкоголя, диабет и онкология. Противопоказаны иммуносупрессанты и кортикоиды в качестве лечения — они повышают риск появления инфекции. Признаки воспаления:
- стабильно повышенная, но не слишком высокая температура тела (вечером поднимается сильнее);
- плохо работает нога, болит и отекает;
- местное покраснение;
- иногда выделение гноя из раны или сустава.
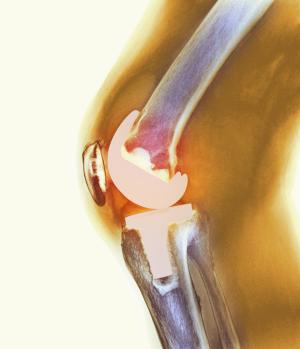
Воспаление – непредсказуемая патология, поскольку может возникнуть, как в первые месяцы после артропластики, так и через 1-2 года после замены коленного сустава. Если в отдаленный послеоперационный период у вас возник вопрос: почему колено горячее и болит, скорее всего, это поздняя гематогенная инфекция в области имплантата.
Купировать боль, а тем более назначать себе антибиотики – категорически противопоказано. Прописать антибиотики, назначить обезболивание и подсказать, какую мазь использовать, может только хирург-ортопед после обследования. Несоблюдение врачебных рекомендаций чревато ревизионным эндопротезированием коленного сустава.
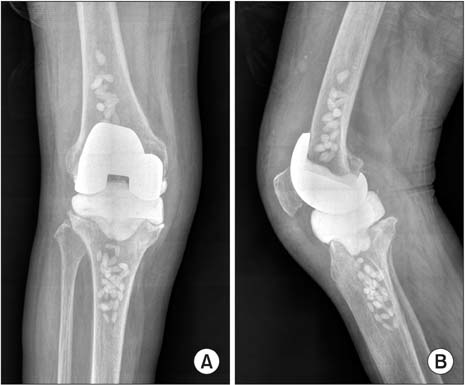
Имплантат устанавливается на место поврежденного сустава с точностью до миллиметра. При помощи компьютерной визуализации проводится проверка кинематики в согнутом/разогнутом положении. 1-1,2% случаев заканчивается повторным вывихом или переломом эндопротеза. В редких ситуациях проблема вызвана неправильной установкой или некачественным протезом, 98% пациентов создают себе проблему, игнорируя рекомендации по реабилитации.
Даже "запущенные" проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
Главный признак перелома – хруст внутри коленного сустава. Если на раннем этапе такой симптом можно объяснить врачебной ошибкой или постоперационным осложнением, то в дальнейшем хруст свидетельствует о нарастании рубцовой ткани. Неправильное восстановление идет из-за несоблюдения режима и диеты.
При появлении хруста не ждите дальнейших осложнений. Обратитесь к специалисту для коррекции дефектов. Часто можно обойтись терапевтическим воздействием, избежать ревизии.
Эндопротезирование коленного сустава: осложнения и рекомендации
Операция по замене суставного сочленения – не прихоть, а возможность сохранить самостоятельность и избежать инвалидности. Имплантация рекомендуется, если консервативными методами вернуть природную подвижность конечности невозможно. Хирургическое вмешательство проводят при:
- сильном повреждении связок, когда терапия и компрессия неэффективны;
- остеоартрите, ревматоидном артрите, для стабилизации патологии, удаления поврежденных элементов;
- костной дисплазии, когда нарушен рост костей;
- прогрессирующем асептическим некрозом. Начинается отмирание тканей, прекращается природный кровоток, сустав полностью перестает функционировать;
- подагре.

Чтобы минимизировать операционные и послеоперационные риски, врач проводит обследования. Только после исключения всех противопоказаний может быть назначена замена коленного сустава на имплантат.
Медики предпочитают щадящие методики, вмешательства на открытом операционном поле проводят только при невозможности провести процедуру миниинвазивным способом. При артроскопии с компьютерным наблюдением здоровые ткани практически не повреждаются, уменьшается риск кровотечений и занесения инфекции.
Для удаления лишней жидкости, кровяных сгустков из раны на первое время устанавливается дренаж. Ежедневно в период стационарного наблюдения снимаются жизненно важные показатели, чтобы сделать процесс восстановления эффективным.
Если эндопротезирование коленного сустава прошло успешно, назначается курс антибиотиков, реабилитационных мероприятий:
- ЛФК под контролем методиста. Рассчитывать на чудо сразу после операции не стоит, сначала даже сгибать/разгибать ногу придется с помощью врача;
- лечебный массаж;
- процедуры в физиокабинете в зависимости от показаний здоровья.

Если восстановление идет правильно, на 2-3 день можно начинать ходить с ходунками или костылями. По отзывам пациентов, грамотная схема реабилитации позволяет избежать осложнений, быстрее вернуться к привычной жизни.
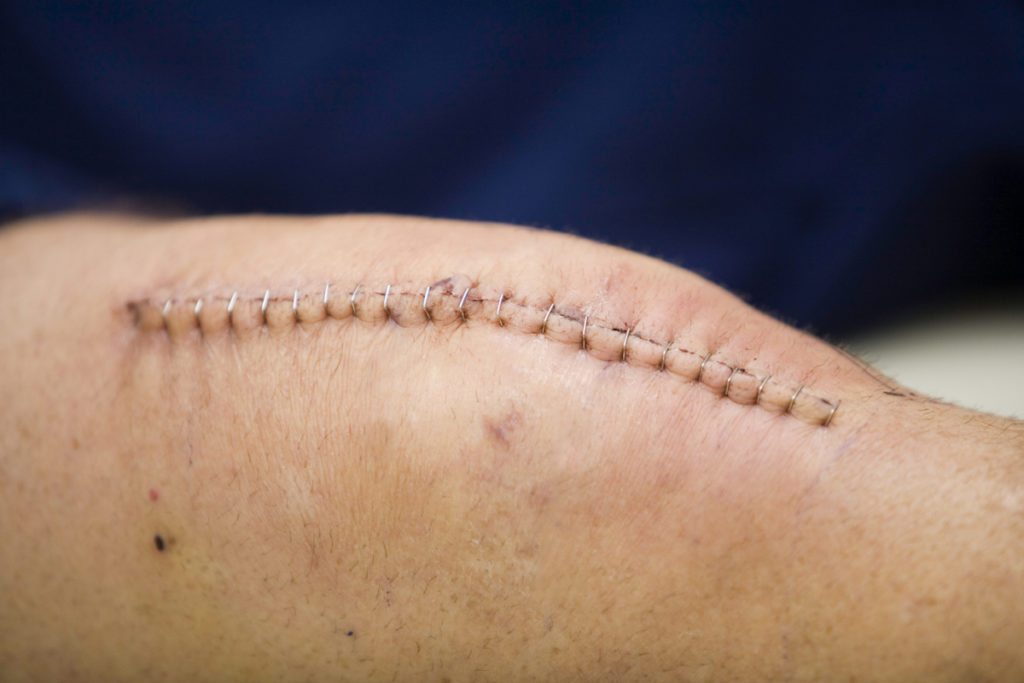
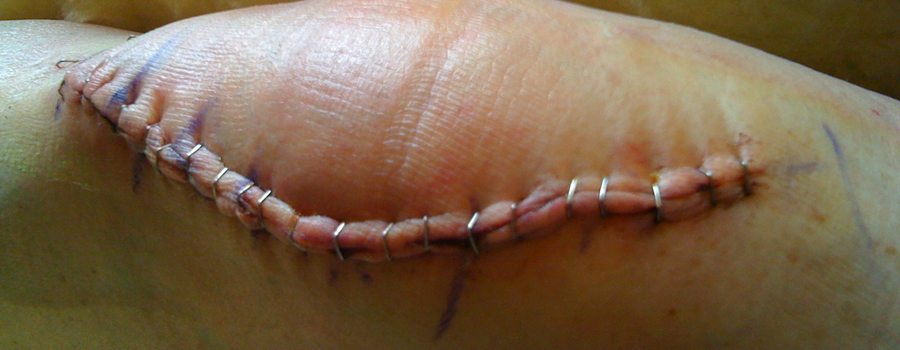
Чтобы реабилитация была эффективной и не затягивалась, профессионал посоветует, как изменить бытовые условия, скорректировать питание, равномерно распределить нагрузку на прооперированную ногу. Швы при удачном исходе снимают на 10-й день, далее предстоит домашнее лечение под наблюдением местного доктора.
Кроме основных осложнений, после замены суставного сочленения могут возникнуть такие проблемы:
- аллергическая реакция;
- отторжение имплантата;
- послеоперационное загнивание тканей;
- повреждение нерва, паралич конечности;
- повреждение сосудов и дефицит кровоснабжения. Без притока крови, питательных компонентов ткани истончаются. Игнорирование проблемы может привести к ампутации;
- ощущение онемения колена;
- тромбоз глубоких вен;
- бактериально-инфекционные патологии протеза.
Нетипичная реакция организма на постоперационный стресс – булимия: постоянно хочется есть, а вес не набирается. При нервном расстройстве и булимии необходимо посетить психолога, чтобы разработать антистрессовую программу. Нервные расстройства, сбой в режиме мешают быстрой реабилитации.
Реабилитационный комплекс
Реабилитация нижней конечности проходит в несколько этапов:
| Период | Цели |
| Стационарный | Снятие рисков осложнений, постепенная разработка мышц и сустава, привыкание к вертикальному положению |
| Ранний | Освоение ходьбы по ступенькам, восстановление функционирования колена, укрепление мышц обеих ног для равномерного распределения нагрузки |
| Поздний | Полное восстановление природной подвижности, тренировка мышечной массы всего тела для минимизации риска отдаленных осложнений |
Стационарный этап длится первые две недели после операции (иногда пациента выписывают домой раньше, через 4-6 дней). Все мероприятия и процедуры проводятся под контролем. Для профилактики тромбофлебита надевают компрессионный бандаж, что ограничивает подвижность. 1-3 дня конечность нельзя нагружать, проверять кинематику будет лечащий врач. Далее рекомендуется выполнение простейших упражнений:
-
сгибание колена из положения лежа на спине. Выполнять 10 подходов несколько раз в день, но без перенапряжения;
Понятие и особенности

Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
Послеоперационный свищ (фистула) – это одно из серьезных осложнений эндопротезирования суставов или любой другой операции, имеющее инфекционное происхождение. Данный вид осложнения представляет собой эпителиальный или грануляционный сквозной канал небольшого диаметра, связующий воспаленную внутритканную полость, где собирается патологический экссудат, с внешними покровами тела. Как правило, локализируется в послеоперационном рубце, может иметь трубчатое или губовидное строение. Фистула может образоваться одна, но случаются ситуации, когда формируются множественные очаги таких неблагополучных образований.
Для лечения суставов наши читатели успешно используют Sustalaif. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Свищевому каналу свойственно открываться, источая наружу через своеобразное отверстие гнойный субстрат или серозную жидкость с примесями крови (при надавливании или самопроизвольно). Кроме того, его содержимое так же может истекать внутрь, собственно, в область эндопротеза. Поведение свища и его тяжесть последствий непредсказуемы. Он способен самостоятельно затягиваться, однако в дальнейшем может неоднократно открываться. Если своевременно не обратить внимания на проблему и в ближайший период не получить качественную квалифицированную медицинскую помощь, затянувшийся патогенез опасен генерализацией, углублением инфекции, сепсисом крови, летальным исходом.
Четких временных рамок появления свищевого образования не существует: ему характерно как появляться в ранние, промежуточные периоды, так и поздние, отдаленные. А это означает, что осложнение у кого-то возникает через несколько дней или недель после эндопротезирования колена, ТБС, а у кого-то – спустя месяцы и даже годы. Естественно, не беспричинно, его развитию способствуют определенные факторы, осветим их подробно дальше.
Противопоказания
Проводится такое хирургическое вмешательство, конечно же, только в самом крайнем случае, если достичь улучшения другими методами не удается. Обычно имплантация искусственного сустава проводится при:
сильной деформации колена;
Очень часто показанием к эндопротезированию является пожилой возраст. Дело в том, что на протяжении всей жизни ноги человека подвергаются постоянным значительным нагрузкам. Поэтому и изнашивается коленный сустав. Замена его очень часто необходима в связи с развитием артроза.
Разумеется, делать протезирование коленного сустава можно не всем пациентам. Противопоказания в данном случае существуют такие:
значительный лишний вес;
некоторые виды хронических соматических заболеваний;
некоторые психические заболевания;
Замена коленного сустава обычно не имеет срочных показаний. Операцию проводят в плановом порядке. Технически процедура довольно сложная. Для восстановления функций колена требуется длительный реабилитационный период.
К показаниям для замены коленного сустава специалисты относят:
- полное или частичное разрушение ткани хряща;
- изменение анатомической формы колена;
- постоянная суставная нестабильность;
- ограничение подвижности в сочленении.
Подобные состояния развиваются на фоне целого ряда заболеваний.
Эндопротезирование имеет некоторые противопоказания:
- онкологические процессы злокачественного типа независимо от локализации;
- нарушения в работе органов дыхания, сердечно-сосудистой системы, особенно в стадии декомпенсации;
- склонность к обширным кровопотерям;
- тяжелые стадии сахарного диабета;
- инфекционные поражения коленного сустава.
Операция по замене сустава проходит по двум сценариям. Первый – частичная замена структур сустава, или однополюсное протезирование, второй – полная замена сочленения или тотальное протезирование. Оба варианта эндопротезирования коленного сустава получают положительные отзывы пациентов.
Срок восстановления: когда можно ходить?
Подобные протезы приживаются в организме человека достаточно хорошо, однако они должны не только прижиться, но и крепко удерживаться, именно это и позволит вернуться пациенту к привычному образу жизни. Своеобразным фиксатором сустава будут являться мышцы и сухожилия, а, соответственно, они должны находится в адекватном состоянии.
Для того, чтобы новый сустав не просто хорошо прижился, а выполнял необходимую двигательную функцию, после проведения операции важно пройти полноценный курс реабилитации. Восстановление рекомендуется проходить под присмотром опытного врача — реабилитолога, ведь после эндопротезирования разрешается выполнять не все движения. В противном случае риск печальных последствий высок.
Когда большая часть сустава разрушена и необходима полноценная его замена, то есть имплантация эндопротеза, хирург проводит следующие манипуляции. Чтобы добраться до суставного сочленения, от соединительнотканной оболочки освобождаются две крупные мышцы и сухожилия, крепящиеся к берцовой кости. Мышечную ткань отодвигают при помощи специального инструмента, таким образом они хоть не разрезаются, но тем не менее оказываются разъединенными, т.е.
Поскольку мышцы являются удерживающим фактором, то качество операции и последующее выздоровление будет напрямую от них зависеть. Поэтому качественное восстановление и реабилитация — это не просто желательное мероприятие, а жизненно необходимое.
Так, отказ от восстановления грозит следующим:
- развитие болевого синдрома после установки протеза;
- появится хромота, начнут разрушаться и другие суставы;
- не будет должной амплитуды сгибания ноги, снизиться двигательная активность;
- срок службы протеза может сократиться;
- слабый мышечный корсет не обеспечивает должную поддержку импланта.
Дальше ждёт путь к восстановлению функции ходьбы, объёма движений в суставе. Без работы над собой ваши усилия и мастерство медиков могут оказаться безрезультативными. Поэтому сегодня мы рассмотрим, как нужно вести себя по возвращении домой, какие нагрузки можно выполнять после эндопротезирования коленного сустава и как проходить реабилитацию. Дополнительные вопросы, возникшие в процессе восстановления, можно также задать на нашем форуме.
По возвращению домой после операции новый коленный сустав не сможет выполнять полную нагрузку, вы не сможете определённое время подниматься и передвигаться без подручных средств. Возможно, понадобится и трость, а кому-то и подлоктевые костыли.
Вот некоторые приспособления и технические средства, которые сделают комфортнее и быстрее процесс восстановления после возвращения домой:
- специально приспособленные ступеньки для ванны, поручни в душевой комнате;
- стул для ванны или прочная скамейка;
- если в доме имеются лестницы, то необходимо сделать поручни вдоль них;
- для послеоперационного больного следует приобрести специальный устойчивый кресло-стул с высоким сиденьем и спинкой, с двумя подлокотниками, а для ног предусмотрена подставка;
- специальная надставка на унитаз обеспечит высокое сиденье в туалетной комнате;
- необходимо убрать или закрепить все плохо лежащие и не фиксированные ковровые покрытия, дорожки, провода на полу, чтобы больной не оступился и не получил дополнительную травму.
В течение нескольких недель пациентам необходимо следить за состоянием послеоперационного шва, производить его обработку под контролем врача. Поверхностные скобы или швы снимаются через две недели после оперативного вмешательства. Внутренние не требуют специального удаления.
Питание по возвращении домой должно быть сбалансированным. В рацион должно быть включено достаточное количество продуктов, богатых белками, витаминами, с достаточным содержанием железа.
Часто больные первое время жалуются на снижение аппетита. При правильном сочетании режима питания и активизации движений это несоответствие исчезает. При наличии избыточного веса возрастает нагрузка на сустав, что также следует учитывать: лицам с ожирением гораздо труднее восстановить двигательную функцию. В показанных случаях рекомендуются назначения диетолога и конечно же достаточное потребление жидкости.
Двигательная активность – основное условие в достижении успеха восстановления. Основное внимание уделяется первым неделям после операции. В течение этих трёх – шести недель пациент должен вернуться к своей нормальной двигательной активности. До этого времени больные испытывают некоторые затруднения при передвижении и самообслуживании в виде послеоперационных болей, нарушения объёма движений.
Работая над собой дома, больному следует придерживаться следующих правил:
- продолжительность ходьбы необходимо постепенно повышать, сначала дома в пределах комнаты, затем на улице, увеличивая её длительность и интенсивность под контролем врача;
- увеличивать объём движений: вставание со стула, приседание на стул, ходьба вверх и вниз по лестнице;
- постепенное возвращение к выполнению бытовых обязанностей (приготовление пищи, некоторые компоненты уборки помещений, щадящие, не требующие большого объёма движений и др.);
- выполнение специального комплекса упражнений, назначенных инструктором, по несколько минут в день (комплекс упражнений и время выполнения назначаются индивидуально специалистом) для улучшения двигательной активности сустава;
- при возможности – проведение физиотерапевтических процедур дома.
Пациенты интересуются, можно ли после такой операции управлять автомобилем. Садиться за руль допускается, когда движения в оперированной конечности будут разработаны и больной сможет без особых усилий сесть на сиденье и нажимать на педали. Это обычно происходит спустя 4 – 6 недель после оперативного лечения.
Признаки развития тромбоэмболии:
- боль в области оперированной нижней конечности, отдающая в икроножные мышцы, вне операционного шва;
- покраснение и отёчность задних отделов голени;
- распространение отёка на бедро, лодыжки, ступню.
Возможно развитие тромбоэмболии магистральных сосудов, при котором происходит:
- затруднение дыхания;
- боль и тяжесть в грудной клетке, которая усиливается при глубоком вдохе, кашле.
При появлении вышеперечисленных признаков следует немедленно сообщить врачу, это является прямым показанием для срочной госпитализации в стационар.
При снижении иммунитета возможно развитие инфекции. Инфицирование может произойти непосредственно через послеоперационную рану, также при посещении стоматолога, инфекциях мочеполовых путей и других органов. Кровотоком бактериальные агенты заносятся в послеоперационную область и могут спровоцировать гнойное воспаление тканей, окружающих протез.
- повышение температуры тела до 37 градусов и выше;
- озноб, ухудшение общего состояния;
- гиперемия, отёк, усиление боли в области послеоперационного шва;
- патологическое отделяемое из раны;
- боль в области шва при нагрузке, в отдельных случаях – в покое.
Помимо восстановительного комплекса мероприятий на дому существуют специальные санатории для больных с нарушениями опорно – двигательного аппарата, где послеоперационные пациенты имеют возможность пройти лечение, физпроцедуры, комплекс лечебной физкультуры, массажа по показаниям (под врачебным контролем) и многое другое.
Сроки восстановления функции сустава затягиваются на многие месяцы, для каждого пациента – индивидуально, поэтому необходимо запастись терпением и работать над собой. Результат будет положительным.
Чтобы заживление и восстановление функции проходили без осложнений, необходимо избегать повреждений оперированного колена. Исключаются падения на него, ушибы, неправильная постановка ноги при ходьбе.
Помимо болевых ощущений и возможного нарушения целостности мягких тканей, в результате падения может повредиться эндопротез. Это грозит ещё одной операцией. Поэтому при передвижении надо быть осторожными, в первые несколько недель использовать технические средства для передвижения. Для кого-то это будет трость или подмышечные (локтевые) костыли, для кого-то – ходунки.
Для лечения суставов наши читатели успешно используют Сусталайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Читайте также:


