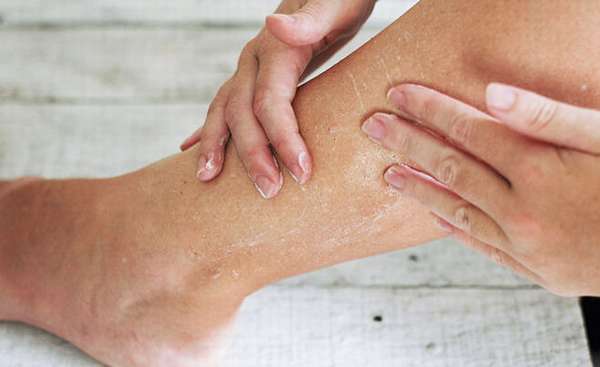
Как убрать пигментацию на ногах после васкулита
Пигментные пятна или своеобразные веснушки на ногах появляются вследствие повышенной пигментации кожи. Это явление не считается болезнью, но доставляет дискомфорт, так как сказывается на внешнем виде. Чтобы справиться с такой проблемой, официальная медицина и народные целители предлагают различные препараты и рецепты.
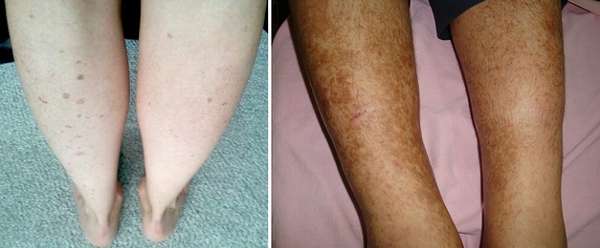
Почему на ногах появляются пигментные пятна
Чрезмерная пигментация или гиперпигментация наблюдается преимущественно у людей старшего возраста. Это явление может быть результатом избыточного влияния солнечных лучей и особенностей кожи отдельного человека. В большинстве случаев повышенная пигментация является лишь косметическим дефектом, но также может быть признаком нарушения работы органов эндокринной и других систем в организме.
Обратите внимание! Важно отличать проявления гиперпигментации и признаки различных кожных заболеваний. К пигментным пятнам можно отнести невусы, веснушки, витилиго, лентиго.
На ногах можно чаще наблюдать пигментные невусы, которые выглядят как сыпь из веснушек. Они обычно имеют коричневый оттенок, но иногда наблюдаются и практически черные пятнышки. В зависимости от возраста есть несколько типов такого явления — детское, юношеское и старческое лентиго.
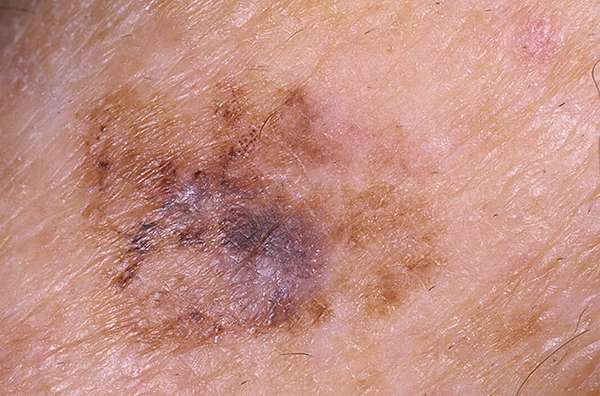
Основными факторами возникновения выделяют влияние УФО и нарушения обменных процессов. Есть и много других явлений и нарушений, которые могут запустить процесс гиперпигментации, но их наличие не гарантирует возникновение веснушек, и у разных людей наблюдается разный механизм появления пятен на ногах.
Вероятными причинами пигментных пятен на ногах у женщин выступают:
- гормональные изменения в организме в период вынашивания плода,
- частое применение агрессивных средств для депиляции,
- ношение синтетической одежды и тесной обуви,
- аллергия на отдельные ухаживающие средства,
- частое бритье ног некачественной бритвой, когда происходит раздражение.
Независимо от пола, гиперпигментацию могут вызвать такие факторы, как:
- генетическая предрасположенность,
- недостаток в организме витаминов А и С, а также никотиновой кислоты,
- плохое кровообращение в нижних конечностях, закупорка сосудов,
- аллергия на химические вещества,
- нарушения со стороны периферической НС.
Некоторые системные болезни также могут стать причиной образования веснушек на ногах. К ним относятся цирроз, гиперфункция щитовидной железы, туберкулез, васкулит, рак.
Особенности пятен в возрасте после 50 лет
Старческие пигментные пятна на ногах появляются обычно в возрасте после 50 лет у женщин и после 65 у мужчин. Временные рамки условные, и нарушение может появиться как раньше, так и позже.
Есть несколько типов пигментных пятен у пожилых, но на ногах возникает только старческое лентиго. Проявляется оно доброкачественными коричневыми пятнами, которые не возвышаются над кожей и никак не беспокоят.
Опасны ли пигментные пятна на ногах
Пигментные пятна сами по себе не опасны, они являются лишь косметическим дефектом. Опасаться нужно тех ситуаций, когда их появление вызвано нарушениями в работе внутренних органов. В таком случае важно заниматься лечением основной патологии, и веснушки уйдут сами.
При этом есть ряд тревожных признаков, с которыми нужно срочно пойти к врачу:
- пятно резко темнеет и увеличивается в размерах,
- появляется зуд и шелушение кожи,
![]()
- беспокоит сыпь в области гиперпигментированной кожи,
- пятна начинают возвышаться над неизмененными участками,
- тревожат болезненность и жжение.
Чтобы избежать неприятных последствий, важно обращаться к дерматологу при появлении на коже любых неизвестных элементов. Врач проведет исследования и расскажет, нужно ли проводить специальное лечение или достаточно скрывать пятна косметическими средствами.
При этом пытаться самостоятельно убрать веснушки народными рецептами и аптечными препаратами не рекомендуется, ведь сначала важно определить их происхождение. Риск перерождения доброкачественных пятен в меланому есть, и на это нужно обратить внимание тем, кто имеет генетическую предрасположенность к онкологии.
Как убрать пигментные пятна
Устранение пигментных пятен возможно несколькими вариантами. Этом могут быть аппаратные методики, отбеливание специальными препаратами и народными средствами, прием внутрь витаминов и микроэлементов. Способ лечения будет зависеть от причины.
Среди аппаратных методик для избавления от пигментных пятен на ногах выделяют:
- Лазерную шлифовку. Эффективный вариант для борьбы со старческими пятнами. Процедура заключается в разрушении клеток, вырабатывающих меланин. После лечения лазером происходит потемнение и шелушение пятен, и затем кожа приобретает нормальный цвет.
- Дермабразию. Методика подразумевает снятие верхнего слоя гиперпигментированных клеток для образования новых.
- Криодеструкцию. Предполагает замораживание пятен жидким азотом.
- Фотоомоложение. Применяется при возрастных пятнах на ногах. Процедура заключается в импульсном влиянии света на глубокие слои кожи. Проникающие лучи стимулируют выработку эластина и коллагена, что запускает процесс омоложения.
- Химический пилинг. Пигментные пятна обрабатываются химическим составом, который выжигает верхний слой кожи.
Медикаментозное лечение включает применение специальных кремов и мазей. Их действие направлено на отбеливание кожи. Также можно попробовать использовать подручные средства и народные рецепты, которые не гарантируют устранения пятен, но в отдельных случаях помогают улучшить состояние кожного покрова.
С целью отбеливания кожи на ногах могут применяться средства с содержанием хинина, санона и перигидроля. Их может порекомендовать косметолог или дерматолог после осмотра пятен и постановки диагноза. Также хорошо себя зарекомендовали средства с содержанием гликолевой, альфа-гидроксильной и койевой кислот. Такие компоненты имеются в корректорах VIGHY Idealia PRO и Depiderm.

К хорошим средствами против пигментных пятен на ногах относятся кремы и мази Ахромин, Витек, Скинорен, Eveline Cosmetics.
Для отбеливания кожи можно приготовить мази самостоятельно из недорогих средств, которые есть в любой аптеке. Их применение не рекомендовано без предварительной консультации у дерматолога.
Как приготовить отбеливающие мази самостоятельно:
- Соединить ложку перекиси водорода с 3 каплями нашатырного спирта и чайной ложкой натертого белого мыла. Пенистой массой нужно обработать проблемные участки на ногах. Держать средство нужно не более 10 минут.
- Смешать ложку перекиси водорода с 2 ложками борного спирта, ложкой минеральной воды и глицина. Средством смазывается кожа в области пятен несколько раз в день.
- Готовится средство из ложки белой глины, щепотки соды и ложки талька. В смесь добавляется немного борного спирта для получения вязкой массы. Наносится она на пятна на 15 минут, затем смывается водой, и кожа смазывается питательным кремом.
Рецепты народной медицины
Народная медицина предлагает применять природные отбеливающие средства. К наиболее известным и доступным относятся гранат, огурец, лимон, алоэ, петрушка, одуванчик, березовый сок. Эти ингредиенты сочетаются между собой и применяются для устранения пигментных пятен.
Известные народные средства для борьбы с веснушками на ногах:
- Лимонный сок смешивается с касторовым маслом. Смесь наносится на гиперпигментированные участки и держится до полного высыхания. Затем кожа промывается и наносится увлажняющий крем. Такой рецепт поможет не только убрать пятна, но и подтянуть кожу.
- В огуречный сок добавляется несколько ложек кефира. Маска наносится на кожу ног и через 20 минут смывается. Для получения хорошего результата следует применять несколько прокисший кефир.
- Огуречный сок смешивается с измельченной петрушкой. Средством 3 раза в день протирается кожа на ногах. Для лучшего эффекта можно добавлять пару капель лимонного сока.
- Лимонный сок соединяется со взбитым белком куриного яйца. Маска оставляется на коже до высыхания. Остатки убираются влажной салфеткой.
Справка! Для лучшего результата народные средства можно сочетать с приемом витаминных комплексов. Особенно это эффективно при борьбе со старческими пятнами, которые появляются в возрасте от 50 лет.
Меры профилактики
Появление пигментных пятен можно предупредить, и для этого рекомендовано следующее:
- исключить долгое пребывание на открытых солнечных лучах в полуденное время,
- добавить в рацион больше пищи растительного происхождения с содержанием витаминов С и группы В,
![]()
- применять солнцезащитные кремы в соответствии с типом кожи,
- выбирать для депиляции и эпиляции качественные средства,
- консультироваться у дерматолога при появлении проблем с кожей,
- носить одежду из натуральных материалов, чтобы она не натирала,
- минимизировать стрессовые ситуации, следить за психологическим состоянием.
Повышенная пигментация кожи на ногах может проявиться в любом возрасте, и с этой проблемой можно справиться. Следует записаться к специалисту и пройти назначенные исследования. Соблюдение рекомендаций дерматолога позволит скрыть дефект и со временем убрать его полностью.
ПАНИГРИБКО СЕРГЕЙ ЛЕОНИДОВИЧ
консультации с выездом на дом по г. Ковров
(8) 910 176 11
80 ; (8)905 614 88 12
В личных сообщениях (платные)
skype: oktan-251 (платные)
Внимание я не отвечаю на вопросы
Чем лечить(напишите рецепт,назначьте лечение и.т.д.) Заочное назначение лечения может нанести вред пациенту и юридически противозаконно.Что это? Поставьте диагноз по фотографии Диагноз по фотографиям могут поставить только экстрасенсы,к которым я не отношусь. По качественному фото в некоторых случаях можно только предположить диагноз,который должен быть обязательно подтвержден (уточнен) на очном приеме у врача.Я не отвечаю на вопросы,заданные в личных сообщениях.В исключительных случаях возможна переписка на платной основе. Прием в г.Ростове-на-Дону
344023,г.Ростов-на-Дону,пр.Ленина,251 Схема проезда
тел.+7 (903)406-40-89, +7(928)121-89-41
Существует множество подвидов этого загадочного заболевания (узелковый периартериит, синдром Кавасаки, гранулематоз Вегенера, болезнь Бехчета, гигантоклеточный артериит и другие), но причиной поражения нижних конечностей преимущественно являются узловато-эритематозный и геморрагический васкулит. Они имеют некоторые отличия. В первом случае высыпания представляют собой симметричные узелки различного диаметра, розоватого цвета, локализующиеся обычно в районе голени и вызывающие болевые ощущения при их надавливании. Чаще всего эта разновидность васкулита возникает из-за развития аллергической реакции организма на длительный прием лекарственных препаратов: антибиотиков, сульфаниламидов, анальгетиков. При геморрагической форме патологии кожа отекает, на ней появляются красные зудящие пятна, содержащие внутри экссудат (воспалительную жидкость), которые затем ссыхаются и приобретают вид коросты. Причину разрушения сосудистых стенок геморрагического характера большинство медиков связывает с переохлаждением нижних конечностей, реактивными артритами, неадекватной реакцией иммунной системы, возникшей на фоне перенесенных ранее инфекционных заболеваний бактериальной, либо вирусной этиологии.
Лекарственная терапия при васкулитах, поражающих нижние конечности, подразумевает подавление воспалительных процессов в стенках кровеносных сосудов и устранение патологических симптомов. Препаратами выбора при данной болезни обычно являются противовоспалительное средство Индометацин, глюкокортикостероид Преднизолон, цитостатик Циклофосфан. Укрепляющим действием на сосудистую стенку обладают Аскорутин (витамин С + витамин Р), Венорутин, Дицинон. Эффективно снижает проницаемость стенок сосудов, предупреждает тромбообразование и восстанавливает нормальный кровоток ангиопротектор Продектин. При узловато-эритематозной форме заболевания подключают противоаллергические средства: Телфаст, Супрастин и др. Кроме того, терапевтический эффект усиливает применение различных иммунодепрессантов, коагулянтов, сосудорасширяющих медикаментов, витаминно-минеральных комплексов.
Помимо неукоснительного выполнения перечисленных терапевтических и общеукрепляющих мер при васкулите на ногах, лечение данного недуга можно ускорить. Для этого необходимо оберегать нижние конечности от переохлаждений, умеренно дозировать физические нагрузки, не злоупотреблять алкоголем, бросить курить, не принимать аллергенные лекарства, избегать стрессовых ситуаций, укреплять иммунитет. Очень важно не запускать лечение таких патологий, как хроническая венозная недостаточность, гипертоническая болезнь, сахарный диабет, поскольку при их наличии васкулиты ног протекают особенно тяжело. Берегите себя!
Васкулит нижних конечностей относится к группе воспалительных заболеваний. В данном случае патологический процесс захватывает стенки сосудов голени. При заболевании на ногах образуются множественные подкожные кровоизлияния, поэтому заболевание легко диагностируется. Лечение васкулита на ногах должно осуществляться опытным врачом.
Выясним причины васкулита. Образование многочисленных красных пятен вызвано разрушением стенок сосудов нижних конечностей. Именно эту сыпь легко можно отличить от других дерматологических проявлений, так как все пятна на ногах располагаются симметрично.
Чаще всего встречаются 2 формы данного заболевания: геморрагический васкулит и васкулит узловато-эритематозный.
Каждая из форм имеет свои особые признаки и требует своего подхода в лечении. К примеру, узловатая эритема носит больше аллергический характер. Геморрагический васкулит сопровождается значительным отеком дермы и подкожно-жировой клетчатки, а также обильными высыпаниями.
Причины, по которым болезнь начинает поражать сосуды, неизвестны. По этому поводу выдвигаются множество теорий, но большинство врачей соглашаются с тем, что в основе заболевания лежит генетически заложенная программа, которая при определенных условиях срабатывает, вызывая поражение стенок сосудов.
Для возникновения заболевания необходимо, чтобы к внутренним факторам присоединились и внешние в виде инфекции.
Лечение васкулита нижних конечностей протекает по-разному. В первую очередь начинать лечить васкулит нужно со снижения активности иммунной системы, так как именно чрезмерная активность иммунной системы, запускает механизм, приводящий к возникновению болезни. Следующий шаг должен быть направлен на снятие воспаления.
Васкулиты могут возникать на фоне следующих проблем:
- аллергических реакций;
- инфекционных заболеваний;
- отклонений в работе гормональной системы.
В каждом из этих случаев схема лечения будет иметь свои особенности, и нужно учитывать эти дополнительные факторы.
Для определения стратегии лечения необходимо провести ряд лабораторных исследований с целью определения причин, вызвавших патологию. Для этого берутся соскобы с кожи. Курс лечения длительный, и его эффективность полностью зависит от того, насколько точно будут соблюдаться рекомендации врача.
На первом этапе лечения применяется большое количество медикаментозных средств, относящихся к разным группам. Их задача уменьшить болевые ощущения, снять признаки воспаления и избавить пациента от сыпи. После выхода на стадию стойкой ремиссии проводят лишь поддерживающее лечение.
На активной стадии лечения в первую очередь назначают глюкокортикостероиды и противовоспалительные препараты. Первая группа препаратов необходима для снижения активности иммунитета. Задача нестероидных противовоспалительных препаратов, как видно из их названия, снять признаки воспаления. С этой целью больному назначают Индометацин, Напроксен, Реопирин.
Для снятия зуда назначают препараты из группы производных салициловой кислоты, которые дают антисептический и кератолитический эффект. Для укрепления стенки сосудов обязательно назначается кальций, витамин C и рутин.
При васкулите происходит значительное сужение просвета сосудов, по этой же причине значительно ухудшается кровоснабжение нижних конечностей. Для того, чтобы свести к минимуму риск образования язв, назначают Ксантинола никотинат, Пентоксифиллин, которые способствуют расширению сосудов и, соответственно, улучшают микроциркуляцию крови.
Для борьбы с сыпью используют препараты антисептики и препараты, способствующие эпителизации кожи, к примеру, с этой целью широко используется хорошо известная всем бриллиантовая зелень. При наличии язв для их очищения назначают Мазь Ируксол и Солкосерил для ускорения процесса заживления. Весьма эффективным средством, быстро снимающим воспаление, является Димексид.
Еще одним важным аспектом лечения васкулита нижних конечностей является строгое соблюдение диеты. Существует ряд продуктов, употребление которых, при данном заболевании недопустимо. Это шоколад, тропические фрукты, консервы, острая и соленая пища. Не стоит употреблять кофе, крепкий чай.
Существует ряд заболеваний, способных повлиять на тяжесть течения васкулита. Состояние больного значительно ухудшится, если на фоне основного заболевания, он будет дополнительно страдать сахарным диабетом, гипертонией, хронической венозной недостаточностью.
Больным, страдающим васкулитом нижних конечностей, необходимо значительно уменьшить нагрузку на ноги. Медики настоятельно рекомендуют пересмотреть свой режим дня, нормализовать сон, избавиться от всех вредных привычек.
Народная медицина предлагает свои способы лечения данного заболевания. Для улучшения состояния больного рекомендуется использовать такие растительные препараты как гречиха посевная, арника горная, горец птичий, хвощ полевой, крапива. Все они обладают противовоспалительными свойствами и могут укреплять стенки сосудов.
Отличным средством для лечения васкулита нижних конечностей, по мнению народной медицины, является сбор, состоящий из плодов софоры японской, листьев крапивы, цветков бузины, травы спорыша, травы тысячелистника.
Одна столовая ложка данной смеси, залитая стаканом кипятка, способна значительно улучшить состояние больного. На один прием достаточно 1/2 стакана отвара. Всего же в день рекомендуется 2-3 приема этого средства.
Стоит напомнить о том, что лечение травами, не должно подменять собой медикаментозное лечение. Лишь при объединении всех этих методов возможно добиться длительной ремиссии.
Васкулит (ангиит) — это воспаление сосудов. Заболевание поражает кровеносные капилляры, трубки средних или крупных калибров. Недуг локализуется на коже, в глазах, мозге и прочих органах. Данная статься сообщает неспециалистам о симптомах васкулита, поражающего ноги, способах его лечения.
Заболевание обусловлено перечисленными ниже причинами:
- Аллергические реакции, спровоцированные инфекционными патологиями.
- Хронические недуги.
- Побочные действия медикаментов.
- Осложнения после артрита.
- Тиреоидит.
- Аутоиммунные патологии.
- Стресс.
- Врожденные аномалии.
Васкулит с поражением кожи ног являются следствием осложнений после нижеперечисленных заболеваний:
- Вызванных стрептококками — ангины, гайморита, скарлатины.
- Последствия микоплазмоза, сальмонеллеза, туберкулеза.
- Проявления венерических инфекций.
Различают первоначальную форму васкулита, являющуюся самостоятельным заболеванием, и секундарную, спровоцированную другим заболеванием. Выделят следующие разновидности патологии:
- Пурпура. Воспаление капилляров аллергической этиологии. Поражаются почки, а также суставы.
- Криоглобулинемический ангиит. Повреждаются ренальные клубочки, а также сосуды кожи ног.
- Лейкоцитокластический васкулит. Болезнь ограничивается кровепроводами нижних конечностей.
- Микроскопический полиангиит. Характеризуется отмиранием сосудов мелкого и среднего калибров.
- Узелковая эритема. Отличается поражением кровепроводов подкожной клетчатки.
Заболевание протекает преимущественно в следующих вариантах:
Геморрагический васкулит — это поверхностный васкулит, характеризующийся возникновением сыпи. Пустулы соединяются, формируются пятна на ногах кровавой окраски. Кожа сильно отекает. Пораженные участки некротизируются, появляются дефекты, которые постепенно заживают, образуя пигментированные рубцы. При осложненном течении развивается язвенно некротический васкулит.
Эритематозный ангиит является результатом аллергического ответа на медикаментозную терапию при лечении хронических заболеваний. На голени формируются багровые узелки, окруженные отечными участками кожи. Это глубокая форма заболевания. При пальпации образований ощущается сильная болезненность. После выздоровления пятен на пораженных участках нет.
В зависимости от формы болезни, медик назначает лечение, которое нужно начинать немедленно.
Васкулит нижних конечностей проявляется следующими общими признаками:
- Анемичность кожи.
- Чрезмерная утомляемость, разбитость.
- Симметричные геморрагические пятна.
- Зуд на пигментированных участках.
- Суставные и мускульные боли.
Симптомы заболевания характеризуются многообразием, и могут проявляться в нижеперечисленных видах:
- Высыпания в форме бляшек, волдырей, узелков. Первоначально поверхностный васкулит возникает на голенях, затем распространяется на другие участки туловища.
- Формирование пурпуры, представляющей красные пятна разного размера, объемные на ощупь. Изъяны увеличиваются, сливаются. Ткани отмирают, образуя изъязвления. Пурпура распространяется на слизистую рта.
- Образуются узлы розоватого цвета. Они безболезненны, напоминают орешки фундука.
- Мраморный васкулит наблюдают у девушек в период взросления. Формируются синюшные пятна, напоминающие извивающуюся сеточку. На холоде мраморность кожи становится заметнее.
- Старческий гемосидероз проявляется красными коричневыми пятнами, точечными геморрагиями. Они шелушатся и зудят.
Узкий специалист назначает нижеуказанные исследования:
- Анализ урины. При поверхностной форме заболевания в ней обнаружат лейкоциты, эритроциты, белок.
- Гематологические тесты. На ангиит будут указывать низкий гематокрит и гемоглобин при лейкоцитозе и высоком уровне тромбоцитов.
- Построение коагулограммы, которая оценивает сворачиваемость крови.
- Биопсия. Отбирают патматериал с пораженного участка, при исследовании которого ставят окончательный диагноз и назначают соответствующее лечение.
Лечение заболевания развивается в следующих направлениях:
- Медикаментозное лечение.
- Диетотерапия.
- Лечебная гимнастика.
Медикаментозное лечение ангиита проводят в 3 этапа:
- Краткий курс интенсивной агрессивной терапии.
- Продолжительный прием препаратов, угнетающих иммунную систему. Курс лечения может длиться около двух лет.
- Предотвращение рецидивов.
Интенсивная терапия ангиита проводится при помощи следующих групп медикаментов:
- Противовоспалительные глюкокортикостероиды. Антифлогистические свойства Метипреда (активный компонент метил преднизолон) представляются угнетением процесса высвобождения из эозинофилов медиатора инфламмации. Иммунодепрессивное действие проявляется инволюцией лимфоидных текстур.
- Нестероидные антифлогистанты. Индометацин снимает воспалительную реакцию, оказывает обезболивающее, а также антипиретическое действие, препятствует склеиванию тромбоцитов и тромбообразованию.
- Ангиопротекторы — Ангинин, Продектин, Пармидин. Восстанавливают капиллярную микроциркуляцию. Снижают проницаемость сосудистых стенок, препятствуют формированию тромбов. Растворяют отложившиеся внутри кровепроводов атерогенные отложения. Прекращают зуд, приводят к исчезновению эритемы. Аскорутин укрепляет коллагеновые волокна сосудистых стенок.
В период острого течения заболевания следят за сопутствующими признаками.
Если поражено сердце, легкие, почки, другие органы, для лечения используют противомикробные средства и симптоматические препараты.
Врач может назначить химиотерапевтическое лечение для подавления чрезмерной активности иммунной системы.
Прием иммунодепрессантов Цитотоксина, Циклофосфана при васкулите предотвращает развитие клеток видоизмененных тканей, угнетает развитие аутоиммунных процессов при ревматоидном артрите и прочих коллагенозах.
По назначению ревматолога при лечении этого опасного заболевания сочетают комбинацию антидепрессантов, глюкокортикостероидов, ангиопротекторов, антиагрегантов и антикоагулянтов. Для купирования аллергических состояний используют супрастин и прочие препараты антигистаминного действия.
Для лечения васкулита на голенях применяют антисептики — Бриллиантовую зелень, Этакридин. При язвенно-некротическом ангиите для лечения и заживления дефектов используют мазь Ируксол. Если кожные поражения поверхностные, применяют Солкосерил. Когда достигается стабилизация, медикаментозную терапию приостанавливают. Люди, переболевшие тяжелой формой ангиита, нуждаются в пожизненном врачебном наблюдении.
Медикаментозное лечение не приносит желаемого результата, если пациент не будет соблюдать строгую диету. Она состоит в запрете употребления продуктов, содержащих повышенное количество аллергенов и метаболитов, раздражающих кожу либо стенки кровеносных сосудов.
Диета при васкулите предполагает исключение из рациона следующих ингредиентов:
Ограничивают употребление животного протеина, соленых и консервированных продуктов, шоколада, конфет. Пища должна подаваться подогретой, но не слишком горячей. Суточный рацион дробится на 5…6 порций.
Как лечить васкулит на ногах при помощи гимнастических упражнений? Разработаны приемы, стимулирующие ускорение кровотока в пораженных конечностях, направленные на снятие зуда, устранение мускульно-суставных болей. Для предотвращения чрезмерного притока крови к пораженным ногам, в лежачем положении полезно их держать поднятыми.
Чем опасен васкулит? Сосудистые патологии часто сопровождаются поражением почек, легких, печени, алиментарного тракта или являются симптомами этих заболеваний. Падение скорости кровооборота в тканях, окружающих поврежденные, становится причиной утраты органами своих функций. Васкулит, который проявился высыпаниями на ногах, может поражать сосуды разного калибра в любой части тела.
Если вовремя не начать лечение, развиваются перечисленные ниже заболевания:
- Перманентная почечная несостоятельность.
- Перитонит, возникающий в результате перфорации дуоденума или желудка.
- Кишечная непроходимость.
- Внутренние геморрагии.
- Инфаркт миокарда.
- Инсульт.
Страдающему заболеваниями сосудов необходимо приспосабливаться к изменившимся условиям и предостерегаться от воздействия вредоносных факторов:
- Стрессовых ситуаций.
- Переохлаждения, а также заражения инфекционными заболеваниями.
- Самолечения.
- Злоупотребления спиртным.
- Чревоугодия.
- Курения.
- Длительного нахождения в холодной воде.
- Чрезмерного трения голеней при мытье.
Только в случае соблюдения всех рекомендаций лечение принесет эффект.
Если на ногах появились узлы или кожные высыпания, необходимо обращаться за профессиональной помощью к дерматологу или ревматологу. Вовремя начатое лечение поможет избежать опасных последствий. Самолечение народными средствами усугубляет состояние больного.
Пигментные пятна на ногах легко спрятать под брюками, поэтому люди зачастую халатно относятся к их образованию. Между тем, пигментация на конечностях часто выступает признаком серьезных заболеваний, требующих незамедлительной диагностики и лечения.
Причины пигментных пятен на ногах
Пигментация на ногах появляется по разным причинам. Это могут быть нарушения в деятельности меланоцитов (клеток, вырабатывающих меланин), родинки или веснушки. Но, достаточно часто пятна на нижних конечностях выступают симптомом развития патологии.
В числе болезней, сопровождающихся проявлением отметин:
- нейрофиброматоз – генетическое заболевание, для которого характерны молочно-коричневые крапинки;
- хронический дерматит;
- заболевания сердечно-сосудистой системы;
- атеросклероз;
- диабет, при котором на ногах из-за недостаточного питания тканей формируются красные пятна, со временем они темнеют, становятся коричневыми, распространяются на большую площадь покровов;
- варикозное расширение вен;
- авитаминоз;
- метаболические отклонения;
- васкулит – воспалительное поражение сосудистых стенок.
Это далеко не полный перечень заболеваний, протекающих с пигментацией. Пятна на ногах могут появляться на фоне серьезных заболеваний почек, печени, надпочечников, щитовидной железы. Установить точную причину их образования может только врач после необходимых диагностических манипуляций.
Сами по себе отметины не представляют опасности для здоровья человека. Тревожными признаками являются любые их изменения:
- увеличение в размерах;
- перемена цвета;
- кровоточивость;
- зуд;
- шелушение;
- болезненность.
В этом случае следует незамедлительно обратиться к дерматологу. Некоторые пятна обладают способностью к озлокачествлению. Особенно внимательно следить за пигментацией надо людям, если у их ближайших родственников были диагностированы онкологические заболевания.
У женщин характерная коричневая пигментация на ногах проявляется во время беременности. Она обусловлена гормональной перестройкой в организме. Наиболее темные хлоазмы формируются между ног, в паховой области. Специального лечения такое нарушение не требует, чаще оно проходит самостоятельно после рождения ребенка.
Еще один фактор, провоцирующий изменение цвета кожи ног у дам – слишком частые процедуры депиляции, травмирующие покровы.
У мужчин пигментация часто бывает вызвана сосудистыми патологиями, вызванными тяжелыми физнагрузками на конечности либо повышенной потливостью (гипергидрозом) стоп.
Еще одна причина появления отметин – меланоз Беккера. Это заболевание невыясненной этиологии в большинстве случаев наблюдается у мужчин, развивается в подростковом возрасте. Помимо изменения оттенка дермы сопровождается повышенной волосистостью в пораженной области.
Пигментация на ногах при варикозе говорит о том, что заболевание перешло в запущенную стадию, вены закупорены тромбами. Это приводит к кислородному голоданию клеток, процессы регенерации нарушаются, эпидермис меняет цвет.
Негативные перемены происходят постепенно. Сначала кожа на голенях краснеет из-за застоя крови, затем коричневеет, без лечения приобретает черный цвет, который говорит о некротических изменениях в тканях.
Пигментация кожи на ногах появляется не у всех, даже при наличии приведенных выше заболеваний. Повышают риск развития косметического дефекта следующие факторы:
Большую роль играют возрастные изменения в тканях, которые после 50 лет теряют способность контролировать синтез пигмента, своевременно выводить его излишки из организма.
Виды пятен
В зависимости от происхождения, пигментные пятна делят на две большие группы: первичные и вторичные.
К первой категории относятся такие врожденные либо приобретенные пигментации, как:
- лентиго;
- родинки (невусы);
- мелазмы;
- веснушки;
- синдром Пейтца-Егерса-Турена;
- болезнь Аддисона;
- кахектическая меланодермия;
- токсическая гиперпигментация;
- медикаментозные пятна;
- мраморная пигментация (Бушке-Эйхорна);
- отметины паразитарной природы.
К группе вторичных нарушений принадлежат постинфекционные проявления туберкулеза или сифилиса, а также поствоспалительные пятнышки, образовавшиеся в результате акне, лишая, экземы, нейродермита и других заболеваний.
Помимо темных пятен на ногах образуются отметины сосудистого происхождения, окрашенные в сине-красные цвета. Они формируются в местах разрыва либо устойчивого растяжения вен.
В отдельный вид дерматологи выделяют белые или розоватые пятна – витилиго. Данное заболевание характеризуется появлением на теле участков кожи, в которых прекращается синтез меланина. Причины, провоцирующие патологию достоверно неизвестны. Врачи предполагают, что ее вызывают эндокринные нарушения.
Как избавиться
Как избавляться от пигментных пятен на ногах напрямую зависит от причин, по которым они появились.
Внимание: самолечением можно нанести серьезный вред здоровью, спровоцировать развитие жизнеугрожающих осложнений!
Сначала нужно пройти комплексное обследование. В зависимости от выявленной патологии дальнейшая терапия будет проходить под контролем дерматолога, флеболога, эндокринолога или гинеколога.
В комплекс мер может входить прием различных фармацевтических препаратов. В их числе:
- антигистаминные, применяемые при пигментации аллергического характера;
- комплексы с антиоксидантами, витаминами А, Е, когда дефект появился из-за возрастных изменений;
- противогрибковые мази;
- иммуномодуляторы;
- ангиопротекторы, венотоники нужны для лечения вен и сосудов при варикозах;
- гормонозаместительная терапия проводится в случае диагностирования болезни эндокринной системы.
Помимо приема лекарств, придется скорректировать рацион. Чтобы избавиться от пигментации, надо минимизировать потребление:
Основу питания должны составлять:
- постная говядина;
- бобовые;
- тыква;
- растительные масла;
- тофу;
- кабачок;
- морская рыба;
- сельдерей;
- яйца;
- свекла;
- овсянка;
- огурец;
- рис;
- груша;
- гречневая каша;
- яблоко;
- кисломолочные продукты;
- цитрусовые;
- цельнозерновой хлеб;
- гранаты;
- орехи (в ограниченном количестве).
Продукты лучше запекать или готовить на пару. От жирных, жареных блюд стоит отказаться. Из овощей и фруктов можно делать соки, разбавляя их водой 1:1.
Ускорить устранение непосредственно косметического дефекта можно с помощью отбеливающих кремов, аппаратных процедур или народных средств.
Чтобы выбрать крем для отбеливания пятен на ногах, нужно внимательно изучить его состав. Хорошее средство от пигментации содержит:
- ретинол;
- хинин;
- гидрохинон;
- витамин С;
- санорин;
- арбутин;
- глабридин;
- пергидроль;
- бета-каротин;
- различные кислоты.
Эти вещества не только выводят пигмент из дермы, но и регулируют его синтез, путем подавления деятельности производящих меланин клеток – меланоцитов.
В число наиболее эффективных средств от пигментации входят такие крема и мази, как:
- Cellcosmet;
- Ахромин;
- VIGHY Idealia PRO;
- Скинорен;
- Витек;
- Depiderm;
- Eveline Cosmetics;
- YOKO Knee and Elbow Moisturizing and whitening Cream и другие.
Чтобы достичь максимального эффекта, крема следует наносить на распаренную дерму. Предварительно ноги желательно обработать скрабом. Эта процедура расширит поры, действующие вещества мази легко проникнут вглубь кожи. После осветляющих манипуляций нельзя некоторое время выходить на улицу, поскольку они повышают фоточувствительность покровов. Если наружные средства не приносят желаемого результата, можно обратиться за помощью в косметологический салон.
В салоне косметологи предложат несколько способов вернуть ногам привлекательный вид, гладкую, ровную кожу.
Самые распространенные из них:
Перечисленные манипуляции должен проводить квалифицированный специалист в условиях косметологического салона. Непрофессиональная работа с агрессивными веществами может причинить серьезный вред здоровью человека. В домашних условиях допустимо попробовать справиться с пигментацией средствами собственного приготовления.
Если дерматолог установил, что пятна на ногах не опасны, появились в силу возрастных изменений или нарушений в выработке пигмента, можно избавиться от них с помощью народных методов.
Приведем несколько популярных рецептов:
- в половину стакана соли (лучше морской) влить несколько капелек эфирного масла любого цитруса, разбавить обычным увлажняющим кремом до получения однородной массы. Распределять состав по предварительно распаренным ногам массирующими движениями;
- взбить в пену белок одного яйца, смешать с чайной ложкой лимонного сока. Нанести смесь на кожу, когда она высохнет, смыть остатки;
- растереть зелень петрушки до состояния однородной кашицы, добавить в нее немного огуречного сока, трижды в день смазывать составом проблемную область;
- порошок бодяги развести перекисью водорода (3%) до консистенции густой сметаны, держать не дольше 10 минут, иначе на месте темных пятен сформируются белесые отметины. Смывать массу теплой водой, затем наносить увлажняющий крем;
- соединить в равных долях сок лимона и касторовое масло. Смазать ноги, когда смесь засохнет, хорошо промыть кожу, обработать ее кремом. Это средство не только устраняет пигментацию, но и подтягивает эпидермис;
- перемешать в равных долях лимонный сок, натуральный йогурт, куркуму, дать настояться 10 минут, нанести на ноги, спустя 15-20 минут удалить остатки маски;
- взять белую глину и тальк (по 1 ст.л.), добавить щепоточку соды. Развести порошки борным спиртом до однородной, клейкой каши. Обрабатывать ей пятна, через 15 минут смывать;
- раздавить несколько ягод спелой клубники, смешать с 1 ст.л. оливкового масла, добавить толченый миндаль и морскую соль, чтобы получилась однородная сметанообразная масса, втирать ее в проблемные области;
- точечно наносить на пятна масло ши, поверх надевать носки или гольфы из натуральной ткани, оставлять на ночь.
Внимание: перед использованием любого народного рецепта надо убедиться в отсутствии аллергии на его компоненты!
Если готовить маски некогда, можно просто ежедневно протирать ноги кефиром, листиком алоэ, а также соками:
- лимона;
- клубники;
- огурца;
- петрушки;
- арбуза;
- калины;
- одуванчика.
Не стоит ждать от народных средств мгновенного эффекта. Для получения желаемого результата и его сохранения отбеливающие процедуры надо проводить регулярно.
Меры профилактики
Чтобы снизить риск появления гиперпигментации, нужно придерживаться нескольких простых правил:
- отказаться от загара в период наибольшей активности солнца (с 12 до 16 часов);
- сбалансировать питание, включить в рацион больше растительных продуктов, богатых витаминами С, В, А;
- пользоваться только качественной косметикой, подходящей для определенного типа кожи;
- избегать стрессов;
- пить достаточно чистой воды;
- нормализовать вес;
- заниматься физкультурой;
- не злоупотреблять депиляцией;
- отказаться от вредных привычек;
- пользоваться солнцезащитными кремами не только для лица, но и всего тела;
- носить одежду из натуральных тканей, качественную обувь подходящего размера.
Не стоит пренебрегать профилактическими медицинскими осмотрами, соблюдать все врачебные рекомендации при лечении любых хронических заболеваний.
Пигментация на ногах – симптом многих опасных патологий. При ее обнаружении следует как можно быстрее посетить врача, выяснить причину появления пятен, пройти назначенное лечение. Если приступить к терапии на начальных этапах развития патологии, есть вероятность сохранить не только здоровье, но и красоту ног.
Читайте также: