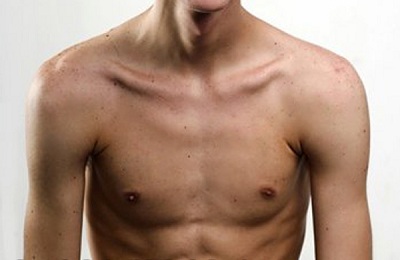
Искривление нижнего левого ребра
- Все
- А
- Б
- В
- Г
- Д
- И
- К
- Л
- М
- Н
- О
- П
- Р
- С
- Т
- Ф
- Х
- Ц
- Э
Деформации грудной клетки
Деформации грудной клетки встречаются у 2% людей. Изменения (дефекты) в костных и хрящевых тканях снижают как опорную функцию грудной клетки, так и необходимый объем подвижности. Деформации грудной клетки (грудины и ребер) являются не только косметическим дефектом и вызывают не только психологические проблемы, но и довольно часто приводят к нарушению функции органов грудной клетки (сердечно-сосудистой системы и дыхательной системы).
Причины
Причины деформации грудной клетки могут быть как врожденными, так и приобретенными. Основные причины следующие:
- Кифоз
- Сколиоз
- Хронические обструктивные заболевания легких
- Синдром Марфана
- Аномалии остеогенеза
- Ахондроплазия
- Синдром Тернера
- Синдром Дауна
- Эмфизема
- Рахит
- Килевидная деформация
- Воронкообразная грудь
- Расщепление грудины
- Синдром Поланда
- Синдром Жена
- Врожденные аномалии ребра
- Астма
- Неполное сращение грудины плода
- Врожденное отсутствие грудной мышцы
- Болезнь Бехтерева
- Воспалительный артрит
- Остеомаляция
В клинической практике чаще всего встречаются воронкообразная деформация грудной клетки и килевидная деформация.
Воронкообразная деформация грудной клетки (впалая грудь)
Воронкообразная деформация грудной клетки (впалая грудь) на сегодняшний день является наиболее распространенной деформацией грудной клетки и встречается в 1 случае из 400 новорожденных. Килевидная деформация, как вторая наиболее распространенная форма деформации, встречается в 5 раз реже, чем воронкообразная грудная клетка.
Существует несколько теорий, объясняющих развитие этой деформации, но до конца этиология остается неясной. Некоторые авторы считают, что развитие воронкообразной деформации может быть связано с чрезмерно быстрым ростом реберного хряща, который вытесняет грудину кзади. Аномалии диафрагмы, рахит, или повышенное внутриматочное давление также предположительно способствуют смещению задней части грудины. Частое ассоциация воронкообразной деформации с другими заболеваниями опорно-двигательного аппарата, такими как синдром Марфана, дает возможность предполагать, что в определенной степени деформации обусловлены аномалиями соединительной ткани. Генетическая детерминированность встречается также у 40% пациентов с килевидной деформацией.
Воронкообразная грудная клетка может проявляться как в виде небольшого дефекта, так и выраженного дефекта, при котором грудина доходит почти до позвонков. Возникновения дефекта является результатом 2 факторов: (1) степенью задней ангуляции грудины и степенью задней ангуляции реберного хряща в зоне прикрепления ребер к грудине. Если же, кроме того имеются дополнительно ассиметрии грудины или хрящевые ассиметрии, то в таком случае оперативное лечение становится более технически сложным.
Воронкообразная деформация возникает, как правило, при рождении или вскоре после рождения. Деформация часто прогрессирует, и глубина вдавления увеличивается по мере роста ребенка. Впалая грудь чаще встречается у мужчин, чем у женщин, в соотношении 6:1 Впалая грудь может сочетаться с другими врожденные аномалиями, включая аномалии диафрагмы. У 2% пациентов, впалая грудь связана с врожденными аномалиями сердца. У пациентов с характерным габитусом тела, можно предположить диагноз синдром Марфана.
Существует несколько методов количественной оценки тяжести деформации при воронкообразной груди, которые обычно включает измерения расстояния от грудины к позвоночнику. Возможно, наиболее часто используемым методом является метод Халлера, который использует отношение поперечного расстояния до переднезаднего расстояния, полученные на основании КТ. В системе Haller, оценка 3,25 или выше свидетельствует о тяжелом дефекте, который требует хирургического вмешательства.
Воронкообразная грудь вообще не оказывает особого физиологического воздействия на младенцев или детей. Некоторые дети испытывают боль в области грудины или реберного хряща, особенно после интенсивных нагрузок. У других детей возможно сердцебиение, что может быть связано с пролапсом митрального клапана, который обычно имеет место у пациентов со впалой грудью. Некоторые пациенты могут чувствовать шум движения крови, который связан с тем, что легочная артерия находится близко к грудине и во время систолы пациент может отмечать шум выброса крови.
Иногда у пациентов с воронкообразной грудью встречается астма, но отмечено что деформация не оказывает явного влияния на клиническое течение астмы. Воронкообразная деформация оказывает влияние на сердечно-сосудистую систему и наблюдения показали, что после оперативной коррекции деформации происходит значительное улучшение функций сердечно-сосудистой системы.
Килевидная деформация
Килевидная деформация является второй наиболее распространенной врожденной деформацией грудной стенки. Pectus carinatum составляет примерно 7% всех деформаций передней грудной стенки. Она чаще встречается у мальчиков, чем у девочек (соотношение 4:1). Как правило, эта деформация имеется уже при рождении и имеет тенденцию к прогрессированию по мере роста ребенка. Килевидная деформация представляет собой выпячивание грудной клетки и фактически представляет собой спектр деформаций, которые включают костохондральный хрящ и грудину. Изменения в костнохондральном хряще могут быть как односторонними, так и двухсторонними. Кроме того, выпирание грудины может быть как большим, так и незначительным. Дефект может быть асимметричным, вызывая ротацию грудины с депрессией с одной стороны и выпиранием с другой стороны.
Патогенез килевидной деформации, также как и воронкообразной деформации не ясен. Высказывалось предположение, что это результат избыточного разрастания ребер или остеохондральных хрящей. Существует определенная генетическая детерминированность килевидной деформации. Так в 26% случаев отмечено наличие семейного анамнеза этой формы деформации. Кроме того в 15 % случаев килевидная деформация сочетается со сколиозом, врожденными пороками сердца, синдромом Марфана или другими заболеваниями соединительной ткани.
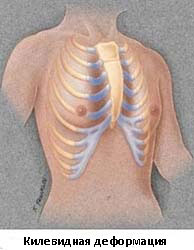
Килевидную деформацию можно разделить на 3 различных типа деформаций.
- Тип 1. Xарактеризуется симметричным выступом грудины и реберных хрящей. При этом типе деформации грудины мечевидный отросток смещены вниз
- Тип 2. Корпорокостальный тип, при этом типе деформации происходит смещение грудины вниз и вперед или выгибание средней или нижней трети грудной клетки. Этот тип деформации, как правило, сопровождается искривлением ребер.
- Тип 3. Костальный тип. При этом типе деформации задействованы в основном реберные хрящи, которые выгибаются вперед. Искривления грудины, как правило, не значительны.
Симптомы при килевидной деформации чаще встречаются у подростков и могут быть в виде сильной одышки, возникающей при минимальной нагрузке, снижение выносливости и появление астмы. Происходит это вследствие того, что экскурсия стенки грудной клетки ограничена из-за фиксированного переднезаднего диаметра грудной клетки, что приводит к увеличению остаточного объема, тахипноэ, и компенсационной диафрагмальной экскурсии.
Синдром Поланда
Синдром Поланда назван в честь Альберта Поланда, который впервые описал этот вид деформации грудной клетки в результате наблюдений в школе и относится к спектру заболеваний, которые связаны с недоразвитием грудной стенки. Этот синдром включает аномалии развития большой грудной, малой грудной мышц, передней зубчатой мышцы, ребер, и мягких тканей. Кроме того, может наблюдаться деформация руки и кисти.
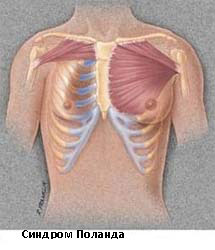
Заболеваемость синдромом Поланда составляет примерно 1 случай на 32 000 родившихся детей. Этот синдром в 3 раза чаще встречается у мальчиков, чем у девочек, и у 75% пациентов поражается правая сторона. Существует несколько теорий относительно этиологии этого синдрома, которые включают в себя аномальную миграцию эмбриональной ткани, гипоплазию подключичной артерии или внутриутробной травмы. Тем не менее, ни одна из этих теорий не доказало свою состоятельность. Синдром Поланда редко ассоциирован с другими заболеваниями. У некоторых пациентов с синдромом Поланда встречается лейкемия. Существует определенная ассоциация этого синдрома с синдромом Мебиуса (односторонний или двусторонний паралич лицевого нерва, отводящего глазного нерва).
Симптомы синдрома Поланда зависят от степени дефекта и в большинстве случаев это косметические жалобы. У пациентов с наличием значительных костными дефектов, могут быть выбухания легкого, особенно при кашле или плаче. У некоторых пациентов возможны функциональные нарушения и дыхательные нарушения. Легкие сами по себе не страдают при этом синдроме. У пациентов со значительными дефектами мышечной и мягких тканей могут стать очевидными снижение толерантности к физическим нагрузкам.
Синдром Жена
Синдром Жена или прогрессирующая дистрофия грудной клетки, которая обусловлена внутриутробным нарушением роста грудной клетки и гипоплазией легких. Этот синдром был впервые описан в 1954 году Женом у новорожденных. И хотя в большинстве случаев такие пациенты не выживают, но в некоторых случаях оперативные методы лечения позволяют таким пациентам жить. Синдром Жена наследуется по аутосомно-рецессивному типу и не было отмечено наличие ассоциации с другими хромосомными нарушениями.
Дефекты грудины
Дефекты грудины можно разделить на 4 типа и все являются редкими: грудная эктопия сердца, шейная эктопия сердца, торакоабдоминальная эктопия сердца и расщепление грудины. Торакальная эктопия сердца представляет собой аномалию расположения сердца вне грудной клетки, и сердце совершенно не защищено плотными костными тканями. Выживаемость пациентов с грудной эктопия сердца очень низкая.Описано только три удачных случая оперативного лечения из 29 операций с этой аномалией.
Шейная эктопия сердца отличается от грудной только локализацией аномального расположения сердца. Как правило, такие пациенты не имеют шансов на выживаемость. У пациентов с торакоабдоминальной эктопией сердце расположены книзу грудины. Сердце покрыто мембраной или тонкой кожи. Смещение сердца вниз является результатом полулунного дефекта перикарда и дефекта диафрагмы. Нередко также бывают дефекты брюшной стенки.
Расщелина грудины является наименее серьезной из 4 аномалий, потому что сердце почти закрыто и находится в нормальном положении. Поверх сердца имеется частичное или полное расщепление грудины, причем частичное разделение встречается чаще, чем полное расщепление. Ассоциации с пороками сердца при этой аномалии встречаются достаточно редко. У большинства детей, расщепление грудины обычно не вызывает особо заметных симптомов. В отдельных случаях, возможны респираторные симптомы в результате парадоксального движения дефекта грудины. Основным показанием для проведения хирургического лечения является необходимость обеспечить защиту сердца.
Диагностика
Диагностика деформаций грудной клетки, как правило, не представляет больших трудностей. На первом плане из инструментальных методов исследования стоит рентгенография, которая позволяет оценить как форму деформации, так и ее степень. КТ грудной клетки позволяет определить не только костные дефекты и степень деформации грудины, но и наличие смещения средостения, сердца, наличие сдавления легкого. МРТ позволяет получить более расширенную информацию, как о состоянии костных тканей, так и мягких тканей и, кроме того, не обладает ионизирующей радиацией.
Функциональные исследования деятельности сердца и легких, такие как ЭКГ, ЭХО- кардиография, спирография позволяют оценить наличие функциональных нарушений и динамику изменений после оперативного вмешательства.
Лабораторные методы исследования назначаются в случае необходимости дифференциации с другими возможными состояниями.
Лечение
Тактика лечения при деформациях грудной клетки определяется степенью деформации и наличия нарушения функций органов дыхания и сердца. При небольшой деформации при воронкообразной грудной клетке или килевидной деформации возможно консервативное лечение – ЛФК, массаж, физиотерапия, дыхательная гимнастика, плавание, применение корсетов. Консервативное лечение не в состоянии исправить деформацию, но позволяет приостановить прогрессирование деформации и сохранить функциональность органов грудной клетки.
При деформации средней и тяжелой степени только оперативное лечение может восстановить нормальную функцию органов грудной клетки.
Использование материалов допускается при указании активной гиперссылки на постоянную страницу статьи.

В современной медицине под деформацией ребер понимаются их искривления, которые возникли в результате травматических повреждений, воспалительных или инфекционных процессов, оперативного вмешательства или врожденных патологий. Проблема может не представлять опасности для здоровья человека. Однако при высокой степени выраженности деформация ребер способна стать причиной возникновения заболеваний сердечно-сосудистой или дыхательной систем.
Причины деформации ребер
Эта проблема возникает из-за множества факторов. Все причины можно разделить на врожденные, приобретенные. А так же, отдельно можно выделить первичные (вследствие травмы) и вторичные ( на фоне уже существующих болезней) деформации ребер. Самыми распространенными причинами называют:

- хронические обструктивные болезни легких;
- аномалии в развитии скелета;
- наследственные и генетические синдромы;
- туберкулез костей;
- рахит, кифоз, сколиоз;
- травмы, переломы ребер;
- астму;
- врожденные аномалии;
- инфекции, перенесенные в детском возрасте.
Деформация ребер может также появиться в связи с травмами. Чаще всего она развивается после нарушения целостности тела грудины или рукоятки. У взрослых, как правило, требует оперативного вмешательства.
Деформация ребер у ребенка
Около 4 % детей страдают от врожденных или приобретенных деформаций ребер. Лечение лучше проводить в этом возрасте, поскольку повышается шанс на полное устранение недуга. Врожденные патологии возникают из-за генетической предрасположенности или вредных экзо- и эндогенных факторов. Приобретенные деформации ребер у ребенка появляются вследствие травм или служат осложнениями воспалений или инфекций, которые поражают костную ткань в период формирования скелета.
Проявления деформации ребер
Эта проблема считается очень серьезной поскольку отражается как на внешнем виде, так и на самочувствии больного. Среди основных проявлений деформации ребер называют:
- Внешние изменения. Воронкообразная патология вызывает углубление в нижней или средней зоне груди. Килевидная деформация характеризуется выпячиванием одного из участков.
- Уменьшение полости грудной клетки. Это в свою очередь приводит к искривлениям позвоночника и нарушениям кровообращения.
- Периодические западания ребер, которые возникают при вдохе. Могут стать причиной дыхательной недостаточности.
- Отставание в физическом развитии у детей. Малыши, у которых наблюдается деформация ребер, к тому же, более подвержены простудным заболеваниям, вегетативным расстройствам, быстро устают.
- Нарушения дыхательных функций. Возникают деформации верхнего или среднего отдела грудной клетки.
Для того чтобы понять, как справиться с возникшей проблемой, обратитесь к квалифицированному врачу за помощью.
Причинами приобретенных деформаций грудной клетки обычно являются заболевания позвоночника или травмы. Патология также развивается на фоне заболеваний органов дыхательной системы. Однако выделяют и искусственные деформации ребер от корсета, бандажей или поясов. Не секрет, что такие приспособления нередко применяются для выравнивания позвоночника, а также для восстановления после операций, переломов. Их неправильное использование нередко приводит к тому, что происходит деформация ребер.
| Методика диагностики | Время | Точность |
|---|---|---|
| Рентген грудной клетки | 10 минут | 50-60% |
| КТ грудной клетки | 30 минут | 50% |
| МРТ грудного отдела | 20 минут | 85-97% |
Пройти диагностику на современном оборудовании вы можете в клиниках Москвы. Обратившись туда, вы также получите эффективное лечение. Квалифицированные врачи приложат максимум усилий, чтобы решить проблему без хирургического вмешательства. При необходимости в проведении операции ее выполнят на самом высоком уровне.
Изучение собственного тела приводит человека к необычным наблюдениям и выводам. Почти каждый замечает, что лицо и туловище асимметричны, как и другие парные конечности и органы человека, а также кости. Если ребра торчат по-разному с левой и правой стороны, это не всегда указывает на патологию, может быть следствием особенностей строения. Но некоторые виды торчащих ребер напрямую указывают на наличие того или иного отклонения.
Распространенные причины формирования выпирающих ребер

У некоторых людей грудная клетка выходит чуть вперед, отчего кажется, что ребра сильно выпирают. Особенно заметно это при отсутствии большой жировой прослойки. Чем худее человек, тем отчетливее будут видны у него ребра. Вопрос этот больше всего беспокоит девушек, озабоченных своим внешним видом.
Остальные факторы так или иначе связаны с деформацией грудной клетки. В некоторых случаях это не несет никакой опасности. В других же деформация зависит от болезней, которые требуют диагностики и наблюдения.

Очень часто одни ребра выпирают больше других в результате детских травм. Происходит деформация грудной клетки, из-за чего во взрослом возрасте структуры теряют симметричность. Связано это с тем, что у детей грудная зона сформирована недостаточно хорошо – более подвижная и уязвимая к ударам.
Вызывать травмы могут неосторожные нагрузки. Если во взрослом возрасте человек уже умеет рассчитывать силы, в детском сделать это намного сложнее. Также вызывают дефекты: переедание, неправильная осанка и заболевания позвоночника.
У некоторых женщин процесс беременности связан с тем, что органы принимают настолько неестественное положение, что начинают давить на ребра изнутри, как бы выталкивая их. Это приводит к тому, что ребра с одной или обеих сторон начинают выпирать сильнее после рождения ребенка.
Одна из самых распространенных причин появления выпирающих ребер слева или справа. При неправильном положении за столом – перегибом влево или вправо – происходит смещение позвоночника, что напрямую влияет на ребра.
Привести к перекосу может и другой фактор – постоянное ношение тяжелой сумки или других вещей с одной стороны. Именно это вызывает развитие сколиоза.
Кроме того, что страдает позвоночник и грудная клетка меняет свой вид, у человека сдавливаются внутренние органы. Это может приводить к таким изменениям, как полная утрата ими функций или частичное нарушение работы.
У некоторых людей на ребрах формируются костно-хрящевые наросты. Они не причиняют боли, развиваются медленно и не действуют на работу внутренних органов. Встречается эта патология нечасто. Ее главной причиной считаются травмы, но спровоцировать могут и другие факторы:
- сколиоз;
- заболевания эндокринной сферы;
- инфекции и вирусы.
Экзостоз не требует лечения, если не причиняет сильного дискомфорта пациенту.
Описанные выше нарушения больше связаны с факторами, которые воздействовали на человека определенное время в детстве или подростковом возрасте. Они привели к искривлению грудной клетки, но особой опасности для организма больше не представляют.
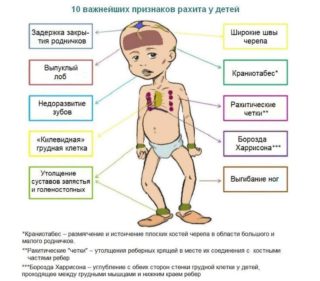
Еще одна причина выпирания ребер — рахит. Болезнь развивается из-за острого дефицита витамина D в организме, который может быть связан:
- с неправильным усвоением микроэлемента в кишечнике;
- с развитием дисбактериоза;
- с постоянными нарушениями стула.
Последствия рахита всегда глобальны и негативны для здоровья: деформируется костная система, мышцы и связки ослабевают, появляется анемия. Лечить рахит необходимо с привлечением медиков.
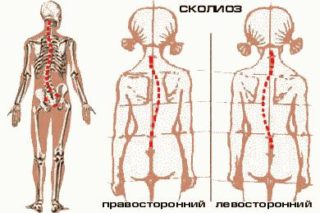
Заболевание встречается очень часто, но не всегда оно может быть правильно идентифицировано. Среди симптомов выделяют: непропорциональную грудную клетку с перекосом в одну из сторон, а также отчетливый перекос позвоночного столба со стороны спины. Тяжелые формы сколиоза приводят к сильной сутулости, асимметричности плеч, появлению выпуклого живота.
К причинам сколиоза можно отнести:
- наследственность;
- неправильный образ жизни;
- травмы позвоночника;
- патологии костной ткани, в том числе дефицит кальция и врожденные болезни;
- длительное пребывание в неестественной позе;
- опухоли позвоночника и органов, расположенных рядом с ним;
- осложнения межреберной невралгии, сифилиса и туберкулеза;
- воспаление мышц спины и спинного мозга.
Точную причину медики установить и не пытаются, так как сколиоз в большинстве случаев – это необратимая форма болезни позвоночника. Проявляться патология начинает еще в детском возрасте.
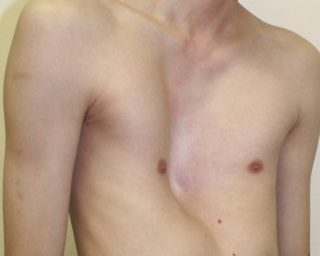
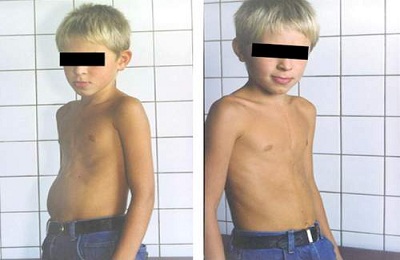
Редкое заболевание, считающееся врожденным. Видно его становится с первых недель жизни ребенка. Главный симптом – вдавленная грудная клетка, словно человека в грудь ударили кулаком. Подобный порок наблюдается в среднем у 2-3% населения земли, или у 0,6-2,3% жителей России. Это опасная патология, которая склонна к прогрессированию.
Врачи считают, что точно определить факторы, способствующие развитию воронкообразной грудной клетки, невозможно. Рассматривается не менее 30 возможных гипотез возникновения нарушения. Согласно статистике, наиболее распространенная причина – наследственный фактор.
Подтвердить генетическую предрасположенность в большинстве случаев удается наличием в семье пациента родственников с таким же диагнозом. Также у людей с воронкообразным отклонением нередко наблюдаются другие аномалии развития.
Также воронкообразная грудь может быть связана с патологиями хряща: деформацией и дисплазией соединительных тканей. Эти аномалии проявляются как во внутриутробном развитии, так и по мере взросления человека. Среди особенностей патологии также можно выделить:
- тесная связь болезни с возрастом пациента – она неуклонно прогрессирует по мере взросления;
- постепенно воронкообразная болезнь вызывает искривление позвоночника;
- со временем уменьшается объем грудной полости, что приводит к смещению органов;
- находясь долгое время в таком положении, органы утрачивают функции.
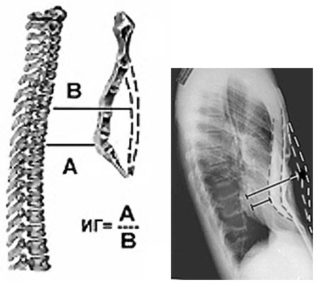
С возрастом хрящ грудной клетки начинает активно расщепляться. Так как болезнь относится к прогрессирующим патологиям, существует несколько способов ее классификации.
Описано не менее 40 синдромов, связанных с формированием дефекта. Однако отсутствие единой системы классификации причин не дает возможности создать полноценное ранжирование видов заболевания. Наиболее распространенный способ классификации – по Урмонасу и Кондрашину:
- по стадии – декомпенсированная, компенсированная и субкомпенсированная;
- по степени деформации хряща и костей – 1, 2 или 3;
- по виду деформации – симметричная или односторонняя;
- по типу изменения – седловидная, типичная или винтовая;
- по форме – плосковороночная или обычная;
- по сочетанию с другими аномалиями – присутствуют они или отсутствуют.
Применяются и другие методы классификации, актуальность которых зависит от страны диагностики.
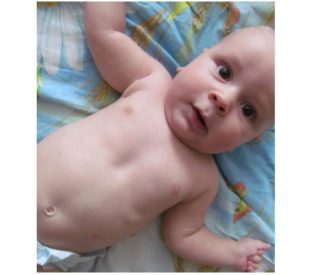
Распознать воронкообразную грудь в грудном возрасте очень сложно, так как вдавливание незначительно. Но опытный педиатр заметит симптомы, описывающие это нарушение:
- парадоксальное дыхание, при котором ребра западают на вдохе;
- усиление вдавливания с каждым месяцем развития;
- по краям ребер есть поперечная борозда.
У школьников со слабовыраженной патологией наблюдаются нарушения осанки и заметные искривления грудины. Клетка становится плоской, надплечья сильно опускаются, живот выпячивается.
Нередко наблюдается грудной кифоз, сколиоз, ребенок страдает от повышенной утомляемости, потливости. Не исключена раздражительность и болезненная худоба в сочетании с бледностью кожи. Дети с воронкообразной грудью очень плохо переносят физические нагрузки, а также часто жалуются на сердечные боли.
Можно ли избавиться от выпирающих ребер

Если левое ребро выпирает больше правого (или наоборот), от этого можно избавиться в домашних условиях. Если состояние не связано с таким заболеванием, как кифоз или воронкообразная грудь, иногда бывает достаточно упражнений и массажа.
Массаж для распрямления ребер должен выполнять специалист. Обычно назначают курсы по 10-20 сеансов с повтором несколько раз в год. Согласно отзывам, это реальный способ избавиться от асимметричных ребер.
Упражнения для устранения дефекта специфичны:
- Лежа на животе. Под грудь подкладывают гимнастический валик или полотенце, скрученное в аналогичную форму. В таком положении нужно лежать не менее 1 часа в день. Начинают выполнять его с нескольких минут, постепенно увеличивая нагрузку. В ходе упражнения появляются неприятные ощущения в грудине – это нормально.
- Лежа на спине. Для выполнения упражнения потребуются гантели. Их берут в руки и начинают поднимать вверх, а потом опускать вниз.
Сочетая массаж и упражнения, нельзя забывать о других методах борьбы с выпирающими и асимметричными ребрами.

При желании избавиться от выпирающих ребер человек должен следить за другими аспектами своего здоровья:
- стараться держать осанку;
- заниматься плаванием и фитнесом;
- обеспечить организм продуктами с кальцием и витамином D.
Однако не следует уделять дефекту слишком много внимания, если он не связан с заболеваниями позвоночника и костной системы.
Хирургическое вмешательство показано только при тяжелых формах сколиоза и кифоза, а также при лечении воронкообразной грудной клетки, которая постоянно прогрессирует.
Если у человека выпирают ребра – это не значит, что у него есть заболевания позвоночника или внутренних органов. В большинстве случаев такое состояние связано с особенностями организма и строения скелета. Однако это не исключает наличия различных отклонений и патологий, поэтому важно пройти полную диагностику для уточнения. Избавиться от выпирающих ребер, не вызванных болезнью, можно, но это займет много времени и сил. И успех гарантирован далеко не каждому пациенту.
Главное предназначение грудной клетки – защита органов, которые находятся внутри нее, от внешних воздействий. С изменениями грудины сталкиваются многие дети и даже взрослые люди. Такая патология влияет на работу органов, которые находятся в зоне этого костно-мышечного каркаса.
- Причины появления изменений и их виды
- Врожденные патологии
Нормальная форма грудины и отклонения
Грудная клетка – это щит, который закрывает собой внутренние органы. К таким относятся сердце и легкие, а также крупные стволы сосудов. Все эти элементы организма должны быть закрыты и защищены.
Нормальная форма грудной клетки – неправильный конус. У нее должно быть четыре стороны.
Формы груди разделяют на несколько подвидов. Они зависят от конституции человека. Типы грудной клетки разделяются на:
- Нормостенические – коническая грудная клетка. Диаметр переднезадних сторон должен быть меньше бокового. Этим нормостеническая форма грудной клетки отличается от других видов. Промежутки между ребрами почти незаметны. Плечи находятся под углом 90 градусов по отношению к шее. Развитыми являются мышцы околоплечной зоны. Все показатели такой грудной клетки в норме,
![]()
Гиперстенические. Особенность – цилиндрическая форма. Боковой и переднезадний размеры почти равны. Показатели размеров в этом случае будут больше, чем норма. Гиперстеническая грудная клетка предполагает прямые и широкие плечи, горизонтально расположенные ребра, с узкими промежутками. Цилиндрическая грудная клетка довольно широкая, мускулатура также достаточно развита.- Астенические. Астеник имеет плоскую, узкую и немного удлиненную грудину. Переднезадний и боковой размеры будут меньше, чем в любом из описанных видов. Ключицы, ямки над и под ними хорошо выделяются. Астеническая грудная клетка отличается очень большими межреберными промежутками. Плечи обычно опущены, а мышечная система слабая.
В ходе деформации грудной клетки меняется ее форма, что оказывает негативное влияние на работу внутренних органов – сердца, легких.
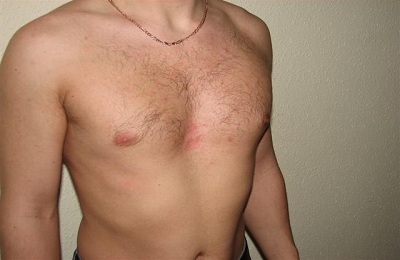
В медицине различают врожденную и приобретенную деформации.
Приобретенная деформация – это искривление формы грудной клетки вследствие каких-то заболеваний, к примеру, болезней дыхательных органов, рахита, костного туберкулеза. Деформировать грудину могут ожоги в области груди и различные повреждения.
Приобретенные деформации разделяют на такие виды:
- Эмифизематозные – возникают как следствие воспалительных процессов в легких и дыхательных путях, эмфиземы. В данном случае передняя часть груди увеличивается в размерах.
- Паралитические – предпосылкой к такому изменению являются болезни легких и плевры. Паралитическая грудная клетка отличается уменьшенными параметрами.
- Ладьевидные – в верхней и средней частях груди появляются углубления в виде ладьи. Ладьевидная грудная клетка появляется из-за воспалительных процессов в спинном мозге.
- Кифосколиотические – наблюдаются в случаях изменений в строении позвоночника (формируется асимметрия грудной клетки, или же появляется кривой позвоночник).
Основные причины подобных изменений:
![]()
атрофировавшаяся костная ткань,- изменение костей в связи с возрастом,
- надрыв межпозвоночных дисков,
- переломы позвоночника,
- новообразования (опухоли),
- повреждения,
- остеопороз,
- деформация структуры позвоночника и позвонков.
Врожденная деформация грудной клетки является наиболее частым и опасным явлением. Среди изменений в этом случае выделяют несколько видов деформаций:
Воронкообразная. Нетипичные реберные хрящи или диафрагма могут дать деформирующий эффект. Этот вид характеризуется вдавленной к позвоночнику центральной частью груди. Таким образом получается воронка. Наибольшего развития подобная патология достигает к трехлетию ребенка. Если на ранних стадиях ее можно лечить с помощью гимнастики, то на поздних применяют только хирургическое вмешательство.
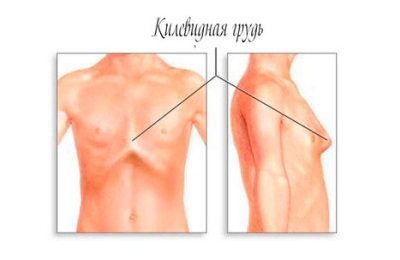
В мире используют более 20 видов операций для коррекции такого типа деформации.
Килевидная, или куриная. В этой ситуации разрастаются реберные хрящи. Это становится причиной выдвижения грудины вперед.
По форме такая деформация грудной клетки у ребенка напоминает киль. Если из-за этого нарушается работа внутренних органов (сердца и легких), то в возрасте 5 лет допускается оперативное лечение – торакопластика. На начальных этапах деформация грудной клетки предполагает упражнения, занятий плаванием, и использование физиотерапии. Может возникать в результате рахита.
Влияние на развитие грудной клетки оказывают такие факторы:
Дисплазия и риски деформации
В данный момент медицина пришла к выводу, что патологические формы грудной клетки являются следствием нарушений в строении белка коллагена. Это и становится причиной дисплазии соединительной ткани и как результат, появляется деформация грудной клетки у детей. Подобные изменения – это внешнее выражение дисплазии. Но существуют и другие опасности, связанные с этим явлением.
Следующим, после груди, в зоне риска оказывается сердце. Для предотвращения негативных последствий назначают обследование у кардиолога. С появлением самых первых признаков дисплазии следует обратиться за помощью к врачам. Только узконаправленный специалист назначит эффективное лечение.
И только он знает, как исправить это негативное явление. Обычно терапия такого недуга занимает много времени. Проводится как медикаментозное лечение, так и хирургическое вмешательство. С помощью лекарственных препаратов предотвращают рецидивы.
Деформация – это аномалия развития грудной клетки. Существует ряд опасных последствий подобных изменений. Они касаются органов, которые находятся в каркасе:
- Дыхательные. Впалая грудь может привести к проблемам с легкими и дыханием. Зачастую легкие уменьшаются и сморщиваются.
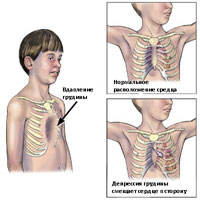
- Сердечно-сосудистые. Сильно деформированный грудной отдел приводит к сдавливанию сердца, провоцирует его смещение. Также подвергаются изменениям и крупные кровеносные сосуды. В большинстве случаев наблюдаются частое сердцебиение, нарушается кровоток.
Такие негативные стороны деформации грудной клетки влияют и на общее развитие детей и подростков. Они становится менее активным, снижается физическое здоровье, требуется хирургическое исправление патологии. Большинство операций проводят после 7 лет. Но после хирургического вмешательства могут возникнуть осложнения. Наиболее распространенными считаются:
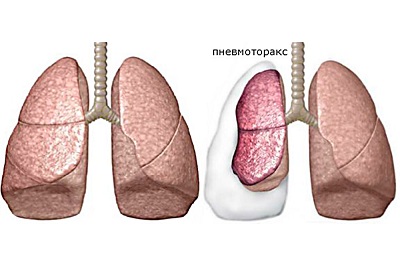
- гемоторакс – в плевральной полости (в легких) начинает скапливаться кровь,
- процессы нагноения кожи на месте раны,
![]()
пневмоторакс – легкие наполняются воздухом (в плевре),- травмы под кожей способствуют появлению гематом,
- пневмония – часто возникает после операций на груди,
- сепсис – инфицирование, которое распространяется через кровоток,
- парез кишечника – появляется из-за нарушений водно-электролитного баланса,
- воспаление сердечной мышцы.
Ко всем подобным последствиям деформации необходимо быть готовым.
Потому что в большинстве случаев патологическое развитие грудной клетки – не просто косметический дефект, а серьезное заболевание.
Методы лечения и профилактики
В зависимости от типа деформации специалист выбирает тот или иной комплекс методов лечения. На выбор влияет еще и степень тяжести болезни:
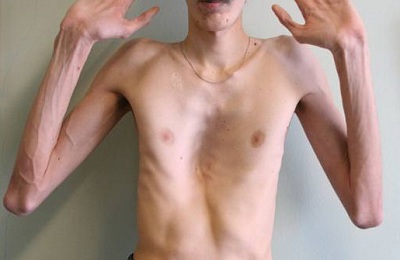
Однако такое лечение помогает не всем. Для этого способа подойдут только кости, которые способны двигаться. Если же они устойчивы и слабо поддаются внешнему влиянию, применяется хирургические методы. Наиболее частый метод Насса, или как его еще называют, стернохондопластика.
Рекомендуется делать подобную операцию детям, которые достигли 6-летнего возраста. Ребенку делают два разреза в груди и в них вставляют металлические пластины. Под их воздействием и происходит исправление формы грудины и контроль ее дальнейшего роста. В среднем подобную конструкцию устанавливают на 3-4 года. После того как пластины достанут, грудина будет держать форму самостоятельно.
Килевидная деформация. Если такая форма стала результатом изменения рахитических изменений, то для исправления дефекта нужно лечить рахит. Для маленьких детей эффективным будет прием витамина D, однако если рахит спровоцировал необратимые изменения, то потребуется более серьезное вмешательство. Это же относится и к врожденной килевидной деформации грудной клетки.
Для лечения такого вида изменений широко используют специальные корсеты, лечебную гимнастику. Но результативность этих действий ничем не подтверждена. Чаще всего такая деформация грудной клетки предполагает операцию, в частности торакопластику. Поскольку подобная деформация не оказывает негативного влияния на внутренние органы, то единственная причина исправления формы груди – эстетическая.
Существует два вида хирургического вмешательства – малоинвазивный метод и операция с открытым доступом. Чаще используют первый тип. Избежать операции можно. Для этого дефект маскируют. Женщинам устанавливают импланты в груди, а мужчинам рекомендуют специальный метод накачки мышц.
Плоская грудина. Плоская грудная клетка подвергается исправлению только при помощи консервативных методик, т.е. безоперационных. Специалист назначает плавание, физические нагрузки и дыхательную гимнастику. Таким образом достигается коррекция формы через наращивание мышц и постоянно регулируется дыхательный процесс в легких. Визуально дефекты достаточно хорошо видны и после лечения.
К способам профилактики изменений формы груди относят:
- Спортивный образ жизни. Эффективными будут упражнения для расширения грудной клетки. Постоянная тренировка предотвратит деформацию.
- Отсутствие хронических болезней органов системы дыхания. Для этого нужно не затягивать с проведением исследования при заболеваниях органов дыхания в остром периоде.
- Исключение повреждений груди.
- Профилактика рахита.

Такие действия помогут сформировать правильный костно-мышечный корсет у ребенка, подростка или взрослого.
Многих беспокоит вопрос, берут ли в армию, если деформирована грудная клетка. В большинстве случаев деформация не является предлогом для освобождения от несения воинской службы. К примеру, килевидные изменения не несут в себе опасности для здоровья и не влияют на общее развитие.
Не берут в армию, если деформация нарушает функционирование органов дыхания. Для определения степени воздействия этого фактора проводится исследование функций внешнего дыхания. Брать направление следует у терапевта.
Деформация грудной клетки у детей требует лечения. Если даже это сложное заболевание и не вредит здоровью, то портит внешний вид человека и влияет на его психологическое состояние. Поэтому, в любом случае, следует проводить лечение.
Читайте также: