Импинджмент синдром голеностопного сустава pdf
Данное заболевания начинает развиваться вследствие хронической травмы в голеностопном суставе, когда в крайних положениях стопы (в положении крайнего сгибания или положении крайнего разгибания) край большеберцовой кости соударяется с таранной костью. Соударение между костными структурами в суставе называется импинджментом.
Если соударение происходит между передним суставным краем большеберцовой кости и шейкой таранной кости, что происходит в положении крайнего разгибания (или крайнего тыльного сгибания), то это передний импинджмент голеностопного сустава.
Если соударение происходит между задним суставным краем большеберцовой кости и задним отростком таранной кости, что происходит в положении крайнего сгибания, то это задний импинджмент голеностопного сустава (синдром задней компрессии или os trigonum синдром).

Передний и задний импиджмент синдром голеностопного сустава
При импинджменте между костными структурами ущемляется капсула вместе с синовиальной оболочкой голеностопного сустава. Если импинджмент происходит постоянно, то развивается локальное хроническое воспаление, в местах соударения появляются остеофиты (костные шипы), которые со временем увеличиваются. За счёт остеофитов пространство между таранной и большеберцовой костями уменьшается. При переднем импинджменте уменьшается амплитуда разгибания (или тыльного сгибания) стопы, а при заднем – амплитуда сгибания. При этом частота импинджмента возрастает, ещё более усугубляя повреждение и воспаление. Со временем ограничение амплитуды движений становится стойким.
Часто передний импинджмент синдром голеностопного сустава является следствием травм связочного аппарата голеностопного сустава. Даже небольшая нестабильность в голеностопном суставе способствует повышенной травматизации переднего отдела голеностопного сустава в положении крайнего разгибания. Чаще всего передний импинджмент развивается у атлетов, так как именно они перегружают передний отдел голеностопного сустава в положении крайнего разгибания, постоянно травмируя его передний отдел.

Передний импиджмент синдром
Задний импинджмент синдром голеностопного сустава чаще всего встречается у артистов балета. Это связано с хождением на пальцах стопы, а в этом положении происходит избыточное сгибание в голеностопном суставе, и, соответственно, травма задних отделов голеностопного сустава.
Данной патологии часто не уделяется должного внимания, хотя проявления импинджмента довольно болезненны и ограничивают амплитуду движений в голеностопном суставе.

Задний импиджмент синдром
Главными симптомами импинджмент-синдрома голеностопного сустава являются снижение амплитуды движений в голеностопном суставе и боль в крайнем положении. При переднем импинджменте – при разгибании или тыльном сгибании стопы в передних отделах голеностопного сустава; при заднем импинджменте – при сгибании стопы в задних отделах голеностопного сустава.
Диагноз импинджмент-синдрома голеностопного сустава опытный ортопед может выставить после осмотра голеностопного сустава. Врач проверит все движения в голеностопном суставе, определит, какие движения вызывают боль в голеностопном сустава, определит локализацию боли (то есть точки, где возникает боль). Определяется амплитуда движений в голеностопном суставе. При импинджмент-синдроме амплитуда движений снижена.
При переднем импинджмент-синдроме снижена амплитуда разгибания (тыльного сгибания) с выраженной болью в положении крайнего разгибания (тыльного сгибания). Выполняется стресс-тест, когда пациента просят присесть на корточки. В этом положении возникает резкая боль в переднем отделе голеностопного сустава.

Рентгенограммы пациента с передним импиджмент синдромом
И наоборот, при заднем импинджмент-синдроме снижена амплитуда сгибания стопы с выраженной болью в задних отделах сустава в положении крайнего сгибания стопы. Стресс-тест заключается в том, чтобы пациент встал на носочки. В этом положении возникает резкая боль в задних отделах голеностопного сустава.
Если врач считает, что причиной боли в задней части голеностопного сустава является os trigonum, то врач может предложить ввести анестетик (обезболивающее лекарство) в данную область. Если возникает облегчение и возможно полное безболезненное сгибание стопы, то причиной боли является os trigonum. Если боль не проходит, то проблема может заключаться в сухожилии, которое проходит вдоль внутреннего края os trigonum.

Рентгенограммы пациента с задним импиджмент синдромом
Выполняются рентгенограммы голеностопного сустава в двух проекциях. На обычных рентгенограммах остеофиты (костные шпоры) на голени или таранной кости чётко определяются. Можно выполнить боковые стресс-рентгенограммы, когда при приседании на корточки можно выявить соударение костных поверхностей в передней части голеностопного сустава, а при вставании на носки – соударение в задних структурах голеностопного сустава.
Можно выполнить и другие методы исследования голеностопного сустава, хотя они и не так информативны.
Консервативное лечение
Первой рекомендацией в данном случае является – ограничение нагрузки на больную ногу, ограничение движений в болезненном положении, покой. Целесообразно использование обуви, ограничивающей движения в голеностопном суставе. Препаратами выбора, снижающие проявления боли и воспалительного синдрома, являются противовоспалительные средства, например диклофенак, ибупрофен, вольтарен. При остром развитии воспалительной реакции может помочь охлаждение участка болезненности, например грелкой со льдом.
Иногда рекомендуют инъекции стероидов в болезненную область. Стероиды являются сильными противовоспалительными препаратами. Инъекция стероидов уменьшает раздражение и отек мягких тканей, которые постоянно ущемляются, что снижает вероятность их повторного ущемления и поддержанию воспаления.
Чтобы быстрее восстановить нормальную амплитуду движений в голеностопном суставе, рекомендуется проконсультироваться у физиотерапевта, Пациентам предлагается серия специальных упражнений, в частности — на велотренажере, для увеличения амплитуды движений и укрепления тонуса мышц голени и стопы.
Оперативное лечение
Если консервативное лечение не помогает, то может быть рекомендована операция. Вид операции зависит от вида импинджмента и причины.
Зачастую сразу рекомендуют хирургическое лечение импинджмент синдрома голеностопного сустава. Остеофиты и патологически изменённые ткани нужно удалить, так как они никуда не сами не исчезнут и будут постоянно травмировать капсулу сустава, поддерживая хроническое воспаление и увеличиваясь в размерах.

Артроскопия голеностопного сустава
Удалить остеофиты и патологически изменённую ткань капсулы сустава можно с помощью артроскопических методов. При этом через проколы кожи в сустав вводится видеокамера, под контролем которой производят удаление патологических тканей. Обычно после подобных операций пациентам назначается курс физиотерапии, лечебной физкультуры, ношение специального фиксатора голеностопного сустава в течение 1 месяца.
Импиджмент-синдром голеностопного сустава – это патологическое состояние, возникающее вследствие конфликта при движении суставной поверхности большеберцовой и таранной кости, а также тканей, окружающих голеностопный сустав.
Импиджмент – это соударение между костными структурами в суставе
Впервые импиджмент-синдрому голеностопного сустава было уделено должное внимание в 1957 году. Заболевание начинает развиваться после типичной хронической травмы в голеностопном суставе, когда в крайних положениях стопы (крайнее сгибание и разгибание) край большеберцовой кости соударяется с таранной костью.
Данный синдром возникает при уменьшении пространства между суставными поверхностями костей, образующих голеностопный сустав.
- Врожденная предрасположенность
- Травма
- Хронический воспалительный процесс
При импиджменте между костными структурами ущемляется капсула вместе с синовиальной оболочкой голеностопного сустава.
При постоянном импиджменте развивается воспаление и в местах соударения появляются костные шипы (остеофиты). За счет остеофитов пространство между таранной и большеберцовой костями уменьшается. Частота импиджмента возрастает, ограничение амплитуды движений становится стойким.
Передний импиджмент голеностопного сустава – это состояние, при котором происходит соударение между передним суставным краем большеберцовой кости и шейкой таранной кости в положении крайнего разгибания (или крайнего тыльного сгибания).
При данном состоянии уменьшается амплитуда разгибания (или тыльного сгибания) стопы. Является следствием травм связочного аппарата голеностопного сустава. Даже небольшая нестабильность в голеностопном суставе способствует повышению травматизации. Чаще развивается у атлетов.
Задний импиджмент голеностопного сустава – это состояние, при котором происходит соударение между задним суставным краем большеберцовой кости и задним отростком таранной кости в положении крайнего сгибания.
При данном состоянии уменьшается амплитуда сгибания стопы. Чаще встречается у артистов балета.
Заболевание на ранних стадиях проявляется разлитой тупой болью в суставе, которая усиливается при подъёме по лестнице, а также длительных нагрузках на голеностопный сустав. В поздних стадиях к боли присоединяется ограничение подвижности сустава.
Опытный врач-ортопед может выставить диагноз после осмотра голеностопного сустава.
При переднем импиджменте снижена амплитуда разгибания (тыльного сгибания) с выраженной болью в положении крайнего разгибания. Стресс-тест – пациент приседает на корточки, при этом положении возникает резкая боль в переднем отделе голеностопного сустава.
При заднем импиджменте снижена амплитуда сгибания стопы с выраженной болью в задних отделах сустава в положении крайнего сгибания стопы. Стресс-тест – пациент встаёт на носочки, при этом положении возникает резкая боль в задних отделах голеностопного сустава.
Если после введения анестетика боль уменьшается, то это подтверждает диагноз.
Выполняется рентгенограмма сустава в двух проекциях. На обычных рентгенограммах остеофиты определяются чётко. Также выполняются боковые стресс-рентгенограммы, когда при приседании на корточки можно выявить соударение костных поверхностей в передней части голеностопного сустава, а при вставании на носки – соударение в задних структурах голеностопного сустава.
МРТ не является методом выбора для исследования импиджмент-синдрома голеностопного сустава, данный метод полезен для исключения других проблем с суставе, вызывающих боль.
- 1 степень – синовиальный импиджмент. Определяется шпора на переднем крае большеберцовой кости размером не более 3 мм
- 2 степень – остеохондральная реакция. Определяется шпора на переднем крае большеберцовой кости размером более 3 мм
- 3 степень – выраженные экзостозы без или с фрагментацией. Определяется вторичная шпора на шейке таранной кости, чаще фрагментированная.
- 4 степень – определяются изменения, характерные для артроза.
Лечение импиджмент-синдрома
- Ограничение нагрузки на больную ногу
- Ограничение движений в болезненном положении
- Покой
- Использовании обуви, ограничивающей движения в суставе
- НПВС
- Охлаждение участка болезненности
- Стероиды
Удалить остеофиты и патологически измененную ткань капсулы сустава можно с помощью артроскопических методов или выполнив небольшой разрез. Резекция остеофитов – наиболее распространённая операция.
Оперативное вмешательство приносит значительное облегчение пациентам с данной патологией. Уменьшается боль, отёк, скованность в суставе, увеличивается амплитуда движений и двигательная активность. Пример операции можно посмотреть в данном видео.
В течение 1-2 недель:
- Фиксация стопы гипсовой шиной (в остром периоде) или в специальном ортопедическом ортезе.
- Ходьба с костылями без нагрузки на ногу
Затем проходит программа активной реабилитации. Обычно к 4-6 неделям пациенты возвращаются к своей обычной повседневной активности.
Синдром соударения. Импиджмент в тазобедренном суставе
Импинджмент тазобедренного сустава — это состояние, характеризующееся формированием костных разрастаний в области одной или обеих костей, образующих тазобедренный сустав, благодаря чему кости приобретают неправильную форму. Поскольку форма костей таким образом не соответствует друг другу, при каждом движении они начинаются соударяться, что постепенно приводит к повреждению сустава, боли и ограничению движений.
Тазобедренный сустав — это шаровидный сустав. Его тазовая часть называется вертлужной впадиной, которая является частью тазовой кости. Верхний суставной конец бедренной кости имеет шаровидную форму и называется головкой бедра.
Суставные поверхности вертлужной впадины и головки бедра покрыты гладкой тканью, называемой суставным хрящом. Он образует ровную поверхность, обеспечивающую возможность свободного скольжения суставных поверхностей костей друг относительно друга при движениях.
По периферии вертлужная впадина окружена прочным фиброзно-хрящевым кольцом, называемым суставной губой. Суставная губа увеличивает глубину вертлужной впадины и увеличивает стабильность сустава.
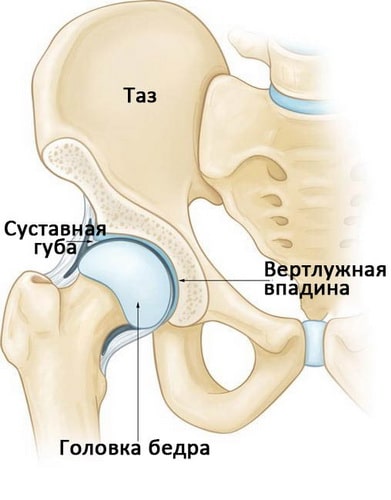
В здоровом тазобедренном суставе форма головки бедра идеально соответствует форме вертлужной впадины.
При импиджменте вокруг головки бедра и/или вертлужной впадины формируются костные разрастания — остеофиты. Эти остеофиты образуют патологические точки соприкосновения между головкой бедра и вертлужной впадиной и мешают им нормально двигаться друг относительно друга. Со временем это приводит к разрывам суставной губы и повреждению суставного хряща (остеоартриту).
Выделяют три типа импинджмента в тазобедренном суставе: пинсер-импинджмент (от англ. pincer — щипцы), кэм-импинджмент (от англ. cam — кулачок, эксцентрик) и комбинированный импинджмент.
- Пинсер-импинджмент. Этот тип импинджмента возникает при формировании костных разрастаний вдоль нормального края вертлужной впадины, в результате чего суставная губа может сдавливаться между такими разрастаниями и головкой бедра.
- Кэм-импинджмент. При этом типе импинджмента головка бедра утрачивает свою округлую форму и не может нормально вращаться в вертлужной впадине. По краю головки бедра формируется остеофит, который повреждает хрящ вертлужной впадины.
- Комбинированный импинджмент. При этом варианте импинджмента присутствуют оба его типа.
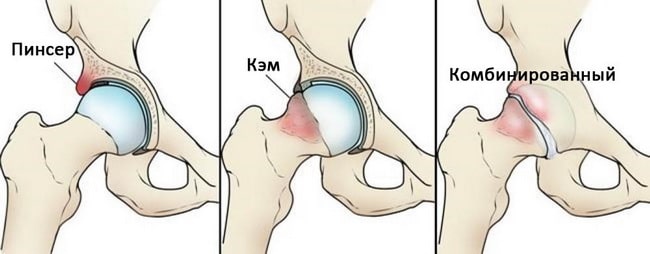
Типы импинджмента сустава
Причиной импинджмента является нарушение нормального развития костей, образующих тазобедренный сустав, в детском возрасте. Деформация головки, вертлужной впадины или обоих приводит к формированию пинсер-остеофитов, кэм-остеофитов, повреждению суставных поверхностей и боли. При наличии деформации сложно что-либо сделать, чтобы предотвратить развитие импиджмент.
Неизвестно, сколько людей страдает этим заболеванием. Некоторые пациенты долго и достаточно активно живут с этим состоянием и никогда не испытывают проблем. Однако появление клинической симптоматики обычно свидетельствует о повреждении суставного хряща или суставной губы и о высокой вероятности прогрессирования заболевания.
У лиц, занимающихся спортом, тазобедренный сустав подвергается более интенсивным нагрузкам, в связи с чем боль при импиджменте у них может появляться раньше, чем у менее активных людей. Однако необходимо сказать, что физические нагрузки сами по себе не являются причиной импинджмента.
Наиболее распространенными симптомами импинджмента являются:
- Боль
- Ограничение движений
- Хромота
Боль чаще всего локализуется в паховой области, однако может быть и в области наружной поверхности бедра. Повороты туловища, ротация бедра и приседания могут приводит к появлению острой колющей боли. Иногда это может быть тупая ноющая боль.
Когда симптомы импиджмента появляются впервые, необходимо попытаться выяснить, какой вид активности является ее причиной. Иногда простой отказ от этих видов активности и покой для тазобедренного сустава позволяет избавиться от болевого синдрома. Также могут помочь безрецептурные противовоспалительные препараты, например, ибупрофен или напроксен.
Если симптомы сохраняются, вам следует обратиться к врачу, чтобы установить точную причину боли и назначить соответствующее лечение. Чем дольше импиджмент остается без лечения, тем более выраженное повреждение тазобедренного сустава он вызывает.
При первой вашей встрече с врачом вы обсудите состояние вашего здоровья в целом и текущую проблему с тазобедренным суставом. Также доктор обследует ваш тазобедренный сустав.
В процессе физикального обследования доктор скорее всего проведет вам импинджмент-тест. При этом тесте доктор сгибает вашу ногу в коленном и тазобедренном суставе и ротирует ее внутрь. Если при этом появляется боль в тазобедренном суставе, тест считается положительным.
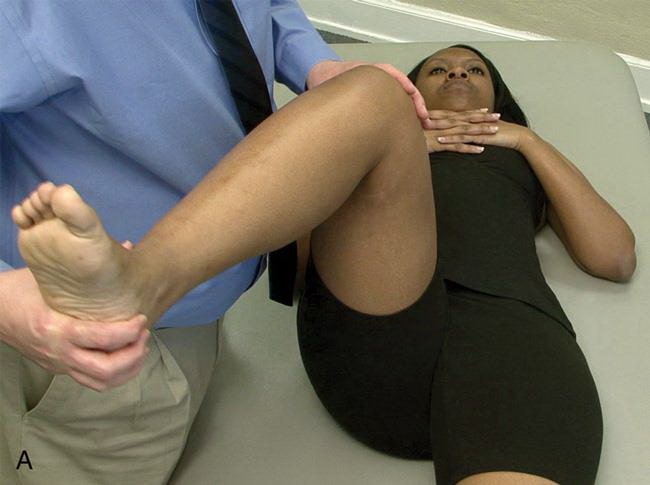
Для диагностики ФАИ доктор может назначить вам дополнительные лучевые методы исследования.
- Рентгенография. Этот метод позволяет визуализировать кости и увидеть их изменения, характерные для ФАИ. Также на рентгенограммах можно обнаружить признаки остеоартрита.
- Компьютерная томография (КТ). Этот метод обеспечивает более детальные изображения костей и позволяет более точно оценить форму костей, образующих тазобедренный сустав.
- Магнитно-резонансная томография (МРТ). Этот метод применяется для лучшей визуализации мягких тканей и позволяет выявить повреждение суставной губы и суставного хряща. Введение в тазобедренный сустав контраста делает исследование еще более информативным.
- Местные анестетики. Доктор может ввести в тазобедренный сустав с диагностической целью местный анестетик. Если это временно купирует болевой синдром, тест служит подтверждением импиджмента.
Изменение активности. Сначала доктор может порекомендовать просто видоизменить вашу повседневную деятельность и исключить те ее виды, которые вызывают симптомы импиджмента.
Нестероидные противовоспалительные препараты. Эти препараты позволяют уменьшить выраженность боли и воспаления.
Физиотерапия. Она включает специальные упражнения, позволяющие увеличить объем движений в суставе, укрепить стабилизирующие сустав мышцы и тем самым несколько уменьшить нагрузки на поврежденную суставную губу и хрящ.
Если данные обследования свидетельствуют о наличии импинждмента, а консервативные мероприятия не дают должного эффекта, доктор может порекомендовать вам хирургическое лечение.
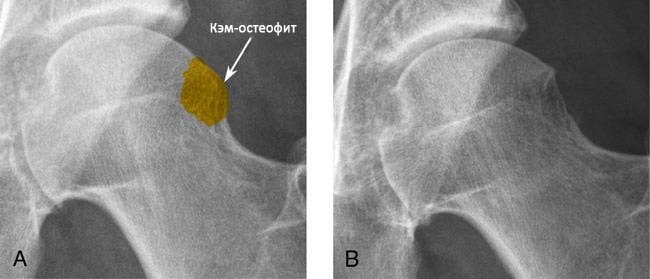
(Слева) Кэм-остеофит на головке бедра. (Справа) Рентгенограмма после хирургической резекции остеофита.
Во многих случаях импиджмента возможно выполнение артроскопического вмешательства. Такие вмешательства выполняются с использованием небольших доступов и специальных тонких инструментов. Хирург использует небольшую камеру, называемую артроскопом, чтобы увидеть тазобедренный сустав изнутри.
В ходе артроскопии доктор устраняет имеющиеся повреждения суставной губы и хряща, а также резецирует костные разрастания головки бедра и вертлужной впадины, являющиеся причиной импиджмента.
В некоторых сложных случаях может понадобиться открытая операция.
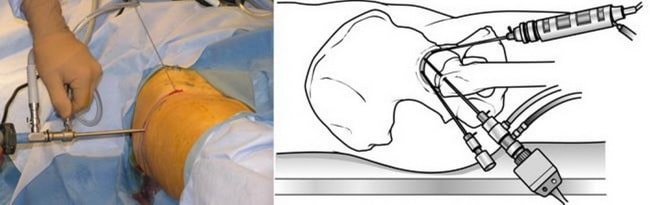
(Слева) Во время артроскопии доктор через небольшой разрез вводит в сустав артроскоп. (Слева) Через отдельные такие же небольшие разрезы в сустав вводятся инструменты.
Операция позволяет эффективно устранить симптомы импиджмента. Также это она позволяет предотвратить дальнейшее повреждение тазобедренного сустава. Однако не всегда она бывает полностью эффективна, особенно если операция выполняется поздно, когда уже произошло значительное повреждение сустава. В будущем возможно развитие более серьезных проблем с тазобедренным суставом.
Несмотря на то, что операция не всегда бывает эффективна, на сегодняшний день это лучший метод лечения импиджмента
Результаты хирургического лечения импиджмента с каждым годом становятся все лучше, поэтому доктора скорее всего будут рекомендовать этот метод своим пациентам все чаще. Техники хирургического лечения продолжают совершенствоваться, и в будущем при подобных операциях возможно будут использоваться компьютеры, которые помогут хирургам непосредственно во время операции корригировать и восстанавливать форму костей, образующих тазобедренный сустав.
Nav view search
- Home
- Плечевой сустав
- Локтевой сустав
- Тазобедренный сустав
- Коленный сустав
- Голеностопный сустав
- Стопа
- Интересное
- Контакты
- Упражнения для плоскостопия
- Катание мяча по полу стопами
- Playlist
Импинджмент синдром голеностопного сустава
- Анатомия
- Причины
- Симптомы
- Диагноз
- Лечение
- Реабилитация
Впервые импинджмент синдрому голеностопного сустава было уделено должное внимание в 1957 году. Заболевание, как правило, начинает развиваться после типичной хронической травмы в голеностопном суставе, когда в крайних положениях стопы (в положении крайнего сгибания или положении крайнего разгибания) край большеберцовой кости соударяется с таранной костью. Соударение между костными структурами в суставе называется импинджментом.
Если соударение происходит между передним суставным краем большеберцовой кости и шейкой таранной кости, что происходит в положении крайнего разгибания (или крайнего тыльного сгибания), то это передний импинджмент голеностопного сустава.
Если соударение происходит между задним суставным краем большеберцовой кости и задним отростком таранной кости, что происходит в положении крайнего сгибания, то это задний импинджмент голеностопного сустава (синдром задней компрессии или os trigone синдром).
При импинджменте между костными структурами ущемляется капсула вместе с синовиальной оболочкой голеностопного сустава. Если импинджмент происходит постоянно, то развивается локальное хроническое воспаление, в местах соударения появляются остеофиты (костные шипы), которые со временем увеличиваются. За счёт остеофитов пространство между таранной и большеберцовой костями уменьшается. При переднем импинджменте уменьшается амплитуда разгибания (или тыльного сгибания) стопы, а при заднем – амплитуда сгибания. При этом частота импинджмента возрастает, ещё более усугубляя повреждение и воспаление. Со временем ограничение амплитуды движений становится стойким.
Часто передний импинджмент синдром голеностопного сустава является следствием травм связочного аппарата голеностопного сустава. Даже небольшая нестабильность в голеностопном суставе способствует повышенной травматизации переднего отдела голеностопного сустава в положении крайнего разгибания. Чаще всего передний импинджмент развивается у атлетов, так как именно они перегружают передний отдел голеностопного сустава в положении крайнего разгибания, постоянно травмируя его передний отдел.
Задний импинджмент синдром голеностопного сустава чаще всего встречается у артистов балета. Это связано с хождением на пальцах стопы, а в этом положении происходит избыточное сгибание в голеностопном суставе, и, соответственно, травма задних отделов голеностопного сустава.
Данной патологии часто не уделяется должного внимания, хотя проявления импинджмента довольно болезненны и ограничивают амплитуду движений в голеностопном суставе.
Голеностопный сустав образован тремя костями: большеберцовой и малоберцовой костями, которые опираются на суставную поверхность таранной кости. Голеностопный сустав относится к блоковидным, и основные движения в нём совершаются вокруг блока таранной кости (сгибание – разгибание). Сустав укреплён прочной соединительнотканной капсулой, которая сверху крепится вокруг суставных поверхностей большеберцовой и малоберцовой костей, а снизу вокруг блока таранной кости. Изнутри соединительнотканная капсула выстлана синовиальной оболочкой. При травмах и различных заболеваниях синовиальная оболочка воспаляется, утолщается и становится болезненой.
Сильные связки окружают и поддерживают голеностопный сустав с наружной и внутренней сторон. С внутренней стороны сустав укрепляет дельтовидная связка, с наружной стороны – наружная связка. Обе связки состоят из трёх порций: передняя расположена между верхушкой лодыжки и передней частью таранной кости, средняя – между верхушками лодыжек и средней частью таранной кости, задняя – между верхушками лодыжек и задней частью таранной кости.
Таранная кость расположена на поддерживающем отростке пяточной кости. Тело пяточной кости с поддерживающим отростком образуют основание, на котором располагается таранная кость. Сустав, образованный между этими двумя костями называется подтаранным суставом.
У некоторых людей бугристость таранной кости является отдельной костью, которая называется os trigonum. Такое разделение os trigonum и таранной кости, как правило, не является переломом. Около 15 процентов людей имеют os trigonum. Os trigonum иногда вызывает проблемы связанные с задним импинджмент синдромом в голеностопном суставе.
Причинами импинждмент синдрома голеностопного сустава являются все факторы, которые приводят к постоянному соударению суставной поверхности большеберцовой кости с шейкой таранной кости, а также ущемление мягких тканей между этими структурами. Те, кто имели однократное или многократное повреждение связочного аппарата голеностопного сустава, скорее всего, имеют передний импинджмент-синдром. Это особенно актуально для спортсменов, таких, как бейсболисты, баскетболисты и футболисты, а также для танцоров. Все они многократно избыточно разгибают стопу (сгибают к тылу).
Порванные или поврежденные связки восстанавливаются посредством формирования соединительной ткани. Иногда образуется слишком грубая избыточная соединительная ткань, по типу “соединительнотканного мениска” вокруг передней поверхности голеностопного сустава. Эта соединительная ткань может ущемляться даже при обычных, не избыточных движениях в голеностопном суставе. Развивается воспаление внутренней, синовиальной оболочки, выстилающей капсулу сустава. Воспаление синовиальной оболочки называется синовитом. Со временем раздражение мягких тканей в передней части капсулы голеностопного сустава может привести к развитию переднего импинджмент синдрома голеностопного сустава. Основными проявлениями импинджмент-синдрома являются боль в области, где возникает импинджмент, а также ощущение нестабильности при опоре на ногу.
Со временем в периодически воспаляющейся и травмирующийся капсуле начинает формироваться остеофит (костная шпора). Шпоры уменьшают анатомическое пространство между соударяющимися костями, уменьшая амплитуду движения в голеностопном суставе. Кроме того, своими острыми краями они ещё больше травмируют капсулу, чаще провоцируя симптомы импинджмент-синдрома.
Задний импинджмент голеностопного сустава возникает в задней части голеностопного сустава между задним краем суставной поверхности большеберцовой кости и задним отростком таранной кости. Импинджмент развивается по тому же механизму, только с той разницей, что повреждение возникает в другой части голеностопного сустава – задней. И от противоположного движения - избыточного сгибания стопы. Эта проблема является наиболее распространенной у танцоров балета. Они постоянно ходят на носочках, при этом происходит избыточное сгибание в голеностопном суставе. У спортсменов задний импинджмент возникает редко, только у тех, кто часто избыточно сгибает стопу в голеностопном суставе. Это встречается нечасто, так как силовое разгибание подошвы не требуется в других видах спорта.
Иногда, причиной заднего импинджмент-синдрома является os trigonum (описана ранее). Если os trigonum присутствует, то это может вызвать проблему, особенно, если часто выполняется разгибание стопы. В этом положении os trigonum оказывается зажатой между нижним краем большеберцовой кости и верхней поверхностью пяточной кости. В этом положении ущемляются вокруглежащие мягкие ткани выше и ниже os trigonum, что приводит к развитию симптомов заднего импинджмента.
Причиной развития заднего импинджмент-синдрома также может являться застарелое повреждение связок голеностопного сустава. Если после повреждения связок голеностопного сустава развивается небольшая нестабильность в голеностопном суставе, то при избыточном разгибании стопы имеется большая вероятность развития импинджмента.
Главными симптомами импинджмент-синдрома голеностопного сустава являются снижение амплитуды движений в голеностопном суставе и боль в крайнем положении. При переднем импинджменте – при разгибании или тыльном сгибании стопы в передних отделах голеностопного сустава; при заднем импинджменте – при сгибании стопы в задних отделах голеностопного сустава.
Диагноз импинджмент-синдрома голеностопного сустава опытный ортопед может выставить после осмотра голеностопного сустава. Врач проверит все движения в голеностопном суставе, определит, какие движения вызывают боль в голеностопном сустава, определит локализацию боли (то есть точки, где возникает боль). Определяется амплитуда движений в голеностопном суставе. При импинджмент-синдроме амплитуда движений снижена.
При переднем импинджмент-синдроме снижена амплитуда разгибания (тыльного сгибания) с выраженной болью в положении крайнего разгибания (тыльного сгибания). Выполняется стресс-тест, когда пациента просят присесть на корточки. В этом положении возникает резкая боль в переднем отделе голеностопного сустава.
И наоборот, при заднем импинджмент-синдроме снижена амплитуда сгибания стопы с выраженной болью в задних отделах сустава в положении крайнего сгибания стопы. Стресс-тест заключается в том, чтобы пациент встал на носочки. В этом положении возникает резкая боль в задних отделах голеностопного сустава.
Если врач считает, что причиной боли в задней части голеностопного сустава является os trigonum, то врач может предложить ввести анестетик (обезболивающее лекарство) в данную область. Если возникает облегчение и возможно полное безболезненное сгибание стопы, то причиной боли является os trigonum. Если боль не проходит, то проблема может заключаться в сухожилии, которое проходит вдоль внутреннего края os trigonum.
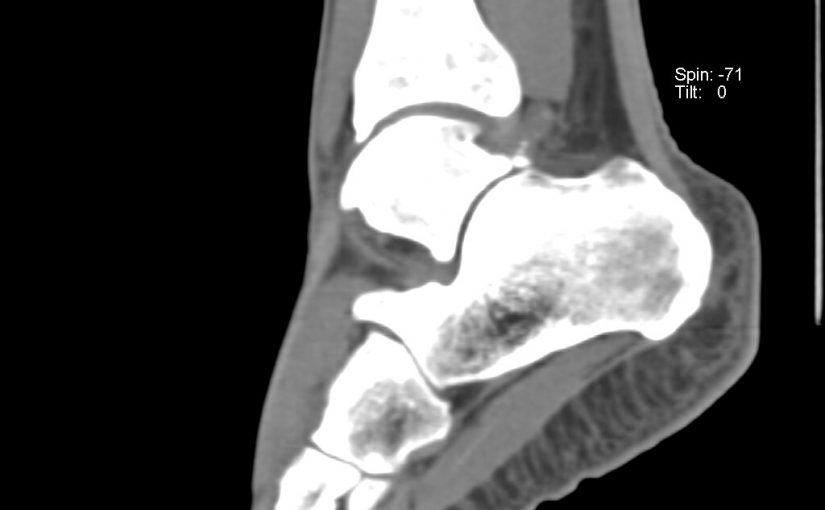
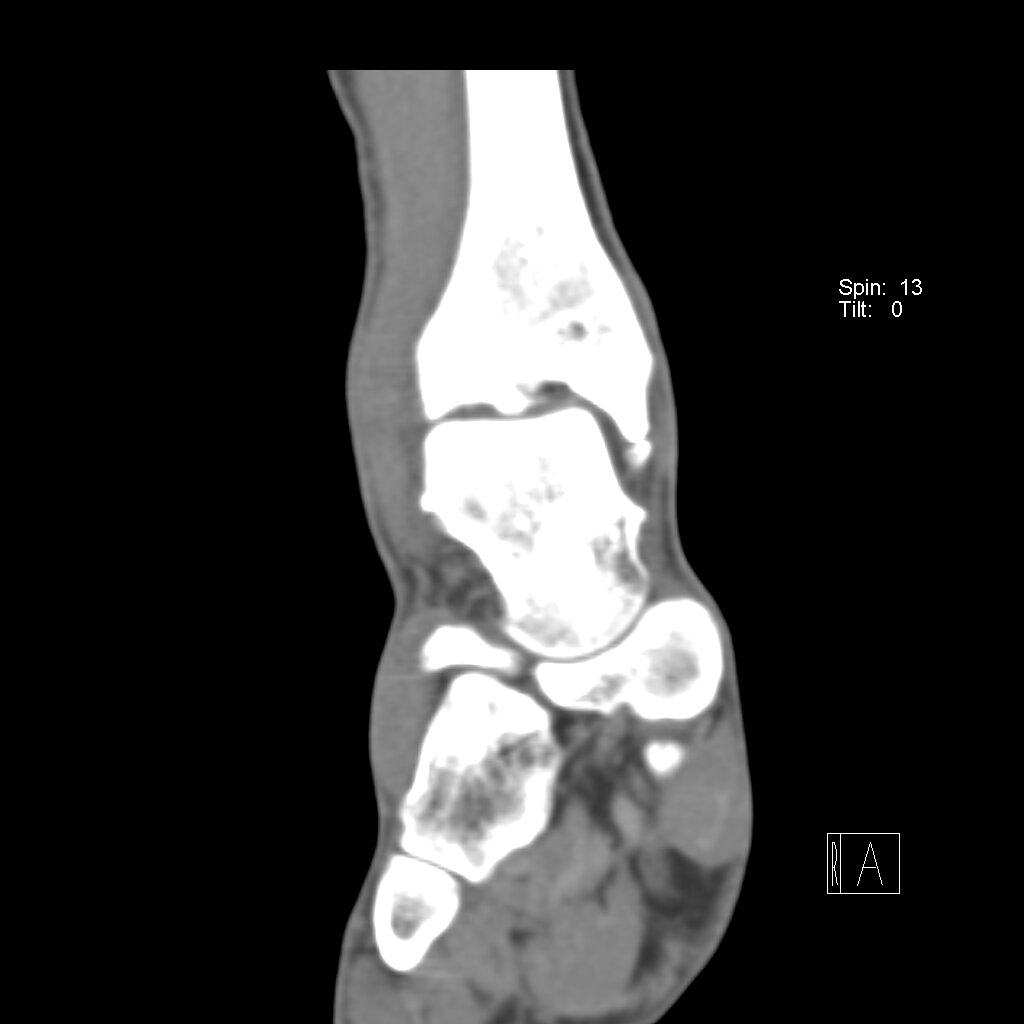
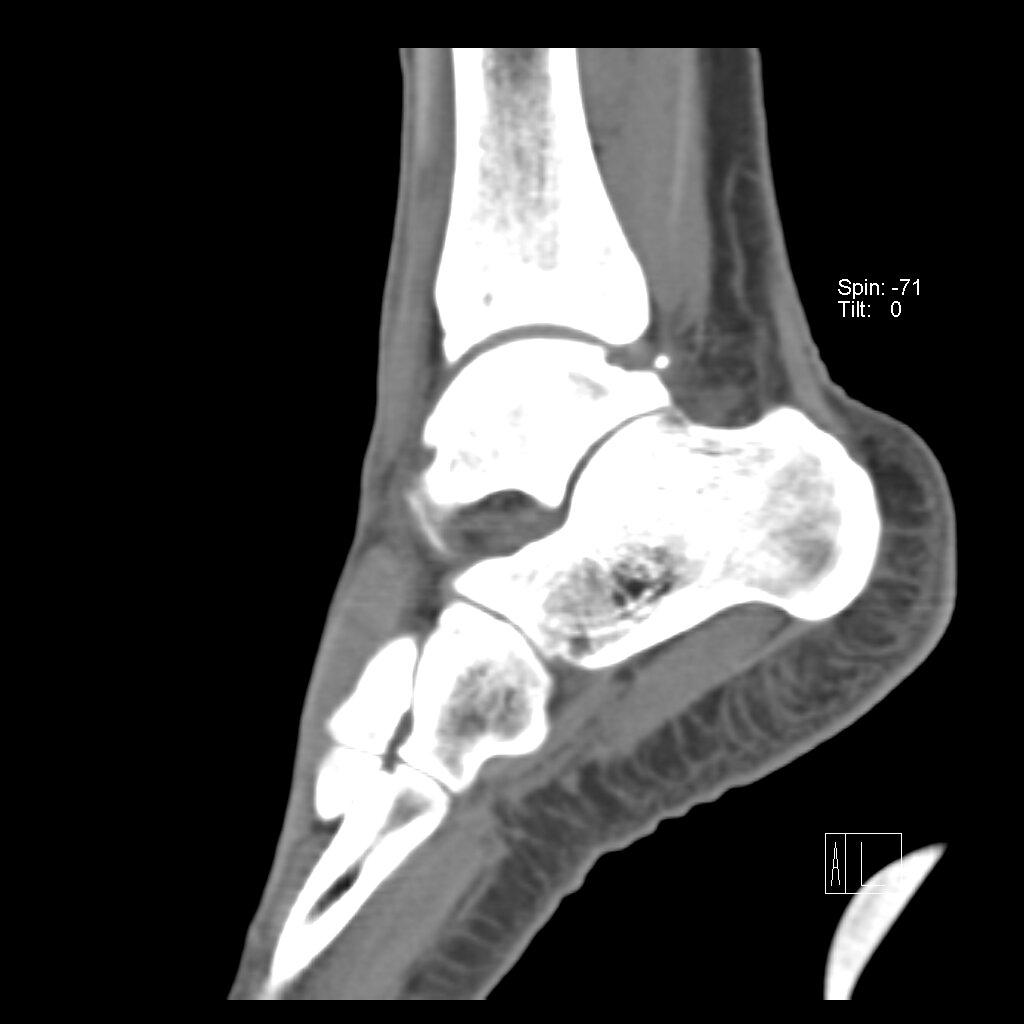
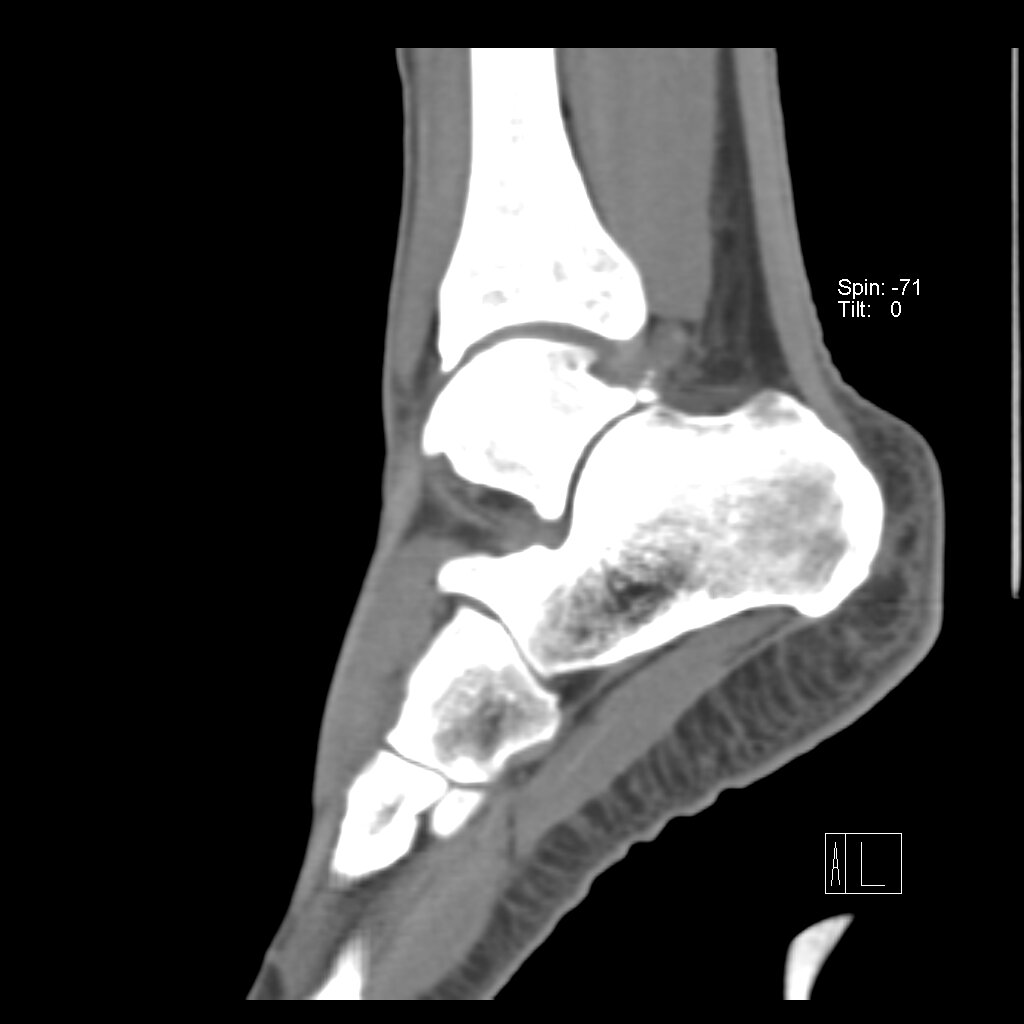
Выполняются рентгенограммы голеностопного сустава в двух проекциях. На обычных рентгенограммах остеофиты (костные шпоры) на голени или таранной кости чётко определяются. Можно выполнить боковые стресс-рентгенограммы, когда при приседании на корточки можно выявить соударение костных поверхностей в передней части голеностопного сустава, а при вставании на носки – соударение в задних структурах голеностопного сустава.
Можно выполнить и другие методы исследования голеностопного сустава, хотя они и не так информативны. Сканирование костей может быть рекомендовано в некоторых случаях, когда рассматривается вариант оперативного лечения. МРТ не является методом выбора для исследования импинджмент-синдрома голеностопного сустава, но данный метод может быть полезен, чтобы исключить другие проблемы в голеностопном суставе, которые могут вызывать боль.
Выделяют 4 степени импинджмент-синдрома голеностопного сустава:
Степень 1. Синовиальный импинджмент. Рентгенологически определяется шпора на переднем крае большеберцовой кости размером не более чем 3 мм.
Степень 2. Остеохондральная реакция. Рентгенологически определяется шпора на переднем крае большеберцовой кости размером более 3 мм.
Степень 3. Выраженные экзостозы без и с фрагментацией. Рентгенологически определяется вторичная шпора на шейке таранной кости, часто уже фрагментированная.
Степень 4. Рентгенологически определяются изменения характерные для артроза голеностопного сустава во всех отделах голеностопного сустава.
Консервативное лечение.
Первой рекомендацией в данном случае является – ограничение нагрузки на больную ногу, ограничение движений в болезненном положении, покой. Целесообразно использование обуви, ограничивающей движения в голеностопном суставе. Препаратами выбора, снижающие проявления боли и воспалительного синдрома, являются противовоспалительные средства, например диклофенак, ибупрофен, вольтарен. При остром развитии воспалительной реакции может помочь охлаждение участка болезненности, например грелкой со льдом.
Иногда рекомендуют инъекции стероидов в болезненную область. Стероиды являются сильными противовоспалительными препаратами. Инъекция стероидов уменьшает раздражение и отек мягких тканей, которые постоянно ущемляются, что снижает вероятность их повторного ущемления и поддержанию воспаления.
Чтобы быстрее восстановить нормальную амплитуду движений в голеностопном суставе, рекомендуется проконсультироваться у физиотерапевта, Пациентам предлагается серия специальных упражнений, в частности - на велотренажере, для увеличения амплитуды движений и укрепления тонуса мышц голени и стопы.
Оперативное лечение.
Если консервативное лечение не помогает, то может быть рекомендована операция. Вид операции зависит от вида импинджмента и причины.
Зачастую сразу рекомендуют хирургическое лечение импинджмент синдрома голеностопного сустава. Остеофиты и патологически изменённые ткани нужно удалить, так как они никуда не сами не исчезнут и будут постоянно травмировать капсулу сустава, поддерживая хроническое воспаление и увеличиваясь в размерах.
Удалить остеофиты и патологически изменённую ткань капсулы сустава можно с помощью артроскопических методов или выполнив небольшой разрез. То есть выполняется артроскопия голеностопного сустава. Резекция остеофитов является наиболее распространенной операцией по поводу импинджмент-синдрома в голеностопном суставе. Многие хирурги предпочитают выполнять эту процедуру с помощью артроскопа. Артроскоп – это небольшая видеокамера, которая вводится в полость сустава. Артроскоп вводится в небольшой разрез в проекции сустава до 0,5 см. Это позволяет хирургу увидеть требуемую область.
Выполняются два маленьких разреза кожи с наружной и с внутренней сторон, в проекции передней части голеностопного сустава (при переднем импинджмент синдроме). Хирург вводит артроскоп, чтобы увидеть, какие участки суставной капсулы и синовиальной оболочки раздражены и утолщены. Артроскоп позволяет хирургу определить, есть ли поражения капсулы сустава по типу менискоида. Используется специальный инструмент, шейвер, который позволяет удалить патологически изменённые ткани из сустава. Это может быть изменённая по типу мениска соединительная ткань, или участки разволокнения тканей и хряща, которые при движениях в голеностопном суставе повреждают противоположно лежащие участки хряща.
Костные шпоры на большеберцовой или таранной кости удаляются небольшой костной фрезой. Если артроскопической фрезой удалить костную шпору затруднительно, то хирург может принять решение о создании нового разреза над или рядом со шпорой. Иногда приходится выполнять разрезы большие, чем артроскопические доступы, чтобы ввести через них соответствующие инструменты для удаления шпоры.
Прежде чем завершить процедуру выполняются рентгенограммы. Рентген необходим хирургам, чтобы убедится в том, что шейвирование произведено в полном объёме и все остеофиты полностью удалены. Если это так, то операция заканчивается.
Оперативное лечение приносит значительное облегчение пациентам с данной патологией. Значительно уменьшается боль, отёк, скованность в голеностопном суставе, увеличивается амплитуда движений и двигательная активность.
Иссечение os trigonum.
Если точно известно, что причиной импинджмент-синдрома является os trigonum, и консервативное лечение не помогает, то может быть предложена операция удаления os trigonum. Операция проводится из разреза до 5см позади наружной лодыжки. Артроскопические методы обычно не используются для удаления os trigonum, так как в данной зоне проходят важные магистральные сосуды, нервы и сухожилия. Данные образования выделяются и отводятся в сторону под контролем глаза, после чего os trigonum удаляется с помощью скальпеля, а иногда и долота. Во время операции необходимо выполнение промежуточных рентгенограмм, чтобы убедиться в полном удалении os trigonum. После операции используется специальная шина, предотвращающая сгибание стопы.
При консервативном лечении.
Даже если было принято решение обойтись без операции, то потребуется выполнять специально разработанные упражнения. Для этого необходима консультация врача по лечебной физкультуре (ЛФК). Врач ЛФК покажет необходимые упражнения, а также те движения, которых нужно избегать. Это очень важно для снятия локального воспаления в голеностопном суставе и укрепления мышц голени и стопы.
После оперативного лечения.
После хирургического лечения у пациентов стопа фиксирована гипсовой шиной. Разрешается ходьба с костылями без нагрузки на ногу. Гипсовая шина необходима в остром периоде для улучшения заживления послеоперационной раны. Обычно этот период длится не более одной – двух недель. Затем проходит программа активной реабилитации. Пациенты достаточно быстро и легко проходят программу реабилитации. Обычно к четырём – шести неделям пациенты возвращаются к своей обычной повседневной активности.
Восстановление после удаления os trigonum более медленный процесс. Необходимо будет посещать занятия по лечебной физкультуре (ЛФК) в течение двух-трех месяцев. Полное восстановление может длиться до шести месяцев.
После снятия швов обычно снимают гипсовую шину и начинают занятия по лечебной физкультуре (ЛФК). Начинают с небольших по амплитуде качательных движений для голеностопного сустава и пальцев ног. Следует учитывать болевой синдром и отёк. В помощь занятиям можно использовать физиотерапевтическое лечение и аппликации со льдом. Занятия ЛФК проводят под контролем врача ЛФК. Это особенно касается первых занятий, так как может обостриться боль, появиться мышечные спазмы. Врач ЛФК скорректирует программу занятий и, возможно, назначит дополнительные процедуры.
Как только выполнение лёгких упражнений перестаёт доставлять дискомфорт, можно начинать выполнение более сложных упражнений и приступать к занятием на велотренажёре. Упражнения используются для повышения тонуса мышц голени и стопы. Именно эти мышцы играют значительную роль в активной стабилизации голеностопного сустава.
Целью реабилитационных мероприятий являются контроль боли, увеличение амплитуды движений в голеностопном суставе и восстановление тонуса мышц голени и стопы. Кроме того, пациент учится правильно выполнять упражнения, чтобы в дальнейшем самостоятельно выполнять занятия ЛФК дома. После полного восстановления знание упражнений ЛФК может пригодиться, если вдруг случится небольшое обострение симптомов после перегрузки голеностопного сустава в позднем послеоперационном периоде.
Читайте также:


