Подагра на половых органах

Если подходить к определению слишком педантично, то эта болезнь, подагра, относится только к суставу основания большого пальца ноги (самый распространенный симптом). Другие названия этого же вида подагрического артрита в зависимости от места его возникновения называют: гонагра, чирагра, рачидагра.
Но больному в момент его знакомства с подагрой абсолютно всё равно, как что называется. Потому что он испытывает невыносимую боль. Пронизанная иглами или как будто сдавленная тисками ступня, на которую невозможно опереться — это первое, сильное, внешнее проявление подагры. Но начинается болезнь намного раньше.
Боль – это существенная, но не единственная проблема. Подагра часто развивается в тесном сочетании с такими серьезными заболеваниями как гипертония и сахарный диабет, а это уже действительно влияет на продолжительность и качество жизни. Так что предлагаем ознакомиться, что это за болезнь, каковы ее симптомы, какие существуют способы лечения. А также рассмотрим, нужно ли придерживаться диеты и как это помогает при подагре.
Подагра, что это за болезнь?
Подагра начинается задолго до проявления первых симптомов. Вследствие нарушения обмена мочевой кислоты, избыток ее в виде кристаллов годами накапливается в суставах и мягких тканях. Генетическая предрасположенность, нарушение метаболического обмена, снижение функции почек и лишний вес – вот частые причины возникновения подагры.
Первый яркий симптом – это боль в суставе. К слову сказать, симптом не специфичный, то есть подобные боли возникают и при других заболеваниях суставов, что создает проблему при диагностике подагры. Боль очень острая, а воспаление сустава появляется мгновенно. При первых приступах подагры поражаются суставы ног: сустав большого пальца, голеностопа или колена.
При приступе начинает беспокоить один, реже два сустава. Из-за возникающего отека сустав увеличивается в размерах, краснеет и становится горячим. Как правило, приступ подагры проходит за неделю, из которых первые два дня самые тяжелые. Затем боль уменьшается, иногда даже без помощи противовоспалительных лекарств, и опять наступает спокойный период бессимптомного течения болезни.
При дальнейшем развитии подагры частота приступов увеличивается до 3-4 раз в год, они становятся более продолжительными, также болезнь захватывает большее количество суставов. Следующая стадия – это отложение солей мочевой кислоты (уратов) в мягких тканях, при этом они набухают и образуют тофусы, в том числе в почках, что грозит возникновением мочекаменной болезни.
Диагностика подагры
Чаще всего, по разным причинам, врачам приходится основываться на характерной клинической картине подагры. Когда у больного уже не в первый раз наблюдаются острые воспаления суставов ног, в анализах крови уровень мочевой кислоты более 480 мкмоль/л, а в момент приступа повышаются скорость оседания эритроцитов и С-реактивый белок.

Гарантированно подтвердить или опровергнуть диагноз подагры можно с помощью метода поляризационной микроскопии, получив кристаллы мочевой кислоты из синовиальной жидкости при пункции сустава.
Также в постановке диагноза может помочь ультразвуковая диагностика. На УЗИ при подагре видно два контура сустава. При достаточной квалификации специалиста УЗИ он поставит диагноз подагры или, допустим, артроза.
Лечение
Лечение при подагре условно можно разделить на два процесса:
- Лечение во время приступа подагры
Это только медикаментозное лечение, направленное на то, чтобы хоть как-то помочь преодолеть болевой приступ. Перечень лекарств, их сочетание и дозировки подбираются врачами индивидуально. Обычно в максимально возможных дозировках назначают нестероидные противовоспалительные препараты (НПВП) в сочетании с колхицином. Принимают лекарства обычно до полного снятия воспаления.
К слову сказать, во время первого приступа подагры еще надо найти силы добраться до врача. Потому что любые попытки перемещения чувствительны для больного сустава, так как на ногу наступить практически невозможно. Для таких случаев врач назначает короткий курс обезболивающих. Так что к следующему приступу подагры пациент, как правило, знает свой перечень лекарств, который должен быть у него в домашней аптечке.
- Профилактическое лечение заболевания в промежутках между кризисами
Еще более важная часть лечения – это профилактическая. От того насколько строго ее придерживаются пациенты, зависит насколько редко будут случаться приступы подагры. Их частоту можно сократить от нескольких раз в год до одного раза в несколько лет. Профилактическое лечение подразумевает соблюдение низкопуриновой диеты и приём лекарств.
При подагре главное ограничение в рационе питания — это алкоголь. В первую очередь, пиво и крепкий алкоголь. Потому что они задерживают выведение мочевой кислоты почками, из-за чего она накапливается в крови.
Мочевая кислота образуется из пуринов, которые поступают в организм человека вместе с пищей. При подагре потребление продуктов с высоким содержанием пуринов желательно сократить. И основное ограничение, как видно из таблицы, касается высокобелковой пищи.
Что желательно исключить и что сократить в своем рационе:
| Продукты которых следует избегать | Продукты которые следует ограничить | Продукты которые можно потреблять |
|---|---|---|
| алкоголь (пиво и крепкие напитки) | бобовые (фосоль, горох, бобы) | молоко и молочные продукты |
| мясные и рыбные бульоны | щавель, шпинат | зерновые (хлеб, каши, отруби) |
| морепродукты и ракообразные | томаты | картофель |
| печень | баклажаны | морковь |
| субпродукты (печень,почки,легкие) | редис | капуста |
| жареное мясо | цветная капуста | огурцы |
| копчености | спаржа | тыква |
| острые приправы, специи | грибы | лук |
| Шоколад, кофе, какао | рыба, икра | свекла |
| Мясные и рыбные консервы | отворное мясо, рыба | сельдерей |
| вино | орехи | |
| арбузы, дыни | ||
| ягоды и фрукты |
Главная роль в профилактическом лечении подагры отводится лекарственным препаратам, снижающим уровень мочевой кислоты в крови.
На начальном этапе обычно назначаются минимальные дозы и в дальнейшем они постепенно увеличиваются, ориентируясь на показатели мочевой кислоты в анализах крови, которые должны составлять 300-360 мкмоль/л.
Чем строже соблюдается низкопуриновая диета, тем меньше дозировка принимаемого препарата. А само лекарство, чтобы не допустить развития подагры и сократить частоту приступов, нужно принимать постоянно на протяжении многих лет.
Еще одной важной рекомендацией для предотвращения дальнейшего развития подагры является нормализация веса тела. Проще говоря, похудеть, если имеется избыточный вес. Повторимся, что лишний вес является одной из частых причин возникновения заболевания. Рекомендуем проверить свой ИМТ.
При нормальном весе не только снижается риск возникновения подагры, но и, если всё-таки заболевание диагностировали, нормальный вес не допустит дальнейшего развития и существенно снизит частоту приступов.
В подтверждение сказанного предлагаем посмотреть видеовыступление известного врача Мясникова А.Л., который знаком с подагрой по личному опыту. Отрывок, посвященный подагре, начинается с первой минуты. В данном видео рассматриваются вопросы трудности диагностики, постоянства лечения, и варианты медикаментов.
Хорошо. Давайте поговорим на тему альтернативного лечения.
Природные средства как альтернатива противовоспалительным препаратам.
При проведении исследований в некоторых случаях при приёме НПВП выявлено отсутствие снижения боли и припухлостей по сравнению с группой плацебо. То есть выводы некоторых научных исследований говорят о бесполезности противовоспалительных препаратов.
Веками люди использовали природные противовоспалительные средства растительного и животного происхождения, побочные действия которых не так опасны и проявляются реже. Наиболее часто используемые народные средства рассматриваются в этой статье.
Омега3. Исследования показали, что всем известный рыбий жир, содержащий Омега-3, полиненасыщенные жирные кислоты, является одним из самых эффективных природных противовоспалительных средств.
Эффективность биологического состава рыбьего жира в лечении артрита по сравнению с традиционными фармацевтическими противовоспалительными средствами была доказана положительными клиническими исследованиями. Рекомендуемая дозировка составляет в общей сложности до 5 г Омега-3 в день вместе с едой.
Салицин. Это одно из старейших растительных средств от боли и воспаления, содержащееся в коре деревьев семейства ивовых (осина, белая ива). Салицин из коры преобразуется печенью в салициловую кислоту и, как считается, имеет меньше побочных эффектов, чем аспирин. У него есть некоторые противопоказания к применению, ознакомиться с которыми можно по ссылке
Ресвератрол представляет собой вещество растительного происхождения. Полифенол находится в разных концентрациях во многих различных растительных источниках. Считается, что наибольшее его содержание в кожуре красного винограда и красном вине, а также чернике, шелковице.
Группа ученых (Elmali et al), сообщила в 2007 году, что внутрисуставная инъекция ресвератрола защищает хрящ и уменьшает воспалительную реакцию при моделировании остеоартроза коленного сустава. По выводам данного исследования клинических испытаний не проводилось.

Зеленый чай. Благодаря своим антиоксидантным свойствам, зеленый чай уже давно признан отличным профилактическим средством от сердечно-сосудистых и онкозаболеваний. Его противовоспалительные и хондропротекторные свойства продемонстрированы исследованиями совсем недавно. Рекомендуемая норма — 3-4 чашки в день.
Ссылки на исследования и описания других народных средств (куркума, эфирное масло ладана и пр.), а также информацию о механизмах подавления воспаления этими средствами можно найти в обозначенной выше статье.
Резюме
Итак, подведем итог вышесказанному. Подагра – это хроническая болезнь суставов, которая в первую очередь существенно влияет на качество жизни. Поначалу, когда вследствие нарушений происходит накопление мочевой кислоты в суставах и тканях, болезнь протекает без особых симптомов. Далее подагра проявляет себя болезненными приступами, которые могут случаться до нескольких раз в год. Для контроля над заболеванием требуется постоянное профилактическое лечение, состоящее из низкопуриновой диеты и приеме лекарств. Будьте здоровы!
Подагра представляет собой комплексный недуг, связанный с нарушением обмена веществ, поражаются внутренние органы урогенитальной сферы, почки и суставы ног. Патогенез: развитие подагры сопровождается отложением в суставах стоп солей мочевой кислоты. Накопление солей под кожей провоцирует образование тофусов (узелков). При отсутствии адекватной терапии, подагра провоцирует патологические поражения внутренних органов.
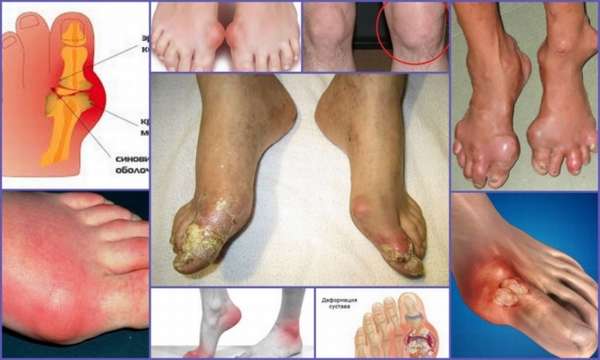
Сегодня подагра диагностируется редко. На территории РФ такой диагноз ставят приблизительно 0,1% граждан, в Европе – 2%. Мужчины страдают недугом в 4 раза чаще. Это связано с высоким уровнем гормона эстрогена, который защищает женский организм. Поэтому подагра диагностируется у женщин после наступления менопаузы (50-55 лет), в то время, как у мужчин в 40-45 лет. Но заболевание может возникать и в молодом возрасте, зафиксированы случаи диагностирования подагры у детей. Что такое подагра и как она проявляется как выглядит на фото, рассмотрим в статье.
Подагра: что это за болезнь
Что за болезнь подагра и откуда она берется? Код подагры по МКБ 10 (Международной классификации болезней 10 пересмотра) М10. Провоцирует подагру увеличение количественных показателей мочевой кислоты в крови. Кристаллизируясь, мочевая кислота откладывается в суставах, что провоцирует патологическое изменение их структуры и механической травматизации хрящевой ткани. А в итоге к частичному или полному разрушению сустава.
Для недуга характерно поражение суставов коленей, кистей, стоп и локтей. Чаще всего проявления подагры заметны на суставах нижних конечностей, что связано с их повышенной нагрузкой.
Если терапия подагры не проводится, недуг распространяется на другие суставы, возникает воспаление мочевого пузыря и почек. Заболевание приобретает хроническую форму.
Выделяют четыре стадии подагры:
- Начальная или бессимптомная,
- Острая подагра,
- Межкритичекий этап или идиопатическая подагра,
- Хроническая стадия болезни.
Провоцирующие факторы
Выделяют две причины возникновения подагры:
- В организме синтезируется повышенное количество мочевой кислоты, которое полностью не выводится почками и ее соли (ураты) оседают на суставах,
- Нарушение работы почек. В этом случае количество кислоты в норме, но она не выводится из организма.
Заболевание подагра чаще всего развивается у пациентов:
- Гипертоников, имеющих избыточную массу тела,
- Имеющих генетическую детерминированность,
- У которых диагностирована почечная недостаточность, сахарный диабет, хронические болезни ЖКТ,
- Ведущих малоподвижный образ жизни,
- С нарушениями обменных процессов,
- Проходят лечение от онкологических болезней,
- Злоупотребляют алкоголем, особенно пивом.
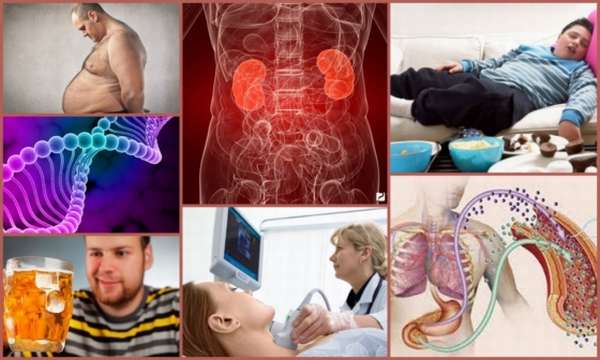
Взаимосвязь мочевой кислоты и подагры
Первые признаки подагры – это нарушение обменных процессов в организме. Пурины синтезируются организмом и проникают в него вместе с едой. В дальнейшем они превращаются в мочевую кислоту и выводятся почками. Но у человека, больного подагрой, наблюдается гиперурикемия – превышение количественных показателей мочевой кислоты. Кристаллы мочевой кислоты накапливается в тканях, в которых нет кровотока – так им легче закрепиться.
Чаще всего страдают хрящевая ткань сустава и сухожилия. Кроме суставов, болезнь поражает почки. На фоне недуга появляется мочекаменная болезнь или почечные колики.
Однако этиология заболевания связана не только с увеличением уровня мочевой кислоты. Подагра возникает вследствие таких факторов, как неправильное питание, ожирение, генетическая предрасположенность.
Классификация и симптоматика
Общепринятая в медицине классификация подагры подразделяет недуг на острую и хроническую форму. Яркие симптомы подагры суставов проявляются во время обострения. Острый приступ подагры возникает на фоне употребления алкоголя или жирной пищи и сопровождается:
- Сильными подагрическими болями в суставах по ночам или ранним утром. Днем сустав болит при подагре меньше, а к вечеру боль усиливается,
- Воспалительным процессом в пораженном суставе,
- Гиперемия (покраснение) кожи. Возможен отек сустава и субфебрильная температура при подагре.
Сопутствующими симптомами подагры являются диспепсические расстройства (тошнота, изжога, отсутствие аппетита), возможен скачок артериального давления.
Хроническая разновидность возникает спустя два-три года после первого обострения. Если не обращать внимание на признаки и лечение подагры не проводить, хронический недуг провоцирует дисфункцию почек, мочекаменную болезнь и подагрический нефрит.
Выделяют следующие разновидности недуга:
- Эндемическая или молибденовая. Такой тип встречается в районах с повышенным содержанием молибдена и недостатком меди. К ним относятся Красноярский край, Алтай, Сибирь и Таймыр,
- Известковая. Возникает на фоне нарушения местного кровотока в дистальных суставах на руках, вследствие чего начинается отложение кальция в суставах,
- Ревматоидная. Название обусловлено схожестью причин и лечения подагры этого вида с ревматоидным артритом. Особенностью ревматоидной формы является поражение суставов рук, а не нижних конечностей, как при классической форме.
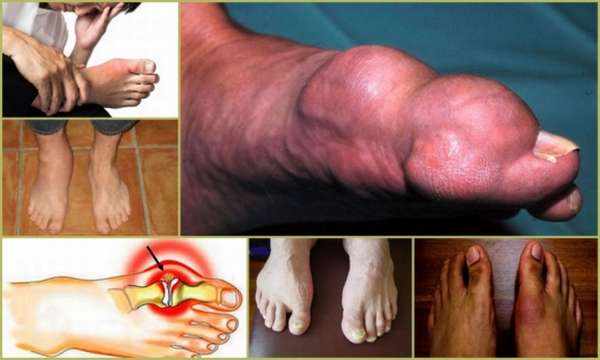
Также принято подразделять болезнь на первичную и вторичную. Первая разновидность имеет наследственный характер. Вторичная подагра возникает вследствие таких патологий, как:
- Повышенный уровень холестерина,
- Нарушения обмена веществ,
- Диабет,
- Болезни щитовидки,
- Дисфункция почек.
Вторичная форма патологии может развиться на фоне злоупотребления крепким алкоголем или мочегонными средствами.
Возможные осложнения
Отсутствие адекватной терапии приводит к формированию тофусов – подагрических узелков, по которым врач диагностирует недуг. Тофусы представляют собой бежевые узелки, возникающие на ступнях, за ушами, на локтевых сгибах, пальцах рук и ног, на лбу и носовой перегородке. Они хорошо заметны на фото подагры. Если тофус лопается, заметны кристаллы молочного цвета – это отложения мочевой кислоты.
Боли в суставах при подагре и воспалительный процесс обусловлены тем, что организм пациента воспринимает узелок в качестве чужеродного элемента и начинает с ним бороться. Общий анализ крови фиксирует повышение количества лейкоцитов.
Болезнь часто протекает совместно с сахарным диабетом и мочекаменной болезнью.
Диагностические методики
После первичного осмотра врач-ревматолог или артролог, который знает все о подагре, выписывает направление на рентгенографическое исследование пораженных суставов, общий и биохимический анализ крови.
Иногда при сдаче крови на биохимию непосредственно в момент приступа, когда пациент обращается в больницу, анализ не фиксирует повышения количественных показателей мочевой кислоты. Это обусловлено тем, что большая часть мочевой кислоты во время приступа попадает в пораженный сустав.
Поэтому для постановки точного диагноза проверять количественные показатели мочевой кислоты следует несколько раз, в том числе и между приступами. Постановка неправильного диагноза и отсутствие адекватного лечения может вызвать осложнения, как в суставах, так и в почках.
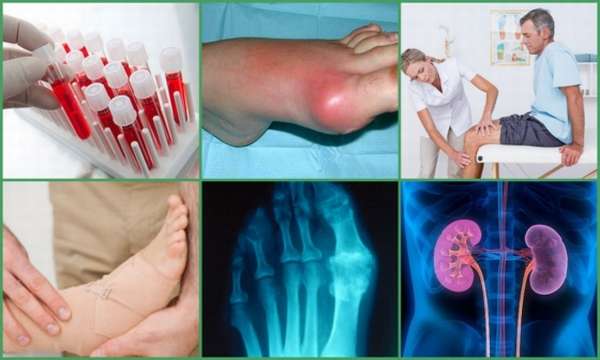
Терапия
Симптомы и лечение подагры взаимосвязаны между собой. Диагностирование недуга означает, что пациенту следует изменить свой рацион, образ жизни, отказаться от вредных привычек и привыкнуть к постоянному приему лекарственных средств. Так как полностью избавиться от болезни не удастся. Но при своевременном выявлении и проведении лечения прогноз благоприятный. Приступы удается минимизировать, а осложнений – избежать.
Главная задача лечения – мониторинг показателей молочной кислоты.
Как лечить болезнь подагру, расскажет врач-ревматолог или артролог. Прием лекарств направлен на снижение количества мочевой кислоты и ускорение ее выведения из организма, а также на снятие воспаления и купирования болевого синдрома. Не стоит заниматься самолечением. Это может привести к развитию осложнений.
Медикаментозный метод лечения направлен на снижение уровня мочевой кислоты. Нормализовав ее показатели, удается купировать приступы и избавиться от боли. Для этого назначаются такие препараты:
- Аллопуринол. Таблетки уменьшают концентрацию мочевой кислоты, а также ее солей в крови, лимфе, моче, а также стимулируют скорейшее растворение имеющихся отложений уратов в почках и суставах. Противопоказан медикамент пациентам с почечной недостаточностью,
- Улорик (Аденурик, Фебуксостат). За 1 курс (три месяца) применения способствует растворению солей в суставах, предотвращает их повторное накопление. Разрешен к применению пациентами с почечным нарушениями,
- Пеглотиказа. Способствует расщеплению солевых кристаллов. Употребляется два раза в месяц тем больным, у которых традиционные лекарства оказываются малоэффективными,
- Сантурил (Пробенецид, Бенемид). Купирует попадание мочевой кислоты в почки и стимулирует ее выведение через мочеточник. Так как средство не подавляет синтез солей, а только способствует их выведению, его целесообразно применять в период ремиссии.
Симптоматическая терапия направлена на купирование приступов, уменьшения отечности, уменьшению болевого синдрома. Для этого назначают:
- Колхицин (Колхимин, Колхикум). Останавливает воспалительный процесс в тканях сустава, предотвращает кристаллизацию солей. Показан как лекарство экстренной помощи,
- Глюкокогртикоиды (кортизон, Преднизон, Гидрокартизон). Синтетические стероиды. Быстро снимают воспаление, но угнетают иммунитет, поэтому применяются в крайнем случае,
- Нестероидные противовоспалительные средства (Диклофенак, Аспирин, Анальгин, Ибупрофен). Купируют воспалительный процесс, снимают болевой синдром, не оказывают угнетающего воздействия на иммунитет.
Облегчить болевой синдром помогут местные мази. Бутадионовая мазь купирует болевой синдром, уменьшает отек, облегчает движение сустава.
Терапия недуга невозможна без изменения рациона. Диета при подагре суставов предполагает полноценное питание без голодания. Полезно употреблять пищу, приготовленную в пароварке. Запрещены:
- Концентрированные бульоны,
- Икра,
- Бобовые,
- Черный чай и кофе,
- Консервы,
- Капуста,
- Спаржа,
- Шпинат и щавель.
При подагре суставов придется отказаться от специй и соусов.
Полезно употреблять больше воды. Это способствует растворению и выведению солей. Рекомендована щелочная минералка – Боржоми или Ессентуки. Хорошо разнообразить меню фруктами и овощами. Особенно полезны арбузы.
Позитивное влияние на укрепление организма окажет физиотерапия, ЛФК или домашняя гимнастика. Пациенту рекомендуют больше времени проводить на улице, ходить пешком, ездить на велосипеде, заниматься в бассейне.
Лечение подагры в домашних условиях возможно в качестве дополнительной методики в составе комплексной терапии. Полностью устранить причину недуга народная медицина не может, а вот облегчить симптоматику – вполне. Для купирования воспаления и уменьшения болей показаны такие способы лечения подагры народными средствами:
- Компрессы из настоя ромашки аптечной или отвара капустных листьев,
- Пероральный прием настойки еловых шишек. Их заливают кипятком и настаивают в течение 12 часов. Принимают трижды в день за полчаса до еды.

Если консервативные методы лечения оказываются малоэффективными, болезнь суставов продолжает прогрессировать, показано оперативное вмешательство, предусматривающее хирургическое иссечение узелков (тофусов), вызывающих сдавливание сустава, его деформацию и боль.
В большинстве случаев операция проходит успешно, в редких случаях может произойти присоединение вторичной инфекции.
Следует понимать, что подагра – хронический недуг, который требует изменения образа жизни. Профилактика подагры состоит в соблюдении диеты, умеренных занятиях спортом, отказе от вредных привычек.
Мочевая кислота является конечным продуктом превращения пуриновых оснований, которые составляют основу нуклеотидов – основных компонентов молекул ДНК и РНК. Синтез мочевой кислоты происходит главным образом в печени. Выводится данное соединение преимущественно с мочой. У здорового взрослого человека содержание мочевой кислоты в крови достигает 180-530 мкмоль/л. При этом сдвиги ее содержания в организме в ту или иную сторону зависят от соотношения двух процессов: скорости образования в печени и времени выведения почками.
Значительный эффект на концентрацию мочевой кислоты в организме оказывает уровень уратсвязывающего протеина. Повышенный уровень описываемого вещества в крови носит название гиперурикемии.
Такая ситуация наблюдается чаще всего при следующих патологических состояниях:
— Артериальная гипертензия. Несмотря на то, что причины данного заболевания во многом остаются до сих пор неясными, учеными было доказано, что повышение уровня мочевой кислоты наблюдается уже во II стадию заболевания. При этом остается непонятным, запускает ли данное вещество каскад биохимических реакций или является продуктом нарушенного высоким артериальным давлением гомеостаза. Гиперурикемия при артериальной гипертензии вызывает повреждение почек, что способствует прогрессированию данного заболевания.
— Подагра. Это заболевание вызвано избыточно активным синтезом мочевой кислоты, связанным с чрезмерным образованием пуриновых оснований. В первую очередь при подагре страдают почки, что вызывает развитие и прогрессирование недостаточности данного органа. При этом степень изменений коррелирует с уровнем в крови мочевой кислоты. Помимо почек в патологический процесс вовлекаются также и другие органы и ткани (особенно суставы), однако в них изменения происходят не так активно.
— Болезни эндокринных органов, среди которых: гипопаратиреоз, акромегалия, сахарный диабет. При первом заболевании в биохимическом анализе крови помимо гиперурикемии определяется высокий уровень кальция, что связано с мобилизацией данного вещества из костной ткани. Что касается сахарного диабета, то в данном случае высокий уровень глюкозы и гиперинсулярных гормонов приводит к нарушению многих видов обмена, в том числе и разрушению ядерного материала клеток, вследствие чего вторично повышается уровень мочевой кислоты. Акромегалия – это заболевание, вызванное избыточным синтезом соматотропного гормона. При этом происходит непропорциональное увеличение частей тела, которое сопровождается нарушением обмена пуриновых нуклеотидов.
— Ожирение. Данная патология достаточно часто сочетается с подагрой. В последние годы принято говорить о метаболическом синдроме, который включает в себя дополнительно артериальную гипертензию и сахарный диабет. Каждая из указанных патологий способствует повышению уровня мочевой кислоты.
— Повышенный уровень холестерина и липопротеинов. Довольно часто развитию явных клинических признаков подагры и гипертонической болезни предшествует длительное бессимптомное повышение различных компонентов липодиграммы.
— Применение некоторых лекарственных средств. Так, фуросемид, который используется некоторыми в качестве средства для похудения, может вызывать гиперурикемию с дальнейшим развитием почечной недостаточности. Нередки случаи, когда уровень клубочковой фильтрации был минимальным, и пациентам требовалось проведение гемодиализа.
— Сниженное выделение мочевой кислоты почками при почечной недостаточности, поликистозе почек, отравлении свинцом с развитием нефропатии, ацидозе и токсикозе беременных.
— Болезни крови. Вследствие активного распада не только клеток крови, но и компонентов тканей уровень пуриновых оснований в крови повышается. Гиперурикемия наиболее характерна для таких гематологических заболеваний, как лейкозы, В12-дефицитная анемия и полицитемия. Высокий уровень мочевой кислоты может отмечаться также и при гемолитических анемиях как врожденного, так и приобретенного характера.
— Заболевания, сопровождающиеся массивным распадом тканей. Наиболее ярким примером является ожоговый шок. Следует также помнить, что одним из ключевых факторов риска гиперурикемии в данном случае является постепенное развитие почечной недостаточности с увеличением времени выведения мочевой кислоты из кровотока.
Нормализовать уровень мочевой кислоты в организме позволит своевременное лечение заболеваний, которое его вызвало. Кроме того, важное значение имеет диета и занятия спортом. Также нормализовать обмен веществ, уровень мочевой кислоты и ускорить метаболизм помогут занятия любовью. Занимаясь сексом, вы ускоряете обмен веществ. Ведь во время оргазма кровь усиленно транспортируется по организму, насыщая органы кислородом и забирая из клеток продукты распада.
Кроме того, секс способствует похудению, а значит, служит профилактикой многих заболеваний, при которых повышается уровень мочевой кислоты. Британские ученые установили, что один качественный половой акт равносилен утренней зарядке.
В организме все взаимосвязано: при напряжении мышц промежности, начинают работать и мышцы живота, и ягодиц. Исследуя этот вопрос, ученые выяснили:
Во время страстного поцелуя сжигается 15 ккал.
Во время оргазма вы сжигаете 35 ккал.
Получасовая прелюдия заберет еще 50 ккал.
Во время полового акта вырабатываются адреналин, окситоцин и серотонин- а это отличный коктейль-жиросжигатель.
Возбуждаясь, ваш пульс учащается, частота дыхания увеличивается, давление поднимается,- нагрузка не меньше, чем при утренней пробежке.
Потоотделение в процессе полового акта способствует выведению токсинов.
В целом, во время одного полового акта сжигается от 200 до 700 ккал. Кроме того, во время интима происходит выработка иммуноглобулина А (IgA), который повышает ваш иммунитет.
Немаловажную роль в процессе похудения играет то, что половой акт в целом положительно действует на организм. Получая удовольствие от интимной близости, ваше настроение будет улучшаться, вы заметите, насколько повысится ваша самооценка. У вас не будет повода лишний раз съесть что-то вредное и калорийное.
Читайте также:


