Иголка для коленного сустава
Внутрисуставная инъекция - одна из распространенных методик лечения суставов посредством введения препарата непосредственно к больному месту или поврежденному участку.
Инъекции в плечевой сустав рекомендуются при заболеваниях мышц, сухожилий и связок сустава.

Инъекции в тазобедренный сустав призваны помочь снять острую боль, остановить воспаление в мягких тканях, окружающих сустав, вернуть ему подвижность.
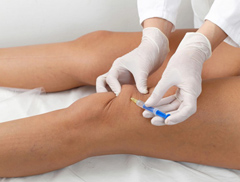
Данная терапия способна помочь в лечении дегенеративных заболеваний коленного сустава.

Применение инъекций актуально при лечении артроза и артрита на разных стадиях заболевания. Процедура должна проводиться строго под контролем врача.
Артрит, артроз и другие заболевания суставов приносят человеку немало мучений. Порой на то, чтобы снять боль и отек медикаментозными и физиотерапевтическими средствами, требуется немало времени. Но процесс выздоровления можно ускорить, если вводить лекарственные средства непосредственно в сустав при помощи инъекций. Уколы для суставов — современный и высокоэффективный способ лечения.
Кому показаны внутрисуставные инъекции
Уколы для суставов могут помочь в лечении самых разнообразных заболеваний — артрита, артроза различных суставов, подагры, кистевого тоннельного синдрома, адгезивного капсулита.
Внутрисуставные инъекции в коленный сустав позволяют доставить лекарственное вещество к поврежденным тканям. Уколы для суставов показаны в разных ситуациях, например:
- при острой боли в коленном, тазобедренном и плечевом суставах;
- при бурсите, синовите и тендините;
- при артритах и артрозах;
- при повреждениях сухожилий, связок и суставного хряща.
Уколы в коленный сустав редко являются основой терапии, это лишь очень эффективное дополнение. Однако именно они позволяют максимально быстро снять боль. Кроме того, уколы для суставов дают возможность снизить дозы препаратов, принимаемых перорально, — а это особенно важно в случаях, когда возникают нежелательные побочные эффекты, например нарушение работы ЖКТ.
При этом инъекции для суставов должен делать высококвалифицированный врач-ортопед, только в этом случае можно гарантировать, что манипуляция будет безопасной и относительно безболезненной. При выполнении уколов для суставов используется шприц с длинной иглой. Игла должна попасть точно в суставную щель. Во избежание ошибок такие инъекции чаще всего проводят под УЗИ-контролем. Иногда перед введением лекарственного вещества врач откачивает жидкость из сустава, чтобы избежать некоторых осложнений (а порой и для того, чтобы отправить жидкость на анализ). После осушения сустава в полость вводится препарат.
Если судить по описанию процедуры, можно предположить, что уколы для суставов болезненны, но это не так. Для инъекций в сустав используются очень тонкие иглы, и большинство пациентов сравнивает ощущения от внутрисуставных инъекций с обычными внутримышечными уколами. После манипуляции требуется немного подвигать суставом, чтобы лекарство равномерно распределилось внутри.
Иногда после укола в сустав врач накладывает тугую повязку, никакой реабилитации после таких инъекций не требуется.
Инъекции для суставов проводят с использованием различных препаратов. Выбор осуществляет врач, исходя из состояния пациента и показаний. Чаще всего применяются следующие средства:
Кортикостероидные инъекции для суставов снимают воспаление, отек и боль, улучшают подвижность сустава, однако они не лечат само заболевание и не восстанавливают хрящевую ткань. Эффект от их введения не превышает 2–3 месяца.
Применение кортикостероидов противопоказано при инфекционном артрите. В этом случае производится промывание сустава и введение в него антибактериальных препаратов.
Хондропротекторы применяются не только на начальных стадиях дегенеративных заболеваний суставов, их назначают и в тяжелых случаях, но уже не столько для восстановления ткани, сколько для торможения процесса разрушения хряща.
Является эффективным средством для лечения заболеваний суставов. Это основной компонент внутрисуставной жидкости, своеобразная смазка сустава, предохраняющая его от травм. Инъекции для суставов с гиалуроновой кислотой делают внутрисуставную жидкость более плотной и вязкой, обеспечивая лучшую защиту хрящевой ткани. К тому же она снимает воспаление и ускоряет процесс восстановления хряща. Инъекции гиалуроновой кислоты часто назначают при артрозах суставов.
Лечение на их основе также называют карбокситерапией. Это современная методика, эффективно снимающая болевой синдром при заболеваниях суставов и позвоночника. Для таких инъекций в суставы используется углекислый газ, который вводится при помощи специального аппарата. Резкое повышение уровня углекислого газа в суставе или мышце, которое возникает после инъекции, воспринимается организмом как недостаток кислорода. Чтобы поправить ситуацию, кровь устремляется к данному участку. Кровообращение и обменные процессы в месте укола резко ускоряются. При этом углекислый газ без малейшего вреда выводится организмом уже через несколько минут, а положительный эффект инъекции сохраняется надолго. Неоспоримый плюс газовых уколов в сустав — отсутствие побочных эффектов, так как углекислый газ — не чужеродное вещество, а естественный продукт нашего метаболизма.
Метод PRP предполагает использование для инъекций плазмы крови пациента, обогащенной тромбоцитами. Инъекции такого рода значительно ускоряют процесс регенерации тканей, снимая в том числе и воспаления. Метод хорош тем, что собственная плазма — абсолютно совместимое вещество, на которое не может быть аллергии, оно не дает никаких побочных эффектов.
Для одного укола в сустав забирают примерно 20 мл крови — это весьма незначительное количество, однако врачи все же рекомендуют воздержаться от физических нагрузок после процедуры. Кровь пропускают через центрифугу, отделяя плазму, которую затем и вводят в сустав. Отметим, что в 1 мкл подготовленной таким образом плазмы содержится 1 миллион тромбоцитов, тогда как в естественном состоянии в крови здорового человека этот показатель составляет 200–300 тысяч.
Курс терапии включает 5–7 инъекций с промежутком в 3–7 дней. В дальнейшем частоту можно снизить до одной инъекции в год.
Курс уколов в сустав может отсрочить хирургическое вмешательство, он позволяет снизить дозировку других препаратов, ускорить заживление пораженного хряща, снять боль и отек, вернуть суставу подвижность. Некоторые препараты для инъекций в сустав довольно дороги, но это оправданные расходы, поскольку эффект от краткого курса сохраняется на протяжении долгого времени. Но проводить такие инъекции должен специалист, иначе не избежать осложнений — сепсиса или повреждения сустава.

Артрит и артроз никогда не проходят сами по себе. Лечить эти заболевания, бесконтрольно принимая обезболивающие, недопустимо — заглушая боль таблетками, вы теряете время и позволяете болезни разрушить сустав до такой степени, что операция станет неизбежной.
Пункция сустава – это его прокол, который может осуществляться с целью удаления крови, промывания суставной полости или введения лекарственных средств. Процедура может выполняться врачами разных специализаций, но обязательно в асептических условиях, с обработкой кожи антисептиками и желательно с адекватным обезболиванием. Манипуляция выполняется в чистой перевязочной или малой операционной. Госпитализация пациента обычно не требуется.
Пункция сустава – это его прокол, который может осуществляться с целью удаления крови, промывания суставной полости или введения лекарственных средств. Процедура может выполняться врачами разных специализаций, но обязательно в асептических условиях, с обработкой кожи антисептиками и желательно с адекватным обезболиванием. Манипуляция выполняется в чистой перевязочной или малой операционной. Госпитализация пациента обычно не требуется.
- Недорого прием травматолога-ортопеда, к.м.н. от 4000 рублей
- Срочно Быстрая запись на прием в день обращения
- Близко 12 минут от метро Фонвизинская и Улица Милашенкова
- Удобно Индивидуальный прием по предварительной записи
Показания
Для пункции коленного сустава показания могут быть разными. Процедура проводится с лечебной или диагностической целью. Диагностические пункции суставов выполняются для того, чтобы:
определить характер накапливающейся внутри колена жидкости (кровь, воспалительный экссудат);
подтвердить факт наличия гемартроза или выпота;
взять материал для последующего исследования (определение кристаллов уратов говорит о подагре, посев внутрисуставной жидкости помогает выявить возбудителей инфекционных заболеваний);
определить причину увеличение объема сустава.
Процедура выполняется и с целью лечения некоторых заболеваний. Для выполнения пункции сустава показания могут быть следующими:
гемартроз – процедура выполняется для удаления крови из суставной полости;
воспалительные процессы (реактивные, аутоиммунные артриты, псориаз, подагра), при которых внутри колена скапливается жидкость;
необходимость введения медицинских препаратов (глюкокортикоидов при сильном воспалении, гиалуроновой кислоты, богатой тромбоцитами плазмы).
Если осуществляется пункция жидкости из колена, перед этим доктор клиническими и инструментальными методами пытается установить сам факт её присутствия. Клиническими показаниями для осуществления прокола с целью удаления крови или экссудата считаются:
увеличение окружности колена на 2 см и более;
определение свободной жидкости внутри сустава по данным МРТ или других инструментальных исследований.

Как делают?
Перед тем как берут пункцию из коленного сустава проводится обработка кожи антисептиками. Обычно это делают три раза. Первый раз кожу обрабатывают йодсодержащим препаратом. Затем ещё дважды выполняют обработку 70% этиловым спиртом. Он смывает остатки йода, тем самым снижая риск воспаления суставной капсулы.
Затем врач проводит обезболивание. Если игла имеет небольшой диаметр, а пациент не слишком остро реагирует на боль, возможно проведение пункции коленного сустава и без анестезии. Если она выполняется, то для обезболивания врач использует растворы лидокаина, прокаина или других местных анестетиков. Он вводит их в кожу, подкожную клетчатку и суставную сумку за 5 минут до проведения пункции колена.
Врач вводит иглу, ощущая при этом сопротивление тканей. Когда это сопротивление резко ослабевает, это означает, что он проник в суставную полость. После этого доктор выполняет необходимые манипуляции. Если это диагностическая пункция коленного сустава, он берет жидкость для последующего исследования:
одна капля сразу наносится на предметное стекло, если исследование будет проведено немедленно;
доктор может помещать экссудат в пробирку и отправлять в лабораторию для цитологического исследования, которое должно быть выполнено в сроки, не превышающие 4 часов с момента пункции;
для микробиологического исследования часто материал отправляют в лабораторию непосредственно в шприце, при помощи которого была осуществлена пункция сустава.
Если манипуляция проводится с лечебной целью, после взятия анализов может осуществляться введение препаратов внутрь сустава. Это могут быть местные анестетики для обезболивания после травмы, глюкокортикоиды, гиалуронат. Препараты вводятся медленно. После извлечения иглы кожу протирают спиртом и заклеивают пластырем.

Анестезия
Процедура неприятная, но сильной боли не вызывает, так как делают пункцию коленного сустава с использованием инфильтрационной анестезии. Самым болезненным участком считается капсула. В эту зону препарат для обезболивания вводят в первую очередь. Если же говорить о чувствительности кожи, то она выше на медиальной поверхности колена, поэтому лучше делать прокол с наружной стороны.
Принципы обезболивания:
1. Анестетик вводится медленно, по мере продвижения иглы вглубь тканей. Очень важно ввести первую порцию непосредственно под кожу. Это нужно не только для уменьшения боли, но и для снижения риска инфицирования сустава. В процессе прокола внутрь иглы попадает кожа, которая не является стерильной даже после антисептической обработки. Введение анестетика позволяет выдавить эти ткани из иглы под кожу. Таким образом, эти фрагменты не попадают внутрь сустава.
2. У некоторых пациентов бывает аллергия на местноанестезирующие средства. Для них препаратом выбора является лидокаин. Он реже провоцирует аллергические реакции.
3. После забора местного анестетика из ампулы иглу меняют. Это снижает риск инфекционных осложнений пункции колена.
5. Местный анестетик набирают в шприц только после обработки кожи антисептиками. Это связано с тем, что они не убивают микробов на коже мгновенно. Должно пройти не меньше 1 минуты. Пока доктор набирает препарат в шприц, кожа продолжает обеззараживаться.

Бывают ли осложнения?
Некоторые пациенты интересуются, сколько раз можно делать пункцию коленного сустава, чтобы это не привело к развитию осложнений. Некоторые риски действительно присутствуют. Каждая процедура связана с определенной вероятностью инфицирования. Встречаются и другие осложнения:
повреждение хрящевой ткани иглой;
аллергия на анестетики;
побочные эффекты введенных в сустав глюкокортикоидов;
внутрисуставное кровотечение и формирование гематомы.
Риск осложнений зависит от того, как часто делают пункцию коленного сустава. Чем чаще её выполняют, тем вероятность нежелательных реакций и симптомов выше. Поэтому врач всегда стремится проводить процедуру как можно реже. Она выполняется, только если во введении иглы в суставную полость действительно есть необходимость.
Тем не менее, строгих ограничений, как часто можно делать пункцию коленного сустава, нет. Процедура выполняется каждый раз, когда она необходима. С диагностической целью она обычно проводится однократно. Если врач при помощи пункции откачивает жидкость, то процедура проводится при её повторном накоплении. В случае введения препаратов частота уколов в колено определяется особенностями применения того или иного лекарственного средства.
Чтобы снизить риск осложнений, лучше лечиться в хорошей клинике. Многое зависит от квалификации врача, точности соблюдения протоколов и рекомендаций выполнения процедуры. Иногда цена пункции коленного сустава у авторитетного врача выше, чем у молодого и неопытного ортопеда-травматолога. Но обращение в хорошую клинику несомненно имеет преимущества: это адекватное обезболивание, идеальное соблюдение правил асептики и антисептики, правильная техника пункции, при которой врач не занесет инфекцию, не повредит хрящи внутри колена и не спровоцирует кровотечение.
Специалисты Центра Древнекитайской медицины династии Лин обеспечивают эффективное лечение артроза коленного сустава иглоукалыванием, оказывают выверенное обезболивающее и противовоспалительное действие. При гонартрозе наблюдаются острые боли, которые мучают пациентов не только при передвижении и нагрузках, но и в спокойном состоянии, по ночам. Зачастую, особенно в запущенных случаях лекарственные препараты, физиотерапия и медицинский массаж не дают должного эффекта. Иглорефлексотерапия в данном случае может стать спасением для пациентов, испытывающих непрекращающиеся боли в колене.
Причины заболевания, диагностика
Прогрессирующее во времени разрушение хрящевой структуры ткани, в результате которого суставная жидкость не выделяется в нужном количестве, коленный хрящ истончается и разрушается, а больной сустав теряет подвижность- это и является артрозом. Древнекитайская медицина для описания заболевания пользуется специализированной системой понятий. Артроз в суставах по ней рассматривается как одна из форм болезненной обструкции в организме, связанной с системой жизненной регуляции Бад-кан ( слизь). Она отвечает за движения и свойства жидкостей организма, в том числе за синовиальную жидкость ( суставную смазку).
- обезвоживание в пожилом возрасте;
- проблемы с эндокринной системой – Бад-кан отвечает в том числе за иммунитет и гормональную регуляцию;
- болезни печени и почек – печень отвечает за синтез коллагена, который входит в состав хрящевой ткани, почки участвуют в системе кровообращения, плохая работа ЖКТ провоцирует накопление в организме холода, который является главной причиной болезней Бад-кан;
- травмы и тяжелая физическая нагрузка на коленный сустав.
Перед тем как начать иглорефлексотерапию используют несколько методов: сбор анамнеза, визуальный осмотр, иридодиагностика, пульсовая диагностика, диагостика по языку Получив все данные, врач составляет индивидуальную программу лечения, по которой будет проводиться акупунктура.
При лечении колена восточная медицина обращает внимание на другие системы и органы, оказывая комплексное воздействие. Прежде чем поставить диагноз, сформировать план лечения суставов, выбрать точки для иглоукалывания, специалисты проверяют:
- обменные нарушения ( жировой, белковый, водно-соляной обмен);
- замедленное пищеварение;
- недостаточность работы почек, печени, прочих внутренних органов;
- нарушение кровообращения;
- наличие лишнего веса;
- наличие серьезных физических нагрузок.
Лечение артрозов в Центре династии Лин
Под эффективным лечением понимается три этапа работы – снятие острых симптомов, восстановление хрящей, профилактика.
Иглоукалывание при артрозе коленного сустава хорошо помогает для снятия острых и запущенных симптомов в суставе. Иглы для акупунктуры в этом случае вводятся на коленях в небольшом удалении от коленной чашечки. Иглорефлексотерапию часто сочетают с, точечным массажем, су-джок терапией, Цигун.
Иглоукалывание при артрозе используется и на втором этапе – при восстановлении хрящей. Иглорефлексотерапия усиливает выработку синовиальной жидкости, улучшает ее свойства, стимулирует правильную выработку коллагена, усиливает процессы регенерации и обновления тканей. Лечение иглоукалыванием суставов также подразумевает работу и над другими точками на энергетических меридианах тела, отвечающими за печень, поджелудочную железу, желудок, желчный пузырь и т.д.
Почему большинство пациентов получают улучшения в коленных хрящах уже спустя один курс лечения артроза:
- Наши специалисты имеют глубокие знания в области диагностики по древнекитайским методикам, неврологии и терапии. При лечении ( су-джок терапия, иглотерапия, точечный массаж) они воздействуют не только на симптомы, но и на глубинные причины возникновения коленных заболеваний на энергетическом уровне. Средний стаж работы наших специалистов с такой техникой, как акупунктура, составляет 20 лет.
- Мы составляем перед лечением персональный план на основании подробной комплексной диагностики с выявлением всех негативных и сопутствующих факторов, которые могли откликнуться артрозом.
- Работа с эмоциональным состоянием пациента, стрессами, негативными факторами среды, успокоение пациента, настрой на выздоровление.
Закрепление результатов производится через некоторое время после первого курса акупунктуры, обычно включающего 12 сеансов. Через 6 месяцев после основного курса ( или курсов), проводится профилактическая терапия артрозов, чтобы стимулировать положительные изменения в суставах колена в будущем.
Как записаться на консультацию
Пункция сустава – ценный диагностический и лечебный метод, широко используемый в травматологии и ревматологии.

Это хирургическая манипуляция, при которой игла вводится в суставную полость для забора или откачивания жидкости, введения лекарств.
Наряду с рентгенографией и магнитно-резонансной томографией пункция коленного сустава позволяет получить более полное представление о природе заболевания, возбудителе инфекции, составе суставной жидкости.
Когда пунктируется коленный сустав?
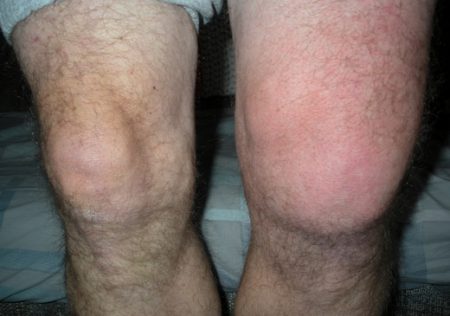
Коленный сустав пунктируется при воспалительных и дегенеративных заболеваниях, при накоплении в нем жидкости, при туберкулезном и опухолевом процессе, реактивном артрите, ревматологических болезнях.
В зависимости от причины и лечебной необходимости выделяют следующие виды пункций:
- Эвакуационная. При этом сочленение освобождается от скопившейся там патологической жидкости.
- Диагностическая. Из суставной полости извлекается небольшое количество жидкости для исследования.
- Лечебная. Сочленение пунктируется, чтоб ввести внутрь лекарство. Используется при неэффективности обычного лечения и тяжелых формах заболевания. Для внутрисуставного введения обычно применяют противовоспалительные гормональные препараты – кортикостероиды.
Пункция коленного сустава требует хорошего знания анатомии этой области тела человека.
Строение коленного сочленения
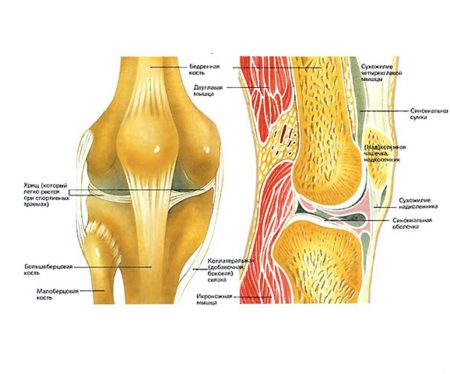
Нижняя часть бедренной кости соприкасается с верхней частью большеберцовой при помощи выступов – мыщелков. Для того чтобы суставные поверхности соответствовали друг другу, между ними расположены плотные хрящевые прослойки – мениски. Спереди коленное сочленение ограничено надколенником – самой подвижной его частью. Способность надколенника смещаться в разных направлениях широко используется при пунктировании.
Изнутри полость выстлана так называемой синовиальной оболочкой, которая образует складки и многочисленные завороты.
При заболеваниях и травмах колена именно в заворотах оболочки скапливается воспалительная жидкость или кровь.
Точки пунктирования коленного сочленения
В зависимости от целей пунктирования, наличия или отсутствия большого количества внутрисуставной жидкости проводить эту манипуляцию можно при помощи разных доступов.
Используются следующие варианты, или точки пунктирования:
- Стандартный доступ. В этом случае игла вводится с внутренней или наружной стороны верхнего полюса надколенника.
- Доступ к верхнему завороту коленного сустава. Он осуществляется через прокол с наружной или внутренней стороны головки четырехглавой мышцы бедра.
- Доступ к нижним заворотам проводится через наиболее выступающую их часть с наружной или внутренней стороны – в зависимости от накопления жидкости.
Техника проведения пункции
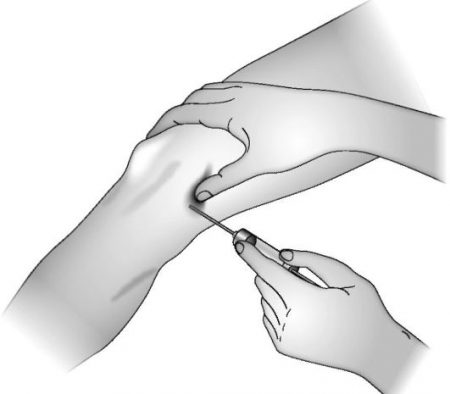
Существуют стандартные требования к технике выполнения пункции коленного сочленения.
Поскольку это хирургическая операция, обязательной будет обработка кожи антисептическим средством (спиртовым раствором йода, затем этиловым спиртом). Процедура проводится под местной анестезией.
При проведении манипуляции пациент лежит на спине с валиком под коленями.
При стандартной пункции пальцами определяется щель между мыщелком бедра и задней поверхностью надколенника. Через нее в полость сустава вводится стандартная игла длиной 4–5 см. Сигналом остановки для хирурга служит ощущение провала в пустоту, резкое прекращение сопротивления тканей. Это обозначает, что игла находится в суставной полости.
Иногда игла может упереться в кость. В этом случае необходимо отсоединить ее от шприца и, немного оттянув, перемещать до тех пор, пока она не окажется в полости сочленения.
Пунктирование верхнего заворота проводится, если в коленном суставе скопилось много жидкости. Именно тогда становится отчетливо виден заворот.
При надавливании рукой снизу на колено патологическая жидкость перемещается в его верхнюю часть, где и проводится пункция через четырехглавую мышцу бедра.
В этой ситуации, напротив, жидкость оттесняется книзу путем надавливания рукой на верхнюю часть сустава. Определяется наиболее выступающая часть заворота, и вводится игла в направлении сверху вниз и вглубь, к суставной полости.
Обезболивание
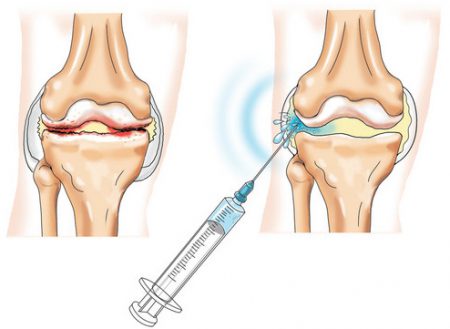
При проведении манипуляции для обезболивания применяется инфильтрационная анестезия. Это обозначает, что анестезирующее вещество пропитывает – инфильтрирует – все ткани по пути к суставу.
Вначале обезболивается кожа, поскольку она обладает самой высокой чувствительностью. Для этого внутрь нее под углом вкалывается тонкая игла и медленно вводится лекарственное средство. При правильно выполненной инъекции кожа в этом месте становится похожа на лимонную корочку.
Далее иглу проводят по направлению к капсуле сочленения, продолжая непрерывно вводить раствор в ткани.
Достигнув сочленения, иглу меняют на более толстую – пункционную, если нужно взять немного жидкости для исследования или откачать (эвакуировать) большое количество.
В том случае, если пункция лечебная, меняется только шприц с лекарством, игла остается той же.
Для инфильтрационной анестезии обычно используют:
- раствор новокаина, 1 или 2%;
- раствор лидокаина, 1%.
Лекарство для анестезии подбирается, учитывая индивидуальную переносимость во избежание опасных для жизни аллергических реакций.
В каких случаях пункция противопоказана?
Противопоказаниями к выполнению пункции являются:
- Уже известная аллергическая реакция на анестетик или вводимое лекарственное вещество.
- Заболевания кожи и мягких тканей в области предполагаемой манипуляции.
- Заболевания свертывающей системы крови. Особенно это касается такой опасной болезни, как гемофилия – из-за риска развития кровотечения.
К относительным противопоказаниям относятся эндокринные заболевания – например, сахарный диабет, особенно в случае внутрисуставного введения гормональных веществ.
Осложнения манипуляции

В редких случаях пунктирование коленного сочленения может осложниться присоединением инфекции. Происходит это при несоблюдении правил асептики и проявляется развитием гнойного артрита.
При нарушенной свертываемости крови у пациента выполнение пункции грозит ему серьезным кровотечением.
В большинстве случаев выполнение пункции коленного сустава безопасно для пациента и оправданно диагностической и лечебной эффективностью.
Строение коленного сустава

Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
Для лечения суставов наши читатели успешно используют Sustalaif. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Чтобы лучше понять, почему болят колени, нужно разобраться с их анатомией. Итак, сочленение состоит из бедренной, большой берцовой кости и коленной чашечки. Две самые большие кости имеют по два выступа: внутренний и наружный мыщелки.
Все поверхности, которые соприкасаются друг с другом, покрыты гиалиновым хрящом. Благодаря ему обеспечивается подвижность коленного сустава, его амортизационные свойства. Вокруг этого соединения костей находится своеобразная капсула, изнутри выстланная синовиальным слоем. Она наполнена синовиальной жидкостью, благодаря которой производится питание сочленения, обеспечивается его подвижность.
Коленный сустав состоит не только из костей. Все его элементы объединяются крестообразными и коллатеральными связками, бедренными мышцами, сухожилиями. Коленная чашечка крепится к другим элементам посредством собственной связки. Для того чтобы колено двигалось, необходимо 6 синовиальных сумок. Питание и иннервация представленного сустава осуществляется посредством нервов и кровеносных сосудов, которые размещены в мягких тканях, окружающих сустав.
Почему наблюдается покалывание в нижних конечностях
Колющая боль в ноге может быть симптомом грозных заболеваний или же она является временным, физиологическим явлением, которое проходит самостоятельно и не представляет угрозы для человека. Покалывание может возникать при следующих обстоятельствах:
- долгом пребывании в неудобной позе;
- незначительном ушибе ноги;
- нехватке витаминов и микроэлементов;
- мышечном напряжении;
- обезвоживании;
- приеме некоторых лекарственных препаратов.
Постоянное пощипывание или покалывание может указывать на следующие заболевания и патологические состояния:
- защемление седалищного нерва;
- нарушение кровообращения в нижних конечностях на фоне облитерирующего атеросклероза или эндартериита;
- сахарный диабет;
- рассеянный склероз;
- тромбофлебит;
- болезнь Рейно;
- патология суставов (артроз, артрит);
- переломы или растяжения.
Неприятные ощущения могут возникать и у абсолютно здорового человека. Это возможно при длительном нахождении ног выше уровня тела или при ношении неудобной обуви. В последнем случае покалывание обусловлено сужением сосудов.
Ощущение того, как будто иголки вонзаются в ноги, может быть кратковременным или постоянным. Покалывание часто сочетается с другими симптомами (побледнением ног, тяжестью, болью).
Обычно такого рода симптомы возникают от сужения кровеносных сосудов и нарушений в работе нервной системы. Полученные сигналы лучше не игнорировать, потому что это может быть началом более серьезных заболеваний. Давайте узнаем, что может вызывать такие явления:
Это часто возникает, если Вы долго сидите, стоите или спите в неудобной позе. Движение крови вверх по сосудам нарушается, потому что мы сдавливаем вены, мешая ее нормальной циркуляции. Отсюда и ощущение, как будто колет иголками. Стоит сменить положение тела, чтобы восстановить кровоток и делать это надо почаще. Это профессиональная болезнь людей, много работающих за компьютером, занятых в швейном производстве или долго находящихся на ногах по роду службы.
Чем больше мы двигаемся, тем более высока вероятность сильного сжимания нервного окончания. Наш процессор (мозг) не получает ожидаемого сигнала и включает своего рода превентивную защиту — ноги и ступни начинает покалывать иголками. Он как бы говорит нам – остановитесь, сделайте небольшой перерыв! Причиной такого состояния довольно часто служат высокие нагрузки при длительных прогулках, тренировках в спортивном зале и продолжительной езде на велосипеде.
Перекатывающийся песок в ступнях и пальцах ног свидетельствует о суженых сосудах и сжатых нервах. Хочется сразу же разуться и потрясти ногами, чтобы стало легче.
При атеросклерозе на внутренних стенках капилляров образуются бляшки, мешающие крови нормально течь. Такой же эффект возникает при варикозном расширении вен.
Лишний вес, набранный во время вынашивания ребенка, увеличивает нагрузку на сосудистую систему нижних конечностей. Наблюдается падение скорости течения крови и ее застой в венах. Что в итоге является причиной судорожного подергивания ног и покалывающего ощущения.
При нем происходит поражение периферической нервной системы. Повышенное содержание сахара в крови вызывает покалывание в пальцах, онемение ног и возможно, жжение. Чаще всего эти симптомы ощущаются в ночное время.
Такие симптомы покалывания в ногах и жжения ощущают на себе пожилые люди. Это один из главных показателей развития этого недуга. Конечности при этом становятся гиперчувствительными.
Проблемы с позвоночником, такие как грыжа или опухолевые процессы. Распухшие ткани надавливают на стенки кровеносных сосудов — в итоге они сужаются и соответственно, уменьшается кровоток.
Такие как ревматизм, подагра, артроз или артрит. Воспалительные процессы в соединительной ткани оказывают влияние на сосуды нижних конечностей. Все это сопровождается покалыванием в ногах и дергающими болями. Из-за отечности в дальнейшем снижается двигательная активность.
Такая причина больше всего отражается на детях. Растущий организм требует полноценного питания для формирования органов. Например, нехватка витамина В12, кальция, калия и других жизненно необходимых для ребенка элементов может привести к физическим повреждениям связок, сухожилий или костной системы. Одним из признаков является чувство, как будто колет ступни и пальцы ног. Если это часто повторяется и длится более нескольких минут, следует отвести ребенка к врачу.
Например, первоисточником покалывания ступней вполне может быть пяточная шпора. Сжатие нервных окончаний вызывает подобную реакцию организма.
Злоупотребление алкогольными напитками и курение табака является одной из причин ухудшения кровообращения.
Повышенное содержание химических примесей (к примеру, свинца) в окружающей среде отнюдь не улучшает состояние здоровья, а только ухудшает его.
Некоторые препараты в инструкциях по применению заранее предупреждают, что покалывание в ногах является побочным эффектом.
Парализующий нервные окончания впрыскиваемый яд является причиной, вызывающей судороги и чувство покалывания.
Судороги в икроножных мышцах
Описание проблемы
Судороги в икроножной мышце — довольно частая проблема у разных категорий пациентов. Они вызваны значительным и продолжительным сокращением в ней, сопровождаются сильным болевым синдромом.
Характер боли
Во время приступа икроножная мышца болит достаточно сильно. Пациент практически полностью обездвижен. В судороге может быть задействована и вся стопа. Боль резкая, пронизывающая, очень сильная. Длительность спазма может быть различной — от нескольких секунд до нескольких минут.
Мышца напряжена, через кожу прощупывается ее полный тонус.
Причины возникновения
Боль и судороги в икрах могут возникать по многим причинам различного генеза:
- Неврологические нарушения. Они могут быть связаны как с проблемами мозговой деятельности, так и с физическим защемлением нерва в районе голени.
- Накопление молочной кислоты в мышце. При чрезмерных физических нагрузках образовавшееся вещество скапливается в избытке, в том числе и в икрах, и может спровоцировать начало судорог в них.
- Дисбаланс калия, кальция и магния. Это состояние особенно свойственно женщинам во время беременности.
- Гипоксия. Нехватка кислорода в организме может вызывать судороги, в том числе и в голени.
- Травмы ноги могут повредить нервные окончания, расположенные в ней, и вызвать приступы судорог.
Лечение
При возникновении подобных симптомов надо обязательно проконсультироваться с врачом. Можно первоначально обратиться к терапевту, который назначит соответствующее обследование и направит к профильному специалисту.
Так как судороги и боль в икрах могут возникать по разным причинам, самолечение здесь неуместно. Для корректного купирования данных симптомов надо обязательно установить их истинную причину.
По результатам анализов и в соответствии с анамнезом пациента, врач назначит соответствующую терапию. Это может быть и прием витаминно-минеральных комплексов, и массаж для снятия излишнего напряжения в мышце при нагрузках.
Основные причины болезненности колена сбоку и с внутренней стороны
Разрыв сухожилий, травма мениска с развитием менисцита или менископатии, переломы сопровождаются резкими болями не только с обратной стороны колена, но и в любой его области. Невозможно опереться на ногу при ходьбе, да и просто согнуть, разогнуть ее или сделать другое движение. Интенсивность боли снижается после иммобилизации, прикладывания льда, новокаиновой блокады.
При данном заболевании происходит расслоение стенки аорты с образованием мешковидного выпячивания. Причины этой патологии: эндартериит, атеросклероз, врожденные аномалии аорты.
Возникает резкая нестерпимая боль, интенсивность которой со временем уменьшается, но нарушается чувствительность. Появляется слабость в ноге, она мерзнет, немеет. Кожа бледнеет до синюшности.
Отличия от кисты Бейкера – пульсация припухлости и ее сохранение после нажатия.
Не исключены серьезные осложнения в виде тромбоза сосудов, гангрены, острой артериальной недостаточности в сосудах голеностопа.
Лимфаденит сопровождается припухлостью, местным повышением температуры, сильной болью при пальпации лимфоузлов и разгибании колена.
Это выпячивание синовиальной сумки в виде грыжи в подколенную ямку. Появляется у людей после 40 лет часто под обоими коленями как осложнение синовита, артрита.
Сначала возникают ненавязчивые неприятные ощущения. При увеличении кисты сдавливаются сосуды и нервы с внутренней стороны колена, боли усиливаются, присоединяется онемение, покалывание или другие парестезии области подошвы.
Характерный симптом – уменьшение грыжи при надавливании на нее за счет обратного тока суставной жидкости.
Это тяжелая невоспалительная патология суставов, приводящая к омертвлению тканей из-за нарушения кровоснабжения. Для некроза коленного сустава характерны боли на внутренней его поверхности.
Для лечения суставов наши читатели успешно используют Сусталайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Гонартрит – воспаление коленного сустава различной природы возникновения. Он бывает инфекционный, ревматоидный, подагрический, посттравматический, реактивный, асептический – и это еще не все его виды.
Может поражаться одно колено (моноартрит) либо оба (полиартрит).
Вначале боль возникает периодически, усиливаясь при физической активности и к вечеру. Колено отекает, локально повышается температура, кожа над ним краснеет. При прогрессировании воспаления развивается скованность в движениях, костные деформации, нарушение питания мышц, контрактуры вплоть до полной потери подвижности сустава.
Из всех воспалений суставов артрит колена диагностируется в 35–52% случаев. Выявляется среди людей любых возрастных групп, но чаще у лиц 40–60 лет.
При данной патологии воспаляются и поражаются сухожилия колена. Тянущая или острая боль возникает в соответствующей поражению зоне.
При 1 стадии тендинита боль умеренная, возникает только в ответ на обычную нагрузку на колено, проходит в покое. При 2–3 стадии – она усиливается, не исчезая даже после многочасового отдыха. Появляется умеренное ограничение в суставе, возможны микронадрывы или полный разрыв сухожилия.
Среди других причин болезненности с обратной стороны коленного сустава можно выделить болезнь Гоффа, злокачественные либо доброкачественные новообразования, к примеру гигрому.
Читайте также: