Хронический одонтогенный остеомиелит нижней челюсти слева
Что такое одонтогенный остеомиелит?
Одонтогенный остеомиелит челюсти – инфекционное поражение челюстной костной ткани. На его долю приходится около 70% всех зарегистрированных случаев заболевания. Замечено, что мужская часть населения гораздо чаще страдает проявлениями этого недуга, чем женская половина. Возможно, это связано с несвоевременным обращением к врачам при возникновении болезней, запускающих начало остеомиелита.
Большая часть одонтогенного остеомиелита – поражение нижней челюсти, около 85% всех случаев. Верхняя челюсть подвергается повреждению реже – до 15%. Основной пик заболеваемости приходится на возраст от 7 до 15 лет в детстве и от 30 – 35 лет в зрелом состоянии. В детском возрасте развитие болезни чаще всего связано с кариозными повреждениями зубных тканей.
Причины возникновения одонтогенного остеомиелита
В подавляющем большинстве случаев болезнь вызывается болезнетворными бактериями, проникающими в кость через кровеносную систему инфицированного зуба. Чаще всего виновником становится золотистый стафилококк, реже – стрептококк, клебсиелла, синегнойная палочка и некоторые разновидности кишечной палочки. Иногда ведущую роль играют патогенные грибки.
Выделяют следующие пути проникновения инфекции:
инфицированный зуб (периодонтит);
хронические инфекции и их обострения (тонзиллит, гайморит, синусит);
И на основании способа попадания болезнетворных микроорганизмов внутрь полости зуба, можно подразделить остеомиелит челюсти на следующие типы:
одонтогенный остеомиелит , на который приходится порядка 75% случаев. Возбудитель болезни через кариозные запущенные образования попадает в пульпу зуба, затем переходит на корень, а оттуда передвигается с помощью каналов и лимфатического сообщения в костную ткань и вызывает воспалительный процесс.
гематогенный остеомиелит , возникающий из-за наличия хронических заболеваний и их обострений. Сначала инфекция распространяется на смежные с очагом костные ткани, затем перемещается на зубы, откуда попадает внутрь полости.
травматический остеомиелит , возникающий после переломов, вывихов челюсти. Патогенные микроорганизмы при этом могут попадать извне (например, с поверхности кожи), но могут активизироваться и живущие в организме бактерии. Самый редко встречающийся тип остеомиелита.
Специалистам до сих пор неясны механизмы возникновения одонтогенного остеомиелита челюсти и остеомиелита в честности. Но известно, что есть ряд состояний, предрасполагающих к болезни и запускающих её , которые в сочетании и дают толчок к развитию патологии.
К разряду предрасполагающих явлений относятся:
инфекции скрытого характера;
снижение иммунитета на фоне заболеваний или длительного лечения агрессивными лекарствами;
истощение физическое и нервное.
заболевания полости рта;
периодонтит, пульпит и другие поражения зубов;
хронические болезни в стадии обострения;
стрессы, яркие отрицательные эмоции и переживания.
Формы одонтогенного остеомиелита и симптоматические характеристики

Клинические проявления, которые выражаются в жалобах пациента, зависят от типа остеомиелита, течения болезни и степени поражения тканей:
Признаки болезни при этой форме бывает местные и общие:
Болевой синдром в области поврежденного зуба, усиливающийся при пальпации (ощупывании, легком надавливании) челюсти и мягких смежных тканей. Перкуссионные обследования (постукивание) также усиливают боль. Причем чаще всего болезненность увеличивается на смежных участках, а в непосредственно инфицированном зубе утихает.
Наблюдается выраженный отек мышечной ткани около пострадавшей области, покраснение и припухлость.
Увеличение шейных и подчелюстных лимфатических узлов, сопровождаемое болезненностью.
В некоторых случаях может возникать нарушение чувствительности губ и вкусовых ощущений.
Результаты анализов крови и мочи указывают на явное воспаление.
головные боли, особенно в области висков;
синдром общей слабости;
нарушение режима сна;
Подострая форма, развивающаяся после острой. На этой стадии образуется свищ, через который наружу выходят гнойные выделения и воспалительная жидкость. По мере ослабления давления боль утихает, но очаг инфекции остается на месте. Более того, воспалительный процесс может разрастаться и вызывать формирование омертвевших участков – секвестров.
Симптомы подострой формы:
сохраняется повышенная температура тела;
болевой синдром становится менее выраженным;
из поврежденного зуба выделяется гнойная жидкость;
нарастает общее недомогание.
При отсутствии адекватного лечения возможно развитие генерализованной формы остеомиелита, которая при отсутствии врачебной помощи может привести к летальному исходу.
Хроническая форма, которая длится от нескольких месяцев до нескольких лет. Характеризуется периодичными повторениями рецидивов (обострений) и ремиссий (угасаний) болезни. При хроническом протекании образуются свищи, секвестры. Зубы приобретают подвижность. В области очага инфекции наблюдается утолщение челюсти.
В некоторых случаях острого и хронического одонтогенного остеомиелита выраженная симптоматика может отсутствовать, а признаки можно трактовать как проявления совершенно других болезней.
Диагностика одонтогенного остеомиелита
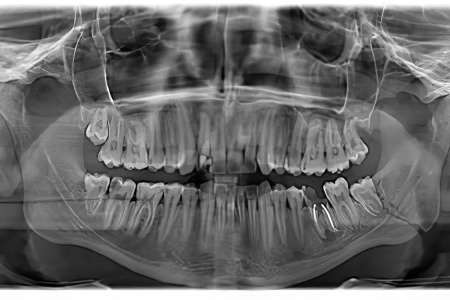
Для постановки правильного диагноза используется совокупность различных способов диагностики: клиническая картина и жалобы пациента соотносятся с лабораторными и инструментальными методами исследований.
Лабораторные методы представлены в первую очередь общим анализом крови. Повышение числа лейкоцитов указывает на наличие воспалительного процесса, а характеристика форм лейкоцитов на природу заболевания. На инфекционную природу болезни указывает так же показатель СОЭ и снижение уровня тромбоцитов.
В случаях непонятной клинической картины применяется биохимический анализ крови, исследование мочи.
Из инструментальных способов диагностики применяется рентгенография челюсти, которая явно показывает место возникновения болезни по изменившейся костной структуре – внутренняя часть кости утолщается, а наружная становится тоньше.
Наиболее информативным и точным является исследование с помощью компьютерной томографии. Этот метод позволяет не только определить очаг инфекции, но и степень выраженности воспаления, длительность, характер. КТ выявляет крупные и мелкие образования, единичные и групповые, а также показывает область распространения болезни. Нередко применяется метод фистулографии, который заключается в проведении КТ с контрастным веществом.
Еще один способ – инфракрасное излучение, посредством которого оценивается температура, и указываются участки с повышенными значениями.
При некоторых сопутствующих заболеваниях, например, туберкулезе, диагностика затрудняется, и ситуация требует детального изучения.
Лечение одонтогенного остеомиелита
Современная медицинская практика предполагает комплексный подход к лечению одонтогенного остеомиелита челюсти. Он включает в себя хирургическое вмешательство и медикаментозную терапию. Изолированные оперативные манипуляции или лекарственное воздействие не принесут результата, более того, могут привести к осложнениям.
Лечение проводится в стационарных условиях и зависит от формы протекания болезни и её стадии.
Острый остеомиелит челюсти предполагает немедленное избавление от поврежденного зуба. После удаления проводится промывание полости растворами антибиотиков для обеззараживания и устранения гноя. В последующем необходима регулярная санация раны с помощью антисептических средств, введение антибактериальных препаратов для погашения очага инфекции, предупреждения её распространения. Применяются также восстанавливающие и витаминные курсы.
Подострая форма одонтогенного остеомиелита нуждается в сдерживании инфекции. Основная задача – не дать воспалению перекинуться на смежные участки и поразить здоровые ткани. Для этого вводятся антибактериальные и противовоспалительные препараты, применяется дренирование гнойных очагов. Последующая терапия включает антибиотики, витаминные вливания, курсы дезинтоксикации. Используются методы физиолечения.
Хронический одонтогенный остеомиелит со сформированными свищами и секвестрами требует вскрытия очагов, удаления омертвевших участков и гнойных образований. Антибиотикотерапия направлена на погашение инфекционного воспаления и сдерживание болезни в рамках пораженной области. Выполняется полная санация нарушенной области и всей ротовой полости. Пациент получает противовоспалительные, дезинтоксикационные и витаминные инфузионные (внутривенные) вливания.
При всех типах одонтогенного остеомиелита назначается общеукрепляющая терапия, нацеленная на повышение сопротивляемости организма.
Возможные осложнения
Запущенный одонтогенный остеомиелит, а также сопутствующие заболевания, утяжеляющие протекание болезни, могут вызывать серьезные осложнения:
сепсис, нередко приводящий к смертельному исходу;
воспаление с разливом гнойной жидкости (флегмона) мягких лицевых и шейных тканей;
образование абсцессов различной локализации;
деформации челюсти, формирование ложных костей;
Кроме того, поражение верхней челюсти может привести к заболеваниям носоглотки и тромбофлебитам. Повреждение нижнечелюстного отдела – к ограничению подвижности.
Профилактика одонтогенного остеомиелита

К сожалению, методов, на 100 процентов предохраняющих людей от развития одонтогенного остеомиелита, не существует. Но соблюдение гигиены, осторожность и своевременное обращение к врачам многократно снижает риск возникновения болезни. Можно выделить следующие профилактические действия:
регулярное, не реже одного раза в год, посещение врача-стоматолога;
тщательная чистка зубов два раза в день, удаление остатков пищи после еды;
избегание травм, ударов, вывихов челюсти;
повышение состояния иммунитета адекватными физическими нагрузками, времяпровождением на свежем воздухе, правильным питанием;
своевременное протезирование и лечение зубов.
Прогноз заболевания
Делать заявления о прогнозе протекания одонтогенного остеомиелита челюсти можно только после постановки диагноза и оценки тяжести состояния. Чем раньше обнаружена болезнь, тем быстрее и легче с ней можно справиться. Поэтому никогда не стоит игнорировать походы к стоматологу, особенно при возникновении необычных ощущений, боли, повышенной температуры неясного происхождения и без других конкретных симптомов.
Вовремя незамеченный острый остеомиелит грозит переходом поражения в хроническую стадию. Регулярные осмотры стоматолога, профилактические анализы крови могут определить начальную стадию даже без возникновения настораживающих признаков.

Автор статьи: Волков Дмитрий Сергеевич | к. м. н. врач-хирург, флеболог
Образование: Московский государственный медико-стоматологический университет (1996 г.). В 2003 году получил диплом учебно-научного медицинского центра управления делами президента Российской Федерации.
Остеомиелит челюсти — это инфекционный гнойно-некротический процесс, развивающийся в кости и костном мозге челюсти, а также в окружающих их мягких тканях на фоне предварительной сенсибилизации организма. В прошлой статье речь шла о различных формах острого остеомиелита челюсти, потому теперь рассмотрим хронический остеомиелит челюсти, особенности диагностики и лечения.
Хронический остеомиелит челюсти
Хронический остеомиелит челюсти развивается из невылеченной острой формы заболевания. Такой остеомиелит называется вторично-хроническим. Если же воспалительный процесс изначально протекал вяло и не был так сильно выражен клинически, как острый, — то это первично-хронический остеомиелит.
Хронический остеомиелит, как и острый, может быть инфекционного и неинфекционного происхождения. Первый, в свою очередь, делится на одонтогенный и неодонтогенный.
В соответствии с преобладанием процессов построения или гибели костного вещества выделяют 3 клинико-рентгенологические формы хронического одонтогенного остеомиелита челюстей: продуктивную (без образования секвестров), деструктивную (с образованием секвестров) и деструктивно-продуктивную. Продуктивная форма встречается реже остальных, в основном в молодом возрасте.
Хронический одонтогенный остеомиелит челюсти чаще является вторично-хроническим, рассматривается как осложнение острого одонтогенного остеомиелита. Переход острой стадии заболевания в хроническую в среднем приходится на 4-5 неделю заболевания. К этому времени проявления острого воспаления проходят: спадает отёк окружающих челюсть мягких тканей, количество выделяемого гноя из раны уменьшается, сам гной становится более густым, в ране образуется грануляционная ткань. Общее состояние пациента также нормализуется: температура тела приходит в норму, пациент не жалуется на боль в области поражения, восстанавливается сон и аппетит, анализы крови приближаются к нормальным показателям.

Рисунок 1. Формирование свищевого хода.
Первым клиническим признаком того, что острая стадия не была вылечена, является появление свищей с гноем в области раны. Иногда свищи могут открываться на коже челюстно-лицевой области.
Далее наблюдается образование секвестров, которые в зависимости от размеров либо сами выходят через свищевые ходы (маленькие), либо подлежат удалению челюстно-лицевым хирургом (большие).

Рисунок 2. Образование и отторжение секвестра.
При нарушении оттока гноя и удаления малых секвестров через свищевые ходы хронический процесс обостряется, клиническая картина становится такой же, как и при остром остеомиелите.
Описанная выше картина характерна для деструктивной или деструктивно-продуктивной форм остеомиелита. Для продуктивной формы характерно отсутствие секвестров и увеличение костной ткани в зоне воспаления, встречается только при остеомиелите нижней челюсти.
Диагностика хронического одонтогенного остеомиелита
Диагностика хронического одонтогенного остеомиелита заключается в сборе анамнеза заболевания, осмотре пациента и проведении рентгенографии.
Из анамнеза мы узнаем, что пациент либо болел острым остеомиелитом и не обращался за помощью, либо помощь ему была оказана, но острая форма процесса перешла в хроническую. В обоих случаях проводится дальнейшее обследование пациента.
Клиническая картина очень разнообразна, потому точно охарактеризовать все признаки заболевания тяжело.

Внешне лицо может быть асимметрично из-за отёка мягких тканей или деформации костной ткани. При продуктивной форме асимметрия может быть вызвана увеличением объёма костной ткани.
Открывание рта либо в норме, либо выполняется не в полном объёме, что вызвано воспалительной контрактурой жевательных мышц.
Лимфоузлы в норме или могут быть слегка увеличены и болезненны при пальпации.
При осмотре полости рта определяется воспалительный инфильтрат, гиперемированная слизистая, причинный зуб или лунка удалённого зуба. На слизистой оболочке полости рта или на коже обнаруживаются свищи, через которые зондируются сформированные секвестры. Подвижные при остром остеомиелите зубы менее подвижны в хронической форме заболевания.
Далее проводится рентген-диагностика, предпочтительно ортопантомограмма или рентгенография в двух проекциях (прямой и боковой). При острой форме одонтогенного остеомиелита наблюдается только очаг инфекции – разрежение костной ткани в области верхушки корня причинного зуба. Если заболевание перешло в хроническую форму, на снимке видны секвестры. Но первые проявления заболевания на снимке появляются только к концу 2ой, а иногда и 3ей недели. Выше описана ситуация при деструктивной форме остеомиелита.

Если говорить о продуктивной форме, то секвестрация кости не отмечается. Зато увеличивается количество минерализованной ткани из-за реакции надкостницы. Лицо пациента становится асимметричным, кость в объёме увеличивается.

Хронический одонтогенный остеомиелит верхней челюсти развивается быстрее и протекает легче, чем на нижней челюсти. Секвестры образуются за 3-4 недели, в то время как на нижней челюсти – за 6-8 недель. При разлитом характере заболевания возможна деструкция передней стенки гайморовой пазухи или даже нижнего края глазницы.
Лечение хронического одонтогенного остеомиелита челюсти
Лечение хронического одонтогенного остеомиелита челюсти комплексное, включает в себя хирургическое вмешательство и медикаментозное лечение.
I. При обострении хронического остеомиелита сначала снимаются симптомы острого воспаления. Если причинный зуб ранее не был удалён, то он подлежит удалению на этот раз. Рядом стоящие подвижные зубы трепанируются и шинируются, если не удаляются по показаниям (после оценки их жизнеспособности и рентгеновского исследования). Обязательно проводится санация полости рта, удаляются все хронические источники инфекции для предупреждения осложнений во время последующих мероприятий.
Для облегчения оттока гноя расширяются свищи или раны, проводится первичная хирургическая обработка подкостничных и околочелюстных гнойных очагов.
Важная часть хирургического этапа лечения – секвестрэктомия. После оценки рентгенограммы проводят удаление сформированных секвестров. Удаление проводится через внутри- или внеротовой разрез. Большие секвестры в области тела и ветви нижней челюсти, а также в области подглазничного края и скуловой кости удаляются внеротовым способом. Иногда крупные некротизированные участки кости разламывают на несколько частей для удобства их удаления. Разрезы проводятся по естественным складкам лица для лучшей эстетики.
После удаления секвестров уделяют внимание грануляциям и секвестральной капсуле. Кюретажной ложкой или даже фрезой удаляются патологические ткани до признаков здоровой кости: луночковое кровотечение, белый цвет кости, твёрдая костная ткань.
Свободное пространство заполняется биосинтетическим остеотропным препаратом: колапол, колапан, и др. Рану наглухо зашивают, оставляют дренаж. Швы снимают через 7-10 дней.
II. Далее перейдём к медикаментозному лечению. Как и при других гнойных заболеваниях, проводится этиотропное, патогенетическое и симптоматическое лечение.
Для устранения причины заболевания хирург удаляет причинные зубы. Но инфекция остаётся в крови, потому пациенту выписывают антибактериальные препараты: макролиды, цефалоспорины. Также стоит назначить пациенту противогрибковые средства (дефлюкан по 150мг 1 раз в неделю).
Так как иммунитет пациента снижен, рекомендовано назначение иммунных препаратов, таких как тималин, Т-активин, левомизол, стафилококковый анатоксин.
При обширных повреждениях костной ткани пациенту рекомендована щадящая диета для предотвращения патологического перелома челюсти.
Для снижения симптомов воспаления проводится дезинтоксикационная, противовоспалительная терапия. Пациенту индивидуально подбираются упражнения ЛФК и физиотерапия для восстановления функций.
Хронический остеомиелит челюсти. Исходы и осложнения
- Благоприятный — при своевременном обращении пациента к челюстно-лицевому хирургу и адекватном лечении возможно полное выздоровление пациента.
- Неблагоприятный – при недостаточном лечении и позднем обращении пациента к врачу может произойти:
- Обострение заболевания,
- Деформация челюсти,
- Перелом челюсти — происходит при незначительном физическом воздействии, от которого здоровая челюсть не пострадала бы,
- Осложнения остеомиелита:
- Абсцессы и флегмоны мягких тканей лица,
- Тромбоз лицевых сосудов и кавернозного синуса,
- Медиастинит,
- Летальный исход.
Профилактика остеомиелита челюсти
Профилактика остеомиелита челюсти заключается в лечении кариеса и его осложнений как источников инфекции, своевременном обращении к врачу-стоматологу, периодическом посещении стоматолога с целью профосмотра, укреплении общего здоровья пациента.
РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Клинические протоколы МЗ РК - 2017
Общая информация
Остеомиелит челюсти – это воспалительное заболевание в области челюсти, которое характеризуется деструкцией и инфицированием костной ткани челюстей. Хронический остеомиелит челюстей – эта фаза характеризуется завершением отторжения секвестров и одновременным усилением регенеративных процессов.
NB! При хроническом остеомиелите наблюдается параллельное развитие двух процессов: разрушения и регенерации. Если репаративные процессы протекают активно, преобладая над деструкцией кости, то развиваются гиперостозные формы остеомиелита. Они наблюдаются у 2-3% больных и протекают как первичное хроническое заболевание, без острой стадии.
Код(ы) МКБ-10:
| МКБ-10 | |
| Код | Название |
| М86.6 | Другой хронический остеомиелит |
| М86.9 | Остеомиелит неуточненный |
Дата разработки: 2017 год.
Сокращения, используемые в протоколе:
| ACT | аспартатаминотрансфераза |
| AЛT | аланинаминотрансфераза |
| в/в | внутривенно |
| в/м | внутримышечно |
| ВИЧ | вирус иммунодефицита человека |
| КТ | компьютерная томография |
| ЛФК | лечебная физкультура |
| МРТ | магнитно-резонансная томография |
| ОАК | общий анализ крови |
| ОАМ | общий анализ мочи |
| СОЭ | скорость оседания эритроцитов |
| р/д | раз в день |
| УВЧ | ультравысокие частоты |
| УД | уровень доказательности |
| УФО | ультрафиолетовое облучение |
| ЭКГ | электрокардиограмма |
| ЭП УВЧ | электромагнитное поле ультра высокой частоты |
| Er | эритроциты |
| Hb | гемоглобин |
| Ht | гематокрит |
| Le | лейкоциты |
| Tr | тромбоциты |
| ППН | придаточные пазухи носа |
Пользователи протокола: врачи общей практики, педиатры, челюстно-лицевые хирурги, врачи-стоматологи, хирурги.
Категория пациентов: взрослые и дети.
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортных или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с не высоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с не высоким риском систематической ошибки (+), результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование, или мнение экспертов. |
| GPP | Наилучшая клиническая практика |


Классификация
| По характеру клинического течения три стадии остеомиелита: | • острая • подострая • хроническая |
| По распространенности процесса различают: | • ограниченный • очаговый • разлитой (диффузный)остеомиелит |
| По клинико-рентгенологической форме остеомиелита (М.М. Соловьев и И. Худояров, 1979г.): | • гнойный одонтогенный • деструктивный одонтогенный • деструктивно – одонтогенныйгиперостозный • хронический деструктивный одонтогенный • хронический деструктивно-гиперостозный |
Диагностика
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ
Диагностические критерии [1,2,4,6,9,10,12,13]
| Жалобы и анамнез у пациентов с хроническим остеомиелитом челюстей: | ||
| Жалобы при хроническом остеомиелите челюстей: | болевой синдром | стихает |
| наличие свищевых ходов на слизистой оболочке альвеолярного отростка, коже лица. | из свища выделяется гной, выбухают пышные кровоточащие грануляции. Ряд свищей рубцуется и втягивается внутрь. | |
| подвижность зубов | в области остеомиелитического процесса | |
| изменение конфигурации лица | в результате инфильтрации окружающих челюсть мягких тканей и периостального утолщения кости. Кожа над утолщенной костью несколько истончена и натянута. | |
| открывание рта ограничено | при поражении угла и ветви нижней челюсти | |
| Анамнез заболевания при хроническом остеомиелите челюстей: | Длительность заболевания с момента проявления первых клинических симптомов до установления диагноза | может составлять от 3-4 недель на верхней челюсти и 6-8 недель, а иногда несколько месяцев и даже лет на нижней челюсти. |
| Инструментальные исследования: | ||
| Рентгенография челюстей | При хроническом остеомиелите в области альвеолярного отростка верхней челюсти сроки формирования секвестров 3-4 недели. | |
| При хроническом остеомиелите в области тела и ветви нижней челюсти сроки формирования секвестров 6-8 недель. | ||
| При гнездной форме хронического остеомиелита имеется множество мелких очагов деструкции, которые располагаются не сплошным массивом, а чередуются со здоровыми участками костной ткани. На рентгенограмме видно, что в одних случаях секвестры располагаются рядом, а в других - на значительном расстоянии один от другого. | ||
| При ползучей форме хронического остеомиелита в процесс вовлекаются новые участки кости. При этой форме заболевания у больных после стихания острых явлений постепенно возникают новые очаги деструкции, которые распространяются все далее от первичного очага. | ||
Лабораторные исследования: нет.
Показания для консультации специалистов:
· консультация узких специалистов – по показаниям.
Диагностический алгоритм: на амбулаторном уровне хронических одонтогенных остеомиелитов челюстей:

Дифференциальный диагноз
Лечение
| Амоксициллин (Amoxicillin) |
| Ванкомицин (Vancomycin) |
| Ибупрофен (Ibuprofen) |
| Кетопрофен (Ketoprofen) |
| Линкомицин (Lincomycin) |
| Парацетамол (Paracetamol) |
| Трамадол (Tramadol) |
| Цефазолин (Cefazolin) |
| Цефтазидим (Ceftazidime) |
| Цефуроксим (Cefuroxime) |
| Ципрофлоксацин (Ciprofloxacin) |
| Этамзилат (Etamsylate) |
Лечение (амбулатория)
ТАКТИКА ЛЕЧЕНИЯ НА АМБУЛАТОРНОМ УРОВНЕ[2,4,6,10,12,13]:
Основные лечебные мероприятия направлены на предупреждение дальнейшего распространения гнойно-некротического процесса. В этой фазе необходимо предупредить образование новых некрозов и ускорить формирование секвестров в местах уже образовавшихся некрозов. Необходимо создать покой пораженному органу. Нужно снизить сосудистую проницаемость и интенсивность нейро- гуморальных сдвигов, а также уменьшить число патологических рефлексов, поступающих к очагу воспаления.
Немедикаментозное лечение:
Режим: IV (свободный, активный);
Диета: стол № 15, назначение диетической терапии – по показаниям.
Медикаментозное лечение
Перечень основных лекарственных средств:
| № | Лекарственные средства | Способ применения | УД | ||
| Опиоидные анальгетики | |||||
| 1 | Трамадол* 100мг/2мл по 2 мл или 50 мг перорально | Взрослым и детям в возрастестарше 12 лет вводят в/в (медленно капельно), в/м по 50-100 мг (1-2 мл раствора). При отсутствии удовлетворительного эффекта через 30-60 мин. возможно дополнительное введение 50 мг (1 мл) препарата. Кратность введения составляет 1-4 раза в сутки в зависимости от выраженности болевого синдрома и эффективности терапии. Максимальная суточная доза – 600 мг. Противопоказан детям до 12 лет. | А [4,6,7,12,14] | ||
| NB! * по показаниям, препарат противопоказан детям до 12 лет. Перечень дополнительных лекарственных средств: | |||||
| № | Препараты | Способ применения | УД | ||
| Антибиотико-профилактика | |||||
| 1 | цефазолин 500 мг и 1000 мг | 1 г в/в (детям из расчета 50 мг/кг однократно) | А 16 | ||
| 2 | цефуроксим 750 мг и 1500 мг +метронидазол 0,5% - 100 мл | цефуроксим 1,5-2,5 г, в/в (детям из расчета 30 мг/кг однократно) + метронидазол (детям из расчета 20-30 мг/кг однократно) 500 мг в/в | А А 15 | ||
| При аллергии на β-лактамные антибиотики | |||||
| 3 | ванкомицин 500мг и 1000 мг | 1 г. в/в (детям из расчета 10-15 мг/кг однократно); 1 раз за 2 часа до разреза кожных покровов. Вводится не более 10 мг/мин; продолжительность инфузии должна быть не менее 60 мин, с целью профилактики воспалительных реакций | В [20-22,24] | ||
| Нестероидные противоспалительные средства | |||||
| 6 | кетопрофен 100 мг/2мл по 2 мл или перорально 150мг пролонгированный 100мг. | суточная доза при в/в составляет 200-300 мг (не должна превышать 300 мг), далее пероральное применение пролонгированные внутрь 150мг 1 р/д, 100 мг 2 р/д | B [4,6,7,12,14] | ||
| 7 | ибупрофен 100 мг/5 мл100мл или перорально 200 мг; внутрь 600 мг | Для взрослых и детей с 12 лет ибупрофен назначают по 200 мг 3–4 раза в сутки. Для достижения быстрого терапевтического эффекта у взрослых доза может быть увеличена до 400 мг 3 раза в сутки. Суспензия - разовая доза составляет 5-10 мг/кг массы тела ребенка 3-4 раза в сутки. Максимальная суточная доза не должна превышать 30 мг на кг массы тела ребенка в сутки. | A [4,6,7,22] | ||
| 8 | ацетаминофен 200 мг или 500мг; для приема внутрь 120 мг/5 мл или ректально 125 мг, 250 мг, 0,1 г | ацетаминофен 200 мг или 500мг; для приема внутрь 120 мг/5 мл или ректально 125 мг, 250 мг, 0,1 г Взрослым и детям старше 12 лет с массой тела более 40 кг:разовая доза - 500 мг – 1,0 г до 4 раз в сутки. Максимальная разовая доза – 1,0 г. Интервал между приемами не менее 4 часов. Максимальная суточная доза - 4,0 г. Детям от 6 до 12 лет: разовая доза – 250 мг – 500 мг по 250 мг – 500 мг до 3-4 раз в сутки. Интервал между приемами не менее 4 часов. Максимальная суточная доза - 1,5 г - 2,0 г. | A [4,6,7,22] | ||
Хирургическое вмешательство: удаление причинного зуба.
Дальнейшее ведение:
· гигиена полости рта;
· санация полости рта.
Индикаторы эффективности лечения:
· отсутствие болевого синдрома в области челюсти;
· отсутствие признаков воспаления в области лунки удаленного причинного зуба;
· отсутствие свищевого хода.
Лечение (стационар)
ТАКТИКА ЛЕЧЕНИЯ НА СТАЦИОНАРНОМ УРОВНЕ:
Тактика лечения заключается в удалении сформировавшихся секвестров, иссечении некрозов, свищей, а также резекции остеомиелитического обширного очага.
Немедикаментозное лечение:
· режим – III (палатный, полупостельный);
· диета: стол №15, назначение диетической терапии – по показаниям.
Медикаментозное лечение:
| № п/п | Лекарственные средства | Способ применения | УД | |
| Опиоидные анальгетики | ||||
| 1 | трамадол* 100мг/2мл, по 2 мл или 50 мг перорально | Взрослым и детям в возрастестарше 12 лет вводят в/в (медленно капельно), в/м по 50-100 мг (1-2 мл раствора). При отсутствии удовлетворительного эффекта через 30-60 мин. возможно дополнительное введение 50 мг (1 мл) препарата. Кратность введения составляет 1-4 раза в сутки в зависимости от выраженности болевого синдрома и эффективности терапии. Максимальная суточная доза – 600 мг. | А [4,6,7,12,14] | |
| NB! * по показаниям, препарат противопоказан детям до 12 лет. | ||||
Хирургическое вмешательство:
Названия оперативного вмешательства:
· Секвестрэктомия;
Показания:
· полное формирование секвестра в секвестральной коробке;
Названия оперативного вмешательства:
· Фистулосеквестрнекротомия.
Показания:
· удаление некрозов, секвестров, грануляций, рубцов и свищей в пределах здоровой ткани;
Названия оперативного вмешательства:
· Резекция остеомиелитического очага.
Показания:
· удаление обширного очага некроза с целью замещения дефекта кости (при необходимости);
Противопоказания:
· сердечно-сосудистые заболевания (прединфарктное состояние и время в течение 3-6 месяцев после перенесённого инфаркта миокарда, гипертоническая болезнь II и III степени, ишемическая болезнь сердца с частыми приступами стенокардии, пароксизм мерцательной аритмии, пароксизмальная тахикардия, острый септический эндокардит и др.);
· острые заболевания паренхиматозных органов (инфекционный гепатит, панкреатит и др.);
· геморрагические заболевания (гемофилия, болезнь Верльгофа, С-авитаминоз, острый лейкоз, агранулоцитоз);
· острые инфекционные заболевания (грипп, острые респираторные заболевания; рожистые заболевания, пневмония);
· заболевания центральной нервной системы (нарушение мозгового кровообращения, менингит, энцефалит);
· психические заболевания в период обострения (шизофрения, маниакально-депрессивный психоз, эпилепсия).
Дальнейшее ведение:
· динамическое наблюдение челюстно-лицевым хирургом 2 раза в год;
· контрольная рентгенография боковой проекции нижней челюсти или панорамная томография (в зависимости от локализации процесса (верхняя или нижняя челюсть);
· зубное протезирование.
Индикаторы эффективности лечения и безопасности методов диагностики и лечения, описанных в протоколе:
· стойкое заживление раны (отсутствие свищей);
· восстановление анатомической целостности кости, определяемое при рентгенологическом обследовании (отсутствие секвестров);
восстановление нарушенных функций челюстей.
Госпитализация
ПОКАЗАНИЯ ДЛЯ ГОСПИТАЛИЗАЦИИ С УКАЗАНИЕМ ТИПА ГОСПИТАЛИЗАЦИИ
Показания для плановой госпитализации:
наличие сформировавшихся секвестров;
наличие длительно функционирущего свища (-ей).
Показания для экстренной госпитализации:
обострение хронического остеомиелита челюстей;
патологические переломы челюстей.
Информация
ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ ПРОТОКОЛА
Указание на отсутствие конфликта интересов: нет.
Указание условий пересмотра протокола: Пересмотр протокола через 5 лет после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.
Читайте также:


