Хондромаляция коленного сустава уколы в коленный сустав
В нашей клинике вы сможете получить услуге по диагностике и комплексному лечению хондромаляции надколенника.
Для получения информации и записи на консультации звоните нам по телефону: +7(812)295-50-65, +7(812)295-50-82

Хондромаляция дословно переводится как размягчение хряща. Это довольно распространенная патология у лиц молодого возраста, ведущих активный спортивный образ жизни. Суть данной проблемы в том, что хрящевая ткань суставных поверхностей, надколенника утрачивает свою эластичность, упругость и размягчается. В дальнейшем это может привести к таким последствиям, как развитие артроза, образование хондральных тел и других. Наиболее распространенная локализация этой патологии – хрящевая ткань надколенника, так как это место наиболее подвержено травматическим повреждениям, занимающим важное место в этиологии заболевания.
Надколенник – это образование в виде относительно подвижной костной пластины, защищающей коленный сустав спереди от боковых смещений бедренной и большеберцовой кости. Он непосредственно расположен в толще сухожилия мышцы. С внутренней стороны надколенник выстлан хрящевой тканью, обращенной к суставной полости колена. При ударах, приходящихся в надколенник, образуются повреждения его хряща, которые могу быть совсем небольших размеров (микротрещинами).Затем края этих трещин, задевая другие структуры сустава, вызывают дополнительное трение, воспалительную реакцию, что приводит к хроническим изменениям хрящевой ткани, таким как хондромаляция, а, при дальнейшем прогрессировании, пателлофеморальный артроз.
Причины данной патологии могут быть различными:
- Страдают этим заболеванием в основном лица, активно занимающиеся спортом (чаще всего это бег, прыжковые виды спорта, силовые нагрузки). Постоянные микротравмы надколенника приводят к неизбежной хронизации воспалительного процесса и изменениям хряща.
- Нестабильность надколенника различного происхождения (это как врожденные особенности строения, так и изменения связочного аппарата, слабость мышц).
- Чаще встречается хондромаляция среди женщин из-за особенностей анатомии колена.
- Избыточный вес является также провоцирующим фактором.
- Тендиноз квадрицепса вызывает и нарушения состояния надколенника.
Симптомы хондромаляции наколенника
Болезнь сопровождается следующими основными симптомами:
Диагностика
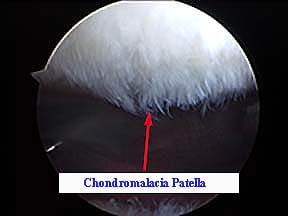
Диагностика основывается на данных осмотра специалиста, на основе жалоб и характерных симптомов. Далее, как правило, специалист назначает дополнительное обследование – рентгенологическое исследование или магнитно-резонансную томографию. МРТ дает подробную картину состояния хряща надколенника.
На основании этого исследования выделяют 4 степени деформации хряща надколенника:
- Первая степень – характеризуется изменением внутри хряща без нарушений его целостности (отечность, размягчение).
- Вторая – имеются участки с нарушением целостности хряща до 50% его толщины.
- Третья – нарушение целостности хряща с изменениями более чем на 50%.
- Четвертая степень – наличие участков с обнажением субхондральной кости.
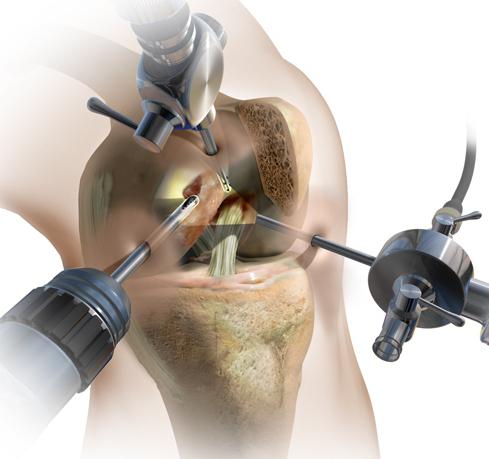
В некоторых случаях для постановки диагноза используют артроскопию, в процессе которой врач может выполнить все необходимые лечебные хирургические мероприятия.
Лечение хондромаляции коленного сустава
Нехирургические методы лечения дают, как правило, хороший эффект на ранних этапах. В фазе обострения заболевания применяют противовоспалительные препараты, хондропротекторы, эффективны курсы внутрисуставных инъекций гиалуроновой кислоты и обогащенной тромбоцитами плазмы. Реабилитация направлена на стабилизацию коленного сустава, укреплению отдельных мышц при необходимости. Применяют ЛФК, физиотерапию, различные фиксаторы. Важно провести коррекцию образа жизни пациента так, чтобы впоследствии минимизировать факторы, способствующие прогрессированию патологии. При регулярном наблюдении у врача и выполнении всех рекомендаций удается предотвратить развитие заболевания. От сознательного подхода пациента значительно зависит успех лечения.
Хирургическое лечение хондромаляции надколенника выполняется при помощи артроскопического вмешательства. Этот метод позволяет как получить наиболее полную картину локализации и степени повреждения хряща, так и выполнить следующие манипуляции: устранение свободных фрагментов хряща, участков разволокнения, выравнивание (шлифование) его поверхности, краев, устранение неглубоких дефектов хряща.
Хондромаляция коленного сустава — распространенная болезнь опорно-двигательной системы. На нее приходится 10-19% случаев всех дегенеративно-дистрофических заболеваний коленного сустава. Патология чаще встречается у молодых людей.

При хондромаляции обычно страдает пателлофеморальное сочленение. Вначале у больного разрушается хрящ, покрывающий заднюю поверхность надколенника. В дальнейшем в патологический процесс распространяется на другие части коленного сустава, приводя к развитию остеоартроза.
Насколько эффективна консервативная терапия
Важно знать! Врачи в шоке: "Эффективное и доступное средство от АРТРОЗА существует. " Читать далее.
Заболевание чаще всего развивается у спортсменов и лиц, выполняющих тяжелую работу. Поэтому при хондромаляции нужно откорректировать режим тренировок и ограничить физические нагрузки. Но это далеко не всегда помогает победить болезнь.
Основным фактором, провоцирующим развитие хондромаляции, является нестабильность надколенника. Она приводит к его гипермобильности и травматизации суставных хрящей. Логично, что фиксация надколенника в нужном положении замедляет разрушение хрящевой ткани, помогая избежать развития артроза.
Мероприятия, помогающие стабилизировать надколенник:
- регулярное выполнение упражнений, укрепляющих четырехглавую и медиальную широкую мышцы бедра;
- тугое эластическое бинтование коленного сустава;
- фиксация надколенника с помощью бандажа или ортопедического аппарата.
Перечисленных мероприятий достаточно для облегчения болей в колене, которые появляются при хондромаляции. Однако они не помогают затормозить дегенеративные процессы, которые происходят в хрящах, и заболевание постепенно прогрессирует.
Даже "запущенный" АРТРОЗ можно вылечить дома! Просто не забывайте раз в день мазать этим.
Таблица 1. Препараты для лечения хондромаляции коленного сустава.
Хирургические методы лечения
Оперативное вмешательство обычно требуется людям с хондромаляцией коленного сустава 2-3 степени. Его основная цель – стабилизация надколенника с фиксацией в биомеханически правильном положении.
Виды операций, которые выполняют при хондромаляции:
- лечебно-диагностическая артроскопия. Позволяет увидеть дегенеративные изменения хрящей и установить стадию болезни. В ходе манипуляции врачи могут удалять фрагменты разрушенной хрящевой ткани и промывать полость сустава. При необходимости хирурги мобилизируют наружный край надколенника, тем самым восстанавливая его подвижность и функции пателлофеморального сочленения;
![]()
- мобилизация надколенника путем миофасциотомии и артролиза. В ходе операции врачи вскрывают полость сустава и удаляют имеющиеся там фиброзные спайки. Вместе с этим хирурги рассекают часть мышц и сухожилий, мешающих физиологическим движениям надколенника. Все это помогает восстановить нормальную биомеханику коленного сустава;
- корригирующие остеотомии. Используются при хондромаляции 2-3 степени и артрозе коленного сустава, которые сопровождаются нарушением оси нижней конечности. Суть остеотомий заключается в иссечении небольших фрагментов бедренной или большеберцовой костей. Это позволяет убрать контрактуры и восстановить подвижность колена. Остеотомию могут делать открытым или закрытым (артроскопическим) способом;
![]()
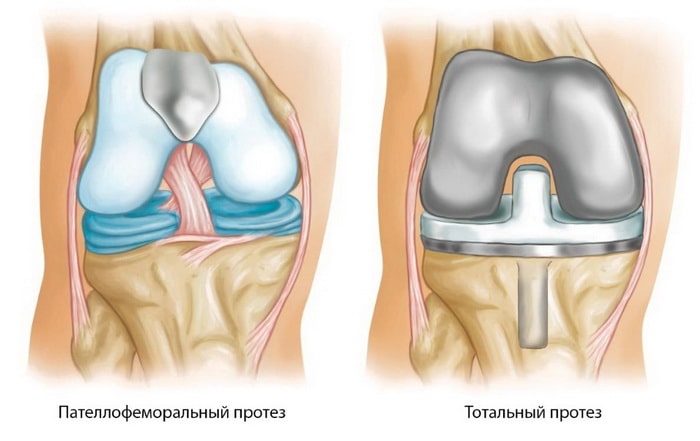
- частичное эндопротезирование. Выполняют, если развился массивный остеоартроз пателлофеморального сочленения. В ходе операции врачи заменяют разрушенную часть сустава искусственным протезом. Такое хирургическое вмешательство — более радикальное, но эффективное.
![]()
Артроскопическое лечение все чаще сочетают с внутрисуставным введением препаратов гиалуроновой кислоты. Подобная тактика нивелирует негативное влияние промывной жидкости на состояние хрящей. Гиалуроновая кислота восстанавливает нормальный состав и структуру синовиальной жидкости, препятствуя дегенерации хрящевой ткани.
Целесообразность промывания суставной полости в ходе артроскопии все еще вызывает споры среди врачей. А вот диагностическая ценность артроскопического исследования ни у кого не вызывает сомнений. Сегодня манипуляция — часть подготовки к хирургическому вмешательству.
Возможности восстановления хрящевой ткани
Поскольку при хондромаляции у человека страдают суставные хрящи, их восстановление является перспективным методом лечения болезни. С этой целью в медицине используют методики клеточной инженерии. Их суть заключается в культивации собственных хондроцитов человека с их дальнейшей имплантацией под надкостницу. Такое лечение показано молодым пациентам с небольшими (2-4 см 2 ) дефектами хрящевой выстилки сустава.
Ученые работают над созданием искусственных хрящей, которые можно было бы имплантировать пациентам путем артроскопии. Но существующие на данный момент методики несовершенны, из-за чего их пока что не внедряют в клиническую практику.
Для восстановления хрящевой ткани используют препараты из группы хондропротекторов. Эти лекарства действуют медленно и не всегда оправдывают ожидания пациентов.

- 15 летний опыт лечения заболеваний суставов и позвоночника
- Все за 1 день - осмотр врача, диагностика и лечение
- Прием 0 руб! при лечении у нас до 30 июня!
- Причины
- Симптомы
- Диагностика
- Лечение
- Цены
- Отзывы
От чего возникает
Причин развития хондромаляции 2 степени коленного сустава очень много. Что именно повлияло на развитие недуга можно узнать только после проведения качественной диагностики. Медики утверждают, что чаще всего болезнь прогрессирует в таких случаях:
У пациента наблюдается аномальное строение коленных суставов.
Человек имеет лишний вес, что приводит к повышенной нагрузке на нижние конечности.
Хондромаляция медиального мыщелка бедренной кости 2 степени может возникнуть по причине врожденной аномалии строения бедра.
Часто недуг развивается у спортсменов, после повреждений и травм колена.
Определить первопричину хондромаляции поможет инструментальная диагностика. В ходе исследования применяют рентгенографию, компьютерную томографию и при необходимости магнитно-резонансную томографию. В некоторых случаях приходится обращаться к артроскопии.
Как проявляется хондромаляция суставного хряща надколенника 2 степени
При наличии хондромаляции надколенника 2 стадии при диагностических процедурах выявляют разрушение хряща, область поражения на этом этапе развития не превышает одного сантиметра.
Человека тревожат сильные боли в колене. Они усиливаются при нагрузке, в спокойном состоянии можно добиться снижения интенсивности болевых ощущений, дискомфорт полностью не проходит, но боль приобретает ноющий характер. Пациенту трудно разогнуть ногу в колене, если длительное время нога находилась в одном и том же положении. При хондромаляция медиальной фасетки надколенника 2 степени характерны отчетливые щелчки, которые возникают при приседании или поднятии по лестнице.
Вторая стадия патологического процесса является ключевой. Если немедленно начать правильное лечение, в таком случае можно полностью избавиться от болевых ощущений и на 100% восстановить двигательную активность. Если игнорировать тревожащие симптомы – недуг начнет прогрессировать и достигнет третьей степени хондромаляции. В таком случае придется долго лечится и восстанавливаться после патологии.
 |
| Врач осматривает пациента с хондромаляцией 2 степени коленного сустава |
Диагностика
- УЗИ-диагностика
Неинвазивное исследование показано при воспалении и повреждении мягких тканей, мышц, связок, сухожилий, капсулы суставов с помощью ультразвуковых волн.
Рентгенография
Обследование не информативно при воспалении мягких тканей.
Анализы
Общие анализы крови и мочи, биохимия крови показывают признаки воспаления, наличие инфекции, нарушения в костной и хрящевой тканях.
МРТ
Магнитно-резонансная томография Высокоточный метод диагностики суставов с информативностью до 99%. Позволяет получить срезы тканей на любом уровне.
Как проводят лечение хондромаляции надколенника 2 степени
Вторая степень болезни успешно поддается лечению. Можно устранить разрушение и избавиться от неприятных симптомов с помощью консервативной терапии, которая включает в себя медикаментозные препараты, лечебно-физическую культуру, физиопроцедуры, применение ортезов, фиксирующих повязок и т.д. После проведенного лечения назначаются реабилитационные мероприятия. В зависимости от состояния пациента, для этой цели могут использовать различные методики.
Боли в коленях и неприятные ощущения при ходьбе могут свидетельствовать о самых разнообразных проблемах в коленном суставе. В число этих проблем входит и хондромаляция надколенника.
Заболевание чаще всего встречается у молодых людей в возрасте от 20 лет. Без своевременного лечения болезнь может иметь самые неприятные последствия.
Что такое хондромаляция надколенника

Прежде чем говорить о лечении и профилактике, надо определить, что это такое хондромаляция коленного сустава, в частности надколенника.
Специалисты определяют хондромаляцию, как структурные изменения хрящевых тканей, расположенных в различных суставах.
Хондромаляция надколенника – это структурные нарушения хряща, расположенного на нижней части коленной чашечки.
У данного заболевания есть и другие названия:
- колено бегуна,
- бедренно-надколенниковый артроз,
- пателлофеморальный болевой синдром.
Также нередко используется термин хондропатия надколенника, хотя данное заболевание имеет некоторые отличия и требует несколько иного лечения.
Важно. Причинами структурных нарушений в хряще коленной чашечки, чаще всего, становятся интенсивные занятия спортом, особенно те, что связаны с беговыми упражнениями.
Увеличивают риск развития патологии:
- неправильно подобранная спортивная обувь,
- деформация структуры нижних конечностей (может быть врожденной или приобретенной),
- избыточный вес,
- травмы.
При этом, согласно статистике, женщины подвержены заболеванию гораздо больше мужчин.
Степени болезни
К симптомам недуга относятся:
- слабый хруст и скрип при сгибании-разгибании коленного сустава,
- болевые ощущения во время бега, при приседаниях и подъеме по лестнице,
- боль при надавливании на коленную чашечку,
- отек коленного сустава.
При этом симптоматика зависит от степени развития заболевания. Согласно системе Аутербриджа, выделяют четыре его степени:
- Хондромаляция 1 степени характеризуется появлением мягких уплотнений и вздутия хряща. На этом этапе боль в суставе еще не возникает, но может наблюдаться дискомфорт.
![]()
Хондромаляция надколенника 2 степени уже может проявляться болями, возникающими при резких движениях и не проходящих какое-то время после. Одновременно, в надколенной области могут появляться отеки. На этой стадии в хрящевой ткани появляются щели (углубления) размером до 1 см.
Важно помнить, что если начать лечение на 1-2 стадии, то структуру суставного хряща можно восстановить. Впоследствии, процесс становится практически необратимым.
Важно. При запущенности болезни могут пострадать и другие хрящи, начать развиваться хондромаляция тазобедренного сустава, что приведет к еще большим проблемам со здоровьем.
Признаки хондромаляции на рентгене
Узнать о начале заболевания можно самостоятельно, проделав всего несколько несложных упражнений:
- пробежка на небольшое расстояние,
- комплекс приседаний,
- подъем по лестнице до 5 этажа.
Появилась боль в коленном суставе? Вполне возможно, это сигнал о начале хондромаляции.
Однако для правильной постановки диагноза, необходимо провести дополнительную диагностику.
Одним из первых методов диагностического исследования, который проводится при обращении к специалисту – рентгенография в нескольких проекциях.
В качестве расширенного исследования применяются УЗИ и МРТ.
Как применять Нурофен при болях?
Узнайте, чем полезна магнитотерапия для суставов.
Способы лечения
Многие заметившие у себя симптомы патологии, задаются вопросом, как и чем лечить хондромаляцию надколенника? Ответить на этот вопрос может только специалист, и зависеть здесь многое будет от стадии развития заболевания.
Чаще всего на начальных стадиях заболевания используется медикаментозная терапия противовоспалительными, обезболивающими средствами и хондопротекторами. Первые помогают снять воспаление в коленном суставе и уменьшить болевой синдром. Вторые, воздействуя на хрящевую ткань, способствуют улучшению ее структуры, повышению прочности и эластичности.
Лекарства могут применяться как перорально, так и в виде инъекций.
Если данный вид лечения не приносит положительных результатов, то применяется хирургический способ лечения хондромаляции.
Как принимать рыбий жир для суставов?
В качестве дополнения к медикаментозному лечению, а также при ускорении реабилитации после операции, могут применяться средства народной медицины.
Так, ускорить снятие воспалительного процесса позволят горячие ванны с добавлением эвкалиптового эфирного масла. Вместо эвкалиптового можно использовать масла календулы или зверобоя.
Дополнительную пользу в лечении окажет и использование лимонного сока – его необходимо втирать в колено ежедневно на протяжении месяца.
Избавиться от боли поможет отвар из листьев брусники. Для приготовления средства 2 ст/л листьев заливаются стаканом воды с последующим 15-ти минутным кипячением на слабом огне. После этого отвар остужается, процеживается и выпивается в течение дня.
Кроме того, большую популярность имеет компресс из сырого картофеля, который делается на ночь, и примочки с листьями лопуха.
При этом самостоятельно лечить хондромаляцию надколенника народными средствами без консультации с врачом нельзя. Как запрещено и использовать данный вид лечения в качестве основного.
Дополнением к всевозможным терапевтическим методам в лечении хондромаляции станет и ряд упражнений.
Самые распространенные упражнения при хондромаляции надколенника:
езда на велосипеде (для этого упражнения используется велотренажер),
При этом необходимо исключить все беговые нагрузки.
Во время занятий необходимо носить бандажи и ортезы, которые помогут фиксировать коленный сустав в нужном положении и правильно распределять нагрузку на него.
Как лечить суставы гиалуроновой кислотой?
Узнайте, как правильно колоть Алфлутоп в сустав.
Профилактика
Лечение хондромаляции – процесс длительный и затратный, поэтому лучшим способом борьбы с недугом должна стать его профилактика.
В качестве профилактических мер специалистами рекомендуются:
укрепление мышц. Упражнения помогут правильно распределить нагрузку на колени,
Кроме того, сократить риск развития патологии поможет снижение веса (в случае, если наблюдается его избыток).
Заключение
Хондромаляция – довольно распространенное заболевание и одно из самых коварных. На начальной стадии мало кто распознает симптомы.
Пациенты обращаются за врачебной помощью только тогда, когда болезнь начинает прогрессировать. Поэтому чтобы избежать дальнейшего ухудшения состояния, следует обращаться к специалисту при любых нарушениях в работе коленного сустава.
Боль по передней поверхности колена. Артроз, хондромаляция надколенника
Хондромаляция надколенники и пателлофеморальный артроз — это состояние, при котором поражается суставная поверхность надколенника и соответствующая ей бороздка бедренной кости, по которой надколенник двигается при сгибании и разгибании коленного сустава. Состояние проявляется болью в переднем отделе коленного сустава и затруднениями при таких типах движений, как сидение на коленках, приседание, спуск и подъем по лестнице.
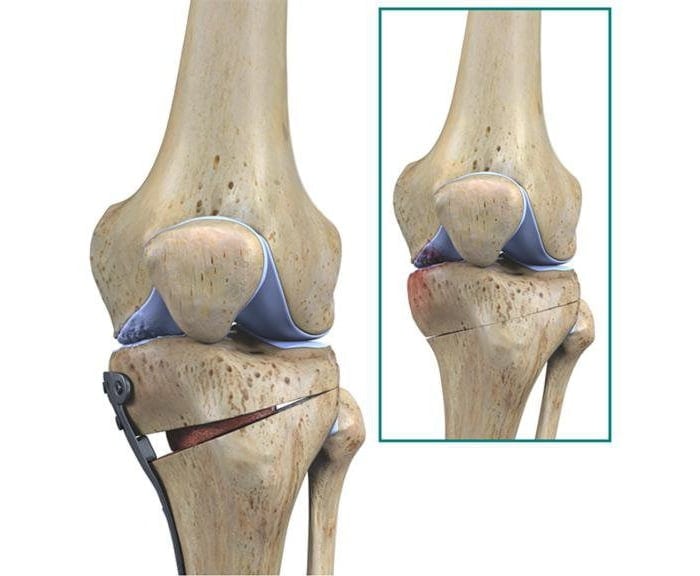
Надколенник — это небольшая кость, расположенная на передней поверхности коленного сустава в месте сочленения бедренной и большеберцовой костей. Эта кость защищает собой коленный сустав и участвует в соединении передней группы мышц бедра с большеберцовой костью.
Надколенник располагается в борозде на передней поверхности суставного конца бедренной кости, называемой блоковой бороздой. Когда вы сгибаете и разгибаете коленный сустав, надколенник двигается в этой борозде вниз и вверх.
Суставная поверхности бедренной кости, блоковой борозды и надколенника покрыты гладкой тканью, называемой суставным хрящом. Суставной хрящ обеспечивает свободное скольжение суставных концов костей друг относительно друга при движениях в суставе.
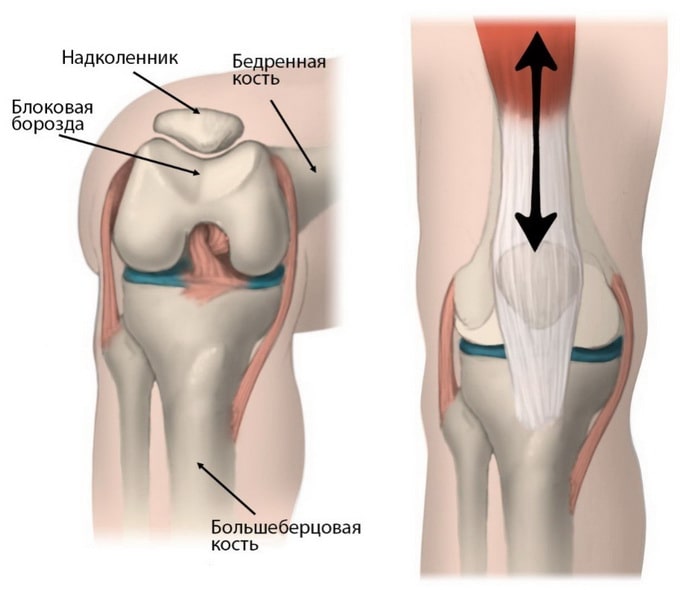
(Слева) Надколенник располагается в небольшой борозде на передней поверхности суставного конца бедренной кости, называемой блоковой бороздой. (Справа) При сгибании и разгибании коленного сустава надколенник скользит в этой борозде вниз и вверх.
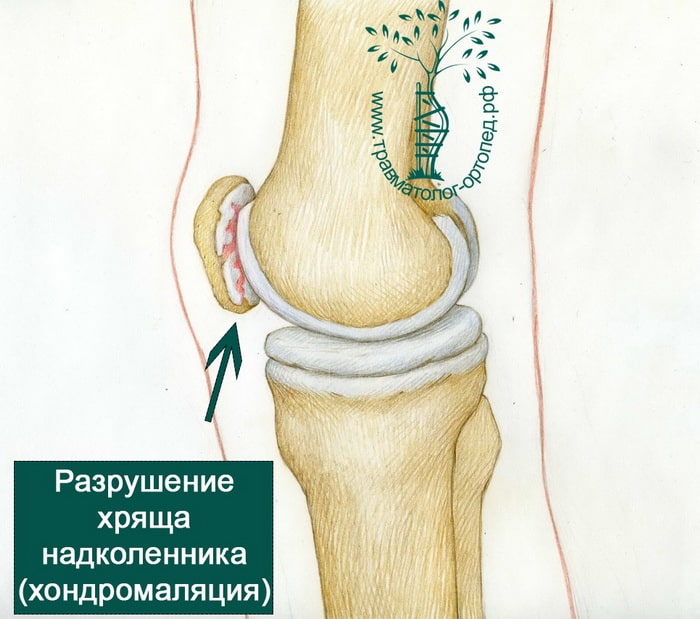
Пателлофеморальный артрит характеризуется изнашиванием и воспалением суставной поверхности блоковой борозды и соответствующей суставной поверхности надколенника. Изнашиваясь, хрящ становится тонким и хрупким, а в наиболее тяжелых случаях он исчезает вовсе и обнажается субхондральная кость. Движения в суставе в таких случаях вызывают боль.
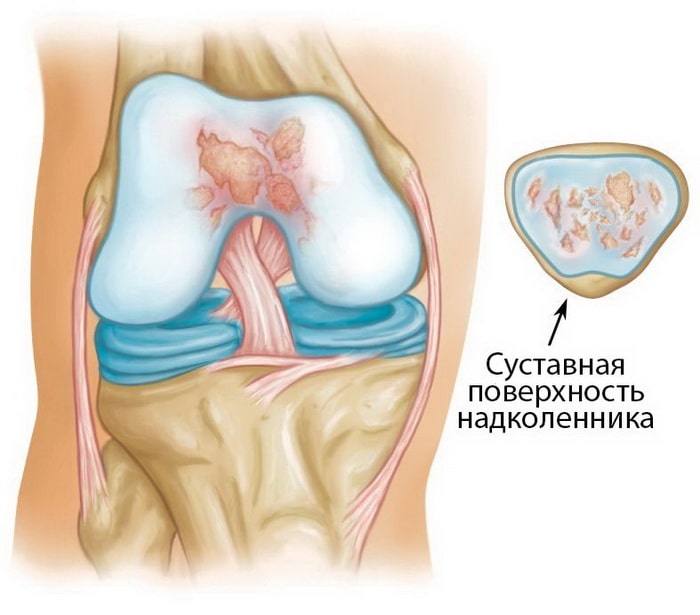
Схематичная иллюстрация пателлофеморального артрита. Надколенник удален, чтобы продемонстрировать повреждениехряща его суставной поверхности.
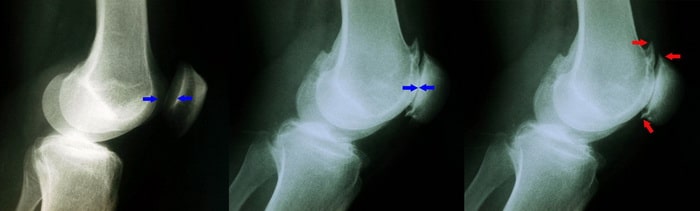
(Слева) Рентгенограмма коленного сустава в боковой проекции в норме. Стрелками показана нормальная ширина суставной щели пателлофеморального сустава. (В центре) На данной рентгенограмме стрелками отмечена значительно суженная суставная щель при пателлофеморальном артрите. (Справа) Здесь стрелками отмечены костные шипы — остеофиты, развивающиеся при пателлофеморальном артрите.
Под дисплазией понимается состояние, при котором формы суставных поверхностей надколенника и блоковой борозды не соответствуют друг другу. В таких случаях нагрузка на суставной хрящ при движениях в коленном суставе возрастает, и он изнашивается быстрей.
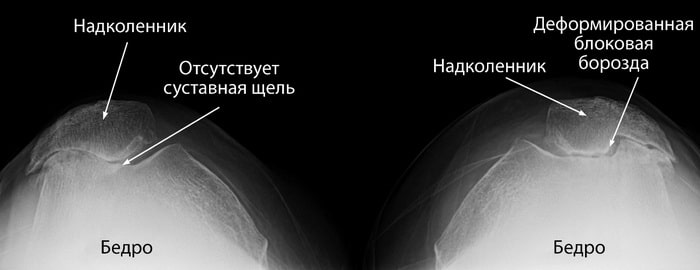
Рентгенограмма пателлофеморальных суставов при дисплазии, которая послужила причиной развития выраженного пателлофеморального артрита. Слева суставная щель полностью исчезла. Справа блоковая борозда в значительной степени деформирована.
При переломах надколенника нередко происходит повреждение суставного хряща, защищающего заднюю поверхность надколенника. В таких случаях после сращения перелома суставная поверхность уже не будет такой же ровной, как раньше. Трение между суставными поверхностями надколенника и блоковой борозды возрастет, что в конечном итоге приведет к развитию здесь остеоартроза.
Основным симптомом пателлофеморального артроза является боль. Пателлофеморальный сустав является частью переднего отдела коленного сустава, поэтому и боль при поражении пателлофеморального сустава вы будете чувствовать в переднем отделе коленного сустава. Боль может беспокоить вас в состоянии покоя и при отсутствии каких-либо движений в коленном суставе. Чаще же всего она возникает при определенных видах активности, сопровождающихся увеличением давления со стороны надколенника на соответствующую суставную поверхности мыщелка бедра, — сидении на коленках, приседаниях, спуске или подъеме по лестнице, вставании с низкого кресла.
Лечение пателлофеморального артроза в целом аналогично лечению остеоартроза коленного сустава. Большинство причин этого состояния можно хорошо контролировать и без хирургического вмешательства. Составляющими консервативного лечения являются:
Нестероидные противовоспалительные препараты (НПВП). Прием таких препаратов, как аспирин или ибупрофен позволяет уменьшить выраженность болевых ощущений и отека.
Физические упражнения. Регулярные физические упражнения позволяют увеличить подвижность коленного сустава и укрепить окружающие сустав мышцы. Пациентам с пателлофеморальным артрозом следует постараться избегать тех видов физической активности, которые сопровождаются повышенными нагрузками на передний отдел коленного сустава, например, приседания. Если вы регулярно подвергаете себя тяжелым физическим нагрузкам, снижение их интенсивности позволит уменьшить перегрузки коленного сустава и снизить выраженность боли и отека. Хорошими вариантами низкоинтенсивных нагрузок являются ходьба и плавание.
Модификация активности. Во многих случаях отказ от тех видов физической активности, которые вызывают боль, позволит снизить выраженность симптомов.
Физиотерапия. Это комплекс специальных упражнений, направленных на увеличение подвижности коленного сустава. Упражнения, направленные на укрепление четырехглавой мышцы, способствуют уменьшению давления на надколенник, появляющегося при разгибании коленного сустава. Если то или иное упражнения вызывает боль, от него следует отказаться и поговорить об этом со своим лечащим врачом или физиотерапевтом.
Инъекции кортикостероидов. Кортизон — это мощный противовоспалительный препарат, который можно вводить непосредственно в полость коленного сустава.
Протезы синовиальной жидкости. Это препараты, которые вводятся в полость коленного сустава с целью улучшения качества внутрисуставной (синовиальной) жидкости. Эффективность этих препаратов в лечении остеоартроза доказана многими исследованиями.
Хирургическое лечение может быть показано в случаях, когда оказалось неэффективным лечение консервативное. Существует несколько типов хирургических вмешательств, применяемых при остеоартрозе коленного сустава.
Хондропластика. Эта операция выполняется артроскопически, т.е. через небольшие разрезы с использованием специального инструментария, и заключается в сглаживании деформированных на фоне артроза суставных поверхностей. Хондропластика показана при минимальных и умеренных изменения хряща.
Коррекция положения надколенника. Восстановление натяжения тканей или наоборот их расслабление с той или иной стороны надколенника для возвращения последнего в блоковую борозду.
Остеохондральная трансплантация. Удаление измененного участка хряща коленного сустава и замещение его здоровым хрящом, взятым из другого отдела коленного сустава. Эта операция обычно выполняется только более или менее молодым пациентам с небольшими по размерам изменениями хряща.
Перемещение бугристости большеберцовой кости. Эта операция может быть эффективна при поражении определенных участков надколенника. Сухожилие надколенника прикрепляется к костному выступу на передней поверхности большеберцовой кости, называемому бугристостью. Перемещение этой бугристости в том или ином направлении позволяет изменить и положение надколенника. Эта операция позволяет восстановить нормальное скольжение надколенника в блоковой борозде, уменьшив нагрузку на измененные участки хряща и связанные с этим болевые ощущения.
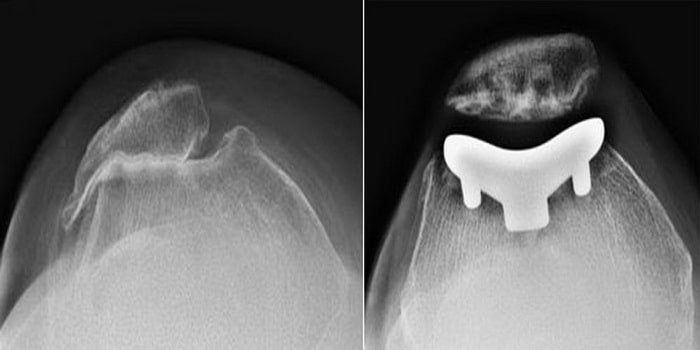
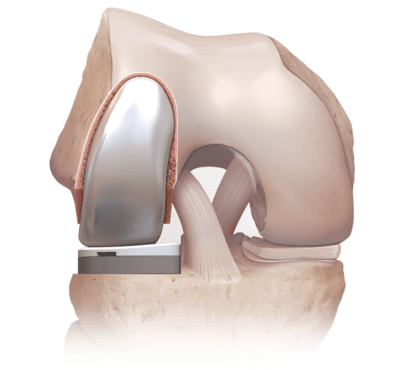
(Слева) Рентгенограмма пателлофеморального сустава. Надколенник и блоковая борозда деформированы вследствие дегенеративного процесса. Суставная щель отсутствует, и костные поверхности касаются друг друга. (Справа) Рентгенограмма после эндопротезирования пателлофеморального сустава. Надколенниковый имплант сделан из полиэтилена и на рентгенограмме не виден.
Эндопротезирование пателлофеморального сустава не показано в случаях, когда другие отделы коленного сустава также дегенеративно изменены. В таких случаях выполняется тотальное эндопротезирование коленного сустава.
У большинства пациентов лечение пателлофеморального артрита позволяет эффективно уменьшить болевые ощущения и улучшить функцию коленного сустава. Результаты лечения, однако, варьируют и зависят от индивидуальных особенностей пациента и характера проводимого лечения. С вашим лечащим врачом вы сможете подробно обсудить возможный результат тех или иных методов лечения в вашей конкретной ситуации.
В нашей клинике мы широко применяем артроскопию и другие малоинвазивные методы лечения патологии коленного сустава. Операции проводятся на ультрасовременном медицинском оборудовании с использованием качественных и зарекомендовавших себя расходных материалов и имплантов от крупных мировых производителей.
Однако результат операции зависит не только от оборудования и качества имплантов, но и от навыка и опыта хирурга. Специалисты нашей клиники имеют большой опыт лечения травм и заболеваний данной локализации в течении многих лет.
- Изучение истории заболевания и жалоб пациента
- Клинический осмотр
- Выявление симптомов заболевания
- Изучение и интерпретация результатов МРТ, КТ и рентгенограм, а также анализов крови
- Установление диагноза
- Назначение лечения
Повторная консультация врача травматолога — ортопеда, к.м.н. — бесплатно
- Анализ результатов исследований, назначенных во время первичной консультации
- Постановка диагноза
- Назначение лечения
Артроскопическое лечение пателлофеморального артроза и хондромаляции надколенника — 39500 рублей
- Пребывание в клинике (стационар)
- Анестезия (эпидуральная)
- Артроскопическая операция, хондропластика, коабляция поврежденных участков хряща, резекция или реконструкция мениска при необходимости
- Расходные материалы
* Анализы для операции в стоимость не входят
Тотальное эндопротезирование коленного сустава — от 149000 до 198500 рублей
- Пребывание в клинике (стационар)
- Анестезия (эпидуральная)
- Операция по эндопротезированию
- Расходные материалы
- Эндопротез коленного сустава от ведущих зарубежных производителей
* Анализы для операции в стоимость не входят
Корригирующая остеотомия при пателлофеморальном артрозе и хондромаляции надколенника — от 79000 до 99000 рублей
- Пребывание в клинике (стационар)
- Анестезия (эпидуральная)
- Операция в области коленного сустава при артрозе и хондромаляции надколенника
- Расходные материалы
- Специальная пластина или винты для операции от ведущих зарубежных производителей
* Анализы для операции в стоимость не входят
Внутрисуставное введение препарата гиалуроновой кислоты (без стоимости препарата Дьюралан или Ферматрон) — 1000 рублей
- Местная анестезия
- Введение препарата гиалуроновой кислоты Дьюралан или Ферматрон
PRP-терапия, плазмолифтинг при заболевания и травмах коленного сустава — 4000 рублей (одна инъекция)
- Консультация специалиста, к.м.н.
- Взятие крови
- Приготовление обогащенной тромбоцитами плазмы в специальной пробирке
- Введение обогащенной тромбоцитами плазмы в пораженную область
Прием врача травматолога — ортопеда, к.м.н. после операции — бесплатно
- Клинический осмотр после операции
- Просмотр и интерпретация результатов рентгенограмм, МРТ, КТ после операции
- Рекомендации по дальнейшему восстановлению и реабилитации
- Пункция коленного сустава
- Внутрисуставное введение препарата гиалуроновой кислоты (при необходимости)
- Снятие послеоперационных швов
Читайте также: