Голеностопный сустав спортивная медицина

Наиболее частые спортивные травмы стопы и голеностопного сустава:
Спорта без травм не бывает, даже несмотря на все предпринимаемые усилия по их профилактике. Особенно часто разные повреждения встречаются в беговых видах спорта, прыжках, а также единоборствах.
Основные задачи спортивной медицины — агрессивная реабилитация и максимально быстрое возвращение к занятиям спортом, при условии, конечно, что это не отразится отрицательным образом на репаративных (восстановительных) процессах и обеспечит пациенту лучший в его ситуации результат.
Поскольку в спорте главным определяющим фактором является время, особое внимание в нашей работе мы уделяем ранней диагностике и лечению травм спортсменов. Это касается и показаний к хирургическому лечению.
Еще одним ключевым моментом спортивной медицины является профилактика травм, которая требует понимания их причин. В последние годы объем наших познаний в области спортивной медицины в значительной степени расширился.
Неотъемлемой частью хирургии стопы и голеностопного сустава стали артроскопические методики лечения, которые и на сегодняшний день продолжают развиваться и активно внедряться в клиническую практику.
Основными трендами в современной спортивной медицине является активное применение магнитно-резонансной томографии (МРТ) и новых технологий в реабилитации.
Особое внимание уделяется анатомичному восстановлению или реконструкции поврежденных структур, при этом учитываются высокие требования, предъявляемые к качеству фиксации или реконструкции у спортсменов.
Все чаще в спортивной медицине применяются миниинвазивные и чрескожные хирургические доступы, эндоскопические методики, биоабсорбируемые импланты, факторы роста и костные заместители, а также аллографты и тканевая инженерия.
В настоящем разделе мы рассмотрим инновационные хирургические методики лечения пациентов со спортивными травмами.
Первое упоминание о спортивной травме голеностопного сустава можно встретить в трудах древнегреческого историка Геродота Галикарнасского: он описал случай, когда персидский царь Дарий I во время охоты подвернул голеностопный сустав.
У Геродота также можно встретить и первое в западной медицине упоминание об использовании упражнений как метода лечения. Это и неудивительно, поскольку легкоатлетические соревнования в те времена были неотъемлемой частью религиозных праздников, проводимых в Олимпии, Дэльфах, Немее и Коринфе, а первой датой Западного календаря стало спортивное событие — Олимпиада 776 года до н. э.
Паре первым заострил внимание на упражнениях как неотъемлемой части реабилитационного лечения при переломах. Для нынешних врачей, занимающихся лечением спортсменов, такой подход — вся суть спортивной медицины.
Занятия физкультурой уже стали неотъемлемой частью нашего общества, однако любые виды спорта, а также активного отдыха сопряжены с риском получения травм. Это естественные последствия нашего желания превзойти собственные физические возможности и наших состязаний в этом с себе подобными.
Одной из задач спортивной медицины является снижение рисков для здоровья, связанных с занятиями спортом, за счет выявления и сдерживания возможных факторов этих рисков.
Травмы стопы и голеностопного сустава в спорте чаще всего связывают с такими факторами, как анатомические и биомеханические особенности у спортсмена, недостаточная гибкость суставов, недостаточная мышечная сила, мышечный дисбаланс, используемая обувь и ортопедические приспособления, характер грунта.
Травмы спортсменов напрямую связаны с их определенными анатомическими особенностями.
Так, например, атлеты с пониженным сводом стопы в большей степени подвержены травмам при занятиях бегом. В связи со снижением продольного свода и особой установкой пяточной кости у спортсмена меняется биомеханика стопы, а риск травмы увеличивается практически в семь раз.
Танцоры — еще одна категория людей, которые как и бегуны имеют больший шанс получить травму из-за особенностей анатомии и биомеханики стопы, а также из-за неправильной техники выполнения упражнений.
Предварительные разогрев и растяжка уже в течение долгого времени считаются теми мероприятиями, которые помогают предотвратить получение травмы.
Недостаточная гибкость суставов это основной фактор, ответственный за появление тех или иных связанных с занятиями спортом проблем.
Недостаток гибкости стопы и голеностопного сустава или ограничение движений в тех или иных суставах встречается при самых различных заболеваниях или состояниях, однако в спорте чаще можно встретиться с ситуацией, когда изменения ограничиваются одним суставом, как это бывает, например, при тарзальной коалиции.
До того момента как коалиция начинает проявлять себя, спортсмен уже может добиться определенных результатов, однако потом на его пути появляется препятствие, и он вынужден обратиться за медицинской помощью. Обычно атлеты с тарзальными коалициями указывают на частые травмы голеностопного сустава и стопы в прошлом, однако особого значения этому до установки точного диагноза они не придают.
Ограничение движений в голеностопном суставе является фактором, связанным с развитием болевого синдрома в переднем отделе сустава и наблюдаемым у лыжников. Нередко при этом можно обнаружить остеофиты переднего края большеберцовой кости и шейки таранной кости.
Результатом образования костных остеофитов по краям голеностопного сустава может быть развитие импиджмент синдрома.
Ограничение движений в голеностопном суставе связывают и с другими проблемами стопы и голеностопного сустава — вальгусной деформацией первого пальца, артрозом первого плюсне-фалангового сустава, подошвенным фасциитом, растяжениями связок голеностопного сустава, тендинитом ахиллова сухожилия. Все перечисленные состояния связаны с избыточным натяжением ахиллова сухожилия.
Ограничение движений в пальцах стопы может способствовать получению спортивной травмы. Недостаточный объем движений и ограничение тыльного сгибания первого плюсне-фалангового сустава называется hallux rigidus.
У танцоров с приобретенным hallux rigidus ограничение тыльного сгибания большого пальца стопы наиболее выражено.
Ограничение движений в других плюсне-фаланговых суставах наблюдается у пациентов с болезнью Фрейберга.
Ограничение движений, связанное с поражением межфаланговых суставов пальцев стопы, при отсутствии сопутствующей деформации этих пальцев редко становится источником проблем. В свою очередь молоткообразные и молоточкообразные деформации у спортсменов обычно требуют хирургического лечения.
Другой вариант изменения подвижности суставов — гипермобильность — также может быть источником проблем в стопе и голеностопе у спортсменов.
Патологическая гипермобильность является проявлением ряда заболеваний соединительной ткани, например, синдрома Элерса-Данло, синдрома Марфана, синдрома Ларсена, синдрома Дауна, гиперлизинемии, гомоцистеинурии и несовершенного остеогенеза.
Синдром гипермобильности, не связанный с известными заболеваниями соединительной ткани, также описан как потенциальный источник проблем костно-мышечной системы, в т. ч. синовитов голеностопного сустава.
В некоторых видах спорта, а также в балете и гимнастике всегда отдается предпочтение более гибким атлетам. Танцоров специально отбирают, исходя из гибкости стоп и голеностопных суставов. То же касается гимнастов и прыгунов с трамплина в воду, для которых максимальное подошвенное сгибание стопы в голеностопе, когда она составляет с голенью красивую прямую линию, не менее актуально.
В хорошей гибкости суставов, безусловно, есть объективные преимущества, однако есть у нее и обратная сторона. Ученые и врачи заметили, что частота травм выше у тех танцоров балета, у которых выше мобильность суставов. В стремлении добиться необходимого подошвенного сгибания в голеностопе танцор балета может столкнуться с задним импинджментом голеностопного сустава, гипертрофированным задним отростком таранной кости, остеофитом пяточной кости или os trigonum.
Патологическое усиление мобильности сустава называется нестабильностью. Например, у пациентов с хронической нестабильностью голеностопного сустава по сравнению со здоровыми людьми наряду с нарушением целостности связочного аппарата имело место снижение проприоцептивной чувствительности, а также уменьшение силы некоторых групп мышц голени. В связи с этим при нестабильности возрастает вероятность повторных травм. При физиологической гипермобильности такого не бывает.
Отличить эти два состояния порой бывает достаточно сложно.
Давно известно, что слабые мышцы являются предрасполагающим фактором развития травм. К примеру, слабые малоберцовые мышцы способствуют обычно растяжениям связок голеностопного сустава, и поэтому одной из задач реабилитации является их укрепление.
Мышечный дисбаланс также рассматривается как предрасполагающий фактор травмы. Например, нормальное соотношение силы разгибателей и сгибателей коленного сустава составляет примерно 5 : 4, то есть первые чуть сильнее вторых. Если этот баланс по каким либо причинам нарушен, то риск травмы увеличивается.
Разница в силе мышц между правой и левой ногой, превышающая 10 %, также увеличивает вероятность получения травмы.
Учитывая это, упражнения, направленные на восстановление мышечной силы и баланса, стали неотъемлемой частью любой реабилитационной программы, будь то реабилитация после травмы или реабилитация после операции. Более того, силовые тренировки является обязательным компонентом любой тренировочной программы как у любителей, так и у профессионалов.
С позиций спортивной медицины качество спортивной обуви напрямую связано с количеством травм стопы и голеностопного сустава.
Одной из распространенных причин, которой порой не уделяется достаточного внимания, является неподходящая по размеру обувь. Среди обычных людей это является наиболее распространенной причиной жалоб на проблемы со стопами, аналогичная тенденция наблюдается и среди спортсменов. Даже если эти жалобы минимальны, это компенсируется их постоянством.
Неправильно подобранная по размеру обувь может стать источником постоянного давления и связанного с этим болевого синдрома, например, при вальгусной деформации большого пальца или варусной деформации пятого пальца (деформация тэйлора), либо вызвать развитие метатарзалгии.
Новый тип проблем появился при использовании слишком тесных лыжных ботинок, в которых избыточное давление оказывается на уровне голеностопного сустава, что может стать причиной нейропатии заднего большеберцового или поверхностного малоберцового нервов.
Использование неподходящих ботинок коньков может привести к тендиниту сухожилия задней большеберцовой мышцы или клинике со стороны добавочной ладьевидной кости при ее наличии.
Раздражение ахиллова сухожилия и развитие позадипяточного бурсита возможны при ношении любого типа обуви, а особенно обуви с жестким задником.
Тщательный подбор обуви обычно позволяет избавиться или избежать описанных проблем гораздо проще и эффективней, чем хирургическое вмешательство.
Обувь может также быть источником проблем такого плана как недостаточная амортизация и недостаточная фиксация.
Нагрузки, порой запредельные, на те или иные участки стопы и голеностопный сустав считаются весьма важным фактором, способствующим спортивным травмам. Значительную их часть составляют вертикальные ударные нагрузки, поэтому амортизация или поглощение нагрузок является важной функциональной характеристикой спортивной обуви.
Зафиксировано снижение частоты стрессовых травм у военных при использовании во время тренировок обуви с неопреновыми стельками. У танцоров также отмечены положительные результаты использования обуви с более выраженными амортизирующими свойствами.
Спортсмены выступают и тренируются на специально отведенных площадках внутри помещений или на открытом воздухе. Именно здесь травмы и возникают, поэтому очевидна необходимость проанализировать взаимосвязь между видом покрытия спортплощадки и количеством травм, на нем происходящих.
В первую очередь причиной проведения подобных исследований послужило появление искусственных травяных покрытий и связанные с этим подозрения, что частота травм на них стала выше. На этот предмет было много рассуждений как в непрофессиональных, так и в медицинских кругах, а споры, насколько и каким образом различия в характере покрытий спортивных площадок (искусственный или естественный грунт) увеличивают риск спортивных травм, продолжаются по сей день.
Искусственный грунт последнего поколения лишь незначительно отличается от естественного в отношении частоты травм, исключение существует, пожалуй, лишь для травм голеностопного сустава, которые происходят на нем несколько чаще.
Наибольшее внимание по понятным причинам всегда уделялось искусственным покрытиям, однако травмы происходят и на естественном грунте. Особенно это касается ситуаций, когда травяной покров не получает должного ухода. Отмечено, что на ухоженных спортивных игровых полях частоты травм у, например, футболистов снижается на 30 %.
В беговых дисциплинах частота получения травм возрастает на твердых (бетонных) покрытиях и холмистой местности.
Голеностопный сустав является опорной точкой скелета нижней конечности человека. Именно на это сочленение падает вес тела при ходьбе, беге, занятиях спортом. В отличие от коленного сустава, стопа выдерживает нагрузки не движением, а весом, что сказывается на особенностях её анатомии. Строение голеностопа и других отделов стопы играет важную клиническую роль.
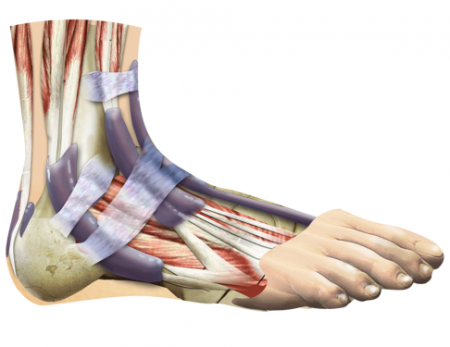
Анатомия стопы
Прежде чем говорить о строении различных отделов стопы, следует упомянуть, что в этом отделе ноги органично взаимодействуют кости, связочные структуры и мышечные элементы.
В свою очередь, костный скелет стопы разделен на предплюсну, плюсну и фаланги пальцев. Кости предплюсны сочленяются с элементами голени в голеностопном суставе.
Одной из самых крупных костей предплюсны является таранная кость. На верхней поверхности имеется выступ, называемый блоком. Этот элемент с каждой стороны соединяется с малоберцовой и большеберцовой костями.
В боковых отделах сочленения имеются костные выросты – лодыжки. Внутренняя является отделом большеберцовой кости, а наружная – малоберцовой. Каждая суставная поверхность костей выстлана гиалиновым хрящом, который выполняет питательную и амортизирующую функции. Сочленение является:
- По строению – сложным (участвуют более двух костей).
- По форме – блоковидным.
- По объему движения – двуосным.
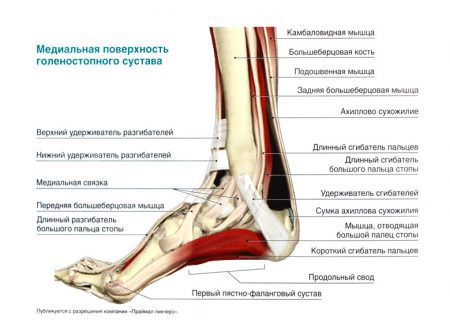
Удержание костных структур между собой, защита, ограничение движений в суставе возможны благодаря наличию связок голеностопного сустава. Описание этих структур стоит начать с того, что они делятся в анатомии на 3 группы. К первой категории относятся волокна, соединяющие кости голени человека между собой:
- Межкостная связка – нижний отдел мембраны, натянутой по всей длине голени между её костями.
- Задняя нижняя связка – элемент, препятствующий внутреннему повороту костей голени.
- Передняя нижняя малоберцовая связка. Волокна этой структуры направляются от большеберцовой кости к наружной лодыжке и позволяют удерживать стопу от наружного поворота.
- Поперечная связка – небольшой волокнистый элемент, обеспечивающий фиксацию стопы от поворота внутрь.
Кроме перечисленных функций волокон, они обеспечивают надежное прикрепление хрупкой малоберцовой кости к мощной большеберцовой. Второй группой связок являются наружные боковые волокна:
- Передняя таранно-малоберцовая
- Задняя таранно-малоберцовая.
- Пяточно-малоберцовая.
Наконец, третьей группой волокон являются внутренние боковые связки:
- Большеберцово-ладьевидная.
- Большеберцово-пяточная.
- Передняя большеберцово-таранная.
- Задняя большеберцово-таранная.
Аналогично анатомии предыдущей категории волокон, эти связки начинаются на внутренней лодыжке и удерживают от смещения кости предплюсны.
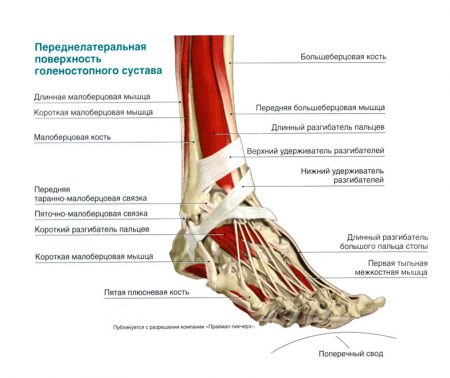
Движения в сочленении, дополнительная фиксация элементов достигаются посредством мышечных элементов, окружающих голеностоп. Каждая мышца имеет определенную точку крепления на стопе и собственное назначение, однако объединить структуры в группы можно по преобладающей функции.
К мышцам, участвующим в сгибании, относятся задняя большеберцовая, подошвенная, трехглавая, длинные сгибатели большого пальца и других пальцев стопы. За разгибание отвечают передняя большеберцовая, длинный разгибатель большого пальца, длинный разгибатель других пальцев.
Третьей группой мышц являются пронаторы – эти волокна вращают голеностоп внутрь к средней линии. Ими являются короткая и длинная малоберцовые мышцы. Их антагонисты (супинаторы): длинный разгибатель большого пальца, передняя малоберцовая мышца.
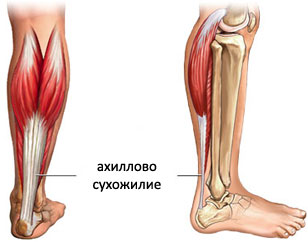
Голеностопный сустав в заднем отделе укрепляется самым крупным в организме человека ахилловым сухожилием. Образование формируется при слиянии икроножной и камбаловидной мышц в нижнем отделе голени.
Натянутое между мышечными брюшками и пяточным бугром мощное сухожилие играет важнейшую роль при движениях.
Важным клиническим моментом является возможность разрывов и растяжений этой структуры. В этом случае врач травматолог должен проводить комплексное лечение для восстановления функции.
Работа мышц, восстановление элементов после нагрузки и травмы, обмен веществ в суставе возможен благодаря особенной анатомии кровеносной сети, окружающей соединение. Устройство артерий голеностопа подобно схеме кровоснабжения коленного сочленения.
Передние и задние большеберцовые и малоберцовые артерии разветвляются в области наружной и внутренней лодыжек и охватывают сустав со всех сторон. Благодаря такому устройству артериальной сети возможно полноценное функционирование анатомической области.
Венозная кровь оттекает от этой области по внутренней и наружной сетям, которые формируют важные образования: подкожные и большеберцовые внутренние вены.
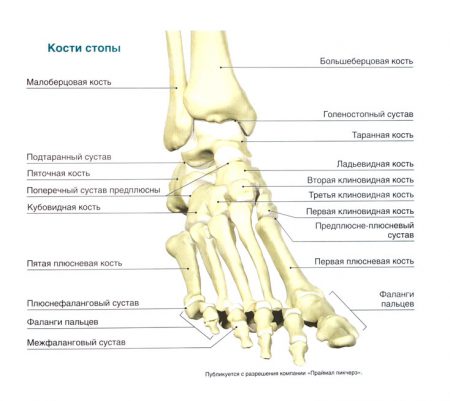
Голеностопный сустав объединяет кости стопы с голенью, но между собой небольшие фрагменты нижнего отдела конечности также соединены небольшими сочленениями:
- Пяточная и таранная кости человека участвуют в формировании подтаранного сустава. Вместе с таранно-пяточно-ладьевидным сочленением он объединяет кости предплюсны – заднего отдела стопы. Благодаря этим элементам объем вращения увеличивается до 50 градусов.
- Кости предплюсны соединяются со средней частью скелета стопы предплюсне-плюсневыми суставами. Эти элементы укреплены длинной подошвенной связкой – важнейшей волокнистой структурой, которая формирует продольный свод и препятствует развитию плоскостопия.
- Пять плюсневых косточек и основания базальных фаланг пальцев соединяются плюсне-фаланговыми суставами. А внутри каждого пальца имеется два межфаланговых сустава, объединяющих небольшие кости между собой. Каждый из них укреплен по бокам коллатеральными связками.
Эта непростая анатомия стопы человека позволяет ей сохранять баланс между подвижностью и функцией опоры, что очень важно для прямохождения человека.
Функции
Строение голеностопного сустава прежде всего направлено на достижение нужной для ходьбы подвижности. Благодаря слаженной работе мышц в суставе возможны движения в двух плоскостях. Во фронтальной оси голеностоп человека совершает сгибание и разгибание. В вертикальной плоскости возможно вращение: внутрь и в небольшом объеме наружу.
Кроме двигательной функции голеностопный сустав имеет опорное значение.
Кроме того, благодаря мягким тканям этой области осуществляется амортизация движений, сохраняющая костные структуры в целости.
Диагностика

В таком сложном элементе опорно-двигательного аппарата, как голеностоп могут происходить различные патологические процессы. Чтобы обнаружить дефект, визуализировать его, правильно поставить достоверный диагноз, существуют различные методы диагностики:
- Рентгенография. Самый экономичный и доступный способ исследования. В нескольких проекциях делаются снимки голеностопа, на которых можно обнаружить перелом, вывих, опухоль и другие процессы.
- УЗИ. На современном этапе диагностики используется редко, так как в отличие от коленного сустава, полость голеностопа небольшая. Однако метод хорош экономичностью, быстротой проведения, отсутствием вредного воздействия на ткани. Можно обнаружить скопление крови и отек в суставной сумке, инородные тела, визуализировать связки. Описание хода процедуры, увиденных результатов даёт врач функциональной диагностики.
- Компьютерная томография. КТ применяется для оценки состояния костной системы сустава. При переломах, новообразованиях, артрозе эта методика является наиболее ценной в диагностическом плане.
- Магнитно-резонансная томография. Как и при исследовании коленного сустава, эта процедура лучше любой другой укажет на состояние суставных хрящей, связок, ахиллова сухожилия. Методика дорогостоящая, но максимально информативная.
- Атроскопия. Малоинвазивная, низкотравматичная процедура, которая включает введение в капсулу камеры. Врач может своими глазами осмотреть внутреннюю поверхность сумки и определить очаг патологии.
Инструментальные методы дополняются результатами врачебного осмотра и лабораторных анализов, на основании совокупности данных специалист выносит диагноз.
Патология голеностопного сочленения
К сожалению, даже такой прочный элемент, как голеностопный сустав склонен к развитию болезней и травматизации. Самыми частыми заболеваниями голеностопа являются:
- Остеоартроз.
- Артрит.
- Травмы.
- Разрывы ахиллова сухожилия.
Как заподозрить заболевания? Что делать в первую очередь и какому специалисту нужно обращаться? Нужно разобраться в каждой из перечисленных болезней.
Голеностопный сустав часто подвергается развитию деформирующего артроза. При этой патологии из-за частого напряжения, травматизации, недостатка кальция возникает дистрофия костей и хрящевых структур. Со временем на костях начинают формироваться выросты – остеофиты, которые нарушают объем движений.
Патология проявляется болями механического характера. Это значит, что симптомы нарастают к вечеру, усиливаются после нагрузки и ослабевают в покое. Утренняя скованность кратковременная или отсутствует. Наблюдается постепенное снижение подвижности в голеностопном суставе.
С такими симптомами нужно обращаться к врачу терапевту. При необходимости, развитии осложнений врач назначит консультацию с другим специалистом.
После диагностики пациенту будет порекомендована медикаментозная коррекция, физиопроцедуры, лечебные упражнения. Важно соблюдать требования врача, чтобы не допустить деформаций, требующих оперативного вмешательства.
Воспаление сочленения может встречаться при попадании в полость инфекции или развитии ревматоидного артрита. Голеностопный сустав может воспаляться также вследствие отложения солей мочевой кислоты при подагре. Это бывает даже чаще, чем подагрическая атака коленного сустава.
Патология проявляет себя болями в суставе во второй половине ночи и утром. От движения боль ослабевает. Симптомы купируются приемом противовоспалительных средств (Ибупрофен, Найз, Диклофенак), а также после использования мазей и гелей на область голеностопа. Также можно заподозрить болезнь по одновременному поражению коленного сустава и сочленений кисти.
Заболеваниями занимаются врачи ревматологи, которые назначают базисные средства для устранения причины болезни. При каждом заболевании имеются свои препараты, которые призваны остановить прогрессирование воспаления.
Для устранения симптомов назначается терапия, сходная с лечением артроза. Она включает спектр физиометодик и медикаментозных средств.
Важно отличить от других причин инфекционный артрит. Обычно он проявляется яркой симптоматикой с интенсивными болями и отечным синдромом. В полости сочленения скапливается гной. Лечение проводится антибиотиками, необходим постельный режим, часто требуется госпитализация пациента.

При прямой травматизации голеностопного сустава в спорте, при дорожно-транспортных происшествиях, на производстве могут повреждаться различные ткани сочленения. Повреждение вызывает перелом костей, разрыв связок, нарушение целостности сухожилий.
Общими симптомами будут: боль после получения травмы, отек, снижение подвижности, невозможность встать на поврежденную конечность.
После получения травмы голеностопа нужно приложить к месту травмы лёд, обеспечить покой для конечности, затем обратиться в травмпункт. Врач травматолог после осмотра и проведения диагностических исследований назначит комплекс лечебных мероприятий.
Терапия чаще всего включает иммобилизацию (обездвиживание конечности ниже коленного сустава), назначение противовоспалительных, обезболивающих средств. Иногда для устранения патологии требуется оперативное вмешательство, которое может выполняться классическим путем или с помощью артроскопии.
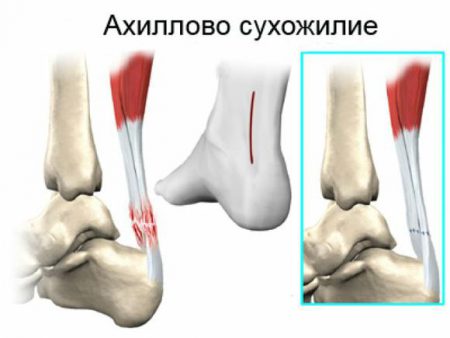
Во время спортивных нагрузок, при падении на ногу, прямом ударе по задней поверхности голеностопа может произойти полный разрыв ахиллова сухожилия. В этом случае пациент не может встать на носки, разогнуть стопу. В области повреждения формируется отек, скапливается кровь. Движения в суставе крайне болезненны для пострадавшего человека.
Врач-травматолог с большой вероятностью порекомендует оперативное лечение. Консервативная терапия возможна, однако при полном разрыве сухожилия малоэффективна.
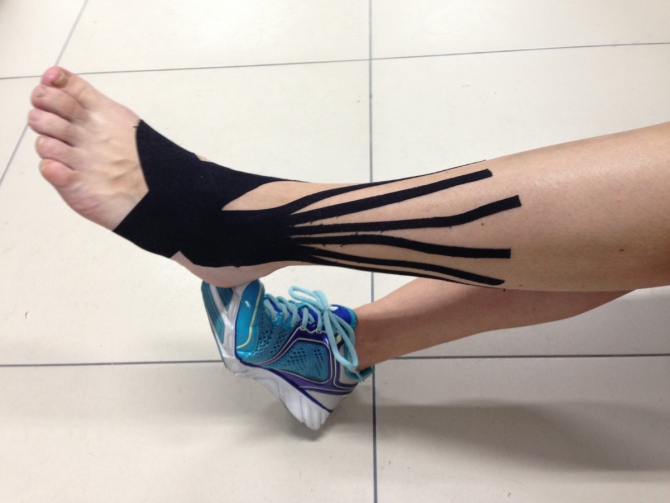
Фото Анны Овчаровой
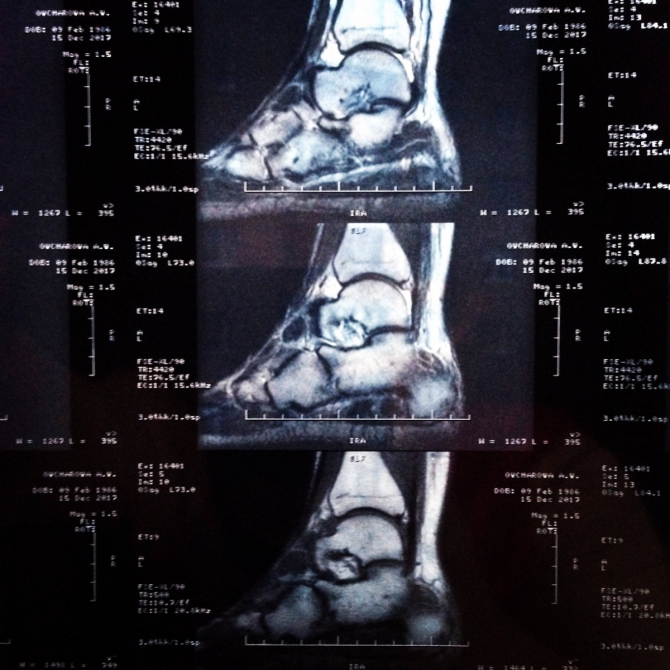
А это снимок ноги в прошлом участника нашей команды. Анна Овчарова тоже сейчас проходит через восстановление после серьёзной травмы голеностопа во время гонки. Прямо напасть какая-то.
Голеностоп. Возвращаемся в строй
Текст: Дмитрий Глущенко
Травмы голеностопного сустава могут серьёзно и надолго нарушить не только тренировочный процесс спортсменов, но и испортить повседневную жизнь. Самые частые причины таких травм – гололёд и недостаточная разминка перед физической активностью, например, бегом по пересеченной местности.
Особенно много травм голеностопа встречается весной. Связанно это с тем, что за время малоподвижного зимнего периода и ношения высокой обуви с поддержкой голеностопа, стопа теряет свою подвижность и стабильность, а с приходом тепла появляется больше активных развлечений, к чему, как правило, совершенно не готовы ноги, переобутые в более свободную и не фиксирующую сустав обувь. (Будьте бдительны с приходом весны!)
К повреждениям голеностопа можно отнести ушиб сустава, разрыв и надрыв связок, внутрисуставный перелом, вывих и подвывих.
Ушибы в данном случае – наименее серьезная степень повреждения. Возникают, как правило, от ударов и придавливаний. При отсутствии осложнений данный ушиб не требует какой-либо специфической реабилитации, однако локальное, кратковременное охлаждение, особенно сразу после ушиба, существенно улучшает восстановление и уменьшает болевые ощущения.
Нередко один вид травмы сочетается с другим в силу характера возникновения, но реабилитация будет примерно одинаковой.
Первая помощь
Для начала нужно понять, что любое из перечисленных повреждений вызывает воспалительные процессы в области сустава, и, следовательно, нагрузка на этот сустав может лишь навредить. Хороший результат, особенно сразу после повреждения, дает криотерапия – локальное кратковременное охлаждение всей поврежденной области. Однако не нужно перемораживать сустав: 10-15 секунд под холодной водой, затем ждём, пока кожные покровы снова покраснеют и повторяем процедуру. Основная задача первого периода восстановления – снять отёк и болевые ощущения, на втором этапе – восстановление подвижности, стоит отметить, что надорванные связки не восстанавливаются полноценно, а укорачиваются, с целью компенсации вызванной повреждением нестабильности, и своевременная реабилитация позволяет минимизировать потерю амплитуды движения в суставе.
Реабилитация
Реабилитация начинается с периода снятия острых болевых ощущений (в среднем 2-3 недели в зависимости от степени повреждения). Для начала нам необходимо улучшить приток и отток крови от свободной нижней конечности, не задействуя поврежденный сустав, то есть задействовать только тазобедренный и коленный суставы, оставляя голень неподвижной, проще всего это сделать на локальных тренажерах (отведение и приведение бедра, сгибание и разгибание голени), однако подойдёт и работа со жгутами, голень при этом лучше зафиксировать эластичным бинтом. Тренировки пояса верхних конечностей окажут положительное влияние на общий тонус организма, так что не забывайте о них.

Фото Анны Овчаровой
Когда отёк спадёт, начинайте плавно разрабатывать сам сустав, совершая сгибание и разгибание стопы по 20 повторений, до лёгких болевых ощущений, постепенно увеличивая амплитуду.
Избегайте ярко выраженного дискомфорта и сложных движений – к ним нужно будет прийти постепенно.
Разрабатывать сустав также можно в тёплой воде с солью.
Итак, болевые ощущения уходят, амплитуда движения увеличивается, и для большего эффекта можно взять жгуты. Наша задача постоянно прорабатывать икроножную, камбаловидную и берцовые мышцы, так как именно они будут способствовать лучшему притоку крови к области сустава. Уже в последнюю очередь начинаем выполнять сложные круговые движения, которые можно закончить пассивной растяжкой, опять же, не допуская ярко выраженных болевых ощущений.
Представленные упражнения можно выполнять как без нагрузки, так и с блочного тренажёра или со жгутами, наличие манжеты, которую можно закрепить на голени и стопе, существенно облегчит их выполнение. Количество повторений в упражнениях, выполняемых стопой, – 15-20, по 2-4 подхода, отдых не менее 30 секунд.
Всё перечисленное так же работает в качестве профилактики повреждений голеностопного сустава, значительно уменьшая вероятность возникновения травмы при систематическом их выполнении.
О том, как в реабилитации после травм голеностопа помогает тейпирование, читайте в одной из следующих публикаций!
Читайте также:


