Эндопротезирование коленного сустава в сарниито
Многим жителям Саратова еще десяток лет назад для проведения эндопротезирования нужно было выезжать в столицу или за границу. Сегодня прооперироваться можно в своем городе – крупные клиники укомплектованы необходимым оборудованием, а доктора прошли практику и освоили методику постановки импланта. Ниже мы расскажем о возможностях каждой из больниц, поговорим о врачах и реабилитационных центрах.
Саратовский НИИ травматологии и ортопедии СГМУ им. Разумовского

Саратовский НИИ травматологии и ортопедии СГМУ им. Разумовского
Одним из крупных учреждений города, где можно провести эндопротезирование тазобедренного или коленного сустава является Саратовский научно-исследовательский институт травматологии и ортопедии. Руководит им профессор Норкин Игорь Алексеевич – квалифицированный специалист, ученый и опытный врач. У доктора 94 объекта интеллектуальной собственности, большинство трудов посвящены технологиям восстановления суставов.

В институте принимают 32 ведущих российских специалиста с учеными степенями, это доценты и профессора. Ежегодно они консультируют более 40 тыс. пациентов и выполняют множество операций по восстановлению суставов. Клиника укомплектована новейшим оборудованием – компьютерными и магнитно-резонансными томографами, а также артроскопами для проведения малоинвазивной хирургии.
Перед эндопротезированием пациента сначала консультируют, потом назначается методика операции и подбирается врач. Докторов в институте много, мы расскажем лишь о некоторых из них:
-
Чибриков Андрей Геннадьевич – заведующий травматолого-ортопедическим отделением № 1, врач высшей квалификации, кандидат медицинских наук. Опыт работы с 1995 года.


О. Ю. Воскресенский



Стоимость восстановления колена или тазобедренного сустава примерно 158 тыс. рублей. Один койко-день в стационаре стоит от 800 до 1600 рублей в зависимости от проводимых мероприятий. Подробности можно узнать по телефонам +7 (8452) 39-30-51 и +7 (8452) 39-32-04, электронной почте sarniito@yandex.ru. Адрес института: 410002, Саратов, Чернышевского, 148.
Областная клиническая больница г.Саратов

Областная клиническая больница
Провести операцию по восстановлению тазобедренного и коленного сустава можно в областной клинической больнице Саратова, руководит которой главный врач Шульдяков Владимир Анатольевич.

Клиника была организована в 1956 году, первое учреждение могло госпитализировать максимум 300 пациентов. Через год коечный фонд был увеличен, а в 1972 году началось строительство дополнительных корпусов. После 1982 года было запланировано расширение на 1000 стационарных мест. С 1995 года больнице был присвоен статус клинического учреждения и на ее базе были размещены кафедры СГМУ им. Разумовского. Сейчас в клинике 1060 коек, из которых на долю хирургического профиля отводится 422 места.
Для проведения эндопротезирования нужно обращаться в отделение ортопедии, которое находится на 5 этаже больницы и может принять 30 пациентов. Руководит им д.м.н., врач высшей категории и отличник здравоохранения Слободской Александр Борисович.

В отделении можно пройти обследование и сделать операцию:
- предоперационная диагностика – КТ, МРТ и артроскопию;
- постановку протеза для восстановления тазобедренного и коленного сустава;
- ревизионное эндопротезирование – замена старого импланта на новый с последующей реабилитацией для предупреждения осложнений.
Узнать стоимость операции можно по телефону отделения 49-14-57, больницы 49-16-40 или по почте okb-saratov@yandex.ru. Адрес учреждения: 410053, Саратов, поселок Смирновское ущелье, здание 1, стр. 1. Проезд на маршрутках: 31 (от СХИ), 48 (от ЖД вокзала), 32 (от Музейной площади), 81 (от 3-й дачной), 44 (от Ильинской площади) и 93 (от предмостовой площади).
Саратовская клиническая больница № 9

Саратовская клиническая больница № 9
Эндопротезирование тазобедренного и коленного суставов проводится в больнице № 9, возглавляет которую к.м.н. и заслуженный врач РФ Костин Олег Николаевич.

Под его руководством работают 83 доктора, из которых 58 имеют квалификацию и 8 успешно защитили кандидатские диссертации. В клинике трудятся и сотрудники СГМУ им. Разумовского – 17 ассистентов, 8 доцентов и 6 профессоров. За время существования больницы было проведено более 71 тыс. операций, на базе клиники 2 травматолого-ортопедических отделения, насчитывающие 40 и 60 коек.
Отметим несколько врачей клиники:
-
Левченко Кристина Константиновна – заведующая отделением, имеет высшую категорию, доктор медицинских наук и профессор, руководит кафедрой травматологии и ортопедии. Успешно оперирует больных много лет, постоянно совершенствует свои навыки.





Первый филиал в городе был открыт в 2007 году, позднее были задействованы и дополнительные корпуса. Сегодня больница укомплектована современным импортным оборудованием, которое позволяет провести эндопротезирование и диагностику в период реабилитации.


У клиники несколько филиалов – ул. Сакко и Ванцетти 59, Степана Разина 77 и Симбирская 55А. Уточнить график работы и цены лучше по единому телефону 8 (8452) 911-112.
Реабилитация в Саратове
Для предотвращения осложнений от эндопротезирования тазобедренного и коленного суставов необходима грамотная реабилитация. Ранний период восстановления проводится в клинике, сначала пациент делает гимнастику в постели и учиться ходить. Затем программа расширяется, рекомендуется обращение в специализированные центры:
Можно продолжить восстановление в клиниках – на базе НИИ травматологии и ортопедии, а также 9 больницы работают специализированные отделения.



При правильно составленной программе можно предотвратить осложнения после эндопротезирования колена или тазобедренного суставов. Пациент должен регулярно посещать занятия и выполнять нагрузки строго по графику.

Цена операции по замене сустава
В арсенале врача ортопеда для операции по замене суставов имеются эндопротезы для тазобедренных, коленных, плечевых, локтевых, голеностопных и даже для мелких суставов стоп и пальцев рук. Они производятся из металла, керамики или особо прочного полиэтилена.
- Полное купирование болевого синдрома
- Восстановление функции конечности
- Восстановление нормальной оси конечности
- Восстановление практически полной амплитуды движений
- Восстановление стабильности сустава
- ревматоидный полиартрит
- неудачные исходы предыдущих операций на суставе
- болезнь Бехтерева
- системная красная волчанка
- коксартроз различного происхождения
- дисплазия тазобедренного сустава
- застарелый врожденный вывих у взрослых
- псевдоартроз шейки бедра
- асептический некроз головки различного происхождения
- деформации области вертлужной впадины при последствиях травмы
- опухоли проксимального отдела бедренной кости
- некоторые формы туберкулезного коксита
- переломы шейки бедренной кости
Показания для эндопротезирования коленного сустава (замены коленного сустава):
- гонартроз с выраженными функциональными нарушениями, болевым синдромом и порочной (вальгусная или варусная) установкой конечности
- асептический некроз мыщелков бедренной кости
- ревматоидный полиартрит, болезнь Бехтерева, системная красная волчанка
- последствия травм и остеосинтеза дистального конца бедра и проксимального конца большеберцовой кости (не ранее 3 месяцев после удаления металлоконструкций)
Противопоказания для эндопротезирования сустава
В нашей практике противопоказания к эндопротезированию коленного и к эндопротезированию тазобедренного суставов мы разделяем на абсолютные и относительные.
- Заболевания сердечно-сосудистой и бронхиально-легочной системы в стадии декомпенсации
- Наличие очага гнойной инфекции в организме (тонзиллиты, кариозные зубы, хронические гаймориты и отиты, гнойничковые заболевания кожи)
- Психические или нейромышечные расстройства, которые повышают риск различных расстройств и нарушений в послеоперационном периоде
- Активная или латентная инфекция в области тазобедренного сустава давностью менее 3-х месяцев
- Незрелость скелета
- Острые заболевания сосудов нижних конечностей (тромбофлебит, тромбоэмболия)
- Ожирение III степени
- Онкологические заболевания
- Отсутствие убеждения у самого больного в необходимости эндопротезирования и не готовность его к плану послеоперационной реабилитации
Во время консультации врач определит показания и противопоказания к эндопротезированию сустава, проведет необходимые исследования и подбор соответствующего вида эндопротеза. Рентгенологическое исследование позволит выяснить степень изношенности сустава, сделать необходимые измерения. Вас обязательно предупредят о возможных рисках и осложнениях операции.
Как любая операция, эндопротезирование сустава может сопровождаться развитием осложнений. К счастью, сегодня частота их невелика.

Опасных осложнения эндопротезирования:
- Инфекционный процесс в области эндопротеза (частота 0,5−2%)
- Тромбоэмболия легочной артерии (смертельное осложнение, частота менее 0,05%)
- Кровопотеря
Инфекция в области эндопротеза — грозное осложнение, лечение которого является сложным, длительным и дорогостоящим. В большинстве случаев, инфекционный процесс удается остановить только после удаления эндопротеза.
Для предотвращения этого осложнения используют сильные антибиотики — лекарства, убивающие микробов, которые могут попасть в рану при нарушении техники операции эндопротезирования. Обычно, антибиотики назначают перед операцией и продолжают вводить в течение суток после нее.
Тромбоэмболия легочной артерии — самое тяжелое осложнение эндопротезирования, зачастую приводящее к смерти. Спасти пациента в случае возникновения тромбоэмболии крайне сложно. Причина этого осложнения кроется в том, что после эндопротезирования суставов у больных резко повышается способность к образованию тромбов.
В послеоперационном периоде со второго дня пациентам следует начинать двигаться: ходить при помощи костылей с дозированной нагрузкой на оперированную конечность, заниматься лечебной физкультурой. Необходимо раннее начало активных и пассивных движений в оперированном суставе, пассивная разработка движений при помощи специальных аппаратов. Это считают залогом последующей хорошей работы конечности.
После эндопротезирования тазобедренного сустава в послеоперационном периоде существуют временные ограничения в движениях (сгибание, приведение, наружная ротация). Эти меры необходимы для профилактики вывиха в суставе.
Эндопротезирование суставов (замена сустава) выполняется в тех случаях, когда медикаментозное лечение того или иного заболевания сустава не приводит к желаемому результату. 
Тотальное эндопротезирование коленного и тазобедренного суставов является эффективным и часто единственным способом полноценного восстановления утраченной функции конечности при различных дегенеративных заболеваниях и повреждениях. Суть операции заключается, как следует из названия, в замене поврежденного сустава на искусственный. Искусственный сустав практически полностью моделирует собственный. Установленные внутри тела человека они способны служить 15−20 и даже до 30 лет, а при износе сустава, его можно снова заменить. В настоящее время ежегодно в мире выполняется до 2 500 000 операций тотального эндопротезирования суставов.
Когда делают операцию по замене сустава
В арсенале врача ортопеда для операции по замене суставов имеются эндопротезы для тазобедренных, коленных, плечевых, локтевых, голеностопных и даже для мелких суставов стоп и пальцев рук. Они производятся из металла, керамики или особо прочного полиэтилена.
Задачи эндопротезирования сустава:
- Полное купирование болевого синдрома
- Восстановление функции конечности
- Восстановление нормальной оси конечности
- Восстановление практически полной амплитуды движений
- Восстановление стабильности сустава
Показания для эндопротезирования тазобедренного сустава (замены тазобедренного сустава):
- ревматоидный полиартрит
- неудачные исходы предыдущих операций на суставе
- болезнь Бехтерева
- системная красная волчанка
- коксартроз различного происхождения
- дисплазия тазобедренного сустава
- застарелый врожденный вывих у взрослых
- псевдоартроз шейки бедра
- асептический некроз головки различного происхождения
- деформации области вертлужной впадины при последствиях травмы
- опухоли проксимального отдела бедренной кости
- некоторые формы туберкулезного коксита
- переломы шейки бедренной кости

Показания для эндопротезирования коленного сустава (замены коленного сустава):
- гонартроз с выраженными функциональными нарушениями, болевым синдромом и порочной (вальгусная или варусная) установкой конечности
- асептический некроз мыщелков бедренной кости
- ревматоидный полиартрит, болезнь Бехтерева, системная красная волчанка
- последствия травм и остеосинтеза дистального конца бедра и проксимального конца большеберцовой кости (не ранее 3 месяцев после удаления металлоконструкций)

Противопоказания для эндопротезирования сустава
В нашей практике противопоказания к эндопротезированию коленного и к эндопротезированию тазобедренного суставов мы разделяем на абсолютные и относительные.
Абсолютными противопоказаниями к операции по замене суставов являются:
- Заболевания сердечно-сосудистой и бронхиально-легочной системы в стадии декомпенсации
- Наличие очага гнойной инфекции в организме (тонзиллиты, кариозные зубы, хронические гаймориты и отиты, гнойничковые заболевания кожи)
- Психические или нейромышечные расстройства, которые повышают риск различных расстройств и нарушений в послеоперационном периоде
- Активная или латентная инфекция в области тазобедренного сустава давностью менее 3-х месяцев
- Незрелость скелета
- Острые заболевания сосудов нижних конечностей (тромбофлебит, тромбоэмболия)
Относительные противопоказания к операции по замене суставов являются:
- Ожирение III степени
- Онкологические заболевания
- Отсутствие убеждения у самого больного в необходимости эндопротезирования и не готовность его к плану послеоперационной реабилитации
Возможные осложнения эндопротезирования суставов
Как любая операция, эндопротезирование сустава может сопровождаться развитием осложнений. К счастью, сегодня частота их невелика.
Опасных осложнения эндопротезирования:
- Инфекционный процесс в области эндопротеза (частота 0,5−2%)
- Тромбоэмболия легочной артерии (смертельное осложнение, частота менее 0,05%)
- Кровопотеря
Для предотвращения этого осложнения используют сильные антибиотики — лекарства, убивающие микробов, которые могут попасть в рану при нарушении техники операции эндопротезирования. Обычно, антибиотики назначают перед операцией и продолжают вводить в течение суток после нее.
Тромбоэмболия легочной артерии — самое тяжелое осложнение эндопротезирования, зачастую приводящее к смерти. Спасти пациента в случае возникновения тромбоэмболии крайне сложно. Причина этого осложнения кроется в том, что после эндопротезирования суставов у больных резко повышается способность к образованию тромбов. Один из таких тромбов может оторваться от стенки кровеносного сосуда и пройти с током крови в легкие. В результате этого нарушается процесс поступления кислорода в организм и пациент погибает.

В послеоперационном периоде со второго дня пациентам следует начинать двигаться: ходить при помощи костылей с дозированной нагрузкой на оперированную конечность, заниматься лечебной физкультурой. Необходимо раннее начало активных и пассивных движений в оперированном суставе, пассивная разработка движений при помощи специальных аппаратов. Это считают залогом последующей хорошей работы конечности.
После эндопротезирования тазобедренного сустава в послеоперационном периоде существуют временные ограничения в движениях (сгибание, приведение, наружная ротация). Эти меры необходимы для профилактики вывиха в суставе.
Одним из таких специалистов, попасть к которому на операцию по эндопротезированию коленного или тазобедренного суставов стремятся многие больные, является хирург-ортопед травматолого-ортопедического отделения Саратовского НИИ травматологии и ортопедии, кандидат медицинских наук Михаил ГИРКАЛО. По словам хирурга, делающего за год порядка 500 оперативных вмешательств, у ортопедов лучшей операцией считается та, которая позволяет пациенту забыть о своей проблеме и радоваться жизни.
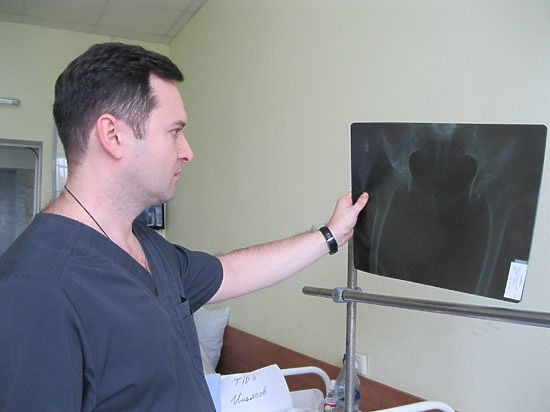
Свою работу хирурга Михаил Владимирович сравнивает с работой пилота самолёта, который не имеет права на ошибку. В этом смысле выбор медучреждения и оперирующего врача очень важен, ведь любой пациент мечтает сделать лишь одну операцию, но такую, которая на всю жизнь избавила бы от мучительной боли. Как показывает практика, специалисты СарНИИТО на все 100% оправдывают эти ожидания.
Мужская работа
А ведь поначалу ничего не предвещало, что Михаил Гиркало станет врачом. Среди его родных и близких были только инженеры, строители и педагоги. А он выбрал для себя иную стезю, осознанно приняв решение стать врачом уже в 9-м классе. Как он говорит, выбрал профессию по зову сердца и души: всегда хотел помогать людям, попавшим в тяжёлую ситуацию. Реализации мечты способствовала учёба в специализированном классе гимназии № 1, выпускные экзамены в которой стали вступительными в медуниверситет. Уже на третьем курсе СГМУ Михаил в качестве ассистента принял участие в своей первой операции. Убедившись, что хирургия — это призвание, будучи студентом 4-го курса, устроился медбратом в НИИ травматологии и ортопедии, где познакомился со всей спецификой работы хирурга-ортопеда.
На мировом уровне
— Расскажите о работе отделения и поясните, что входит в сферу ваших профессиональных интересов?
— В год в нашем отделении выполняется порядка 1200 различных ортопедических операций. Нагрузка на каждого врача составляет от 300 до 500 оперативных вмешательств, тогда как, по данным американской страховой медицины, выполнение 100 операций в год — это очень хороший показатель. И по качеству оказываемой медицинской помощи мы вышли на самый высокий мировой уровень. Сферой моих профессиональных и научных интересов является первичное и ревизионное эндопротезирование коленного и тазобедренного суставов. Ежегодно выполняю порядка 500 операций, из которых около 150 — это ревизионные, то есть повторные операции, связанные с развивающимися после эндопротезирования осложнениями. Ревизионное эндопротезирование является фактически отдельным направлением в ортопедии, поскольку требует новых подходов в тактике лечения пациентов. Эндопротезированием суставов в нашей стране занимаются многие клиники, но зачастую возникают осложнения, с которыми пациенты обращаются в наш институт. Таким образом, мы оказываем помощь очень многим людям, к нам приезжают больные практически из всех регионов России, включая Крым.
— Кого вы считаете своими учителями в ортопедии?
— Я по праву горжусь тем фактом, что начал свою медицинскую карьеру в стенах Саратовского НИИ травматологии, на базе которого с 70-х годов прошлого века функционировал республиканский артрологический центр. Здесь работали выдающиеся хирурги, учителя и просто добрые, отзывчивые люди, к которым всегда можно было обратиться за советом и помощью. Мне посчастливилось работать с такими хирургами и учёными, как Игорь Иванович ЖАДЁНОВ, Вениамин Константинович РАБОВ, Олег Юрьевич ВОСКРЕСЕНСКИЙ, Владимир Александрович МИТРОФАНОВ, Ирина Дмитриевна КОВАЛЁВА, которым безгранично благодарен. Необходимо отметить, что нашему директору Игорю Алексеевичу Норкину удалось заразить нас, молодых врачей, своей энергетикой, энтузиазмом, желанием узнать всё новое, передовое и внедрить у себя. Он всячески способствует тому, чтобы институт развивался и двигался только вперёд. Благодаря Игорю Алексеевичу за какие-то 10-15 лет произошёл огромный рывок в переоснащении клиники: было закуплено высокотехнологичное оборудование, на нашей базе освоены и нашли широкое применение все современные медицинские технологии в области травматологии и ортопедии. Он постоянно заботится о том, чтобы молодые специалисты перенимали инновационный опыт, осваивали всё самоё лучшее, что есть в мировой ортопедии. Для нас всех это очень большая школа жизни.
Избавляющие от боли
— Что самое трудное в хирургии?
— Самое трудное — переживать свои ошибки и преодолевать осложнения, которые возникают не всегда по вине хирурга. Успех операции помимо качества медицинских услуг и профессионализма врача на 50% зависит от физического состояния самого больного и защитной системы организма. Ослабленное здоровье способно перечеркнуть все усилия врачей по восстановлению подвижности сустава: имплантат может попросту не прижиться. Население страны стареет, и количество возможных осложнений возрастает. Раньше у таких пациентов развивались застойные явления, такие как пневмония и пролежни, что заставляло страдать и их самих, и близких. Сегодня эндопротезирование тазобедренного сустава позволяет возвращать к нормальной жизни людей пожилого и старческого возраста. И пациенты благодарны нам за улучшение качества их жизни.
— В чём, на ваш взгляд, уникальность данных операций?
— В какой момент операции наступает чувство удовлетворения от сделанного?
— Я занимаюсь любимым делом. К каждой операции готовлюсь заранее, тщательно продумываю ход её выполнения, учитываю появление возможных нюансов. И несмотря на это, волнение перед каждой операцией не покидает меня. Только после того как сделан разрез кожи, появляется чувство уверенности и операция идёт по запланированному сценарию. Как правило, сразу после её завершения испытываешь удовлетворение от проделанной работы. Операция напоминает шахматную партию, когда в любой момент может возникнуть сложная ситуация, которую ты должен разрешить. И чем неординарнее случай, тем большее чувство гордости испытываешь после выполненного хирургического вмешательства. Но максимально радуешься, когда через пару дней видишь пациентов, довольных твоей работой, когда они улыбаются и желают тебе, врачу, здоровья!
— Старение кадров — головная боль российской медицины. А вот в вашем НИИ, говорят, большинство хирургов — молодые талантливые люди. Так ли это?
Научно-практический журнал RUSSIAN ENGLISH
Site Navigation[Skip]
ДВУХЭТАПНОЕ РЕВИЗИОННОЕ ЭНДОПРОТЕЗИРОВАНИЕ ПРИ ПЕРИПРОТЕЗНОЙ ИНФЕКЦИИ КОЛЕННОГО СУСТАВА
С. П. Шпиняк, А. П. Барабаш, М. В. Гиркало
Информация об авторах:
Одним из вариантов хирургического лечения пациентов с инфекционными осложнениями тотального эндопротезирования (ТЭП) коленного сустава являются двухэтапные ревизионные вмешательства с имплантацией спейсеров различных конструкций и длительной антимикробной химиотерапией в послеоперационном периоде. Этот метод доказал свою эффективность и приобретает все большее распространение в учреждениях здравоохранения России.
Ключевые слова: эндопротез, коленный сустав, инфекция, спейсер.
Введение
Цель исследования
Материалы и методы
С 2011 по 2016 гг под наблюдением находился 131 пациент с перипротезной инфекцией коленного сустава (40 мужчин и 91 женщина – 30,5%/69,5%), которым проводилось или проводится лечение по методике двухэтапного реТЭП с длинным межоперационным интервалом. Средний возраст 62±10 лет. Сроки наблюдения – от 2 месяцев до 5 лет.
По срокам возникновения осложнений пациенты распределились следующим образом: до 3 месяцев – 40 больных (30,5%); 3-12 месяцев 41 пациент (31,3%); позже 12 месяцев – 50 человек (38,2%). Важное значение в группе пациентов с осложнениями, возникшими в раннем послеоперационном периоде (n=40), имел срок обращения за специализированной медицинской помощью. Подавляющее большинство 36 человек (90%), поступили в отделение гнойной хирургии СарНИИТО позже 3 месяцев после развития осложнений (средний срок 7 месяцев).
У всех больных наблюдалась глубокая перипротезная инфекция. Свищевая форма выявлена в 114 случаях (87%). Нестабильность компонентов при первичном обращении диагностирована у 112 больных (85,5%).
Диагностический алгоритм при первичном обращении пациентов включал в себя определение характеристик инфекционного процесса с обязательным использованием клинических, лабораторных и инструментальных методов. У всех пациентов были выявлены изменения крови (лейкоцитарный сдвиг влево, увеличение скорости оседания эритроцитов и уровня С-реактивного белка), характерные для воспалительного процесса.
Выполнялся микробиологический анализ отделяемого свища, раны или, при их отсутствии, пунктата из сустава с идентификацией возбудителя и определением его чувствительности к антимикробным химиопрепаратам. В полученных образцах превалировали (68%) метициллин-резистентные штаммы золотистого стафилококка (MRSA).
Лучевая диагностика включала рентгенографию в стандартных проекциях и, при необходимости, проведение нагрузочных проб. Пациентам со свищевым ходом выполнялось зондирование фистулы. В случае возникновения технических трудностей (извитой свищевой ход) с целью выявления распространенности гнойных затеков и связи их с компонентами имплантата проводили тугое заполнение свища контрастным веществом (Омнипак, Урографин).
Интраоперационно всем больным осуществляли взятие материала непосредственно из сустава для повторного микробиологического и гистологического исследований.
При госпитализации больных для второго этапа оперативного лечения диагностические мероприятия включали клинические (осмотр), лабораторные (оперделение лейкоцитоза, скорости оседания эритроцитов, С-реактивного белка, микробиологическое и цитологическое исследования пунктата коленного сустава) и лучевые методы исследования.
Результаты и их обсуждение
Выполнение первого этапа. Всем пациентам (n=131) выполнено реэндопротезирование спейсерами различных модификаций (артикулирующие, неартикулирющие, металл-цементные, цемент-цементные) с использованием цемента с антимикробным химиопрепаратом (гентамицин, ванкомицин).
Устанавливали спейсеры различных модификаций: 1) по составу – цемент-цементные, металл-цементые; 2) по функциональной нагрузке – артикулирующие. Во время оперативных вмешательств на коленном суставе
использовали тибиальный компонент артикулирующего спейсера коленного сустава и форму для его интраоперационного изготовления (патент РФ на полезную модель RU 127619 U1 A61F2/38 от 10.05.13).
В случае наличия у пациента обширных дефектов суставных поверхностей костей, составляющих коленный сустав и невозможности имплантации металлического бедренного компонента, выполняли установку цемент-цементного спейсера.
Особенностями ведения пациентов в послеоперационном периоде являлись:
установка отточного дренажа без возможности последующего орошения полости сустава антисептиками;
сроки удаления дренажа определяли индивидуально в зависимости от количества отделяемого и составляли в среднем 3-6 суток;
курс внутривенной антимикробной химиотерапии у больных с выявленным метициллин-резистентным St.aureus в стационаре включал внутривенное введение ванкомицина и пероральный прием рифампицина. На амбулаторном этапе больным рекомендовали продолжить прием рифампицина в течение 1 месяца;
при выявлении других возбудителей внутривенную и пероральную терапию проводили в соответствии с результатами антибиотикограммы;
разработку движений в суставе разрешали осуществлять после удаления дренажа;
иммобилизация сустава тутором проводилась больным с цемент-цементными спейсерами только во время осуществления нагрузки на конечность для обеспечения стабильности сустава;
индивидуально (в зависимости от состояния костей и связочного аппарата сустава) разрешалось дозированное увеличение нагрузки с доведением до полной через 3 месяца после операции.
Рецидив воспаления был отмечен у 14 пациентов (10,7%), четверым из них выполнено артродезирование сустава аппаратами внешней фиксации. В десяти случаях повторно реимплантирован спейсер. Воспаление купировано у шести больных. Один пациент погиб в результате несчастного случая. Трое пациентов от предложенного артродезирования отказались, связь с ними потеряна.
Выполнение второго этапа. Не ранее чем через 3 месяца после установки спейсера 64 больным (48,8%) проведена имплантация ревизионного эндопротеза. За весь период наблюдения – от 4 месяцев до 4,5 лет, рецидив воспаления у этих пациентов выявлен в 4 случаях (6,2%), после чего им выполнено артродезирование коленного сустава.
Клинический пример (рис.1)
Пациентка Г., 76 лет, лечилась в отделении гнойной хирургии СарНИИТО в 2014-2015 гг. с диагнозом: Т. 84.5. Инфекция и воспалительная реакция, обусловленная эндопротезированием. Глубокая перипротезная инфекция правого коленного сустава (свищевая форма). Состояние после ТЭП правого коленного сустава (2009 год). Нестабильность эндопротеза.
При поступлении предъявляла жалобы на боль, отек, гиперемию свищ с гнойным отделяемым в области правого коленного сустава, повышение температуры до 37,5 С°, деформацию и нарушение опороспособности правой нижней конечности.
В июне 2013 года по поводу первичного гонартроза III степени выполнено ТЭП правого коленного сустава. Через 15 месяцев возникла боль в области сустава, отмечена деформация конечности. За медицинской помощью не обращалась. В сентябре 2014 года возникли признаки перипротезной инфекции.
При осмотре: ходит с опорой на костыли без опоры на правую нижнюю конечность. Движения в правом коленном суставе ограничены болевым синдромом сгибание/разгибание 60o/0o/5o. Ткани правого коленного сустава отечны +2,5 см, гиперемированы, определяется послеоперационный рубец по передней поверхности сустава 15 см, в нижней трети которого свищ 5х5 мм с обильным гнойным отделяемым. Пальпация коленного сустава болезненная. Иннервация и кровообращение в дистальных отделах конечности не нарушены. Рентгенологически диагностирована нестабильность компонентов эндопротеза. При микробиологическом исследовании выявлен метициллин-резистентный золотистый стафилококк.
В сентябре 2014 года выполнено удаление эндопротеза правого коленного сустава, реТЭП артикулирующим металлцементным спейсером. Пациентке разрешена дозированная нагрузка на конечность, разработка движений в суставе. Воспаление купировано. В марте 2015 года выполнено реэндопротезирование правого коленного сустава. Опороспособность конечности восстановлена. При осмотре через 9 месяцев: пациентка передвигается самостоятельно без дополнительной опоры. Рецидива воспаления за весь период наблюдения не было.
Заключение
Имплантация антимикробного спейсера позволила эффективно купировать воспаление в 89,3 % случаев, а также сохранить анатомо-функциональные взаимоотношения в оперированном суставе (во многих случаях обеспечить полную опороспособность конечности), а затем осуществить второй этап реэндопротезирования (n=64).
Использование системного подхода к обследованию пациентов с перипротезной инфекцией, планированию оперативного вмешательства и ведению больных в послеоперационном периоде в стационаре, а также обеспечение преемственности на амбулаторном этапе, обеспечило 93,8 % удовлетворительных результатов лечения при использовании рассматриваемой методики.
В случае рецидива инфекции возможно выполнение повторной установки спейсера или артродезирования сустава. При выборе объема вмешательства необходимо учитывать возраст и состоянии здоровья пациента, сохранность анатомических структур сустава, характеристику инфекционного процесса. Предпочтение следует отдавать реимплантации.
Список литературы
1. Прохоренко В.М., Павлов В.В. Инфекционные осложнения при эндопротезировании тазобедренного сустава. Новосибирск: Наука, 2010. 179 с.
3. Wilde A.h., Ruth J.T. Two-stage reimplantation in infected total knee arthroplasty // Clin. Orthop. Relat. Res. 1988. Vol. (236). Р.23-35.
4. Booth R.E.Jr., Lotke P.A. e results of spacer block technique in revision of infected total knee arthroplasty // Clin. Orthop. Relat. Res. 1989. Vol. 248. Р.57-60.
5. Duncan C.P., Beauchamp C.P., Masri B. e antibiotic loaded joint replacement system: A novel approach to the management of the infected knee replacement. J. Bone Joint Surg. (Br). (suppl III). 1992. Vol. 74. Р.296.
6. The PROSTALAC functional spacer in two-stage revision for infected knee replacements / Haddad F.S., Masri B.A., Campbell D. [et all.] // J. Bone Joint Surg. (Br). 2000. Vol.82. Р.807-812.
7. Резник Л.Б., Дзюба Г.Г., Зинкин И.А. Артикулирующий спейсер коленного сустава / Патент РФ No88532. 2009. Бюл. No32.
8. Тибиальный компонент артикулирующего спейсера коленного сустава и форма для его интраоперационного изготовления / Гиркало М.В., Норкин И.А., Клочков М.А., Шпиняк С.П., Помошников С.Н. // Патент РФ No127619. 2013. Бюл. No13.
9. Спейсер коленного сустава / Ахтямов И.Ф., Кудрявцев А.И., Гильмутдинов И.Ш., Загидуллин М.В. // Патент РФ No136702. 2014. Бюл. No2.
TWO-STAGE REVISIONARY ENDOPROSTHESIS IN PERIPROSTHETIC INFECTION OF A KNEE JOINT
S. P. Shpinyak, A. P., Barabash, M. V. Girkalo
Information about authors:
One of the possible options of surgical treatment of patients with infectious complications of total knee replacement is to perform a two-stage revisionary surgical intervention with the implantation of spacers of di erent form and long-term antimicrobial chemotherapy in the postsurgical period. is method was been proved e ective and is now becoming widely accepted in Russian health care institutions.
Key words: endopsthesis, knee joint, infection, spacer.
Читайте также:


