Дети с вывихами коленного сустава операция
Рассказывает к.м.н., детский хирург, руководитель Центра артрологии и реабилитации детей с повреждениями и заболеваниями суставов Детской городской клинической больницы №9 им. Г.Н. Сперанского Елена Григорьевна Плигина.
Коленный сустав – самый крупный в организме человека и наиболее часто подверженный травмам. Почти каждый ребенок хоть раз в жизни падал и разбивал коленку, но в случае, если падение будет более серьезным, ребенок может получить травму коленного сустава.
Какой диагноз могут поставить ребенку, который повредил колено?
Каковы симптомы серьезной травмы коленного сустава?
Отек мягких тканей в области сустава, увеличение сустава в объеме;
Выраженная болезненность при движениях в суставе, особенно при попытке наступить на ногу;
Ограничение подвижности сустава (больной не может согнуть ногу).
Лучше всего сразу вызвать скорую помощь: это самый простой и надежный способ доставить пациента в стационар, ограничив подвижность сустава. К тому же, врачи скорой помощи обязательно дадут ребенку безопасное обезболивающее.
В ожидании скорой помощи обеспечьте пострадавшему суставу полный покой: не просите ребенка подвигать ногой, не давайте ему вставать и наступать на больную ногу. Все это может усилить болевой синдром и ухудшить состояние сустава. Спокойно дождитесь приезда врача. Чтобы уменьшить боль и отек сустава, сделайте ребенку холодный компресс или приложите к суставу лед, обернутый в плотную ткань.
Как это лечится?
Несколько лет назад ребенку с гемартрозом коленного сустава почти всегда требовалась диагностическая операция на колене. Сегодня операцию могут заменить своевременно сделанные КТ и МРТ сустава; операции на суставах проводятся только по определенным показаниям.
В настоящий момент операции на коленном суставе проводятся малоинвазивным эндоскопическим методом (артроскопия) – при помощи высокотехнологичного оборудования. При этом делается два или больше небольших разреза по 5 мм каждый: через один разрез в полость сустава вводится оптика, другие предназначены для введения эндоскопических инструментов. Артроскопия проводится при постоянном токе жидкости (0,9% раствор NaCl – жидкость, инертная для человеческого организма), что позволяет провести полноценную санацию сустава – промывание от крови, сгустков, фрагментов поврежденной синовиальной оболочки.
Восстановление после операции и курса лечения занимает от нескольких недель до нескольких месяцев, в зависимости от характера травмы. Реабилитация после артроскопии начинается на следующие сутки после операции и проводится в течение всего срока пребывания ребенка в стационаре. Для дальнейшего восстановительного лечения дети госпитализируются в клинику через 2 недели – 1 месяц после выписки (в зависимости от вида проведенной операции) для перевода в загородное ортопедическое отделение – (филиал) ДГКБ св. Владимира. В первые же часы после операции в детской больнице им. Г.Н. Сперанского проводятся первые реабилитационные действия, позже дети проходят полный курс реабилитации на базе больницы.
А если время упущено?
К счастью, даже таким пациентам можно помочь. В Центре артрологии и реабилитации детей с заболеваниями и травмами суставов при ДГКБ №9 им. Г.Н. Сперанского оперируют и лечат детей даже с последствиями застарелых травм суставов. Но, конечно, лечение даст наибольший эффект, если обратиться к специалистам как можно скорее. Если у вас появилось подозрение, что ребенок повредил сустав – колено, локоть, … - срочно обратитесь в Центр для консультации.
Как избежать травмы колена в детском возрасте?
Чаще всего травмы коленного сустава происходят во время занятий спортом: хоккеем, баскетболом, роликовыми коньками, футболом. В группе риска оказываются дети, которые с ранних лет задействованы в спорте высоких достижений: они больше времени проводят на тренировках и очень отдаются игре, забывая об осторожности.
С большой осторожностью нужно ставить детей на горные лыжи и особенно сноуборд: эти виды спорта подразумевают большую нагрузку на коленные суставы (спуск с горы всегда производится на полусогнутых ногах, что само по себе не вполне естественно). Отказываться от лыж и сноуборда не нужно, но стоит всегда использовать средства защиты и не перегружать суставы чрезмерной нагрузкой.
Также в группе риска находятся дети, у которых с ранних лет наблюдается гипермобильность суставов. Само по себе это не является патологией, но большие физические нагрузки таким детям противопоказаны и часто приводят к дегенеративным заболеваниям коленного сустава. Такие дети очень привлекательны для тренеров, особенно гимнастики, фигурного катания: особенности их соединительной ткани в спорте высоких достижений становится преимуществом. Однако, несмотря на то, что такие дети действительно могут делать успехи, нужно относиться к физическим нагрузкам с большой осторожностью: излишняя нагрузка может спровоцировать дегенеративное заболевание суставов. Так, одно из заболеваний, которое грозит детям с гипермобильностью суставов – рассекающий остеохондрит. К счастью, детский организм обладает высокими регенеративными возможностями и при грамотном и своевременном лечении возможно полностью вылечить начинающееся опасное заболевание.
Как защитить суставы от травм? Общие правила для всех видов спорта.
Всегда используйте средства защиты коленных суставов во время занятий любым спортом, особенно контактными видами спорта.
Не позволяйте ребенку заниматься активным спортом, если он нездоров, у него кружится голова или есть другие состояния, не позволяющие контролировать свои движения.
Контролируйте уровень нагрузки. Если ребенок занимается активным спортом, регулярно посещайте врача-ортопеда.
Прежде чем отдать ребенка в спортивную секцию, посоветуйтесь с врачом ортопедом.
Если ребенок, начав заниматься спортом, стал часто жаловаться на боли в области суставов, незамедлительно обратитесь за консультацией к специалисту: раннее обращение повышает вероятность полного выздоровления.
Привычный вывих, нестабильность надколенника
Надколенник или коленная чашечка может быть источником боли в коленном суставе.
Сустав между бедренной костью и надколенником называет пателло-феморальным. Если анатомия пателло-феморального сустава не изменена, то вывих надколенника крайне редкое явление. Однако если в пателло-феморальном суставе есть какая-либо аномалия строения, вероятность вывихов надколенника резко возрастает.
Также в результате неправильного функционирования пателло-феморального сустава происходит повышенный износ хряща надколенника и бедренной кости, и даже иногда образовываются переломы. Болезненное состояние, при котором происходит потеря суставного хряща в этой области, называется артрозом пателло-феморального сустава. Проблемы в пателло-феморальном суставе могут присутствовать у людей разных возрастов. Эта статья поможет Вам понять, какие проблемы могут возникнуть в пателло-феморальном суставе, и как их можно решить
Надколенник представляет собой кость овальной формы с двумя суставными поверхностями, разделенными вертикальным гребнем.
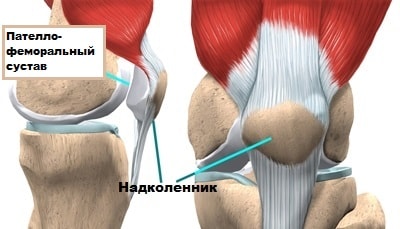
Надколенник расположен на передней поверхности коленного сустава. Надколенник движется в межмыщелковой борозде бедренной кости. Сустав, образованный надколенником и бедренной костью в медицине называется пателло-феморальным.
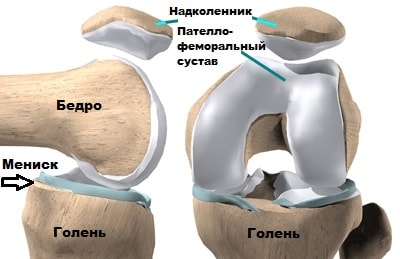
Надколенник уникальная кость, которая входит в состав разгибательного аппарата коленного сустава. Надколенник соединен с 4-х главой мышцей одноименным сухожилием, а с большеберцовой костью собственной связкой надколенника.
При напряжении 4-х главой мышцы бедра его сухожилие осуществляет тягу за надколенник, последний в свою очередь за собственную связку надколенника и большеберцовую кость, тем самым, разгибая колено.
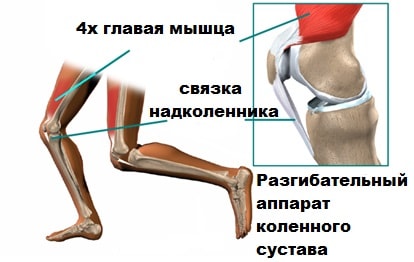
Поверхность надколенника, обращенная к бедренной кости покрыта гладким и скользким хрящом который называется суставным. Этот хрящ позволяет скользить надколеннику относительно бедренной кости в межмыщелковой борозде. Латеральная и медиальная головка 4-х главой мышцы бедра, пателло-феморальные и патело-большеберцовые связки также прикрепляются к надколеннику и помогают контролировать его положение в межмыщелковой борозде. Содружественное действие мышц и связок удерживают надколенник от вывиха.
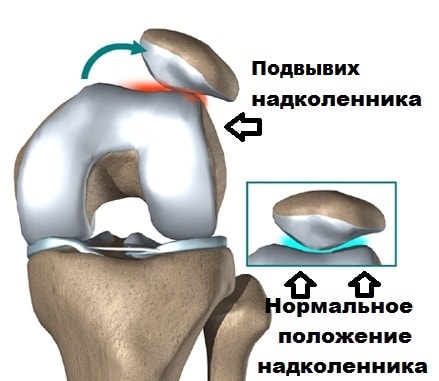
Одной из наиболее распространенных причин боли в пателло-феморальном суставе является нарушение движения надколенника в межмыщелковой борозде.
Головки четырехглавой мышцы и связки помогают центрировать надколенник в межмыщелковой борозде бедренной кости при движениях. По разным причинам возможен дисбаланс в тяги мышц, в результате чего одна из головок тянет надколенник сильнее, чем другая. Это в свою очередь обуславливает большое давление надколенника на суставной хрящ межмыщелковой борозды с одной стороны по сравнению с другой. Постоянное ассиметричное избыточное давление приводит к повреждению суставного хряща.
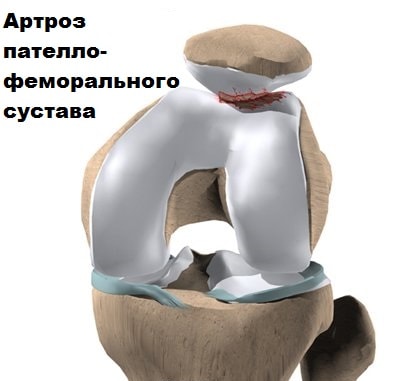
Другой причиной проблем в пателло-феморальном суставе является аномалия строения.
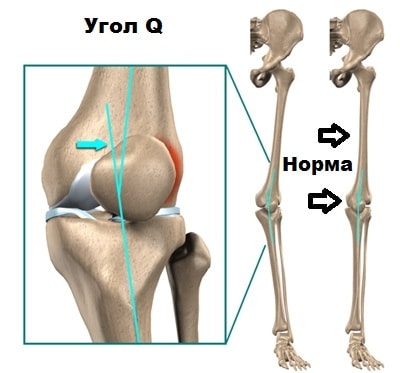
У некоторых людей с рождения угол между бедренной костью и большеберцовой костью больше нормального. Подобная проблема чаще встречается у женщин. В медицине это состояние называется вальгусная деформация коленного сустава. В случаях, когда угол увеличивается, изменяется вектор тяги мышц и связок, воздействующих на надколенник, поэтому при движениях надколенник стремится вывихнуться кнаружи из борозды.
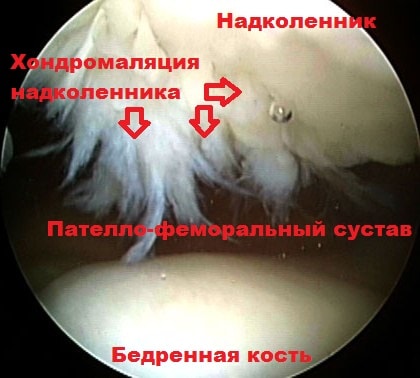
При этом хрящ в наружной части межмыщелковой борозды бедренной кости испытывает больше давления при движениях. Если подобное воздействие происходит длительное время, вначале начинается размягчение, а потом и разрушение хряща. Данное явление называется хондромаляция надколенника.
Наконец вывих надколенника может происходить, если одна из стенок межмыщелковой борозды, чаще наружная, развита меньше чем внутренняя, или глубина межмыщелковой борозды не достаточная, чтобы удержать надколенник от вывиха. В этих случаях надколенник также стремится вывихнуться из сустава. При неоднократных вывихах происходит стремительная дегенерация хряща бедренной кости и надколенника и вызывает у пациента стойкий выраженный болевой синдром. Стоит отметить, что вывихи и подвывихи имеют тенденцию к рецидивам, поскольку окружающие поддерживающие надколенник связки растягиваются или повреждаются, а мыщелки бедра истираются.
Люди, у которых надколенник расположен слишком высоко относительно бедренной кости, также относятся к группе риска. В этой части бедренной кости межмыщелковая борозда не выражена, поэтому даже небольшое воздействие на надколенник вызывает вывих.
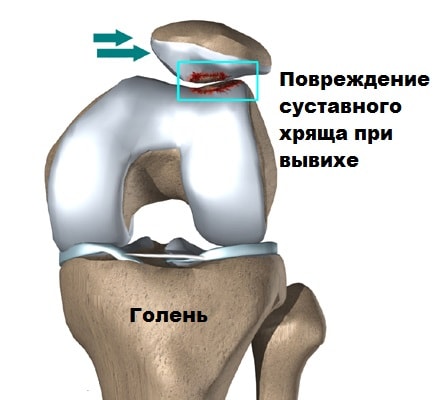
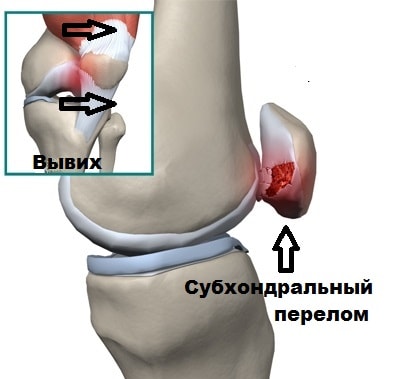
Осложнениями вывиха надколенника можно считать субхондральные переломы.
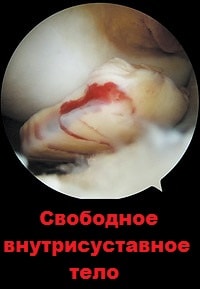
Субхондральный перелом происходит, когда надколенник перепрыгивает через мыщелок бедренной кости при вывихи, в этот момент от бедренной кости или надколенника может отколоться кусочек кости или хряща. Фрагмент кости или хряща остается в полости коленного сустава и вызывает блокады.
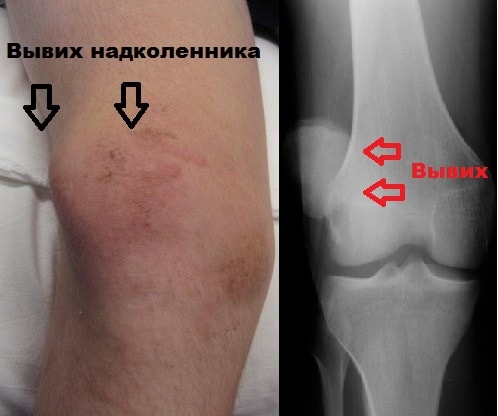
Вывихи надколенника часто встречаются у женщин от 20 до 30 лет и у мужчин до 40 лет. Чаще всего вывих надколенника самопроизвольно вправляется при разгибании коленного сустава. Если же вывих не устранен и пациент доставлен в больницу, устранение вывиха не вызывает каких-либо затруднений.
Во время осмотра врач всегда должен выявлять также повреждения суставного хряща надколенника и бедренной кости, которые нередко сопутствуют вывиху надколенника. При вывихе часто выявляется гемартроз. Гемартроз — это кровоизлияние крови внутрь сустава. Если суставной хрящ или кость повреждена, при аспирации содержимого сустава в крови будут выявляться капельки жира.
Вывих надколенника в большинстве случаев происходит в латеральную (наружную) сторону. При этом повреждаются медиальные стабилизаторы надколенника.
Аккуратная пальпация кончиками пальцев в области сустава позволяет определить локализацию повреждения. Обычно выявляется западение мягких тканей по медиальному краю надколенника. В данной области к надколеннику крепится медиальная пателло-феморальная связка (MPFL) и медиальная широкая мышца бедра.
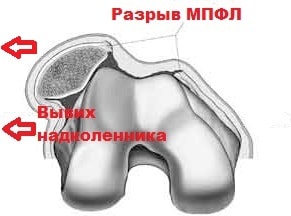
При вывихах эти структуры с большей вероятностью разрываются. Также при пальпации и нагрузках на надколенник определяется его повышенная подвижность, больше в наружную сторону.
В больницу пациента обычно доставляют с устраненным вывихом. Вывих самопроизвольно вправляется на догоспитальном этапе при разгибании ноги.
При поступлении пациента в больницу выполняется рентгенография сустава.
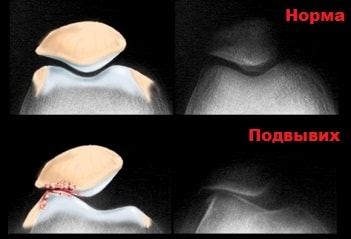
На рентгенограммах можно выявить сопутствующие субхондральные повреждения, редко если вывих не был устранен ранее, на снимках определяется дислокация надколенника из межмыщелковой борозды бедренной кости.
Больные с привычным вывихом наиболее часто рассказывают о нескольких вывихах в прошлом. Предшествующие вывихи у пациента сопровождались острой болью, отеком и гемартрозом.
Рентгенологическое исследование является одним из наиболее важных в диагностике заболеваний и травм пателло-феморального сустава. В некоторых случаях для диагностики повреждений пателло-феморального сустава используется МРТ.
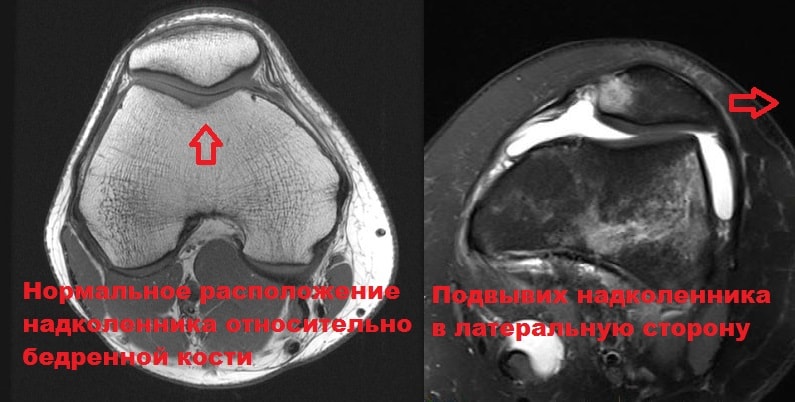
Преимуществом данного метода является большая информативность и безболезненность.
Последние достижения позволяют врачам увидеть суставной хрящ и определить поврежден он или нет. Немаловажно, что данное исследование не требует введение в сустав красителей.
В некоторых случаях, артроскопия может быть использована, чтобы установить окончательный диагноз. Артроскопия — это операция, которая предполагает размещение небольшого оптического прибора внутрь сустава, что позволяет хирургу увидеть структуры внутри сустава напрямую. Артроскоп помогает врачу оценить состояние суставного хряща на внутренней поверхности коленной чашечки.
Подавляющее большинство проблем в пателло-феморальном суставе диагностируются, не прибегая к хирургии, и артроскопия обычно используется для лечения проблем, выявленных с помощью других методов обследования.
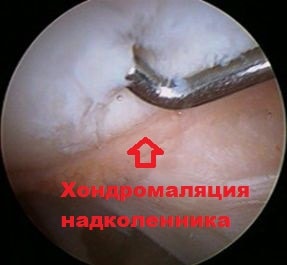
Повышенная подвижность надколенника часто выявляется у людей с привычным вывихом надколенника. Некоторые из них испытывают неопределенные боли в коленном суставе, иногда вокруг или вдоль внутреннего края надколенника. Как правило, люди, которые имеют проблемы в области пателло-феморального сустава, испытывают боль при ходьбе вниз по лестнице. Нахождение пациента в положении сидя длительное время с согнутым коленным суставом, например, в машине или кинотеатре также может вызывать боль. Нередко пациент может слышать хруст при движениях в колене. При значительном износе хряща может возникать воспаление в суставе и даже накапливаться жидкость.
Если консервативное лечение не улучшит Ваше состояние, может быть предложено хирургическое вмешательство. Существуют различные методы, чтобы диагностировать и успешно лечить проблемы, связанные с надколенником. В некоторых, особенно сложных случаях, может потребоваться их комбинация.
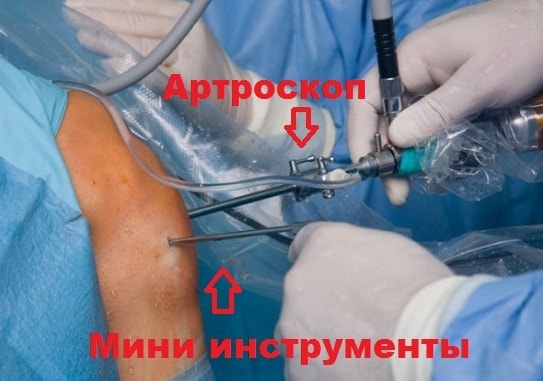
Артроскопия является одним из наиболее эффективных способов лечения заболеваний и травм коленного сустава. Осматривая непосредственно суставную поверхность надколенника и бедренной кости, хирург может оценить локализацию и степень износа хряща. Врач также может наблюдать, как надколенник двигается в вырезке бедренной кости при движениях в коленном суставе и оценить степень смещения (подвывиха) надколенника.
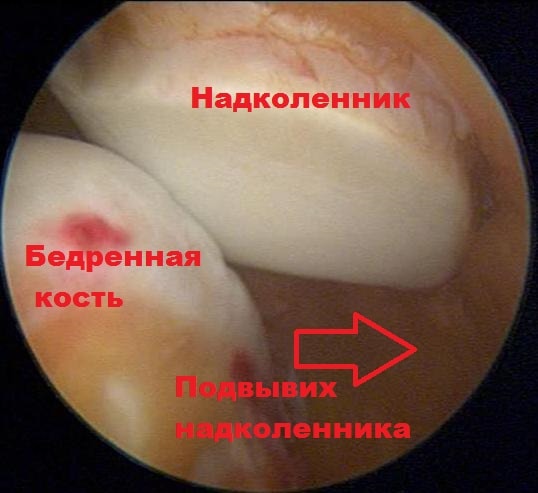
Если суставной хрящ надколенника поврежден, врач с помощью специального инструмента может обработать поврежденные участки хряща, сгладить шероховатости хряща, что может уменьшить боль.
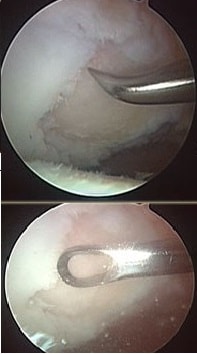
Артроскопия выполняется через минимально возможные проколы кожи, чем достигается отличные косметический эффект.
Во время артроскопии возможно устранить последствия вывиха надколенника. Нередко при неоднократных вывихах, в полость сустава откалываются кусочки хряща.
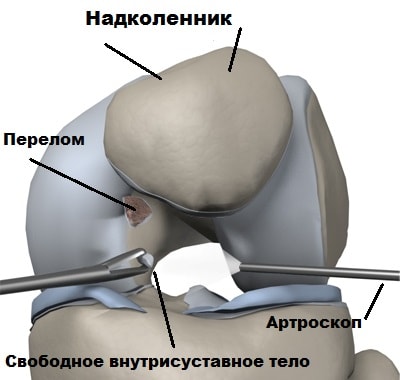
Перемещаясь внутри сустава, свободные внутрисуставные тела повреждают структуры сустава и могут его блокировать.
У пациентов с привычным вывихом, надколенник находится в состоянии подвывиха в латеральную сторону. Во время артроскопической операции возможно выполнить латеральный релиз. Суть операции заключается в рассечении связок по наружному краю надколенника, тем самым надколенник смещается из состояния подвывиха в нормальное положение к центру борозды бедренной кости, а нагрузка на хрящи уменьшается. Также во время артроскопии, ткани по внутреннему краю надколенника можно подтянуть, выполнить капсулорафию (операция Ямамото). Выполнение латерального релиза и операции Ямамото позволяет сбалансировать тягу четырехглавой мышцы и тем самым равномерно распределить давление на хрящ надколенника.
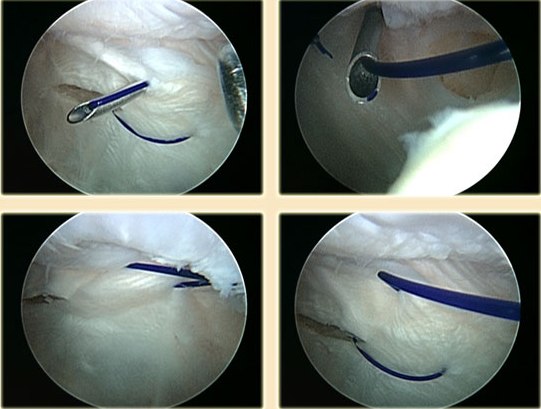
В некоторых случаях сильного смещения надколенника, латерального релиза и операции Ямамото может оказаться недостаточно. В дополнение к латеральному релизу, может быть выполнена операция, целью которой является укрепление связочного аппарата, расположенного по внутренней кромке надколенника (МПФЛ).
Существуют различные операции, которые достигают этой цели.
При некоторых из них формируется трансплантат, который крепится с одной стороны к краю надколенника, а с другой к бедренной кости. Благодаря этой операции, надколенник при движениях в коленном суставе не имеет возможности сместиться в положение вывиха или подвывиха.
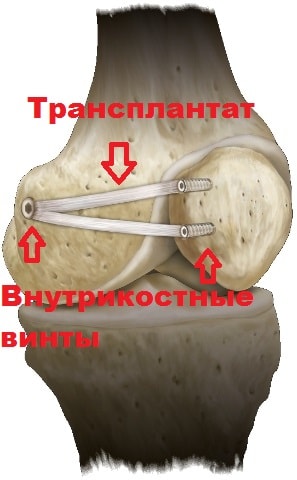
Достигается правильное скольжение надколенника в центре борозды бедренной кости при всех углах сгибания в коленном суставе. Результатом операции может стать значительное уменьшение боли и хруста в суставе, а также снижение риска повторных вывихов надколенника.
Артроскопические операции обычно выполняются под спинномозговой анестезией. В больнице Вам потребуется провести одну или две ночи.
В нашей клинике мы широко применяем артроскопию и другие малоинвазивные методы лечения патологии коленного сустава. Операции проводятся на ультрасовременном медицинском оборудовании с использованием качественных и зарекомендовавших себя расходных материалов и имплантов от крупных мировых производителей.
Однако результат операции зависит не только от оборудования и качества имплантов, но и от навыка и опыта хирурга. Специалисты нашей клиники имеют большой опыт лечения травм и заболеваний данной локализации в течении многих лет.
- Изучение истории заболевания и жалоб пациента
- Клинический осмотр
- Выявление симптомов заболевания
- Изучение и интерпретация результатов МРТ, КТ и рентгенограм, а также анализов крови
- Установление диагноза
- Назначение лечения
Повторная консультация врача травматолога — ортопеда, к.м.н. — бесплатно
- Анализ результатов исследований, назначенных во время первичной консультации
- Постановка диагноза
- Назначение лечения
Артроскопическое лечение привычного вывиха надколенника, реконструкция патело-феморальной связки коленного сустава — 89500 рублей
- Пребывание в клинике (стационар)
- Анестезия (эпидуральная)
- Артроскопическая операция, пластика связок и удаление свободных внутрисуставных тел
- Расходные материалы
- Импланты (биодеградируемые винты) от ведущих зарубежных производителей
* Анализы для госпитализации и послеоперационный ортез в стоимость не входят
Внутрисуставное введение препарата гиалуроновой кислоты (без стоимости препарата Дьюралан) — 1000 рублей
- Местная анестезия
- Введение препарата гиалуроновой кислоты Дьюралан
PRP-терапия, плазмолифтинг при заболевания и травмах коленного сустава — 4000 рублей (одна инъекция)
- Консультация специалиста, к.м.н.
- Взятие крови
- Приготовление обогащенной тромбоцитами плазмы в специальной пробирке
- Введение обогащенной тромбоцитами плазмы в пораженную область
Прием врача травматолога — ортопеда, к.м.н. после операции — бесплатно
- Клинический осмотр после операции
- Просмотр и интерпретация результатов рентгенограмм, МРТ, КТ после операции
- Рекомендации по дальнейшему восстановлению и реабилитации
- Пункция коленного сустава
- Внутрисуставное введение препарата гиалуроновой кислоты (при необходимости)
- Снятие послеоперационных швов
Аннотация научной статьи по клинической медицине, автор научной работы — Попов В. В., Петухов А. Н., Барановский Ю. Г.
Displastic dislocation of knee-cap (patella) appears as a result of the wrong development of neuromascular system with a specific deformation of the distal section of thigh-bone (femur) and the proximalis section of a big shin-bone (tibia), underdevelopment of external condyle of the thigh-bone facilitates the sliding down of patella to the lateral side and if the decease lasts for a long time it involves subordinate (secondary) symptoms: external (ostensible) position of a hip muscle and outward bending of shank (valgus). Diagnostics and treatment of patients (the age ranging from 8 to 18 years old) having the diagnosis: "Displastic recurrent (recidival) dislocation of knee-cap revealed by arthroscopy" was the basis for this report. Options of the course of decease and methods of low damage surgery at the initial stage of illness are considered here. Peculiarities of structural changes of knee-joint in this congenital pathology are specified in this report. Methodology (techniques) of surgical treatment that prevents the development of serious complications of the main decease in a postoperative period is elaborated and described here. It allows to eliminate the pathology as well as to ensure a possibility of an early return of patients to a habitual mode of life. _Key words: displastic dislocation or knee-cap, low damage surgery.
Похожие темы научных работ по клинической медицине , автор научной работы — Попов В. В., Петухов А. Н., Барановский Ю. Г.
LOW DEMAGE SURGERY OF DISPLASTIC DISLOCATION OF CHILDREN'S KNEE-CAP
Displastic dislocation of knee-cap (patella) appears as a result of the wrong development of neuromascular system with a specific deformation of the distal section of thigh-bone (femur) and the proximalis section of a big shin-bone (tibia), underdevelopment of external condyle of the thigh-bone facilitates the sliding down of patella to the lateral side and if the decease lasts for a long time it involves subordinate (secondary) symptoms: external (ostensible) position of a hip muscle and outward bending of shank (valgus). Diagnostics and treatment of patients (the age ranging from 8 to 18 years old) having the diagnosis: "Displastic recurrent (recidival) dislocation of knee-cap revealed by arthroscopy" was the basis for this report. Options of the course of decease and methods of low damage surgery at the initial stage of illness are considered here. Peculiarities of structural changes of knee-joint in this congenital pathology are specified in this report. Methodology (techniques) of surgical treatment that prevents the development of serious complications of the main decease in a postoperative period is elaborated and described here. It allows to eliminate the pathology as well as to ensure a possibility of an early return of patients to a habitual mode of life. _Key words: displastic dislocation or knee-cap, low damage surgery.
МАЛОИНВАЗИВНАЯ ХИРУРГИЯ ВЫВИХА НАДКОЛЕННИКА У ДЕТЕЙ
Кафедра травматологии и ортопедии РУДН. Москва. 117198, ул. Миклухо-Маклая, д.8. Медицинский факультет А.Н. ПЕТУХОВ, Ю.Г. БАРАНОВСКИЙ
Детская Городская больница № 19 им. Т.С. Зацепина. Детский Городской
ортопедический центр. Москва. 107061, ул. Большая Черкизовская, 12.
В основу настоящего сообщения положен опыт диагностики и лечения пациентов в возрасте от 8 до 18 лет, с диагнозом: диспластический рецидивирующий и привычный вывих надколенника методом артроскопии. Рассмотрены варианты течения и методы малоинвазивной хирургии в начальной стадии заболевания. Показаны особенности структурных изменений коленного сустава при данной врожденной патологии. Разработана методика оперативного лечения, которая предотвращает развитие серьезных осложнений основного заболевания в послеоперационном периоде и позволяет добиться устранения патологии, а также обеспечить возможность раннего возвращения пациентов к привычному образу жизни.
Известно, что при врожденном вывихе надколенника имеется слияние склерозированной и укороченной латеральной порции четырехглавой мышцы бедра с прямой мышцей, резкое натяжение волокон латеральной порции в момент разгибания в коленном суставе. Нарушение в период эмбриогенеза ротации бедра внутрь может быть связано с пороком развития всех тканей нижней половины бедра [1,4,10].
Следует отметить, что при минимальной выраженности тех или иных этиопатогенетических симптомов, описанных выше, вывих надколенника может возникать у пациентов после незначительных механических воздействий на коленный сустав и расцениваться как постгравматический[1,4].
Среди ортопедической патологии вывих надколенника по данным различных авторов составляет 0,6 — 11.8% из всех заболеваний и травм коленного сустава [8].
Материал и методы.
В основу настоящего сообщения положен опыт диагностики и лечения 99 пациентов в возрасте от 4 до 18 лет. Из них у 29 использован артроскопиче-ский метод лечения. Эта группа пациентов и явилась предметом нашего изучения. Данная методика была применена для лечения больных с диагнозом: рецидивирующий вывих надколенника - 18 человек. Привычный вывих надколенника наблюдался у 11 человек. Из общего количества пациентов, 5 человек были с направляющим диагнозом: «Травматический вывих
Мы классифицировали патологию по клиническому признаку как ведущему:
1 .Рецидивирующий вывих.
3.Постоянный вывих. [1,3,4].
Распределение патологии по возрасту и полу
Возраст Пол 8-14 лет 15-18 лет Всего
Кол-во % Кол-во % Кол-во %
Мальчики 5 14,7 3 8,8 8 23,5
Девочки 17 50 9 26,5 26 76,5
Итого 22 64,7 12 35,3 34 100
Диагноз ставился на основании анамнестических данных и при наличии клинической картины по результатам рентгенологического исследования. Из субъективных жалоб чаще всего пациенты обращали внимание на пател-ло-феморальные боли и неустойчивость походки, в особенности по неровной поверхности. Однако мы обращали внимание на показатели угла Не можете найти то, что вам нужно? Попробуйте сервис подбора литературы.
Рис. 4. Сонограмма больной Н., 12 лет.
Хондромное тело и хондромаляция правого надколенника
При первых симптомах заболевания, единичных эпизодах клинических проявлений патологии использовалась магнитно-резонансная томография (рис. 5). Она позволяла составить правильное суждение о состоянии бедрен-но-надколенникового сочленения и коленного сустава в целом [6], определить показания к выполнению того или иного метода оперативного вмешательства.
Рис. 5. МРГ больной С., 14лет. Рецидивирующий вывих надколенника. Латеральное смещение надколенника с дистрофическими изменениями суставных поверхностей
В клинике использовались все методы лечения вывиха надколенника.
Консервативное лечение вывиха надколенника применялось при легких степенях смещения, а также как метод послеоперационной реабилитации.
Однако ведущим пособием было хирургическое.
Наибольшее число оперативных методов сводились к пластике мягких тканей (мышц, капсулы сустава), или операция представляла собой комбинацию вмешательств на мягких тканях и большеберцовой кости [1; 4]. Из наиболее известных методов оперативного лечения мы использовали следующие: метод Фридланда-Волкова - при привычном вывихе надколенника; Крогиуса, Кэмпбелла - при постоянном вывихе. Практически во всех случаях выполняли элемент Ру [1].
При рецидивирующем вывихе надколенника применялась операция - арт-роскопический латеральный релиз (Metcalf R., 1983 г.). Суть ее сводилась к рассечению капсулы сустава вдоль наружного края собственной связки надколенника, рассечению наружной поддерживающей связки надколенника, отсечению сухожилия наружной головки четырехглавой мышцы бедра. Под контролем артроскопа с помощью асимметричных ножниц, одна бранша которых вводилась через антеро-латеральный доступ в полость сустава, а вторая -в. подкожно-жировую клетчатку, производилось рассечение наружной поддерживающей связки надколенника и капсулы в латеральном отделе сустава. Вторым этапом ножницы вводились в обратном направлении, капсула сустава рассекалась дистально - вдоль собственной связки надколенника до бугристости большеберцовой кости. Если латеральный край надколенника разворачивался на 90 градусов вокруг сагиттальной оси - релиз полный [7]. Как правило, латеральный релиз дополнялся ушиванием медиальной поддерживающей связки надколенника по Yamomoto [3,4] для большей стабильности..
У пациентов с привычным вывихом надколенника мы почти всегда наблюдали изменение места прикрепления собственной связки надколенника более латерально. В таких случаях латерального расположения места прикрепления собственной связки надколенника (что подтверждалось увеличением значения Q-угла), операция дополнялась элементом Ру через дополнительный миниразрез в области проекции Tuberositas tibiae.
В послеоперационном периоде больным с рецидивирующим вывихом надколенника, после латерального релиза проводилась иммобилизация на шине Беллера 7 дней, затем пациентам разрешалось ходить. Пациентам с привычным вывихом после операции латерального релиза, дополненного элементом Ру, накладывалась гипсовая лонгета в положении сгибания в коленном суставе 100 градусов на 3 - 4 недели, а затем, проводилось восстановительное консервативное лечение.
При значительном смещении надколенника и длительном течении заболевания выполнялось открытое вправление по Ру-Фридлянду - Волкову с элементом Крогиуса (или Кемпбелла). У больных с выраженной вальгусной, а в ряде случаев ротационной деформацией за счет дистального отдела бедрен-
ной кости одномоментно выполнялась корригирующая надмыщелковая остеотомия бедра с металлоостеосинтезом.
Послеоперационное лечение в таких случаях заключалось в иммобилизации коленного сустава гипсовой лонгетой в положении сгибания под углом 100 градусов на 2-3 недели. После этого - иммобилизация полного разгибания в коленном суставе, сроком на 1 - 2 недели. В этом периоде пациентам разрешалось приступать на ногу, используя костыли. После снятия гипсовой лонгеты детям проводилась активная разработка сустава с помощью пассивно-активной ЛФК, массажа, плавания, механо- и физиотерапии.
Результаты и их обсуждение.
Проведен системный анализ отдаленных результатов оперированных больных. С 1995 по 2004 гг. в клинике по методике открытого вправления вывиха надколенника было пролечено 70 пациентов. Им выполнено 83 операции и лишь в 4 случаях отмечен рецидив деформации (5,7%), что потребовало повторного оперативного вмешательства, а в двух случаях(2,9%), при тяжелом смещении надколенника и длительном течении заболевания - фиброзный анкилоз коленного сустава. После выполнения латерального релиза надколенника в 1 из 34 случаев (2,9%) произошел рецидив. Во всех остальных случаях были получены отличные и хорошие функциональные результаты (рис. 6).
Рис. 6. Больная Б., 10 лет. а) до операции привычный вывих правого надколенника; б) латеральное положение правого надколенника на рентгенограмме; в) через 1 год после операции; г) полный объем движений в правом коленном суставе; д) на рентгенограмме надколенник в среднем положении
Диагностически-лечебная артроскопия при рецидивирующем и привычном вывихе надколенника применялась в нашей клинике в течение 9-и лет как самостоятельный метод, так и была одним из важных этапов оперативного вмешательства. Применяя ее, мы проводили дифференциальную диагностику между патологией синовиальных складок коленного сустава, шелф-синдромом [5], определяли латеральную мобильность надколенника, размер повреждения медиальной поддерживающей связки, площадь и глубину патологии суставных поверхностей надколенника и бедра, а также других сопутствующих изменений коленного сустава [10].
Следует подчеркнуть, что проблема лечения диспластического вывиха надколенника до настоящего времени остается актуальной, так как велика вероятность возникновения рецидива вследствие неполной коррекции всех элементов патологии. Поэтому, используемая в нашей клинике тактика ведения больных позволила максимально взвешенно, на этапе ранних проявлений заболевания определить объем оперативного вмешательства, исходя из степени выраженности диспластического процесса, и устранить все его элементы с наименьшей травматичностью.
2. Артроскопическое лечение рецидивирующего и привычного вывиха надколенника является эффективным и менее травматичным по сравнению с методами открытого вправления.
3. При выполнении артроскопии возможны как манипуляции на капсульно-мышечном аппарате коленного сустава, так и щадящая санация пораженных участков суставной поверхности надколенника и латерального мыщелка бедренной кости.
4. Диагностически-лечебная артроскопия может быть методом выбора при лечении пациентов с ранними проявлениями нарушений равновесия надколенника диспластического генеза, а равно и профилактикой развития деформаций коленного сустава и возникновения в нем вторичных дегенеративных процессов.
1. Волков М.В. Врожденный вывих надколенника и его оперативное лечение. Труды института. Рижский научно-исследовательский институт травматологии и ортопедии. Рига. 1964 - т.7. - С. 633-639.
2. Зар В.В., Буачидзе О.Ш., Оноприенко ГА. и др. Диагностика, артроскопическое и комбинированное оперативное лечение нестабильности надколенника у взрослых. Пособие для врачей. - М. 2004. - С. 3-25.
3. Меркулов В.Н., Стужина В.Т., Зар В.В. Диагностика и лечение вывиха надколенника при гемартрозе у детей. В кн. «Материалы VI съезда травматологов - ортопедов СНГ. Ярославль. - 1993. С. 155.
4. Миронов С П., Архипов С.В., Цыкунов М.Б., Синицына Т.В. Методика комплексного хирургического и функционального восстановительного лечения больных с выви-
хом надколенника и ее результаты//Теория и практика физической культуры. - 1984. -№5. - С. 53-55.
5. Удодова Н.Ю. Патология синовиальных складок коленного сустава, клиника, диагностика, лечение. Автореф. дисс. канд мед. наук. М. - 1997. - 130 с.
6. Apostolaki Е., Cassar-Pullicino V.N., Tyrrell P.N.M., et al. MRI appearances of the infrapatellar fat pad in occult traumatic patellar dislocation. // Clin. Radiol. - 1999 - № 11. - P. 743-747.
7. Metcalf R. W. An. arthroscopie method for lateral release of the subluxating or dislocating patella. // Clin. Orthop, - 1982, v. 167. p.9.
8. . Pfeil E. Choundropathia patellae bei Bergarbeitem. // Zbl. Chir., 1966. T.91. s.1700-1704.
9. Reinhard Aigner; Jan Gillquist. Arthroscopy of the Knee. 1991. p. 8-9.
10. Wiberg C. Roentgenographic and anatomic studies on femoropatellar joint, chondromalacia patellae. //Acta Orthop. Scand., 1941., Vol. 50-В/Р/ 319-410.
LOW DEMAGE SURGERY OF DISPLASTIC DISLOCATION OF CHILDREN’S
Department of Traumatology and Orthopedics RPFU. Moscow. 117198, M-Maklaya st8. Medical faculty.
A.N. PETUKHOV, J.G. BARANOVSKY
Municipal Orthopedic Center. Moscow. 107061. B. Cherkizovskaya st 12
Displastic dislocation of knee-cap (patella) appears as a result of the wrong development of neuromascular system with a specific deformation of the distal section of thigh-bone (femur) and the proximalis section of a big shin-bone (tibia), underdevelopment of external condyle of the thigh-bone facilitates the sliding down of patella to the lateral side and if the decease lasts for a long time it involves subordinate (secondary) symptoms: external (ostensible) position of a hip muscle and outward bending of shank (valgus).
Diagnostics and treatment of patients (the age ranging from 8 to 18 years old) having the diagnosis: “Displastic recurrent (recidival) dislocation of knee-cap revealed by arthroscopy” was the basis for this report.
Options of the course of decease and methods of low damage surgery at the initial stage of illness are considered here. Peculiarities of structural changes of knee-joint in this congenital pathology are specified in this report.
Methodology (techniques) of surgical treatment that prevents the development of serious complications of the main decease in a postoperative period is elaborated and described here.
It allows to eliminate the pathology as well as to ensure a possibility of an early return of patients to a habitual mode of life.
Key words: displastic dislocation oi knee-cap, low damage surgery.
Читайте также:


