Деформационный артрита коленного сустава
Артрит сустава колена — что это такое

Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
Для лечения суставов наши читатели успешно используют Sustalaif. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
По сути, любой артрит – это воспалительный процесс, сопровождающийся дегенеративными изменениями хрящевой ткани. Разница между артритом и артрозом кроется в причинах заболевания. Медикаментозное лечение артрита коленного сустава даже на ранней стадии обязательно включает препараты НПВС, так как возникновению патологии всегда предшествует воспалительный процесс (при артрозах воспаление возникает как следствие разрушений суставной сумки).
Гонартрит (второе название, которое имеет артрит коленных суставов) может быть двух форм в зависимости от скорости развития заболевания:
- Острый артрит — для него характерно резкое проявление симптоматики и быстрое прогрессирование патологических изменений.
- Хронический — деформирующий артрит коленного сустава на первых стадиях протекает практически бессимптомно. Для хронической формы характерны периодические обострения и длительный процесс развития. Сопутствующие патологии влияют на степень поражения. Так при ревматизме обязательно наблюдается двусторонний артрит.
Что такое остеоартроз коленного сустава
Итак, давайте попробуем разобраться, что такое деформирующий артроз? Согласно международной классификации такое название носят необратимые процессы разрушения хрящевой и костной ткани коленных суставов.
Всего выделяют 3 стадии такого заболевания. Часто при деформирующем артрозе коленного сустава можно услышать другое название от лечащего врача.
К примеру, деформирующий гонартроз 1 степени или остеоартроз коленного сустава 3 степени. Но о более подробной классификации поговорим чуть позже.
Причин появления такого заболевания может быть много, но мы выделим ряд наиболее часто встречаемых. К ним относятся:
- возрастные изменения в организме человека;
- травмы и ушибы;
- постоянная большая нагрузка на суставы;
- последствия разных заболеваний.
А теперь более подробно поговорим о каждой из причин. Итак, довольно распространенным возрастным заболеваниям является деформирующий артроз коленного сустава 2 степени (или гонартроз 2 степени).
До недавних пор его возрастная черта начиналась с 45 лет. Но ввиду быстрого развития технологий сидячий образ жизни перестал быть редкостью.
Таким образом деформирующий артроз коленного сустава 1 степени и второй довольно часто стали диагностировать у людей начиная с 30 лет. Если ничего не поменяется, то ближайшие 10-15 лет возрастная планка может опустится даже до 20-25 лет.
Частые травмы и ушибы приводят к микротрещинам кости или хряща. Со временем такие трещинки могут привести к началу разрушения хрящевой и костной ткани.
Ну, а если травмы или ушибы довольно сильные, то и трещины тут будут побольше и разрушительный процесс начнется значительно раньше. Также всегда при таких травмах могут рваться сухожилия коленного сустава или травмироваться коленная чашечка.
Это может деформировать сустав, тогда нагрузки на него сильно увеличатся, что приводит к деформации и разрушению сначала хрящевой, а потом и костной ткани.
То же самое делают с коленным суставам и постоянные большие нагрузки. Здесь в группе риска находятся спортсмены, особенно тяжелоатлеты и люди с избыточным весом.
Также деформирующий артроз коленного сустава может быть вызван осложнениями после перенесения каких-то болезней. При чем вызвать необратимые разрушительные изменения в коленном суставе могут любые заболевания.
Первыми в группе риска находятся люди с сахарным диабетом и другими болячками влияющими на гормональный фон организма. Изменение такого фона приводит к неправильному обмену веществ.
Тогда хрящевая ткань может начинать видоизменятся не в лучшую сторону, становясь твердой и трескаясь. А это уже ДОА коленного сустава 1 степени.
Исходя из того, что хрящевая ткань сустава не имеет ни кровеносных сосудов, ни нервных окончаний, при ее разрушении болевых ощущений не будет. Поэтому первая стадия заболевания проходит практически не заметно.
Болевые ощущения могут появляться только при сильных нагрузках, а по их окончании сразу пропадают.
Дальнейшее прогрессирование болезни приводит к разрушению хряща, местами к оголению костной ткани и к образованию костных шпор из деформированных остатков хряща.
При этом воспаляется вся суставная полость. Появляются частые периодические боли в колене.
Вдобавок, колено будет покрасневшим, пока не пройдет воспалительный процесс. Также возможна местная температура, припухлость или даже отек.
На поздних стадиях болячки не заметить ее уже не возможно. Хрящевая ткань практически разрушена.
Остеофитов (костных шпор) довольно много, они трут и травмируют кость при работе сустава. Тупая боль постоянна.
Ходьба приводит к более сильным и острым болевым ощущениям. Колени отекают и по мере дальнейшего прогрессирования могут деформироваться, затрудняя передвижение или даже исключая его.
Тут уже речь идет о ДОА 3 степени.
Диагностикой и лечением деформирующего артроза коленного сустава занимается один и тот же врач, который называется ортопед. Именно он занимается всеми заболеваниями связанными с опорно-двигательным аппаратом.
Так, исходя из стадии прогрессирования артроза (первой, второй или третьей) методы диагностики будут немного различаться. Для начальной стадии могут потребоваться осмотр и пальпирование больного колена, клинический анализ крови и рентгенография.
Но поскольку рентгенография на первой стадии не даст точного представления об общей картине болезни (будут видны только незначительные уменьшения суставной щели), лечащий врач может порекомендовать МРТ или КТ.
На более запущенных стадиях болезнь отлично будет видно и на рентгенографических снимках, МРТ или КТ могут потребоваться только для более детального исследования разрушительных процессов.
На последней третьей стадии деформирующий остеоартроз коленного сустава будет заметен невооруженным взглядом. Деформационный процесс будет на лицо: колено будет припухшим, может покраснеть, появятся искривления в суставе заметные даже при ходьбе.
При любых движениях сустава станет слышен хруст и будет чувствоваться резкая боль. Тут уж поможет только хирургическое вмешательство.
Причины появления гонартроза
Специалисты пока не установили точных причин, провоцирующих гонартроз коленных суставов.
Существуют определенные факторы риска, способные запустить механизм развития патологии:
- Очень интенсивные физические нагрузки;
- Травмы связок, вывихи, переломы костей, разрывы менисков;
- Избыточная масса тела;
- Патологии развития сустава или соединительной ткани;
- Нарушение обмена веществ, вызванное любыми причинами;
- Воспалительные заболевания суставов;
Пока не существует доказательств, что гонартроз передается по наследству.
Причины артрита и артроза
При артрите основой патогенеза является воспаление суставов, которое может возникнуть в результате:
Аллергической или аутоиммунной реакции.
Также артрит проявляется на фоне различных травм или дестабилизации процессов метаболизма (допустим, подагры). Артриты могут быть частью некоторых других недугов (например, системных заболеваний воспалительного характера, проблем с соединительной тканью или васкулитов, и многого другого).
Артроз же не характеризуется воспалительным происхождением. Его возникновение связано с деструктивными изменениями в самом суставе, а также в хрящевой ткани. К самым частым причинам появления артроза следует относить избыточную нагрузку на сустав (чаще всего, это лишний вес) и банальный износ тканей с возрастом. Также к артрозу могут приводить травмы, дестабилизация кровоснабжения и метаболизма в суставе.
Для лечения суставов наши читатели успешно используют Сусталайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Между собой артрозы подразделяются на первичные, для которых характерно нарушение восстановления клеток хряща по причине плохого кровоснабжения, и вторичные, которые образуются на фоне уже появившегося поражения, например, травмы.
Артрит деформирующий — прогрессирующая дистрофическая патология из группы остеоартрозов. Для заболевания характерны деструктивно-дегенеративные изменения суставов, заключающиеся в первичном разрушении хрящевых тканей и последующим повреждением всего сочленения. Ведущие признаки деформирующего артрита — артралгия (боль в суставах), утренняя припухлость и скованность движений. Постепенно форма сочленения изменяется, снижается его функциональная активность. При отсутствии врачебного вмешательства развивается анкилоз или патологическая суставная нестабильность.
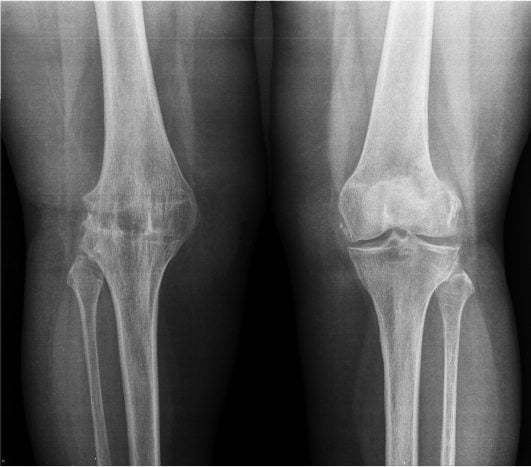
Анкилоз правого КС на рентгене.
Для диагностирования деформирующего артрита проводится ряд инструментальных исследований — рентгенография, артроскопия, МРТ, КТ. В терапии используются глюкокортикостероиды, НПВС, миорелаксанты, хондропротекторы, массаж, физиопроцедуры, ЛФК. При неэффективности консервативного лечения поврежденный сустав заменяется эндопротезом колена или бедра.
Механизм развития и причины
Основная причина развития заболевания — замедление восстановительных процессов в соединительнотканных структурах. Нарушение их регенерации приводит к постепенному, преждевременному разрушению хрящей, выстилающих костные головки. Они истончаются, растрескиваются, становятся шероховатыми, утрачивают прочность и эластичность. Хрящи уже не способны выполнять свою амортизирующую функцию. Поэтому при соприкосновении костных головок повреждаются не только хрящевые, но и костные ткани. Субхондральные кости обнажаются, уплотняются, остеосклеротически изменяются. Организм предпринимает попытки стабилизировать сустав во время движения. Начинают разрастаться края костных пластинок, формируются остеофиты (костные наросты).

Изображение пораженной хрящевой поверхности.
Регенерация хрящей замедляется в большинстве случаев из-за чрезмерных нагрузок на сустав. Например, в процессе или после интенсивных тренировок появляется боль, сигнализирующая о травматизации хрящевых тканей. У молодых людей скорость восстановительных процессов довольно высокая. Поэтому хрящевые ткани в суставах своевременно регенерируются. А вот у пожилых людей и стариков эти структуры восстанавливаться не успевают. Количество микротравм увеличивается, провоцируя преждевременное изнашивание поверхностей костных головок. Вторичный деформирующий артрит может развиться на фоне следующих патологий:
- воспаления костно-суставных тканей;
- асептического некроза коленного сустава;
- гормональных или обменных нарушений.
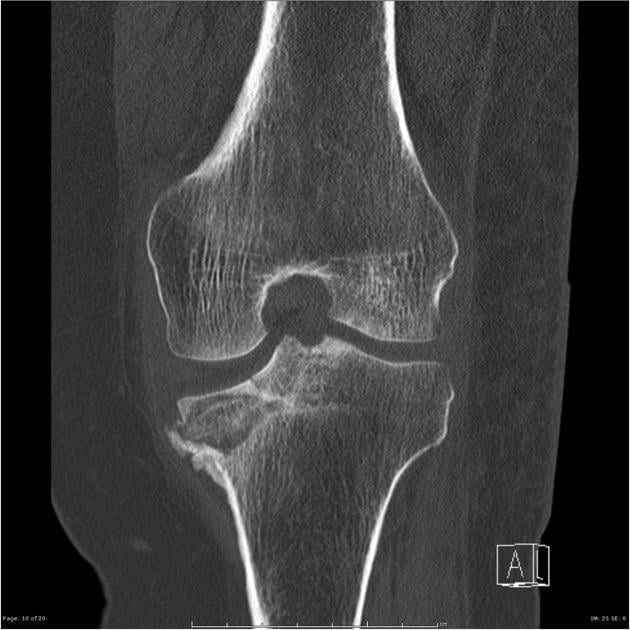
Перелом, после которого последуют дегенеративные разрушения.
В отдельную группу врачи выделяют травматические повреждения хрящевых тканей. Артрит становится тяжелым последствием внутрисуставного перелома. В этом случае его развитие объясняется механическим разрушением хряща и последующей замедленной, неправильной регенерацией. Предупредить возникновение заболевания часто невозможно даже при проведении адекватной, грамотной терапии.
Совсем другое дело — повреждение мениска колена. Для профилактики развития деформирующего артрита хирурги как можно раньше удаляют разрушенные ткани или пришивают их на место. Если операция не будет проведена, то нестабильная поврежденная часть начинает постоянно травмировать суставные хрящи. Это становится причиной хондромаляции — нарушения структуры хряща на задней поверхности с потерей физиологической упругости и его размягчением.
Клиническая картина
Для деформирующего артрита любой локализации характерны такие клинические и рентгенологические признаки:
- крепитация — хруст, треск, пощелкивание суставов во время их сгибания или разгибания, указывающие на истончение хрящей и ослабление связочно-сухожильного аппарата;
- ограничение подвижности сочленений из-за уменьшения размеров суставных щелей;
- разрастание остеофитов, провоцирующее развитие синовита и воспаление мягких тканей;
- необратимая деформация крупных и мелких суставов в результате дегенерации субхондральных костей;
- спазмы скелетной мускулатуры.
Пациенты жалуются ревматологам, ортопедам или травматологам на утреннюю припухлость (отечность) суставов, скованность движений, исчезающую примерно спустя 30-40 минут. При обследовании больных с артритом нижних конечностей обнаруживается мышечная гипертрофия бедер, ягодиц, сгибательно-приводящие контрактуры. Если человек не обращается за врачебной помощью, то спустя несколько лет у него выявляется укорочение поврежденной ноги, хромота, а затем и анкилоз — патологическая тугоподвижность или полное обездвиживание.
Для деформирующего артрита мелких суставов характерно формирование плотных узелков на краях межфаланговых проксимальных и дистальных сочленений кистей рук. Это так называемые узелки Гебердена и Бушара, при надавливании на которые возникают болезненные ощущения. При диагностировании генерализованной формы патологии (болезнь Келлгрена, полиостеоартроз) выявляется множественная деструкция не только периферических, но и межпозвонковых сочленений. Полиостеоартроз в таких случаях часто сопровождает остеохондроз межпозвонковых дисков, спондилез шейного и пояснично-крестцового отделов позвоночника, периартриты и тендовагиниты.
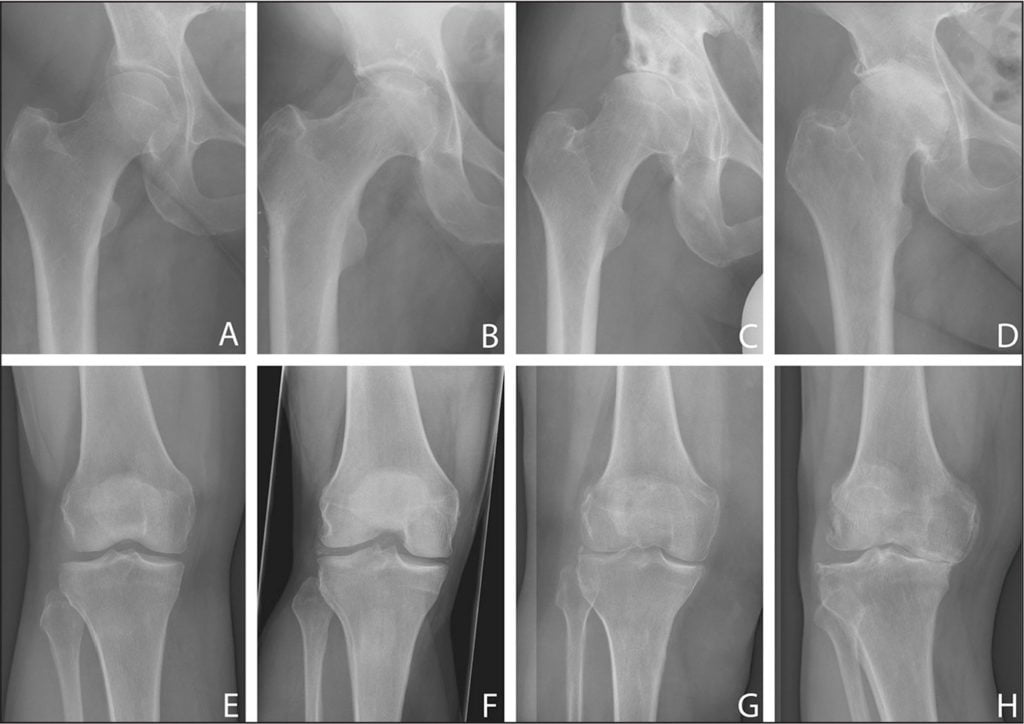
| Стадии деформирующего артрита | Клинические и рентгенологические проявления |
| Первая | В местах крепления связок формируются своеобразные заострения. В области коленей — межмыщелковые возвышения на участке крестообразных связок, в тазобедренных сочленениях — в области надмыщелков, боковых связок большеберцовых костей. Размеры суставных щелей не изменены. Болезненные ощущения возникают только при физических нагрузках. Если лечение начинается на этом этапе, то патология надежно купируется и дальше не развивается. О заболевании будут напоминать только окостеневшие участки в местах прикрепления связок |
| Вторая | Суставные щели сужены в результате изнашивания гиалиновых хрящей. Замыкательная пластинка склерозируется, уплотняется. Стадии ремиссии чередуются с рецидивами, возникающими все чаще. Объем движений в суставах существенно снижается, при сгибании или разгибании сустава слышится щелчки, хруст. Болезненные ощущения появляются даже в состоянии покоя, провоцируя бессонницу, быструю утомляемость. При диагностировании патологии используются консервативные методы лечения, редко дающий положительный результат |
| Третья | На рентгенологических изображениях заметно полное или частичное сращение суставных щелей и множество сформировавшихся крупных остеофитов около сочленений. Артралгия становится постоянной, усиливается при малейшем движении. Суставы тугоподвижны в течение всего дня из-за развившегося анкилоза. Консервативное лечение не эффективно, направлено только на устранение болей. Пациента готовят к хирургическому вмешательству — корригирующей остеотомии, но чаще к эндопротезированию |
Диагностика
Лечением деформирующего артрита занимаются ревматологи или ортопеды, постравматического — травматологи. Если в штате больницы таких специалистов нет, нужно записаться на прием к терапевту. Первичный диагноз выставляется на основании жалоб пациента, его внешнего осмотра, изучения анамнеза. Для подтверждения проводится ряд инструментальных и лабораторных исследований. Наиболее информативна рентгенография, позволяющая выявить все характерные признаки деформации суставов — субхондральный остеосклероз, сузившуюся щель, сформировавшиеся кисты и остеофиты.
Для оценки состояния соединительнотканных структур (связок, сухожилий, мышц) проводится МРТ или КТ. При тяжелом течении артрита пациентам показана артроскопия. В полость сустава вводится устройство, оснащенное миниатюрной видеокамерой. Во время ее продвижения изображение внутренней поверхности сочленения передается на монитор. Во время артроскопии проводится забор синовиальной жидкости для изучения ее состава. При необходимости берутся биоптаты синовиальной оболочки и хрящевых тканей.
Основные методы терапии
Практикуется комплексный подход к лечению деформирующего артрита коленного, голеностопного, локтевого, тазобедренного суставов. При выборе методов терапии врач учитывает стадию патологии и причину ее развития, степень повреждения тканей. Так как возникшие деструктивно-дегенеративные изменения в суставах необратимы, лечение направлено на улучшение самочувствия пациента. Для снижения выраженности артралгии используются препараты различных клинико-фармакологических групп:
- нестероидные противовоспалительные средства (НПВС) — Мелоксикам, Лорноксикам, Диклофенак, Нимесулид, Кетопрофен. При острых болях вводятся внутримышечно, при артралгии средней и слабой выраженности — в таблетках, капсулах, драже. Так как прием НПВС провоцирует изъязвление слизистой желудка, одновременно назначаются ингибиторы протонного насоса, например, Омез или Омепразол. Самый желудочнотоксичный препарат — Индометацин, обладающий и самым мощным обезболивающим действием;
![]()
- медикаментозные блокады с глюкокортикостероидами Дипроспаном, Дексаметазоном, Флостероном, Гидрокортизоном, Триамциналоном. Для усиления анальгетического эффекта комбинируются с анестетиками Лидокаином или Новокаином. Врачи неоднозначно относятся к этому способу устранения артралгии из-за мощных побочных проявлений гормональных препаратов. Они быстро и надолго снимают боль, но одновременно оказывают токсичное воздействие на внутренние органы. Глюкокортикостероиды снижают массу костей, и так подвергающихся разрушению артритом.
![]()
Пациентам обязательно назначается длительный курсовой (не менее 3 месяцев) прием хондропротекторов (Терафлекс, Структум, Хондроксид, Артра). Препараты способствуют частичной регенерации хрящевых тканей, а по мере накопления в суставах оказывают противовоспалительное и анальгетическое действие. Эти средства стоят очень не дешево, поэтому, чтобы деньги были потрачены не зря, следует избегать каких-либо физических нагрузок во время лечения. Хондропротекторы производятся в виде кремов, мазей, гелей (Хондроитин-Акос, Хондроксид, Терафлекс). Назначаются местные средства редко, так как клинически не подтверждена способность ингредиентов проникать в суставные полости.
Пациенту рекомендуется снизить физическую нагрузку на больной сустав, избегать чрезмерной двигательной активности и подъема тяжестей. С этой целью назначается ношение эластичных бандажей на стадии ремиссии и жестких, полужестких ортезов во время обострений. Ортопедические приспособления используются только в дневное время. При диагностировании деформирующего артрита 2 или 3 степени тяжести рекомендуется во время движения применять трость или костыли. Пациентам назначаются 5-10 сеансов магнитотерапии, лазеротерапии, УВЧ-терапии, массаж, ЛФК для улучшения кровообращения в поврежденном суставе.
Категорически запрещается использовать какие-либо народные средства. Это приведет к прогрессированию деформирующего артрита, его распространению на здоровые суставы. Затормозить или полностью остановить патологию возможно только с помощью фармакологических препаратов, физиопроцедур, а в осложненных случаях показана замена сустава эндопротезом.
Как забыть о болях в суставах и артрите?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки — не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от АРТРИТА существует! Читать далее >>>
Артрит коленного сустава представляет собой заболевание воспалительного характера, поражающее сустав и околосуставные ткани. При отсутствии лечения воспаление захватывает соседние ткани и может распространяться.
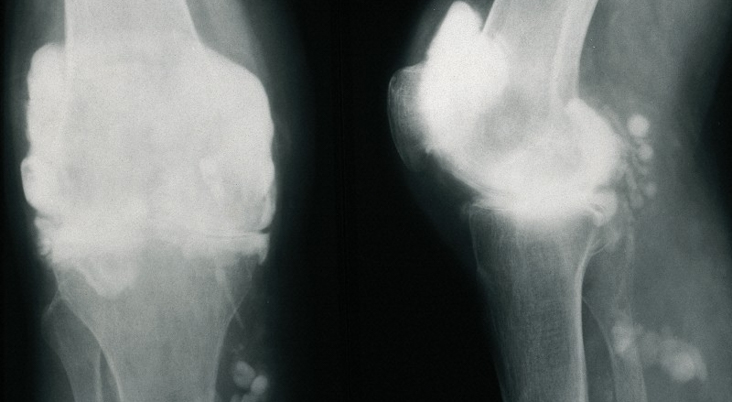
Артрит коленного сустава на рентгене.
В связи с этим крайне важно провести дифференциальную диагностику и поставить правильный диагноз.
Выделяют несколько базовых форм артрита:
- Инфекционный. Эта форма встречается при занесении инфекции через открытые раны (внешний путь) или через кровь (внутренний путь) при перенесенном инфекционном заболевании.
- Посттравматический. Развивается в результате хронических перегрузок коленных суставов (далее – КС), вследствие падений, ударов, ушибов.
- Ревматоидный. Выделяется в отдельный пункт как наиболее опасная форма своими распространенными проявлениями. Обусловлена аутоиммунной агрессией организма в результате нарушения защитных механизмов. При этом антитела (далее – АТ) сами разрушают структуры сустава.
- Септический. Для данной формы характерным симптомом является острое начало и выраженная отечность околосуставных тканей.
- Подагрический. Обусловлен нарушением метаболических процессов в организме. В результате этих нарушений в сумке КС образуются кристаллы соли с острыми краями (остеофиты). Эти наросты систематически травмируют ткани и приводят к регулярным воспалительным реакциям и появлению боли.
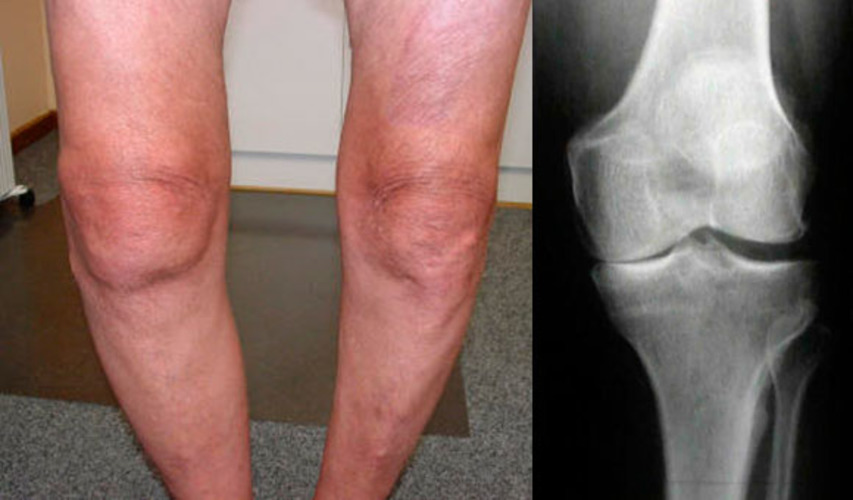
Артрит колена — внешние проявления.
Отдельно стоит проводить диф. диагностику с артрозом КС:
- оба состояния характеризуются скованностью, болезненностью и ограничением функции сустава, однако при артрите также выражена местная гиперемия и отечность.
- в случае артрита воспаление – главный повреждающий фактор развития патологии, в случае артроза воспаление – следствие, способствующее развитию деструктивно-дегенеративных изменений (далее – ДДИ) костных структур.
- артрит – обратимое состояние, при лечении которого достигается полноценное восстановление функции сустава, при артрозе развитие сложившихся изменений можно лишь замедлить, однако патология склонна к прогрессированию.
Причины возникновения
Теперь уже зная, что одной из главных причин развития артрита являются инфекционные заболевания, поговорим более предметно о том, какие же организмы несут разрушительное действие:
- грибки;
- вирусы;
- грамотрицательные бактерии;
- стрептококки;
- стафилококки;
- гонококки;
- бруцеллез;
- болезнь Рейтера (чаще затрагивает тазобедренные суставы, но в доли случаев в процесс вовлекаются и КС);
- глистные и протозойные инвазии;
- хламидиоз;
- сифилис;
- гепатиты.
Что касается артритов неинфекционного характера, их развитие обусловлена множеством факторов:
- ДДИ хрящевых структур (возрастной фактор).
- Травмы различной тяжести и их осложнения.
- Воспалительные процессы в тканях, близких к суставной сумке 4. Генетическая
- предрасположенность
- Нарушение обмена кальция (например, рахит).
- Болезнь Бехчета.
- Болезнь Бехтерева.
- Каппилятотоксикоз.
- Остеомиелит.
Статистика заболевания артритом
В России этот показатель приближается к 143 млн человек. Отметка зарегистрированных больных в год приближается к 17 миллионам. При этом артрозу КС подвержены гораздо меньший слой населения (для США – 21 млн, для России – 1,5 млн).
Отдельно остро стоит вопрос о ревматоидном артрите (далее – РА). По статистике около 1,3 млн американцев подвержены этому заболеванию, что эквивалентно 41 случаю на 100 тысяч населения. Женщины страдают патологией в 2-3 раза чаще мужчин, а жизненный риск составляет: 3,6% для женщин и 1,7% для мужчин. По миру распространенность заболевания составляет 0,5-1% (до 5% среди пожилого населения).
Симптомы
Симптоматика артрита во многом заключается от причины, его вызвавшей. Острые начинаются внезапно и в отличие от хронических, характеризуются выраженной интоксикацией. Явный симптом, выраженный при артрите любой этиологии – боль. В начале заболевания она может быть небольшой, появляться при нагрузке.
Однако существует ряд неспецифических признаков, характерных для артрита любого генеза. Более наглядно симптоматика прослеживается на определенной стадии:
- Начальная. Суставной хрящ поврежден несущественно. Проявляется небольшими болями при активных движениях, с небольшой хромотой. Нет ограничения подвижности, и боль уходит в состоянии покоя. Наблюдается умеренная отечность с неизмененным кожным покровом. Температура может достигать 37,3-37,5 градусов.
- Патологические изменения более заметны, нарастает отечность и болевые ощущения с ограничением подвижности. При рентгенографии заметны эрозии, ссыхание гиалинового хряща с утолщением капсулы, сужения его просвета. Температура может повышаться до 38,5.
- Терминальная. Характерно ДДИ суставной и костной тканей. Воспаление приводит к устойчивому мышечному напряжению и последующей атрофией мышечного слоя. Рентген показывает сужение суставной щели и разрастание остеофитов. Сустав реагирует на изменение погоды (метеозависимость). Температура повышается до 39,0 и выше.
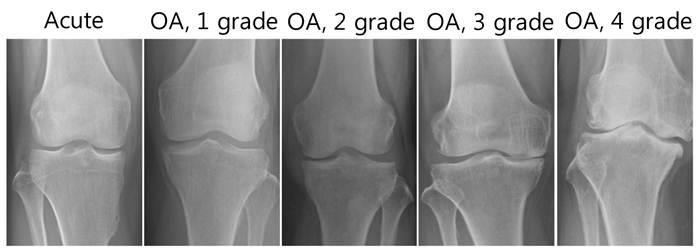
Стадии артрита коленного сустава на рентгене.
Диагностика
С учетом множественности причин, провоцирующих развитие артрита, некоторые формы особенно активно прорабатывались врачами с целью разработки оптимального алгоритма диагностики.
Ювенильный артрит (далее – ЮА) один из самых инвалидизирующих ревматических заболеваний детского возраста.
Клинический анализ крови
- ЮА с системным началом – выраженный лейкоцитоз (30-50 тыс.) с нейтрофильным сдвигом влево (до 30% палочкоядерных лейкоцитов). СОЭ увеличивается до 50-80 мм/ч, гипохромная анемия, тромбоцитоз.
- Юношеский полиартрит, ЮРА – гипохромная анемия, нейтрофильный лейкоцитоз (до 15*109/л), СОЭ > 40 мм/ч.
- Пауциартикулярный юношеский артрит – обычно лабораторные показатели остаются в норме, но иногда встречаются типичные изменения, характерные для ЮА.
Иммунологический и иммуногенетический анализ
- ЮА с системным началом – повышается содержание СРБ, IgM и IgG.
- Юношеский полиартрит – иногда положительный АНФ (антинуклеарный фактор), РФ отрицателен. Повышены показатели СРБ, IgM и IgG.
- Пауциартикулярный юношеский артрит – 80% случаев выявляет положительно АНФ, РФ – отрицательный, обнаруживается высокий титр HLA A2.
Рентгенологическое исследование суставов
Изменения костных структур смотрят по Штейн-Брокеру.
- стадия – наблюдается эпифизарный остеопороз.
- стадия – к остеопорозу подключается разволокнение хряща, сужение суставной щели, единичные эрозии.
- стадия – ДДИ хрящевой ткани и кости, формируются костно-хрящевые эрозии, подвывихи в суставах.
- стадия – похожа на III с включением фиброзного или костного анкилоза.Реактивный артрит (далее – РеА)
Схема обследования пациента
- клинический анализ крови;
- протеинограмма (общий белок и белковые фракции);
- титр ЦИК;
- иммунологические маркеры РА;
- иммунологические маркеры СКВ – антинуклеарный фактор, антитела к ДНК, LE-клетки;
- HLA-типирование (HLA B-27);
- диагностика кишечных инфекций и латентных мочеполовых инфекций (ПЦР, РНГА, РИФ);
- рентгенография пораженных суставов, крестцово-подвздошных сочленений, позвоночника.
При длительном течении РеА всегда обнаруживаются лабораторные показатели, схожие с ЮА: увеличение СОЭ, диспротеинемия, гипериммуноглобулинемия, высокий титр ЦИК.
Одним из важнейших диагностических признаков РеА – серонегативность по иммунологическим маркерам РА и СКВ.
Лечение артрита коленного сустава
Для достижения максимального лечебного эффекта следует придерживаться комплексного подхода в лечении артрита.
- НПВП. С их помощью удается купировать болевой синдром, особенно в ночное время суток. Среди множества препаратов ни один не проявил конкретных преимуществ, а значит любой НПВП-препарат подойдет для применения.
- Глюкокортикостероиды (ГКС). Обычно не назначается, только короткими курсами, если течение артрита затрагивает деятельность ССС.
- Антибиотики. Короткими курсами (1-2 недели) против конкретного возбудителя.
- Хондропротекторы. Назначаются с целью восстановления целостности суставного хряща. Однако многочисленные исследования (например, данные 10 крупных исследований в British Medical Journal) говорят об отсутствии эффекта даже по сравнению с плацебо!
- Гиалуроновая кислота. Важный элемент хрящевой ткани. Она вводится инъекциями в полость сустава, создавая протекторное действие и предостерегая сустав от дальнейшего повреждения. Однако терапия не предполагает стимуляцию собственной кислоты, поэтому представляется весьма дорогой (от 30 до 250 тыс. рублей ежегодно).
Физиопроцедуры
Виброакустическая терапия – заключается в передаче звуковой микровибрации при использовании специального медицинского аппарата. Он создает такие микровибрации, которые со своим физическим характеристикам идентичны тем, которые создают мышечные ткани при максимальном статическом физическом напряжении. Коротко говоря, эта терапия – прямая альтернатива физическим упражнениям.

- Улучшение лимфотока в области воздействия, что способствует ускоренному очищению тканей, обладает противовоспалительным действием.
- Улучшает кровоток и, соответственно, питание обрабатываемой зоны.
- Благоприятно действует на нервные пути при длительном воздействии.
- Способствует выделению суставной смазки.
Суть процедуры заключается в активации кровоснабжения суставных тканей при хронических артритах. В области воздействия происходит вазодилатация, усиливая кровоснабжение, улучшая восстановительные процессы.
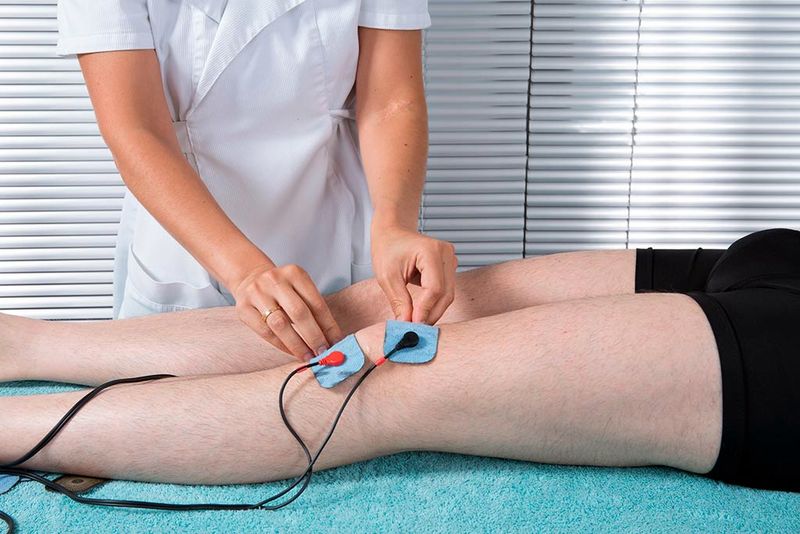
На пораженный сустав воздействуют непрерывным или импульсным электрическим полем. Для коленей применяется слаботепловые дозы при мощности тока в 20-30 Вт.
Процедура направлена на уменьшение отечности, активации регенераторных процессов в суставе, улучшение питания и кровоснабжения. Метод позволяет добиться длительной ремиссии.
При помощи лазерного аппликатора действуют на биологически активные точки, расположенные вдоль боковых поверхностей КС.
Процедура активизирует кровоток, снижает болевую чувствительность, стимулирует процессы заживления.
Метод оптимизирует и ускоряет биохимические процессы, протекающие в суставных тканях, ускоряет процессы заживления, уменьшает отечность.
Также хорошо себя зарекомендовали сероводородные и радоновые ванны, пелоидотерапия, массаж, мануальная терапия.
ЛФК при артритах
Особое внимание привлекает лечебная физкультура в острый период заболевания. Главная цель – улучшение местного крово- и лимфообращения, расслабление напряженных мышц, снятие болевого синдрома.
Эндопротезирование при артрите
- Развившийся в результате хронического воспаления деформирующий артроз.
- Ревматоидный артрит.
Чаще всего в этих случаях проводится тотальное эндопротезирование. На начальных стадиях развития дегенеративных процессов используется метод одномыщелкового эндопротезирования.

Профилактика
- Самым важным фактором благоприятного контроля заболевания – контроль ИМТ (индекса массы тела), за счет которого снижается осевая нагрузка на суставы. Следует отказаться от продуктов богатых крахмалом и сахаром (картофель, конфеты, сладкие мучные продукты). 2. Стоит добавить больше овощей и фруктов: яблоки, облепиху, рябину, черную смородину, сливы.
- Внести в рацион жирную рыбу: тунец, лосось, треску, сардины, форель, сельдь.
- Отказ от вредных привычек.
- Прием витаминов.
- Закаливание.
- Ведение здорового образа жизни.
- Укрепление иммунитета.
- Придерживайтесь активного образа жизни (желательно с включением регулярных физических упражнений).
Читайте также: