Лазерная терапия сосудов нижних конечностей

Разновидности хирургических вмешательств
В настоящее время для удаления атеросклеротических бляшек используется несколько видов оперативных вмешательств разной степени сложности.
При диагнозе атеросклероз операция того или иного типа назначается хирургом на основании результатов проведенного обследования с учетом индивидуальных особенностей пациента: возраста, степени закрытия сосудистого русла, веса, наличия иных болезней.
Наиболее эффективными считаются следующие операции при атеросклерозе нижних конечностей:
- Баллонная ангиопластика.
- Шунтирование артерий нижних конечностей.
- Лазерный метод.
- Эндартерэктомия.
Рассмотрим каждый способ хирургии подробнее.
О болезни
Облитерирующий атеросклероз сосудов нижних конечностей – массовое заболевание, характерное как для мужчин, так и для женщин среднего и старшего возраста. В возрастной группе 40-70 лет данное заболевание наблюдается у 1,5% женщин и 3% мужчин, а в возрастной группе старше 70 лет облитерирующий атеросклероз сосудов нижних конечностей встречается у 10% населения.
Одно из свойств облитерирующего атеросклероза – его частое бессимптомное протекание в течение первых нескольких лет заболевания и быстрое прогрессирование после внезапного появления первых клинических проявлений. Общепринятое лечение облитерирующего атеросклероза артерий нижних конечностей, включая открытое реконструктивное вмешательство и современные эндоваскулярные технологии, во многих случаях не позволяет достичь удовлетворительных результатов. Развитие заболевания часто приводит к гангрене и ампутации конечности.
Баллонная ангиопластика
Этот вид операций при атеросклерозе нижних конечностей позволяет восстановить кровоток, устранить непроходимость сосудистого русла, что в итоге избавляет пациента от риска некроза тканей и необходимости ампутации.
Проводится операция так: в месте локализации пораженного сосуда делается небольшой прокол. Затем в русло артерии, покрытое холестериновыми отложениями, вводится катетер небольших размеров с баллоном на конце.
После этого в баллон начинает поступать воздух, что заставляет его расширяться, раскрывая суженый просвет сосуда. Если эффект кажется доктору недостаточно выраженным, в окклюзированную область ставится специальное металлическое устройство для восстановления нормальной ширины сосудистого русла.
Одной из разновидностей баллонной ангиопластики считается комплексная хирургия, когда используется баллон, покрытый лекарственным составом. Такой метод позволяет не только восстановить проходимость артерии, но и предупредить развитие воспалительного процесса, сопровождающегося разрастанием эндотелиальных тканей.
Результат вмешательства в виде восстановленной проходимости сосудистого русла сохраняется не менее 5 лет. После операции пациенту следует дважды в год проходить процедуру УЗДГ – сканирования и раз в год – компьютерную томографию. Это позволяет своевременно выявлять ухудшения состояния сосудов и своевременно корректировать терапию.
Плюсы баллонной пластики:
- Малая инвазивность: катетер поступает через микронадрез тканей в область облитерированного сосуда.
- Общий наркоз для проведения вмешательства не требуется, достаточно местной анестезии.
- Восстановление проходит быстро – пациентам разрешается двигаться уже спустя сутки.
- Угроза осложнений и инфицирования тканей при таком оперативном вмешательстве практически исключены.
Преимущества нашего метода лечения атеросклероза артерий нижних конечностей
Для лечения облитерирующего атеросклероза артерий нижних конечностей мы используем метод, основанный на внутривенном лазерном облучении крови. Несмотря на высокую эффективность метод считается консервативным и обладает минимумом противопоказаний и полным отсутствием побочных реакций. Во время курса лечения атеросклероза пациенту вводится раствор лекарственных препаратов, который одновременно облучается лазерным лучом.
Процедура выполняется ежедневно. Первичный курс лечения атеросклероза по нашему методу длится 15-20 дней, и за это время в большинстве случаев нам удается достигнуть устойчивых результатов и купировать все клинические проявления атеросклероза, за счет улучшения кровообращения нижних конечностей. Устойчивая положительная динамика в лечении атеросклероза по нашему методу наблюдается уже на 7-10 день процедур, вне зависимости от тяжести заболевания. К концу первого курса лечения нам удается компенсировать кровообращение.

В отягощенных случаях: наличие гангренозных язвенных поражений,критической ишемии 4 стадии проводится лечение по новой технологии. Метод основан на использовании аутологичных мононуклеарных клеток костного мозга. Осложнений, связанных с процедурой забора клеток и их введения, не отмечено. Длительный и стойкий эффект восстановления кровотока и регенерации проявляется в сроки 6-9 месяцев и наиболее выражен в течение 1,5-2 лет наблюдения. Ухудшение состояния после процедуры не наблюдалось ни у одного пациента.
Медицинская технология по улучшению кровоснабжения нижних конечностей при поражении артерий ниже коленного сустава разрабатывается для тяжелых, бесперспективных с точки зрения сосудистой хирургии поражений совместно с клиникой факультетской хирургии СПбГМУ им.акад. И.П.Павлова. Применяются аутологичные (собственные) мононуклеарные клетки костного мозга (в их числе стволовые клетки), обеспечивающие усиление коллатерального кровотока в пораженной конечности.
- Статистически достоверная положительная динамика лечения атеросклероза.
- Восстановление кровообращения за счет создания коллатерального кровообращения в обход пораженного атеросклерозом артериального русла уже при первом курсе лечения.
- Поликлинические условия лечения атеросклероза.
- Продолжительность курса лечения — 20-30 дней.
- Минимальные противопоказания.
- Без побочных реакций.
- Щадящее применение медицинских препаратов.
Пациент: Лукьяненко И.В.
Показано при следующих диагнозах:
- Облитерирующий атеросклероз – операция помогает устранить закупорку просвета.
- Облитерирующий эндартериит.
- Аневризмы периферических артериальных сосудов.
- Противопоказания к баллонной пластике и стентированию.
Пациенту вводится локальный или общий наркоз, для шунтирования используют подкожную бедренную вену. Такой выбор обоснован тем, что в венозных сосудах ног не формируются атеросклеротические бляшки, сами сосуды крупного размера, поэтому считаются подходящими для использования в качестве шунтов. Иногда для этой цели применяются синтетические материалы.
Доктор осуществляет надрез в месте локализации облитерированной артерии, которая затем надрезается в двух местах и устанавливается натуральный шунт. Такая операция относится к категории сложных, выполняется только опытными и квалифицированными хирургами.
После проведения вмешательства пациента направляют на УЗДГ – сканирование и ангиографическое исследование, чтобы проверить успешность проведенной хирургии при атеросклерозе.
Реабилитационный период может составить от 2-3 дней до недели, затем пациент должен соблюдать ряд рекомендаций:
- Регулярная терапия статинами и антикоагулянтами.
- Контроль веса.
- Пищевые ограничения.
- Отказ от вредных привычек.
Лазеротерапия
Один из самых малоинвазивных и безболезненных видов операций при атеросклерозе нижних конечностей. Помогает устранить непроходимость артерий, восстановить состояние стенок сосудов.
Рекомендуется для удаления атеросклеротических бляшек, полностью закупоривших сосудистый просвет.
Лазерный метод предполагает минимальное вмешательство в ткани, проводится эндоваскулярным способом. Что это значит: пораженная артерия прокалывается, через образовавшееся отверстие в него вводится специальное устройство – лазерный датчик. Через механизм внутрь сосуда поступают лазерные лучи, разрушающие отложения холестерина.
Вмешательство проводится в кабинете рентгенолога под аппаратным контролем, чтобы исключить неточное введение устройства.
После завершения процедуры катетер извлекается вместе с остатками холестериновых образований.
По отзывам хирургов и пациентов, плюсов лечения атеросклероза лазером довольно много:
- Нет необходимости в полной анестезии.
- Отсутствие реабилитационного периода – пациенту разрешено двигаться практически сразу.
- Возможность проведения вмешательства при многих противопоказаниях.
- Устранение непроходимости артериального сосуда, восстановление кровоснабжения конечности в короткие сроки.
- Относительно невысокая стоимость – по официальным данным, одна процедура стоит в среднем 15 тысяч рублей, при установлении стента требуется заплатить еще 4-5 тысяч.
Эндартерэктомия
Представляет собой открытое инвазивное вмешательство для прямого удаления бляшек холестерина и восстановления нарушенного кровотока.
Перед операцией пациентам назначается курс кроворазжижающих препаратов в совокупности с отменой противовоспалительных средств.
За 12 часов до хирургии больным следует прекратить прием пищи и жидкости.
Этот вид вмешательств при атеросклерозе относится к категории сверхсложных, назначается при особо запущенном течении болезни.
При несоблюдении пациентом рекомендаций врачей в постоперационном периоде велика вероятность рецидива симптомов недуга, появления новых холестериновых отложений, ишемического поражения сосудов.
- Артериальный сосуд, пораженный бляшками, пережимается. Затем на коже делается надрез для извлечения окклюзированной артерии.
- В образовавшийся разрез устанавливают шунт для соединения соседних участков сосуда.
- Затем артерию надрезают, в рану вводят специальное устройство для извлечения бляшки.
- Стенка артерии дополняется специальной заплатой для восстановления ее диаметра.
- Шунт извлекается.
- После того как кровообращение будет восстановлено, артерия ушивается, а в место вмешательства устанавливается дренажная трубка (одна или несколько).
- Операция проводится с использованием специального хирургического оборудования: бинокулярная лупа и микроскоп.
- Продолжительность операции – до нескольких часов, исходя из степени развития заболевания и общего состояния здоровья больного.
При эндартерэктомии артерий ног применяется два вида анестезии:
- Полная – для абсолютного блокирования болевой чувствительности. Предполагает сон пациента в течение всей операции.
- Местная – блокирует болевые ощущения в области хирургических манипуляций. Показана пенсионерам, пациентам с сопутствующими болезнями сердца и сосудов, тяжелыми легочными недугами.
После такого вида оперативного лечения атеросклероза реабилитация предполагает стандартный период времени от 1-2 дней до недели, после чего больной выписывается из стационара. Послеоперационные швы удаляются на седьмые сутки.
Один из видов вмешательства – каротидная эндартерэктомия – проводится для устранения холестериновых отложений из сонной артерии. Перед операцией пациентам выбривают часть волосяного покрова головы, вводят общий наркоз, выделяют артериальный сосуд, извлекают бляшку, вычищают стенку артерии, зашивают рану.
По прошествии 1 дня после хирургии пациентам назначается медикаментозная терапия:
- Кроворазжижающие препараты: Варфарин, Фрагмин.
- Ангиопротекторы: Детралекс, Эскузан.
- Антибактериальные средства пенициллиновой группы.
- Обезболивающие с противовоспалительным действием: Ибупрофен, Индометацин.
Лечение варикоза лазером (эндоваскулярная лазерная коагуляция) – современный действенный метод борьбы с варикозным расширением сосудов на ногах. Этот метод впервые был применен в 1999 году в США, российские флебологические клиники используютлазерное лечение вен с 2003 года.
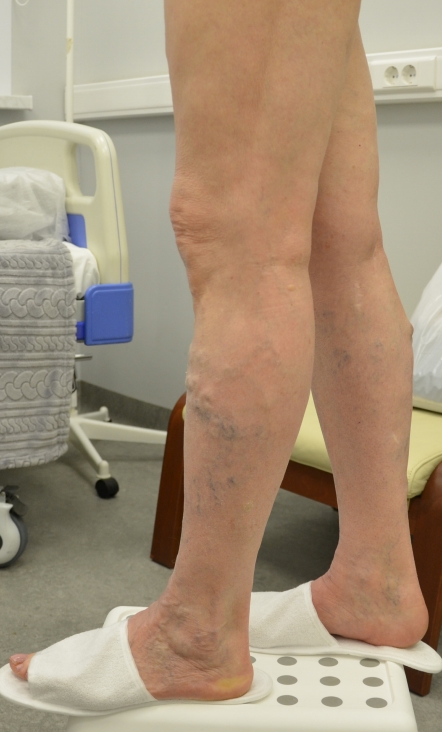
Так называемая болезнь усталых ног, варикознаступает из-заизменения строения стенки сосуда: онудлиняется, становится извитым, а в участках истончения стенки образуются узлы. Деформированная венозная стенка не выдерживает давления крови, просвет сосуда расширяется, что влечет за собой отказ в работе клапанов, направляющих ток крови. Возникает обратный отток крови (рефлюкс).
Этот самый рефлюкс (обратный ток крови)провоцирует повышение давления во всей кровеносной системе. Движение артериальной крови замедляется, ткани и органы испытывают гипоксию. Венозный застой приводит к накоплению в тканях токсичных продуктов обмена, в поверхностных и глубоких венахв следствии чего так же могут образоваться тромбы. А оторвавшийся тромб может переместиться с током крови в лёгочную артерию, тромбоэмболию. Последняя представляет собой тяжелое осложнение, нередко заканчивающееся летально.
Варикозное расширение сосудов – наследственная болезнь, которая усугубляется образом жизни человека. Предрасположенность к патологии вен у людей, в чьей семье никто не страдал от этой болезни, не превышает 20%. Если варикоз диагностирован у одного из родителей, риск появления болезни у потомков вырастает до 25% для мужчин и до 63% для женщин. Наследственная природа варикоза проявляет себя в нарушении баланса белков коллагена и эластина. Первый отвечает за жесткость стенки сосуда, второй за эластичность.
Так же читайте статью варикоз у женщин
Внешние факторы, способствующие развитию болезни: 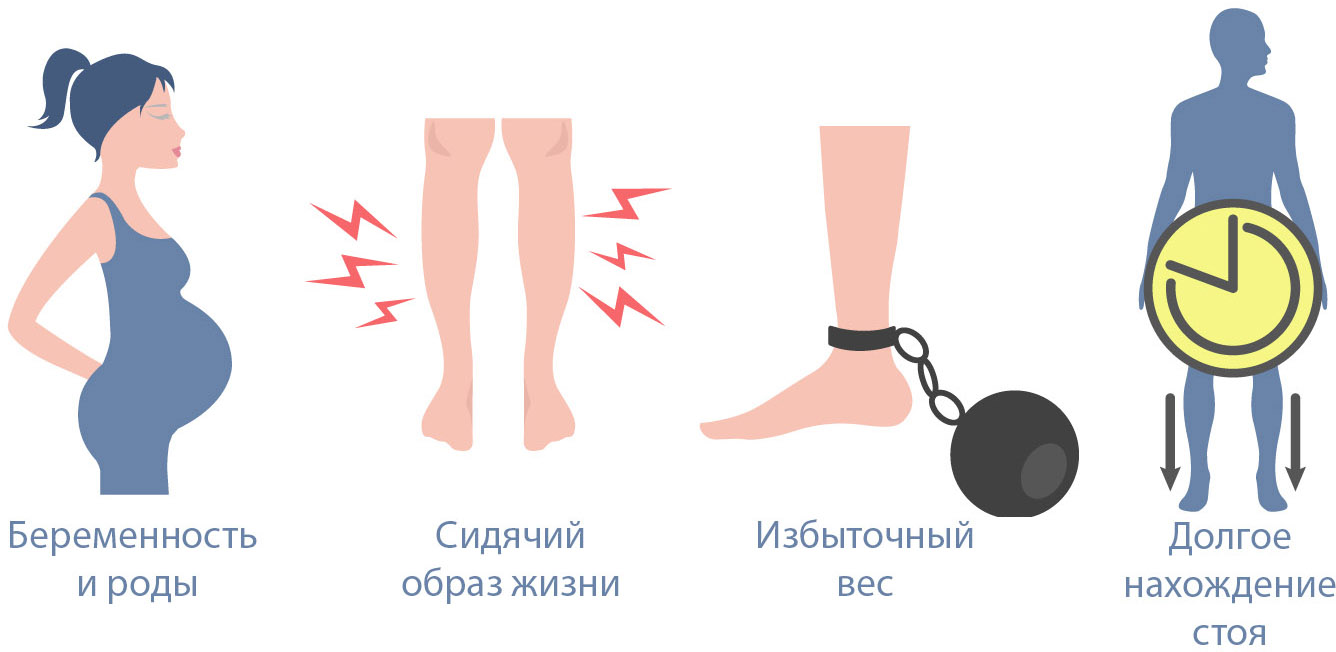
К второстепенным факторам относят также хронические запоры, ношение обуви на высоких каблуках и узкой одежды. Привычки и условия рабочих будней срабатывают как детонатор, запуская наследственную предрасположенность.

В развитых странах варикозом страдает порядка 90% женщин и около 65% мужчин. В России за медицинской помощью, в том числе, за лечением лазеромварикозного расширения вен нижних конечностей обращаются не более 8% жителей.
Запланировать визит к флебологу следует, если вы замечаете:
Существует несколько видов классификации варикозного расширения сосудов и хронической венозной недостаточности. Наиболее распространенная – клиническая классификация:
Зачем нужно знать об этой классификации? Дело в том, что уже с четвертой стадии полностью восстановить поврежденные ткани достаточно сложно, даже если лечить варикоз вен лазером. Вовремя обнаруженный и вылеченныйварикоз(лазером или другими методами, имеющимися в распоряжении флебологии) – это возможность сохранить красоту и здоровье ног, организма в целом. Поэтому не стоит откладывать визит к врачу, если вы заметили первые признаки болезни.
В современных флебологических клиниках применяют разные методы и методики терапии. Забегая вперед, отметим, что именно лечение вен лазером отличается высокой эффективностью, минимальной травматичностью, непродолжительным периодом восстановления без рецидивов и осложнений.
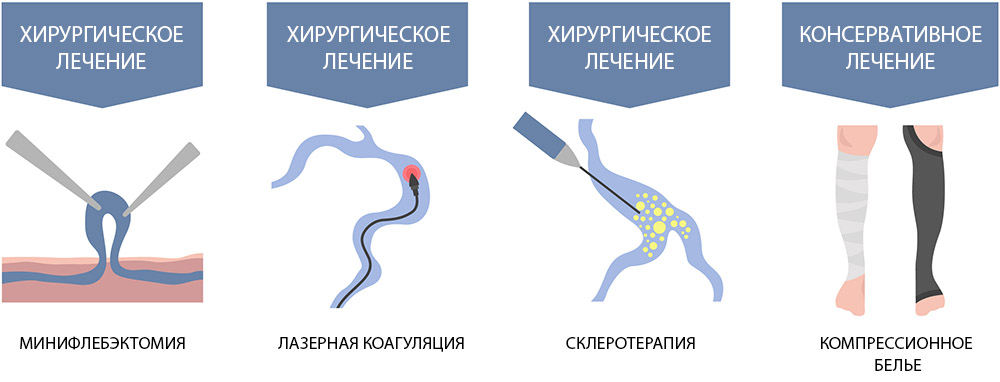
Консервативная терапия применяется на ранней стадии или в комплексе с другим методом лечения варикоза. Включает в себя ношение компрессионного белья,использование мазей, венотоников.
Традиционное хирургическое удаление сосуда с помощью специального металлического зонда. Эффективная, но болезненная процедура с длительным периодом реабилитации ириском послеоперационных осложнений.
Склеротерапия проводится с использованием препарата, который действует как склейкавенозных стенок.Эта процедура подходит для работы срасширеннымисосудами небольшого диаметра.
Флебэктомия – удаление пораженного участка сосуда через прокол крайне малых размеров.
Эндовенозная лазерная коагуляция- передовой метод, малоинвазивный, эффективный и безопасный. Лазерная коагуляция (ЭВЛК) применяется в Первом Флебологическом Центре в Москве для лечения варикоза вен разной степени сложности.
Удобный и быстрый способ подробней узнать о способах и ценах лечения варикоза в Первом Флебологическом Центре – позвонить нам!
- малотравматичная процедура, которую проводятамбулаторно, под местной анестезией;
- минимальное время восстановления;
- отсутствие следов и шрамов;
- низкий процент рецидивов.
Процедура ЭВЛК применяется для терапии варикозного расширения сосудовс разным диаметром венозного ствола и анатомическими особенностями.
Лечение варикозного расширения вен нижних конечностей лазером противопоказано при:
- тромбозе;
- сахарном диабетеI типа;
- диагностированном атеросклерозе артерий;
- ишемииног;
- сердечно-сосудистых заболеваниях;
- нарушении свертываемости крови;
- беременности и в период лактации;
- индивидуальной непереносимостипрепаратов.
Обратите внимание: возраст пациента не включен в перечень противопоказаний.
Специальной предварительной подготовки не требуется, каждый этап процедуры сопровождается ультразвуковым контролем.Выполнив местное обезболивание, врач прокалывает сосуд и вводит специальный радиальный световод. Затем пространство вокруг пораженного участка заполняют специальным анестетиком – препарат не только обезболит манипуляцию, но и защитит ближайшие ткани от чрезмерного воздействия лазерного тепла. В световод подается лазерное излучение, которое действует как склерозант, спаивая стенки вены, после чего она рассасывается. Когда процедура окончена, на пациента надевают компрессионные чулки. Средняя продолжительность манипуляции составляет 30-60 минут.
Два базовых условия быстрого и успешного восстановления после процедуры:
- Ношение компрессионного белья в течение первых 5 дней круглосуточно, затем до 3-4 недель –в дневное время.
- Ежедневные прогулки не менее часа.
В первые день - два после лечения варикоза ног может подняться температура, ощущается тянущая боль на участке, где проводилась манипуляция. Проконсультируйтесь с врачом, какие болеутоляющие и жаропонижающие средства лучше принимать. Кроме того, в течение месяца не следует интенсивно заниматься спортом, посещать баню/сауну.
Насколько эффективно лазерное вмешательство?
Европейские и российские исследования показали, что эффективность процедуры составляет не менее 93%. Результаты ЭВЛКлучше тех, которые дают радиочастотная абляция и склеротерапия. А, в отличие от традиционного оперативного вмешательства, лечение лазером варикозного расширения венхорошо переносится пациентами, имеет короткое время восстановления, риск возникновения осложнений сведен к минимуму.
Специалисты, занимающиеся сосудистой хирургией, обязательно должны иметь большой опыт работы в данной сфере и соответствующий уровень квалификации. Ангиопластикой сосудов может заниматься далеко не каждый.
Ангиопластикой называют хирургическую манипуляцию, которая помогает восстановить проходимость сосудов и укрепить их стенки.
Некоторые участки тканей испытывают недостаток в определенных веществах, которые доставляются обычно вместе с кровью. Происходит это из-за недостаточного кровообращения. Ангиопластика направлена на его восстановление.
Описание процедуры
Ангиопластика сосудов характеризуется тем, что проникновение используемых инструментов через кожу сведено к минимуму. Такая операция проводится эндоваскулярным способом.
Это значит, что во время ангиопластики используются методы лучевой визуализации. Хирург прокалывает сосуд. Через отверстие проталкивается специальный катетер. Изображение на экране компьютера позволяет оперативно добраться до места сужения.
Такую операцию проводят в рентгенологическом кабинете, что позволяет избежать разрезов тканей пациента. Визуализация сосудов происходит благодаря катетеру и монитору.
Сегодня популярным среди пациентов становится лечение атеросклероза нижних конечностей лазером. Эта процедура является высокотехнологичной модификацией классического метода лечения. Главное отличие в том, что баллон заменен на специальный лазерный датчик. Такое лечение атеросклероза эффективно не только для суженных, но и закупоренных сосудов.
Чаще всего лечение атеросклероза нижних конечностей лазером назначают в случаях, когда диагностируется именно закупорка сосудов холестериновыми бляшками. С помощью лазерного датчика хирург разрушает образование. Остатки холестериновых бляшек оседают на зонтике, а после извлекаются вместе с ним.
Лечение атеросклероза лазером редко приводит к каким-то осложнениям, так как процедура переносится легко, не причиняя вреда организму. Если верить опытным немецким хирургам, повторное появление холестериновых бляшек практически исключено.
Примерная цена такой процедуры – 14 000 рублей. Если операция проводится с использованием стентов (конструкция, выполняющая роль каркаса), то стоимость увеличивается на 4 000 рублей.

Выбор пациентов и врачей останавливается на лазерной ангиопластике не случайно. Такое лечение отличается своей простотой. К тому же, для проведения процедуры не требуется использование общей анестезии.
Это увеличивает возможности хирургического вмешательства. Ведь не секрет, что появление атеросклероза часто сопровождается и другими заболеваниями. Их наличие может означать невозможность использования общей анестезии.
Еще одним плюсом является короткий срок реабилитации. Госпитализация тоже длится недолго. Лазерную ангиопластику применяют в экстренных случаях, когда необходимо восстановить проходимость сосудов в самые короткие сроки.
Диагностика
Если у пациента наблюдаются симптомы атеросклероза нижних конечностей, врач отправляет больного одно или несколько исследований следующих типов.
Во время проведения таких исследований через естественные оболочки в организм пациента не вводят никакие приборы, приспособления. Такие процедуры безболезненны для больного, не вызывают дискомфорта. Возможно амбулаторное их проведение.
К числу неинвазивных исследований относят:

Этот тип исследования подразумевает, что пациенту вводят контраст в артерию. Контроль при этом осуществляется с помощью рентгена.
К инвазивным исследованиям относят ангиографию:
- Эта процедура дает наиболее точные данные о состоянии пациентов, страдающих атеросклерозом нижних конечностей. Часто этот тип исследования показан тем больным, которым планируется делать операцию.
- В самом начале процедуры пациенту вводят контраст прямо в артерию. После специалист следит за больным, используя специальный рентген.
- Вещество вместе с прибором помогает с высокой точностью определить, где именно произошла закупорка или сужение артерии. Такое исследование безошибочно оценивает состояние сосуда рядом с зонами закупорки или сужения.
- Ангиографию назначают в обязательном порядке тем больным, которым необходимо выбрать между эндоваскулярным вмешательством и операцией.
Симптомы атеросклероза сонных артерий перечислены в другой нашей статье.
Показания
Атеросклероз часто сопровождается ярко выраженным сужением сосудов или даже их закупоркой. В таких случаях ангиопластика становится необходимой.
Не секрет, что атеросклероз развивается со временем, холестериновые бляшки формируются постепенно, сужая просвет сосудов и снижая проходимость.
Через артерии к органам поступают необходимые вещества, в том числе кровь и кислород. Если движению крови мешают холестериновые бляшки или закупорка сосудов, то это может привести к серьезным нарушениям жизненно важных процессов организма. В итоге человек страдает из-за довольно неприятных симптомов.
Закупорка сосудов нижней конечности может привести к появлению болезненных ощущений во время ходьбы или даже, находясь в спокойном состоянии. Кроме того, закупорка повышает кровяное давление. Подобные симптомы нельзя игнорировать, начинать лечение нужно незамедлительно. Иначе это может привести к еще большим осложнениям.
Чаще всего ангиопластику назначают, если у пациента диагностируют:
- ишемическую болезнь сердца;
- патологическое состояние почечной артерии, которое может привести к сужению или закупорке артерий;
- атеросклероз сонных артерий;
- заболевания, затрагивающие периферические сосуды.
Лазерная ангиопластика обычно используется тогда, когда классический метод использовать невозможно. Использование лазера очень эффективно, если у больного находят холестериновые бляшки в устьях артерий или если они оказались длинными.
Противопоказания
Есть ряд противопоказаний, исключающих возможность проведения хирургического вмешательства. К ним относят:
- закупорку сосудов, которая не дает крови протекать;
- бифуркационные стенозы;
- серьезные нарушения извитых участков.
Если больной страдает одним из этих заболеваний, то врач выбирает неинвазивные методы лечения. Результат от их применения появляется не так быстро, как после хирургического вмешательства.
Как проводят лечение атеросклероза нижних конечностей лазером
Успешность процедуры напрямую зависит не только от квалификации и опыта врача, но и от того, были ли соблюдены необходимые процедуры пациентом перед операцией:
- Ни в коем случае после полуночи в день перед операцией нельзя есть твердую пищу. Пациент может употреблять исключительно воду.
- Прописанные препараты нужно принимать вплоть до самой операции. Если пациенту выписан инсулин, то нужно обсудить дозировку со своим врачом. Прием антидиабетических препаратов придется приостановить не менее чем за 48 часов до операции. Возобновить этот процесс можно будет спустя 48 часов после проведения ангиопластики.
- Важно, чтобы врач обратил внимание на содержание сахара в крови. Если пациент осуществляет прием лекарств, снижающих свертываемость крови, вполне вероятно и от них придется временно отказаться.
- Нельзя забывать, что ангиография проводится с использованием контрастных веществ и йода. Если у больного есть на них аллергия, то нужно сообщить об этом лечащему врачу.
- Курение усугубляет течение болезни и вообще отрицательно влияет на организм. Если отказаться от этой вредной привычки совсем больной не может, то нужно воздержаться от курения хотя бы сутки до проведения операции.
Последовательность действий врача:
- Если пациенту проводят лазерную ангиопластику, то специалист использует для работы лазерный луч. Именно этот прибор является главным инструментом такой операции. Врач с помощью кровяного потока проводит очень гибкую кварцевую нить до места, где расположена холестериновая бляшка, которая не дает крови двигаться нормально.
- Когда нить достигает нужного места, лазер активируется и воздействует на пораженный участок. Работа основана на использовании высоких температур.
- В результате, холестериновая бляшка начинает постепенно исчезать, превращаясь, в конечном итоге, в газ.
Лазерная ангиопластика отличается простотой, высокой эффективностью. Она не причиняет сильного дискомфорта пациенту.
Использование таких высокотехнологичных инструментов позволяет минимизировать возможное появление осложнений. К самым серьезным последствиям можно отнести повреждение артерии. В итоге наблюдается кровотечение. На месте ввода кварцевой нити могут образоваться небольшие припухлости или кровоподтеки. Эти проявления исчезают уже через 1-2 дня.
Лазерная ангиопластика способна избавить от очень серьезных осложнений. Если лечащий врач советует именно этот тип хирургического вмешательства, стоит послушать его.
После операции:
- Вне зависимости от вида операции больной в реабилитационный период обязан тщательно следить за своим здоровьем, вести здоровый образ жизни, отказаться от любых вредных привычек.
- После проведения ангиопластики пациента оставляют в больнице еще на несколько суток.
- Больному прописывают лекарства, которые не дают крови свертываться. Их прием длится еще 1-2 месяца.
- Если во время проведения операции было использовано стентирование, то прием этих препаратов обязателен.
- Во время реабилитации пациенту лучше избегать серьезных физических нагрузок, стоит ограничиться лечебной физкультурой и прогулками.
- Восстановительный период после ангиопластики – 3 месяца.
- Очень важно вести здоровый образ жизни, ни в коем случае не курить и не употреблять алкоголь.
- Стоит снизить количество поваренной соли при приготовлении пищи. Лучше всего есть натуральную продукцию – овощи, растительные жиры.
Нередко атеросклероз нижних конечностей является причиной едва заметной перемежающейся хромоты. Откладывать лечение нельзя ни в коем случае.
Болезнь может привести к гангрене, потере ноги, ее ампутации. Вредные привычки только ускоряют прогрессирование болезни. Негативно влияют и некоторые болезни (сахарный диабет, ожирение, гипертония и другие).
Нужно помнить, что, обратившись вовремя за помощью к врачу, можно избежать возможных последствий. Специалист поможет избавиться от болезни.
Лазерная ангиопластика – довольно безопасный и очень эффективный метод лечения. Такой вид хирургического вмешательства избавит пациента от атеросклероза, поможет вернуться к обычному ритму.
Обо всех видах причин атеросклероза специалисты предоставят информацию далее.
Вот тут вы найдете описание атеросклероза аорты.
Читайте также:


