Что такое удвоение надколенника
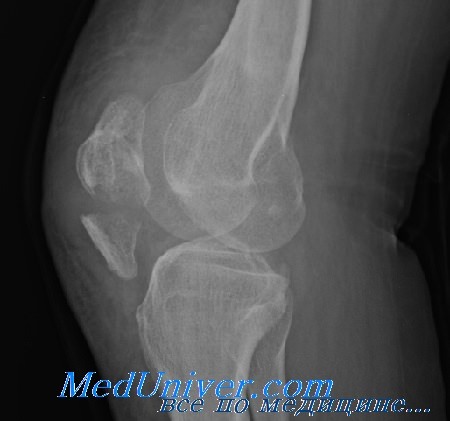
Женщина 1973 г.р,жалобы на боли в коленном суставе,из анамнеза-сказала что несколько лет назад была травма -какая именно не помнит,возможно перелом надколенника,по данным УЗИ сейчас имеется синовиит.У меня вопрос как описать в протоколе изменения медиального края надколенника?Как старый, консолидированный перелом?Заранее спасибо!


![]()
В надколеннике бывают добавочные ядра окостенения, при этом он может состоять из двух или трёх отдельных костей. В вашем случае этот вариант. Если бы был перелом женщина его не забыла.
![]()
Думаю – это медиальная фасетка надколенника. Может несколько косая проекция?
С Уважением, Дмитрий.
![]()
+1 за добавочное ядро
![]()
Вот такая проекция разрешила бы все сомнения. Тут явно будет видно - сросшийся перелом или добавочная кость.

![]()
В надколеннике бывают добавочные ядра окостенения, при этом он может состоять из двух или трёх отдельных костей. В вашем случае этот вариант. Если бы был перелом женщина его не забыла.
Похоже та самая бипартита, неоднократно обсуждавшаяся на форуме.
![]()
Я думаю это состояние после разрыва медиального удурживателя надколенника, с последующим обизвествлением части волокон.
Терпимость - это когда прощают чужие ошибки; такт - когда не замечают их. (Артур Шницлер)
![]()
В надколеннике бывают добавочные ядра окостенения, при этом он может состоять из двух или трёх отдельных костей. В вашем случае этот вариант. Если бы был перелом женщина его не забыла.
Похоже та самая бипартита, неоднократно обсуждавшаяся на форуме.
Терпимость - это когда прощают чужие ошибки; такт - когда не замечают их. (Артур Шницлер)
![]()
В надколеннике бывают добавочные ядра окостенения, при этом он может состоять из двух или трёх отдельных костей. В вашем случае этот вариант. Если бы был перелом женщина его не забыла.
Похоже та самая бипартита, неоднократно обсуждавшаяся на форуме.
Наиболее частый вариант patella bipartitа – латеральный край надколенника, но не ТОЛЬКО латеральный))))
![]()
Patella bipartita представляет собой неслияние основных центров окостенения надколенника или неполное слияние – неполная patella bipartitа. Практически всегда этот вариант развития присутствует с двух сторон, иногда менее выражено, чем на противоположной конечности. При диагностике такой вариант развития определяется достаточно легко – собирается анамнез (не было травмы которая могла бы привести к перелому), оценивается структура участка удвоения, контуры и кортикальный слой. Чаще всего даже не требуется проведение исследования на противоположной конечности.Структура костной ткани участка удвоения достаточно однородна, соответствует костной (при МСКТ плотность, при МРТ интенсивность сигнала), прослеживается кортикальный слой и округлость контуров, без признаков отека вещества костной ткани.
Наиболее частый вариант patella bipartitа – латеральный край надколенника, хотя могут быть прочие локализации. При анализе изображений удвоенного надколенника чаще всего прослеживается отсутствие гиалиного хряща или его меньшая выраженность по меньшему фрагменту, в то время как на большем, он нормальной толщины и достаточно однородной структуры.
 |  |
| Рис. Коронарная проекция в Т1 ВИ – неполная patella bipartitа, и PD fat sat в аксиальной проекции – хорошо визуализируется кортикальный слой, однородность вещества костной ткани, гиалиновый хрящ и отек прилежащих мягких тканей – наличие клинической симптоматики. Костная ткань без признаков отека | |
При подобном варианте развития в некоторых случаях, все таки, имеются клинические проявления – идет перегрузка по перипателлярым мягким тканям с отеком. Протекают клинические проявления как при синдроме медиопателлярной складки и при признаках хондромаляции надколенника.
Врачами лучевой диагностики часто patella bipartitа принимается за проявления артроза, последствия перелома или вообще не распознается.
По данным литературы данный вариант развития надколенника не требует оперативного вмешательства.
Переломы надколенника составляют лишь малый процент повреждений скелета и чаще всего происходят у больных в возрасте 40—50 лет. Существует три основных типа переломов надколенника, самый частый из них — поперечный перелом. Звездчатые переломы (оскольчатые) — вторые по частоте, составляют примерно треть переломов надколенника. Продольные или вертикальные переломы встречаются редко и составляют 10—20% повреждений надколенника.
Кровоснабжение надколенника обеспечивается центральными и дистальными сосудами полюса сети надколенника. При переломах возможен перерыв питающих сосудов с нарушением кровоснабжения, что приводит к развитию аваскулярного некроза.
На основе механизма повреждения различают переломы вследствие прямого удара и обусловленные сокращением четырехглавой мышцы, приводящим к отрыву костного фрагмента соответственно ее прикреплению.
Классификация переломов надколенника:
I. Класс А: переломы от прямого удара:
- I тип (без смещения)
- II тип (оскольчатые)
- III тип (вертикальные)
- IV тип (костно-хрящевые)
II. Класс Б: переломы вследствие отрыва четырехглавой мышцы бедра:
- I тип (поперечные со смещением)
- II тип (переломы верхнего или нижнего полюс)
- III тип (вертикальные или продольные переломы)

Существуют два механизма, приводящие к перелому надколенника. Прямой удар или падение на надколенник может быть причиной перелома без смещения. Последующая тяга четырехглавой мышцы бедра может вызвать расхождение фрагментов. Непрямой механизм — сильное сокращение четырехглавой мышцы, например при падении, может привести к отрывному перелому.
У больного отмечают болезненность и припухлость в области колена. При подозрении на костно-хрящевой перелом следует пропальпировать нижнюю поверхность надколенника. Коленный сустав должен быть проверен на активное разгибание. При отсутствии последнего следует заподозрить требующий хирургического лечения разрыв четырехглавой мышцы.
Для определения этих переломов достаточно снимков в прямой, боковой и аксиальной проекциях. Иногда бывает нелегко отличить от перелома удвоение надколенника. Для дифференциации этих двух состояний необходимо выполнить снимки в сравнительных проекциях. При этом следует учитывать, что линия разделения надколенника пролегает, как правило, через верхнебоковую поверхность. Костно-хрящевые переломы обычно неразличимы на простых рентгенограммах, хотя иногда можно увидеть незначительный характерный дефект на нижней поверхности надколенника.
Прямые переломы надколенника часто сопровождаются травматической хондромаляцией.
Класс А: I тип (без смещения, поперечные). Неотложное лечение этих переломов включает аспирацию крови при гемартрозе и наложение длинной циркулярной гипсовой повязки от паха до лодыжек. Вокруг надколенника гипс хорошо моделируют, коленный сустав устанавливают в положении полного разгибания. Больного для дальнейшего лечения направляют к специалисту и уже через несколько дней начинают упражнения для четырехглавой мышцы бедра. Класс А: II тип (оскольчатые), III тип (вертикальные), IV тип (костно-хрящевые).
Класс Б: I тип (поперечные со смещением), II тип (переломы верхнего или нижнего полюса), III тип (вертикальные, или продольные, переломы). Неотложная помощь при этих переломах включает лед, иммобилизацию нижней конечности в положении разгибания, назначение анальгетиков и госпитализацию для оперативного лечения, если смещение превышает 4 мм. При значительном раздроблении коленной чашечки выполняют пателлэктомию. Этим переломам сопутствует высокая частота дегенеративного артроза (до 39% в одном наблюдении).
Частичная пателлэктомия при оскольчатых переломах дает удовлетворительные результаты, если удается сохранить хотя бы 3/5 надколенника. Полное удаление надколенника иногда неизбежно; тем не менее врач должен стремиться сохранить как можно большую часть для достижения оптимальных результатов.
Переломы надколенника могут сопровождаться развитием нескольких серьезных осложнений.
1. Типичен дегенеративный артроз, особенно после оскольчатых или костно-хрящевых переломов.
2. Возможно вторичное смещение фрагментов вследствие неадекватной фиксации или иммобилизации.
3. После поперечного перелома или перелома полюса надколенника может наблюдаться развитие очагового аваскулярного некроза.
- Вернуться в раздел "травматология"
Надколенник или коленная чашечка – это овальная кость, которая находится в передней части колена. Ее функции состоят в защите самого сустава, а также в увеличении тяги мышц. Но, не смотря на это, сама коленная чашечка является достаточно уязвимой и может подвергаться различным болезням, а также переломам. И если второе никак нельзя предугадать или предупредить, то развитие заболеваний можно вовремя заметить и начать лечение. Также, зная о возможных заболеваниях коленной чашечки, можно принять меры по профилактике.
Практически все болезни коленной чашечки связаны с большой и интенсивной нагрузкой на сустав. В некоторых случаях – это врожденные патологии, которые обязательно нужно учитывать при желании заниматься спортом или устройством на работу, где предполагаются физические нагрузки.

Причиной боли в колене могут быть проблемы с коленной чашечкой
Хондромаляция надколенника
Этот синдром представляет собой истощение или размягчение хряща в нижней части коленной чашечки. В этом месте хрящ позволяет свободно скользить компонентам сустава о чашечку, обеспечивая таким образом свободу движений. Если же хрящ начинает деформироваться и утрачивает свой амортизирующую способность, то человек ощущает боль в нижней части колена, а также по бокам от самой чашечки.
Хондромаляция надколенника отличается тем, что данное заболевание развивается довольно медленно, поэтому первые симптомы могут быть практически незаметны. Больной может списывать их на усталость после нагрузки и т.п. Боль может быть как довольно длительной и ноющей, так и острой. Наиболее она выражена после подъема по лестнице, приседаний, бега, попытке встать на колени. Также дискомфорт ощущается после длительного пребывания в сидячем положении. При сгибании можно услышать легкое потрескивание или щелчки.
Хондромаляция надколенника может быть вызвана врожденными особенностями строения коленной чашечки или же травмой колена. Также среди причин врачи называют дисбаланс в силе мышц бедра – когда мышцы внешней части бедра сильнее, чем внутренней. К факторам риска относятся и занятие такими видами спорта как футбол, лыжи или езда на велосипеде.

Болезнь может поражать как нижнюю часть, так и верхушку надколенника
Если хондромаляция надколенника диагностирована на ранней степени развития, то лечение состоит из приема противовоспалительных препаратов, уменьшения нагрузки на больную ногу и реабилитации при помощи ЛФК. Также может потребоваться прием лекарств, которые способствуют восстановлению хрящевой ткани. Если же болезнь является запущенной, то потребуется операция, во время которой больному могут имплантировать хрящ в наколенник или же наладить баланс мышц бедра. После этого потребуется период реабилитации.
Остеохондропатия надколенника
Данная болезнь ещё имеет название остеохондрит надколенника и представляет собой патологические изменения в коленной чашечке (верхушка надколенника или низ), при которых на ней появляются болезненные наросты (остеофиты). При этом зона сустава может отекать, при надавливании на неё человек испытывает боль. Сустав может издавать хруст, движения становятся ограниченными, больной выражено хромает.
В процессе диагностики, на рентгене или МРТ видно, что поражена верхушка надколенника или же нижняя часть.
Остеохондрит чаще появляется в подростковом возрасте – в период, когда скелет ребенка ещё развивается и является не приспособленным к сильным физическим нагрузкам. Поэтому риск развития остеохондрита есть у тех детей, которые интенсивно занимаются в спортивных секциях.
Лечение заключается в снижении активности и нагрузки на колено (в том числе и при помощи бандажей), а также в приеме противовоспалительных препаратов, и реабилитации при помощи занятий ЛФК. Если в течение трех месяцев улучшений не наблюдается, то может быть назначена операция. Во время неё верхушка надколенника будет избавлена от остеофитов, которые и являются причиной боли. Именно остеофиты могут быть причиной окостенения суставных компонентов. Они приводят к сужению суставной щели, поэтому подвижность колена становится ограниченной, больной жалуется на окостенение.

Фото смещенной чашечки при подвывихе
Подвывих надколенника
Наколенник, не смотря на свою подвижность, хорошо связывает мышцы голени и передней поверхности бедра. В норме, он прочно удерживается на своем месте. Но в результате развития патологических процессов или травмы он может утратить свое естественное положение, то есть возникает смещение надколенника. К таким смещениям относят подвывих и вывих наколенника.
Подвывих отличается от вывиха тем, что происходит частичное смещение коленной чашечки – при этом точки соприкосновения костей сохраняются. Внешне это также может быть заметно – чашечка занимает неестественное положение относительно изначального. Также человек ощущает острую боль в колене, невозможность согнуть либо разогнуть ногу. Колено отекает, возможно появление гематомы.
Если есть подозрение на подвывих, то ни в коем случае нельзя пытаться вправить сустав самому. Необходимо максимально обездвижить ногу, приложить холодный компресс и доставить больного к врачу.
Лечение будет заключаться в обезболивании и снятии воспаления, также обязательно будут применяться процедуры реабилитации с ЛФК, но возможно также и временное обездвиживание конечности. Также врач обязательно направит пациента на МРТ или компьютерную томограмму для выяснения состояния мягких тканей колена – ведь при подвывихе возможно — в той или иной степени — повреждение связок или сухожилий.

Фото остеофитов, который могут привести к окостенению
Гиперпрессия надколенника
Данный синдром появляется, если коленная чашечка начинает двигаться в неестественном для неё положении и трется о бедренную кость. Из-за этого движения начинают доставлять боль, возникает воспалительный процесс. Особенно резкой боль будет при активном движении или же после долгого пребывания в сидячем положении. Если болезнь не лечить на ранней степени, то суставной хрящ может начать стираться, что приведет к появлению других болезней.
Лечение гиперпрессии заключается в ношении бандажа для правильного расположения коленной чашечки, приеме обезболивающих и противовоспалительных средств. Также врач может назначить специальные супинаторы, которые в некоторой степени снимают нагрузку с коленного сустава.
Хроническая нестабильность надколенника
Нестабильность надколенника лечится при помощи ЛФК и ношения специальных бандажей. Такой бандаж должен поддерживать надколенник в оптимальной физиологической позиции. Притом, что больному рекомендуется ЛФК, то на занятия обычным спортом накладывается запрет. При латерализации надколенника колено нельзя перегружать длительной ходьбой или нахождением в стоячем положении, подъемом тяжестей. Также параллельно проводится лечение того заболевания, что привело к нестабильности.
Если же подобные действия не оказали должного эффекта, то проводится коррекция положения коленной чашечки при помощи оперативного вмешательства – так званый рилизинг коленного сустава. После операции в течение месяца больной должен носить специальный бандаж, который обездвиживает колено. Затем его снимают и начинают постепенную процедуру восстановления нормальной работы колена. Помните, что рилизинг и другие оперативные вмешательства применяются только в крайнем случае, если традиционные методы лечения синдрома являются бесполезными.

Фото бандажа при нестабильности коленной чашечки
Латерализация коленной чашечки может быть и врожденной, ее можно обнаружить у ребенка, когда он начнет ходить – его ходьба неустойчива, он очень часто падает. Также врожденной является и такая аномалия как дольчатый надколенник – он состоит из нескольких отдельных частей, но при этом сохраняется его нормальный размер. Такой надколенник не нужно лечить, но необходимо учитывать, что подобное строение может стать в будущем риском для травматизации или развития артроза. Поэтому интенсивные занятия спортом для таких людей противопоказаны.
Перелом надколенника
Такой тип травмы является достаточно редким и требует длительного и кропотливого лечения. Некоторые признаки перелома чашечки являются также и симптомами перелома самого сустава, и при этом важно вовремя заметить отличия. Как и при обычном переломе, колено опухает, ощущается острая боль – особенно при попытке выпрямить ногу или опереться на неё. Отличительным признаком поражения именно надколенника является деформация чашечки или её смещение в сторону. Также в месте перелома появляется гематома, которая со временем распространяется в сторону голени.
Главной задачей на этапе оказания первичной помощи является полное обездвиживание конечности. Можно также приложить холодный компресс для облегчения боли.
Для лечения перелома надколенника применяется такая процедура как остеосинтез – это оперативное вмешательство, во время которого обломки костей соединяются между собой при помощи специальных крепежей. С помощью остеосинтеза обеспечиваются необходимые условия для срастания костной ткани и правильного анатомического положения её частей.
Остеосинтез предполагает скрепление частей ткани при помощи металлических или пластиковых деталей. Крепежи для остеосинтеза изготавливаются из таких материалов, которые не будут подвержены коррозии внутри колена. После того, как перелом срастется, эти детали можно будет удалить, снять швы. Несвоевременное удаление деталей остеосинтеза и швов чревато появлением воспалительных и гнойных процессов.

Вот так выглядит крепеж для остеосинтеза надколенника
Также врачи указывают на то, что чем быстрее была проведена процедура остеосинтеза при переломе – тем больше вероятность на успешное срастание и восстановление костной ткани. Ведь со временем осколки будет тяжелее приблизить друг к другу, начнется процесс окостенения.
Остеосинтез не требует наложения гипса поверх перелома и позволяет добиться сращивания частей за довольно короткие сроки. Практически сразу после снятия крепежей можно начинать процесс реабилитации с использованием методов ЛФК.
Операция по проведению остеосинтеза может проходить под общим наркозом или местным. Также стоит помнить, что остеосинтез противопоказан при проблемах с органами дыхания, сердечно-сосудистой системой, инфекционных заболеваниях и туберкулезе.
Строение надколенника
Надколенник является самой крупной сесамовидной костью скелета человека. Он расположен в толще квадрицепсабедра, хорошо пальпируется через кожу, легко смещается при разогнутом колене. Верхний край надколенника имеет округлую форму, называется основанием надколенника. Верхушка надколенника (его нижний край) имеет слегка вытянутую форму. Передняя поверхность данной кости шероховата, в ней находятся отверстия для кровеносных сосудов, а также расположено место прикрепления сухожилия прямой мышцы бедра. На задней (суставной) поверхности надколенника выделяют две неравные части, ограниченные вертикально расположенным гребешком: меньшая – медиальная часть, большая – латеральная. Эти области покрыты суставным хрящом. Латеральная суставная поверхность сочленяется с наружным мыщелком бедра, медиальная – с внутренним мыщелком. Еще несколько медиальнее располагается область, при полном разгибании колена соприкасающаяся с внутренним мыщелком бедренной кости. Толстый слой суставного хряща значительно улучшает конгруэнтность соприкасающихся поверхностей, а также уменьшает компрессионные нагрузки на коленный сустав. У новорожденных надколенник имеет хрящевую структуру. Центр окостенения надколенника появляется примерно в 2-4 года.

Надколенник является центром вращения. Он обеспечивает эффективность работы четырехглавой мышцы бедра при передаче нагрузки на область коленного сустава. Нагрузка на надколенник распределена очень сложно и заключается как в растяжении, так и в сжатии с минимальным трением. Строение данной кости отражает соотношение постоянно воздействующих на нее сил.
Связка надколенника
Связка надколенника берет начало от верхушки надколенника, прикрепляется к бугристости большеберцовой кости. Она обеспечивает распределение влияющих на коленный сустав растягивающих нагрузок. Волокна данной связки начинаются довольно далеко друг от друга в области задней и нижней поверхности надколенника. Вблизи места прикрепления к ним присоединяются также волокна сухожилия прямой мышцы бедра. 85% сухого вещества связки надколенника составляет коллаген.
Смещение надколенника
Надколенник связывает мышцы голени и передней поверхности бедра. В норме он плотно удерживается на своем месте. При нарушениях строения надколенниковой поверхности (уплощения, шероховатости) данная кость может соскользнуть с нее, при этом возникает смещение надколенника: подвывих или вывих.
Вывих надколенника
Вывих надколенника является вариантом его нестабильности. Вывих надколенника может быть вызван многими факторами, но в патогенезе всегда присутствует растяжение наружной связки, поддерживающей надколенник, а также атрофия мышц и аномальная форма ног (Х-образное искривление, переразгибание). Основными признаками такого смещения надколенника являются боль и ощущение нестабильности в области коленного сустава спереди, в анамнезе имеет место травма (повреждение коленного сустава) или оперативное вмешательство на коленном суставе с мобилизацией наружного края надколенника. На рентгенограмме при данной патологии обнаруживаются характерные признаки вывиха надколенника. Лечение чаще консервативное, заключающееся в стабилизации надколенника. С этой целью используются ортопедические аппараты или бандажи. При сохранении симптомов, которые нарушают функцию конечности, необходимо оперативное вмешательство.
Перелом надколенника
Перелом надколенника является довольно частой травмой. Он возникает обычно при падении на согнутое колено. Реже перелом надколенника происходит при прямом ударе по данной кости, крайне редко – при сильной тяге сухожилия. Симптомами такой травмы являются боль, усиливающаяся при движении нижней конечностью, отек, невозможность разогнуть, а также поднять выпрямленную ногу, деформация. Лечение перелома надколенника зависит от характера самого перелома, а также наличия смещения отломков. Консервативное лечение возможно при стабильных переломах без смещения. В остальных случаях требуется оперативное вмешательство.
Наш эксперт:

Профессор. Доктор медицины. Президент общество AGA (самое большое в Европе артроскопическое общество хирургов).
Спортивный ортопед, хирург Официальный уполномоченный FIFA. Руководитель клиники FIFA. Специалист по трансплантации хряща коленного сустава. Инструктор европейской Ассоциации артроскопии и суставной хирургии (AGA). Проводит 400-500 малоинвазивных вмешательств в год.
Хроническая латеральная (наружная) нестабильность надколенника является причиной ограничения двигательной активности у достаточно большого количества пациентов. Как правило, хроническая нестабильность надколенника, или привычный вывих надколенника, как его еще называют, беспокоит пациентов и, чаще всего, пациенток молодого и среднего возраста существенно ухудшая качество жизни. Хроническая латеральная нестабильность надколенника коленного сустава Ведь для занятий активными видами спорта критичным является полный и безболезненный объем движений коленного сустава, чего нельзя добиться, если надколенник, составляющий ключевое звено аппарата разгибания коленного сустава является нестабильным.
Причиной хронической нестабильности надколенника, как правило, является неадекватная диагностика первичного латерального (наружного) вывиха надколенника и, как следствие, неправильно выбранная тактика лечения. Важность диагностики первичного или острого наружного вывиха надколенника сложно переоценить. Доктор должен проанализировать не только механизм и обстоятельства травмы, но и обратить внимание на нормальную анатомию пациента, потому как в некоторых случаях консервативное лечение абсолютно бесперспективно и требуется хирургическое вмешательство.
Хроническая нестабильность надколенника

Если у вас уже было несколько вывихов, и вы только сейчас обратились к грамотному специалисту, доктор обязательно после личного осмотра порекомендует вам выполнить стандартные рентгенограммы коленного сустава, МРТ исследование коленного сустава и, в некоторых случаях, необходимо выполнение КТ (компьютерной томографии) коленного сустава. Только при комплексном анализе всех полученных данных доктор сможет рекомендовать адекватное лечение.
Лечение латеральной нестабильности

Лечение хронической нестабильности надколенника тем или иным способом является по сути хирургическим. Абсолютно большая часть случаев привычного вывиха надколенника нуждается в артроскопической ревизии (всесторонний осмотр) коленного сустава и удалении хрящевых (хондральных) свободных и фиксированных тел. Они формируются от многочисленных травматических соударений надколенника и блока бедренной кости, причем, чаще страдает хрящевой покров внутренней или центральной части надколенника.
Для обеспечения правильной работы коленного сустава в состоянии хронической нестабильности необходимо восстановить механическую способность надколенника к сопротивлению наружному смещению: восстановить медиальную (внутреннюю) бедренно-надколенниковую связку.

Поскольку в процессе данной хирургии применятся аутотрансплантат (собственные ткани), вероятность отторжения трансплантата стремится к нулю, но эта хирургия накладывает на хирурга дополнительную ответственность из-за ограниченного количества пластического материала для восстановления бедренно-надколенниковой связки. Поэтому к выбору хирурга следует подходить очень тщательно.
Хроническая нестабильность надколенника существенно уменьшает двигательную активность пациентов, увеличивая скорость разрушения суставного хряща надколенника. Привычный латеральный вывих надколенника прекрасно компенсируется после проведения изящной хирургической операции, которая будучи выполненной грамотным и опытным хирургом, дает возможность в короткие сроки вернуться к активной жизни и занятиям привычными и любимыми видами спорта, какими бы экстремальными они не были.
Читайте также:



