Что такое синовиальное пространство коленного сустава
Синовит коленного сустава является патологией, при которой возникает воспалительный процесс внутренней оболочки (синовии). Развивается он из-за многих факторов — инфекция, травма, перегрузки. Заболевание редко встречается самостоятельно, чаще всего синовит выступает в роли вторичного процесса при других болезнях. Для правильной постановки диагноза используются инструментальные и дополнительные исследования. Лечение осуществляется преимущественно с помощью консервативных методик.
Коленный сустав окружает сумка, или капсула. Она состоит из 2 оболочек: внутренней мембраны (синовиальной) и наружной (фиброзной). Функция ее заключается в том, чтобы оберегать сустав от внешних воздействий и повреждений. Внутри этого анатомического образования находятся сосуды и нервные окончания. Поэтому воспалительные процессы и повреждения сопровождаются сильной болью.
Синовиальная мембрана выстилает сумку изнутри и выполняет несколько важных функций. Основной из них является выработка синовиальной жидкости, смазывающей сустав, а также предотвращающей трение и износ суставных поверхностей. Во время воспаления происходит качественное изменение синовия. Одновременно усиливается выпот, объем секрета становится больше, сустав отекает и увеличивается в размерах. Поэтому изучение состава синовиального содержимого помогает при постановке диагноза и выявлении причины недуга.
Синовит коленного сустава из-за высокой нагрузки на него возникает часто, по сравнению с воспалением локтевого или другого костного сочленения. Наиболее редкой патологией является поражение лучезапястного сустава.
Причины развития заболевания связаны с такими факторами:
- 1. Травматизм. Во время удара, ушиба или падения происходит нарушение структуры синовиальной, то есть менее прочной оболочки колена. При прямом повреждении может возникать перелом чашечки или мыщелка бедренной кости. Непрямая травма наблюдается при резком вращательном движении ноги. Это приводит к нарушению целостности капсулы, вывиху надколенника, разрыву связок или мениска. Все эти процессы сопровождаются синовитом и появлением крови в суставной полости.
- 2. Инфекция. Нередко она является осложнением травмы, в этом случае патогенная флора поступает извне, так происходит контактное заражение. Иногда бактерии попадают с током крови или лимфы в неизмененный коленный сустав из других очагов в организме. Обычно при инфекционном воспалении синовиальной оболочки выявляется кокковая флора (стафило-, пневмо- и стрептококк), а также туберкулезная палочка.
- 3. Другие заболевания. Синовитом заканчиваются бурсит, гемофилия, подагра, сифилис, гонорея. Встречается также реактивный артрит с воспалением всей суставной сумки. Часто такое явление наблюдается при ОРВИ, гриппе, тяжелых инфекционных недугах, желтухе. Патология эндокринных органов и аутоиммунные заболевания нередко сопровождается синовитом.
- 4. Врожденные отклонения. Немалую роль при появлении такого недуга у детей играют нарушения в строении колена и периартикулярных тканей.
- 5. Аллергические реакции. В качестве причины могут быть инфекционные агенты (бактерии, грибок, глисты, простейшие) и неинфекционные (пыльца, пища, лекарственные препараты).
- 6. Нестабильность сустава. Так называется состояние, при котором человек не может осуществлять движения в полном объеме. Это бывает при деформации, нарушении целостности суставных структур, вывихах, подагре, артрозе и ревматизме.
- 7. Избыток веса. Это в значительной степени повышает вероятность появления синовита колена, так как увеличивает нагрузку на него.
Как показывает клиническая практика, процесс развития воспаления синовиальной части суставной сумки обычно зависит не от одного, а сразу от нескольких этиологических и провоцирующих факторов.
В группу риска по этому заболеванию попадают спортсмены, грузчики, люди с ожирением и нарушением метаболизма. Нередко патология возникает у детей с гиперактивностью, так как они часто падают и травмируют колено. Развивается подобное отклонение у лиц пожилого возраста из-за изменений в структурах суставов, артрозов и артритов.
Причины, симптомы синовита коленного сустава, методы диагностики и лечения
Синовит коленного сустава – воспаление оболочки сустава колена, при котором в суставной полости накапливается избыток жидкости (другие названия выпот, экссудат – это может быть кровь, гной или лимфа).

Синовит существенно осложняет жизнь больному: болезненные ощущения затрудняют передвижение, мешают полноценному отдыху и сну. А при осложненном инфекционном воспалении показана госпитализация и хирургическое лечение.
Однако при грамотно подобранном и своевременном лечении болезнь можно вылечить, прогноз для здоровья благоприятный (подробнее про терапию – далее в статье).
Возникновение, течение и лечение синовита колена не отличается от синовита другого сустава. Единственное характерное отличие – поражение колена встречается чаще: это обусловлено большой физической нагрузкой на этот сустав (относительно других суставов), которая может спровоцировать травмы и повреждения.
Синовит лечит артролог или хирург-ортопед.
Далее в статье вы узнаете о причинах, симптомах, методах диагностики и лечении патологии.
Причины возникновения синовита
Чаще всего синовиальная оболочка воспаляется при занесении внутрь сустава током крови или лимфы инфекции из других органов.
Другие причины болезни синовит коленного сустава:
- травма колена;
- поражения связок, мениска, хрящевых поверхностей;
- развивающийся артрит;
- нарушения обмена веществ;
- эндокринные изменения в организме;
- повышенная чувствительность клеток синовиальной оболочки к аллергенам.
(если таблица видна не полностью – листайте ее вправо)
Возникает при независимом воспалении суставной оболочки (например, под действием аллергена).
Развивается в результате заболеваний других органов или суставных структур
Четыре главных симптома
покраснение кожи (гиперемия),
ограничение в движении.
Симптомы синовита колена в совокупности образуют синдром, характерный для многих заболеваний и травм колена (артриты, артрозы, вывих и прочие). Поэтому перед назначением лечения, лечащий врач должен тщательно провести дифференциальную диагностику (дифференциальную – то есть установить точный диагноз, исключив другие возможные заболевания).

Диагностика коленного синовита
Для выбора правильного лечения, врач, помимо пальпации и осмотра сустава, выясняет наличие сопутствующих заболеваний. Доктор это делает в том числе для того, чтобы определить природу синовита (первичный или вторичный).
Инструментальные методы, которые помогают уточнить диагноз синовит коленного сустава:
- Пункция. Для пункции из суставной полости берут определенное количество выпота (избыток жидкости): если в нем присутствуют бактерии – болезнь имеет инфекционную причину; при обнаружении рагоцитов (клеток крови, содержащих ревматоидный фактор) – говорят о ревматоидном происхождении заболевания.
- Рентгенограмма показывает затемнение в области синовиальной сумки.
- УЗИ и МРТ более информативны, чем рентген: они позволяют также увидеть утолщенную оболочку сустава и скопление жидкости внутри.
Методы лечения
В начале терапии суставу необходимо обеспечить полный покой – для этого накладывают шину, гипсовую повязку (лонгету), тугую повязки.
На следующем этапе лечения применяют медикаменты и физиотерапию.
ЛФК и массаж при синовите не используют. Применение лечебной гимнастики возможно лишь в реабилитационный период после хирургического лечения заболевания.
Какие результаты дает медикаментозное лечение синовита:
- устраняет болевой симптом,
- уменьшает воспаление и отек,
- рассасывает выпот,
- предотвращает переход воспалительного процесса на суставные структуры.

В таблице ниже – основные лекарственные препараты, которые применяют при синовите колена:
(если таблица видна не полностью – листайте ее вправо)
Физиотерапевтические процедуры при синовите устраняют боль, уменьшают воспаление, нормализуют крово- и лимфообращение в синовиальной оболочке коленного сустава, способствуют рассасыванию экссудата и восстановлению тканевых структур.
Основные физиотерапевтические методы, которые помогают вылечить синовит коленного сустава, представлены в таблице ниже (в порядке уменьшения лечебного эффекта: сверху – самые действенные методы, далее – более слабые).
(если таблица видна не полностью – листайте ее вправо)
В случае неэффективности медикаментозного лечения для получения более полной информации о патологии делают артроскопию – хирургическую процедуру с минимальным вмешательством в организм. Используя артроскоп, врач уточняет состояние тканей суставной сумки и уточняет диагноз (исключая или подтверждая другие заболевания: подагрический артрит, деформирующий артроз и другие). При необходимости выполняют биопсию измененной ткани синовиальной оболочки.
Также артроскопию можно использовать и для лечения синовита: после обработки медикаментами суставной полости изнутри отек уменьшается, и далее возможно применение обычных медикаментов.
Хронический синовит коленного сустава с частыми рецидивами и непроходящими симптомами, а также выраженные изменения синовиальной оболочки (с опухолевидными разрастаниями) – это показания к проведению синовэктомии (полному или частичному удалению измененной ткани). В послеоперационный период назначают антибиотики и анальгетики, физиотерапию (с первых суток). Неподвижность сустава обеспечивают на протяжении недели, но ходить разрешено уже со второго дня после операции.
Берегите свои суставы и будьте здоровы!

Синовиальная мембрана
Внутреннюю поверхность сустава устилает собой синовиальная оболочка. Она является связующим звеном между различными структурами сочленения и выполняет трофические функции. Причиной поражения этого образования чаще является инфекционный агент или травма. Чтобы вылечить проблему, необходимо приложить максимальное количество усилий, воздействуя на сустав полностью и устраняя первооснову патологии.
Что это такое?
Суставная оболочка представляет собой соединительнотканное образование, выстилающее внутри сустав и окружающее сумки, наполненные внутрисуставной жидкостью. На внутренней поверхности имеет множество складок и ворсин, которые участвуют в секреции экссудата. К оболочке подходят нервные окончания и кровеносные сосуды. Именно за счет этого происходит питание и иннервация тканей сустава.
Функции образования
Главная задача синовиальной оболочки заключается в обеспечении трофики тканей колена. Кроме этого, специальные ворсинки, которые находятся на ее внутренней поверхности, вырабатывают жидкость. Эта субстанция служит смазкой сустава и предотвращает трение костей. Она также выполняет амортизационные функции при повышенной нагрузке на сочленение. Благодаря обильному кровоснабжению суставной сумки, она еще выполняет и защитную функцию, ведь с током крови в нее попадают иммунные клетки организма, которые противостоят вредным бактериям.
Синовиальная оболочка коленного сустава является наиболее развитой.
Причины поражений
Патология синовиальной оболочки заключается в воспалительном процессе, который возникает вследствие воздействия таких факторов:
- Инфекционный возбудитель, чаще бактерия:
- Неспецифическое поражение — микроорганизм поражает другие органы и ткани или даже может в норме жить в организме человека, не вызывая при этом болезни.
- Специфический синовит вызывает бактерия, тропная к этому виду ткани, к ним относят поражение:
- бледной трепонемой;
- туберкулезной палочкой.
- Безбактериальное воспаление развивается по причине:
- полученной травмы;
- внутренняя травматизация вследствие дефектов других тканей сустава;
- нарушения обмена веществ в организме, особенно липидов;
- аллергических реакций;
- сбоев в работе гормонов.
Симптоматика
При длительно текущем воспалении синовиальной оболочки происходит ее утолщение, а внутри возможно разрастание тканей и ворсинок, которые выполняют секретирующую роль. Как следствие в суставе скапливается огромное количество жидкости, сочленение значительно увеличивается в объемах и отекает. Когда поражена синовиальная мембрана, больной ощущает давление и чувство распирания в области соединения. Кожа в месте воспаления красная и горячая на ощупь. Движения в суставе резко ограничены из-за выраженной болезненности. При длительном течении процесса развивается контрактура. Возможно развитие лимфаденита рядом с местом поражения. При этом общее состояние больных резко нарушено. Наблюдается повышение температуры тела до высоких цифр, головная боль, слабость, а в тяжелых случаях возникает бред и галлюцинации.
Методы диагностики
Для выявления проблем, поражающих синовиальную оболочку, используют такие инструментальные способы:
- диагностическая пункция с последующим бактериоскопическим анализом и посевом материала на питательную среду с определением чувствительности возбудителя к антибиотикам;
- ультразвуковая диагностика определит, в каком состоянии находятся суставные хрящи;
- биопсия синовиальной оболочки для цитологического исследования ее клеток;
- артроскопия — это эндоскопическое оперирование сустава в диагностических и лечебных целях;
- артропневмография — рентген-исследование сустава после введения в его полость воздуха.
Вернуться к оглавлению
Лечения синовиальной оболочки
Подход к терапии должен быть комплексным и направленным на устранение проблемы, вызвавшей болезнь. А в период восстановления обязательным является возобновление полной функциональной активности сустава с помощью различных физиопроцедур и комплекса лечебных упражнений. В острый период показана симптоматическая терапия, направлена на снятие воспалительного процесса и улучшение качества жизни больного. Когда синовиальная оболочка вернется в свое нормальное состояние, нужно установить причину, вызвавшую болезнь, и устранить ее. Иногда суставная оболочка остается утолщена длительное время и тогда на ее поверхности образуются спайки с контрактурами. В таких условиях необходимо хирургическое вмешательство.
Методы лечения, взятие из народной медицины, необходимо применять только в сочетании с традиционными средствами.
Меры профилактики
Для начала необходимо меньше употреблять вредных для организма продуктов, которые нарушают обмен веществ, вызывая атеросклероз. А также нужно избегать чрезмерных нагрузок и травм суставов, а если повреждение все же возникло, необходимо немедленно обратиться к врачу и пройти рекомендованный им курс лечения.
Новые методы лечения артроза — ферматрон — протез синовиальной жидкости.

Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
Артроз – дегенеративное поражение суставного хряща. Постепенно хрящ деформируется, нарушается конгруэнтность суставных поверхностей, усиливается трение, что вызывает воспаление, боль. Постепенно происходит деформация костей, образующих сустав.
Для лечения суставов наши читатели успешно используют Sustalaif. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Стандартная терапия артроза обычно направлена на купирование воспалительных явлений (прием нестероидных противовоспалительных препаратов, введение в полость сустава кортикостероидных гормонов). Такое лечение приносит кратковременный положительный результат, затем боли появляются опять.
Другое направление лечения – длительный прием хондропротекторов – препаратов, которые улучшают свойства суставного хряща – глюкозамин, хондроитин (артра, терафлекс, структум и др.). Эти препараты нужно принимать долго, эффект же от них сомнительный, некоторые авторы считают их вообще неэффективными.
Один из наиболее проверенных препаратов этой группы – ферматрон. Он относится к группе имплантов (протезов) синовиальной жидкости.
Фематрон вводится в полость сустава 1 раз в неделю, на курс требуется 3 – 5 инъекций. Курса лечения обычно хватает на 6 – 12 месяцев, иногда дольше.
Уже после первой инъекции значительно уменьшаются боли в пораженном суставе, увеличивается его подвижность.
Ферматрон можно вводить в любые суставы, но наиболее эффективен он при артрозе коленных суставов.
Следует отметить, что ферматрон наиболее эффективен при артрозе 1 – 2 стадии, когда суставной хрящ еще сохранен, а костные деформации мало выражены. При 3-й стадии артроза эффективность ферматрона сомнительна, а при 4-й, когда суставной хрящ практически отсутствует, эффекта от его введения практически нет.
— ферматрон является одним из новых методов лечения артроза.
— ферматрон особенно эффективен при лечении артроза коленных суставов.
— на курс требуется от 3 до 5 внутрисуставных инъекций на каждый сустав с интервалом между инъекциями 7 дней.
— применение ферматрона снимает боли и увеличивает подвижность сустава на длительное время.
Цены на внутрисуставное введение ферматрона (стоимость препарата в цену не входит, пациент приобретает ферматрон самостоятельно).
ЕСЛИ БОЛИТ КОЛЕНО
Профессиональное экспертное решение для лечения артроза коленных и тазобедренных суставов, снимающее боль.
- восстанавливает амортизирующие и защитные свойства суставной жидкости
- увеличивает подвижность суставов
- возвращает суставную жидкость
- клинически подтвержденный эффект
ПРИЧИНЫ БОЛИ
В КОЛЕННОМ СУСТАВЕ?
Увы, как и все в нашем организме, наши суставы изнашиваются, причиной тому возраст, избыточный вес, активные занятия спортом, привычка женщин подолгу ходить на каблуках.
Прежде всего, в наших суставах изнашивается хрящ, на него приходится основная нагрузка, и со временем уменьшается количество суставной жидкости. Это приводит к трению костей, перекосу или дисбалансу связок сустава, появлению костных шипов. Это заболевание называется АРТРОЗ.
При артрозе вас мучают постоянные и мучительные боли, от которых вы страдаете и которые ограничивают вашу активность. Кроме того, регулярные боли провоцируют нарушение сна, расшатывают нервную систему, ведут к скачкам артериального давления. Без улучшения ситуации с коленным суставом и снятия болевого синдрома сложно решить остальные проблемы со здоровьем, так как в нашем организме все взаимосвязано, а регулярный болевой синдром закольцовывает проблемы в порочный круг.
К счастью, современная медицина предоставила возможность НЕОПЕРАТИВНОГО способа лечения артроза коленного сустава. Сегодня во всем мире признана эффективной методика, суть которой состоит в введении лекарственного раствора в сустав. Такие инъекции прерывают патологический процесс, теперь можно замедлить или вовсе остановить процесс разрушения суставов.
Ферматрон™ — это аналог смазывающей суставной жидкости, который помогает продлить работоспособность сустава, а также прилегающих к нему тканей наиболее естественным способом (без гормонов и без хирургического вмешательства).
5 инъекций за курс
продолжительность лечения – 5 недель
3 инъекции за курс
продолжительность лечения – 3 недели
1 инъекция за курс
продолжительность лечения – 1 день
Значение гиалуроновой кислоты для здоровья суставов
Гиалуроновая кислота (ГК) для суставов имеет первостепенное значение, так как в высокой концентрации входит в состав синовиальной жидкости, где проявляет свои уникальные вязкоупругие свойства.
Молекула ГК находясь в свободном состоянии в растворе имеет вид неупорядоченной объемной сетки, которая при воздействии сдвигающих сил преобразуется в линейное положение.
Благодаря этому обеспечивается скольжение поверхности хряща с минимальным трением, а также амортизация перепадов внутреннего давления при нагрузке.
Суставная поверхность хряща постоянно изнашивается и должна полноценно восстанавливаться. Тонкий баланс внутрисуставного гомеостаза, в силу различных причин, может нарушаться, приводя к структурным и функциональным изменениям сустава.
Кратко про принцип ультразвукового исследования
В основе любого ультразвукового исследования лежит различная проницаемость разных тканей организма для ультразвука.
Нажмите на фото для увеличения
Состав хрящевой ткани
Гиалиновый хрящ коленного сустава толщиной 2-4 мм не имеет кровеносных сосудов, нервов или лимфатических соединений. В структуре плотного внеклеточного матрикса разреженно распределяются высокоспециализированные клетки — хондроциты. Основа хряща состоит из воды, коллагена и протеогликанов. Другие гликопротеины представлены меньше. Компоненты удерживают воду внутри ткани для сохранения свойств хряща:
- Хондроциты составляют около 2% от общего объема, происходят из мезенхимальных стволовых клеток. Они создают микроокружение, направленное на регенерацию хрящевой ткани после разрушения хряща коленного сустава — плотного внеклеточного матрикса. Хондроциты имеют ограниченный потенциал для репликации, а их выживаемость зависит от химической и механической среды.
- Вода составляет до 80% влажной массы хряща, на 30% связана с коллагеном. Во внутриклеточном пространстве находятся ионы натрия, кальция, хлорида и калия. С водой транспортируются питательные вещества к хондроцитам. Значительная часть интерфибриллярной жидкости напоминает гель, и остальная — перемещается через внеклеточный матрикс с помощью градиента давления. Проницаемость тканей низка. Именно потому хрящ выдерживает нагрузки, сохраняя давление внутри.
- Коллагеновые макромолекулы составляют до 60% сухого веса хряща. Коллаген II типа (90- 95% внеклеточного матрикса) образует фибриллы и волокна, переплетающиеся с протеогликанами. Коллагены I, IV, V, VI, IX, и XI помогают сформировать и стабилизировать сеть. Молекулы состоят из 29 цепочек полипептидов, и каждая из них содержит три цепи, объединенные в тройную спираль. В состав входят аминокислоты: глицин и пролин. Тройная спиральная структура придает хрящевым волокнам растяжимость.
- Протеогликаны – гликоизолированные мономеры протеинов, составляют 10-15% веса хряща. Самый мощный протеогликан аггрекан содержит более 100 цепей сульфата хондроитина и сульфата кератина. Аггрекан взаимодействует с гиалуроновой кислотой, чтобы формировать межфибриллярное пространство и поддержать осмотические свойства хряща. Именно это позволяет противостоять компрессионным нагрузкам.
До сих пор ученые не доказали, восстанавливается ли хрящевая ткань в коленном суставе при использовании комплексного лечения. С возрастом меняется реакция хондроцитов на цитокины – воспалительные молекулы. Хондроциты начинают рассеиваться на поверхности, предназначенной для защиты сустава, но их количество возрастает в глубоких слоях, где скапливаются протеогликаны для устойчивости хряща.
С возрастом матрица обезвоживается, хрящ теряет упругость, повышается нагрузка на субхондральные кости – развивается воспаление хрящевой ткани суставов. Размеры протеогликановых агрегатов уменьшаются, повышается соотношение сульфата кератина к сульфату хондроитина. Растут концентрации измененной гиалуроновой кислоты. Изменения, называемые дегенеративным артрозом, могут быть признаками старения.
Синдром медиопателлярной складки
Синдром медиопателлярной складки или плики — это проблема, при которой боль возникает во вроде бы здоровом коленном суставе. Сама по себе медиопателлярная складка не является проявлением какой-либо патологии. Медиопателлярная складка становится источником боли в коленном суставе лишь после травмы или в результате чрезмерных нагрузок.
Диагноз синдром медиапаттелярной складки зачастую поставить затруднительно, но если источником боли является она, Вас можно достаточно легко вылечить. Данная статья поможет Вам лучше понять, что такое медиопателлярная складка, когда она может стать источником боли, и как врачи на современно уровне лечат это заболевание.
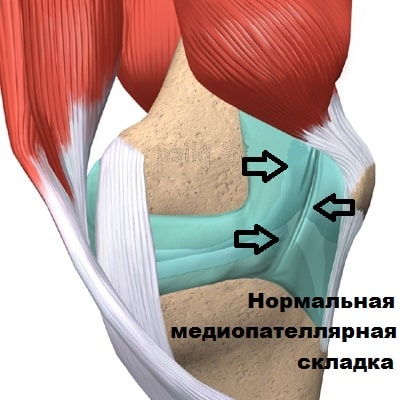
Медиопателлярная складка является рудиментом перегородки, которая в эмбриональном периоде разделяет сустав. В том случае, если по каким-либо причинам складка не исчезал в эмбриональном периоде, она может выявляться и у взрослого человека. Медиопателлярная складка обнаруживается у 50 процентов взрослых, но большинству из них не доставляет какого-либо дискомфорта.
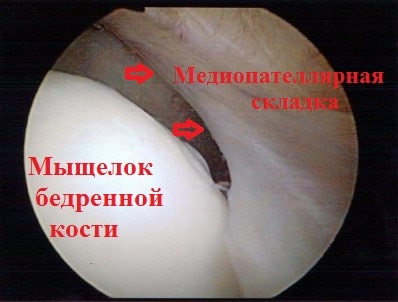
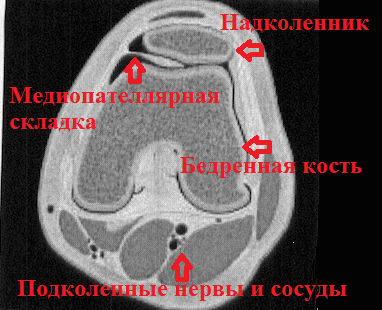
Коленный сустав находится как-бы в водонепроницаемом мешке, который называется капсула сустава. Внутреннюю поверхность капсулы коленного сустава выстилает специальная оболочка, которая называется синовиальной. Синовиальная оболочка — это тонкая мембрана, которая продуцирует синовиальную жидкость (смазку сустава) и богато снабжена кровеносными сосудами и нервами.
Медиопателлярная складка выглядит как тяж или утолщение синовиальной оболочки соединяющий надколенник и бедренную кость.
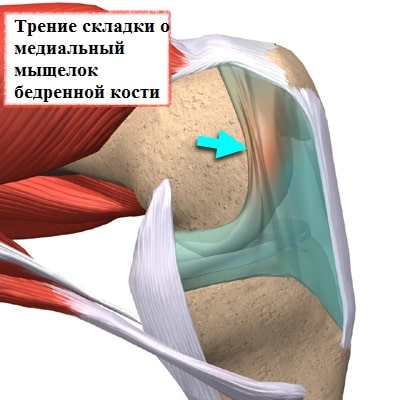
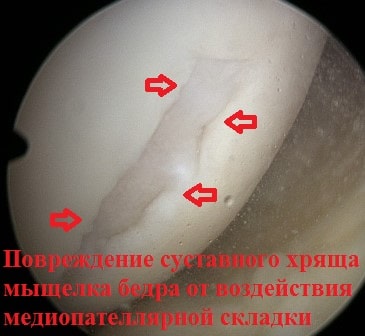
Медиопателлярная складка доставляет проблемы пациенту, когда она воспалена и утолщена. Воспаление может формироваться, в тех случаях, когда складка длительно раздражается при определенных многократно повторяющихся движениях в коленном суставе. При беге, езде на велосипеде, занятиях фитнессом, коленный сустав неоднократно сгибается и разгибается. При подобной деятельности медиопателлярная складка воспаляется и соответственно увеличивается в размерах. Утолщенная набухшая складка начинает напоминать натянутую струну, которая воздействует при движениях на суставной хрящ мыщелка бедра и разрушает его.
Также гипертрофированная складка раздражает окружающую ее синовиальную оболочку, которая тоже воспаляется и рубцово видоизменяется.
Иногда медиопателлярная складка воспаляется после прямого удара по внутренней поверхности коленного сустава, например, при игре в футбол или при дорожно-транспортном происшествии.
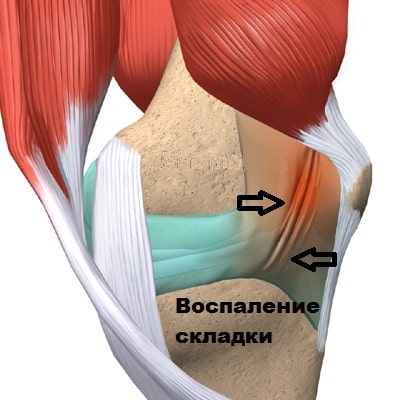
В некоторых случаях застарелые повреждения менисков и передней крестообразно связки вызывают воспаление синовиальной оболочки, приводящее к отеку и образованию грубых плотных рубцов в области медиопателлярной складки.
Основным проявлением синдрома медиопателлярной складки является боль и щелчки по внутренней поверхности коленного сустава. Синдром чаще всего распространен среди молодых пациентов. У худощавых пациентов иногда представляется возможным пропальпировать складку под кожей.
Симптомы могут усиливаться при физической нагрузке и ходьбе по лестницам.

Врач травматолог-ортопед подробно выясняет анамнез заболевания. Чаще всего пациент отмечает ранее перенесенные травмы коленного сустава или значительные перенесенные нагрузки накануне. Далее врач осматривает пациента и проводит клинические тесты на коленном суставе.
На рентгенограммах медиопателлярная складка не видна, поэтому при подозрении на ее увеличение проводится МРТ коленного сустава. МРТ безболезненный и очень информативный метод обследования коленного сустава.
Если данные клинического осмотра и МРТ убедительно свидетельствуют о синдроме медиопателлярной складки, пациенту может быть предложена артроскопия коленного сустава. Во время артроскопии, через проколы кожи в полость сустава вводится минивидеокамера и специальные инструменты. С помощью камеры сустав можно осмотреть изнутри. При этой операции можно не только подтвердить диагноз, но и устранить саму проблему. Также во время артроскопии можно обследовать другие отделы сустава и устранить сопутствующие повреждения менисков и хрящей.
На ранних стадиях у пациентов с синдромом медиопателлярной плики или складки можно попробовать обойтись без хирургического вмешательства. Основной целью лечения является уменьшение воспаления в области складки. Этого можно добиться путем уменьшения физических нагрузок и применения противовоспалительных препаратов.
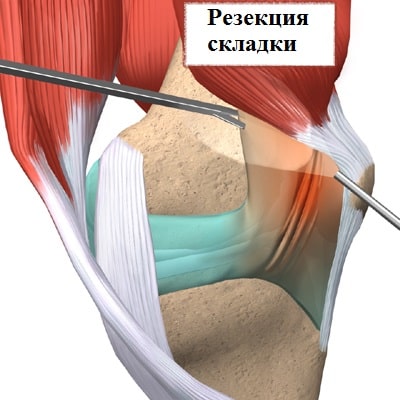
Если консервативное лечение не увенчалось успехом, пациенту может быть предложена операция. Обычно используется артроскопия для иссечения складки. Артроскопия — это малоинвазивная операция.
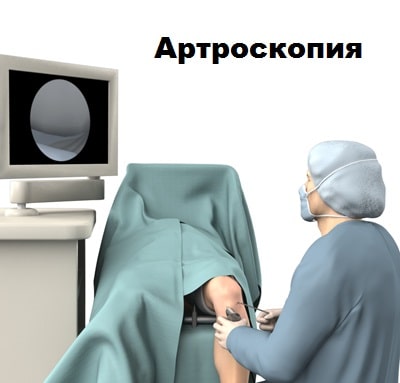
Во время операции через проколы кожи в полость сустава вводится артроскоп, соединенный с видеокамерой.
При помощи видеокамеры на экран в операционной выводится изображение внутреннего пространства сустава. Под контролем артроскопа иссекается медиопателлярная складка.
Также нередко приходится видеть повреждение суставного хряща мыщелка бедренной кости, который во время операции также можно обработать холодной плазмой.
Если мениски повреждены, их также можно восстановить в ходе операции. Артросокпия достаточно безопасный метод. Риск осложнений во время и после артроскопии крайне низкий.
В нашей клинике мы широко применяем артроскопию и другие малоинвазивные методы лечения травм и заболеваний коленного сустава. Операции проводятся на современном медицинском оборудовании с использованием качественных и зарекомендовавших себя расходных материалов и имплантов от крупных зарубежных производителей.
Однако результат операции зависит не только от оборудования и качества имплантов, но и от навыка и опыта хирурга. Специалисты нашей клиники имеют большой опыт лечения патологии коленного сустава в течение многих лет.
A post shared by Максим Сергеевич Бессараб (@dr.bessarab) on Aug 16, 2017 at 10:04am PDT
- Изучение истории заболевания и жалоб пациента
- Клинический осмотр
- Выявление симптомов заболевания
- Изучение и интерпретация результатов МРТ, КТ и рентгенограмм, а также анализов крови
- Установление диагноза
- Назначение лечения
Повторная консультация врача травматолога — ортопеда, к.м.н. — бесплатно
- Анализ результатов исследований, назначенных во время первичной консультации
- Постановка диагноза
- Назначение лечения
Артроскопическое рассечение внутрисуставных складок — 37000 рублей
- Пребывание в клинике (стационар)
- Эпидуральная анестезия
- Артроскопическая операция на складке с резекцией мениска и лечением хряща при
- необходимости
- Расходные материалы
* Анализы для операции в стоимость не входят
PRP-терапия, плазмолифтинг при заболевании и травмах коленного сустава — 4000 рублей (одна инъекция)
- Консультация специалиста, к.м.н.
- Взятие крови
- Приготовление обогащенной тромбоцитами плазмы в специальной пробирке
- Введение обогащенной тромбоцитами плазмы в пораженную область
Внутрисуставное введение препарата гиалуроновой кислоты (без стоимости препарата Дьюралан) — 1000 рублей
- Местная анестезия
- Введение препарата гиалуроновой кислоты Дьюралан
Прием врача травматолога — ортопеда, к.м.н. после операции — бесплатно
- Клинический осмотр после операции
- Просмотр и интерпретация результатов рентгенограмм, МРТ, КТ после операции
- Рекомендации по дальнейшему восстановлению и реабилитации
- Пункция коленного сустава
- Внутрисуставное введение препарата гиалуроновой кислоты (при необходимости)
- Снятие послеоперационных швов
Читайте также:


