Что образовывается в коленном суставе
Артроз коленного сустава
Колено, как и другие суставы человека, состоит из костной и хрящевой ткани. Хрящ — это гладкий, упругий и эластичный слой, который гарантирует легкость походки и отсутствие трения. Повреждение хряща хроническим износом называется артрозом коленного сустава.
Есть много факторов, которые приводят к артрозу коленного сустава:
• генетическая предрасположенность;
• избыточный вес;
• аномальное движение;
• травмы.
Человек в течение длительного времени не испытывает болевых ощущений и только тогда, когда артроз колена приводит к деформации хряща, появляются первые симптомы. Больной обращается к врачу, но лечение запущенной болезни уже может быть успешным.
Артроз коленного сустава часто является следствием несчастных случаев и травм, но может проявляться только через несколько лет.
Симптомы артроза коленного сустава
Симптомы артроза коленного сустава, включают в себя:
• боль, увеличивающуюся во время активности;
• отечность;
• повышение температуры кожных покровов;
• снижение подвижности коленного сустава;
•скрип, хрустящий звук, который слышен во время движения.
Боль после периодов бездействия является одним из самых распространенных симптомов коленного артроза. Она выражает себя по утрам, когда суставам нужно время, чтобы нужным образом разогреться. После расхаживания боль утихает.
Иногда вы можете заметить первые признаки артроза колена, просто взглянув на него. Даже если колено выперается больше наружу, чем обычно, это может быть первым признаком. Повышенную склонность колена к набуханию легко распознать. Выпуклость толщиной в палец образуется выше коленной чашечки,так как это место самое слабое. Это происходит из-за увеличения накопление жидкости в суставе.
Уменьшение гибкости в ногах может указывать на артроз коленного сустава. Те, кто раньше были в состоянии коснуться пятками ягодиц, стоя на одной ноге, но могут пройти и половину пути сегодня, должны проконсультироваться у врача. Мышцы бедра могут начать работать сложнее чем раньше, из-за коленного артроза, становясь все короче, и начинают болеть. Эти мышцы нужно растягивать и укреплять, чтобы восстановить прежние функции.
Еще одним признаком артроза коленного сустава является снижение мышечной силы в ногах.
Артроз превращает хрящ, который гладкий как стекло в грубую ткань, которая выглядит, как наждачная бумага на ранних стадиях. Когда эти поверхности труться друг о друга можно услышать скрип и звуки трения в суставе.
Как артроз коленного диагностируется?
Диагноз остеоартрита колена начнется с медицинского осмотра врачом. Перед приемом определите из-за чего возникает боль, чтобы помочь врачу поставить правильный диагноз. Кроме того, выясните, если у кого-то в вашей семье артрит.
Ваш врач может назначить дополнительноедиагностирование, в том числе:
• магнитно-резонансная томография (МРТ) сканирует X-лучи, которые могут показать кости и повреждение хряща, а также наличие костных шпор;
• МРТ можно заказать, когда X-лучи не дают четкого причину боли в суставах или когда X-лучи показывают, что другие виды совместной ткани могут быть повреждены. Врачи могут использовать анализы крови, чтобы исключить другие условия, которые могут вызывать боль, таких как ревматоидный артрит, другой тип артрита, вызванного нарушением в иммунной системе.
Как артроз коленного сустава лечится?
Основными задачами лечения остеоартрита коленного сустава являются облегчение боли и возвращение подвижности.
План лечения, как правило, включает в себя сочетание следующих действий:
Потеря веса. Потеря даже небольшого количества веса, если это необходимо, может значительно уменьшить боль в колене от остеоартрита.
Упражнение. Укрепление мышц вокруг колена делает более стабильным состояние суставов и уменьшает боль. Упражнения на растяжку помогают держать коленный сустав мобильным и гибким.
Обезболивающие и противовоспалительные препараты: ацетаминофен, ибупрофен или напроксен натрия. Если лекарства не приносят облегчения, ваш доктор может дать вам рецепт другого противовоспалительного лекарственного средства чтобы помочь облегчить боль.

Инъекции в коленный сустав
Хирургия используется для лечения остеоартрита колена?
Для лечения остеоартрита коленас помощью хирургического вмешательства, возможны такие варианты: артроскопия, остеотомия, эндопротезирование.
При артроскопии используется небольшой телескоп (артроскоп) и другие мелкие инструменты. Операция проводится через небольшие разрезы. Хирург использует артроскоп, чтобы можно было увидеть полостью сустава. После того, как хирург может удалить хрящ или поврежденные свободные частицы, он может очистить поверхность кости. Процедура часто используется на пациентах в возрасте от 55 (и моложе), с тем, чтобы задержать более серьезную операцию.
Остеотомия — это процедура, которая стремится сделать выравнивание колена, изменив форму костей. Этот тип операции может быть рекомендован, если у вас есть повреждения, прежде всего, в одной области колена. Она также может быть рекомендована, если вы повредили свое колено и оно не восстановилось. Остеотомия не имеет постоянного эффекта и хирургическое вмешательство может потребоваться в дальнейшем.
Эндопротезирование — это хирургическая процедура, при которой суставы заменяются искусственными деталями из металлов или пластика. Замена может включать одну сторону или все колено. Как правило, в замене нуждаются люди в возрасте старше 50 лет и с тяжелой формой остеоартрита. Операция может потребоваться повторно позже, если замена изнашивается после нескольких лет, но с современными достижениями большинство протезов служат более 20 лет. Операция имеет риски, но результаты, как правило, очень хороши.
Коленный сустав один из крупнейших в человеческом теле, он играет колоссальную роль в передвижении человека из-за чего и подвержен различным травмам и заболеваниям. Известно более двухсот различных патологий коленного сочленения, а это значит, что при появлении малейших признаков заболевания или травмы необходимо сразу же обратиться к специалисту для своевременной диагностики и правильной тактики лечения.
- 1. Виды патологий колена и их симптомы
- 1.1. Врожденные проблемы ног
- 1.2. Приобретенные
- 2. Лечение
- 2.1. Медикаментозные методы
- 2.2. Оперативное вмешательство
Рассмотрим природу суставных патологий на примере таблицы:
Дегенеративные Изменения, обусловленные индивидуальным генетическим кодом человека. Нарушается питание и кровоснабжение хряща, что приводит к снижению секреции синовиальной жидкости. Происходит вторичное изменение хрящевой ткани с необратимыми реакциями. Воспалительные Изменения, связанные с попаданием инфекции в суставную полость или вторичным асептическим поражением. Инфекционная природа заболевания опаснейшая и долгоиграющая патология. Долгое время инфекция может протекать незаметно, переходя в хроническую форму, нанося непоправимый ущерб. К причинам воспалений относятся: неправильный обмен веществ, аутоиммунные комплексы, находящиеся в крови, различные бактерии в крови (стафилококк, стрептококк, туберкулезные палочки и прочие). Посттравматические Травмы колена наиболее часто встречаются у спортсменов. Это ушибы, вывихи, переломы, повреждения менисков и связочно-сухожильного аппарата. Особенно часто встречается вывих надколенника – это сдвиг надколенника в сторону с нарушением подвижности и деформации сочленения. Опухоли Встречаются довольно редко, они могут быть как, доброкачественные, так и злокачественные. К первым относятся: различные кисты и остеохондрома, они не вызывают проблемы в лечении. Ко вторым относятся: ходросаркома, миелома, остеогенная саркома. Плохо поддаются лечению, вызывают метостазы в другие органы и системы. Заболевания коленного сустава также имеют врожденную и приобретенную природу возникновения. Врожденные проблемы встречаются, не часто и поначалу слабо проявляют себя. Из-за чего диагноз могут поставить спустя какое-то время с получением травмы колена. Как правило, врожденные патологии коленного сустава связаны с атрофией костной и мышечной ткани.
![]()
Всех причин врожденных патологий наука так и не выяснила. Не последнее значение имеет генетические отклонения в период развития плода и негативные влияния на материнский организм во время беременности. Вот некоторые из врожденных проблем коленного сочленения:
![]()
В отличии от врожденных данная группа, на много, обширней и разнообразней. Список обширный и имеет сложную структуру в международной классификации. Диагностика усложняется тем, что заболевания из этой группы обладают похожими симптомами и правильный диагноз можно поставить только после полного обследования, включая КТ и МРТ. Приобретенные патологи коленного сустава в свою очередь делятся на воспалительные и не воспалительные. Для удобства разберем их в виде таблицы.
![]()
Лечение заболеваний коленного сустава строится вокруг устранения причин их появления, устранения болевого синдрома, сохранение и восстановления двигательных функций колена. Основных методов лечения два:
- 1. Медикаментозное.
- 2. Оперативное.
Лечение требует много времени и терпения пациента. Нужно не только выполнять назначения врача, но и соблюдать диету, которая заключается в употреблении овощи, яиц, творога, отварного нежирного мяса, бобовых, зелени, печени. Следует избегать жирные, жареные, соленые и копченые блюда. Эти продукты нарушают обменные процессы в хрящевой ткани.
Под медикаментозными методами подразумевается комплексное применение препаратов таких групп:
- Нестероидные, противовоспалительные препараты (Диклофенак, Индометацин), они принимаются короткими курсами по назначению врача;
- Обезболивающие, сроком на несколько дней на случай сильных, выраженных болей;
- Хондропротекторы – препараты, направленные на восстановление хрящевой ткани (Гиалурон, Структум). Курс длится от трех до шести месяцев под строгим наблюдением лечащего врача.
После купирования острого воспалительного процесса наступает период реабилитации, в который входит массаж, плавание, ЛФК и физиотерапия.
Оперативное вмешательство проводят в случаях необратимого дегенеративного поражения коленного сочленения. При помощи операции восстанавливают двигательные функции, путем удаления костных наростов и пораженной хрящевой ткани. В отдельных случаях проводят протезирование всего сустава или некоторых его частей. В послеоперационный период назначают препараты улучшающие кровоснабжение и подвижность колена.
Болезней коленного сустава огромное множество и они приводят к нарушению двигательных функций и даже могут привести к инвалидности. Своевременная постановка диагноза и начало правильного лечения позволяет избежать негативных последствий. А для этого, при появлении малейших признаков заболевания, необходимо обращаться к специалисту.
![]()
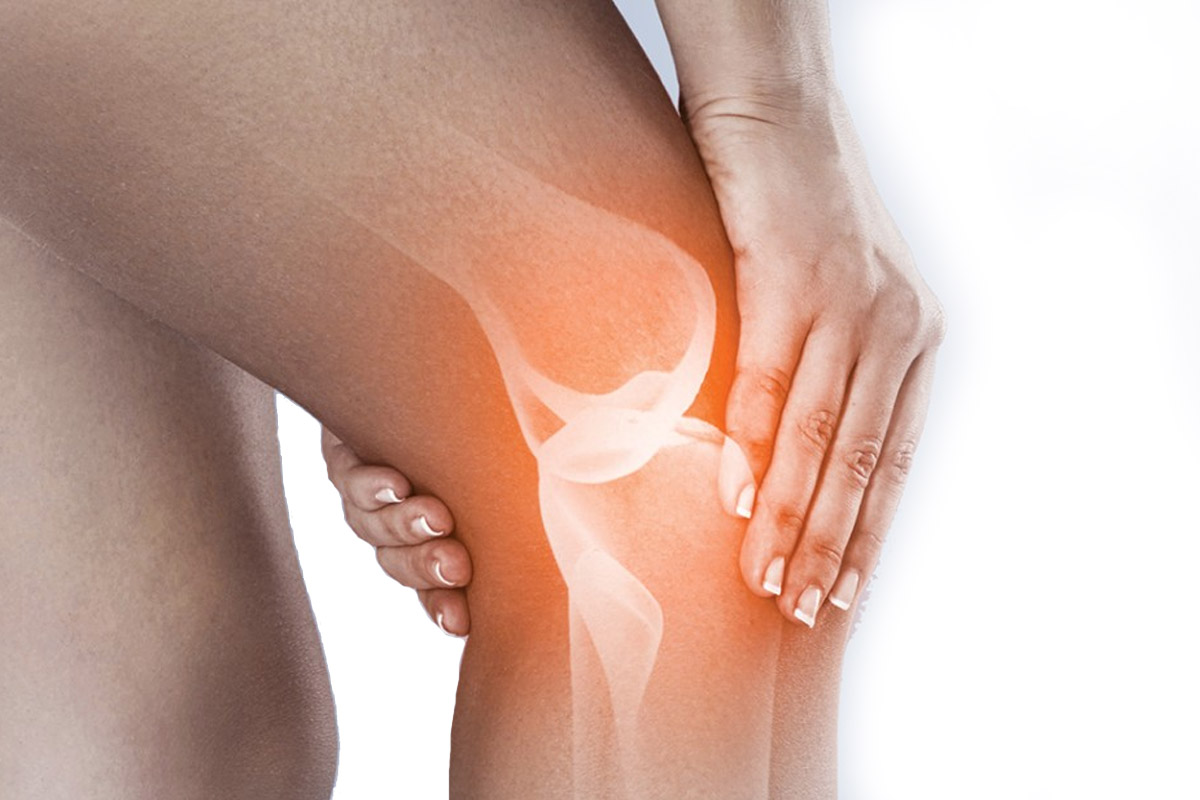
Коленный сустав формируется тремя костями – бедренной (та, что сверху), большеберцовой (снизу) и собственно коленной чашечкой, которую также называют надколенником – одной из самых необычных костей в организме: она имеет округлую форму и расположена в передней части сустава. Суставные концы костей покрывает плотная хрящевая ткань толщиной в пять-шесть миллиметров; она минимизирует трение костей друг о друга и обеспечивает амортизацию во время ходьбы. Имеются в коленом суставе и многочисленные связки, и мениски – внутренний и наружный. Такое сложное строение сустава делает сложной и диагностику связанных с ним заболеваний: зачастую, чтобы разобраться, в чем дело, мало одной рентгенографии – требуются и другие высокотехнологические исследования.
Гонартроз
С подобными симптомами следует обратиться к хирургу. При подозрении на артроз коленного сустава вас направят в рентгеновский кабинет, чтобы сделать снимок колена в прямой и боковой проекции. Лечение на ранних стадиях сводится к применению нестероидных противовоспалительных средств и хондопротекторов, ЛФК и физиотерапии; в сложных случаях препараты могут вводиться внутрь сустава. Если консервативная терапия не имеет успеха в течение длительного времени или болезнь уже сильно запущена, выходом может стать замена коленного сустава – эндопротезирование.
Снимает боль и восстанавливает суставы
Артрит коленного сустава
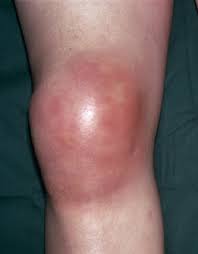
Если при артрозе поражается лишь сустав, то во время артрита воспалительные процессы затрагивают весь организм. Да и стартует это заболевание обычно до 40 лет.
Симптомы схожи с теми, что бывают при артрозе: болевые ощущения, хруст в суставе, нарушение подвижности, скованность в движениях. Однако есть нюансы: так, боль при артрите коленного сустава возникает не во время движений, а по ночам – чаще всего между тремя ночи и пятью утра. Скованность во время артрита может возникать как в одном суставе, так и во всем теле. Коленный сустав не просто увеличен в размерах из-за скопления серозной жидкости – он может быть горячим на ощупь. Помимо болей в суставе при артритах различного генеза могут наблюдаться повышение температуры тела, озноб, повышенное потоотделение, слабость, потеря веса – а также воспаление глаз, псориаз и необычные выделения из половых органов.
Если врач – терапевт или хирург – подозревает у вас артрит, вам выпишут направление на посещение кабинета УЗИ. Ультразвуковое исследование покажет скопление жидкости внутри сустава. Также вам нужно будет сдать кровь на анализы, чтобы выявить причину болезни.
Кто будет заниматься лечением артрита, зависит от природы заболевания. Если артрит инфекционный, то есть вызван бактериями, то вами вплотную займется хирург. В случае аутоиммунного заболевания – ревматоидного артрита – ваш путь лежит к кабинету ревматолога.
Вне зависимости от причины артритных явлений вам назначат нестероидные противовоспалительные средства – это могут быть как мази, так и средства для внутримышечного, внутривенного и внутрисуставного введения. Также широко применяются глюкокортикостероиды (гормональные противовоспалительные средства) и хондопротекторы, ЛФК и мануальная терапия.
Повреждение менисков
Одна из наиболее частых спортивных травм, приводящих к сильным болевым ощущениям в области колена – повреждение хрящевых прокладок, выполняющих функции амортизаторов внутри коленного сустава: менисков. Если в момент травмы раздался резкий щелчок, сопровождаемый сильной болью, а затем колено сильно отекло, и при этом сустав словно бы заклинило – ни согнуть ни разогнуть – пора обращаться к травматологу.
![]()
Разрыв мениска – распространенная травма спорсменовВрач непременно назначит рентгенографию – чтобы исключить переломы костей, УЗИ – чтобы не проглядеть другие повреждения сустава. Но окончательную картину повреждения мениска дает лишь МРТ – магнитно-резонансная томография.
Выбор способа лечения зависит от вида повреждения мениска. При частичном надрыве (половина всех случаев) или защемлении возможно ручное вправление, аппаратное вытяжение, показана физиотерапия; хорошо работают противовоспалительные средства – как гормональные, так и нестероидные. Если имеет место отрыв фрагмента (или фрагментов) мениска, нужна операция. Современные врачи в таких случаях отдают предпочтение артроскопическому методу – щадящему оперативному вмешательству через проколы. Поврежденный мениск либо сшивают специальными нитями, которые потом сами рассасываются, либо – в крайних случаях, если нет другого выхода – удаляют. Период восстановления короткий: на оперированную ногу можно наступать уже в день операции. Правда, три-четыре недели сустав придется поберечь.
Хватит страдать от боли и бесконечного лечения симптомов! Биотрин воздействует на причину, восстанавливая работу суставов.
Киста Бейкера
Это заболевание предпочитает спортсменов, пожилых людей, а также тех, кто, будучи физически неподготовленным, принимается поднимать тяжести; порой приходит как осложнение гонартроза, ревматизма, ревматоидного артрита. Мало того – сейчас киста Бейкера нередко является расплатой за малоподвижный образ жизни – например, за слишком долгое сидение за компьютером. Ее коварство в том, что долгое время она дает о себе знать симптомами, казалось бы, малозначительными: под коленом появляется покалывание, при разгибании ноги могут начаться судороги, ногу порой трудно согнуть или разогнуть. Что-то похожее возникает, если просто отсидеть ногу. Если присоединяются повышенная температура, а сустав опухает и теряет подвижность, частенько грешат на грипп. Однако если вдобавок ко всему на задней поверхности коленного сустава прощупывается плотная круглая опухоль размером от двух сантиметров и более, имеет смысл обратиться к хирургу.
Киста Бейкера образуется из-за скопления излишков синовиальной жидкости, служащей смазкой для внутренней поверхности сустава. Разрастаясь, она начинает давить на нервы и сосуды, так что запущенное заболевание ведет к застою крови в ноге – а это чревато самыми разными осложнениями, от варикоза до остеомиелита и трофических язв. При разрыве кисты ее содержимое окажется в икроножной мышце, что приведет к воспалению мышечной ткани.
Диагноз ставится при помощь УЗИ и МРТ. Лечение часто сводится к дренированию – отсасыванию жидкости при помощи толстой иглы и введения противовоспалительных средств. Также назначается физиотерапия и ЛФК. При отсутствии результатов показана операция – проводится она при местном наркозе и длится около получаса.
Периартрит коленного сустава
Представляет собой воспаление коленных сухожилий и других околосуставных тканей; группа риска – женщины после сорока. Дать толчок развитию заболевания могут травмы или переохлаждение колена, чрезмерные нагрузки на сустав или, наоборот, малоподвижный образ жизни. Симптомы – болевые ощущения, проявляющиеся во время спуска по лестнице или подъема тяжестей. Боль концентрируется на внутренней поверхности колена; подвижность сустава не нарушается, но качество жизни ощутимо страдает. При запущенном периартрите появляется хроническая усталость, отечность и покраснение колена; может держаться повышенная температура. Отсутствие лечения может привести к атрофии и даже полной неподвижности сустава.
Идти с такими симптомами следует к ортопеду или хирургу. При подозрение на периартрит врач направит вас на рентген, а также на КТ или МРТ. Лечение консервативное: хондропротекторы, противовоспалительная терапия, физиотерапия – и иммобилизация сустава при помощи ортеза.
Самая полезная нагрузка для коленного сустава – та, что не подразумевает резких движений: плавание, велоспорт, лыжи (классический стиль), спортивная ходьба, йога. А вот футбол, волейбол и баскетбол – не лучшие варианты для людей с проблемными суставами.
Эффузия коленного сустава — это состояние, при котором в коленном суставе скапливается жидкость, вызывая дискомфорт, боль и другие осложнения у больного. Произойти это может по нескольким существующим проблемам со здоровьем, таким как артрит или отек из-за травмы.
В дополнение к объяснению того, что такое эффузия коленного сустава, мы расскажем вам, каковы основные симптомы и причины возникновения жидкости в коленях, укажем лучшие методы лечения и рассмотрим, есть ли способ предотвратить данную проблему.
- Что такое эффузия коленного сустава?
- Основные причины
- Факторы риска
- Общие симптомы
- Возможные осложнения
- Диагностика
- Лечение
- Как предотвратить образование жидкости в коленном суставе?
Что такое эффузия коленного сустава?
![]()
Также известная как жидкость в коленном суставе, вода в колене или выпот в коленном суставе, эффузия (см. фото) происходит, когда возникает избыток жидкости, внутри или вокруг коленного сустава.
Все соединения содержат небольшое количество жидкостей, которые служат смазкой. Однако, когда сустав затрагивает такая проблема, как, например, воспаление, организм стимулирует выработку и выделение большего количества жидкости для защиты поврежденного участка, и, таким образом, аномальные количества жидкости могут накапливаться в этой области, вызывая отек.
Жидкость в коленном суставе может также затронуть другие суставы, например, голеностопный, плечевой, бедренный и локтевой сустав, однако коленный сустав поражается чаще всего.
Основные причины
Причины жидкости в коленях можно классифицировать на два типа: септический и асептический. Септический выпот в суставах вызван инфекцией, в то время как асептический происходит по другим причинам. Септические причины известны как инфекционный артрит. Асептическими причинами могут быть травма или артрит другой формы.
– Септический артрит.
Септический или инфекционный артрит обычно вызывается бактериями. В этом случае симптомы инфекции, как правило, появляются быстро и интенсивно, что означает высокую вероятность того, что пациент почувствует сильную боль и трудности при движении коленного сустава.
Инфекционный артрит может быть вызван системной инфекцией, которая прошла через весь кровоток, или бактерией, попавшей в организм через рану или при медицинской процедуре.
Риск септического артрита выше в следующих случаях:
- сахарный диабет;
- старость;
- артрит;
- недавняя операция на суставах;
- СПИД (синдром приобретенного иммунодефицита);
- замена сустава;
- внутривенное введение лекарственных препаратов.
Может также произойти заражение грибами, вирусами или паразитами, но они чаще встречаются у людей с ослабленной иммунной системой, как в случае диагностики СПИДа, химиотерапии или трансплантации органов.
– Травма сустава.
![]()
Спортивные травмы являются одними из наиболее распространенных причин жидкости в коленном суставе. Другие травмы в результате дорожно-транспортных происшествий или сильных падений также могут привести к образованию жидкости в колене. Обычно этот тип травмы также влияет на другие структуры тела, такие как кости, хрящи, сухожилия и связки. Наблюдаемые симптомы включают боль, скованность, припухлость и затруднение или неспособность растянуть или повернуть коленный сустав.
Повторяющиеся стрессовые травмы также могут вызывать выпот в суставах. Они, как правило, встречаются у спортсменов или людей, которые выполняют повторяющиеся движения и чаще всего наблюдаются в плече, состояние, известное как бурсит, или в сухожилиях рук и пальцев, воспаление, называемое теносиновит.
– Артрит.
Артрит — это хроническое воспаление суставов. Это воспаление вызывает отек и приводит к расширению кровеносных сосудов. Такой механизм важен для того, чтобы большее количество иммунных клеток могло достичь места поражения. Тем не менее, сильное или постоянное воспаление может привести к накоплению большего количества жидкости, чем организм способен поглотить, вызывая отложение остаточной воды в колене при поражении сустава.
Двумя основными типами артрита являются остеоартроз, при котором наблюдается износ суставов, и ревматоидный артрит, когда иммунная система сама повреждает ткани суставов.
– Другие причины.
Другие возможные причины жидкости в коленном суставе включают:
- разрыв связок;
- падение;
- киста;
- опухоли;
- перелом костей.
Факторы риска
Все вышеперечисленные состояния обычно вызывают отечность колена, которая заключается в естественной реакции организма, защищающей колено защитной жидкостью, предотвращающей более серьезные повреждения. Однако вода в колене скапливается в избытке, что приводит к потере защитной функции и повреждению колена.
- Ожирение. Люди с избыточным весом в конечном итоге нагружают колено большим весом, и это быстрее приводит к изнашиванию коленных суставов, что приводит к избыточной выработке жидкости, которая накапливается в суставах. Кроме того, ожирение увеличивает риск развития остеоартрита, который является одной из наиболее частых причин отека колена.
- Спорт. Например, занятия спортом с высокой нагрузкой или рывками, такими как футбол или баскетбол, увеличивают риск развития выпота в коленом суставе.
- Возраст. На протяжении многих лет, суставы естественным образом изнашиваются, что также увеличивает риск таких состояний, как артрит и жидкость в коленях.
- Профессиональная деятельность. Работяги, проводящие много времени на ногах, выполняющие тяжелые физические нагрузки, например, садоводство и плотницкие работы, имеют более высокий риск отложений жидкости в коленных и плечевых суставах.
Общие симптомы
![]()
Среди симптомов, наиболее часто наблюдаемых при выпоте в коленном суставе, выделяются следующие:
- боль в коленях, пульсирующая и слабая или более острая;
- отек, который может варьироваться от легкой до тяжелой степени;
- скованность, которая может повлиять на диапазон движения пораженного сустава;
- покраснение;
- сильная чувствительность;
- ощущение жара и тепла в месте образования жидкости.
Такие симптомы могут варьироваться в зависимости от причины жидкости в коленном суставе и объема.
Если проблема вызвана, например, остеоартритом, пациент чувствует боль при переносе веса или физических нагрузках. Как правило, боль исчезает, когда человек отдыхает.
Когда в результате травмы возникает выпот коленного сустава, могут появиться синяки на передней, задней или боковых сторонах колена, а также кровотечение из суставов.
Уже отек может повлиять на колено и окружающие области, в результате чего одно колено будет казаться больше другого. Еще одним признаком наличия воды в колене является сложность сгибания или растяжения пораженного колена из-за накопления жидкости.
В случае инфекции суставов пациент может испытывать такие симптомы, как жар, недомогание, озноб и слабость.
Возможные осложнения
- Потеря мышечной массы. Люди, перенесшие эффузию коленного сустава и имеющие артрит, могут страдать от прогрессирующей мышечной потери, известной как артрогенное торможение мышц.
- Киста Бейкера. Другим осложнением выпота в суставе является киста Бейкера, состояние, при котором в суставном пространстве образуется заполненный жидкостью ком. Это происходит, когда накопление жидкости настолько велико, что организм не может ее поглотить. Маленькая киста Бейкера обычно не вызывает физических симптомов и остается незамеченной, но большая киста может вызывать боль при определенных движениях.
Диагностика
Чтобы выяснить причину проблемы, врачи могут заказать визуальные исследования и лабораторный анализ жидкостей суставов, а также оценку истории болезни и симптомов.
Коленная жидкость удаляется путем совместной аспирации, при которой в пораженный участок вставляется длинная тонкая игла. Эта жидкость может быть проверена на наличие бактерий, клеток крови, которые указывают на инфекцию или воспаление, или на присутствие специфических белков, которые могут указывать на такие заболевания, как подагра. Во время этого обследования также можно слить часть жидкости, чтобы облегчить боль на месте.
Некоторые из тестов визуализации, которые могут быть заказаны, включают рентген, МРТ, УЗИ и компьютерную томографию, они помогают врачу увидеть состояние суставов.
Лечение
Правильное лечение напрямую зависит от причины возникновения жидкости в колене. Таким образом, лечение может варьироваться от пациента к пациенту.
Наиболее распространенный терапевтический подход включает регулярные упражнения на растяжку, а также плавную и регулярную физическую нагрузку. Консультация физиотерапевта может быть полезной пациенту для выполнения физических упражнений с целью укрепления колена.
Также может потребоваться лечение данного заболевания с помощью специальных лекарств, которые могут включать:
- кортикостероиды;
- нестероидные противовоспалительные препараты;
- антибиотики в случаи септического артрита, вызванного бактериальной инфекцией;
- анальгетики, такие как парацетамол, ибупрофен или напроксен для облегчения боли.
Для лечения артрита иммунодепрессанты, такие как метотрексат, могут быть использованы для уменьшения атак иммунных клеток на суставы организма.
Из-за серьезных долгосрочных побочных эффектов кортикостероиды следует использовать только в качестве экстренных мер для облегчения приступов сильной боли и воспаления.
В более тяжелых случаях может возникнуть необходимость в хирургическом вмешательстве, при котором излишняя жидкость сливается и сустав восстанавливается:
- Совместная аспирация: процедура, при которой из области колена удаляется жидкость и снимается давление.
- Артроскопия: метод, при котором в коленные суставы вставляется трубка, чтобы помочь восстановить местное повреждение.
Существует также возможность — в очень серьезных случаях — замены колена или его суставов.
Некоторые меры, которые можно применить в домашних условиях, совместно с программой по облегчению симптомов:
- отдых с иммобилизацией колена;
- чуть приподнимать ногу при отдыхе;
- нанесение льда завернутого в чистую ткань или полотенце на 15-20 минут.
Восстановление имеет тенденцию быть очень быстрым и тихим. Если вы подверглись хирургическому вмешательству по удалению избытка жидкости, место всегда держите сухим и чистым и накладываете небольшую повязку в течение определенного врачом времени. В течение первых 2-х дней после процедуры важно избегать тяжелых и сильных физических нагрузок на коленные суставы.
Как предотвратить образование жидкости в коленном суставе?
Чтобы избежать возникновения данной патологии, следует:
- Сбросить вес в случае ожирения, так как избыточный вес может увеличить давление на коленные суставы;
- Избегайте резких движений или ходьбы по неровной поверхности, что может способствовать падению;
- Укрепляйте суставы и мышцы вокруг колена с помощью специальных упражнений, таких как, например, приседание;
- Занимайтесь физическими упражнениями, которые не заставляют суставы двигаться так сильно, например, ходьба, езда на велосипеде и плавание;
- Практикуйте легкое растяжение колена перед любой физической нагрузкой и даже в офисе, когда подолгу сидите;
- Носите эластичную подтяжку колена при выполнении физических упражнений с высокой нагрузкой для сохранения коленных суставов.
Среди всех этих советов, наиболее важным является соблюдение границ физических возможностей вашего организма. Не превышайте свой предел тщеславием. Уважайте свое тело, когда оно просит вас остановиться, не применяйте силу сверх того, на что вы способны.
Читайте также: