Что это такое корректирующая остеотомия коленного сустава
Корригирующая остеотомия коленного сустава является проверенным методом хирургического лечения деформаций большеберцовой и бедренной костей. Эта операция снижает нагрузку на суставные поверхности, устраняет уже имеющиеся патологии и замедляет дегенерацию нижней конечности.
Схематичное изображение проведения операции.
Что такое остеотомия коленного сустава?
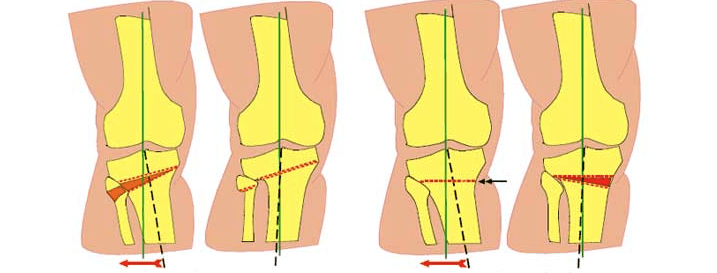
Корригирующая остеотомия коленного сустава — операция, устраняющая врожденные и приобретенные костные деформации. Во время хирургического вмешательства врач иссекает заранее обозначенный участок костной ткани и соединяет свободные фрагменты костей имплантатами. В результате ось механической нагрузки переносится на здоровый участок сустава. Операция проводится под полной или спинальной анестезией. После лечения ортопед фиксирует нижнюю конечность пациента гипсовой повязкой на время восстановления. Проводится реабилитация.
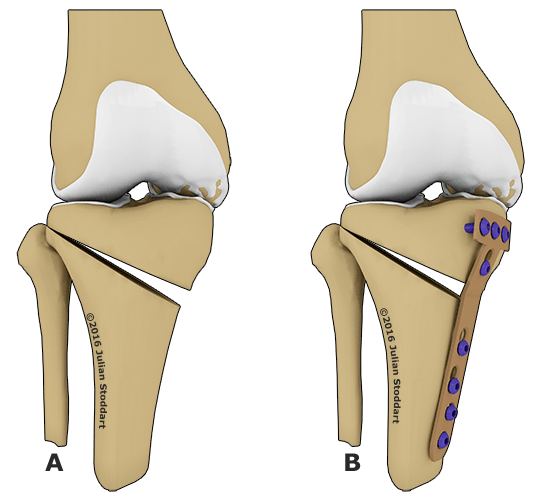
Остеотомия с металлоконструкцией.
Описанный метод коррекции традиционно сравнивается с эндопротезированием коленного сустава. Остеотомия — менее травматичный способ лечения. Эта медицинская манипуляция отлично подходит молодым пациентам, страдающим от поздних стадий гонартроза. Выбор остеотомии в качестве способа восстановления подвижности нижней конечности позволяет отсрочить проведение эндопротезирования на длительный срок.
Остеотомия применяется на протяжении двух веков. После открытия методов заместительной артропластики это оперативное вмешательство отошло на второй план, однако такой способ лечения применяется до сих пор. В начале 21 века были разработаны современные способы закрепления костных участков, уменьшающие длительность реабилитации.

Показания к операции
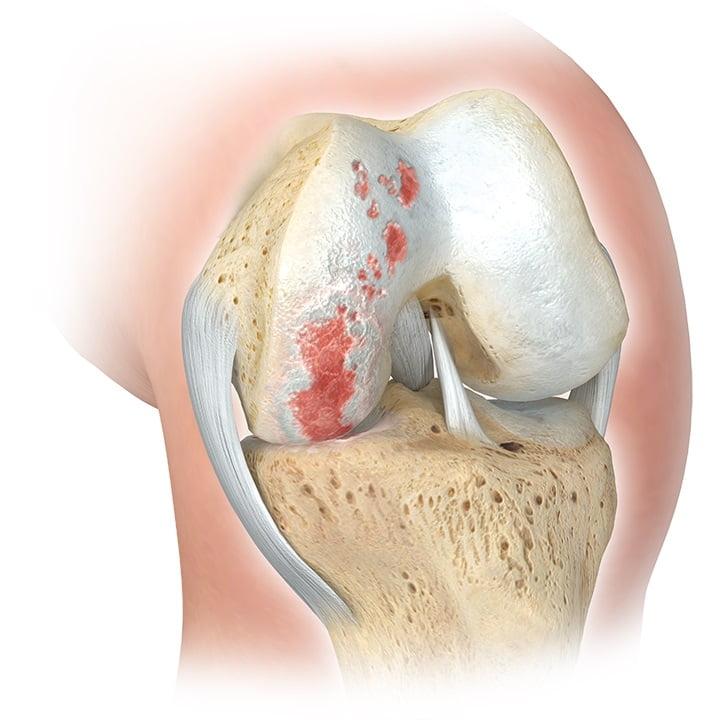
Главным показанием к оперативному вмешательству является гонартроз. Это дегенеративное заболевание коленного сустава, проявляющееся постепенным разрушением хрящевой ткани и деформацией нижней конечности. На поздних стадиях гонартроза у пациентов формируются вальгусные и варусные деформации. Объем движений ограничивается, возникает хронический болевой синдром.
- Врожденная деформация нижней конечности.
- Искривление костей после травмы.
- Подготовка к эндопротезированию коленного сустава.
- Смещение оси нижней конечности при патологиях суставных связок.
- Рахит, деформирующий остеит и другие болезни костной ткани.
Вмешательство рекомендуется проводить при удовлетворительном состоянии хрящевой поверхности костей и изолированном поражении одного участка коленного сустава. Такой метод коррекции дает возможность сохранить подвижность нижней конечности у молодых пациентов.
В каких случаях остеотомия не поможет?
Эффективность лечения зависит от возраста, пола и массы тела пациента. Неудовлетворительные результаты операции могут быть обусловлены пожилым возрастом больного, значительным поражением костей и разрушением гиалинового хряща.
Состояния, при которых проведение вмешательства нецелесообразно:
- ревматоидный артрит;
- остеопороз;
- внесуставные патологии;
- недостаток кровоснабжения нижней конечности;
- нарушение роста костной ткани;
- отсутствие мениска;
- выраженное ожирение (ИМТ: 40 и выше).
При неправильной оценке показаний остеотомия может ускорить дегенерацию коленного сустава. Перед лечением врачи проводят лабораторные исследования, получают снимки нижней конечности на протяжении и назначают дополнительные диагностические манипуляции.
Виды хирургических техник
Вмешательства классифицируют по месту проведения, способу иссечения тканей и характеру костной пластики. Исправляется структура большеберцовой или бедренной кости. Классификация по характеру пластики включает открытую, закрытую, латеральную и прямую остеотомии. Коррекция большеберцовой кости может быть высокой или низкой. Конкретная хирургическая техника подбирается врачом индивидуально по результатам предварительного обследования.
Основные виды остеотомии:
- Клиновидная закрытая. Разрез кожи производится в латеральной или передней области колена для доступа к верхнему эпифизу большеберцовой кости или нижнему эпифизу бедренной кости. После иссечения ткани свободные поверхности кости фиксируют металлическими пластинами или скобами.
- Клиновидная открытая. После разреза кожи в передней или боковой области колена проводится неполная остеотомия. Концевой отдел большеберцовой кости разъединяется на две части с формированием диастаза. Далее костные участки соединяют металлической пластиной и аутотрансплантатом из таза пациента.
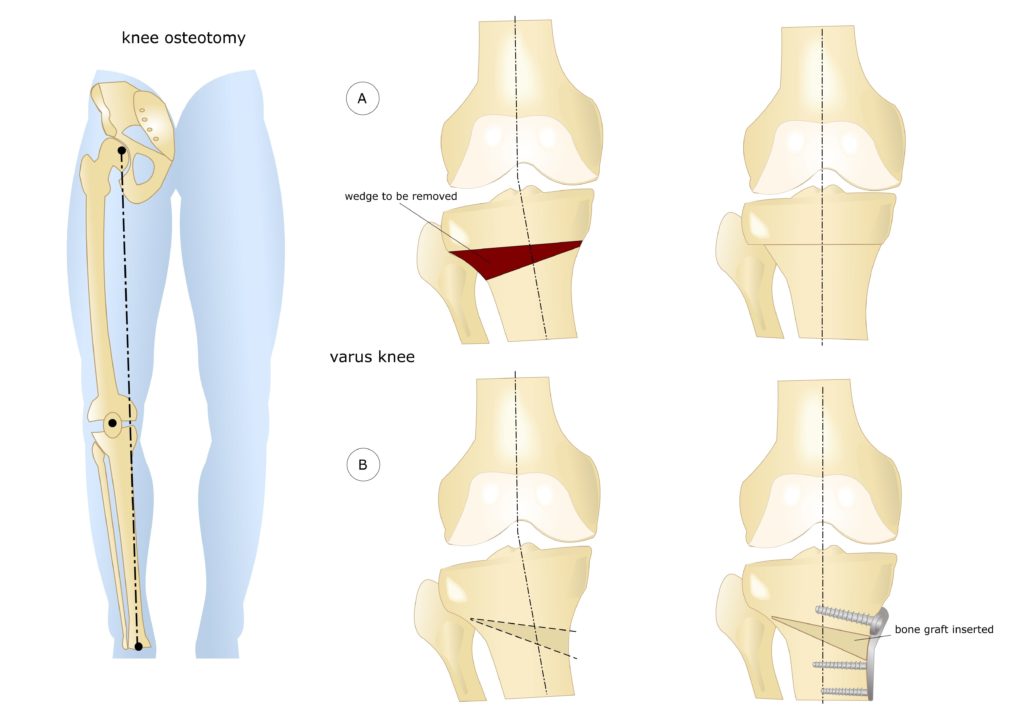
Остеотомия коленного сустава: визуальное изображение процедуры.
Костная ткань удаляется с помощью остеотома. Для предотвращения повреждения сосудов и нервов, проходящих через коленный сустав, коррекция проводится под контролем флуороскопа или рентгеновского аппарата. После пластики кожный покров сшивается, и нижняя конечность фиксируется гипсовой повязкой или шиной.
Не существует единого метода оперативного вмешательства, подходящего при любых показаниях. При выборе хирургической техники врач учитывает запланированный угол коррекции. Методы визуализации помогают точнее восстанавливать ось нижней конечности. В современной ортопедии чаще всего проводится открытая клиновидная остеотомия большеберцовой кости выше уровня бугристости.
Реабилитация
Результаты лечения в долгосрочном периоде зависят от реабилитационных мероприятий. После хирургического вмешательства врач проводит контрольные обследования и подбирает методы восстановления подвижности коленного сустава. Цели реабилитации включают устранение боли, предупреждение послеоперационных осложнений и восстановление мышечного аппарата нижней конечности.
- Физиотерапия: электростимуляция, криотерапия и тепловое воздействие. Физическая терапия облегчает боль и уменьшает отечность тканей в послеоперационном периоде.
- Лечебный массаж. Мануальная терапия улучшает кровоток в тканях, облегчает боль и нормализует мышечный тонус.
- Лечебная физкультура. Упражнения можно проводить в домашних условиях. Главной задачей является восстановление сгибательных и разгибательных движений в коленном суставе.
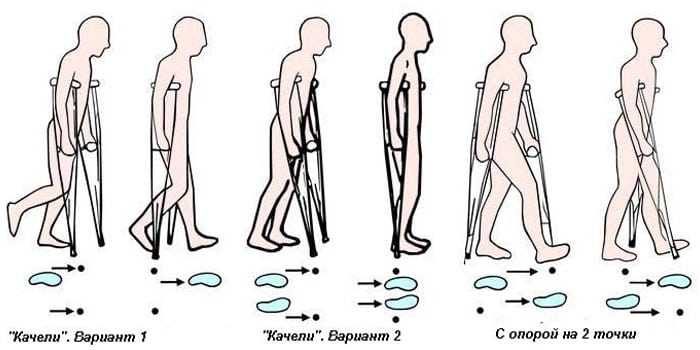
- Ортопедическая реабилитация для предупреждения рецидива болезни. Пациенту рекомендуется носить наколенник или эластичный бинт для фиксации сустава. В первое время после операции необходимо использовать трость и носить обувь с ортопедическими стельками для снижения нагрузки на суставные поверхности.
Схема реабилитации составляется ортопедом и врачом ЛФК. Подбирается медикаментозная терапия. Полное восстановление двигательной активности происходит в течение года.
Жизнь после лечения
Прогноз определяется изначальным диагнозом, выбранной техникой хирургического лечения, квалификацией хирурга, возрастом пациента и другими критериями. По данным медицинского центра имени Г. А. Илизарова, положительные результаты были отмечены у 95% пациентов после вмешательства. В течение 10 лет после костной пластики наблюдается отсутствие боли и других симптомов гонартроза. Молодые люди, перенесшие остеотомию, после реабилитации возвращаются к полноценной жизни. Последующее проведение заместительной артропластики облегчается.
Долгосрочные результаты коррекции предсказать сложно. Пациентам рекомендуется регулярно посещать ортопеда и проходить обследования для контроля состояния сустава. Остеотомия в качестве самостоятельного метода лечения не устраняет артроз полностью, а только замедляет развитие дегенеративных процессов. У некоторых больных рецидив возникает уже через 4 года после вмешательства.
Цены на остеотомию коленного сустава
Стоимость лечения зависит от квалификации врача, хирургической техники и диагноза.
- Москва: от 7 до 22 тысяч рублей.
- Санкт-Петербург: от 10 до 23 тысяч рублей.
- Средняя цена по России — 15 тысяч рублей.
Информацию о ценах необходимо уточнять в конкретной клинике.
Корригирующая остеотомия коленного сустава – оперативное вмешательство, направленное на устранение деформации костной ткани. Планируя такую операцию, следует подготовиться к искусственному ломанию небольшого участка кости с целью исправления неправильного сращения. Существуют разные методики остеотомии, отличающиеся уровнем сложности в зависимости от наличия или отсутствия сопутствующих патологий и общего состояния пациента.
Показания и противопоказания
Остеотомия колена чаще всего проводится при деградациях хрящей и частей суставов колен, когда требуется сохранить здоровые ткани.
Противопоказания хирургического вмешательства:
- ревматоидный артрит;
- местные и общие инфекционные заболевания;
- заболевания вен и сосудов ног;
- болезни сердца и легких в стадии декомпенсации;
- недостаточность почек и печени;
- ожирение или дистрофия;
- сахарный диабет;
- повышенная хрупкость костей.
Люди, которые не попадают в категорию 40-60 лет, могут получить отказ в хирургическом вмешательстве из-за низкой вероятности положительного результата или возможности более щадящего лечения.
Кому рекомендована процедура
Корригировать коленный сустав с помощью остеотомии рекомендуется пациентам, которые отвечают следующим характеристикам:
- легкая или умеренная стадия артрита, которая поразила только одно колено;
- средняя возрастная категория;
- оптимальный вес;
- высокая подвижность коленного сустава: способность разогнуть – согнуть, по крайней мере, на 90 градусов;
- наличие болевых ощущений, обусловленных артритом и проявляющихся только в период активности или продолжительного нахождения в стоячем положении;
- согласие на длительную реабилитацию;
- согласие на ходьбу с костылями в течение 6–8 недель после оперативного вмешательства.
При правильном проведении операции положительный результат сохранится на длительное время.
Подготовка к операции
До проведения остеотомии требуется подтверждение диагноза и определение объема костной ткани, подлежащей удалению. Необходимые исследования:
- рентгенография;
- МРТ, основанное на специальных магнитных волнах для создания снимка структуры внутри колен;
- КТ.
Комплексное обследование позволяет понять, насколько высоким будет уровень эффективности запланированной процедуры.
Перед проведением остеотомии рекомендуется проконсультироваться с врачом относительно применяемых медикаментов. Примерно за неделю может потребоваться временное прекращение приема определенных лекарств, например, противовоспалительных и разжижающих кровь препаратов. Такая мера повышает эффективность хирургического вмешательства.
Операцию делают исключительно натощак, поэтому как минимум за 8 часов необходимо отказаться от приемов пищи, за 3 часа от напитков.
Особенности операции на коленях
Суставы следует корректировать до того момента, пока заболевание перешло в более тяжелую форму и не привело к утрате трудоспособности пациента. При запущенных патологиях рекомендуется эндопротезирование, предусматривающее замену пораженного сустава или его части.
Основная задача остеотомии – нормализация соотношений поверхностей коленных суставов, улучшение кровообращения в костных тканях. С пораженной области удается снять нагрузку, которая впоследствии перекладывается на здоровую для полноценной функциональности конечности. Предотвращается застой крови в близлежащих тканях, вследствие чего устраняются риски разрушения хрящевой ткани колен.
Результат корригирующей остеотомии зависит от правильности расчета угла деформации и дальнейшей хирургической корректировки. Для предотвращения рецидива рекомендуется взять 3–4 здоровых градуса. Врачи используют технологию обработки изображений для измерения части кости, которая подлежит удалению. Тщательный контроль повышает эффективность мероприятия.
Выполняется надрез кожи, в колено помещаются тонкие проводки для облегчения процесса удаления кости. Врач осторожно удаляет часть коленного сустава под определенным углом. Оставшиеся части скрепляются с помощью специальных медицинских винтов. По окончании процедуры ткани послойно зашивают и обрабатывают антисептиками.
Корректирующая остеотомия коленного сустава обычно занимает 1–3 часа, после операции необходимо остаться в больнице на 2–3 дня. В отдельных случаях врач продлевает срок пребывания в стационаре, если видит осложнения.
Особенности реабилитации
После корригирующей остеотомии коленного сустава реабилитация обязательна для полноценного восстановления функций колена. Комплекс мер включает:
- Прием обезболивающих медикаментов.
- Холодные компрессы на 15–20 минут четырежды в день.
- Во время отдыха положение прооперированной ноги выше туловища для устранения отечности, улучшения кровообращения и оттока лимфы.
- Уход за швами для предотвращения воспаления, поддержание их в чистом и сухом состоянии.
- Использование костылей или ходунков на начальном этапе. Сроки использования вспомогательных средств определяет врач.
Разрабатывать колено после остеотомии нужно под контролем физиотерапевта через 6–8 недель. Терапия основывается на постепенном расширении диапазона движений и включает силовые тренировки.
После реабилитации рекомендуется выполнить рентген сустава. Для полного восстановления требуется до шести месяцев.
Остеотомией колена называется разновидность операции на суставе, которая помогает устранить деформации костной ткани. Суть хирургии заключается в искусственном переломе кости на выбранном участке. Корригирующая форма остеотомии проводится, когда произошло неправильное сращение отломков после перелома. Конкретный вид остеотомии зависит от области травмы, от ее сложности и дополнительных нарушений.

Остеотомия коленного сустава
Что такое остеотомия?
Остеотомия – хирургическая операция, которая позволяет сделать коррекцию деформации в частях опорно-двигательного аппарата путем их перелома и правильного соединения.
Основная задача – коррекция оси конечности. Это распространенный метод, которым часто корректируют артроз колена. Он популярен благодаря возможности сохранения собственных тканей, которые окружают коленное сочленение.
Также у молодых пациентов операция может заменить протезирование, ведь при эндопротезировании у людей до 55 лет из-за активного образа жизни уменьшаются сроки полезной работы протеза, а значит, в преклонном возрасте может потребоваться повторная операция. Протекает она сложнее, а организму тяжелее восстановиться после нее.
Показания к проведению остеотомии колена
Лечение артроза коленного сустава путем остеотомии, а также других патологий считается бескровной и малотравматичной операцией. Для исправления деформации делается надрез длиной не больше 1 см.
Основные показания – это дистрофия хрящей и деформация оси ноги. Эти состояния развиваются после травмы мягких тканей, связок и мениска.
Дистрофию могут вызывать врожденные патологии нижних конечностей, прогрессирующий гонартроз или неправильная терапия травм колена. Также остеотомия организуется при рахите или дистрофии костных тканей.

Показания к операции
Операция запрещена для беременных и людей в преклонном возрасте с заболеваниями сердца.
Основные этапы оперативного вмешательства
Эффект хирургии зависит от правильности ее реализации, предварительной диагностики, выявленной степени и необходимого уровня коррекции. Операция проводится хирургом или ортопедом.
Если доктор не реализует сбор нужных показаний, то лучше обратиться к другому специалисту, так как нарушение техники хирургического вмешательства не принесет положительных результатов, а только ускорит разрушение сочленения колена.
Подготовка должна начаться с тщательной диагностики состояния больного. Для этого нужно лабораторное и клиническое исследование. Самые важные данные позволит получить рентгенография, томография (компьютерная или магнитно-резонансная).
Цифровой тип рентгенографии помогает получить четкий детальный снимок осевого нарушения ноги.
Томография покажет малейшие нарушения тканей сустава. После изучения полученной информации врач может смоделировать послеоперационные результаты. Специалист получает исчерпывающую информацию о степени деформирования осевой линии и о соотношении углов нижних конечностей.

Подготовительный этап
На консультации доктор обязательно рассказывает план операции, по просьбе пациента поясняет непонятные детали, предупреждает о вероятности осложнений и о необходимости реабилитации. Затем подбирается оптимальный путь организации операции, размеры разреза и тип фиксаций.
Пациента начинают готовить к оперативному лечению. За неделю запрещено принимать любые медикаменты.
Современная хирургия располагает несколькими методами коррекции, отличающимися своими техническими характеристиками. Однако этапы реализации при этом не меняются:
- Проводится иссечение части кости необходимыми инструментами. Края кости раздвигаются на заранее высчитанное врачом расстояние.
- В промежуток устанавливается искусственный имплант или собственный фрагмент, который берется из тазовой части. Размер также высчитывается заранее.
- Поверх соединения накладываются пластины из металла, чаще титановые. Они прочно держат полученную конструкцию. Для дополнительного крепления применяются спицы и столбы. Правильная фиксация позволяет создать стабильный угол при движении.
- Операция обязательно контролируется рентгеном, чтобы следить за тем, насколько правильно делается перелом и проводится фиксация удерживания.
Когда хирургию проводят профессионалы, то коленная чашечка и сухожилия над коленом сохраняются нетронутыми. Также улучшается кровоток в коленной зоне, реструктуризируется хрящевая ткань, отступает суставная боль.
Сроки реабилитации соответствуют состоянию, в котором находится человек после операции, а также качеству фиксаторов кости. Примерное время колеблется от 12 недель до 12 месяцев. В первые 2 месяца происходит интенсивное срастание костных тканей и костей, промежутки заполняются новой соединительной тканью. Оставшееся время требуется на возвращение привычной подвижности ногой и упрочнение конструкции.
В первые дни реабилитации допустима только частичная нагрузка на установленную конструкцию и конечность.
Обязательно врач проводит проверку уровня нормализации оси ноги. Полное привыкание к новому расположению колена отмечается на 6-й месяц после хирургического лечения.
В современной медицине данная операция относится к высокотехнологичным и в то же время простым способам коррекции. Она помогает на долгие годы отложить эндопротезирование (более 10 лет), становится своеобразной подготовкой к артропластике.
Возможные осложнения
Негативные последствия встречаются очень редко, но следует учесть, что любые хирургические манипуляции несут определенный риск. В связи с этим при планировании остеотомии важно учитывать риски таких осложнений:
- кровотечения;
- негативной реакции на наркоз;
- инфицирования;
- образования сгустков крови;
- тошноты и рвоты;
- травмирования сосудов;
- уменьшения длины ноги.
Риски послеоперационных осложнений в несколько раз выше у курильщиков.
Сколько длится восстановительный период
Физическое полноценное восстановление может продолжаться от 3 до 12 месяцев. На первых стадиях этого процесса проходит срастание костей и тканей. Затем нога постепенно привыкает к новому положению и изменениям в колене. Часто проводится фиксирование коленного сустава в статичном состоянии.
Если отек очень сильный, требуются холодные компрессы. Также для уменьшения отечности ногу периодически на некоторое время поднимают выше тела.
Двигательная активность возобновляется благодаря специально разработанным упражнениям. Сначала все упражнения требуется делать медленно и размеренно, а затем увеличивать активность. Одновременно реализуются статические комплексы и дыхательная гимнастика.
Чтобы не допустить застоев, после остеотомии назначаются процедуры физиотерапии.

Проведение остеотомии
Остеотомия является серьезной операцией. Ее проводят, когда консервативное лечение не привело к ожидаемым результатам, не избавило больного от имеющейся деформации в колене. В связи с тем, что многие травмы и заболевания опорно-двигательной системы могут привести к инвалидности, не стоит затягивать с операцией. Но врачи категорически против применения остеотомии только в эстетических целях, когда какие-либо медицинские диагнозы у человека отсутствуют. Хирургия проводится только по медицинским показаниям.
В последнее время происходит увеличение заболеваемости коленных суставов среди лиц трудоспособного и молодого возраста. Часто такие пациенты остаются недовольны консервативным лечением. В этом случае помогут быстро вернуться к прежнему образу жизни современные щадящие операции, такие как корригирующая остеотомия.
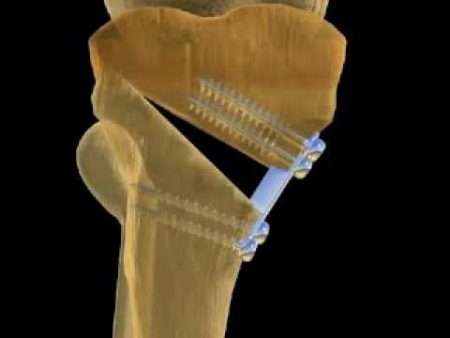
Что такое остеотомия?
Корригирующая остеотомия — это хирургическое вмешательство, направленное на коррекцию оси деформированных частей опорно-двигательного аппарата, путем их перелома и последующего соединения.
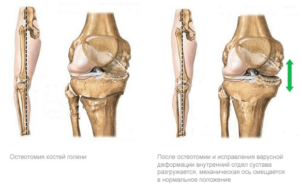
Главная цель остеотомии на коленном суставе — это за счет исправления оси конечности, перераспределить нагрузку с поврежденного участка на относительно здоровый.
Показания к проведению остеотомии колена
Прежде всего операция назначается при разрушении менисков хряща в коленном суставе. Деградация хрящевой ткани вызывает смещение механической оси нижних конечностей на 10 мм от середины. Следовательно, нагрузка при движении на нее увеличивается. Происходит непропорциональное и преждевременное изнашивание суставного органа.
Также процедура будет необходима при изменениях осевой линии конечности, которые спровоцированы другими заболеваниями:
- растяжение связок коленного сустава;
- развитие артроза в суставной капсуле или кости;
- посттравматические деформации нижних конечностей;
- генетические деформации ног;
- нарушение здорового роста нижних конечностей, обусловленное разными болезнями (рахит, болезнь Блаунта, болезнь Педжета и прочие).
Основные этапы оперативного вмешательства
Эффективность корригирующей остеотомии зависит от того, насколько правильно была проведена диагностика, проанализированы уровень и степень коррекции.
Оперативные действия осуществляются ортопедами или хирургами. Обращайте внимание на опыт специалиста.
Если врач не собирает все необходимые показания — хирургическое вмешательство не даст лечебного эффекта или приведет к ускорению разрушения суставных тканей.
Начинается с тщательного обследования пациента. Проводится лабораторное и клиническое тестирование. Важнейшие данные врачи получают с помощью цифровой рентгенографии и компьютерной томографии.
Цифровая рентгенография позволяет получить детальное изображение осевой патологии нижних конечностей.
Компьютерная томография показывает минимальные изменения в тканях коленного сустава. На основе полученных данных, ортопед точно моделирует будущий послеоперационный результат. Формируется представление об уровне деформации осевых линий и соотношении референтных углов нижних конечностей.
На консультации у врача с пациентом обговаривается план операции, ее особенности и возможные осложнения. Определяется способ оперирования в соответствии со следующими аспектами: уровень иссечения кости (голень или бедро), расстояние разреза от сустава, тип и размер фиксирующей конструкции.
Пациенты постепенно подготавливаются к хирургической процедуре. За неделю до лечения им запрещается принимать некоторые медикаменты (противовоспалительные препараты, антикоагулянты, антиагреганты и прочие).
В современной хирургии разработано несколько способов выполнения коррекции колена. Каждый из них имеет технические особенности. Но все они включают общие оперативные действия, без которых невозможна эта процедура:
- Специальными инструментами иссекается необходимая часть кости. Ее края раздвигаются на просчитанное расстояние.
- В образовавшийся промежуток вставляется искусственный трансплантат или фрагмент, взятый из тазовой кости организма пациента. Его размеры заранее определяются с помощью компьютерных вычислений.
- сверху накладывают металлические пластины. Они должны прочно удерживать новое костное соединение. Лучше всего с этой функцией справляются пластины с резьбой. Для дополнительного укрепления используются столбы и спицы. Правильно зафиксированная конструкция формирует стабильный угол при движениях.
- Хирургический процесс осуществляется под контролем рентгена, чтобы определить насколько корректно выполняется перелом и фиксируются пластины.
Профессиональное выполнение оперативного вмешательства позволяет сохранить коленную чашечку и надколенные сухожилия. Кроме того, оно улучшает кровоснабжение в области колена. Удается частично реструктуризовать хрящевую ткань и устранить боль.
Длительность реабилитации зависит от состояния здоровья пациента и качества установленных фиксаторов для костных частей. Период восстановления занимает от 12 недель до 1 года. В течение 2 месяцев происходит активное срастание костей, заполнение всех промежутков новой соединительной тканью. Остальное время отводится на приобретение прочности конструкции.
В первые дни восстановления дается частичная нагрузка на прооперированную конечность.
Проверяется уровень нормализации оси нижней конечности. Привыкание к новому положению колена завершается на 6-й месяц реабилитации.
Сегодня такая операция считается высокотехнологичным и одновременно простым методом. В медицине ценится за то, что помогает отстрочить на долгие годы эндопротезирование (более чем на 10 лет). Является подготовительным этапом перед проведением артропластики.
Инновационный способ востребован у пациентов, которые ведут активный способ жизни и хотят побыстрее вернуться в здоровую форму.
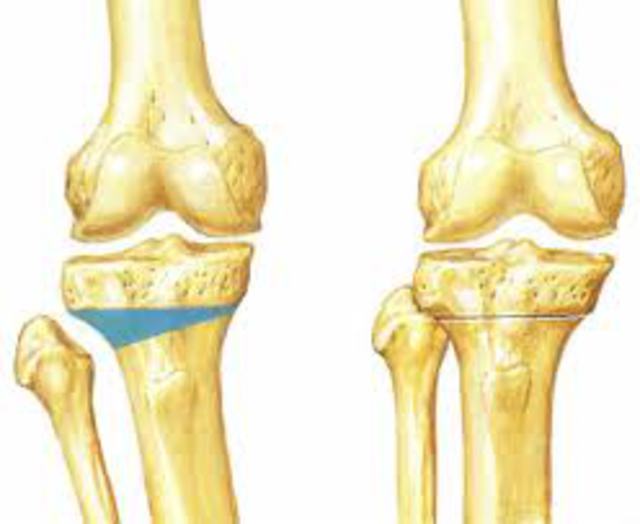
Показания к операции
Важно знать! Врачи в шоке: "Эффективное и доступное средство от боли в суставах существует. " Читать далее.
В клинической практике остеотомии чаще всего используют для коррекции осевых и торсионных деформаций нижних конечностей. Такие операции делают при дисплазии тазобедренных суставов, несоответствии длины ног, плоскостопии, вальгусной деформации стопы, искривлениях верхних конечностей и позвоночника. Во время хирургических вмешательств хирурги могут распиливать длинные трубчатые кости, позвонки, кости таза или стопы.
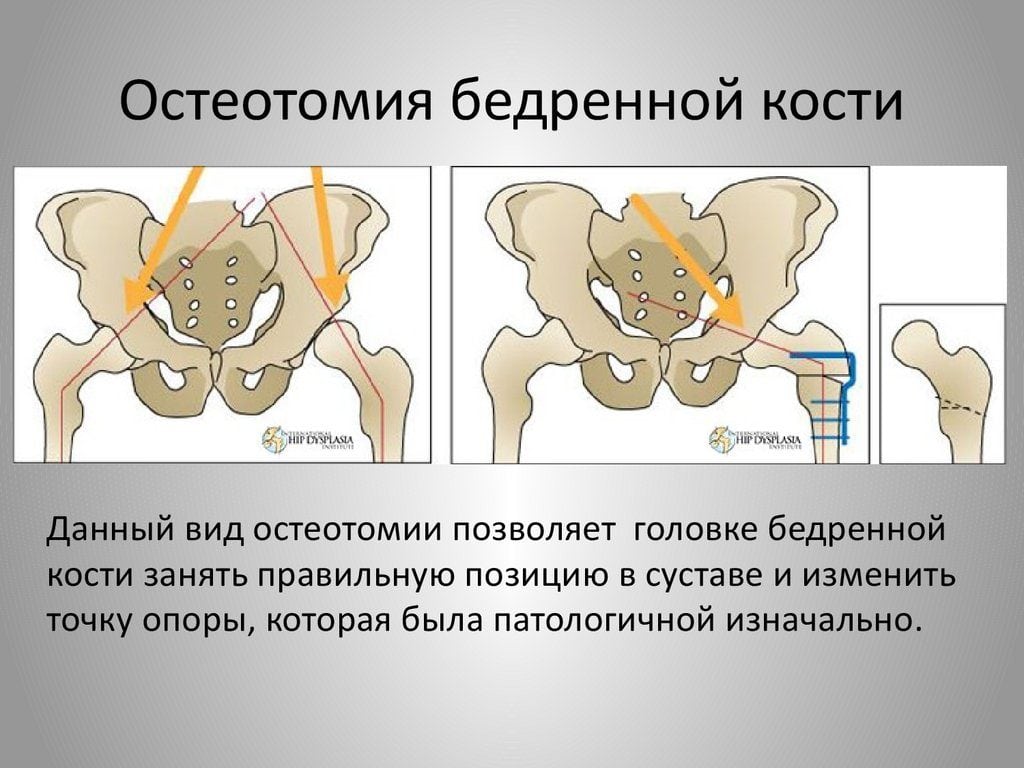
Преимущества корригирующей остеотомии
В ходе вмешательства хирурги разделяют кость на части с помощью пилы, сверла или долота. Все манипуляции они выполняют в соответствии с четким предоперационным планом. Во время подготовки к хирургическому вмешательству врачи создают оптимальную схему коррекции имеющихся дефектов. Естественно, подобная тактика позволяет добиться хороших функциональных результатов.
Видео на английском, но очень информативное:
При остеотомии хирурги не трогают здоровые суставы. Это позволяет сохранить их функции и избежать осложнений, связанных со вскрытием синовиальной полости. Если же сустав поврежден, репозиция костей поможет затормозить его разрушение. К примеру, остеотомия способна задержать развитие деформирующего артроза, отстрочить операцию на суставе на 10-15 лет.
При наличии тяжелого остеоартроза или слабости связочного аппарата одной остеотомии бывает недостаточно. Поэтому для достижения нужного эффекта врачи дополняют ее реконструктивными операциями на связках, артродезированием или другими манипуляциями.
Например, при плоскостопии корригирующую остеотомию стопы нередко комбинируют с пластикой длинной плантарной связки и артродезом подтаранного сустава.
Подготовка к операции
Во время предоперационной подготовки врачи обследуют пациента и подбирают для него оптимальный план лечения. После этого специалисты обязательно согласовывают его с самим больным. Перед хирургическим вмешательством каждый человек проходит полноценное обследование.
Перечень необходимых анализов и исследований:
- общий анализ крови и мочи;
- определение группы крови, резус-фактора;
- анализы крови на RW и HbAg;
- коагулограмма;
- биохимический анализ крови;
- ЭКГ;
- рентгенография в 2-х проекциях;
- магнитно-резонансная томография (МРТ) пораженного сегмента;
- консультации невропатолога, кардиолога, эндокринолога, аллерголога и других нужных специалистов.

Во время ожидания операции врачи советуют пациентам выполнять специальные упражнения. Они помогают растянуть и укрепить мышцы, что дает возможность избежать появления контрактур в послеоперационном периоде.
Некоторые врачи отказываются оперировать пациентов с выраженным ожирением. Причина – высокий интраоперационный риск, сложности при реабилитации и высокая вероятность осложнений. Таких больных обычно оперируют после того, как они похудеют.
Даже "запущенные" проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
Пациента госпитализируют в стационар за 1 день до операции. Там он общается с лечащим врачом, подписывает информированное согласие на проведение анестезии и выполнение хирургического вмешательства. После этого больному назначают необходимые препараты, которые тот принимает под контролем медперсонала.
Вечером накануне операции человеку запрещают кушать. Утром его просят снять все украшения. Непосредственно перед хирургическим вмешательством больного переодевают в стерильную одежду и отводят в операционную.
Ход операции
Остеотомию могут выполнять под общей или местной регионарной анестезией. Выбор метода обезболивания зависит от объема хирургического вмешательства, общего состояния здоровья человека и некоторых других факторов.
Операцию начинают с послойного рассечения мягких тканей. Получив доступ к нужной кости, хирург распиливает ее. После этого он фиксирует костные фрагменты с помощью систем наружной (аппарат Илизарова) или внутренней фиксации (накостные пластины, винты). Перед ушиванием раны врачи нередко проводят контрольное рентгенологическое исследование. Оно необходимо для подтверждения корректной фиксации кости.
Операция длится от 60 до 120 минут.
Реабилитация после корригирующей остеотомии
После хирургического вмешательства человек остается в стационаре на протяжении 3-7 дней. В послеоперационном периоде ему регулярно обрабатывают рану, дают обезболивающие средства, проводят антибиотикопрофилактику и профилактику тромбоэмболических осложнений. Также медперсонал следит за тем, чтобы пациент начал как можно раньше вставать с постели.
После выписки из стационара больной отправляется домой. Там он продолжает принимать назначенные врачом препараты. Передвигается он с помощью костылей. Швы пациенту снимают на 10-14 день после операции. После остеотомии человек должен пройти полноценную реабилитацию.
Наиболее частые осложнения
Распиливание костей – это серьезное вмешательство, выполнение которого сопряжено с немалым риском. Нежелательные осложнения могут развиваться во время проведения манипуляции или уже в восстановительном периоде. Многие из них тяжело поддаются лечению.
Таблица 1. Возможные осложнения
Возможные альтернативы
К сожалению, многие заболевания можно вылечить лишь с помощью корригирующей остеотомии. Это касается врожденной дисплазии тазобедренных суставов, O- и X-образной деформации нижних конечностей, тяжелого кифоза, лордоза, сколиоза. А вот при лечении плоскостопия, вальгусной деформации стопы остеотомию можно заменить другими видами вмешательств. Проблема лишь в том, что они, скорее всего, будут менее эффективными.
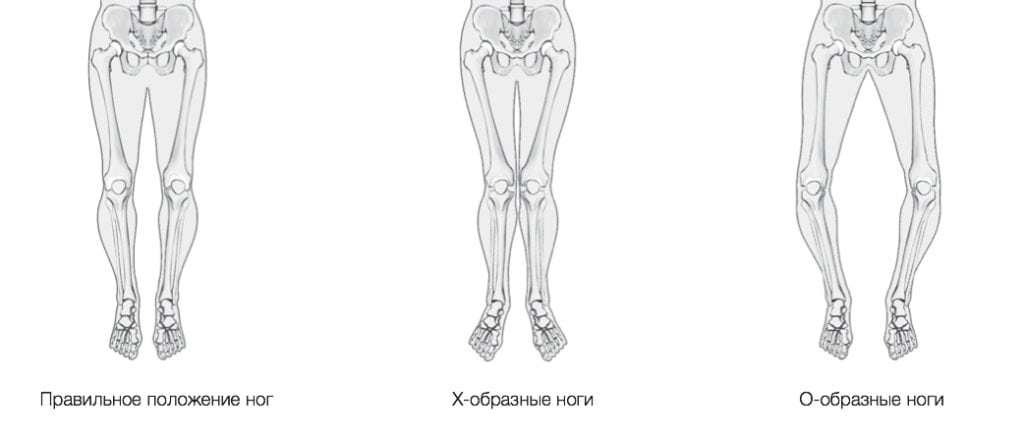
Остеотомия – это наиболее эффективный метод хирургического лечения многих заболеваний опорно-двигательного аппарата.
Читайте также: