Чистка колена при артрозе
К артрозу коленного сустава часто относятся менее серьезно, чем к другим заболеваниям суставов. Ведь эта болезнь приносит меньше неудобств при движении и не обязательно приводит к инвалидности. А зря! При артрозе происходит изнашивание суставов, связанное со старением или чрезмерными нагрузками на опорно-двигательную систему. И если первым симптомом недуга является незначительная боль при ходьбе по утрам, то со временем болевые ощущения усиливаются, сустав опухает, появляются отечность и хруст в колене, снижается подвижность сустава. При запущенном артрозе происходит деформация коленного сустава и человек может передвигаться только в полусогнутом состоянии. Также артроз трудно поддается лечению, поэтому важно начать бороться с ним после появления первых симптомов. Невозможно победить данный недуг только лекарствами или упражнениями, поэтому используется комплексное лечение.
Питание
Начинать лечение коленного сустава в домашних условиях следует с правильного питания, а именно с введения в рацион питания витаминов группы В, Е и кальция. Также нужно уделить внимание продуктам содержащим коллаген, жирные кислоты омега-3, серу и селен.

Ограничить себя в употреблении кислых фруктов, цитрусов, кофе, алкоголя и соли. Последнюю можно заменить различными специями и травами. При выборе оптимальной диеты важно помнить, что главным врагом суставов является лишний вес. Но это вовсе не значит, что можно увлекаться вегетарианством, различными голоданиями и чистками организма, ведь они приводят к вымыванию кальция. Поэтому при составлении собственного рациона нужно обязательно консультироваться с врачом, особенно если артроз является не единственным заболеванием. Любой врач скажет, что полноценный обмен веществ не возможен без витаминов группы В, которые содержатся в хлебе из цельного зерна, горохе, фасоли, бобах, белокочанной капусте, картофеле, молочных продуктах, яйцах, бананах. Витамин Е принимает участие в защите костной ткани от разрушений свободными радикалами, поэтому его наличие в организме также крайне важно. Источники витамина Е: пророщенная пшеница, семечки подсолнуха, миндаль, фундук и кедровые орехи. Чтобы восполнить недостаток коллагена (белка, который составляет основу соединительной ткани организма и обеспечивающий её прочность, и эластичность) нужно употреблять холодец. Чаще всего речь идет именно о наваристом холодце. Но все не так просто, ведь в этом блюде содержится холестерин, который может привести к ряду других болезней. Разнообразить свое меню лучше заливными блюдами из рыбы, наваристыми супами, ведь их используют не только при заболеваниях суставов, но и для повышения иммунитета. На десерт подойдет желейный десерт. Для его приготовления используют желатин – источник аминокислот, без которых невозможен синтез собственных белков. В меню больного обязательно должны быть не только рыба и мясо, молоко, но и бобовые. Они являются источниками растительных жиров, которые, в совокупности с животными, необходимы для самостоятельного производства коллагена организмом человека. С коллагеном все понятно, а вот зачем нужна сера? Она помогает синтезировать другие сложные белки, входящие в состав хрящевой ткани. При артрозе их количество уменьшается в разы, что приводит к хрупкости и ломкости хряща. Ситуация может ухудшиться, если на этом фоне в организме возникает нехватка серы. Помогут восполнить ее дефицит мясо птицы и говядина, нежирная рыба. Достаточное количество этого микроэлемента в куриных и перепелиных яйцах, бобах и злаках, яблоках и винограде. А вот для пополнения запасов селена придется разнообразить свой рацион более редкими и дорогостоящими бразильскими орехами, мидиями, креветками, кокосами. Если кошелек не позволяет подобное питание, то можно обойтись все теми же яйцами, молоком, творогом и треской, но содержания этого микроэлемента в них недостаточно. Достойной заменой дорогим деликатесам послужит морская капуста, ведь она богата не только йодом, как привыкли многие, но и селеном. Если при артрозе появляется воспаление, то необходимо восполнить запас ненасыщенных жирных кислот Омега-3. Они снимут воспаление, при этом еще и активизируют самостоятельное восстановление хряща. Полезно употреблять жирные сорта рыбы (форель, горбуша, лосось, сардины), но готовить ее лучше в печке или пароварке, без добавления растительного или любого другого масла. Также будут полезны заправки для салатов на основе льняного масла.
Массаж
Как уже говорилось ранее, лечение артроза возможно только благодаря комплексному подходу. Без массажа этот комплекс нельзя назвать полным. Не стоит забывать, что массаж коленного сустава всего лишь помогает снять симптомы заболевания и не может избавить от причин артроза. Но это вовсе не значит, что можно его избежать. Ведь массаж облегчает болевые ощущения и усталость. Самое главное при этом избегать воздействия на больные места, чтобы уменьшить в них воспалительную реакцию.
Массаж проводят в положении сидя, так чтобы больная нога была согнута под прямым углом. Сначала разминают мышцы поясницы, затем бедра, используя поглаживания, выжимание гребнями кулаков и ребром ладони. После несколько раз вращать ногой в больном суставе и повторить растирание колена. Кроме поглаживаний в этот раз можно использовать растирания кончиками и фалангами пальцев.
Полезным будет и массаж в морской воде. Распарить больные суставы в терпимо горячей воде с добавлением соли и соды (по столовой ложке на 1 литр воды) и растереть круговыми движениями, замотать шерстяным платком и лечь спать. Но данный совет не рекомендован людям, у которых активизировались воспалительные процессы, так как распаривание может увеличить воспаление. Еще один полезный вариант массажа – в позе по-турецки. Конечно, он подходит далеко не всем, так как достаточно трудно занять подобную позу при сильных болях в коленных суставах, но если боль терпима, то обязательно стоит попробовать. Каждое утро массировать колено приблизительно 100 раз круговыми движениями с использованием массажного масла. Курс лечения не ограничен никакими временными рамками. Также важно уменьшить нагрузки на сустав: ни переутомляться, ни поднимать тяжести (более 5 килограмм), стараться отдыхать пару часов вдень, поменьше ездить в общественном транспорте. При спуске по лестнице делать упор на здоровую ногу, а больную приставлять к здоровой. Лечение артроза коленного сустава в домашних условиях трудно представить без народной медицины. Справиться с болью при артрозе помогут овсяные хлопья. Проварить овсянку 10 минут, наложить смесь на 1 час. Белокочанная капуста снимет отечность при артрозе коленного сустава. Капустный лист смазать медом и приложить к больному месту, закрепить бинтом. Менять листья дважды в день в течении месяца. Дома можно приготовить мазь из камфоры и горчицы. Этот рецепт мало кому известен, но очень действенный. На стакан спирта взять 100 грамм камфоры и горчичного порошка, 4-6 яичных белков. Все ингредиенты смешать и выложить в чистую емкость с крышкой. Мазь используют даже при артрозе 3 степени. Но нужно быть осторожными, если есть серьезные сердечные заболевания, чтобы избежать дополнительной нагрузки на сердце. Также камфора противопоказана людям, страдающим от эпилепсии или кожных заболеваний, таких как экземы и дерматиты. Народные средства из лопуха не только снимают симптомы артрита, но помогают в его лечении. Один из способов применения – использование распаренных листьев. 6 листиков хорошо промыть и подержать минут 15 на паровой бане, затем смазать подсолнечным маслом и приложить темной стороной к коже. Сверху создать тепловой эффект с помощью полиэтиленовой пленки и шерстяного шарфа. Можно ставить компресс утром и вечером, но гораздо удобнее делать на ночь. Существует и второй способ. Лист лопуха мнут до выделения сока, затем смачивают различными снадобьями и ставят компресс на ночь. Схема лечения рассчитана на два месяца и состоит из точной последовательности использования таких компонентов для смазывания: одеколон, мед и одеколон, кашица из чеснока, мазь Вишневского. В равных частях взять зверобой, багульник, цвет ромашки и шишки хмеля, залить 1 литром кипятка и настоять 12 часов в теплом месте. Курс приема точно такой, как и у предыдущего отвара. Используют при лечении артроза и настойку волчанки. Но с таким настоем нужно быть предельно осторожными, так как растение очень ядовитое. Поэтому при приготовлении нужно точно следовать инструкции. Взять сухую измельченную траву (примерно спичечный коробок), залить 0,5 водки, спирта или одеколона и настоять две недели. Растирать суставы дважды в день. После процедуры обязательно вымыть руки, чтобы избежать попадания растирки на слизистые оболочки.
Существуют и другие рецепты по лечению коленного сустава в домашних условиях. Не все они приятны и удобны в использовании, но хорошо подходят для снятия боли.
Взять яичный желток, ложку скипидара и яблочного уксуса. Полученной смесью натереть колени и обмотать теплым платком или шарфом. Пожилые люди советуют использовать картофельную кашицу при сильных болях в колене. Хорошо промытый не чищеный картофель измельчить с помощью терки, мясорубки или блендера, добавить ложку керосина и приложить к больному месту. Говорят, что нечем заматывать не нужно, но удобнее использовать хотя бы марлю, а поверх полиэтилен. Ведь масса может потечь, да и запах не из приятных, а держать придется минут 15. Подобные компрессы лучше делать на ночь. Золотой ус применяю в народной медицине для лечения практически всех болезней, не станет исключением и артроз. Взять ветку из 15 колен растения и стакан водки, настоять две недели и использовать в качестве растирки. Также настойку можно делать из усов, листьев и стеблей золотого уса. Кроме того, настой используют не только для наружного применения, но и для внутреннего: 3 раза в день за 15 минут до еды.
Практически все рецепты рассчитаны на месяц лечения, но есть и более быстрые способы избавить себя от мучительных болей. На стакан кефира измельчить батон ржаного хлеба, добавить 1 чайную ложку соды, настоять в темном месте 6 часов. Далее можно использовать отжатую кашицу в виде компресса или растирать отцеженной жидкостью больное место. Подобное средство даст результат уже через 3-4 дня. Второй быстрый компресс состоит из меда, горчицы, соли и соды. Все ингредиенты взять в равных частях. Смазать на ночь больной сустав, сверху наложить бинт, или марлю, поверх полиэтилен. Желательно сделать не меньше четырех компрессов.
Обычное нерафинированное подсолнечное масло можно подогреть и на ночь втирать в сустав. После пяти процедур наблюдается значительное облегчение. Еще советуют пить раствор яблочного уксуса (2 ложки на стакан кипяченой воды 3 раза в день). Но подобный рецепт является очень сомнительным, ведь вред для желудка будет больше, чем польза для суставов. Лучше использовать яблочный уксус в сочетании с растительным маслом для приготовления салатных заправок.
Артроскопия коленного сустава – эндоскопическая операция, применяемая с целью развернутой диагностики и хирургического лечения различных суставных повреждений. Высокоинформативная визуальная методика позволяет высококачественно обследовать и лечить сустав закрытым способом, используя пункционные порталы, что существенно уменьшает степень операционной травмы, минимизирует болезненные ощущения и в значительной мере сокращает сроки восстановительного периода.
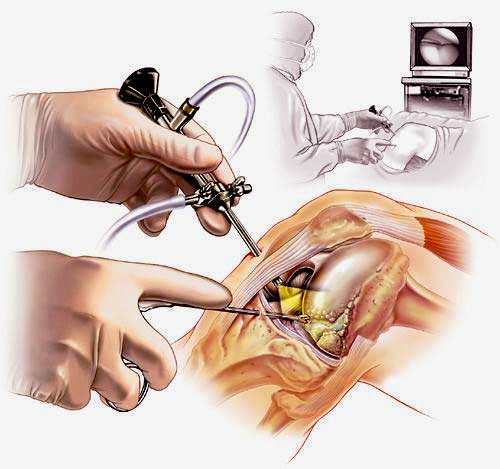
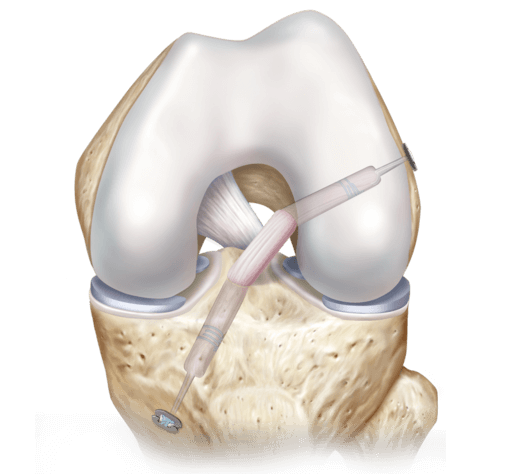
Наглядная схема проведения операции.
Как операцию, стали применять еще на рассвете 20 столетия. Но до нашего времени процедура прошла еще множество этапов совершенствования. И сейчас она стала по-настоящему незаменимым направлением в ортопедии, благодаря минимальной травматичности, стопроцентной диагностической достоверности и высокой эффективности.
Понятие и преимущества процедуры
Хирургия проводится с использованием специализированной волоконной оптики современного поколения, встроенной в инновационный прибор под названием артроскоп. Благодаря уникальному прибору процедура и получила свое название. В процессе производится внутреннее изучение костных и хрящевых тканей, менисков, сухожилий, мышц, связок, соединительнотканных элементов, синовиальной жидкости.
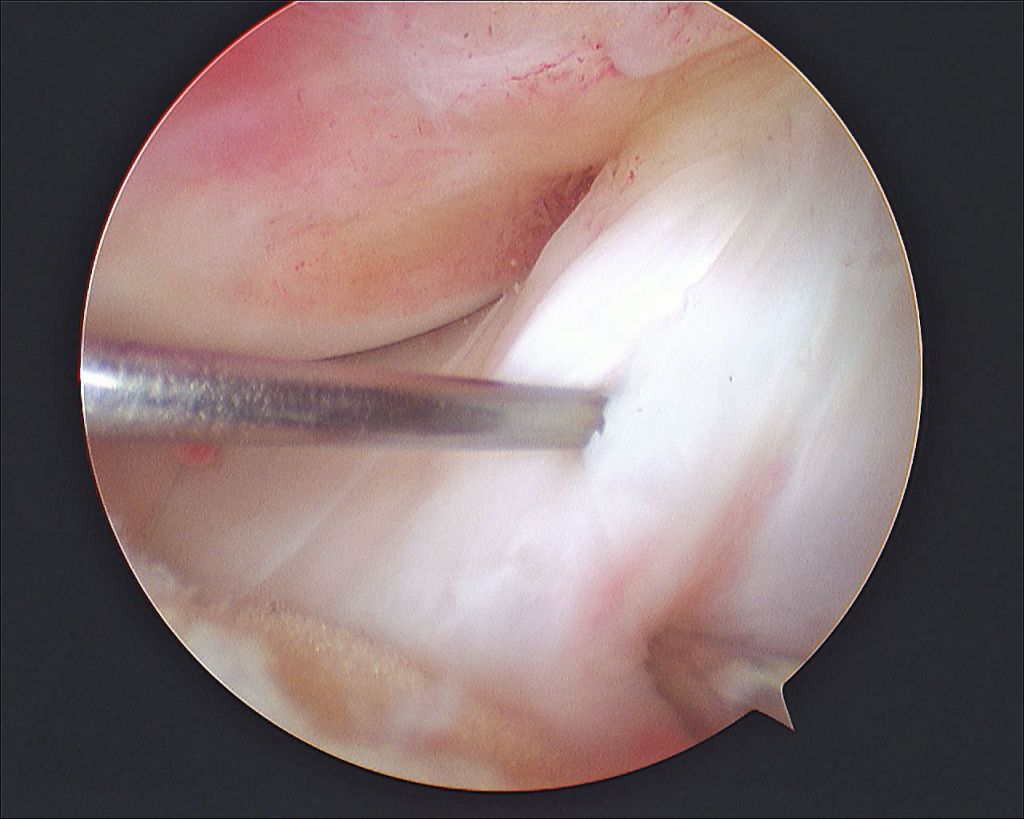
Изображение полости сустава.
Доказано, что артроскопия превосходит любые существующие способы диагностики. Она четко показывает изнутри все структурные единицы костного соединения в самых мельчайших подробностях, позволяет определить даже мелкие скрытые повреждения, которые нельзя выявить при помощи стандартной рентгеноскопии или артрографии, ультразвука, МРТ, КТ и прочих популярных методов визуализации.
Метод используется не только как средство диагностики, но и в качестве лечебно-восстановительной тактики. Обнаружив те или иные нарушения хрящевой поверхности, доктор может сразу же их ликвидировать. Оперативные манипуляции он выполнит через дополнительный разрез (размер около 6 мм) с использованием микрохирургических инструментов, при этом весь процесс он будет совершать, глядя на монитор.
Показания и противопоказания
Сразу отметим, что к негативным последствиям лечение приводит крайне редко. Однако такое не исключается, если ее стали делать вопреки противопоказаниям. Но сначала осветим рекомендации, а уже после ограничения.
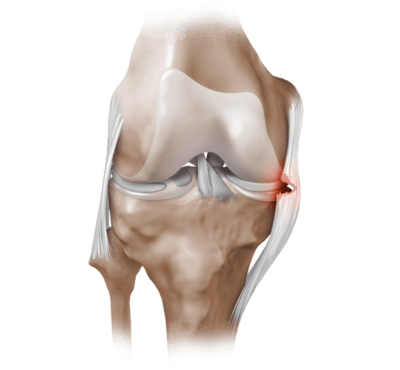
Частичный надрыв боковой связки коленного сустава.
Процедура может быть назначена при:
- неясной причине патологических симптомов, когда другие способы бессильны ее установить;
- разрывах связок, поврежденных сухожилиях;
- подозрении на вывих чашечки (надколенника);
- наличии свободных тел в полости;
- воспалении синовиальной оболочки неопределенного генеза;
- асептическом некрозе головки суставной кости;
- травмах, дегенеративно-дистрофических заболеваниях мениска;
- артритной болезни и гонартрозе;
- внутрисуставных переломах и пр.
Она противопоказана при наличии таких недугов, как:
- гипертония;
- сахарный диабет в стадии декомпенсации;
- нарушенный баланс свертываемости крови;
- тяжелая дисфункция легочной или сердечной систем;
- локальные кожные воспаления.
С осторожностью выполняется лечебно-диагностическая артроскопия, последствия могут носить непредсказуемый характер, при аллергии на местный/общий анестетик. Поэтому обязательно сообщите специалисту, если у вас имеется склонность к аллергическим реакциям на любые медикаменты.
Подготовка пациента к операции
Подготовка заключается в тщательном осмотре пациента, сборе анамнеза, проведении основных инструментальных и лабораторных тестов. Пока врач не убедится, что это безопасная операция, не взвесит все за и против, операция невозможна. Поэтому вначале всегда назначают обход некоторых специалистов узкого профиля, например, кроме ортопеда или травматолога, в зависимости от ситуации, еще кардиолога, эндокринолога, пульмонолога, аллерголога и пр.
Предельно важно учесть абсолютно все результаты предварительной диагностики. Они будут влиять на выбор наркоза, особенная роль отводится подбору оптимально подходящего вида анестетика, который не причинит вреда организму.
Кроме врачебного обхода, пациенту выдают направления на ЭКГ и флюорографию, на прохождение лабораторных анализов крови и мочи. Удостоверившись, что за эту операцию браться целесообразно, проводят консультацию по подготовке. На консультации предупреждают, что за 12 часов до начала процедуры потребуется остановить прием пищи, за пару недель до нее прекратить прием антикоагулянтов (аспирина, гепарина и лекарств на их основе).
Пациенты, оставившие отзывы, сообщают о предостерегающих рекомендациях врачей по поводу курения и приема алкоголя. С вредными привычками придется расстаться за 10-14 суток до вмешательства и, конечно, постараться к ним после вообще не возвращаться или хотя бы свести к минимуму дозу. При намерении прибегнуть только к диагностике предоперационная подготовка осуществляется аналогичным правилам.
Описание микрохирургического процесса
В отзывах пациенты рассказывают, как быстро и безболезненно перенесли процедуру, при этом без общего наркоза. Это вполне вероятно, но не забывайте, что клинические случаи не у всех одинаковы, да и физиологический статус у каждого пациента свой. Поэтому было бы правильнее сказать, что боль, благодаря сильной местной анестезии практически невозможна. Однако постоперационные неприятные ощущения в области прооперированного участка немного беспокоить какое-то время, скорее всего, будут.
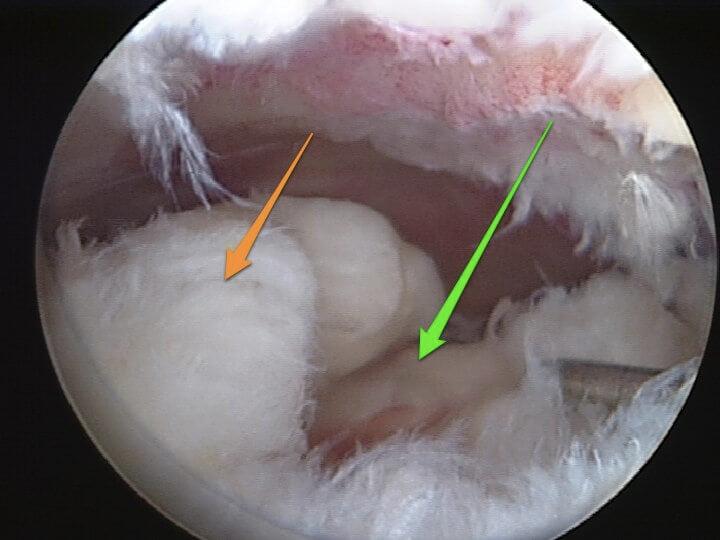
Разволокнение связок при их разрыве.
Видео позволяет разобраться во всех тонкостях процесса. Их предостаточно на просторах интернета. Но ввиду того, что специфические сюжеты не каждый сможет досмотреть до конца, мы предлагаем о важных моментах просто и спокойно почитать.
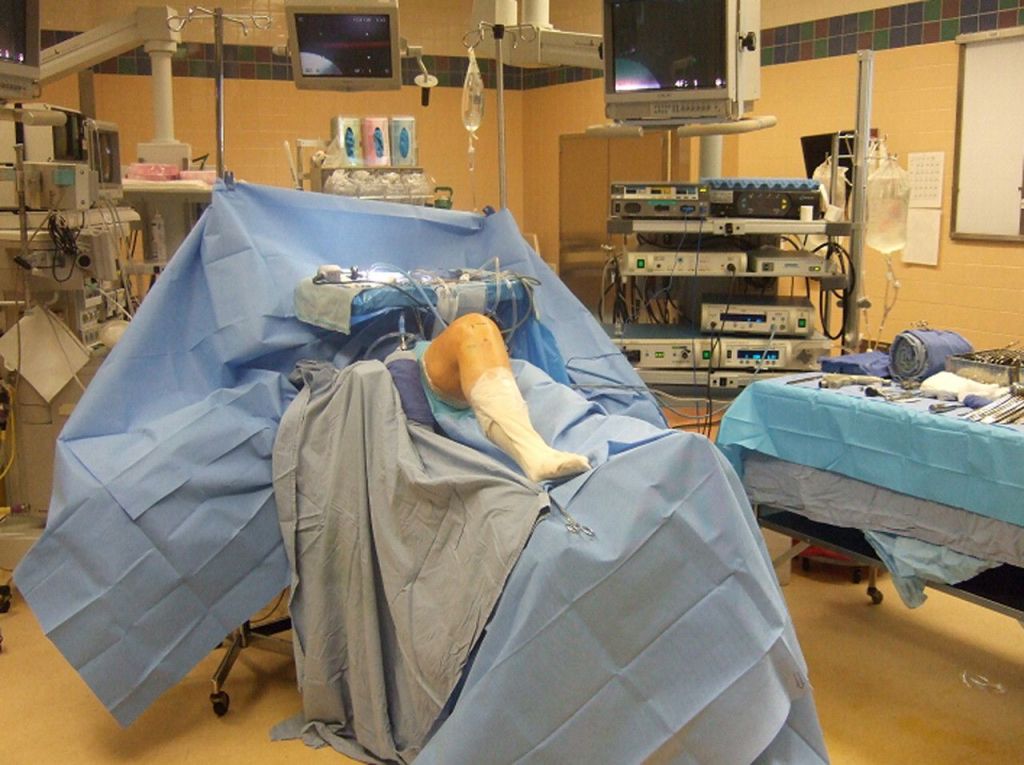
Расположение пациента на операционном столе.
Исходя из этиологии и степени патологических изменений, состояния больного и сопутствующих заболеваний, анестезиологическое средство подбирается индивидуально. Чаще всего применяется местный наркоз, то есть анестезия регионарного типа (эпидуральная или проводниковая). Регионарный анестетик содержит лидокаин, ропивакаин или бупивакаин. К основному раствору для усиления анестезирующего эффекта могут добавить в мини-дозе лекарство из категории опиатов. В некоторых ситуациях, все же, уместен общий внутривенный наркоз.
Сначала, вне зависимости от планов хирурга, будет осуществлена диагностическая артроскопия. Она предусматривает введение эндоскопического зонда в виде стержня в полость костного соединения. Когда наркоз вступит в силу, тогда начинается диагност-хирургия. Для этого полусогнутую в колене конечность ближе к бедру жгутируют для уменьшения кровотока, после чего делают прокол (6 мм), через который подается контраст-вещество, чтобы усилить видимость суставных и околосуставных структур. Далее через этот операционный порт вводится трубка. Специалист досконально осматривает каждый миллиметр проблемного органа.
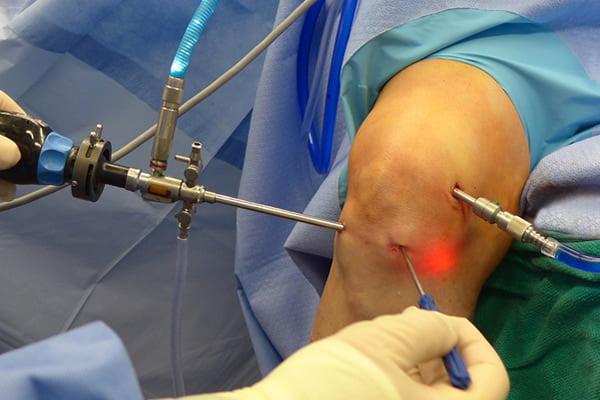
Операционное поле, можно видеть свечение внутри.
Видео в реальном времени транслируется на экране, выявляет любые существующие дефекты в больном сочленении. Если врач посчитает нужным выполнить регенерацию патологических элементов, он создаст дополнительный разрез (6-8 мм), через который нужным инструментом из микрохирургического набора устранит обнаруженный дефект. Он может сделать частичную резекцию костно-хрящевых тканей, пластику связок и сухожилий, сшивание или удаление (частичное, полное) мениска, экспроприировать хондромные тела, извлечь выпот и гной, ввести противовоспалительные лекарства, взять фрагмент тканей или синовии для изучения их состава и др.
По окончании хирургии операционное поле промывается, а весь инструментарий извлекается. Доктор производит обработку дезинфицирующими составами рану, ставит дренаж и делает маленький шов, который закрывает стерильным лейкопластырем. На прооперированное колено, чтобы придать ему максимальную обездвиженность, накладывается плотная фиксирующая повязка от стопы до середины бедра.
На весь сеанс уходит в среднем 1 час, в отдельных случаях – до 3 часов. Восстановительные меры несложные, но их нужно строго соблюдать, чтобы не спровоцировать опасные осложнения. О негативных явлениях, которые способны развиться, речь пойдет дальше.
Осложнения после артроскопии коленного сустава
Как любой хирургический способ, данный метод, даже при всей своей миниинвазивности, может иметь неблагоприятный исход. К осложнениям приводят несоблюдение реабилитационных норм, нарушение принципов асептики и антисептики, врачебные ошибки. Неблагополучная картина возникает нечасто, поэтому паниковать не стоит. Нужно изначально со всей долей ответственности отнестись к выбору клиники.
Отзывы пациентов после артроскопии коленного сустава вместе с данными официальной статистики позволили нам сформировать список самых частых эксцессов. В него входят следующие негативные явления, возникающие в ранний или отдаленный послеоперационный период:
- повышение общей температуры тела;
- ярко выраженный перманентный или периодический болевой синдром в области сустава, нередко иррадирующий в голень, тазобедренный сегмент;
- локальная гиперемия, отечность, гипертермия;
- местные инфекции, абсцессы;
- тромбоэмболия сосудов;
- внутрисуставное кровоизлияние;
- артрит на фоне воспаления, бурсит;
- кровотечение из раны;
- боль и онемения из-за повреждения нервных образований;
- нарушение целостности связок, как следствие некорректных манипуляций хирурга.
Особенности восстановления
Для предупреждения отекания мягких тканей покрывающих колено к ране прикладывают холод. Сухие компрессы со льдом положены каждые 60-90 минут на начальных этапах реабилитации. Человеку необходимо оставаться в стационаре под наблюдением специалистов минимум двое суток. Ему прописываются хорошие болеутоляющие препараты, а также средство из серии антибиотиков для профилактики инфекционного патогенеза. Вставать разрешается уже на 3 день, но ходить позволяется исключительно с ходунками или костылями. Оберегать ногу от полной нагрузки надо не менее одной недели.

Успех артроскопической операции на коленном суставе всецело завит от качества постоперационного ухода. Полное восстановление наступает примерно через 1-1,5 месяца, все это время нужно выполнять в строгом порядке все пункты реабилитационной программы, индивидуально составленной высококомпетентным реабилитологом.
Интенсивными темпами восстановиться помогают массаж, комплекс ЛФК, физиотерапия, упорный труд и терпение. Приблизительно через 7-10 дней возможна отмена поддерживающих средств для передвижения, человеку разрешается передвигаться так, как этого требует природа, а именно, без поддержки на двух ногах с равнозначной нагрузкой, движения при этом плавные и медленные, шаг мелкий. Лечебная гимнастика и ходьба определенный промежуток времени осуществляются в специальном функциональном ортезе, надетом на проблемную ногу.
Занятия лечебной физкультурой на ранних сроках щадящие. В первую неделю занимаются, как правило, в положении лежа. Основу комплекса составляют напряжение/сокращение тазобедренных мышц, поднятие прямой конечности на 45 градусов с 5-секундным удержанием, разминка голеностопа. К лимфодренажному массажу прибегают с целью снятия послеоперационного отека. Он выполняется профессионально обученным массажистом вручную или посредством микротокового аппарата. В поздний период прописываются велотренировки, плаванье, ходьба и бег в воде.
Заключение
Процедура очень высоко ценится специалистами, ведь помимо такого высокоинформативного обследования, она позволяет параллельно исправлять обнаруженные недостатки, причем делать это высокотехнологично, без травматического рассечения надсуставных мягких тканей и без обнажения костного соединения.
Предпочтительнее будет обследовать, а если потребуется, прооперировать колено, в одной из высокоспециализированных клиник Европы. Там данной методикой владеют на высшем уровне. Замечательные хирурги-ортопеды по этой части работают в Чехии, об этом значится в европейских научно-медицинских источниках. Да и, как показывают отзывы, артроскопия голеностопного сустава, коленного сочленения в Чехии, пациентов привлекает цена.
И вот какой бесценный совет по восстановлению больных суставов дал Профессор Пак:
- Общее описание исследования
- Основные виды артроскопии
- Чистка суставов: как избавиться от отложений
- Что такое отложение солей?
- Причины патологии
- Как распознать отложение солей?
- Принципы проведения операции
- Реабилитация после процедуры
- Противопоказания к операции
Общее описание исследования
История артроскопии началась ещё в 1912 году, когда доктор Северин Нордентофт из Дании заявил на конгрессе хирургов о том, что такая операция вполне реальна. В 1920-х годах артроскопией мениска активно занимался Ойген Бирхер, но полный карт-бланш на проведение этих операций был выдан японцу Масаки Ватанабэ. В соавторстве с другими учеными этот хирург и изобрёл первый полноценный артроскоп.
Сегодня артроскопию считают универсальной операцией – метод позволяет проводить оценку состояния самых разных костей, удалять и заменять повреждённые ткани и восстанавливать сам сустав.
Основные виды артроскопии
- Артроскопия коленного сустава (или мениска). Эту операцию делают чаще всего. При разрыве мениска, ПКС и ЗКС (передней и задней крестообразных связок) используют трансплантаты из собственных связок пациента (например, бедра) или искусственных.
- Артроскопия плечевого сустава. Эта разновидность тоже используется довольно часто – и для профилактики, и для лечения. У спортсменов нередко происходит разрыв вращательной манжеты, у обычных людей – банальный вывих плеча, нестабильность сустава и др.
- Артроскопия тазобедренного сустава. Такая манипуляция проводится гораздо реже и требует от врача высоких умений. Используется для оценки состояния бедренной кости и других суставных элементов и соответствующего лечения.
- Артроскопия локтевого сустава. Рекомендуются пациентам как диагностическая процедура при жалобах на боли в руке и любых проблемах со сгибанием-разгибанием конечности. А также для операций при инфекциях, артритах и др.
- Артроскопия голеностопного сустава. Показаний для операций на голеностопе очень много, делают её быстро и безболезненно. Реабилитация проходит в щадящем режиме, и в среднем через 5 недель пациент уже может спокойно ходить, полностью опираясь на стопу.
Чистка суставов: как избавиться от отложений
Если несколько лет назад проблема отложения солей волновала только пожилых людей, то за последние десятилетия она значительно помолодела. Неправильное питание, гиподинамия, плохая экология наложили свой отпечаток на состояние здоровья более молодого поколения.
Хруст в суставах, ограниченность подвижности, боли – все эти признаки сопровождают тех, чей возраст едва достиг 40-летнего рубежа. Но это совсем не повод отчаиваться, ведь очищение суставов – вполне реальный метод лечения.
На самом деле такого термина в медицине не существует. В силу действия различных негативных факторов в организме происходит нарушение уратного обмена, что плохо сказывается на функционировании опорно-двигательной системы. На хрящевой ткани образовываются остеофиты, постепенно усугубляя состояние суставов.
Солеотложение часто становиться предпосылкой к дальнейшему развитию артроза, артрита, остеохондроза, подагры, радикулита. Человек вначале испытывает дискомфорт при движении, затем появляются болевые ощущения.
Хрящи истончаются, происходит смещение суставов и их последующая деформация. Если вовремя не предпринять меры, направленные на очищение суставов от солей и шлаков, то можно получить опасное заболевание костных сочленений и оказаться в инвалидном кресле.
Чтобы впоследствии не задумываться, как лечить отложение солей в суставах, нужно знать, что провоцирует их скопление и стараться предупреждать проявления недуга. На сегодняшний день медицине известны следующие причины скопления солей:
- Болезни, причиной которых стал избыток уратов (подагра, подагрический артрит, мочекаменная болезнь, мочекислый диатез и другие);
- Злоупотребление пищей, богатой пурином (субпродукты, шпроты, мидии, соевые продукты, сухие дрожжи и прочее);
- Проблемы в функционировании мочевыделительной системы (гломерулонефрит, пиелонефрит);
- Генетическая предрасположенность к болезни;
- В группу риска входят люди, страдающие от лишнего веса.
Важно знать! Если не обращать внимания на проявление шлаков и солей в костных сочленениях, игнорировать советы специалистов и не заниматься лечением проблемы, то минеральные остеофиты довольно быстро распространятся по всему организму, чем сильно навредят здоровью человека.
Принципы проведения операции
Дебридмент проводится под местным наркозом. Используется в операции артроскоп, а само вмешательство это и есть артроскопия коленного сустава.
Через небольшой надрез врач вводит артроскоп в сустав и необходимые инструменты.
Артроскоп изначально дает возможность врачу адекватно и точно оценить область поражения сустава, а также определить элементы, которые необходимо удалить и извлечь.
С помощью толстой иглы из сустава удаляются хлопья и части суставного хряща. После чего врач приступает к удалению остеофитов.
Если есть необходимость, то проводится внутрисуставная шлифовка хряща, которая возвращает элементу гладкость, улучшает скольжение суставов и снижает нагрузку.
Дебридмент также может быть проведен с лаважем, это промывание полости коленного сустава специальным стерильным раствором. Эта процедура проводится для того, чтобы удалить все мелкие частицы, вызывающие воспаление тканей сустава.
После чего в полость сустава вводят лекарственные препараты — хондропротекторы и противовоспалительные средства.
Операция заканчивается наложением швов на область прокола. Здесь можно отметить, что в области артроскопии может через 2-3 дня появиться отек, однако од должен в течение 3 дней полностью исчезнуть.
Если через 72 часа отек все еще продолжает присутствовать – это одно из осложнений операции, и необходимо обратиться за медицинской помощью.
Что касается поведения пациента в первые дни после проведения дебридмента, то рекомендован покой, и по возможности, минимальное движение в области оперируемой конечности.
Кровоизлияние в суставную полость
Независимо от того, проводится ли артроскопия коленного сустава или других, существуют общие противопоказания – абсолютные и относительные.
К общим относят костный или фиброзный анкилоз (суставная щель зарастает соответственно костной или соединительной тканью), гнойное воспаление и рану, а также общее тяжёлое состояние пациента.
Если зафиксированы относительные противопоказания, доктор может дать согласие на процедуру по своему усмотрению. Это обширные повреждения, когда нарушена герметичность сустава, и кровоизлияния в суставную полость.
Реабилитация после процедуры
Обычно любая операция такого рода – и распространённая артроскопия плечевого сустава, и более сложная артроскопия тазобедренного сустава, и другие виды – проходит под общей анестезией. Местный наркоз доктора используют реже – эффекта может не хватить на всю операцию, да и риски неприятных ощущений после процедуры значительно выше.
Для операции используют специальные инструменты: артроскоп (разновидность эндоскопа), троакар, которым хирург прокалывает ткани, металлические канюли для подачи и отвода жидкости из суставной полости и артроскопический зонд. С его помощью хирург может отодвинуть ткани, чтобы при необходимости лучше рассмотреть больной участок.
Сама операция длится 1–3 часа и проходит по следующей схеме.
Сначала пациента укладывают на операционный стол и обеспечивают доступ к повреждённой кости. Если это артроскопия коленного сустава, то колено сгибают под углом в 90º — или укладывают ногу в держатель, или голень просто свисает со стола.
Если операция проходит на плече, больную руку отводят вверх и фиксируют при помощи груза, если на голеностопе – голень закрепляют в подставке 20 см. Для лечения других костей также существуют свои требования.
Затем – при некоторых артроскопических вмешательствах – пациенту накладывают жгут, а потом делают прокол и вводят артроскоп. Потом сустав промывают через другой прокол, при необходимости делают ещё несколько надрезов и вводят дополнительные инструменты. Так, в области колена существует 8 особых точек, через которые делаются проколы для лечения повреждённого мениска и связок.
Реабилитация после оперирования костных соединений зависит от разновидности артроскопии и состояния здоровья пациента. Максимально пребывание в больнице может затянуться на 20–30 дней, а после лечения мениска пациента отпускают домой уже через несколько часов.
Полная реабилитация занимает от пары недель до 3–4 месяцев, а чтобы ускорить восстановление, необходимо соблюдать несколько простых правил.
- Для профилактики инфекций сразу, как прошла операция, пациенту вводятся антибиотики (иногда два раза, с интервалом в сутки).
- Первое время после оперирования пациент должен находится в полном покое. Прооперированная конечность (или таз) нужно строго зафиксировать.
- Три-пять дней придётся носить компрессионный трикотаж и эластичные бинты. Двигательную активность надо резко сократить (чтобы не спровоцировать синовит или другое воспаление).
- В течение двух недель, пока идёт реабилитация, пациенту запрещены горячие ванны и переохлаждение. Загорать на солнышке также нельзя.
Артроскопический метод лечения суставов сегодня все чаще используется вместо традиционной открытой операции – артротомии. Преимущества его очевидны – надрезы на коже минимальны (3–5 мм), рубцы после заживления почти незаметны, и сами пациенты такую процедуру переносят очень легко. А сроки восстановления после артроскопии в несколько раз меньше, чем при тяжёлой артротомии.
Противопоказания к операции
Чаще всего этот вид оперативного вмешательства показан при артрозе коленного сустава. Причем наибольшего эффекта удается добиться, если артроз диагностируется именно второго типа.
Показаниями выступают следующие симптомы:
- Сильные боли в области сустава при движении.
- Скованность суставов, тугоподвижность.
- Выраженное состояние хромоты.
- Использование трости при ходьбе.
Точно определить необходимость санации помогает МРТ сустава, а также рентген – методы позволяют увидеть степень разрушения хряща и развитие остеофитов.
При негнойных легких формах артрита коленного сустава обычно не требуется специального лечения. В большинстве случаев можно ограничиться наложением на короткое время шины или легкой гипсовой повязки. При более значительном выпоте требуется выведение жидкости проколом, а в ряде случаев и промывание сустава дезинфицирующим раствором. Во избежание тугоподвижности рано разрешают движения.
При гнойных формах лечение артрита коленного сустава обязательно проводят с иммобилизацией сустава, которая достигается шиной или, лучше, желобовидной гипсовой повязкой. Повязку, имея ввиду возможность образования в будущем анкилоза сустава, накладывают в положении почти полного разгибания в коленном суставе.
Далее производят повторные проколы с введением в сустав пенициллина или промывание сустава антисептическими жидкостями, например, раствором риванола 1 : 1 000, стрептоцида 0,75%, также физиологическим раствором хлористого натрия.
Промывание коленного сустава удобнее производить при помощи двух вколотых в сустав троакаров. В большинстве случаев проколами ограничиться не удается и требуются разрезы.
Артроскопическая процедура универсальна, она используется и для хирургического лечения, и для диагностики.
Диагностическая процедура применяется, когда испробованы уже все неинвазивные варианты (КТ, МРТ, рентген, ультразвук) и внятных результатов не получено. Показания для артроскопической диагностики – это разрывы мениска, ПКС и ЗКС для колена, других связок, сухожилий, хронические боли. Другие случаи – это синовит (воспаление синовиальной оболочки сустава), переломы, артриты, артрозы и др.
Показания к артроскопическому хирургическому вмешательству представляют собой намного более внушительную группу:
- повреждения мениска и хрящей в коленном суставе, киста мениска;
- разрывы связок в колене (ПКС, ЗКС или обеих сразу);
- хронические воспаления в костях;
- удаление инородных тел (кусочков хрящей и костей из суставной полости);
- промывание сустава и удаление лишней жидкости (если диагностирован синовит, артрит и т. д.);
- любые вывихи и подвывихи;
- удаление спаек и наростов в суставной полости;
- нестабильность сустава;
- артриты и артрозы (выполняется, например, абразивная обработка хряща) и др.
Читайте также:


