Чем лечить псориатический артрит коленного сустава
Псориатическим артритом называется воспалительная патология, поражающая суставы. Его ведущие клинические проявления — артралгии, боли в позвоночнике и мышцах, формирование бляшек на коже, последующая деформация тел позвонков, костных, хрящевых суставных структур. Лечение псориатического артрита — консервативное с использованием препаратов различных клинико-фармакологических групп, проведением физиотерапевтических мероприятий, ЛФК.
Общее описание заболевания
Важно знать! Врачи в шоке: "Эффективное и доступное средство от АРТРИТА существует. " Читать далее.
Псориатический артрит — одна из форм течения псориаза, диагностируемая у 5-7% пациентов. Боли в суставах и позвоночнике обычно возникают после тяжелого поражения кожи. На ней образуются узелки ярко-розового цвета, покрытые серебристыми чешуйками. Именно такой специфический симптом позволяет быстро диагностировать патологию.
В воспалительный процесс первыми вовлекаются мелкие межфаланговые суставы, а затем повреждаются крупные сочленения и позвоночный столб. При отсутствии врачебного вмешательства спустя несколько лет больной может стать инвалидом из-за деструктивных изменений хрящей, костей, а также развития остеопороза.

Классификация патологии
Для псориатического артрита характерны различные варианты течения. Формы заболевания разнятся выраженностью симптоматики, количеством вовлеченных в процесс воспаления суставов, очередностью их поражения.
Это самая распространенная клиническая форма заболевания. Олигоартритом поражаются не более четырех асимметрично расположенных суставов стоп или кистей. Наблюдается сильное опухание пальцев, багрово-синюшная окраска кожи в области воспаления. Часто течение патологии осложняется тендовагинитами. Так называется воспаление сухожилий-сгибателей, оснащенных мягкими туннелями из соединительных тканей (влагалищами).
Для артрита, поражающего дистальные межфаланговые суставы, характерна наиболее типичная для этой патологии клиническая картина. Пальцы рук и ног отекают, кожа краснеет и становится горячей на ощупь. Болезненные ощущения возникают не только в дневное время, но и ночью, еще более ухудшая психоэмоциональное состояние человека.
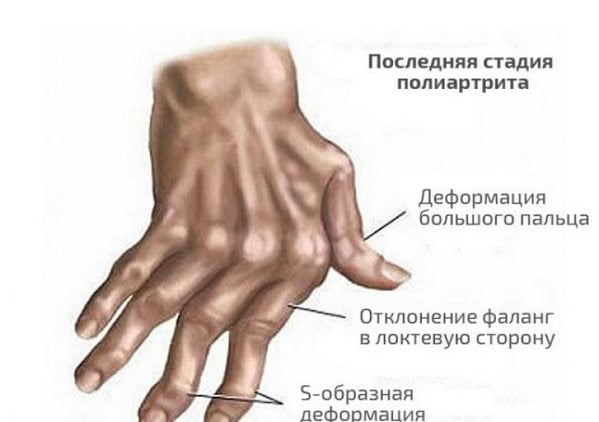
При такой форме течения псориатического артрита в воспалительный процесс вовлекаются от пяти и более межфаланговых, пястно-фаланговых мелких сочленений. Симптомы патологии схожи с клиническими проявлениями ревматоидных заболеваний, что значительно осложняет диагностику. При артрите симметричной формы нередко наблюдается беспорядочная деформация суставов и разнонаправленность осей пальцев.
Заболевание, протекающее в мутилирующей форме, часто становится причиной подвывихов, необратимой деформации, укорочения пальцев на ногах и руках. Такие деструктивно-дегенеративные изменения спровоцированы остеолизом — полным рассасыванием костной ткани без формирования фиброзных очагов. Мутилирующий псориатический артрит часто сопровождают спондилоартрит и тяжелая кожная симптоматика.
Спондилит — воспалительное псориатическое заболевание различных отделов позвоночного столба. По мере прогрессирования патологии необратимо разрушаются тела позвонков. Это приводит к выраженной деформации позвоночника, его искривлению. Спондилит псориатической этиологии бывает изолированным, но чаще сочетается с поражением сочленений рук и ног.
Псориатический артрит злокачественного течения клинически проявляется тяжелыми поражениями кожных покровов и позвоночных структур, генерализованным повреждением более 5 суставов, увеличением лимфатических узлов, вовлечением глаз и внутренних органов. У пациентов диагностируются крайнее истощение, лихорадочное состояние, психоэмоциональные расстройства.
Возможные причины возникновения
Причины развития псориатического артрита не установлены. Результаты проведенных исследований позволяют предполагать наследственное, инфекционное или неврогенное происхождение патологии. Таким образом, данное заболевание считается мультифакторным.
Если от псориатического артрита страдает один из родителей, то шанс его развития у ребенка достаточно высок. Заболевание чаще выявляется у пациентов, в семьях которых это заболевание уже было диагностировано у ближайших родственников. Поэтому есть все основания предполагать, что причиной патологии становится носительство пока не выявленного гена.
Существуют теории о схожести патогенеза и этиологии псориатического, реактивного, ревматоидного артритов. При внедрении в организм чужеродных белков иммунная система вырабатывает иммуноглобулины для их уничтожения. Но агрессия антител направлена не на вирусы, аллергены, болезнетворные бактерии, а на клетки синовиальных оболочек, костных и хрящевых тканей.
Псориатический артрит может дебютировать после переохлаждения, избыточных физических нагрузок, резкой смены погодных условий. К его обострениям часто приводят депрессивные состояния, нервное перенапряжение, психоэмоциональная нестабильность. Многие пациенты отмечают, что суставные боли, формирование характерных бляшек происходят на фоне острого переживания даже рядовой бытовой конфликтной ситуации.
Симптоматика заболевания
В большинстве случаев первыми в воспалительный процесс вовлекаются межфаланговые, плюсне- и пястно-фаланговые, коленные, плечевые сочленения. Суставные признаки псориаза проявляются в 70% случаях только после поражения кожных покровов. У 20% пациентов сначала повреждаются сочленения, а затем на коже формируются характерные бляшки. И только у 10% больных отмечается одновременное поражение кожи и сочленений.
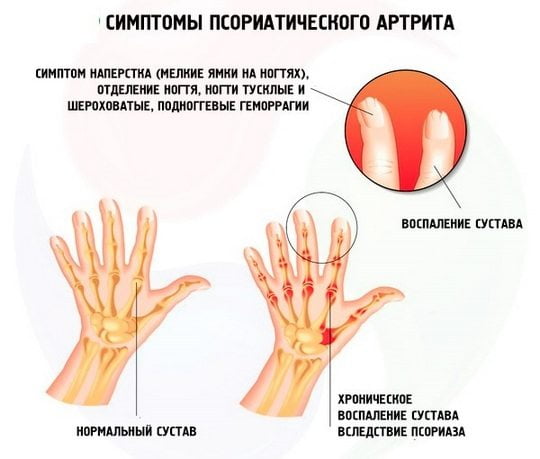
На начальном этапе развития патология может протекать бессимптомно. Но она быстро прогрессирует, поэтому вскоре возникают боли в позвоночнике, мышцах, суставах. Они усиливаются при движении, сгибании и разгибании сочленений. На приеме у врача пациенты также жалуются на слабость, утреннюю отечность суставов и скованность движений. Выраженность симптоматики может снижаться в течение дня за счет выработки в организме определенных гормоноподобных веществ.
Методы диагностики
Диагноз выставляется на основании анамнестических данных, результатов внешнего осмотра пациента. Проводится ряд функциональных тестов для оценки объема движений в суставах, мышечной силы. Первичный диагноз подтверждается результатами инструментальных и биохимических исследований.
Даже "запущенный" АРТРИТ можно вылечить дома! Просто не забывайте раз в день мазать этим.
Предположить псориатическое поражение суставов можно при осмотре пациента по наличию специфических признаков. Основными диагностическими критериями являются первичное поражение мелких сочленений пальцев рук и ног, их деформация и отечность, боль в пяточной области, изменение формы ногтевых пластинок, образование псориатических бляшек на коже. При изучении анамнеза выявляются случаи диагностирования псориаза у ближайших родственников.
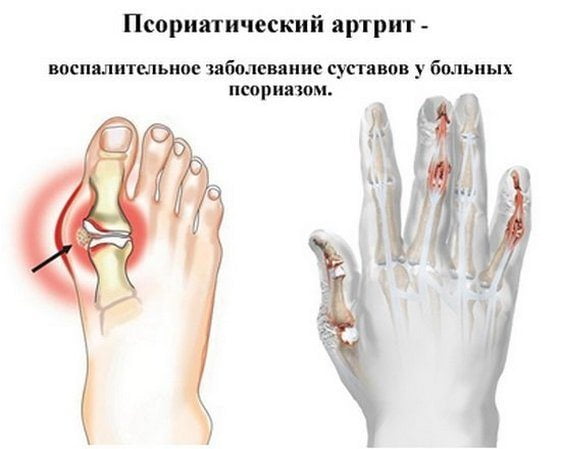
Выставить диагноз помогает обнаружение в крови лейкоцитоза, гипохромной анемии, нарастания скорости оседания эритроцитов. При проведении биохимических исследований у пациентов с псориатическим артритом выявляется повышенное содержание у сиаловых кислот, серомукоидов, фибриногена, гамма- и альфа-глобулинов. Обязательно устанавливается уровень РФ для исключения ревматоидного артрита.
Наиболее информативна в диагностике патологии рентгенография. На полученных изображениях визуализируются эрозии костных поверхностей, сужение суставной щели, ее частичное или полное сращение, признаки остеопороза, остеолиз, формирование участков кальцификации.
Лечение болезни
Практикуется комплексный подход к терапии псориатического артрита. Его лечение направлено на снижение выраженности симптоматики, предупреждение распространения воспалительного процесса на здоровые ткани, позвонки, суставы. Во время рецидивов пациентам показан щадящий режим, ношение ортопедических приспособлений — бандажей, ортезов различной степени фиксации.
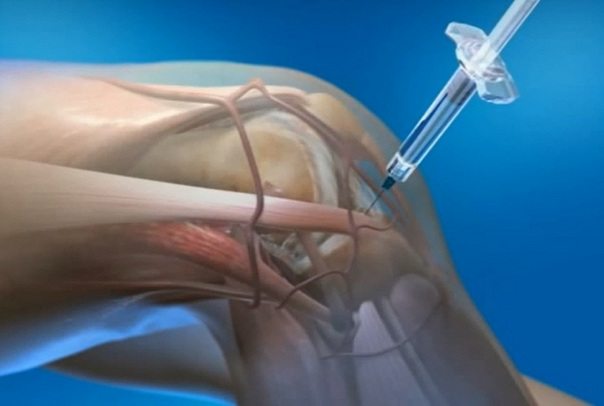
Для купирования острых болей и устранения тугоподвижности практикуется внутрисуставное введение глюкокортикостероидов. Их применяют только при неэффективности неселективных (Диклофенак, Индометацин, Ибупрофен) или селективных (Мелоксикам, Нимесулид, Целекоксиб) нестероидных противовоспалительных средств. В терапии псориатического артрита могут использоваться следующие препараты:
- базисные средства — Метотрексат, Лефлуномид, Сульфасалазин, Колхицин;
- иммуносупрессоры — Азатиоприн, Циклоспорин.
При тяжелом течении заболевания в терапевтические схемы включаются моноклональные антитела к фактору некроза опухоли, например, Этанерцепт или Инфликсимаб.
Фотохимиотерапия — наиболее эффективное физиотерапевтическое мероприятие в лечении псориатического артрита. Во время процедуры больной принимает фотосенсибилизирующий препарат, а затем проводится его наружное облучение УФ-лучами. Также пациентам назначаются несколько сеансов лазеротерапии, магнитотерапии, УВЧ-терапии, ударно-волновой терапии, ультрафонофореза или электрофореза с хондропротекторами, Димексидом, гормональными средствами.
После проведения основной терапии, достижения устойчивой ремиссии за счет купирования воспаления врач может разрешить использовать народные средства. Растирки, компрессы, мази домашнего изготовления применять нецелесообразно из-за высокой вероятности раздражения кожи и рецидива псориаза. Допускается употребление только чаев и настоев из шиповника, ромашки, девясила. Для их приготовления чайную ложку сухого измельченного сырья заливают стаканом кипятка, настаивают час, принимают по 100 мл до 3 раз в день.
Профилактика заболевания
Первичной профилактикой псориатического артрита становится только регулярное обследование у врача при наличии в анамнезе случаев семейного псориаза. А вот предупредить обострение воспалительной патологии можно различными способами.
Часто для предупреждения обострения артрита достаточно не допускать кожных клинических проявлений псориаза. Для этого следует использовать гигиенические средства без отдушек, консервантов, стабилизаторов. Врачи рекомендуют больным псориазом при проведении водных процедур применять гель, мыло, пенку, предназначенные для детей. Они хорошо увлажняют кожу, не провоцируют ее раздражение.
Из рациона необходимо исключить пасленовые, цитрусовые, бобовые, щавель, жирное мясо. Следует отказаться от полуфабрикатов, фастфуда, кофе, газированных напитков, особенно сладких. Ежедневное меню больного псориазом должно состоять из молочнокислых продуктов, разрешенных свежих овощей и фруктов, постного мяса, рыбы, каш из злаков.

Этиловый спирт, никотин, табачные смолы негативно воздействуют не только на все внутренние органы, но и на опорно-двигательный аппарат. При курении и злоупотреблении алкоголем особенно страдают кровеносные сосуды, в том числе коронарные. Ухудшение кровообращения еще больше осложняет течение псориатического артрита.
Полноценный сон, занятия лечебной физкультурой и гимнастикой, ежедневные прогулки на свежем воздухе становятся отличной профилактикой суставной патологии. Врачи ЛФК также рекомендуют пациентам несколько раз в неделю заниматься плаванием, йогой, аквааэробикой, пилатесом.
На групповых занятиях с психотерапевтом пациентов учат адекватно реагировать на конфликтные ситуации, чтобы не допустить стрессовых или депрессивных состояний. Именно они наиболее часто выступают в роли провоцирующих рецидивы псориаза факторов.
Как забыть о болях в суставах и артрите?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки - не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от АРТРИТА существует! Читать далее >>>



Воспаление суставов, протекающее на фоне хронического дерматоза (псориаза) называется псориатический артрит. Патология проявляется ночными болями, кожными бляшками, скованностью и деформацией сустава. Причины заболевания до конца не изучены, наиболее вероятной считается версия аутоиммунных нарушений. Диагноз ставится на основании характерной симптоматики и результатов рентгенографии. Лечение комплексное с включением медикаментозных средств и физиотерапии.
Псориатическая артралгия (артрит) поражает мелкие и крупные суставы, постепенно распространяясь на позвоночник. Коленный сустав относится к одному из самых крупных сочленений человека. Воспалительное поражение колена в совокупности с псориазом имеет тяжелое течение, которое приводит к деструктивному поражению суставных тканей с последующей инвалидизацией больного.
Разновидности
Псориатический (неинфекционный) артрит с локализацией в области коленного сустава чаще всего относится к виду, который характеризуется вовлечением в воспалительный процесс нескольких сочленений (олигоартрит). Реакция возникает в ассиметричных суставах, что исключает одновременное поражение двух коленей.
В зависимости от локализации и числа пораженных суставов различают шесть форм заболевания:
- Ассиметричная – воспалению подвергаются до четырех сочленений одновременно.
- артрит дистальных межфаланговых суставов кистей или стоп.
- симметричный – поражает мелкие сочленения пальцев рук, по течению схож с ревматизмом.
- мутилирующая – сопровождается дегенерацией суставных тканей, следствием которой является разрушение коленного сустава или позвоночного сегмента.
- спондилит – воспалительная реакция, охватывающая позвоночник, локализуется в разных отделах и приводит к выраженным деформациям позвоночного столба.
- злокачественная – тяжелое системное поражение, в симптомокомплекс которого входит не только воспаление нескольких сочленений, но и поражение кожи, глаз, лимфатической системы и внутренних органов.
Причины
Процесс формирования и этиология артропатического псориаза полностью не изучены. В ходе многолетних наблюдений прослеживается генетическая и аутоиммунная зависимость, кроме того толчком для патологического процесса может стать инфекционное заболевание или банальное переохлаждение.
Вероятные причины псориатического артрита коленного сочленения:
Аутоиммунные процессы, которые заключаются в проявлении агрессии клеток иммунитета к собственным здоровым клеткам. Подтверждением данной теории является результаты анализа синовиальной жидкости больного сустава и частичек кожи с поверхности псориатических бляшек, в которых содержатся иммунноглобулины IgA, IgG.

Неврогенная природа заболевания прослеживается по причине выявления у больных раздражительности, частых переживаний, депрессионного состояния. Врачи отмечают, что у таких людей даже незначительные переживания приводят к обострению воспаления.
Провоцирующие факторы
- Нарушение обменных процессов;
- сахарный диабет;
- повышенное значение холестерина;
- заболевания билиарной системы (печени, желчного пузыря);
- инфекционные патологии, вызванные стрептококком, стафилококком.

Кроме того, развитию воспалительного процесса могут способствовать стрессовые перегрузки, а также длительный курс стероидных гормонов, бета-адреноблокаторов.
Клиническая картина

Начальные проявления артропатического псориаза часто регистрируются в коленном суставе. Одновременно данная локализация встречается с воспалением в плечевом сочленении, а также на пальцах рук и стоп. Поражение суставов протекает на фоне кожной формы дерматоза. В большинстве случаев кожный псориаз предшествует поражению суставов, в 20% заболевание начинается с суставных проявлений. Одновременное начало регистрируется только у 10% заболевших.

Постепенное начало псориатического артрита характеризуется общей слабостью, болями в коленном суставе. При остром развитии воспалительного процесса вокруг сочленения появляется отечность, болевой синдром имеет пронзительный характер. Больные жалуются на боль в колене по ночам или после продолжительного отдыха в горизонтальном положении.

В некоторых случаях пораженное колено краснеет, гиперемия распространяется по всей поверхности отека. В суставной полости может скапливаться экссудат, что сигнализирует о вовлечении в воспалительный процесс синовиальной оболочки. При этом наблюдается местная гипертермия, сустав становится горящим на ощупь.
При динамическом развитии заболевании коленное сочленение деформируется, что приводит к двигательной дисфункции. У человека меняется походка, он начинает хромать. К суставным болям присоединяется мышечная слабость и болезненность, которая отмечается в нижних конечностях спине. При вовлечении позвоночника кроме болевой реакции появляется искривление позвоночного столба (патологический кифоз, лордоз, сколиоз).

При тяжелых формах псориатического артрита помимо выраженных кожных проявлений наблюдается поражение глаз (конъюнктивит, иридоциклит), воспаление связок и сухожилий. Злокачественная форма может приводить к общей интоксикации. У больного повышается температура тела, которая сохраняется длительный промежуток времени.

При этом в течение дня наблюдается смена значений на один градус. Гипертермия носит изнуряющий характер, и вызывают сильное недомогание. Лимфатические узлы воспаляются и увеличиваются в размерах. Человек быстро теряет вес, постепенно патология поражает и внутренние органы.



Диагностика

Симптомы и лечение псориатического артрита зависят от формы и тяжести заболевания. Правильная и своевременная диагностика необходима для достижения положительного эффекта от терапевтических действий. При подозрении на суставную форму псориаза, осмотр проводит ортопед совместно с дерматологом. В некоторых случаях может понадобиться дополнительная консультация ревматолога, окулиста, инфекциониста.

Диагноз ставится на основании специфических внешних проявлений и результатов лабораторных и аппаратных исследований. Псориатические кожные бляшки, отечность и изменение формы колена предположительно указывают на наличие псориатической артралгии. Биохимический анализ крови обнаруживают повышенное количество лейкоцитов и нарастающее увеличение СОЭ. Кроме того, с помощью исследования крови проводится дифференциация с ревматизмом (отсутствие ревматоидного фактора).

Для выявления этиологии заболевания назначается диагностическая пункция, во время которой проводится забор жидкости из суставной капсулы колена для бактериологического и иммунологического анализа. При обнаружении иммуноглобулинов подтверждается аутоиммунная природа патологии.

Обследование с помощью рентгеновских лучей выявляет степень деструктивных изменений в суставах, наличие остеопороза, остеопении. По совокупности результатов устанавливается предположительная причина заболевания и составляется схема лечения.
Лечение

Специфическая терапия для избавления от артропатии на фоне псориаза не предусмотрена. Псориатический (неинфекционный) артрит коленного сустава вылечить невозможно, поэтому врачебную тактику определяют симптомы, на устранение которых и направлено лечение. Комплекс мероприятий включает прием лекарственных средств, физиотерапевтические процедуры и коррекцию питания.

Для облегчения состояния больного доктор назначает лекарственные средства для местного и системного лечения. Для воздействия на весь организм применяются таблетки и инъекционные растворы, местное лечение осуществляется кремами и мазями.


Восстановительное лечение в форме физиотерапевтических процедур показано только после снятия проявлений острого воспаления. В период стойкой ремиссии назначаются процедуры с учетом общего состояния и сопутствующих заболеваний. Хорошую эффективность показывают следующие методы:
- Лекарственный электрофорез;
- УФЧ;
- магнитотерапия;
- ионофорез;
- лечение лазерными лучами.
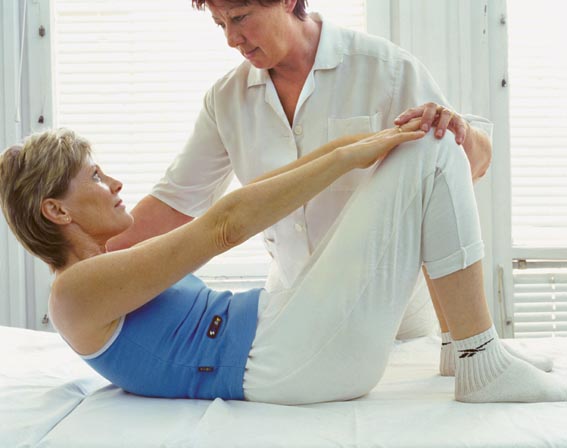
После прохождения полного курса наблюдается восстановление кровообращения и питания тканей, улучшение работы мышечной системы. Для максимального сохранения объема движений дополнительно назначается лечебная гимнастика. Комплекс упражнений составляется лечащим врачом и выполняется под наблюдением инструктора ЛФК.
Диетотерапия
Для предупреждения обострения артропатии и кожных проявлений рекомендуется составлять ежедневное меню с учетом разрешенных продуктов питания. Диетический стол при псориазе включает:
Кисломолочные продукты;

мясо и рыба нежирных сортов;

каши из риса, гречки и кукурузы;

свежие фрукты и овощи.

Из рациона полностью исключают цельное молоко, морепродукты, крепкий чай и кофе, кондитерские изделия, шоколад, цитрусовые, гранат, полуфабрикаты, жареные блюда и копченые изделия. Подробный рацион питания здесь.
Профилактика

Чтобы не заболеть псориатическим артритом необходимо вести здоровый образ жизни с полным отказом от вредных привычек. Если в семье есть случаи псориаза, регулярно обращаться к доктору для диагностического обследования. Стараться не волноваться и своевременно проводить лечение хронических и инфекционных заболеваний. При появлении первых признаков болезни не заниматься самолечением, а обратиться к врачу для ранней диагностики и назначения правильного лечения.
Псориатический артрит (ПА) — это тяжёлое заболевание, которое без своевременной и качественной терапии может привести к инвалидности. На данный момент медицина не нашла способов абсолютного излечения от этой патологии, однако, добиться стойкой ремиссии вполне возможно. Лечение псориатического артрита должно проводиться под постоянным наблюдением ревматолога.
- Что такое псориатический артрит
- Можно ли победить болезнь
- К какому врачу обратиться
- Как лечить ПА пальцев рук и ног
- Базисное и вспомогательное медикаментозное лечение псориатического артрита
- Нестероидные противовоспалительные средства
- Кортикостероиды и глюкокортикоиды
- Моноклональные антитела
- Антидепрессанты
- Биопрепараты
- Какие методы физиотерапии хорошо помогают в борьбе с ПА
- Суть лечебной гимнастики и полезные физические нагрузки
- Принципы диеты и продукты питания, помогающие добиться стойкой ремиссии
- Народные средства, помогающие остановить прогрессирование болезни
- Использование оперативных методов лечения при деформации суставов
- Наиболее эффективные методы снятия обострения при артропатии
- Клинические рекомендации больным
- Прогноз
- Как избежать ПА: меры профилактики
Что такое псориатический артрит
Псориатический артрит является хронической и прогрессирующей патологией суставов. Заболевание может возникать раньше псориаза, развиваться с ним одновременно или появиться после нескольких лет его наличия.

- Асимметричный псориатический артрит. Вследствие развития этой патологии происходит поражение нескольких суставов (наиболее часто страдают до трёх суставов). Из-за активной патологической деятельности страдает большой и малый костный элемент. Стоит отметить, что в данном случае парные суставы не страдают.
- Симметричный псориатический артрит. В данном случае характерным проявлением патологии служит поражение парных суставов, после чего заболевание активно прогрессирует и приводит к нетрудоспособности человека.
- Дистальная межфаланговая псориатическая артропатия. Наиболее часто данное заболевание поражает суставы малых сосудов пальцев, которые располагаются недалеко от ногтей.
- Спондилоартрит. В данном случае областью поражения заболевания является позвоночник либо несколько его отделов.
- Деформирующий артрит. Данная форма заболевания считается самой тяжёлой, так как при ней происходит полное разрушение суставов, вследствие чего человек становится инвалидом и неспособен к самостоятельной жизнедеятельности.
- Псориатический полиартрит. При этом виде возникает опухание и воспаление более пяти суставов. Могут быть поражены сухожилия, связки и другие части тела.
- Псориатический сакроилеит. Данная патология часто протекает незаметно для человека и не причиняет никакого дискомфорта, характеризуется асимметричным поражением. Сакроилеит диагностируют у 50-60% псориазников.
Степени активности суставного псориаза:
- Активный. В данном случае прогрессия минимальная, максимальная или умеренная.
- Неактивный. Заболевание находится в фазе ремиссии.
Можно ли победить болезнь
При лечении псориатического артрита требуется достаточно много терпения, к нему необходимо подходить поэтапно. Следует понимать, что полностью избавиться от этой патологии нельзя, однако, при своевременной терапии существует довольно большая вероятность достижения стойкой ремиссии.
К какому врачу обратиться
При патологическом процессе поражения заболеванием суставов необходимо обратиться к ревматологу, а если у больного уже есть диагностированный псориаз, то к дерматологу.
Когда в процесс вовлекаются внутренние органы и ЦНС, пациент будет дополнительно осмотрен неврологом, кардиологом, урологом, офтальмологом и другими профильными специалистами.
Как лечить ПА пальцев рук и ног
В большинстве случаев заболевание протекает системно, и в процесс патологической активности будет вовлечено множество суставов. В данном случае без медикаментозного лечения не обойтись. Для сведения возникновения побочных эффектов к минимуму необходимо принимать медикаменты согласно предписаниям доктора.
В лечении ПА пальцев рук и ног используют: 
- Препараты на основе глюкозамина и сульфата хондроитина. Принимать их потребуется довольно длительное время. Минимальный срок терапии составляет 90 дней. Продолжительность лечения объясняется медленным восстановлением хрящей суставов пальцев.
- НПВП (нестероидные противовоспалительных препараты) назначаются только когда заболевание находится в фазе обострения (Ибупрофен, Ибуклин, Диклофенак, Кетонал).
- Системный приём антибиотиков назначается в случае артрита с бактериальным характером.
- Препараты для расширения сосудов применяют с целью повышения поступления в них питания из крови. Используется такие средства для внутримышечного и внутривенного введения: Теоникол, Трентал, Актовегин.
- Нестероидные мази, такие как: Вольтарен, Фастум-гель и другие. Преимуществом в использовании данных средств считается то, что они не оказывают негативного воздействия на ЖКТ.
- Витаминный комплекс необходим для осуществления оптимального питания суставов.
Базисное и вспомогательное медикаментозное лечение псориатического артрита
Использование различных лекарственных средств для лечения псориатического артрита является ведущей методикой, она предполагает применение различных групп активных веществ:
- Базисные средства. К ним относят: Сульфасалазин, Метотрексат, Кризанол, Тауредон. Назначают такие препараты в случае ревматоидноподобной, мутилирующей, а также полиартикулярной формы псориатического артрита.
- Лечение иммуносупрессивными средствами. К ним относят: Циклоспорин, Сульфасалазин, Метотрексат, Азатиоприн.
В базисной терапии применяют препараты по таким схемам:

- Сульфасалазин. Терапия начинается с принятия 500 миллиграмм (одна таблетка) препарата в сутки. Доза каждую неделю увеличивается, спустя месяц она должна составлять 1000 миллиграмм два-три раза в день. Курс лечения составляет не менее шести месяцев.
- Метотрексат. Средство назначают к приёму в дозировке 2,5-5 миллиграмм три-четыре раза в сутки с недельным курсом и перерывами в три дня.
- Метипред. Препарат принимают в количестве от 5 до 50 миллиграмм через сутки. Когда артрит протекает в лёгкой форме, назначается минимальная дозировка. Если необходим приём большого количества средства, его можно разделить на несколько раз.
- Аркоксиа. Препарат назначается в дозировке 60 миллиграмм в сутки. В случае недостаточно терапевтического эффекта количество увеличивается до 90 миллиграмм.
- Аспирин. Препарат принимают в дозировании от 300 до 1000 миллиграмм однократно не чаще, чем в 4-8 часов. Максимальная дозировка в сутки не должна превышать четырёх граммов.
- Ибуклин. Средство принимают по одной таблетке два-три раза в день до или после еды через два часа. Максимальная дозировка составляет 4 таблетки.
- Фторокорт. Тонкий слой мази (не более 5 граммов за раз) следует наносить на поражённые участки кожи два-три раза в сутки. Также можно использовать средство под окклюзионной повязкой (не более 10 граммов в день).
- Лефно. В активной фазе ПА поддерживающая дозировка составляет 20 миллиграмм один раз в сутки.
- Плаквенил. Средство рекомендуется принимать в минимальной дозировке, способной оказать терапевтический эффект. Доза рассчитывается не по фактическому весу, а по усредненному и не должна превышать 6,5 миллиграмм на килограмм в день.
Такие средства используются для значительного снижения проявленных заболеванием воспалительных процессов, уменьшения отёчности, а также в случае возникновения боли при движении. Наиболее популярными препаратами в форме таблеток и мазей считаются:
- Ибупрофен.
- Диклофенак.
- Кетопрофен.
- Фастум гель.
- Апизартрон.
Данные гормональные средства способны за короткое время устранить все основные симптомы псориатического артрита. При их системном применении существует большая вероятность развития негативных реакций. Данные средства можно вводить в полость сустава или принимать в виде таблеток.

Из данной группы часто назначают такие средства:
- Преднизолон.
- Триамцинолон.
- Метилпреднизолон.
- Дексаметазон.
Моноклональные антитела оказывают воздействие только на активные молекулы, которые являются одной из главных причин возникновения псориатического воспаления.

Вследствие данного процесса не происходит подавление иммунитета, что позволяет организму защищаться от различных инфекций.
Из этой группы применяют:
- Адалимумаб.
- Эфализумаб.
- Устекинумаб.
- Инфликсимаб.
Использование антидепрессантов и успокоительных препаратов способствует восстановлению психического состояния, нормализации сна, помогает справиться с депрессиями и с проявлениями стресса.
Из препаратов которые относят к успокоительным, показаны:
- Глицин.
- Ново-Пассит.
- Настойку пустырника.
- Экстракт валерианы.
Тип антидепрессантом, подбирается индивидуально.
Биопрепараты представляют собой средства, которые способны снять воспалительные процессы на клеточном уровне. Обычно назначают их использование в виде инъекций.
Два типа биопрепаратов, которые назначаются для лечения ПА:
- Ингибиторы фактора некроза опухоли альфа. Данные средства способны заблокировать выработку белка иммунной системой, который и является причиной возникновения воспалений. К препаратам данного типа относят: Цертолизумаб, Адалимумаб, Инфликсимаб, Этанерцепт, Голимумаб.
- Ко второму типу относят лекарственное средство под названием Устекинумаб. Оно способно заблокировать два антивоспалительных белка (интерлейкин-12 и интерлейкин-23).
Несмотря на то что данные биопрепараты являются очень эффективными в борьбе с болезнью, они обладают множеством недостатков, один из которых заключается в подавлении иммунной системы, что значительно повышает риск развития инфекционных заболеваний.
Какие методы физиотерапии хорошо помогают в борьбе с ПА

- Ультравысокочастотную терапию.
- Электрофорез и фонофорез.
- Массажные процедуры.
- Мануальную терапию.
- Парафинолечение.
- Магнитную терапию.
- УФО (ультрафиолетовое облучение).
Суть лечебной гимнастики и полезные физические нагрузки

Необходимыми упражнениями для людей с псориатическим артритом считаются комплексные мероприятия, которые направлены на поддержание мышечной массы. Больным нужно заниматься лёгкой гимнастикой каждый день. Продолжительность тренировки должна составлять не более двадцати минут, от одного до трёх раз в течение суток.
Для тонуса тазобедренной области следует выполнять махи ногами, при этом стараться сделать угол отклонения максимально большим. Также можно добавить к этому упражнению лёгкие покачивания при отведении.
Для разработки коленей подойдёт следующее упражнение: положить руки на суставы и сводить-разводить их несколько раз. Также подойдут приседания.
Чтобы разработать кисти необходимо выполнить следующие упражнения:
- Быстро сжимать-разжимать пальцы в течение 30 секунд.
- Вращать кисть относительно запястья.
- Вытянуть руки вперёд, выпрямить пальцы, сгибать кисть в разные стороны (вверх, влево, вниз, вправо).
Принципы диеты и продукты питания, помогающие добиться стойкой ремиссии

Соблюдение назначенной диеты является частью терапевтического процесса, это позволяет добиться стойкой ремиссии.
Специалистами рекомендуется ежедневно употреблять такие продукты питания при псориатическом артрите:
- Перепелиные и куриные яйца.
- Кисломолочная продукция.
- Диетическое мясо (курица, индейка).
- Овощи, фрукты, ягоды и зелень.
Также следует знать, какие продукты нельзя употреблять:
- Наваристые супы.
- Солёные блюда.
- Щавель.
- Бобовые.
- Жирное мясо.
- Различные соусы.
- Пряные приправы.
- Консервы.
Народные средства, помогающие остановить прогрессирование болезни
Все болезни имеют свои выработанные народом способы лечения. Но их рекомендуется совмещать с остальными методами терапии.
Наиболее популярные рецепты при псориатическом артрите:

- Отвар из брусники. Сушёные листья растения в объёме двух чайных ложек залить 200 миллилитрами кипятка. Остудить и выпить небольшими глотками.
- Настой петрушки. Корни и листья зелени необходимо прокрутить в мясорубке, после чего залить кипятком и настаивать 12 часов. По истечении процедить смесь и добавить лимонный сок. Принимать по 70 миллилитров три раза в сутки.
- Травяной настой. Взять в равном количестве листья зверобоя, мать-и-мачехи и одуванчика. Смешать всё и залить литром кипятка. Настоять сутки, затем процедить и принимать по 50 миллилитров в день.
- Компресс из моркови. Натереть свежий овощ, добавить к нему пять капель масла и столько же скипидара. Всё размешать и наложить на больной участок в виде компресса.
Использование оперативных методов лечения при деформации суставов

Виды оперативных вмешательств:
- Синовэктомия. Данная операция производится для извлечения разрушенных тканей и также способствует восстановлению деятельности суставов.
- Артропластическая операция. Назначается исключительно при тяжёлой степени поражения суставов.
- Эндопротезирование суставов. Данный вид операции необходим для замены сильно повреждённых суставов на искусственные протезы.
Наиболее эффективные методы снятия обострения при артропатии
В случае неэффективности схемы лечения классическими препаратами, назначают использование кортикостероидов и противомалярийных средств.
Для эффективного лечения артрита часто прибегают к использованию таких физиотерапевтических процедур: массаж, иглоукалывание, ультразвук, электрофорез, кварцевание.
Клинические рекомендации больным
Прогноз
Как поведёт себя данное заболевание сказать достаточно сложно, потому что его развитие в большинстве случаев непредсказуемо. Псориатический артрит может протекать как доброкачественно, так и вести себя более агрессивно и за короткий промежуток времени привести к разрушению сустава. Для более точного прогноза заболевания, необходимо учитывать частоту его обострений и их тяжесть, длительность использования медицинских препаратов и на какой стадии началась терапия.
Известно, что около 30% людей с наличием псориатического артрита имеют лёгкую форму этой патологии, которая остаётся стабильной довольно длительный промежуток времени. Остальные нуждаются в более продолжительном лечении и активной борьбе с симптомами болезни.
Как избежать ПА: меры профилактики
Псориатический артрит наиболее часто носит наследственный характер, то есть люди, у которых родственники страдали данным заболеванием, входят в группу риска. Точные причины возникновения данной патологии у людей не определены, поэтому нет первичной профилактики. Известно, что на вероятность развития псориатического артрита влияют следующие факторы: наличие расстройств психики, недостаточно сильная иммунная защита, нарушения обменных процессов.
Для остановки прогрессирования и профилактики псориатического артрита рекомендуется:

- Контролировать осанку.
- Полностью отказаться от вредных привычек.
- Периодически заниматься лечебной физкультурой.
- Поддерживать оптимальную массу тела.
- Своевременно обращаться к врачу-ревматологу.
- Регулярно проводить лабораторные исследования.
- Воздержаться от тяжёлой физической работы.
Псориатический артрит является тяжёлым заболеванием, которое поражает суставы. Без должного лечения патология может привести к инвалидности. К сожалению, артрит нельзя вылечить навсегда, но современные методы терапии позволяют добиться длительной ремиссии. Применяются в первую очередь препараты различных групп, к ним добавляются физиопроцедуры и коррекция образа жизни.
Читайте также:


