Чем лечить мягкие ткани вокруг колена
Дегенеративным процессам подвержены не только коленные суставы, но и околосуставные или периартикулярные мягкие ткани. Ответной реакцией организма на это является их реактивное воспаление, то есть оно вторично.
Наиболее уязвимы — места прикрепления к суставу сухожилий, связок и суставных сумок. Заболевание традиционно носит название периартрит. Собственно воспаление возникает редко, в случае наличия хронического артрита в суставе.
Встречается часто, поражает прилежащие ткани одного сустава, при этом орган движения не вовлекается в данный патологический процесс. Поэтому деформационные изменения в колене не происходят, двигательные функции конечности сохраняются.
Статистика подтверждает, что периартрит часто предшествуют возникновению артрита, а воспаления в суставе не редко захватывают мягкие ткани вокруг колена.
Женщины болеют недугом больше, чем мужчины. Он чаще настигает их в возрасте 40 и более лет. Однако нередко ему подвержены профессиональные спортсмены и молодые люди, трудовая деятельность которых связана со значительными физическими нагрузками.
Официальная медицина называет основной причиной дегенерации, прилежащих к суставу мягких тканей, их возрастной износ, а факторы, провоцирующие развитие заболевания:
Травмы коленного сустава различной степени тяжести, даже самые незначительные (посттравматический периартрит);

Длительное нахождение в условиях переохлаждения и сырости, особенно нижних конечностей; Чрезмерные нагрузки на опорно-двигательный аппарат.
Кроме того отмечают ряд предрасполагающих для возникновения болезни причин:
Артроз и артрит коленного сустава в хронической форме с дегенерацией и воспалительными процессами; Не достаточно активный образ жизни, при котором ослабевает связочный аппарат колена; Врожденное недоразвитие связочного аппарата; Нарушения обменных процессов; Изменения гормонального фона (период менопаузы и после нее); Болезни сердца и сосудов, особенно снабжающих кровью мягкие ткани около сустава; Инфекционные заболевания; Длительное нервное напряжение вызывает спазм сосудов околосуставных мягких тканей и способствует их дегенерации.
На начальных этапах развития заболевание протекает не выражено, долго отсутствуют явные симптомы, поэтому его трудно диагностировать без специальных методов обследования.
Их проявления в значительной мере зависят от формы, запущенности и тяжести течения патологии.
Болезнь проходит в двух формах — острой и хронической.
Главные проявления периартрита:
Боль, локализованная не во всем колене, а в определенных точках, в зависимости от места расположения воспаленной мягкой ткани, ноющая.
При прощупывании усиливается. В состоянии покоя болезненность отсутствует, но проявляется при изменении положения конечности.

Возникает в начале движения, если нагрузка не очень большая, со временем может проходить. Сопровождается напряжением мышц, которое возрастает при движении.
Отечность внутренней стороны колена.
Не вовремя диагностированное и не вылеченное заболевание приводит к усилению болевых ощущений, они становятся постоянными, не зависят от движения и нагрузок.
Появляются другие характерные симптомы:
— Припухлость и гиперемия кожи на внутренней поверхности сустава;
— Держится субфебрильная температура тела (37 – 37,5°С), возможно ее повышение и лихорадки;
— Развивается общая слабость и усталость;
— Может появиться хромота;
— Ограничение двигательных функций свидетельствует о тяжести патологического процесса.
Длительное хроническое течение периартрита колена может закончиться атрофией мышц и полной утратой двигательных функций конечности. Больной становится инвалидом.
Многие из перечисленных симптомов присутствуют и в других заболеваниях коленного сустава, поэтому лечение врач назначает после внешнего осмотра больного, различных методов обследования, изучения его истории болезни и жизни.
Курс лечения болезни может быть назначен на две недели или больше. Главной целью на его начальных этапах является снятие воспалительного процесса и болевых ощущений. Для этого назначают полный покой и фиксацию сустава с помощью специальных эластичных бандажей (ортезы), фиксаторов-наколенников или обычного эластичного бинта.
Медикаментозное лечение в остром развитии заболевания начинают с противовоспалительных средств с обезболивающей направленностью. Это такие препараты негормонального происхождения в таблетках или инъекциях, как Ортофен, Фаниган, Ибупрофен, Диклофенак, Диклокаин.
При сильной боли рекомендуют анальгетики — Парацетомол, Анальгин и другие анальгин-содержащие препараты.
Для наружного применения прописывают мази и гели — Финалгон, Долобене — гель, Кетонал -мазь и гель, Фастум-гель, Лиотон.
Если нестероидные лекарства не дают желаемого результата, применяют гормональные препараты — Преднизолон, Дексаметазон. Их используют для приема внутрь или с помощью шприца вводят в пораженные мягкие ткани.
Назначают в ходе лечения и восстановления витаминные комплексы, обязательно содержащие витамины группы В.
После снятия остроты процесса применяют физиотерапию, которая эффективна в лечении околосуставных патологий.
С помощью электрофореза (электрических импульсов) быстро, безболезненно и прямо в воспалительный очаг через кожу проникают противовоспалительные обезболивающие медикаменты.

Ультразвук фонофореза оказывает такое же действие, как и электрофорез, но и является самостоятельным лечебным средством.
Лазеротерапия лечит воспаления, ликвидирует боли, оказывает регенерирующее воздействие.
Магнитное поле и ультразвук магнитно-импульсной терапии помогает вылечить воспалительные процессы, подавить болевые синдромы.
Через 7 – 10 дней с начала лечения разрешают применение аппликаций или компрессов на больное место с Парафином, Нафталаном или Озокеритом. Нафталан и Озокерит можно совмещать с парафином. Кроме обезболивания они оказывают хорошее регенерирующее воздействие.
Возможно назначение иглоукалывания и лечения пиявками.
В период реабилитации необходима лечебная физкультура под руководством специалиста, чтобы полностью восстановить функциональные возможности сустава.
Если патологический процесс находится в запущенном состоянии, прогрессирует и не поддается консервативному лечению, привлекают специалистов – хирургов и принимают решение об оперативном вмешательстве. При этом рассекают поврежденные и измененные околосуставные мягкие ткани с целью восстановления их функций.
В качестве дополнения к медикаментам и методам классической медицины по рекомендации врача применяют средства народной медицины. Для лечения колена и околосуставной области практичны и эффективны компрессы.
Компресс из свежего капустного листа, намазанного медом, поможет снять боль и воспаление. Удобно его применение на ночь, при этом важно укутывание теплой натуральной тканью.

В хронической форме периартрита хорошо снимает болевой синдром и воспаление компресс из измельченных листьев алтея и донника лекарственного, цветков ромашки. Алтея берут в два раза меньше, чем донника и ромашки.
Смесь разводят небольшим количеством кипятка и в виде компресса теплым укладывают на колено в области воспаления.
Листьями березы бородавчатой обкладывают больное колено и укутывают его. Такой компресс эффективно снимает отечность.
Противовоспалительные и обезболивающие свойства раствора Бишофита применяют в теплых компрессах на предварительно разогретое колено.
Целебные свойства пчелиного меда используют в компрессах для угнетения болей и укрепления организма больного внутрь.
Из прополиса и растительного масла готовят мазь и втирают в пораженные места с последующим укутыванием, как помощь при болях и воспалении.
В лечении отеков и воспалительных процессов мягких тканей, прилежащих к колену, используют водную настойку из травы тысячелистника и полевого хвоща, листьев крапивы двудомной, цветов календулы, корня стальника полевого, семян льна. Ее принимают внутрь.
Для повышения сопротивляемости организма применяют чаи из богатых витаминами и микроэлементами листьев смородины, малины, брусники и плодов шиповника.
Своевременное качественное лечение недуга приведет к улучшению состояния больного уже в течение первых двух недель.
Длительность лечения зависит от тяжести процесса и способности мягких тканей больного к регенерации. Полное выздоровление без осложнений, восстановление двигательных функций колена возможно и предсказуемо.

Заболевания опорно–двигательного аппарата предоставляют собой обширную группу болезней, которые характеризуются дистрофическими изменениями или воспалительными процессами в суставах и околосуставных тканях. Одним из таких заболеваний костной системы считается периартрит, при котором поражаются околосуставные ткани крупных суставов. Существует несколько подвидов данного заболевания, которое имеет разную локализацию, этиологию, течение. В данной статье рассмотрим периартрит коленного сустава, который характеризуется воспалительным процессом в связках, мышцах, сухожилиях и других тканях вокруг сустава. В группе риска чаще находятся женщины, приблизившиеся к сорокалетнему возрасту. Заболевание может развиваться как самостоятельно, так и при наличии сопутствующих заболеваний.
Воспалительный процесс при периартрите сустава колена локализуется в области мышц на внутренней стороне мыщелка большеберцовой кости, также затрагиваются сухожилья в портняжной и полуперепончатой области, но при этом сам сустав не повреждается. Довольно часто воспаление развивается как последствия после тендинита или тендобурсита, когда больной не получает качественного или своевременного лечения. Существует несколько причин и предрасполагающих факторов, которые способствуют возникновению и развитию болезни.
В основе этиологии периартрита коленного сустава лежит несколько факторов, с которыми сталкивается человек. Основными причинами развития заболевания считается:
Травмы колена; Переохлаждение; Перенапряжения, длительные или чересчур активные физические нагрузки; Гиподинамия или малоподвижный образ жизни; Наличие хронических заболеваний опорно – двигательного аппарата: артрит, артроз, остеохондроз и другие, при которых происходит деформация или воспаление суставов;
Помимо вышеперечисленных факторов, существует несколько предрасположений к данному заболеванию:
Нарушение обмена веществ, например, сахарный диабет или ожирение; Заболевания эндокринной, сердечно – сосудистой системы; Гормональные нарушения; Заболевания мелких кровеносных сосудов, которые вызывают нарушение кровоснабжения околосуставных тканей.
Заболевание может возникать в послеоперационный период при оперативном вмешательстве в связочный аппарат, или в результате дегенеративно-дистрофических процессов в коленном суставе.
Основными клиническими проявлениями болезни считаются постоянные или периодические ноющие боли в области колена, также ощущается мышечное напряжение, которое усиливается при движении. В некоторых случаях симптомы болезни возникают не только при активном движении, но также при пассивных движениях, когда движении коленного сустава ограничены.
При отсутствии своевременного или качественного лечения, болезненные ощущения могут стать постоянными в независимости от положения колена, также симптомы становятся более выраженные, появляется отечность, припухлость, покраснения, повышается температура тела. Человек ощущает слабость, хроническую усталость. При хроническом течении болезни или сопутствующих заболеваний коленно-связочного аппарата, возможно развитие осложнений в виде атрофии сустава или полной неподвижности, что приводит к инвалидности.
Учитывая, что вышеперечисленные симптомы характерны и для других заболеваний опорно – двигательного аппарата, диагностировать периартрит должен врач после осмотра пациента, собранного анамнеза, результатов обследования.

При пальпации колена, больной ощущает выраженную боль. Для подтверждения диагноза назначается рентгенологическое исследование, которое позволяет выявить нарушения в околосуставных тканях.
Для точного подтверждения диагноза, врач может назначить компьютерную томографию или магнитно – резонансную томографию. Такие методы диагностики наиболее точны и информативны, что позволяет врачу поставить верный диагноз и назначить правильное лечение.
Своевременное обращение к врачу позволит диагностировать заболевание и провести быстрое и эффективное лечение, в результате которого функция коленного сустава будет полностью восстановлена. Лечение периартрита может занимать несколько недель, это зависит от степени повреждения околосуставных тканей. Вначале болезни, назначается консервативное лечение, которое включает прием лекарственных препаратов, физиотерапевтические процедуры. В период обострения, больному рекомендуется ограничить движение сустава колена, для этого можно использовать специальные бандажи или наколенники, также следует отказаться от физических нагрузок.
Из медикаментозного лечения назначаются нестероидные противовоспалительные препараты в виде таблеток для приема внутрь, мазей, для наружного применения, которые обладают противовоспалительным, обезболивающим свойством:
таблетки – Ибупрофен, Диклофенак, Долобене, Фаниган, Ортофен и другие; мази, гели – Фастум гель, Фаст – релиф, Долобене и другие;
Рекомендуется принимать витамины группы B: Неуробекс, Магникум, Нейрорубин и другие. Для восстановления хрящей, связок, больному назначаются хондропротекторы – Терафлекс, Хондроксид и другие.
Все лекарственные препараты назначаются врачом индивидуально для каждого больного, поэтому самолечение исключено.
Физиотерапевтические процедуры включают следующие лечение:
магнитотерапия; инфракрасная лазерная терапия; электрофорез; криотерапия; точечный массаж; иглоукалывание; гирудотерапия.
Правильное и своевременное лечение позволит полностью избавиться от болезни и вести полноценную жизнь. Не нужно заниматься самолечением, которое может оказаться не только бесполезным, но и привести к осложнениям. Только опытный специалист после результатов осмотра и обследования сможет назначить курс лечения.
Очень понятный и наглядный рассказ о заболевании на примере плече-лопаточного периартрита.
Болезнь в основном связана с травматическими повреждениями связок и из-за дегенеративно-дистрофических процессов в коленном суставе.
Женский пол; Возраст старше 40 лет; Частые травматизации колена; Большой вес, дающий дополнительную нагрузку на сустав. Переохлаждения, физические нагрузки. 
Периартрит коленного сустава проявляется воспалением околосуставных тканей в колене
При сочетании всех провоцирующих заболевание факторов, развивается периартрит коленного сустава.
Периартрит может развиться вследствие следующих причин:
Малоподвижный образ жизни (гиподинамия); Хронические патологии опорно-двигательного аппарата (артроз, артрит, остеохондроз); Нарушение обмена веществ (ожирение, сахарный диабет); Заболевания сердечно-сосудистой и эндокринной системы; Гомональные изменения; Патологии в мелких кровеносных сосудах, которые питают околосуставные и суставные ткани.
Болезнь может развиваться в период реабилитации после хирургического вмешательства.
Периартрит коленного сустава характеризуется проявлением двух основных симптомов: боль и отек на внутренней поверхности колена.
Отек не обязательно присутствует при патологии, может быть слабовыраженным или совсем отсутствовать.
Выражаясь медицинской терминологией, болезни околосуставных тканей — это периартриты. Все, что близко прилежит к полости сустава: мышцы, сухожилия, сухожильные оболочки, суставные связки и сумки (бурсы), а также нервно-сосудистые образования и жировая клетчатка — входит в понятие околосуставных образований.
Причиной их воспаления могут быть ревматические (ревматоидный артрит (РА), ревматоидный спондиооартрит) болезни, но встречается самостоятельная патология, которая будет рассмотрена в статье.
Как распознать околосуставную патологию
Когда начинает беспокоить боль в проекции сустава, мы в первую очередь думаем, что это артрит. Чтобы отличить внутрисуставную патологию от периартрита, приводим таблицу:
| Признак | Воспаление внутри сустава | Патология вне сустава (периартрит) |
| Характер боли | Боль постоянная: при движении и в покое. | Только при определенном движении. |
| Ее локализация | Разлитая, охватывает всю поверхность сустава. | Локальная, всегда можно нащупать или точно указать точку боли. |
| Движения | Болезненны и уменьшены в объеме как пассивные, так и активные движения. | Пассивные движения в полном объеме, ограничены активные движения. |
| Отек | Отек равномерный, по всей поверхности сустава. На рентгене – выпот в суставе. | Ассиметричный отек, больше в месте воспаленного конкретного сухожильного влагалища или сумки (бурсы). |
Поставить диагноз периартрита в большинстве случаев несложно. Ведущий фактор околосуставной патологии – это болевой синдром. Информация о местоположении того или иного образования и несложная диагностика помогут точно определиться с диагнозом, что имеет первостепенное значение в лечении.
Для выявления боли периартикулярного характера важна пальпация. Она позволяет четко ответить на вопрос, каков характер поражения – надрыв ли это самой связки или места ее крепления к кости, либо имеется скопление воспалительной жидкости в сумке.
Поможет важный диагностический тест: поиск локальной болезненной точки. Она укажет на пораженную структуру. Также это место может быть слегка припухшим, покрасневшим, и горячим на ощупь. При других патологиях точку найти не удается.
Не менее важный признак периартрита – болезненность во время движения. При патологии околосуставных тканей движение всегда усиливает боль, так как они вовлекаются в работу, а в покое боль стихает.
Виды околосуставной патологии
Околосуставные ткани чаще воспаляются вокруг крупных, несущих двигательную и весовую нагрузку суставов (колено, плечо, таз, позвоночник), меньше у мелких сочленений (локоть, пальцы).
Периартриты подразделяются:
- тендинит – патология сухожилия;
- теносиновит или тендовагинит – воспаляется влагалище сухожилия;
- бурсит – воспаление в сумке, расположенной возле сустава;
- энтезопатия – патологический процесс в области крепления связки или сухожилия к кости;
- миофасцит – сочетанная патология мышцы и прилегающей фасции;
- фасциит – патология фасции;
- капсулит — воспаление капсулы сустава;
- лигаментит – воспаление связки.
Следует заметить, что анатомически все образования вокруг сустава тесно связаны и воспаление может охватывать несколько прилежащих тканей. Тогда возникает сочетанное воспаление, например, тендовагинит.
Наиболее частый характер поражения при периартрите – воспалительный или дегенеративный процесс. Он представляет собой инфильтрацию или выпот в полость влагалища либо сумки, с дефектами мышечных волокон и очагами некроза. В поздней стадии — фиброз и обызвествление. Общее самочувствие человека не нарушается, показатели крови в норме.
Энтезопатии — самая распространенная болезнь околосуставных тканей. В каждом суставе есть такие места, где сухожилие мышцы или связка крепится к кости. Энтезисы сухожилий и связок в месте фиксации к кости представляют собой уникальную анатомическую структуру, которая осуществляет самые сложные движения. Иногда они связаны с капсулой и синовиальной оболочкой сустава. При его воспалении питание энтезиса резко нарушается, развиваются дегенеративно-дистрофические изменения, а при нагрузке происходит частичный отрыв. Считается, что это самое слабое звено опорно—двигательной системы.
Сопровождается болевым симптомом в месте отрыва, отеком и покраснением. Может беспокоить годами. В этом месте впоследствии откладывается кальций, образуются эрозии, кость деформируется.
Причина энтезопатий — часто повторяющаяся травматизация и хронические перегрузки. На второй план выступают различные сопутствующие заболевания: артрозы, артриты, особенно ревматического характера. А также нарушения эндокринные либо обменные (диабет, подагра, гипотиреоз, гиповитаминоз), недостаток питания и иннервации, сосудистые расстройства, аутоиммунные заболевания.
Типичный пример энтезопатии – это надрыв ахиллова сухожилия в месте его крепления к краю пяточной кости. Беспокоит боль при ходьбе чуть выше пятки, а в покое она исчезает. Причиной может быть тесная и неудобная обувь или травма.
Сухожилие также нередко воспаляется. Его самостоятельное воспаление называется – тендинитом. Если вовлекается его синовиальное влагалище – теносиновит.
Патологии способствуют особенности его строения. Плотная соединительная ткань имеет низкий уровень метаболизма и бедный клеточный состав, поэтому все репаративные (восстановительные) процессы происходят медленно. К тому же сухожилие заключено в узкий канал сухожильного влагалища, которое должно обеспечивать ему скольжение за счет вырабатываемой синовиальной жидкости. Перегрузки и травмы приводят к сильному натяжению и разрыву отдельных волокон, появляется воспаление. При поражении лишь одного сухожилия болезненности не будет. Она появляется при вовлечении в процесс сухожильного влагалища и сумки (тендовагинит).
При осмотре по ходу сухожилия видна четко ограниченная припухлость, при пальпации болезненность. Может изменяться кожная температура. Еще одна особенность – это характерный хруст (крепитация) при движении, которая слышна на расстоянии.
Отличительный момент: боль при тенсиновитах возникает только при активных движениях, когда сокращается пораженное сухожилие. При пассивном движении боли нет.
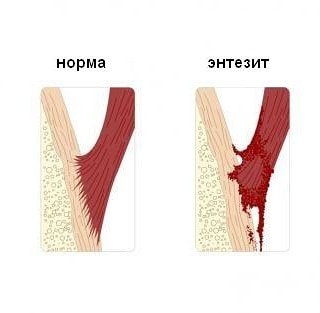
Чаще других страдают сухожилия локтевого сустава, плечевого и тазобедренного. Например, в области плеча частой причиной боли является тендинит вращательной манжеты. Появляется она при активном отведении от 40 до 120° и внутренней ротации.
Процесс может закончиться контрактурой (обездвиживанием) пальца.
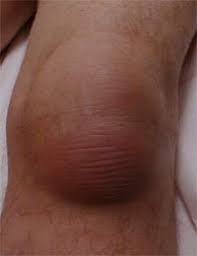
Когда сухожилие или мышца проходят над костным выступом им требуется дополнительная защита. Эту функцию отчасти выполняют сумки — заполненные жидкостью мешковидные полости. Жидкость, которая в них вырабатывается, обеспечивает скольжение и смягчение от нагрузки и воздействия других неблагоприятных факторов. Некоторые из них сообщаются с полостью сустава.
Причина бурсита – перегрузка, травмы (спортивная, профессиональная). Острый бурсит проявляется после сильной перегрузки и сопровождается выпотом в сумку.
Хронический бурсит — это продолжение острого или повторная травма. Без лечения стенка сумки уплотняется, образуются сращения, наблюдается отложение солей.
Препателярный (преднадколенниковый) бурсит
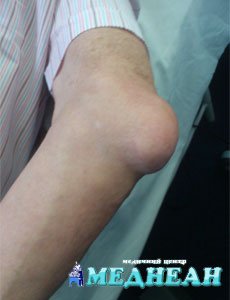
Клинически бурсит проявляется выпотом, болью и нарушением функции. При поверхностном расположении сумки, ее можно найти самостоятельно в виде мягкой припухлости, горячей на ощупь.
Характеризуется дисфункцией мышцы с формированием воспалительных уплотнений. Все та же перегрузка или вынужденная длительная поза (работа с компьютером) играет ключевую роль. Непривычная поза нарушает в мышце кровоток, возникает ее стойкий спазм. Все это приводит к повреждению мышечных волокон и накоплению медиаторов воспаления. В дальнейшем формируется локальный фиброз и снижение функции.
МФ часто возникает в грушевидной мышце или при сдавлении седалищного нерва. Беспокоит боль в ягодице и тазобедренном суставе, которая усиливается при ходьбе, в положении стоя, приведении бедра, а также полуприседе на корточках. Она несколько стихает в положении лежа и сидя с разведенными ногами.
Из—за сдавления ягодичной артерии и сосудов седалищного нерва появляется перемежающаяся хромота. Кожа ноги становится бледной. Человек часто вынужден останавливаться при ходьбе, садиться или ложиться.
Боль, возникающая при управлении автомобилем, может быть причиной миофасцита трапециевидной мышцы. Ее болевая точка — область трапециевидной мышцы с иррадиацией в межлопаточную область. МФ трапециевидной мышцы развивается при охлаждении, длительном позном напряжении.
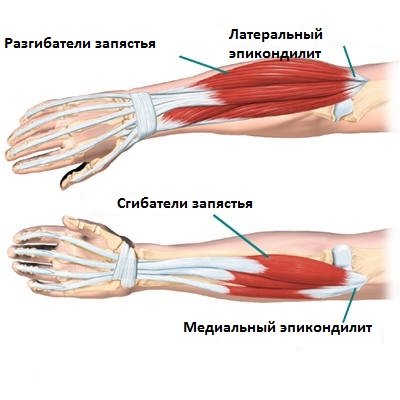
Сопротивление активному сгибанию кисти вызывает боль.
Постукивание по передней пов—ти запястья вызывает онемение и боль в зоне иннервации срединного нерва.
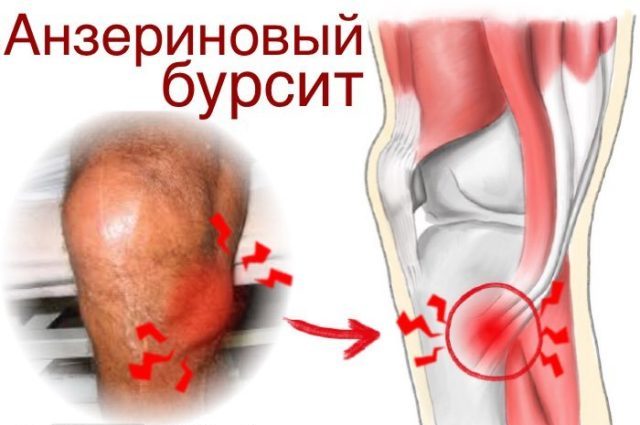
Боль при надавливании ниже колена в месте крепления трех мышц (полусухожильной, тонкой и портняжной), напоминающие лапку гуся.
Лечение
Рекомендации по лечению периартрита будут рассмотрены по принципу доказательной медицины. Это означает, что будут приведены препараты и методы, которые показали свою эффективность на протяжении многих лет и помогли наибольшему количеству пациентов.
Алгоритм лечения дегенеративных и воспалительных процессов в околосуставных тканях сводится к следующему:
- Создание покоя пораженному органу.
- Использование НПВП.
3. Проведение локальной терапии:
– инъекции анестетиков в область болезненных точек;
– аппликации гелей и мазей (НПВП). - Использование приспособительных разгрузочных средств: трости, ходунки, ортезы, прокладки под пятку.
- Физиопроцедуры: лазеротерапия, ультразвуковая терапия, магнитотерапия, тепловые процедуры, ударно-волновая терапия (шпора)
Для лечения миофасцита применяется:
- НПВП;
- инъекции ГКС и анестетиков, пассивное растяжение мышцы или распыление хладагента над зоной боли;
- миорелаксанты;
- сдавление кончиками пальцев в течение 1 мин с постепенным увеличением силы давления до снижения боли;
- иглорефлексотерапия, чрескожная нейростимуляция;
- постизометрическая релаксация – расслабление мышц после их волевого напряжения.
Выполнение упражнений на растяжение мышц, использование мягких миорелаксических техник, проведение расслабляющего массажа, производит хороший лечебный эффект.
Комментарий врача: прежде чем приступить к лечению, стоит проанализировать причину, приведшую к той или иной мягкотканной патологии. Проводимая терапия будет иметь кратковременный или неполный эффект, если не убрать провоцирующий воспаление фактор. Порой изменение образа жизни, снижение нагрузки, похудение помогут навсегда избавиться от симптомов периартрита.
В остром периоде необходимо создать покой воспаленным тканям. Чем меньше они нагружены (сокращаются, натягиваются), тем лучше. Спортсменам следует на время прекратить тренировки. Разрешаются только движения, которые не вызывают боль.
Однако длительная иммобилизация не рекомендуется. Она усиливает в дальнейшем функциональную недостаточность суставных образований и ведет к стойкому ограничению движений.
Важно: от того, насколько активно человек участвует в лечебном процессе, правильно представляет свою патологию, зависит его выздоровление. Пересмотр образа жизни, снижение нагрузки, смена профессии — такие решительные действия возможны как метод лечения. Если это сделать не удалось, стоит рассмотреть альтернативный вариант — ношение ортезов, поясов, которые частично заберут нагрузку и защитят орган от потери функции.
Обычно НПВП вызывают серьезные побочные эффекты со стороны ЖКТ и сердца. Однако вряд ли за короткий курс (5—7 дней) они сумеют навредить.
- пероральные и местные анестетики;
- антидепрессанты (амитриптиллин, венлафаксин);
- противосудорожные препараты (габапентин).
Местные анестетики, например лидокаин, используют в виде лосьона, мази или накожного пластыря. Он эффективно уменьшает боль.
Среди местной терапии особое место занимают блокады с глюкокортикоидами (ГКС). Их действие настолько быстрое и эффективное, что нет смысла медлить с проведением этой процедуры. Почти при всех околосуставных патологиях они показаны. Их вводят в сухожилия, мышцы, синовиальные сумки и просто в больную точку.
Первое применение ГКС внутрь сустава было ошеломляющим. Медики решили, что наконец—то найдено эффективное лекарство от артритов. Однако со временем взгляды изменились. Инъекции не лечат, а лишь убирают симптомы и при злоупотреблении способствуют разрушению сустава.
Лечение периартрита (бурсита, тендинита) обычно не составляет трудности и длится от одного до трех месяцев. Острые боли можно снять в течение недели. Если периартрит запущен (полгода и более, без правильного лечения), то это грозит частичным ограничением подвижности.
Чтобы симптомы периартрита не возвращались после снятия боли, необходимы физиолечение, массаж, бальнеотерапия.
| Метод | Болезни |
| Тепло (компрессы, парафин, согревающая грелка) | Фибромиалгия, мышечный спазм, невралгия, растяжение связок и сухожилий, тендосиновит. |
| Ультразвук | Бурсит, контрактура, тендинит. |
| Холод | Мышечный спазм, МФС, травма. |
| Электростимуляция | Мышечная боль и невралгии. |
| Массаж | Бурсит (после консультации врача), контрактура, фибромиалгия, растяжение связок и сухожилий. |
Этапностью лечения периартрита не стоит пренебрегать, в этом есть определенный смысл – добиваемся полного стихания воспалительного процесса. Такой подход был разработан еще в советское время, когда перед медициной стояла первоочередная задача скорейшего возвращения человека к труду и минимизация рецидивов заболевания.
Читайте также:


