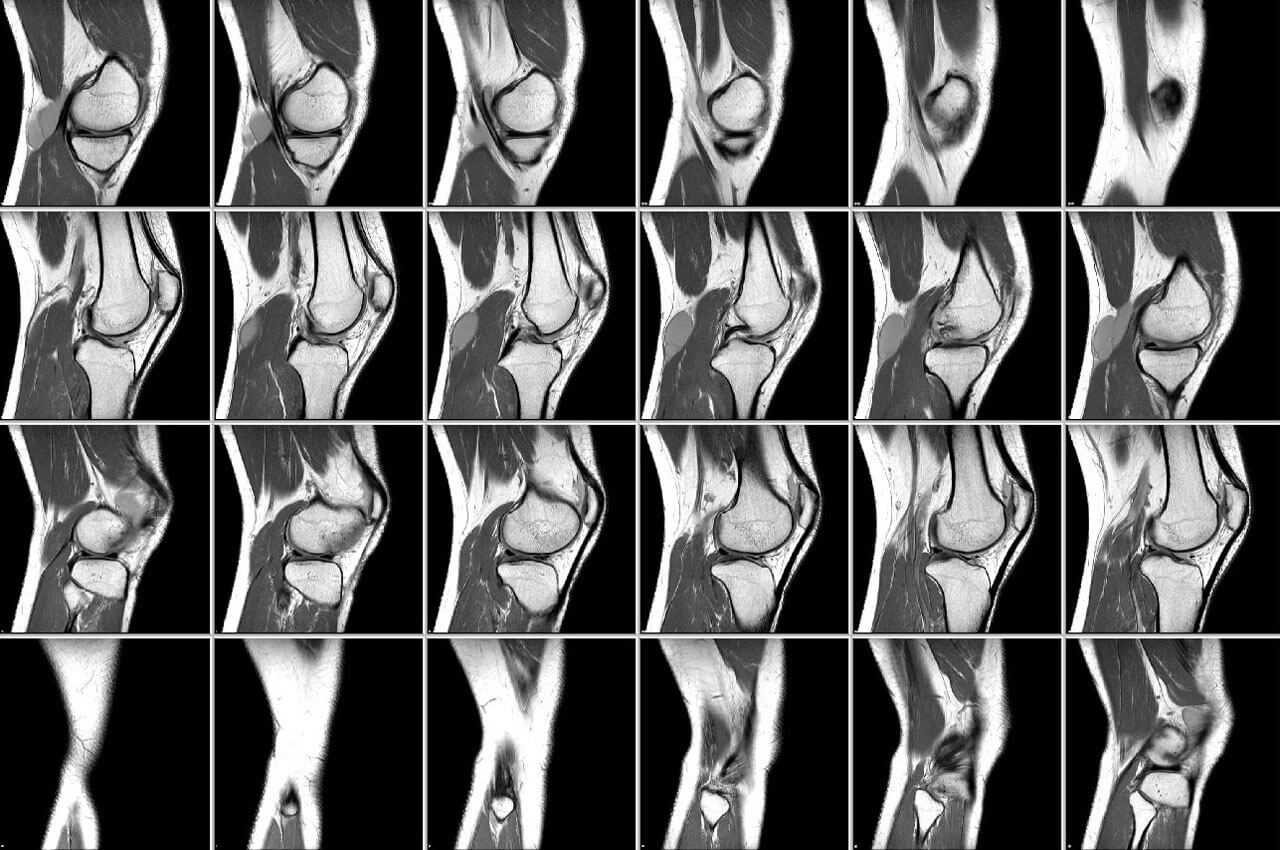
Бурсит коленного сустав мрт или рентген
Когда воспаление синовиальной сумки у пациента протекает в легкой форме, не имеет осложнений, врач ставит диагноз и назначает лечение на основе осмотра пораженной области, пальпации больного места.
В ряде случаев приходится использовать методы инструментальной диагностики для уточнения деталей патологии, выяснения вида заболевания.
Нередко травматолог назначает МРТ при бурсите: как выглядят данные исследования и что по ним можно определить, рассказывается далее.
Причины и симптомы заболевания
Бурсит у человека обычно бывает вследствие ударов, травм, нагрузок. Протекает в острой или хронической форме.
При выраженном заболевании обнаруживаются симптомы:
- отечность;
- боль в области сустава;
- покраснения кожи;
- увеличение синовиальной сумки;
- ограничение подвижности.
При инфекционном бурсите в синовиальной жидкости выявляется гной, бактерии. Состояние больного ухудшается, может повышаться температура.
Магнитно-резонансная терапия относится к числу точных методов диагностики, позволяющих получить трехмерные изображения пораженной области.
Исследование назначают в тех клиниках, где в диагностических кабинетах установлено специальное оборудование.
Если у врача подозрение на осложненный бурсит, МРТ в обязательном порядке выполняется на томографе.
Для организма является безвредным, поэтому назначается чаще рентгенографии.

Процедура позволяет рассмотреть суставы, прилегающие к ним синовиальные сумки и окружающие мягкие ткани.
Благодаря такому обследованию выявляются глубинные бурситы, которые невозможно обнаружить при УЗИ.
Врач, проводящий исследование на томографе, видит на полученном снимке, где точно локализуется воспалительный процесс, какие границы имеет.
Пациенту может назначаться МРТ при хроническом бурсите коленного сустава, тазобедренного, плечевого или прочего сочленения, чтобы выявить:
- тяжесть воспалительного процесса;
- последствия травмы;
- наличие дегенеративных процессов;
- изменения хряща.
При бурсите гусиной лапки МРТ суставов может назначаться с контрастом. Препарат быстро накапливается в тканях, которые подвержены ускоренному метаболизму.
На снимках четко видны границы распространения патологического процесса, разрывы сухожилий, что позволяет врачу точно выбрать методику лечения и препараты, способные быстро восстановить работу коленного сочленения.
Не всем пациентам может назначаться МРТ при выявлении бурсита.
Исследование категорически запрещено ряду лиц, у которых находятся:
- кардиостимуляторы;
- металлические клипсы на сосудах, остатки предметов в мягких тканях;
- инсулиновые помпы;
- ферромагнитные протезы;
- нервные стимуляторы.
Нельзя при бурсите выполнять МРТ, если врач знает, что женщина беременная.
Пациенту не требуется заранее готовиться к проведению магнитно-резонансной томографии. Достаточно прийти в назначенное время, чтобы пройти обследование.
Уже через 30-40 минут после проведения диагностики больные получают на руки результаты. Им хочется знать, как выглядят данные МРТ при бурсите.

На руки выдаются МРТ-снимки. Они записаны на обычном диске, флешке или распечатаны на пленке.
Врач-рентгенолог может ознакомить с ними клиента, дать пояснения. Однако чаще эта работа возлагается на специалиста, проводящего лечение.
МРТ при бурсите является отличным способом диагностики, позволяющим отследить те патологические изменения, которые при других обследованиях не выявляются.
Воспалительные изменения и нарушения в структуре коленного сустава при травмах, встречаются наиболее часто при заболеваниях опорно-двигательного аппарата. Применение актуальных методов обследования помогают распознать проблемы в костях, связках и способствуют своевременному выявлению характера нарушений в работе колена.
Какой же способ обследования лучше выбрать? Для ответа на этот вопрос следует рассмотреть все плюсы и минусы известных методов диагностики.
Ультразвуковая диагностика
Ультразвуковое исследование является высокоэффективным методом диагностики. Это способ обследования организма при помощи ультразвуковых волн.
Метод диагностики обладает преимуществами:
- Возможностью проведения исследования без нарушения кожных покровов.
- Отсутствием патологического влияния на организм.
- Легкостью в исполнении и интерпретации полученных данных.
Ультразвуковое исследование коленных суставов проводится в горизонтальном положении, на животе со слегка согнутыми ногами. Для более точной диагностики рекомендуется смена положений тела во время проведения УЗИ. Например, поворот набок и осмотр со стороны поражённого сустава, либо оценка сустава в положении на спине со слегка согнутыми в коленях ногами (40-60 градусов).
УЗИ проводится до лечения, затем, при необходимости, через 5-7 дней от начала и после завершения терапии, для контроля динамики заболевания и анализа результативности терапии.
Во время ультразвукового исследования возможно выяснение:
- Присутствия, а также объёма секрета в полости сустава,
- Истончения хряща,
- Невредимости связок (коллатеральных, внутрисуставных),
- Размещения и строения менисков,
- Состояния околосуставных тканей (наличие или отсутствие дефектов).
УЗИ позволяет выявить распространенность, качество и количество нарушений в суставном хряще, кости и околосуставных тканях. Это способствует адекватному определению объёма терапии и последующей оценки динамики процесса после курса терапии.
Магнитно-резонансная томография
Магнитно-резонансная томография коленного сустава — актуальный способ диагностики, возможности которого практически не ограничены. Это способ сканирования тела при помощи магнитных полей и радиоволн, позволяющих получить точную информацию о течении и распространении патологических процессов.
- Возможность получения детализированных снимков (с точностью до мм), срезов изучаемых объектов в различных плоскостях.
- Точный анализ состояния коленного сустава и околосуставных тканей.
- определение выраженности и распространенности заболевания, а также степени травматического поражения колена.
- Достоверность получаемых результатов, точность исследования достигает 95%.
МРТ проводится желательно натощак, перед исследованием следует снять все металлические предметы и переодеться в специальную одежду без синтетических материалов. Затем пациент ложится на стол томографа. Стол перемещается внутрь томографа, после чего проводится процедура. Врач поддерживает постоянный контакт с пациентом. При возникновении вопросов или ухудшении состояния, можно в любой момент сообщить персоналу о возникшей проблеме при помощи сигнальной кнопки. Длительность процедуры от 20-60 минут, и зависит от количества исследуемых объектов.
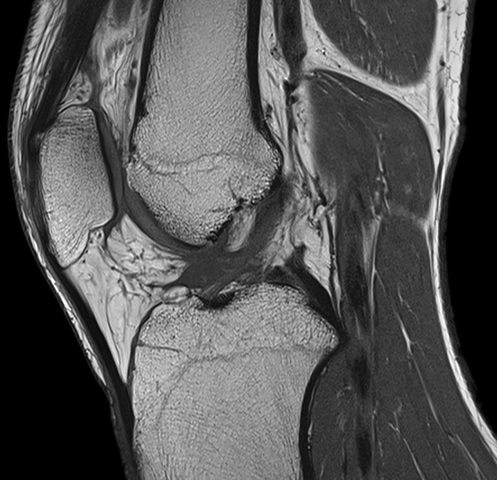
МРТ высокоэффективно при оценке нарушений в структуре коленного сустава и травматического поражения хрящевого комплекса.
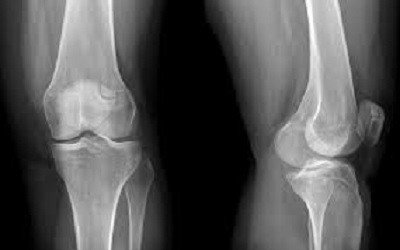
Рентгенография
Рентген коленного сустава — это метод диагностики, при котором используются рентгеновские лучи для получения фиксированного изображения объекта на плёнке (рентгенограмме).
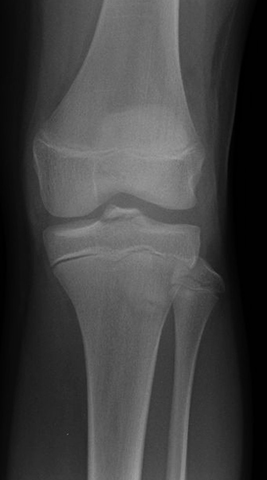
- Доступность и легкость в применение диагностики,
- Высокое качество и детализация снимков,
- Невысокая цена за процедуру,
- Отсутствие специфической подготовки перед манипуляцией.
Для получения объективных данных об изменениях в коленном суставе важно проводить процедуру как минимум в нескольких проекциях (боковой, прямой). Соответственно, получение снимков в этой проекции зависит от положения пациента. Лёжа на спине — прямая, лёжа на боку с выпрямленной ногой — боковая.
Для получения более детальных снимков используются различные положения тела (лёжа на спине с согнутой в колене конечностью под углом 30-45 градусов, либо стоя, не нагружая повреждённую конечность).
Какую процедуру лучше выбрать
Для того чтобы выбрать оптимальный способ обнаружения и детального изучения патологий, необходимо обратиться в лечебное учреждение. Врач соберёт все необходимые сведения и затем направит на обследование.
Ультразвуковое исследование достаточно эффективно для обнаружения локальных изменений в менисках, но малоэффективно при патологических изменениях связок. Поэтому для установления диагноза при сочетаемых заболеваниях колена предпочтительно использовать МРТ. Этот метод способствует определению характера изменений костей колена, степени повреждения хряща, а также предоставляет возможность рассмотреть состояние костного мозга, что является важным фактором для определения терапии. МРТ дает возможность получить точные данные о состоянии всех структур сустава, что невыполнимо при ультразвуковом или рентгенологическом исследовании. Минусом является высокая стоимость метода.
Рентгенография, несмотря на применение таких информативных методов, как УЗИ и МРТ, остаётся достаточно актуальным способом обследования, особенно при состояниях, требующих неотложного оказания медицинской помощи. Неинвазивность, доступность для любого слоя населения, несомненно являются важными критериями при выборе этого способа обследования. Кроме того, рентгенография позволяет точно оценить состояние костной структуры, сочленяющей суставы.
Своевременная диагностика изменений в коленном суставе и околосуставных тканях способствует назначению оптимальной терапии, улучшает прогноз и приводит скорейшему выздоровлению.
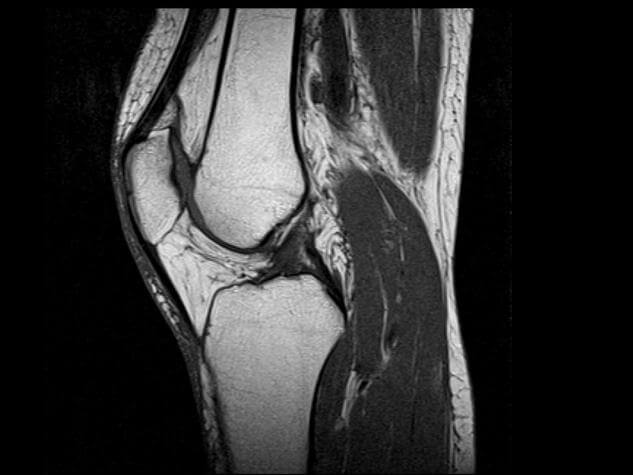
Современная диагностика довольно расширила возможности исследований суставов, благодаря появлению новых неинвазивных методов визуализации. Но для пациентов, мало знакомых с особенностями медицинских технологий, тяжело разобраться, почему назначается определенный вид диагностики, тем более каждый из них значительно отличается по цене. Поэтому лучше заранее узнать, что лучше для диагностики определенных заболеваний колена: МРТ или КТ. А может можно, вообще обойтись обычным рентгеном или УЗИ?
Основные отличия: принципы диагностики
МРТ диагностика основана на действии ядерно-магнитного резонанса. Когда осуществляется магнитно резонансная томография коленного сустава, организм подвергается электромагнитному воздействию, в результате чего меняется положение атомов водорода. Этот эффект фиксируется аппаратом, который преображает полученные импульсы в трехмерное изображение.
В основе КТ коленного сустава лежит рентгеновское излучение, которое поглощается тканями в зависимости от их плотности. Фактически, такая диагностика является современной разновидностью рентгена. Но способы сбора данных и их обработки существенно отличаются.
Исследуемая область сканируется послойно. Ткани под воздействием пучка рентгеновских лучей по-разному реагируют на облучение. Эти данные фиксируются высокоточным оборудованием, благодаря чему получается трехмерное изображение.
Если говорить о воздействии на организм, то при проведении КТ требуется значительная лучевая нагрузка. Поэтому часто проводить такое исследование не рекомендуется.
Однако время диагностики при КТ коленного сустава не превышает 10–60 секунд, тогда как для проведения МРТ человеку приходится проводить в замкнутом аппарате до 20 минут, сохраняя неподвижность. Поэтому в педиатрии, чтобы сделать МРТ коленного сустава ребенку приходится прибегать к наркозу. Хотя для детей целесообразнее делать УЗИ.
Конечно, для пациентов с клаустрофобией лучше отказаться от такого метода обследования. В таких случаях выбор останавливают на УЗИ.
Что показывают исследования?
Проведение МРТ целесообразно для определения состояния мягких тканей. Такое исследование отчетливо показывает изменения в суставе, что помогает в диагностике болезни или повреждения.
- Изменения, произошедшие с костями. На снимках отображаются костные наросты, остеофиты, отломки, опухоли,
![]()
нарушения целостности. Трехмерное изображение позволяет отследить и величину, и направление повреждений. - Все патологии, связанные с менисками. Фактически это единственная диагностика, которая детально визуализирует трещины и разрывы, отрывы и микроповреждения хряща.
- Состояние связочных структур. Поэтому для диагностики таких заболеваний как бурсит, синовит, воспаление или разрывов связок, сухожилий лучше делать именно МРТ.
Целесообразность проведения такого дорогостоящего обследования определяет доктор. Ведь в некоторых случаях, действительно можно обойтись проведением УЗИ. Конечно, магнитная томография более детально фиксирует структуру сустава. К тому же все данные записываются на диск, и расшифровку может сделать не только врач, проводивший исследование, но и другие медики. Тогда как при проведении УЗИ выводы делаются, основываясь на субъективном мнении доктора, проводившего диагностику.
Компьютерная томография коленного сустава позволяет получить трехмерную модель обследуемой области и изображения срезов. Такая диагностика назначается, когда требуется оценить изменения костных структур.
- переломов, вывихов, трещин, отломков костей;
- врожденной болезни;
- уплотнений, остеофитов, неровностей, наростов;
- величины суставной щели;
- костных опухолей;
- крови или выпота в полостях.
Часто КТ проводится для подтверждения предварительного диагноза, поставленного после УЗИ или рентгена. Фактически КТ можно назвать современным рентгеном с более широким спектром возможностей.
Все данные компьютерной томографии можно получить как в виде знакомых для всех снимков, так и в виде записи на диске. Поэтому сделать расшифровку полученных результатов может любой врач, знакомый с анатомией колена.
Противопоказания
Компьютерная томография коленного сустава связана с большой дозой радиационного облучения. Поэтому такой метод диагностики противопоказан беременным женщинам, а также в период лактации. При возможности стараются избегать такого обследования в педиатрии. Детям рекомендуют делать УЗИ, а, если нужно увидеть костные ткани, прибегают к проведению рентгена.
- при наличии металлических элементов, как на теле, так и внутри организма;
- если у пациента вживлены в организм электронные приборы;
- когда пациент страдает клаустрофобией (исключением являются открытые аппараты);
- если у пациента имеются болезни, при которых невозможно находиться в однотипном положении довольно долго;
- при избыточном весе, превышающем 150 кг.
К тому же до сих пор до конца не изучено реальное воздействие магнитного поля на организм. И хотя большинство медиков утверждают, что МРТ абсолютно безопасно для организма, как фактически отражается такое воздействие на состоянии здоровья однозначно сказать затруднительно.
Видео
Видео — Противопоказания к проведению МРТ.

Какие обследования лучше: МРТ или КТ?
Ставить вопрос таким образом при выборе методов диагностики не совсем корректно. Не возможно категорически отвергнуть один вид диагностики, порекомендовав другой.
Фактически и МРТ, и КТ, также как и УЗИ, преследует свои цели. Эти методы диагностики являются дополняющими друг друга.
Коленный сустав состоит как из мягких, так и из костных структур. Поэтому для детальной диагностики может потребоваться и два вида обследования. Конечно, при выборе метода ориентируются не только на целесообразность, но и на цену, возможности пациента, наличие противопоказаний.
Но в идеальном варианте для начальной диагностики проводится УЗИ или рентген, после чего уточняют диагноз при помощи проведения КТ или МРТ.
Главное для пациента запомнить, что МРТ лучше проводить для визуализации мягких тканей, а КТ – костных. Но, ни в коем случае, не отказываться от проведения высокоточной диагностики.
Коленный сустав часто страдает из-за гонартроза, артрита и периартрита, при котором воспаляются околосуставные мягкие ткани (сухожильные сумки, капсула, мышцы). Нередко в колене скапливается избыток синовиальной жидкости и крови (это случается при синовите и гемартрозе), что порождает большие отеки и визуальные деформации, и может стать источником весьма опасного сепсиса. В спортивной же среде большая часть травм выпадет на коленные мениски, надколенник, связки. Одним из признанных видов обследования сегодня является УЗИ коленного сустава.
Что представляет из себя УЗИ коленного сустава
Метод работы аппарата УЗИ основывается на разном отражении звуковых волн, посылаемых датчиком в исследуемую зону:
- твердые плотные структуры отражают сигналы более интенсивно, мягкие — менее, из-за чего на мониторе видны гипоэхогенные, темные, участки;
- различная степень отражения при деструктивных изменениях в тканях объекта дает изображение неоднородной (негомогенной) структуры;
- здоровые не измененные ткани выглядят на снимке УЗИ как однородная (гомогенная структура).
Стандартной формой обследования колена до сих пор является рентгенография, так как она может дать наглядную общую информацию о костных структурах коленного сустава (КС). Поэтому если пациент придет к врачу с жалобой на колено, тот первоначально отправит его сделать рентген.
Обычно рентген назначают:
- при травмах (переломах надколенника, внутрисуставных переломах и вывихах колена);
- артрозе (с целью характеристики межсуставной щели, наличия остеофитов и деформирующих изменений субхондральной кости и определения на этом основании степени патологии);
- подагре;
- врожденных патологиях;
- опухолях костей, (например, остеоме, остеосаркоме),
- других заболеваний костных твердых структур колена.
Но зафиксировать все повреждения мягких тканей, воспалительные процессы, состояние хрящей рентген в полной мере не может, поэтому доктор может предложить больному дополнительно пройти еще и УЗИ.
В отличие от рентгена, УЗИ имеет больше возможностей:
- Оно не только устанавливает дегенеративное заболевание (гонартроз), но и оценивает степень дистрофии хряща, равномерность костных слоев, позволяя произвести диагностику артроза на самой ранней стадии, что не по силам рентгенографии, которая не видит хрящи — на снимке они просто прозрачны.
- УЗИ может заметить скопление жидкости в колене:
- оно покажет избыток синовии и крови в капсуле;
- наличие жидкости в многочисленных карманах и заворотах суставной сумки;
- бурсит коленных сумок;
- кисту Бейкера в задней подколенной области.
- Ультразвуковое исследование даст возможность:
- проанализировать состав жидкости (наличие инородных тел в ней, волокон и сгустков);
- определить по структуре синовиальной оболочки, далеко ли зашел процесс (при хроническом синовите с.о. капсулы утолщается и разрастается, сама капсула выглядит увеличенной, растянутой из-за постоянного гидрартроза).
- При артрите колена (гоните) часто наблюдаются контрактуры мышечных волокон, оссификация связок и сухожилий — и это также можно выявить при помощи УЗИ.
- Используя УЗИ в разных проекциях можно детально показать масштаб травмы колена, увидев, какие мениски или связки и в каких местах повреждены.
- Дополнительные возможности:
- допплерографию сосудов колена;
- контроль за проведением пункции;
- диагностика хондромаляции надколенника;
- исследование опухолей, например, хондром.
На снимке: УЗИ показало хрящевые разрастания на колене:
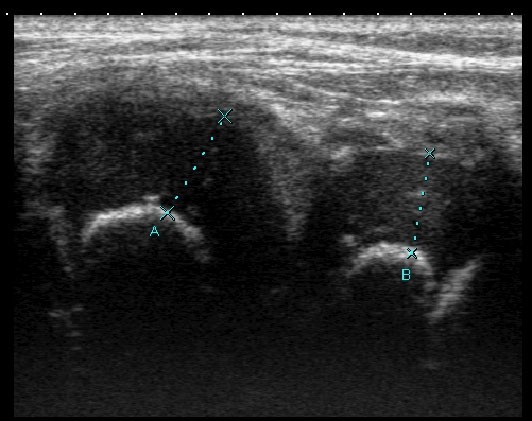
Исследование при помощи ультразвука удобно тем, что проводится быстро и легко, не требуя никакой особой подготовки.
- Больной ложится на кушетку и обнажает область колена.
- Далее врач, проводящий исследование, смазывает гелем поверхность колена для лучшего контакта между датчиком и телом.
- Сеанс УЗИ проводится с частотой волн от 5 до 7−8 МГц.
- Выбираются различные позиции колена и проекции, в зависимости от того, какие мышцы, мениски и сумки обследуются:
- так, при обследовании медиального мениска и большеберцовой связки датчик ведут по внутренней стороне колена;
- при обследовании латерального мениска и малоберцовой связки — по внешней,
- для диагностики передних мышц, надколенной и подколенной сумок — по передней;
- для выявления кисты Бейкера исследуется задняя коленная ямка и область лодыжки.
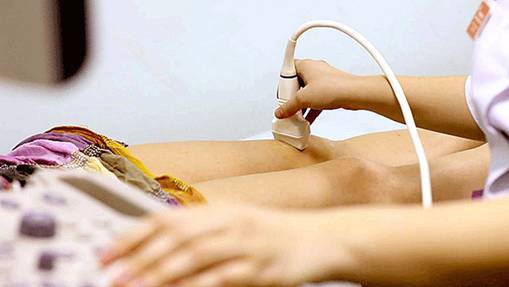
Конечно, обследование нельзя ограничивать одним лишь УЗИ. Может понадобиться и другая диагностика, в том числе и лабораторная, если будет, например, установлен гонит. Аппарат может лишь констатировать сам факт воспалительного процесса коленного сустава, но определить его природу (инфекционную, ревматическую, аллергическую или реактивную) не в силах.
Также возникает порой необходимость проведения более детальной, точной диагностики, в особенности при сложных сочетанных травмах (например, повреждениях медиального мениска и коллатеральной большеберцовой связки). Для спортсменов же крайне важна упреждающая диагностика, которая на микроуровне может заметить начинающийся износ мышц, менисков, чтобы предотвратить более серьезную травму, которая может отразиться на их спортивной карьере. И тогда, возможно, перед этими людьми может встать вопрос о другом альтернативном способе обследования.
О рентгене и ультразвуке мы уже поговорили, сравнив их преимущества и недостатки.
В отношении магнитно-резонансной томографии мнение врачей однозначно:
- МРТ — это вторичное обследование, которое порой необходимо для детализации. До него уже должны быть проведены рентген или УЗИ и установлена локализация и общий характер патологии.
- Учитывая суть метода, основывающегося на колебаниях ядер водорода, МРТ лучше применять для диагностики мягких тканей, в которых больше воды, в частности менисков или связок.
- УЗИ коленного сустава — сравнительно доступное и дешевое исследование (его стоимость от 600 до 1500 р.)
- Дешевле ультразвукового обследования только рентген, но рентгеновские лучи вредны для человека, и поэтому проводить рентгенографию часто нельзя.
- УЗИ совершенно безопасно, проводить его можно сколь угодно часто, и при этом это очень информативное исследование, обладающее рядом преимуществ.
- МРТ — безопасное и самое точное обследование, но его минус — дороговизна (стоимость превышает 3000 р.)
Какую именно диагностику лучше проводить, должен подсказать больному сам лечащий врач.
Препателлярный бурсит. Наши методы лечения
Бурсы — это небольшие желеобразные мешочки, расположенные в области костей и суставов человеческого тела — плечевого, локтевого, коленного, пяточной кости. Они содержат небольшое количество жидкости и расположены между костями и мягкими тканями, выполняя роль прокладок для уменьшения трения одних анатомических структур о другие.
Препателлярный бурсит — это воспаление бурсы, расположенной на передней поверхности надколенника. Заболевание развивается при постоянном раздражении бурсы и появлении в ней избыточного количества жидкости, в результате чего она отекает и начинает оказывать давление на соседние части коленного сустава.
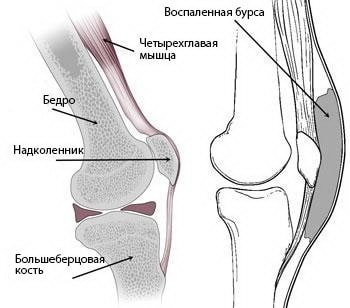
(Слева) Нормальная анатомия коленного сустава, вид сбоку. Бурса очень невелика и располагается между надколенником и кожей. (Справа) При препателлярном бурсите бурса становится воспаленной и отечной.
Препателлярный бурсит нередко возникает вследствие постоянного давления, например, при частом сидении на коленках. Риск развития этого заболевания высок у сантехников, кровельщиков, укладчиков полов, шахтеров и садовников.
Прямой удар по передней поверхности коленного сустава также может стать причиной развития препателлярного бурсита. Так, риск развития заболевания высок у спортсменов, занятых такими видами спорта, при которых высока вероятность получения прямого удара в коленный сустав или падения на колени, — футбол, борьба, баскетбол.
Высокому риску развития препателлярного бурсита подвержены лица, страдающие, например, ревматоидным артритом или подагрой.
Препателлярный бурсит также может вызван бактериальной инфекцией. Если в результате травмы коленного сустава повреждается кожа (укус насекомого, осаднение или колотое ранение), бактерии могут проникать в полость бурсы и вызывать инфекционное воспаление.
- Боль при физической активности, ночная боль нетипична
- Быстро развивающийся отек на передней поверхности надколенника
- Локальная болезненность и увеличение местной температуры
- Бурсит, вызванный инфекцией, может сопровождаться появлением значительного количества жидкости в полости в бурсы и покраснением окружающей кожи
Доктор поговорит с вами об имеющихся у вас симптомах, о том, насколько сильную вы испытываете боль, как долго существует проблема, и есть ли у вас факторы риска развития препателлярного бурсита.
Скорее всего доктор задаст вам вопросы, касающиеся наличия у вас каких-либо признаков инфекции — лихорадки или ознобов. Препателлярный бурсит, вызванный инфекцией, требует совершенной другой тактики лечения.
В ходе физикального обследования доктор осмотрит ваш коленный сустав и сравнит его со здоровым. Затем доктор пропальпирует коленный сустав для выявления локальной болезненности, а также оценит объем движений и то, насколько боль мешает движениям в коленном суставе.
- Рентгенография. Рентгенография позволяет получить качественные изображения костных структур. Доктор может назначить это исследование для того, чтобы убедиться в отсутствии связи ваших симптомов с переломом.
- Другие методы лучевой диагностики. Компьютерная томография (КТ), магнитно-резонансная томография (МРТ) и ультразвуковое исследование могут назначаться для того, чтобы исключить повреждение других структур коленного сустава.
- Пункция и исследование полученной жидкости. Если у доктора возникают сомнения относительно отсутствия инфекционного процесса, доктор может пунктировать бурсу (ввести в нее инъекционную иглу), удалить оттуда жидкость и отправить ее в лабораторию на исследование.
Консервативное лечение обычно эффективно при неинфекционной природе воспаления препателлярной бурсы. Оно включает:
- Покой. Откажитесь от тех видов физической активности, которые усиливают имеющиеся у вас симптомы. Замените их другими типами нагрузок до тех пор, пока симптомы бурсита полностью не исчезнут. Хорошим примером таких низкоинтенсивных нагрузок является велосипед.
- Лед. Местное применение льда по 20 минут 3-4 раза в день в сочетании с покоем позволяет значительно уменьшить отек коленного сустава.
- Возвышенное положение. Каждый раз, когда вы лежите, придавайте больной ноге возвышенное положение.
- Медикаментозное лечение. Включает прием таких препаратов, как напроксен или ибупрофен.
Если описанные мероприятия не помогают купировать отек и боль, доктор может принять решение об эвакуации жидкости из полости бурсы и введении в нее кортикостероида. Кортикостероиды — это противовоспалительные препараты, гораздо более эффективные по сравнению с пероральными препаратами.
Начальное лечение инфекционного бурсита включает антибактериальные препараты. Если они не позволяют купировать инфекционный процесс, показано хирургическое дренирование полости бурсы.
Тотальное удаление бурсы также может быть показано при хроническом процессе, значительно влияющим на качество жизни пациента. После операции необходимо в течение нескольких дней восстановить полный объем движений в коленном суставе, а к нормальной физической активности вы вернетесь в течение нескольких недель.
Избежать развития препателлярного бурсита можно, соблюдая следующие простые рекомендации:
- Если вы работаете на коленках или занимаетесь контактными видами спорта, используйте защитные наколенники.
- Давайте регулярный отдых вашим коленным суставам. Также вы можете видоизменить характер вашей физической активности с тем, чтобы исключить постоянные перегрузки коленных суставов.
- После нагрузки используйте лед и придавайте ногам возвышенное положение.
Читайте также: