Бубновский а боль в икроножной а мышце








Сергей Бубновский: Здравствуйте, Маша.
Мария Василевская: Из-за чего же возникает межпозвоночная грыжа? В чем причина.
Мария Василевская: Они неправильно сидят? Или слишком долго?
Мария Василевская: То есть, теоретически грыжи могут быть в каждом из позвонков?
Сергей Бубновский: Да, 24.
Мария Василевская: Ну, что делать, если у человека сидячая работа? Как ему помочь? Может быть, посоветовать какие-то упражнения в течение дня? Пусть сутулится и выпрямляется или встает и делает какие-то недолгие и не сложные упражнения, чтобы этого не было?
Сергей Бубновский: Боль может исходить из тканей, которые имеют болевые рецепторы. Ноцицепторы, как говорят врачи.
Мария Василевская: Нервные окончания?
Сергей Бубновский: Да, нервные окончания, болевые. Вот эти болевые нервные окончания не имеют ни кости, ни межпозвонковые диски. В них нет ни нервов, ни сосудов.
Мария Василевская: Там болеть не может?
Сергей Бубновский: Там болеть не может. Но внутри костные то есть сосуды, но они не болят. Нервы, нервные окончания, спинной и головной мозг, что самое парадоксальное, тоже не болят. Они не имеют болевых рецепторов.
Мария Василевская: Иначе нам думать было бы больно.
Мария Василевская: Разгибатель.
Сергей Бубновский: Разгибатель. Боль уходит, когда мышца растянулась. Потому, что он увел спазм, потом массирует и все, боль проходит. Но в спине таких мышц 80 и они выдерживают до 8 тонн осевой нагрузки, вдумайтесь! И растянуть руками их невозможно. И для этого используется весь рычаг тела от рук до ног. Вот когда ты делаешь специальные упражнения, связанные с растяжением спины через боль. Ну, для этого используются различные криотерапии, холод, водные процедуры, в воде можно, используется дыхание.
Мария Василевская: Разогревающие мази как раз, наверное, будут противопоказаны?
Сергей Бубновский: Разогревающие мышцы как раз они снимают симптом на время. Но усиливают воспаление. И отек ставится больше. Вот представьте, если я получу удар под глаз, вы мне посоветуете тепло или холод? Холод неприятно, но отек уходит, потому, что в ответ на холод усиливается микро циркуляция, уходит отек. А тепло приятно, но потом посмотрю на себя в зеркало и не узнаю, кто это такой. Такая хрюшка. Поэтому, способов снять острейшие боли в спине существует множество. Я, допустим, их описываю в своих книгах и в практике. И главное, что приходят люди часто после удаления грыжи, с возвратившимся болевым синдромом. Смотрим контрольный снимок, а там новая грыжа на том же месте. То есть, хрящ, диск развалился, на элементы, и элементы выдают за причину боли. Хотя межпозвонковый диск находится на другом этаже с нервными окончаниями, и зажать их просто топографически не может, это нонсенс. Но, так как с мышцами занимаются, занимаются обезболивающими, дорогущими таблетками, блокадами. Потом, когда это не помогает, делают операции. А сейчас операции чудовищные стали, спондилезы, ставят пластину между позвонками. Выключая все эти глубокие мышцы из кровоснабжения.
Мария Василевская: Вроде у наших фигуристов у некоторых такая.
Сергей Бубновский: Ну, вот я на одной передаче показывал нашего известного фигуриста, во время сочинской олимпиады. Что ему поставили пластины и он чуть не сел в коляску. Я ему сказал, снимай! Он снял и слава богу снова стал кататься.
Мария Василевская: По вашему методу при помощи упражнений можно вылечить грыжу раз и навсегда? Чтоб она никогда не возвращалась.
Сергей Бубновский: Кинезитерапия - это лечение болевых и острых и хронических синдромов, с помощью использования декомпрессионных тренажеров. То есть, когда я создаю вам условия бега, лежа на полу. Подтягивание лежа на полу, но в декомпрессионном режиме. То есть, растягивается позвоночник, и включаются мышцы. И когда мышцы начинают работать, через какое-то время включается еще и лимфатическая система, в которой есть фагоциты, клетки защитники, и они рассасывают, переваривают эту самую грыжу. А грыжа это не выпячивание ядра, это развалившийся диск, это труха, крошка, которая просто зажать ничего не может. И от степени этой грыжи есть еще секвестр, крайняя мера, некроз. Некроз это мертвая ткань, которая якобы зажимает нерв. Но это очень модно, это очень выгодно удаление грыжи. Это несколько минут, а лечение более затрагивает несколько дней, а то и недель, а то и месяцев. Но зато после этого грыжи нет, диска, правда, тоже нету, стирается так же, как грыжа. То есть, грыжи это уже диск становится меньше. Он развалился. И вместо него в последующем начинает работать мышца. То есть, я показал тебе специальные упражнения, помог тебе их сделать, а ты потом поддерживай эти упражнения уже чисто профилактически. Ну, так же, как умыться, почистит зубы. Это даже доставляет удовольствие, чем глотать таблетки. В таблетках обезболивающих масса побочных отравляющих действий. Аллергии, язвы, кровотечения, при длительной применении обезболивающих препаратов опускаются органы. Это женщинам особенно опасно в климактерическом периоде, после родовой деятельности. Вызывает снижение скорости кровотока, обезболивающие препараты, образуются тромбы. Ну, ладно ты один раз принял, два раза, а если боли в шее, боли головные? И ты используешь таблетки. То есть, у тебя нарушается нервно мышечная связь, ты вообще телом не руководишь.
Мария Василевская: Глушишь симптомы.
Сергей Бубновский: Глушишь симптомы, глушишь развитие того же мозга. Опять же ухудшается система кровообращения, микроциркуляция, обмен веществ страдает. То есть, мышцы - это наши кормильцы, ими управляет разум, нервная система. Если ты не управляешь мышцами, они перестают помогать органам и мозгу. Поэтому, деменция, слабоумие, сейчас уже начинается с 40-45 лет. Это я говорю как психиатр.
В статье представлен дифференциальный диагноз болевого синдрома в области икроножной мышцы, развивающегося вследствие хронической венозной недостаточности, острой венозной недостаточности, хронической артериальной недостаточности, острой артериальной недостаточности, остеохондроза, остеоартроза, полинейропатии, дерматомиозита, миозита, фибромиалгии, травмы мышц.


Боли в области икроножной мышцы (икры) – универсальный симптом, который может наблюдаться при большом количестве заболеваний.
Основной мышечный массив задней поверхности голени (икра) образован двумя мышцами – располагающейся поверхностно икроножной мышцей и более глубоко расположенной камбаловидной мышцей. Сухожилия этих мышц объединяются вместе и прикрепляются к пяточной кости, образуя т.н. ахиллово сухожилие. Мышцы икры обеспечивают движение в голеностопном суставе (сгибание и разгибание), что необходимо для обеспечения ходьбы, удержания равновесия тела в вертикальном положении и амортизации при движениях.
Артериальное кровоснабжение икроножной мышцы происходит из собственных артерий, берущих начало из подколенной артерии. Венозный отток осуществляется по сопровождающим артерии венам, которые в толще мышцы образуют широкие выстланные эндотелием полости – суральные синусы. Иннервируются вышеуказанные мышцы из большеберцового нерва (L3-4).
Хроническая венозная недостаточность.
На сегодняшний день в генезе боли при хронических заболеваниях вен выделяют три основных компонента: дистензионный, ишемический и воспалительный.
Дистензионный компонент возникает вследствие перерастяжения венозной стенки избытком крови при нарушении механизмов ее оттока. Подобные нарушения могут быть следствием дисфункции мышечно-венозной помпы, играющей ведующую роль в обеспечении венозного оттока в вертикальном положении тела. Застой крови в венах голени может возникать в результате снижения активности мышц икры, например вследствие длительного пребывания в неподвижном вертикальном или сидячем положении, в результате поражения клапанного аппарата поверхностных (варикозная болезнь) или глубоких (посттромботический синдром) вен, что сопровождается нарушением нормального центростремительного движения крови и ее забросом в дистальные отделы при каждом мышечном сокращении (рефлюкс), а также при поражении соответствующих мышц и смежных с ними суставов. Подобные боли часто возникают после длительных статических нагрузок и легко купируют ночным отдыхом и/или путем придания конечностям возвышенного положения.
Воспалительный компонент является отражением общепринятой на сегодняшний день концепции лейкоцитарной агрессии, как ведующего компонента патогенеза хронических заболеваний вен. Суть ее заключается в том, что при уменьшении скорости венозного оттока и появлении признаков венозного стаза в венах голени происходит лейкоцитарно-эндотелиальное взаимодействие с экспрессией ссответвующих адгезивных молекул на поверхности клеток, что приводит к миграции белых кровяных телец в толщу сосудистой стенки и их дегрануляции. Освобожденные свободные радикалы кислорода, протеолитические ферменты и цитокины оказывают не только повреждающее воздействие на структурные компоненты венозной стенки, в первую очередь, коллагеновый каркас, но и активируют безмиелиновые С-ноцицепторы, отвечающие за передачу болевого импульса. Таким образом, воспалительный компонент венозной боли отражает не только застой крови в венах голени, но и процесс активного развития хронических заболеваний вен, который может в итоге привести к появлению варикозной трансформации. Присоединение воспалительного компонента делает венозную боль более стойкой и не купирующейся возвышенным положением конечности и ночным отдыхом.
Ишемический компонент связан с тяжелыми воспалительными изменениями венозной стенки с запустеванием vasa vasorum, что приводит к серьезной морфологической перестройке страдающих вен. Следует предполагать, что ишемический компонент встречается при тяжелых формах хронических заболеваний вен и может обеспечивать постоянную болезненность самих варикозных узлов.
Классические боли при венозной недостаточности носят тупой распирающий характер, усиливаются после длительного пребывания в положении стоя или сидя, уменьшаются или полностью проходят после ночного отдыха или придания конечности возвышенного положения. Часто боли сопровождаются преходящим отеком мягких тканей в области нижней трети голени и судорогами икроножной мышцы в ночные часы.
Острая венозная недостаточность – тромбоз глубоких вен голени. В результате внезапного затруднения венозного оттока из нижних конечностей и развития острого венозного полнокровия могут наблюдаться весьма интенсивные постоянные распирающие боли в области икроножной мышцы, незначительно уменьшающиеся при придании конечности возвышенного положения, сопровождающиеся увеличением объема мышцы и ее уплотнением, цианозом кожи и усилением подкожного сосудистого рисунка. Степень выраженности симптомов будет зависеть от локализации тромбоза – чем больше вен окажется вовлечено в процесс, тем более острыми будут проявления. При изолированном тромбозе суральных синусов могут наблюдаться умеренной интенсивности четко локализованные боли, усиливающиеся при подошвенном сгибании голеностопного сустава и при надавливании в место проекции синуса на кожу.
Острая артериальная недостаточность – внезапная закупорка артерий вследствие ее тромбоза или эмболии приводит к остро возникшей ишемии конечности. В этом случае боли в икроножной мышцы будут наблюдаться в покое, носить интенсивные характер, сопровождаться нарушениями чувствительности и двигательной функции вплоть до развития паралича и мышечной контрактуры.
Остеохондроз поясничного отдела позвоночника (корешковый синдром) – вторая по частоте причина появления болей в области икроножных мышц. В основе лежит сдавление корешка спинномозгового нерва в месте его выхода из позвоночного канала. В результате возникают проецированные боли в том месте, куда идут нервные волокна – в том числе в область икры. При этом боли могут быть связаны как с компрессией нервов и генерацией в них болевых импульсов, так и с тоническим мышечным сокращением и последующим развитием фиброзно-дистрофических изменений в мышечной ткани. При корешковом синдроме боли связаны с определенными движениями и изменением положения тела (например, наклон туловища вперед, в стороны, сгибание конечности в тазобедренном суставе). Как правило, боли усиливаются при длительном пребывании в провоцирующем положении и уменьшаются после разминки, лечебной физкультуры, массажа, тепловых воздействий. При мышечно-тоническом синдроме возможно обнаружить участки повышенного тонуса в воде плотных болезненных очагов в тоще мышцы. Со временем мышца может диффузно уплотняться в связи с развитием в ней фиброзных изменений. Впоследствии в связи с нарушением вегетативной иннервации может происходить присоединение застойного (вазодилатация) или ишемического (вазоконстрикция) компонента болевого синдрома.
Периферическая полинейропатия может быть осложнением сахарного диабета, следствием токсического воздействия на организм этилового спирта и пр. Для диабетической полинейропатии характерно сочетание ночных или утренних болей в покое, локализующихся в дистальных отделах нижних конечностей, с ощущениями ползанья мурашек, жжения, онемения, мышечной слабостью и снижением кожной и (в первую очередь) вибрационной чувствительности. При этом боли могут носить очень интенсивный характер. Поражение вегетативных нервов может приводить к трофическим нарушениям и присоединению сосудистого компонента болевого синдрома.
Неврит большеберцового нерва характеризуется болями приступообразного характера, возникающими по ходу нервных волокон. При этом в промежутках между приступами боль полностью отсутствует.
Патология коленных суставов – в первую очередь, остеоартроз – характеризуется болями в околосуставной области при нагрузке. Боли локализуются преимущественно в области передней и внутренней поверхностей коленного сустава, усиливаются при длительном пребывании в вертикальном положении тела, при долгой ходьбе. Особенно характерно усиление болей при подъеме и особенно спуске по лестнице. На начальных стадиях заболевания в покое боли полностью проходят (при этом не требуется придавать конечности возвышенное положение). При развитии активного воспаления могут появляться боли в начале движения и утренняя скованность в суставах. В процессе развития заболевания возможно присоединение мышечно-тонического компонента болевого синдрома, при котором икроножная мышца находится в постоянном напряжении и становится плотной и болезненной при пальпации. При скоплении выпота в полости сустава могут образовываться ограниченные ее скопления в заворотах суставной капсулы – кисты Беккера, которые могут усугублять болевой синдром, сдавливать нервы и вены с развитием нейропатического и сосудистого компонента.
Дерматомиозит, полимиозит – аутоиммунное воспаление мышечной ткани, характеризующиеся постоянными тупыми упорными болями, усиливающимися при движениях в голеностопном суставе, в сочетании с мышечной слабостью и симптомами интоксикации. Мышцы становятся отечными, болезненными при пальпации, со временем может наблюдаться их уплотнение, тяжистость, узловатость, фиброз, образование кальцинатов вплоть до полной атрофии. При аутоиммунных заболеваниях, как правило, выявляются поражения других органов и систем, в первую очередь кожи: эритема и отек периорбитальной области, шелушащаяся эритема пальцев и кистей, покраснение околоногтевых валиков, очаги гиперпигментации-депигментации кожи – при дерматомиозите; отек-индурация-атрофия кожи при склеродермии, эритема на лице, поражение почек, сердца при волчанке и пр. Между тем, поражение икроножных мышц при аутоиммунных миозитах встречается нечасто.
Миозиты также могут быть проявлением онкологических, паразитарных заболеваний (трихинеллез, токсоплазмоз, цистицеркоз) или являться осложнением простуды, травмы или перенапряжения икроножной мышцы.
Фибромиалгия – хроническое аутоиммунное заболевание мышечной ткани - редко сопровождается изолированными болями в икроножных мышцах. Чаще наблюдаются интенсивные постоянные боли и выраженная мышечная слабость в проксимальных мышцах поясов конечностей. Также отмечается продолжительная утренняя скованность, и болезненность в специфических точках при пальпации.
Перенапряжение, растяжение, разрыв мышцы могут сопровождаться выраженными интенсивными болями в зоне повреждения, резко усиливающимися при попытках движений. Могут присоединяться явления воспаления (миозит).
Статья добавлена 24 июля 2014 г.
Основная идея системы оздоровления опорно-двигательного аппарата по Бубновскому — не допустить застой крови в тканях организма. Закупорка энергии вызывает болезнь, боль — сигнализирует о закупорке энергии. Поэтому болевые синдромы в суставах по методике Бубновского снимаются только физическими упражнениями.
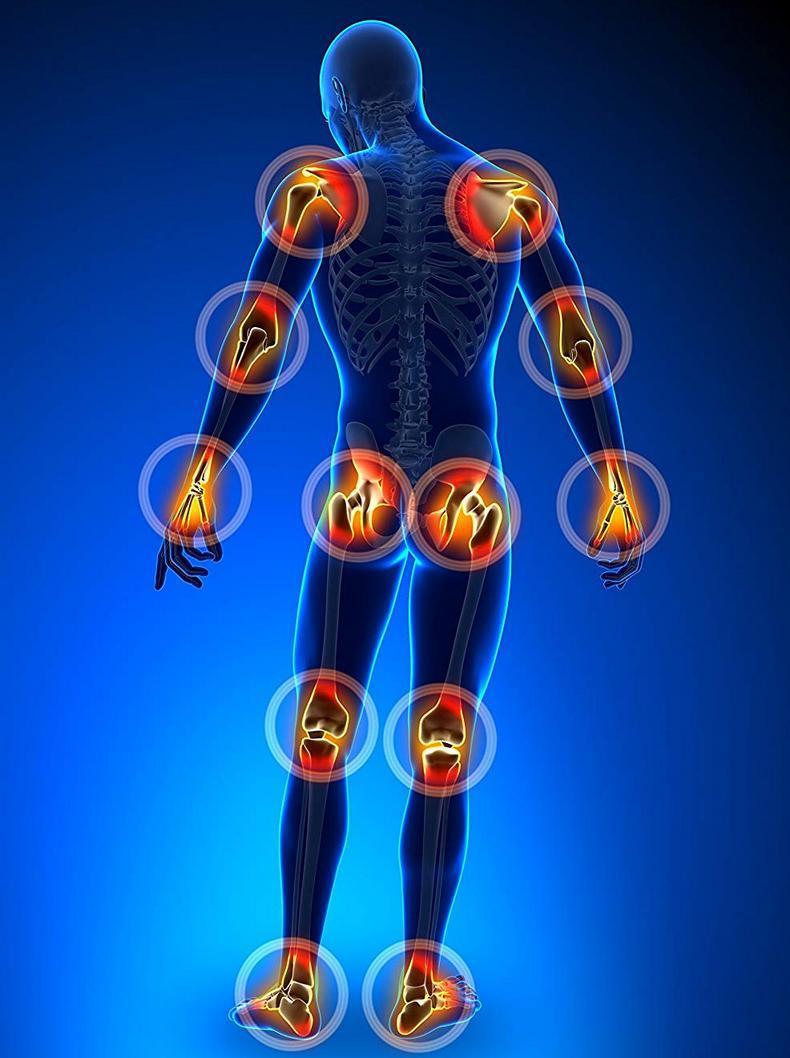
Сергей Бубновский - доктор медицинских наук, чьи исследования и разработки посвящены кинезитерапии (двигательной терапии). Для лечения заболеваний позвоночника и суставов он применяет турник, тренажер и гимнастику, как основные лечебные средства, и рассматривает организм как взаимодействие двух органов — мозга и мышечной системы.
Система оздоровления опорно-двигательного аппарата по Бубновскому
Основная идея системы оздоровления опорно-двигательного аппарата по Бубновскому — не допустить застой крови в тканях организма.
Закупорка энергии вызывает болезнь, боль — сигнализирует о закупорке энергии. Поэтому болевые синдромы в суставах по методике Бубновского снимаются только физическими упражнениями.
Исходное положение: стоя на четвереньках, спину держать прямо.
1. Плавно на выдохе выгибаем спину вверх, возвращаемся в исходное положение.
2. Плавно на выдохе прогибаем спину вниз — возвращаемся в исходное положение.
Надо выполнить 10–15 пар изгибов-прогибов.
Если болит шея, резко крутить головой нельзя, это может привести к спазму мышц шеи — серьезному осложнению.
Надо выполнить отжимания от стены. Мышцы хорошо разогреются, и застой крови будет предотвращен.
Исходное положение: лежа на спине, руки — под голову, ноги согнуты в коленях, ступни прижаты к полу.
1. На глубоком выдохе плавно подтягиваем плечи к коленям, приподнимая только голову и шею — грудь остается неподвижной.
2. Возвращаемся в исходное положение. Повторить это упражнение 10–15 раз, это позволит растянуть нижний отдел позвоночника, и улучшить циркуляцию крови в верхнем отделе позвоночника.
Исходное положение: стоя, ноги на ширине плеч, руки на поясе.
1. На выдохе выполняем плавный глубокий наклон к одной ноге. Не разгибаясь — делаем глубокий вдох.
2. Разгибаемся на выдохе, возвращаясь в исходное положение.
Повторяем упражнения, наклоняясь к другой ноге. Выполнить 10 наклонов.
Исходное положение: лежа на спине, руки под голову, ноги согнуты в коленях, ступни прижаты к полу.
1. На выдохе поднимем таз вверх, выполняя полумостик.
2. Возвращаемся в исходное положение. Повторим это упражнение 10–15 раз, чтобы восстановить кровообращение в спине и в мышцах бедер и ягодиц.
Исходное положение: стоя на четвереньках, руки перед собой.
1. Приседаем на пятки, оставляя руки на месте. Максимально растягиваем спину, чтобы почувствовать все мышцы.
2. Возвращаемся в исходное положение. Выполнить упражнение не меньше 10 раз.
Разминка включает в себя:
• Скручивающие повороты торса в разные стороны.
• Неглубокие приседания — раз 10–12.
• Плавные неглубокие наклоны на выдохе (на выдохе упражнения выполняются, чтобы не перегружать глубокие мышцы спины).
• Во время посадки тоже надо разгружать глубокие мышцы спины — наклоны к земле тоже выполнять на выдохе.
• При заболеваниях спины и тазобедренных суставов, а также при гипертонической болезни и нарушении мозгового кровообращения работать в наклонной позе противопоказано. Необходимо устроить рабочее место с подпоркой: ноги стоят на прорезиненном коврике, а грудь опирается на маленький дачный стульчик.
В первые весенние дни полевых работ через 15 минут надо разгибаться и выполнять эти упражнения:
• Поднимаем руки вверх и, не отрывая пяток от земли, вытягиваем позвоночник.
• Несколько минут походить, расслабляя плечи. На ходу выполнять вращательные движения плечами вперед-назад. Руки встряхнуть от локтей.
• Через час работы — лечь на спину, прямые руки забросить за голову и хорошо растянуться (как шнурок). Если есть возможность, прокатиться по земле (как скалка по тесту).

Недвижность мышц ведет к венозному застою. Венозный застой провоцирует многие заболевания, включая геморрой и болезни половой сферы. Через каждые 45 минут работы надо вставать и максимально использовать физическое пространство для нагрузки: пройтись по коридору или по лестнице вверх-вниз.
Офисный стул — лучше, чем кресло. Он не должен быть мягким, надо подобрать умеренно жесткий. На спинку стула можно откидываться, чтобы отдохнуть и расслабить мышцы, но работать в таком положении нельзя — спину надо держать ровно.
Локти при работе на клавиатуре не должны висеть в воздухе. Чтобы не вызывать напряжения в плечах, локти должны лежать на столе. Периодически необходимо выполнять встряхивание рук и вращения в кисти сжатыми кулачками.
Нельзя превозмогать боль от застоя в пояснице. Снять напряжение в пояснице мы можем таким образом: опираемся о стол, но не переносим всю тяжесть тела на руки, а стараемся прочувствовать напряжение позвоночника. Постоять так 15 секунд.
Если боль возникла в грудном отделе позвоночника, можно отжаться от стола 10–12 раз.
Не вставая со стула, можно улучшить циркуляцию крови в пояснице и малом тазу. Для этого надо выполнить такие упражнения:
а) сидя на стуле, 10–15 раз сжимаем и расслабляем ягодичные мышцы;
б) сидя на стуле, пружинистыми движениями тела имитируем прыжки 10–15 раз.
Такие упражнения надо повторять, как только возникает необходимость в движении, а обстоятельства не позволяют двигаться полноценно.
а) Откидываемся на спинку стула и свободно свешиваем руки. Прогибаемся назад в грудном отделе позвоночника, насколько позволяет стул и мышцы. Это задание надо выполнить на выдохе: мышцы будут расслаблены и усилие удвоится.
б) Если обстоятельства и пространство позволяют — сгибаемся пополам, стараясь головой коснуться коленей, имитируя поиск укатившегося карандаша. Мышцы спины получат хорошую растяжку в стесненных условиях.
Понравилась статья? Напишите свое мнение в комментариях.
Подпишитесь на наш ФБ:

- Причины, провоцирующие боль в икроножной мышце
- Основные направления лечения
- Первая помощь при болях в икре
- Лечение в зависимости от первопричины возникновения боли
- Народные средства при икроножных болях
- Профилактические меры
Многие люди хоть раз в жизни сталкивались с таким явлением, как боль в икроножной мышце. И чаще всего человек не обращает внимания на такие ощущения, списывая все это на длительную ходьбу, ношение высоких каблуков или просто на возникшую судорогу. В итоге визит к врачу откладывается, а неприятные и дискомфортные симптомы лишь усиливаются.
Боль в икроножной мышце может возникать в силу многих причин. Но в большинстве случаев такое явление свидетельствует о проблемах с сосудами, о воспалительных процессах, протекающих в мышечных тканях и о заболеваниях позвоночника. И чтобы не допустить развития серьезнейших осложнений, нужно знать какие истинные причины боли в икроножной мышце и что нужно делать, чтобы от нее как можно скорее избавиться.
Причины, провоцирующие боль в икроножной мышце
Боль, появляющаяся в области икр нижних конечностей, характеризуется своей продолжительностью, пронзительностью и интенсивностью. Человек не может нормально ступить на больную ногу, а нестерпимый спазм отдает в стопу, лишая возможности двигаться. И продолжительность такого состояния составляет от нескольких секунд до нескольких минут.
Причины, провоцирующее это явление, могут быть абсолютно разные. Это могут быть нарушения неврологического характера, связанные с проблемами в мозговой деятельности либо с защемлением нерва в области голени. Также судорожное состояние в икрах возникает во время того, как в мышечной ткани скапливается большое количество молочной кислоты. Обычно такое происходит из-за повышенной физической нагрузки. Либо основная причина может быть заключена в растяжении мышцы.
Иногда боли в икроножных мышцах появляются из-за дефицита в организме таких минералов, как кальций, калий и магний. Чаще такой фактор может коснуться женщин во время беременности либо тех, кто долгое время сидит на жестких диетах. Гипоксия тоже провоцирует судороги и боль в икрах. А полученные травмы ног, при которых повреждаются нервные окончания, практически всегда вызывают болезненные приступы в области голени.
К патологическим причинам возникновения такой проблемы можно отнести:
- воспаление голени;
- варикозное расширение вен;
- венозная недостаточность;
- наличие большого количества тромбов;
- атеросклероз артерий на ногах;
- патологии позвоночника и нервных волокон;
- миозит и остеомиелит.
При варикозном расширении вен образуется застой крови, вены сильно набухают и за счет этого в ногах появляется тяжесть и боль. При венозной недостаточности часто развивается тромбофлебит и флеботромбоз.

Варикозное расширение провоцирует боль в икроножной мышце
При тромбофлебите развивается воспалительный процесс вен голени, провоцирующий отек нижних конечностей и точечная боль в икрах. А при флеботромбозе кожная поверхность ног краснеет, в области вен чувствуется сильное тепло и возникает болезненный спазм.
При остеохондрозе, межпозвоночной грыже и искривлениях позвоночника также появляются неприятные ощущения в икрах. А все потому, что основная нагрузка тела приходится на нижние конечности, вызывая воспаление в области икроножных мышц.
Когда речь идет о неврологических заболеваниях, тогда боль в ногах становится резкой, при этом возникают такие дополнительные симптомы, как жар и онемение в нижних конечностях. Болевой спазм начинается внезапно и так же быстро проходит.
При нарушении кровообращения нижние конечности затекают, а мышечные ткани начинают испытывать кислородное голодание. В итоге днем при ходьбе появляется боль в икрах, а ночью человека мучают сильные судороги. И чтобы вылечить такое состояние икроножной мышцы, сначала следует установить основной фактор, который и спровоцировал появление болезненного спазма.
Во время миозита происходит воспаление икроножной мышцы, что, безусловно, провоцирует и возникновение сильных болевых ощущений. Само явление при этом носит ноющий характер, но при движениях оно усиливается. А если попробовать прощупать икры, то в мышечной ткани можно обнаружить уплотнения в виде маленьких узелков. При остеомиелите, когда воспалительный процесс затрагивает костную ткань икр, боль становится продолжительной и постоянной.
Основные направления лечения
Когда такое явление возникает только во время ходьбы, тогда это может быть симптомом остеохондроза или плоскостопия. Так что начинать лечение в таких случаях нужно с основного недуга.
Если же основная причина кроется в пораженных венах, то сразу же стоит обратиться к врачу-флебологу.
В зависимости от стадии заболевания он прописывает необходимые мази (Троксевазин) или гели (Фастум-гель, Лиотон). Эти средства наружного применения снимают неприятную симптоматику и дарят легкость ногам.

Мазь Троксевазин устранит боль в икре, если причина кроется в поражении вен
Дополнительно назначаются препараты для приема внутрь. Это Детралекс или Венарус, которые тонизируют венозные сосуды, уменьшают образование тромбов и восстанавливают нарушенное кровообращение. Когда боль, возникающая в икрах ног, связана с неврологией, тогда в основе лечения лежат физиопроцедуры и препараты обезболивающего воздействия.
Первая помощь при болях в икре
Чаще всего боль в икроножной мышце застает человека врасплох. И чтобы снять это неприятное ощущение, стопы ног следует поставить на холодный пол, а сами икры начать интенсивно растирать. Можно использовать иголку, которой нужно аккуратно и неспешно покалывать область голеней. Этот метод позволяет восстановить нарушенное кровообращение и устранить возникший дискомфорт.
Если боль икры появилась на фоне полученной травмы, тогда нужно сразу принять удобное положение, минимизировать свою подвижность и вызвать скорую помощь, которая должна доставить человека в травмпункт. При очень сильной боли разрешается принять обезболивающее лекарство, а саму ногу лучше положить на любую возвышенность и в таком положении дождаться врачей.
Лечение в зависимости от первопричины возникновения боли
Когда боль в икре возникает на фоне остеомиелита, тогда лечащим врачом назначается терапия, осуществляемая в стационаре. Сначала при помощи антибактериальных препаратов снимается воспалительный процесс. При этом для блокирования болезненных спазмов назначаются противовоспалительные нестероидные средства. А чтобы предотвратить дальнейшее распространение инфекции, врачом могут прописываться переливания элементов и плазмы крови. В завершении такого лечения, когда снято воспаление, пациенту рекомендуются физиопроцедуры, лечебный массаж и занятия специальной гимнастикой.
Если икра болит из-за заболеваний периферических нервов, то все лечение проводится под присмотром врача-невролога. Специалист прописывает обезболивающие лекарства и препараты, обладающие антибактериальными свойствами. А чтобы устранить боль, спровоцированную защемлением нерва, прописываются препараты, расслабляющие мускулатуру тела.

Препараты, расслабляющие мускулатуру тела, снимают и боль в икре
Если боль в икроножной мышце появляется как симптом при проблемах с позвоночником, тогда острые процессы лечатся блокадами и препаратами, снимающими воспаление. Дополнительно прописываются анальгетики, и назначается массаж.
Тромбофлебит, при котором человека также мучает боль в икрах, лечится комплексно. Это использование холодных спиртовых компрессов, которые прикладываются на пораженные участки. Также врач рекомендует наносить на икры мази противовоспалительного характера. Дополнительно могут прописываться лекарства, стимулирующие циркуляцию крови по венозным и мелким сосудам, а также антигистаминные средства, уменьшающие отечность.
Народные средства при икроножных болях
Снять боль, устранить воспаление и уменьшить отечность тканей в домашних условиях сможет народная медицина. Можно сделать отвар, приготовленный из березовых листьев, бессмертника и семян моркови. Все компоненты берутся по половине столовой ложке. К ним нужно добавить зверобой, плодоножки вишни, череду и толокнянку, но уже в количестве полной столовой ложки. Ингредиенты смешиваются между собой и заливаются крутым кипятком.
Настаивается такой отвар в течение 12 часов. Когда он будет готов, в нем смачивается кусочек ткани, которая обматывается вокруг больной ноги. Повторять такую процедуру следует три раза в день.
Достаточно хорошо снимают боль компрессы из одуванчика. Использовать нужно листья этого растения, которые следует предварительно измельчить, а полученной массой обмазать икры ног. Сверху нужно повязать бинт или марлю, и оставить компресс на всю ночь.
Гусиная лапчатка обладает обезболивающим эффектом и снимает любой воспалительный процесс. Поэтому ее можно использовать для приготовления лечебных компрессов. Траву нужно измельчить, и пять ложек лапчатки залить небольшим количеством кипятка. Полученную смесь нужно выложить на марлю и такой компресс приложить к икрам на 30 минут.

Компресс из одуванчика снимает болезненный спазм в икрах
С задачей, как лечить боль в икроножных мышцах, могут справиться растирания, которые совершаются в области возникновения спазма. Для этих целей может использоваться настой из столетника и фикуса, который готовится на водке. Настаиваться раствор должен три недели, а натирать им ноги следует каждый день.
Снять сильную боль поможет растирание с применением куриного яйца. Для этого желток нужно отделить от белка, добавить к нему чайную ложку скипидара и столовую ложку яблочного уксуса. Все компоненты смешать между собой, хорошенько взбить их и таким составом растирать икры каждый раз, как только появляются болезненные спазмы.
Еще один эффективный рецепт, помогающий надолго забыть о дискомфорте и о боли в икрах, основан на растительном масле. Готовится лекарство легко. Нужно налить в стакан растительное масло, добавить к нему чайную ложку соли и подождать, пока она полностью раствориться. Полученным составом нужно каждый вечер натирать голени и стопы, надевая потом сверху теплые носки. Через полчаса ноги промываются водой и нужно сразу ложиться в постель. И если несколько раз сделать такую процедуру, то о спазмах в икрах можно будет забыть.
Устранить боль и судороги в икроножной мышце поможет настой, приготовленный из каштанов (50 г) и 200 мл водки. Настаивать раствор следует три недели, после чего его можно использовать в лечебных целях.
Профилактические меры
Чтобы минимизировать риск появление икроножной боли, необходимо соблюдать некоторые рекомендации. Нужно сократить употребление кофеина и сахара. Отказаться нужно от таких вредных привычек, как распитие алкогольных напитков и курения. Каждые полгода следует пропивать витаминный и минеральный комплекс.
Рацион должен быть составлен таким образом, чтобы основную часть в нем занимали продукты, богатые магнием и калием. Можно начать проводить закаливания и обливать ноги прохладной водой, особенно если перед этим был принят горячий душ. Такие простые рекомендации помогут укрепить икроножную мышцу, тонизировать сосуды и избавить от судорог и болей в этой части тела.
Сильная, колющая или резкая боль, возникающая в икроножной мышце, может свидетельствовать о различных патологиях и нарушениях. И если такое явление приобрело систематический характер и регулярно беспокоит человека, тогда обязательно нужно нанести визит врачу. А после общего обследования и постановки диагноза будет назначено необходимое лечение.
Читайте также:


