Болят суставы межфаланговые на ноге
Воспаление сустава большого пальца ноги встречается довольно часто как в травматологической практике, так и среди заболеваний ревматологического профиля. Важно вовремя определить природу воспалительного процесса и направить лечение на причину заболевания.

Анатомия
Большой палец стопы состоит из трёх костей – проксимальной, средней и дистальной фаланг. Эти косточки соединяются при помощи межфаланговых суставов. Кроме того, проксимальная фаланга участвует в сочленении с костями плюсны.
Особенностью суставов большого пальца является недостаточное их кровоснабжение из небольших артериальных сетей на тыльной и подошвенной поверхностях стопы.
Этот фактор оказывает отрицательное влияние на развитие заболеваний пальца. Недостаточный прилив крови замедляет восстановление тканей при травмах, а замедленный отток крови приводит к застою токсинов, образующихся в патологическом очаге.
Причины воспаления
Патология суставов и костей большого пальца стопы развивается под действием различных повреждающих факторов. Наиболее часто это:
- Ушиб большого пальца стопы.
- Вывих сустава.
- Перелом фаланги.
- Артрит, бурсит и другие воспалительные заболевания суставов.
- Подагра.
- Панариций, паронихий – воспалительные поражения ногтевого ложа.
- Деформирующий артроз.
- Ревматоидный, псориатический артрит и другие ревматологические процессы.
Эти и другие причины могут вызывать неприятные симптомы, а лечение нужно начинать как можно раньше. Выявить и вылечить патологию может только квалифицированный специалист.
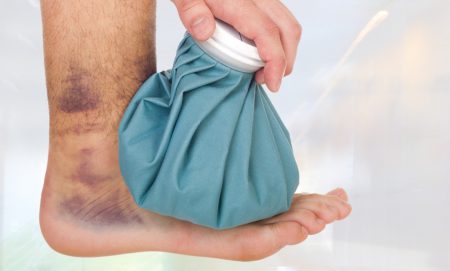
Спортивная и бытовая травма часто приводит к ушибу большого пальца стопы. Этот процесс не сопровождается нарушением анатомической целостности костных и суставных структур, однако доставляет неудобства пациенту. Симптомами ушиба являются:
- Боль в пальце после получения травмы.
- Отек окружающих тканей.
- Подкожная или подногтевая гематома – результат повреждения мелких сосудов.
- Нарушение подвижности сустава при её остаточной сохранности.
Если сустав выраженно опух, а движения в нем не совершаются, нужно срочно обращаться к врачу и отличать ушиб от других видов патологии.
Еще до обращения к специалисту, если симптомы заболевания не выражены, рекомендуется провести ряд мероприятий, которые снизят интенсивность воспаления и облегчат состояние:
- Нужно приложить холод на место повреждения. В условиях пониженной температуры тканей около воспалительного очага произойдет спазм сосудов, и воспалительный отек будет менее интенсивным.
- Если на коже образовалась ранка, её стоит промыть под струей холодной воды, обработать антисептическим средством (перекисью водорода), наложить повязку или пластырь.
- Придайте стопе возвышенное положение, это будет препятствовать застою венозной крови в поврежденной зоне.
- Спустя 2–3 суток после получения травмы возможно использование согревающих мазей с противовоспалительными эффектами. В первые сутки греть поврежденный участок не рекомендуется.
После проведения ряда диагностических тестов врач удостоверится, что имеет место только ушиб, и подкожные структуры не повреждены, назначит лечение. Методы терапии:
- Медикаментозное лечение. Подразумевает использование противоспалительных (нестероидных, гормональных) и обезболивающих препаратов до момента снятия воспалительного синдрома.
- Физиолечение: электрофорез, магнитотерапия, УВЧ. В послеоперационном периоде активизируют кровообращение в месте ушиба, снимают симптомы заболевания.
- Хирургическое вмешательство. Практически не применяется, так как ушиб не вызывает нарушение анатомической целостности пальца. Может понадобиться вскрытие или прокалываение гематомы, если сустав значительно опух.
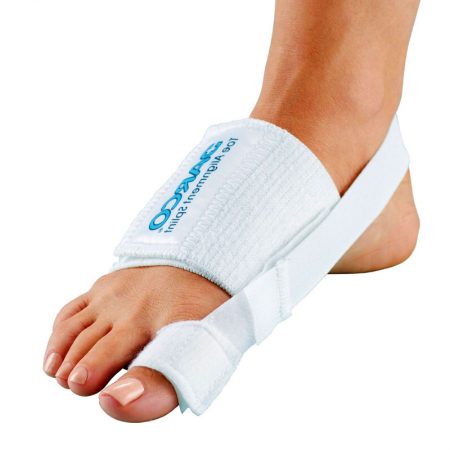
При получении значительного повреждения в область сустава, его капсула не выдерживает нагрузки, и нижележащая фаланга вывихивается из полости сочленения.
Если после травмы возникла нестерпимая боль, сустав опух, движения невозможны, и палец находится не в физиологическом положении, нужно как можно раньше обратиться к врачу.
Что делать при таком виде патологии? Самостоятельно лечить вывих не представляется возможным. Это может привести к длительному заживлению и рецидиву заболевания.
Врач травматолог осмотрит зону повреждения и убедится в диагнозе с помощью ренгенологического исследования.
Наиболее частым алгоритмом терапии является вправление вывиха с последующим обездвиживанием.
После обезболивания места травмы врач произведет тракцию (вытягивание) нижележащей фаланги и вернет её в правильное положение. Иммобилизация (обездвиживание) сустава возможно с помощью гипсовой повязки или ортезных конструкций. Контроль лечения проводится при помощи повторного рентген-снимка.
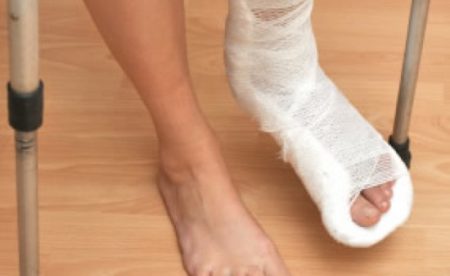
Большой палец составляют три фаланги. Переломы в этих костях приводят к выраженной симптоматике и требуют лечения у врача травматолога. Заподозрить перелом можно по следующим признакам:
- Полученное повреждение имело значительную силу и привело к появлению интенсивной боли.
- Палец опух, воспалился, под кожей скопилась кровь.
- Движения невозможно совершить, любая попытка усиливает симптомы.
- Палец находится в неправильном положении, отломок смещен от нормальной оси.
Вышеописанная клиническая картина должна быть безусловным поводом обращения к специалисту.
После проведения необходимых диагностических процедур и обезболивания места ранения врач будет решать вопрос о методе лечения перелома:
- Консервативное лечение: ручная репозиция отломка (возвращение анатомического положения) и последующая иммобилизация.
- Оперативное вмешательство. Применяется крайне редко, при сопутствующем поражении сосудов и нервов, выраженном кровотечении, многооскольчатом переломе.
После проведения терапии врач порекомендует реабилитационные мероприятия, включающие массаж, физиотерапию и комплекс лечебных упражнений. Эти назначения необходимо соблюдать, чтобы вернуть стопу к полноценным нагрузкам.

Воспаление большого пальца стопы – частый симптом такого обменного заболевания, как подагра. При этой патологии в организме накапливается мочевая кислота, которая откладывается в виде узлов – тофусов и вызывает воспаление суставов. Развитие болезни связывают с влиянием наследственных факторов, неправильной диетой, употреблением алкоголя и другими провоцирующими влияниями.
Для симптоматики характерны обычные признаки воспаления одного или нескольких суставов, а также наличие тофусов – подкожных, плотных, безболезненных узелков солей мочевой кислоты.
Тяжелым проявлением болезни является подагрическая атака – эпизод выраженной боли в пораженных суставах, которая тяжело купируется лекарствами и приводит к нарушению трудоспособности пациента.
Что делать при возникновении подобных признаков? Обратиться к врачу-ревматологу. Специалист порекомендует изменение диеты и образа жизни, назначит ряд препаратов.
Нужно приготовиться, что лечение патологии займет длительное время, но купировать симптомы болезни вполне реально. Для этого используются препараты, которые выводят мочевую кислоту из организма, противовоспалительные средства.
При правильном контроле лечения, исключении алкоголя и некоторых продуктов питания, можно избежать выраженных проявлений болезни и инвалидизирующих последствий.
Воспаление сустава большого пальца, которое вызвано инфекционными или аутоиммунными причинами. В первом случае к появлению болезни приводит попадание в полость сустава бактерий или вирусов, во втором – неправильная работа собственной иммунной системы организма.
Признаки воспаления не отличаются от других заболеваний сустава. Отек нарастает во второй половине ночи и утром, симптомы становятся менее выраженными после обеда. Помогает прием противовоспалительных средств.
При инфекционном артрите характерно наличие очага воспаление в другом отделе организма или попадание микробов в сустав через рану. Лечение производится с помощью антибактериальной терапии, противовоспалительных средств, устранения причины болезни.
При аутоиммунном – ревматоидном артрите предшествующие факторы обнаружить непросто.
Лечением патологии занимаются врачи ревматологи, имеющие в арсенале современные средства, способные контролировать воспалительный процесс.
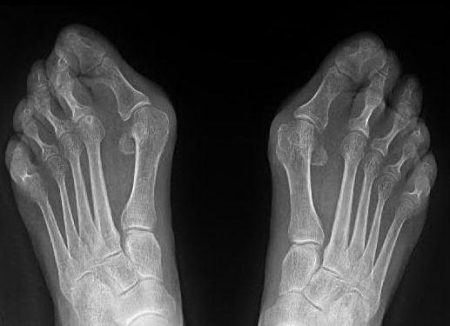
При частой травматизации у спортсменов, пожилых людей, воздействии инфекционных и других повреждающих факторов в суставах большого пальца стопы развивается дегенеративное заболевание деформирующий артроз.
Причины болезни до конца непонятны. В патологию вовлекаются хрящевые структуры, возникают патологические костные разрастания, что приводит к деформации сустава и развитию осложнений.
Лечение патологи сложное, комплексное, требует применения нескольких методов лечения.
Интенсивность симптоматики снижают с помощью противовоспалительных средств, хондропротекторов, физиотерапии.
При выраженных стойких деформациях необходимо проведение хирургического лечения пораженного сочленения.
- Строение большого пальца
- Вальгусная деформация
- Подагра
- Артрит
- Артроз
- Синовит
- К какому врачу обращаться
- Видео по теме
Болевые ощущения в стопах, и пальцах в частности, способны доставлять значительные неудобства, особенно при ходьбе. Непосредственная причина боли – раздражение нервных окончаний. Выяснить, что к этому привело, – основная задача, решение которой позволит начать правильное лечение.
Строение большого пальца
В отличие от своих соседей, имеющих по три фаланги, первый палец состоит из двух костей – проксимальной (первой) и дистальной (второй). Проксимальная фаланга соединяется с плюсневой костью посредством первого плюснефалангового сустава, между ней и дистальной фалангой находится межфаланговый сустав.
Первый плюснефаланговый сустав также отличается от других и является блоковидным, выполняющим исключительно сгибательно-разгибательные движения. Остальные четыре плюснефаланговых сустава и все межфаланговые – шаровидные, способные смещаться в стороны и делать небольшие ротационные (вращательные) движения.
Капсула 1-го плюснефалангового сустава, в которую заключены сочленяющиеся кости, состоит из соединительной ткани. Ее подошвенная часть наиболее плотная за счет связочного аппарата. Суставная капсула межфалангового сустава гораздо тоньше, но ее также укрепляют подошвенные связки.
В капсуле есть два слоя: наружный и внутренний. Внутренний слой выстилает сустав изнутри и вырабатывает синовию – жидкость, необходимую для свободного скольжения костей. Наружный слой за счет своей плотности обладает высокой устойчивостью к механическим воздействиям. Краевые поверхности плюсневой и фаланговой кости покрывает гиалиновый хрящ, получающий питание из синовиальной жидкости.
Именно такая система обеспечивает стабильную работу сочленения, которая может нарушаться под действием различных факторов. Стоит отметить, что боль в суставе большого пальца ноги может быть обусловлена воспалением как внутри сустава, так и вне его.
Вальгусная деформация
Отклонение большого пальца внутрь стопы, обусловленное длительным нарушением биомеханики, называют вальгусной деформацией. Ее развитие может быть связано с врожденным или приобретенным плоскостопием, слабыми связками и другими факторами. Деформация сустава нередко сопровождается артрозо-артритом.
Характерными симптомами вальгуса являются следующие:
Развившуюся деформацию исправить невозможно, поэтому лечение направлено на предотвращение дальнейшего искривления. На ранних стадиях используются ортопедические изделия – стельки, подпяточники, ночные ортезы и межпальцевые прокладки.
В случае сильной деформации прибегают к операции, наиболее популярным является метод МакБрайда. Хирургическое вмешательство по Макбрайду подразумевает работу с мягкими тканями стопы. Его делают только на ранних стадиях вальгуса. Если угол отклонения большого пальца составляет боле 20°, выполняют остеотомию (удаление части кости), экзостэктомию (частичное иссечение головки кости плюсны) или артродез (тотальное удаление сустава).
Подагра
Подагра – это метаболическое заболевание, которое характеризуется нарушением пуринового обмена и отложением солей в суставных тканях. Клиническая картина подагры развивается в несколько стадий, отличающихся приступообразным течением. Во время приступов болит большой палец на ноге, поскольку именно первый плюснефаланговый сустав поражается наиболее часто.
Болезнь начинает атаковать неожиданно, в ночное время. Приступ продолжается как минимум несколько часов и отличается сильнейшей болезненностью. Воспаляется не только сам сустав, но и ткани около него – возникает покраснение, ограничивается подвижность пальца, кожа становится горячей. Любое прикосновение лишь усиливает боль.
Подагрический приступ заканчивается так же внезапно, как и начался. Функция сустава полностью восстанавливается, болезненность отсутствует. Однако это очень коварная болезнь, и при определенных условиях она обязательно возвращается.
Основным условием успешной терапии является правильное питание, в котором не должно быть пуриносодержащих продуктов. Во время приступов рекомендуется принимать противовоспалительные нестероидные препараты, в межприступный период – антиподагрические (Колхицин, Аллопуринол).
Хороший эффект дают средства местного действия – аппликации с Димексидом, втирание согревающих мазей, компрессы с парафином и озокеритом, физио- и бальнеотерапия. Приветствуются и народные средства – настои, отвары, растирки и ножные ванночки.
В течение всего периода лечения необходимо контролировать уровень уратов в крови. Для этого пациент должен регулярно сдавать анализы крови и мочи. Измерения можно делать и дома с помощью специального прибора – анализатора уратов.
Артрит
Воспаление сустава большого пальца может иметь аутоиммунное, инфекционное, аллергическое происхождение, а также развиваться на фоне псориаза. Артрит заявляет о себе постепенно, исподволь и начинается с легкого недомогания и быстрого утомления. Затем появляется боль в суставе, которая сначала имеет волнообразный характер и беспокоит преимущественно во второй половине ночи и утром.
После пробуждения признаки воспалительного процесса особенно выражены – из-за отечности возникают трудности при сгибании, на палец больно наступать, подвижность резко ограничивается.
При ревматическом артрите болят обычно оба пальца, поскольку этот тип заболевания отличается симметричным поражением. Для псориатического артрита характерен синюшный оттенок кожи над суставом и сильное опухание. В большинстве случаев суставы воспаляются спустя несколько лет после начала псориаза, но у 1-2 пациентов из 10 именно артрит стартует первым. Болезнь может поражать как один, так и несколько пальцев – от большого до мизинца.
Инфекционный артрит сопровождает такие болезни, как туберкулез, гонорея, дизентерия. Острое воспаление может развиться на фоне ангины, пневмонии, цистита, пиелонефрита и сепсиса. Попадание в суставные элементы грибковой инфекции вызывают актиномикоз, аспергиллез, бластомикоз и кандидоз. Встречаются и паразитарные артриты, вызванные глистной инвазией, а также вирусные – при краснухе, свинке, гепатите В и С, некоторых формах мононуклеоза.
Если опух не один палец, а несколько – можно предположить аллергический артрит. Наиболее часто он развивается при сывороточной болезни вследствие вакцинации или приема некоторых препаратов (например, цитостатиков или пенициллина).
Лечение любого вида артрита начинается со снятия воспаления, для чего применяются нестероидные противовоспалительные, кортикостероидные и обезболивающие средства. При инфекционном артрите проводится антибактериальная терапия, аллергическая форма лечится с помощью антигистаминных средств.
Лечение ревматоидного артрита включает прием базисных лекарств, действие которых основано на специфической противовоспалительной активности и способности угнетать иммунитет. В эту группу входят Метотрексат, Неорал, Арава, Имуран, Солганал, Ревматрекс, Плаквенил и др.
При болях в суставе возможны мышечные спазмы, которые устраняются при приеме миорелаксантов. Спазм – это своего рода защитная реакция организма от чрезмерного давления на сустав и его разрушения. Именно поэтому лекарства данной группы назначаются с осторожностью, по индивидуальной схеме. Более того, миорелаксанты выписывают только в комплексе с хондропротекторами. Наиболее популярны Мидокалм, Баклофен и Сирдалуд.
Хондропротекторы – это средства, которые ускоряют восстановительные процессы в хрящах, стимулируют синтез внутрисуставной жидкости и улучшают ее качество. Курс лечения этими препаратами обычно длительный и может составлять несколько лет. Чаще всего назначаются Структум, Дона, Артра и Хондроитин.
Артроз
Артроз представляет собой деструктивное заболевание, разрушающее хрящевую ткань и вызывающее необратимые изменения во всех структурных элементах сустава. Почему это происходит и каковы причины артроза? Запустить патологический процесс способны такие факторы, как лишний вес, физические перегрузки, врожденные аномалии скелета, травмы и воспаление суставов (артрит). Однако основной причиной являются обменные нарушения.
Мелкие суставы стоп поражаются артрозом нечасто и вовлекаются уже после начавшейся деструкции в коленях или голеностопе. Развитие артроза происходит в 3 стадии: сначала меняется состав синовиальной жидкости, питающей хрящи. Из-за нехватки питания хрящ теряет эластичность и становится шершавым, в результате чего уже не может выдерживать прежние нагрузки.
Уже на первой стадии под влиянием физической нагрузки – например, после долгой ходьбы, – сустав воспаляется и болит. Трение между костями усиливается, что вызывает болевые ощущения при движениях.
Патологический процесс медленно, но неуклонно прогрессирует, разрушая суставные элементы. В качестве компенсаторной реакции организма возникают костные разрастания – остеофиты, – и смещается ось конечности. Сустав деформируется, и боль переходит в хроническую. В тяжелых, запущенных случаях в суставе происходит сращение, и наступает полная неподвижность.

Артроз лечится амбулаторно, исключение составляют только последние стадии заболевания, когда требуется операция. Лечащий врач назначает лечебную гимнастику, физиопроцедуры, а также рекомендует снизить нагрузки на ноги и носить ортопедическую обувь или специальные вкладыши. Такими мерами можно добиться значительного улучшения состояния и замедлить патологический процесс. Всем пациентам с любой стадией артроза очень полезно санаторно-курортное лечение.
Стоит отметить, что важнейшей задачей ЛФК является дозирование физических нагрузок. Слишком нагружать сустав нельзя, поскольку это приведет к обострению, а кратковременное воздействие не принесет желаемого результата. В связи с этим схема лечения подбирается строго индивидуально и зависит от стадии болезни и субъективных особенностей человека.
Для восстановления хрящевой ткани назначают хондропротекторы, эффективные только на 1-2 стадии. При болях используются средства из группы НПВП – Диклофенак, Нимесулид, Ибупрофен и пр.
Если сустав разрушен артрозом полностью, консервативные методы не применяются, и производится эндопротезирование – тотальная замена сустава.
Синовит
Под синовитом понимают воспаление синовиальной оболочки, выстилающей сустав изнутри, и скопление жидкости в его полости. Чаще всего это заболевание поражает коленный сустав, однако встречаются и другие локализации. На стопе в большинстве случаев воспаляется первый сустав большого пальца.
Причиной воспалительного процесса может быть травма, аллергия, инфекция или нарушение обмена веществ. Чаще всего синовит развивается вследствие травмы, причем повредиться может не стопа, а, например, колено или голень. Ушибы, переломы, растяжения и разрывы связок и менисков – все это способно спровоцировать синовит сустава стопы.
Внимание: независимо от причины, появление синовита свидетельствует о чрезмерных нагрузках на ноги. Люди, ведущие малоподвижный, сидячий образ жизни, крайне редко сталкиваются с этим заболеванием.
Внутрисуставные инъекции делают при артрозе, артрите и синовите, поскольку они обеспечивают наиболее быстрый эффект.
Синовит может протекать в острой и хронической формах. Его симптомами являются типичные признаки воспаления – боль, отечность и покраснение, а также частичная потеря мобильности. Инфекционный синовит сопровождается повышением температуры тела и головной болью.
При хроническом синовите отека нет, зато присутствует резкий болевой синдром, усиливающийся при активных движениях. В пальце ощущается скованность, вследствие растяжения связок возможны вывихи.
Вылечить синовит несложно при условии своевременного обращения за помощью, поскольку болезнь может давать осложнения. При попадании инфекции на фиброзную мембрану развивается гнойный артрит, справиться с которым гораздо труднее. Самым тяжелым последствием синовита является сепсис.
Если сустав воспалился из-за травмы, то рекомендуется делать холодные компрессы или прикладывать к больному месту лед. Необходимо также наложить давящую повязку и зафиксировать палец в неподвижном положении.
При небольшом скоплении патологической жидкости проводится электрофорез с Новокаином, ультрафиолетовое облучение или УВЧ. Пациентам следует придать ноге возвышенное положение и исключить любые физические нагрузки.
Если жидкости много и сустав сильно опух, проводится пункция. В ходе процедуры содержимое откачивается и вводятся лечебные средства.
Вторичные синовиты лечатся параллельно с основным заболеванием. В случае затяжных и рецидивирующих форм болезни выполняется частичная или полная синовэктомия.
К какому врачу обращаться
Диагностикой и лечением артрита занимаются врачи-ревматологи. К ним можно обращаться и при подагре, поскольку это заболевание является одной из разновидностей артрита. Если наблюдается явное смещение пальца внутрь стопы – вальгусная деформация, – нужна консультация ортопеда. При подозрении на артроз или синовит следует посетить хирурга.
В качестве превентивных мер, предотвращающих боли в суставах, врачи советуют вести активный образ жизни, избегая экстремальных видов спорта и не перегружая конечности. Очень важно поддерживать нормальную массу тела, носить удобную и качественную обувь и не забывать о гигиене. Будьте здоровы!
Если у человека постоянно болят суставы пальцев ног, не стоит игнорировать такой симптом, потому что причины дискомфорта могут быть небезопасными. Проблема зачастую беспокоит людей пожилого возраста вследствие прогрессирования дегенеративных суставных заболеваний. Но иногда опухает и болит палец у молодых мужчин и женщин из-за травм, вывихов, а также врожденных патологий. Чтобы правильно лечить болезнь, спровоцировавшую суставные нарушения, важно поставить точный диагноз. Для этого нужно посетить врача и пройти полную диагностику.
Почему может болеть сустав большого пальца
Боль в суставе большого пальца ноги нередко возникает при разнашивании новой обуви и обусловлена обычно формированием мозоли или натиранием. В таких случаях она быстро ослабевает сразу после заживления кожи.
На развитие патологии указывает появление болезненности чаще раза в неделю, постепенное повышение ее интенсивности. Косвенными признаками воспалительного или деструктивного процесса становятся отечность и покраснение кожи над суставом, его тугоподвижность.
При жалобах пациента на боль в суставе большого пальца стопы врач в первую очередь предполагает развитие ревматоидного артрита. Это тяжелая патология, пока не поддающаяся окончательному излечению. Но длительный прием препаратов позволяет достичь устойчивой ремиссии, затормозить воспалительный процесс.
Также причиной болезненности может стать инфекционный артрит, возникающий из-за проникновения в суставную полость болезнетворных бактерий. Устранить все симптомы патологии помогает проведение антибиотикотерапии.
Реже появление дискомфортных ощущений провоцирует реактивный артрит, развивающийся из-за неадекватного ответа иммунной системы на внедрение инфекционных или аллергических агентов. Заболевание в 60% случаев удается полностью вылечить.
Боль в пальце стопы возникает при артрозе 2 степени тяжести. А на начальном этапе развития изредка появляются лишь слабые дискомфортные ощущения после длительной прогулки, подъема тяжестей, интенсивных спортивных тренировок. Именно в отсутствии симптоматики и заключаются трудности лечения этой дегенеративно-дистрофической патологии. Пациент обращается к врачу при уже произошедших необратимых изменениях хрящевых и костных тканей.
Боль подобной локализации у мужчин — специфический признак поражения пальца стопы подагрическим артритом. Этот сустав вовлекается в воспалительный процесс и у женщин, но обычно несколько позже, после повреждения мелких сочленений рук. Подагра развивается из-за нарушения регуляции синтеза пуринов в организме. Повышается уровень мочевой кислоты и ее солей, а затем они кристаллизуются, накапливаются и откладываются в суставах, раздражая ткани, провоцируя развитие воспаления. Косвенным подтверждением подагрической атаки становится покраснение пальца, сильное повышение местной температуры.
Это острое, подострое или хроническое воспаление синовиальной сумки, сопровождающееся накоплением в ее полости экссудата. Бурсит бывает инфекционным, развивающимся после проникновения в сустав патогенных микроорганизмов, например, при травмах.
Его причиной могут стать респираторные, урогенитальные, кишечные инфекции. После обращения к врачу пациентам для лечения бурсита назначается прием антибиотиков для уничтожения болезнетворных бактерий, устранения симптоматики.
Бурсит нередко является и осложнением системных заболеваний — артритов, артрозов, подагры.
Тендинит — воспалительная патология, поражающая сухожилия. Он развивается в результате однократной или регулярной повышенной нагрузки на сустав большого пальца ноги. Если человек не обращается за медицинской помощью, то тендинит становится хроническим. Боль в пальце появляется при перемене погоды, переохлаждении, ОРВИ. Постепенно структура сухожилия патологически изменяется, что приводит к нарушению походки.
При тендовагините тоже воспаляются соединительнотканные тяжи, но только те, которые имеют влагалища. Причинами развития этого заболевания могут быть как монотонные, часто повторяющиеся движения, так и ревматические или инфекционные процессы.
Так называется поражение подошвенного пальцевого нерва на уровне головок плюсневых костей в результате сдавления поперечной межплюсневой связкой.
Неврома Мортона появляется из-за ношения узкой обуви на высоких каблуках, неправильной походки, избыточного веса, длительной ходьбы. В группе риска находятся спортсмены и люди, работающие в положении стоя.
Характерный признак невромы Мортона — ощущение присутствия постороннего предмета в обуви. Со временем болезненность в пальце может ослабевать, но при ношении тесной обуви происходит очередное обострение.
Это хроническое нарушение обмена веществ, для которого характерно недостаточное образование собственного инсулина и повышение уровня глюкозы в крови. Течение сахарного диабета осложнено нарушением функционирования практически всех систем жизнедеятельности, в том числе опорно-двигательного аппарата. Тяжелым последствием патологии становится диабетическая стопа.
У пациента с подобным состоянием выявляются нарушения кровообращения в нижней части ноги, боль в мышцах и суставах, разрушение костных и хрящевых тканей.
Ноготь врастает из-за его слишком сильного давления на окружающие мягкие ткани. Чаще всего такая патология поражает большой палец стопы.
В результате врастания ногтевой пластины в околоногтевой валик развивается острый воспалительный процесс. Возникает сильная боль, распространяющаяся на весь палец. Обычно выставление диагноза не вызывает трудностей. При внешнем осмотре хорошо заметны покраснение кожи и воспалительный отек. Врастание ногтя лечится консервативно, но нередко требуется хирургическое вмешательство — частичное или полное удаление ногтевой пластины.
Профилактические меры
Для того, чтобы в скором времени не пришлось лечить патологии суставов, рекомендуется соблюдать несложные меры, способные на несколько лет отсрочить или вовсе исключить появление различных заболеваний суставов пальцев ног:
- Избегать чрезмерных нагрузок. Повышенные нагрузки и чрезмерная физическая активность могут стать не только причиной травмирования, но и спровоцировать появление воспалительного процесса. Необходимо научиться чередовать активность с отдыхом.
- Носить удобную обувь. Ношение качественной комфортной обуви поспособствует правильному формированию стопы, ровному позвоночнику, предупредит возникновение мозолей и деформирования пальцев.
- Правильно питаться. Ограничение потребления сладостей, жирной и жареной пищи поспособствует нормальному и стабильному обмену веществ в организме.
- Обрабатывать раны. При получении травмы, необходимо срочно обработать ее антисептическими средствами. Если есть подозрение на вывих, перелом или растяжение, необходимо обратиться к врачу во избежание серьезных последствий.
Характер болей
Дергающая, пульсирующая боль в пальце указывает на острое течение воспалительного процесса. Сопутствующими симптомами практически всегда являются покраснение, разглаживание, отечность кожи. Мелкие кровеносные сосуды переполняются кровью, поэтому большой палец стопы становится горячим на ощупь. Все эти признаки характерны для следующих патологий:
- подагры;
- инфекционного, ревматоидного, реактивного артрита;
- тендинита, тендовагинита.
Резкая пронизывающая боль возникает в момент травмирования сустава — перелома, вывиха, ушиба после падения или направленного удара. Слабые дискомфортные ощущения в большом пальце ноги — один из симптомов развивающегося артроза, деформирующего остеоартроза или остеопороза. Их выраженность повышается постепенно и через несколько месяцев или лет боли в суставе становятся постоянными.
Читайте также:


