Артроскопия коленного сустава что это за операция отзывы
Артроскопия коленного сустава – эндоскопическая операция, применяемая с целью развернутой диагностики и хирургического лечения различных суставных повреждений. Высокоинформативная визуальная методика позволяет высококачественно обследовать и лечить сустав закрытым способом, используя пункционные порталы, что существенно уменьшает степень операционной травмы, минимизирует болезненные ощущения и в значительной мере сокращает сроки восстановительного периода.
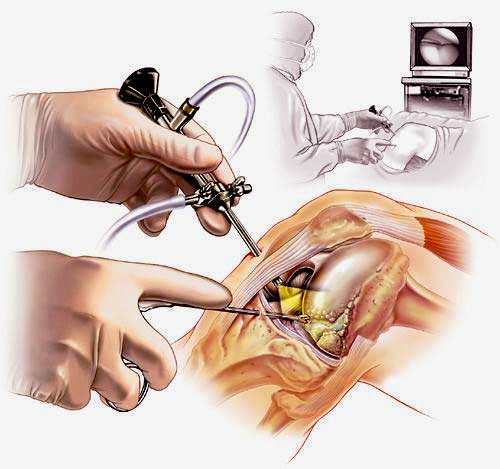
Наглядная схема проведения операции.
Как операцию, стали применять еще на рассвете 20 столетия. Но до нашего времени процедура прошла еще множество этапов совершенствования. И сейчас она стала по-настоящему незаменимым направлением в ортопедии, благодаря минимальной травматичности, стопроцентной диагностической достоверности и высокой эффективности.
Понятие и преимущества процедуры
Хирургия проводится с использованием специализированной волоконной оптики современного поколения, встроенной в инновационный прибор под названием артроскоп. Благодаря уникальному прибору процедура и получила свое название. В процессе производится внутреннее изучение костных и хрящевых тканей, менисков, сухожилий, мышц, связок, соединительнотканных элементов, синовиальной жидкости.
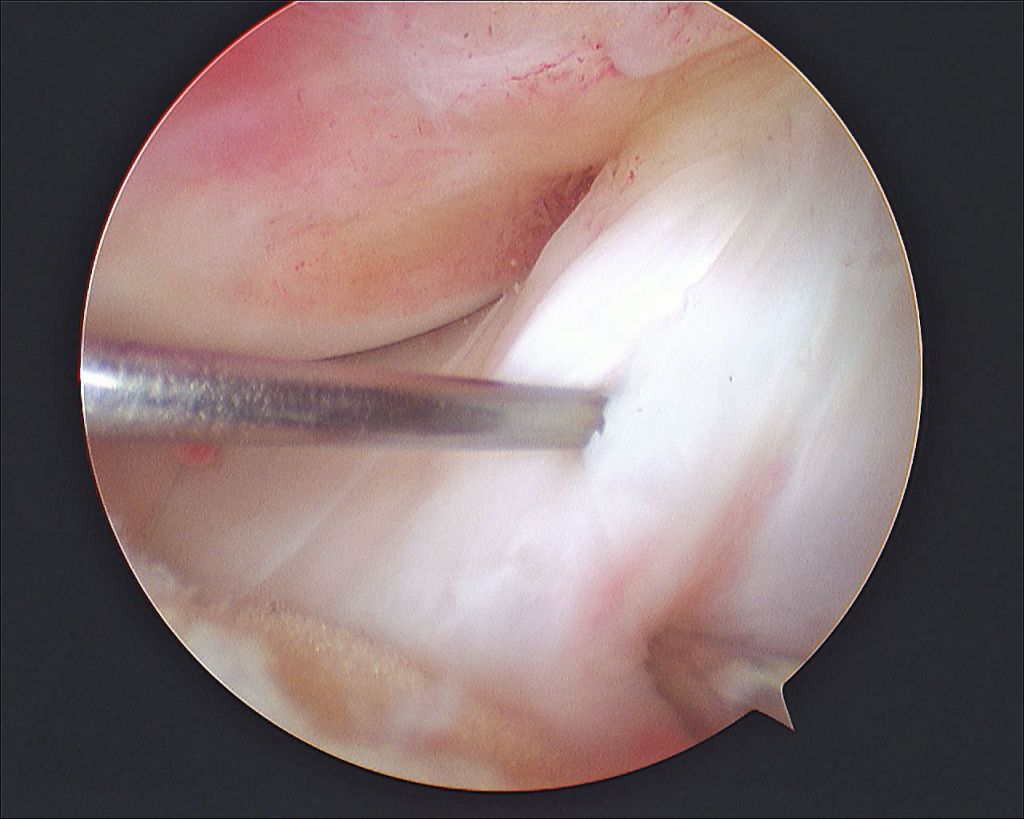
Изображение полости сустава.
Доказано, что артроскопия превосходит любые существующие способы диагностики. Она четко показывает изнутри все структурные единицы костного соединения в самых мельчайших подробностях, позволяет определить даже мелкие скрытые повреждения, которые нельзя выявить при помощи стандартной рентгеноскопии или артрографии, ультразвука, МРТ, КТ и прочих популярных методов визуализации.
Метод используется не только как средство диагностики, но и в качестве лечебно-восстановительной тактики. Обнаружив те или иные нарушения хрящевой поверхности, доктор может сразу же их ликвидировать. Оперативные манипуляции он выполнит через дополнительный разрез (размер около 6 мм) с использованием микрохирургических инструментов, при этом весь процесс он будет совершать, глядя на монитор.
Показания и противопоказания
Сразу отметим, что к негативным последствиям лечение приводит крайне редко. Однако такое не исключается, если ее стали делать вопреки противопоказаниям. Но сначала осветим рекомендации, а уже после ограничения.
Частичный надрыв боковой связки коленного сустава.
Процедура может быть назначена при:
- неясной причине патологических симптомов, когда другие способы бессильны ее установить;
- разрывах связок, поврежденных сухожилиях;
- подозрении на вывих чашечки (надколенника);
- наличии свободных тел в полости;
- воспалении синовиальной оболочки неопределенного генеза;
- асептическом некрозе головки суставной кости;
- травмах, дегенеративно-дистрофических заболеваниях мениска;
- артритной болезни и гонартрозе;
- внутрисуставных переломах и пр.
Она противопоказана при наличии таких недугов, как:
- гипертония;
- сахарный диабет в стадии декомпенсации;
- нарушенный баланс свертываемости крови;
- тяжелая дисфункция легочной или сердечной систем;
- локальные кожные воспаления.
С осторожностью выполняется лечебно-диагностическая артроскопия, последствия могут носить непредсказуемый характер, при аллергии на местный/общий анестетик. Поэтому обязательно сообщите специалисту, если у вас имеется склонность к аллергическим реакциям на любые медикаменты.
Подготовка пациента к операции
Подготовка заключается в тщательном осмотре пациента, сборе анамнеза, проведении основных инструментальных и лабораторных тестов. Пока врач не убедится, что это безопасная операция, не взвесит все за и против, операция невозможна. Поэтому вначале всегда назначают обход некоторых специалистов узкого профиля, например, кроме ортопеда или травматолога, в зависимости от ситуации, еще кардиолога, эндокринолога, пульмонолога, аллерголога и пр.
Предельно важно учесть абсолютно все результаты предварительной диагностики. Они будут влиять на выбор наркоза, особенная роль отводится подбору оптимально подходящего вида анестетика, который не причинит вреда организму.
Кроме врачебного обхода, пациенту выдают направления на ЭКГ и флюорографию, на прохождение лабораторных анализов крови и мочи. Удостоверившись, что за эту операцию браться целесообразно, проводят консультацию по подготовке. На консультации предупреждают, что за 12 часов до начала процедуры потребуется остановить прием пищи, за пару недель до нее прекратить прием антикоагулянтов (аспирина, гепарина и лекарств на их основе).
Пациенты, оставившие отзывы, сообщают о предостерегающих рекомендациях врачей по поводу курения и приема алкоголя. С вредными привычками придется расстаться за 10-14 суток до вмешательства и, конечно, постараться к ним после вообще не возвращаться или хотя бы свести к минимуму дозу. При намерении прибегнуть только к диагностике предоперационная подготовка осуществляется аналогичным правилам.
Описание микрохирургического процесса
В отзывах пациенты рассказывают, как быстро и безболезненно перенесли процедуру, при этом без общего наркоза. Это вполне вероятно, но не забывайте, что клинические случаи не у всех одинаковы, да и физиологический статус у каждого пациента свой. Поэтому было бы правильнее сказать, что боль, благодаря сильной местной анестезии практически невозможна. Однако постоперационные неприятные ощущения в области прооперированного участка немного беспокоить какое-то время, скорее всего, будут.
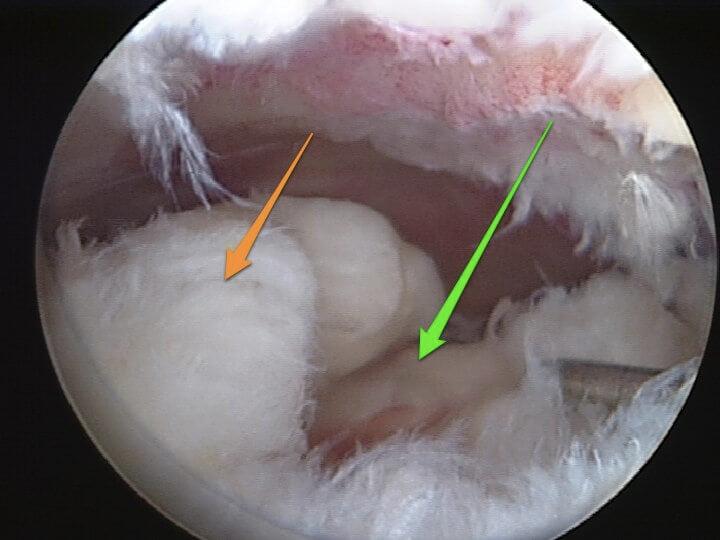
Разволокнение связок при их разрыве.
Видео позволяет разобраться во всех тонкостях процесса. Их предостаточно на просторах интернета. Но ввиду того, что специфические сюжеты не каждый сможет досмотреть до конца, мы предлагаем о важных моментах просто и спокойно почитать.
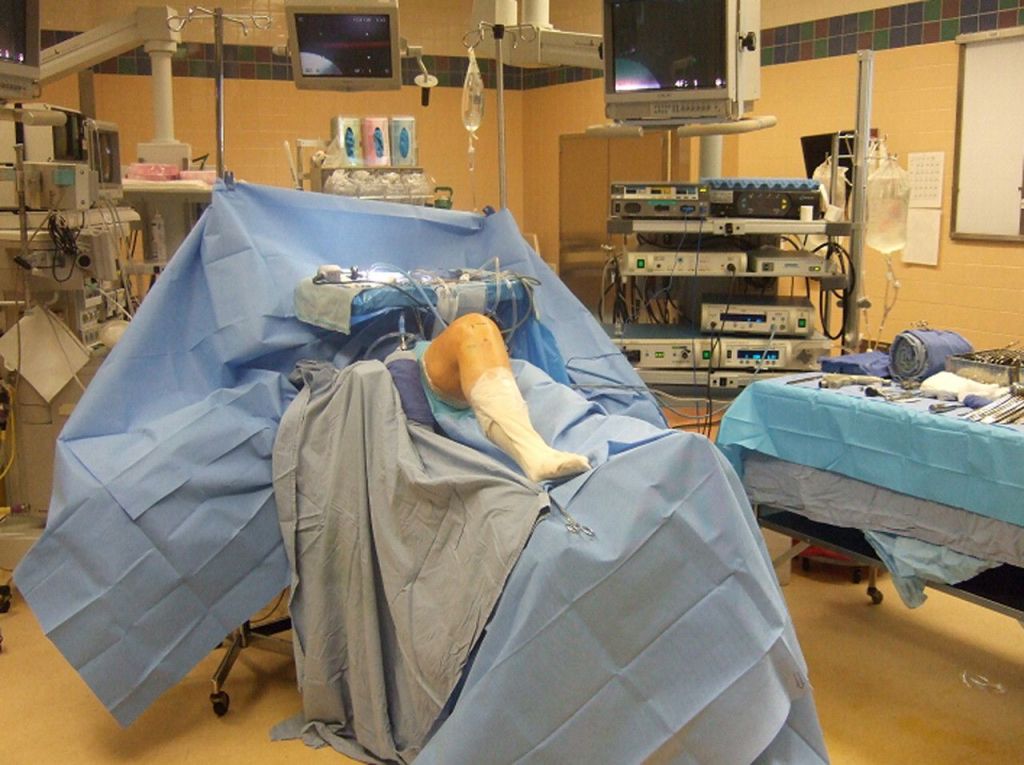
Расположение пациента на операционном столе.
Исходя из этиологии и степени патологических изменений, состояния больного и сопутствующих заболеваний, анестезиологическое средство подбирается индивидуально. Чаще всего применяется местный наркоз, то есть анестезия регионарного типа (эпидуральная или проводниковая). Регионарный анестетик содержит лидокаин, ропивакаин или бупивакаин. К основному раствору для усиления анестезирующего эффекта могут добавить в мини-дозе лекарство из категории опиатов. В некоторых ситуациях, все же, уместен общий внутривенный наркоз.
Сначала, вне зависимости от планов хирурга, будет осуществлена диагностическая артроскопия. Она предусматривает введение эндоскопического зонда в виде стержня в полость костного соединения. Когда наркоз вступит в силу, тогда начинается диагност-хирургия. Для этого полусогнутую в колене конечность ближе к бедру жгутируют для уменьшения кровотока, после чего делают прокол (6 мм), через который подается контраст-вещество, чтобы усилить видимость суставных и околосуставных структур. Далее через этот операционный порт вводится трубка. Специалист досконально осматривает каждый миллиметр проблемного органа.
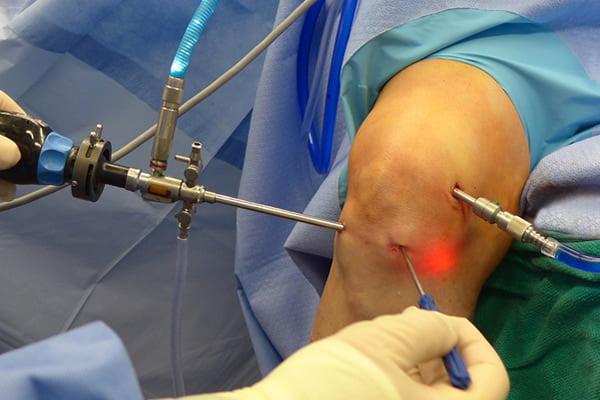
Операционное поле, можно видеть свечение внутри.
Видео в реальном времени транслируется на экране, выявляет любые существующие дефекты в больном сочленении. Если врач посчитает нужным выполнить регенерацию патологических элементов, он создаст дополнительный разрез (6-8 мм), через который нужным инструментом из микрохирургического набора устранит обнаруженный дефект. Он может сделать частичную резекцию костно-хрящевых тканей, пластику связок и сухожилий, сшивание или удаление (частичное, полное) мениска, экспроприировать хондромные тела, извлечь выпот и гной, ввести противовоспалительные лекарства, взять фрагмент тканей или синовии для изучения их состава и др.
По окончании хирургии операционное поле промывается, а весь инструментарий извлекается. Доктор производит обработку дезинфицирующими составами рану, ставит дренаж и делает маленький шов, который закрывает стерильным лейкопластырем. На прооперированное колено, чтобы придать ему максимальную обездвиженность, накладывается плотная фиксирующая повязка от стопы до середины бедра.
На весь сеанс уходит в среднем 1 час, в отдельных случаях – до 3 часов. Восстановительные меры несложные, но их нужно строго соблюдать, чтобы не спровоцировать опасные осложнения. О негативных явлениях, которые способны развиться, речь пойдет дальше.
Осложнения после артроскопии коленного сустава
Как любой хирургический способ, данный метод, даже при всей своей миниинвазивности, может иметь неблагоприятный исход. К осложнениям приводят несоблюдение реабилитационных норм, нарушение принципов асептики и антисептики, врачебные ошибки. Неблагополучная картина возникает нечасто, поэтому паниковать не стоит. Нужно изначально со всей долей ответственности отнестись к выбору клиники.
Отзывы пациентов после артроскопии коленного сустава вместе с данными официальной статистики позволили нам сформировать список самых частых эксцессов. В него входят следующие негативные явления, возникающие в ранний или отдаленный послеоперационный период:
- повышение общей температуры тела;
- ярко выраженный перманентный или периодический болевой синдром в области сустава, нередко иррадирующий в голень, тазобедренный сегмент;
- локальная гиперемия, отечность, гипертермия;
- местные инфекции, абсцессы;
- тромбоэмболия сосудов;
- внутрисуставное кровоизлияние;
- артрит на фоне воспаления, бурсит;
- кровотечение из раны;
- боль и онемения из-за повреждения нервных образований;
- нарушение целостности связок, как следствие некорректных манипуляций хирурга.
Особенности восстановления
Для предупреждения отекания мягких тканей покрывающих колено к ране прикладывают холод. Сухие компрессы со льдом положены каждые 60-90 минут на начальных этапах реабилитации. Человеку необходимо оставаться в стационаре под наблюдением специалистов минимум двое суток. Ему прописываются хорошие болеутоляющие препараты, а также средство из серии антибиотиков для профилактики инфекционного патогенеза. Вставать разрешается уже на 3 день, но ходить позволяется исключительно с ходунками или костылями. Оберегать ногу от полной нагрузки надо не менее одной недели.

Успех артроскопической операции на коленном суставе всецело завит от качества постоперационного ухода. Полное восстановление наступает примерно через 1-1,5 месяца, все это время нужно выполнять в строгом порядке все пункты реабилитационной программы, индивидуально составленной высококомпетентным реабилитологом.
Интенсивными темпами восстановиться помогают массаж, комплекс ЛФК, физиотерапия, упорный труд и терпение. Приблизительно через 7-10 дней возможна отмена поддерживающих средств для передвижения, человеку разрешается передвигаться так, как этого требует природа, а именно, без поддержки на двух ногах с равнозначной нагрузкой, движения при этом плавные и медленные, шаг мелкий. Лечебная гимнастика и ходьба определенный промежуток времени осуществляются в специальном функциональном ортезе, надетом на проблемную ногу.
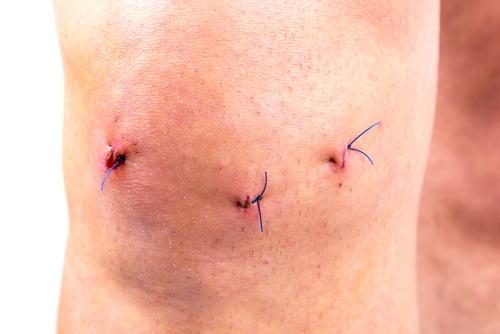
Занятия лечебной физкультурой на ранних сроках щадящие. В первую неделю занимаются, как правило, в положении лежа. Основу комплекса составляют напряжение/сокращение тазобедренных мышц, поднятие прямой конечности на 45 градусов с 5-секундным удержанием, разминка голеностопа. К лимфодренажному массажу прибегают с целью снятия послеоперационного отека. Он выполняется профессионально обученным массажистом вручную или посредством микротокового аппарата. В поздний период прописываются велотренировки, плаванье, ходьба и бег в воде.
Заключение
Процедура очень высоко ценится специалистами, ведь помимо такого высокоинформативного обследования, она позволяет параллельно исправлять обнаруженные недостатки, причем делать это высокотехнологично, без травматического рассечения надсуставных мягких тканей и без обнажения костного соединения.
Предпочтительнее будет обследовать, а если потребуется, прооперировать колено, в одной из высокоспециализированных клиник Европы. Там данной методикой владеют на высшем уровне. Замечательные хирурги-ортопеды по этой части работают в Чехии, об этом значится в европейских научно-медицинских источниках. Да и, как показывают отзывы, артроскопия голеностопного сустава, коленного сочленения в Чехии, пациентов привлекает цена.

- Строение и патологии коленного сустава
- Предоперационная подготовка
- Проведение операции
- Повреждения менисков
- Осложнения
- Реабилитация
- Противопоказания
- Отзывы
- Видео по теме
Артроскопия коленного сустава на сегодняшний день является золотым стандартом в лечении самых разных патологий, ограничивающих функциональность суставного аппарата. Применение малоинвазивных методов для лечения заболеваний суставов стало своего рода революцией в хирургии и позволило не только значительно сократить период реабилитации, но и выполнять оперативное вмешательство пациентам, имеющим противопоказания к применению общего наркоза. Это связано с тем, что артроскопия колена может выполняться с применением спинномозговой, местной и проводниковой видов анестезии.
Строение и патологии коленного сустава
Из всех суставов, имеющихся в организме человека, на долю суставов нижних конечностей приходится самая большая доля нагрузки. Именно этот факт обусловливает более сложную его структуру, позволяющую максимально снизить риск возникновения травм. Основными элементами, формирующими сустав колена, являются:
- кости;
- мениски;
- суставная капсула и суставная полость;
- синовиальная сумка;
- связки.
Мениски являются хрящевидными образованиями, непосредственно участвующими в работе коленного сустава. Основная их функция в обеспечении амортизации в процессе движения колена. Существует два вида менисков – наружный и внутренний. Наружный имеет округлую форму, а внутренний – форму полумесяца.
Таблица: Патологии коленного сустава, симптомы и причины развития
Симптомы
Вероятная причина
Разрыв ПКС и ЗКС (передней и задней крестообразной связки)
Щелканье сустава при совершении круговых движений
Острая травма
Появление избыточной подвижности колена
Провисание мышц голени
Повреждение или разрыв медиального или латерального мениска
Ограничение подвижности
Травма следствие вывиха голени кнаружи или во внутрь , удар, резкое сгибание колена
Блокирование сустава
Киста мениска
Отсутствие симптомов
Разрыв мениска, врожденная патология, дегенеративные процессы во внутрисуставных тканях
Ограничение подвижности (в сочетании с разрывом мениска)
Свободные тела в суставе
Ощущение присутствия подвижного фрагмента в суставе
Острая травма, смещение надколенника
Болезнь Кенига (рассекающий остеохондроз)
Нарушение кровообращения, травма
Нестабильность сустава
Патологические изменения синовиальной оболочки
Травма, регулярные физические нагрузки, воспаление
Щелканье сустава при сгибании
Предоперационная подготовка
Для обеспечения удобства при проведении артроскопии, оперируемую область обязательно обескровливают. С этой целью на бедро оперируемой ноги накладывают пневматический турникет, раздувание манжеты которого препятствует поступлению крови.
Поскольку при применении турникета высока вероятность развития побочных эффектов (сильные болевые ощущения, нарушение кровообращения в оперируемой конечности, тромбоэмболия), перед его наложением конечность максимально обескровливают с помощью эластичного бинта.
Длительность оперативного вмешательства не должна составлять более двух часов, так как у взрослых пациентов происходит необратимое повреждение периферического нерва, а у детей критическое повышение температуры тела.
Таблица: Допустимая длительность оперативного вмешательства при различных видах анестезии
ед. изм.
Длительность операции
Проводниковая блокада
Спинномозговая
Общий наркоз
В день проведения артроскопии не рекомендуется употреблять пищу и питье.
Проведение операции
Артроскоп представляет собой тонкую трубку, снабженную оптическим элементом, позволяющим, при исследовании состояния внутрисуставных элементов, выводить видеоизображение на монитор. Возможность многократного увеличения картинки (до 50–60 раз) дает возможность врачу в деталях оценить видимые повреждения, что в плане диагностики гораздо информативнее результатов магниторезонансной томографии (МРТ).
Техника проведения артроскопии заключается в поэтапном осуществлении следующих действий:
- Выполнение надрезов на коже в местах оптимальных для введения хирургических инструментов.
- Прокалывание мягких тканей с помощью троакара или специального приспособления, зафиксированного на концах хирургических инструментов. В первом случае, инструменты вводятся после прокалывания тканей, во втором прокалывание и введение осуществляется одновременно.
- Введение артроскопа и подача стерильной жидкости в полость сустава через канюли. Жидкость в коленном суставе находится под максимально допустимым давлением, что обеспечивает лучший обзор за счет расширения внутрисуставного пространства и возможности удалить кровь, ухудшающую качество изображения. Регулировка интенсивности подачи жидкости производится при помощи регулятора, находящегося на канюле.
- Осуществление необходимых хирургических манипуляций по санации сустава (удаление свободных фрагментов, ушивание повреждений и т. д.).
В зависимости от характера повреждений доступ к внутреннему пространству сустава осуществляется следующими способами:
- антеролатеральный (переднелатеральный);
- антеромедиальный (переднемедиальный);
- супралатеральный (верхнелатеральный);
- центральный;
- заднемедиальный;
- заднелатеральный;
- срединный.
Повреждения менисков
Поскольку мениски являются хрящами, они имеют очень плохое кровоснабжение, поэтому процесс регенерации в них происходит чрезвычайно медленно. Собственно кровоснабжение происходит только в периферийной части мениска, там, где хрящ срастается с артерией капсулы. В основных же частях, находящихся глубоко в суставе, кровоснабжение отсутствует полностью. По этой причине, при травме крайней части, мениск относительно быстро восстанавливается, а при повреждении основных частей, не восстанавливаются совсем.
Разрывы менисков могут быть следующих видов:
- вертикальными;
- косыми;
- продольными;
- радиальными (поперечными);
- смешанными.
При проведении лечебно-диагностической процедуры, с помощью оптической системы производят осмотр сустава и оценивают возможность восстановления поврежденного мениска. Если разрыв находится в центральной зоне или произошел полный отрыв фрагмента мениска, производится его удаление. Для того чтобы принять решение о сохранении мениска принимают во внимание следующие факторы:
- возраст пациента - молодой возраст является аргументом в пользу попытки восстановления целостности поврежденного фрагмента;
- давность травмы - чем позднее пациент обратился за врачебной помощью, тем меньше шансов восстановить целостность мениска;
- состояние связок суставного аппарата - если травма мениска сочетается с частичным или полным разрывом связок, шансы на заживление сшитого мениска, довольно низкие;
- форма и расположение разрыва - наиболее высокие шансы на восстановление имеет свежий разрыв внешнего края мениска.
Осложнения
Несмотря на относительную безопасность операции, существует небольшой риск развития осложнений. Так, негативные последствия артроскопии коленного сустава могут быть следующими:
- развитие воспалительных процессов вследствие проникновения инфекции;
- множественные кровоизлияния в полость сустава;
- повреждение периферического нерва;
- тромбоз вен нижних конечностей;
- тромбоэмболия легочной артерии;
- артрит инфекционного происхождения.
Необходимо обратить внимание врача, если после операции наблюдаются следующие симптомы:
- усиление болезненности в прооперированном колене;
- увеличение отеков (в норме отеки должны уменьшаться);
- повышение температуры;
- жар и гиперемия в прооперированной области;
- плохое самочувствие, сердцебиение или нехватка воздуха.
Реабилитация
Процесс реабилитации направлен на максимальное снижение вероятности развития осложнений и сокращения времени восстановления поврежденного сустава. Для уменьшения болезненных проявлений и предупреждения появления отечности, непосредственно после проведения артроскопии к поврежденному суставу прикладывают лед. Процедуру охлаждения проводят строго дозировано, приблизительно один раз в 3 часа, продолжительностью около 15 минут.
Обязательной процедурой после артроскопии является прием антибиотиков и нестероидных противовоспалительных средств (НПВП). Длительность приема определяется врачом и колеблется в диапазоне от 2-х до 5-ти дней.
После операции по удалению мениска пациент должен пользоваться костылями в течение 5–7 дней. Восстановление мениска (сшивание) требует длительное время избегать нагрузок, поэтому использование костылей при ходьбе может длиться до двух месяцев.
Таблица: Этапы реабилитации после ревизионной артроскопической пластики передней крестообразной связки (ПКС) колена
Длительность недели
Мероприятия
Увеличение диапазона движений, включение в работу мышцы бедра (предупреждение ее атрофии), отказ от костылей к 4 неделе
Массаж; электрическая стимуляция; общеукрепляющие упражнения ( ЛФК )
Расширение диапазона движений, укрепление балансировки сустава, достижение уверенной ходьбы
Упражнения, выполняемые в воде; интенсивная электростимуляция; ручной массаж
Значительное увеличение силы мышц бедра, ходьба без боли, возвращение возможности бегать
Упражнения включающие значительные силовые нагрузки (приседания, езда на велотренажере, выпады)
Восстановление полного диапазона движений, уверенная постановка сустава, отсутствие отеков и боли после интенсивных нагрузок
Упражнения включают большие вертикальные нагрузки на колено (ходьба на цыпочках, прыжки)
Противопоказания
Противопоказания к артроскопии коленного сустава подразделяются на абсолютные и относительные. Абсолютными являются те противопоказания, при которых невозможно осуществление операционного вмешательства, к ним относятся:
- отсутствие суставной щели при костном анкилозе;
- воспалительные процессы в околосуставных тканях;
- общие противопоказания к оперативным вмешательствам.
При относительных противопоказаниях, решение о проведении артроскопии принимает врач на собственное усмотрение. К ним относятся:
- полный разрыв связок (в этом случае проводят открытую операцию);
- интенсивные кровотечения в полость сустава, осложняющие визуализацию в процессе операции.
Здравствуйте.У меня такой вопрос назрел.Скоро будут артроскопию колена делать из-за повреждённого мениска заднего рога.Наверное часть мениска удалят,но буду категорически против удаления ВСЕГО мениска.Часто слышу из разных источников,что артроскопию лучше не делать,так как в любом случае через несколько лет резко усилится артроз и сустав придётся менять,так как при этой операции обычно неосторожно задевается костная ткань и суставная сумка.В результате происходит вред.Такие специалисты,например,как Гитт(особенно) и Бубновский призывают только в самом крайнем случае идти на такие операции.Хотя сама она считается щадящая.А что,скажут те,кто напрямую уже сталкивался с артроскопией колена?(например,пациенты и врачи).
И ещё вопрос.Если написано в результате анализа МРТ "Zarte Grad3 Läsion im Innenmeniskushinterhorn",это разрыв или только повреждение? Врач сказал,что разрыв,но я уже перестал им доверять после их нескольких косяков в простых ситуациях.В википедии написано,что действительно разрыв начинается с 3 степени,но на некоторых немецких сайтах сказано,что лишь с 4-й.
а что вы считаете "крайним случаем'? Раз вы соглашаетесь на операцию, что то же вас беспокоит? Профилактически такие операции не проводятся. Если вам сейчас здесь 25 участников форума посоветуют не соглашаться на операцию, вы будете корчиться от боли, хромать, ходить на костылях и читать дальше вами приведенных автров?
1. Бубновский играет как раз на тех, кому операция не очень то и нужна. В этих случаях он имеет несомненный успех. При реальных и серьезных проблемах, после дорогого курса ненужных упражнений он (его сотрудники и тренеры) говорят, что вот именно в этом случае мы сделали что могли, все укрепили, восстановили и подготовили к операции, которая после ими проведенного курса поможет. Я ни в коем случае не хочу ставить под сомнения его знанияи и наработки, но имея несколько центров консервативной терапии (ЛФК и физиотерапии) не мудрено, что он выставляет себя противником хирургических вмешательств.
2. Оперируют не снимки МРТ, а пациента. Из этого и исходите. Если вы еще можете выбирать хочу - не хочу, значит вам операция еще не показана. Необходимость проведения операции в конце концов определяет пациент, исходя из соотношения фактров риска, болевой нагрузки. Если вас беспокоит колено раз в месяц, когда вы жену/подругу на руках несете на 26-й этаж без люфта или на 68-м километре пообежки, то операция вам не нужна. Носите жену/подругу до 24-го этажа и бегайте только 60 км и живите себе спокойно.
Если же вы не можете с женой/подругой пойти на полчасика погулять из-за боли или в конце обычного рабочего дня приходиться спасаться таблетками, то вам прямая дорога в операционный зал.
При всем при этом следует учитывать, все ли возможности консервативного лечения исчерпаны: стельки ( в вашем случае, вероятно, с поднятым внешним рандом) Krankengymnastik (ЛФК) внутрисуставные инъекции, и т.д.
3. Вы можете читать что угодно и кого угодно, но если будет боль достаточно серьезно беспокоить, вы уже не будете выбирать, а тихонько ляжете на операционный стол, поскольку даже знаменитые упражнения Бубновского делать вы не сможете.
4. Артроз развивается не от того, что повреждается хрящевая поверхность во время операции, а из-за потери части или всего мениска. Вероятность развития артроза зависит от удаленного региона, размера региона, от пролегания оси нагрузки, от состояния хрящевых поверхностей до операции, от веса, уровня подвижности пациента, уровня нагрузок на коленные суставы и еще от множества факторов, но не от самой проведенной артроскопии.
5. Вы можете быть хоть 200 раз категорически против удаления всего мениска, но если интраоперативно будут выявлены повреждения, которые невозможно устранить частичной резекцией, то вам удалят весь мениск. Исходя из фразы заключения мрт, обширная резекция не предполагается.
Удачи и здоровья!
Большое спасибо.Теперь буду знать больше.
И кроме стелек мне больше никаких методов консервативного лечения не предланали.
Просмотрел форум.Вижу,что хорошо понимаете в ортопедии колена,даёте людям часто полезные советы.Хотел бы Вам задать ещё вопросы.У меня немного о-образные ноги(от этого проблемы с внутренней стороной коленей) и некоторые врачи рекомендуют сделать корректирующую остеотомию на 2 ноги.Самое прикольное,что никаких гарантий не дают на успех и даже предупреждают о возможных тяжёлых осложнениях.Если бы делали как в России через аппарат Елизарова,я бы рискнул.При этом сразу 2 ноги сделают и можно с сеткой первое время ходить.Это более щадящий вариант.Но в Германии я понял,что им лишь бы сделать побольше операций и ни за что не отвечают,очень слабая ортопедия(Каждую ногу по отдельности мучают и возмжно несколько раз,если кости не так срастутся или инфекция,например). Поэтому вопросы такие:
-Заменяют ли туфли с поднятым внешнем краем(или стельки) остеотомию или остеотомия хоть и более мучительный,но и более эффективный метод??Ведь почему-то среди разных врачей мне тут никто не предложил такие туфли и о стельках случайно сказал только один врач.
-Есть ли в Германии клиники,которые делают корректирующую остеотомию ног с помощью аппарата Елизарова? Если совсем нет,то предполагаю,что это какое-то умышленное действие по лучшему срыву денег с кранкенкасс.
-А ведь есть ещё KNEO -ортезы,против о-ног,но меня почему-то не хотели слушать,косили под непонимающих и не хотели выписывать.Говорили,это ничего не даст,хотя я прямо в интернете им показывал эти ортезы.
Простите,если что-то написал некорректно.
-Да,забыл сказать,что есть ещё вытяжения суставов(тракции),но я уже понял,что если скажу об это тут врачам,то примут за оскорбление).Всё лечение ,которое я тут увидел в ортопедии сводится к тому,что тебе вначале предлагают диклофенак(чтоб у тебя и желудок с печенью заболел),а потом тебя в любом случаи отсылают на какую-нибудь операцию,которая может зачастую только усугубить твоё состояние и ты получишь ещё несколько операций пока коньки не протянешь.Реально уже мне надоели их косяки,всё надо самому отслеживать и интересоваться,перепроверять их любое "лечение".
аппарат Илизарова сложная конструкция, которая как раз и обеспечивает повышенный риск проникновения инфекции. Он хорош при оскольчатых переломах, но не при остеотомии. И как вы себе представляете одновременно 2 аппарата на двух ногах? В Германии фрагменты фиксируют пластинами, например комплектом Tomofix, что позволяет в короткое время разрешить нагрузку на ногу.
Тракционные упражнения, это только упражнения, они не решат проблему. Ортезы, мягко говоря, это п. ц. Вы не представляете, что это такое, когда его носишь.
Обувью изменить ось на столько, как при остеотомии не получится. Это временное решение, чтобы оттянуть проведение большой операции.
И наконец, непременным условием проведения остетомии является очень хорошее состояние (в вашем случае) латеральной составляющей сустава.
Остеотомия дает очень хорошие результаты, но бегите от хирурга, который вам что-нибудь будет гарантировать.
Я не понимаю, почему у вас речь зашла об остеотомии, когда планируется только первичная и вроде частичная резекция мениска. О-образные ноги не являются автоматически кандидатами на коррекцию.
И в двух словах, как делается остеотомия:
Делается единный рентг. снимок сразу всей конечности. По нему вычисляются углы коррекции. Во время операции, ниже головки большеберцовой кости делается клинообразный запил. В зависимости от того, вальгизирующая или варизирующая остеотомия, материал клина удаляется или наоборот добавляется до достижения вычисленного угла коррекции. Таким образом достигается горизонтальное смещение всей головки большеберцовой кости. Затем распил фиксируется пластиной. Через 4-5 недель, после рентг. контроля снимаются все ограничения. Пару недель после операции требуется частичная разгрузка конечности, в плане не полностью наступать.
Насколько я ознакомлен с отзывом пациентов и врачей,аппарат Илизарова-это более простой способ и вызывает меньше проблем при корректуре ног.И для меня важно,что применяется сразу для 2 ног..У меня обе ноги итак больные,поэтому я не представляю себе,как можно стоять только на одной больной ноге около 2 месяцев даже с костылями.Оперируюмую ногу можно нагружать не более 20 кило весом первые 2 месяца.А при поддержке решётки стояние на 2 ногах представляется мне легче.Тем более пока они мне со своей обычной неумелостью одну ногу приведут в порядок,другая уже будет изношена полностью тем,что на неё ложилась большая нагрузка.Придётся протезировать.Читал отзывы немцев в интернете.Так там рассказывают,что и кости периодически неправильно зарастают,и пластины ломаются,а из-за инфекций в некоторых случаях операции повторяются многократно.А с Илизаровым может такое и бывает,но отзывов в интернете я не встречал таких.
Тракция,насколько я читал у разных спецов-это какой-то способ хотя бы на определённое время улучшить ситуацию.
Ортезы разные бывают.Тот,который я видел,выглядит довольно просто.И потом легче их периодически носить,чем столкнуться с тем,что я узнал).
Насчёт хирурга,который будет мне что-то хорошее гарантировать,то я понимаю,что любая хирургическая операция-это серьёзный риск.Но уж слишком отрицательно об остеототомии отозвались сами врачи,которые должны были бы меня оперировать.Могли бы хотя б сказать,что плохие результаты бывают редко,но эти хладнокровно занялись запугиванием)).Так может лучше носить ботинки с поднятым краем??
А речь зашла об остеотомии потому,что мне мой врач сказал,что операция на мениск-это только первый шаг к моему лечению.Поскольку у меня больше массы пойдёт на зауженную щель,то лучше угол нагрузки изменить в другую сторону.Ведь там часть мениска итак будет удалена.
Как делается остеотомия в Германии теоретически знаю.В теории всё красиво,но повторюсь,что узнал немало плохих случаев(даже от моих знакомых,которые сказали,что переносится слишком тяжело).А мне ещё хотели это делать,не проверив колено на мрт.Хорошо,что я настоял на том,чтоб мне МРТ всё-таки сделали и нашли проблему с менисками.Остеотомия бы не помогла.Бегал бы на костылях и не понимал,почему мне легче не становится.Тем более боль при травме мениска разливается по всем сторонам ноги.В этом случаи остеотомию делать нельзя,но "лекарям" было всё равно и хотели мне это делать с повреждённым мениском.
Читайте также:


