Артропластика суставов стопы операция
Заболевания
Операции и манипуляции
Истории пациентов
Существует множество причин болей в стопе. Причиной болей часто становится артроз определённых суставов стопы. В общей массе их можно разделить на артрозы в переднем, среднем и заднем отделах стопы, хотя косвенно проявляться болями в стопе может и патология на уровне голеностопного сустава.
Синовит второго плюсне-фалангового сустава - наиболее часто встречаемый моноартикулярный синовит плюсне-фаланговых суставов, одна из наиболее частых причин метатарсалгии. К факторам риска относятся врождённые анатомические особенности, такие как удлинённая вторая плюсневая кость
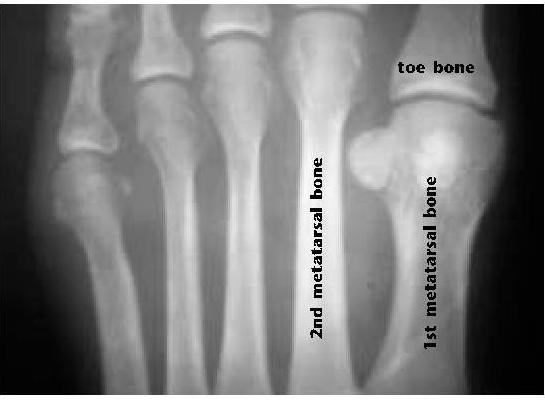
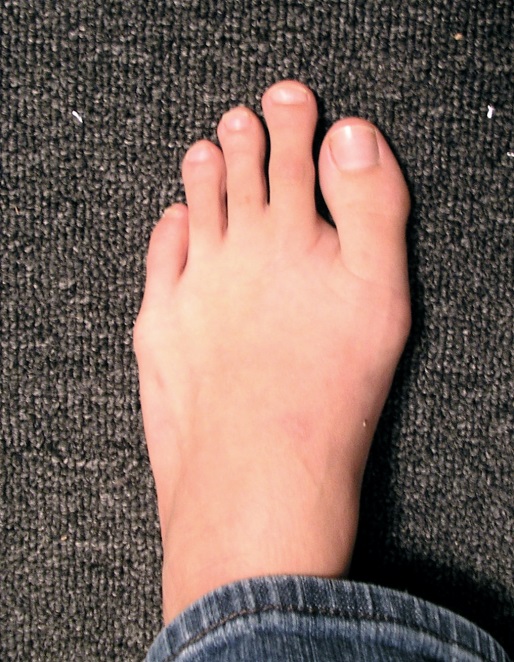
а также врождённая и приобретённая вальгусная деформация первого плюсне-фалангового сустава.
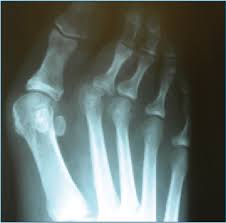
Предрасполагающая деформация стопы приводит к перерастяжению капсульно-связочного аппарата 2-го плюсне-фалангового сустава, это провоцирует развитие синовита, синовит приводит к ещё большему натяжению капсулы сустава, в конечном счёте это приводит к нестабильности, подвывиху основания основной фаланги 2-го пальца в тыльную сторону, дегенеративно-дистрофическим изменениям сустава и дальнейшему прогрессированию деформации. Главным патогенетическим механизмом синовита 2-го плюсне-фалангового сустава является перегрузка его подошвенной пластинки. Дальнейшее прогрессирование нестабильности может привести к полному тыльному вывиху основания основной фаланги 2-го пальца стопы.
В диагностике синовита 2-го плюсне-фалангового сустава также играет важную роль рентгенография. Снимки необходимо выполнять в обеих проекциях, с нагрузкой. В неясных случаях и для оценки степени повреждения подошвенной пластинки может быть выполнено МРТ.
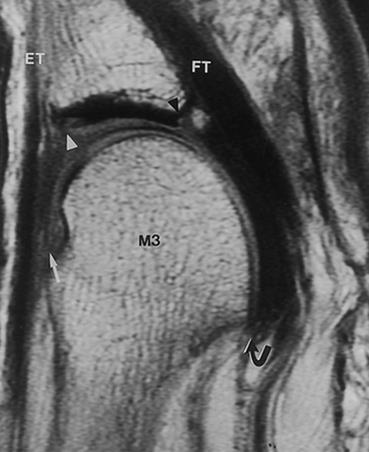
Похожая клиническая картина наблюдается при межпальцевой невроме (неврома Мортона), при этом обычно более выражены неврологические расстройства дистальных отделов пальца, боль провоцируется сжатием стопы в поперечном направлении а не сгибанием\разгибанием пальца. Для дифференциальной диагностики также подходит МРТ.
Основным методом лечения является консервативный. Грамотное консервативное лечение позволяет избежать операции в 70% случаев. При выраженном болевом синдроме может быть применена иммобилизация в гипсе или брейсе, НПВС. После стихания болевого синдрома – подбор ортопедической обуви, ношение ортопедических стелек с разгрузкой переднего отдела стопы. На ранних стадиях хорошо себя зарекомендовали вкладыши типа Budin’s.
При неэффективности консервативного лечения на протяжении 10-12 недель рекомендовано оперативное лечение. При удлинённой 2-й плюсневой кости, помимо коррекции вальгусной деформации (если таковая имеется), показано выполнение синовэктомии и дистальной косой укорачивающей остеотомии 2-й плюсневой кости (операция Weil’s).
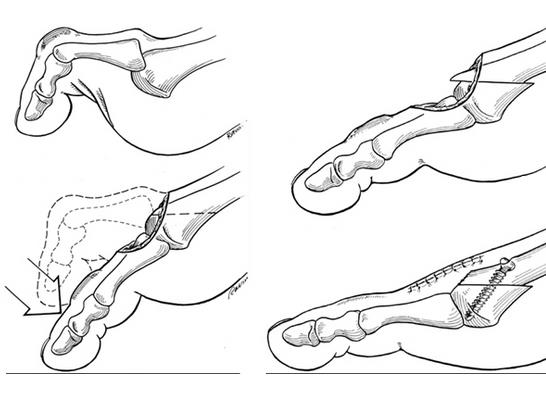
Это позволяет сохранить сустав, перебалансировать сухожильно-связочные структуры, уменьшить нагрузку на подошвенную пластинку. При отсутствии удлинения 2-й плюсневой кости показано выполнение пересадки длинного сгибателя пальца на тыльную поверхность, удлиннение сухожилия разгибателя, релиз суставной капсулы (операция Girdlestone-Taylor), описание операции см. в статье посвящённой молотообразной деформации пальцев.
При значительной деформации хирургическая коррекция может стать невозможной из-за того, что после её устранения сосуды, кровоснабжающие палец могут оказаться пережаты. В такой ситуации показано либо вернуть палец в исходное деформированное положение, либо его ампутация. По этой причине крайне важно как можно раньше начать лечение.
Артрит среднего отдела стопы характеризуется отёком и болью, усиливающимися в положении стоя и при ходьбе. Часто обнаруживается костный выступ по тыльной поверхности средней трети стопы. Часто симптомы развиваются постепенно с течением времени, и не удаётся выявить какого либо этиологического фактора. В ряде случаев артрит формируется как следствие травмы, например повреждения сустава Лисфранка, или воспалительного поражения, например ревматоидного артрита. Средний отдел стопы представлен ладьевидно-клиновидным, межклиновидными, клиновидно-плюсневыми суставами. Поражение данных суставов часто приводит к выраженному болевому синдрому и стойкому нарушению функции ходьбы. По этой причине артрит среднего отдела стопы является важной социально-экономической проблемой.

-боль в области среднего отдела стопы и продольного свода стопы усиливающиеся при попытке встать на мыски
-коллапс продольного свода стопы при нагрузке
-абдукция заднего отдела стопы
-отведение переднего отдела стопы
-эквинусная контрактура ахиллова сухожилия
-Hallux Valgus часто ассоциируется с артритом среднего отдела стопы
-пальпация в области среднего отдела стопы болезненна как с тыльной так и с подошвенной стороны
Помимо описанной клинической картины, данных анамнеза, важное диагностическое значение имеют рентгенограммы. Рентгенографию следует выполнять в положении стоя с нагрузкой массой тела.
На боковых рентгенограммах определяется коллапс продольного свода стопы. (определяется отсутствие соосности таранной и первой плюсневой кости).
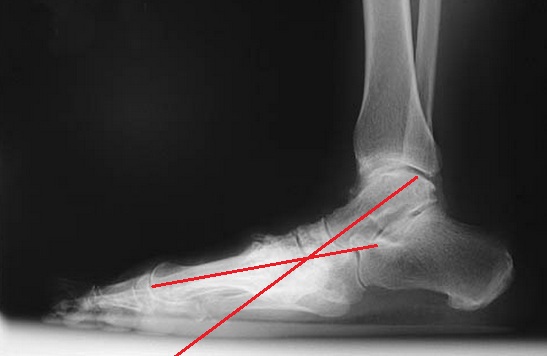
Также можно увидеть рост остеофитов в проекции поражённых суставов по тыльной поверхности стопы.
На передне-задних проекциях определяется признаки артрита суставов среднего отдела стопы, абдукция заднего отдела и вальгусная девиация переднего отдела стопы.
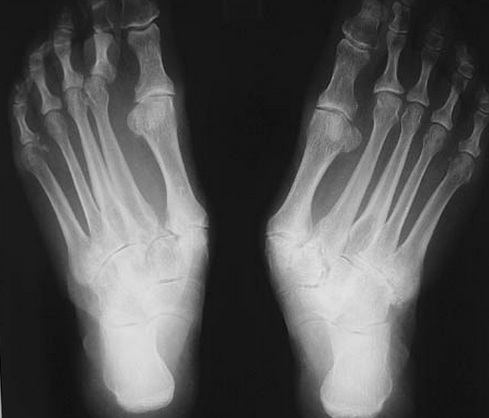
При наличии признаков системного заболевания воспалительной ткани целесообразно выполнить полный спектр лабароторных обследований ревматологического профиля.
Артрит среднего отдела стопы зачастую не требует оперативного вмешательства. Комплекс консервативных мер позволяет снизить болевой синдром и восстановить опороспособность.
К ним относятся:
-Комфортная обувь с жёсткой подошвой и индивидуальные ортопедические стельки

-Снижение физической нагрузки
-Растяжка икроножных мышц
При неэффективности консервативных мер показано оперативное лечение. Выполняется артродез вовлечённых в патологический процесс суставов (ладьевидно-клиновидного, межклиновидного, клиновидно-плюсневого сустава), удлинняющая тенотомия ахиллова сухожилия.
Для выполнения артродеза могут использоваться различные типы фиксаторов: спицы, винты, пластины, скобы, - главное чтобы они обеспечивали высокую стабильность артродезируемых поверхностей. Выполняется артродез 1,2,3 предплюсне-плюсневых суставов, однако необходимо сохранить подвижность в 4,5 предплюсне-плюсневых суставах, что ускоряет послеоперационную адаптацию стопы к нагрузкам и облегчает реабилитацию.
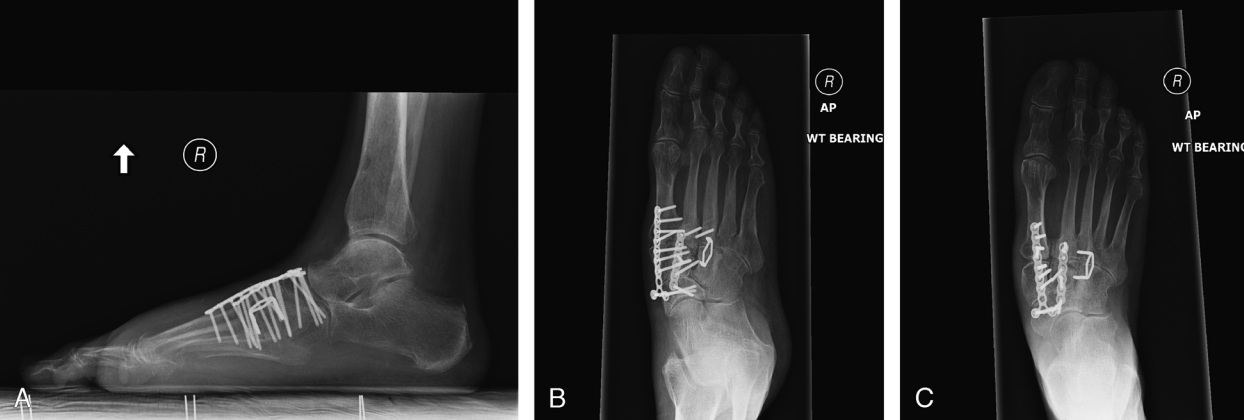
После операции потребуется довольно длительный период иммобилизации, и ходьбы при помощи костылей без нагрузки на ногу (6-8 недель). В течение всего данного периода времени рекомендуется использовать для обезболивания сухой холод по 15-20 минут 4-5 раз в день, при выраженном болевом синдроме показано применение нестероидных противовоспалительных средств, хорошо себя зарекомендовали производные целекоксиба, например ксифокам, доступный как в парэнтеральной так и таблетированной формах.
Швы удаляют через 2 недели после операции. После окончания периода иммобилизации, необходимо носить комфортную обувь и индивидуальные ортопедические стельки, что ускоряет реабилитацию и показывает лучшие функциональные результаты. Удаление металлоконструкций не требуется, в случае если они сами по себе не доставляют никакого беспокойства пациенту, не происходит их миграция или поломка. Ортопедические металлофиксаторы и фиксаторы из биодеградируемых материалов биологически инертны, никогда не приводят к воспалению или отторжению, резорбции окружающей кости, конечно если они правильно установлены. Однако, их удаление может быть продиктовано необходимостью последующих операций на этом же сегменте конечности.
Общий срок реабилитации составляет от 3 до 6 месяцев. Спортивные нагрузки после операции артродеза возможны не ранее 12 месяцев после операции.

Никифоров Дмитрий Александрович
Специалист по хирургии стопы и голеностопного сустава.
При отсутствии положительных результатов после консервативной терапии, назначается хирургическое вмешательство. Операции суставов используют как при врожденных, так и при приобретенных болезнях ступней и голеностопного сустава. В медицине такое лечение имеет общее название — подиатрия. С помощью операций лечатся такие заболевания, как артроз и артрит среднего отдела стопы.

Когда назначают операцию на суставе стопы?
Хирургическое вмешательство используется при таких заболеваниях суставов:
- артроз;
- артрит среднего отдела стопы;
- вальгусная деформация;
- повреждение голеностопа;
- молоткообразная деформация пальцев и др.
Подготовка к операции
При отсутствии эффекта от консервативных методов лечения, оперативное вмешательство нужно провести как можно раньше во избежание еще больших осложнений
Предварительно должны быть собраны данные анамнеза, четкое описание клинической картины, необходимо сделать рентгенограмму. Она выполняется в положении стоя с нагрузкой в виде массы тела. При необходимости нужно пройти другие обследования, такие как компьютерная томография, МРТ. Операция при артрозе стопы рекомендуется после 12 недели медикаментозной терапии.
Виды хирургии и техника проведения
Реабилитация функционирования стопы возможна с помощью современных операций. Есть много методик, которые направлены на ликвидацию последствий повреждений и исправление различных патологий в стопе и голеностопном суставе. При хирургических вмешательствах на ступнях эффективна совокупность разных направлений: хирургии, нейрохирургии, ортопедии и травматологии.
Больной сустав заменяется искусственным. Боль в ступне проходит полностью, и восстанавливается подвижность. Однако искусственный имплант может со временем изнашиваться. Чаще других протезами заменяются голеностоп и первый плюснефаланговый суставы. Операция проводится при остеоартрозе, ревматоидном полиартрите, а также когда есть тяжелые формы болезней суставов стопы после травм.
Участок поражения стопы и поверхность поврежденного соединения полностью удаляются. При нарушении целостности сочленения, болях и ограничениях в движении проводится эндопротезирование. Во время хирургического вмешательства на ступне больной сустав заменяют искусственным. Это приводит к увеличению амплитуды движений. Боль устраняется.
Способ рекомендуется при развитии эрозии на обеих суставных поверхностях, которые разрушают ткани хряща. Удаляются части сочленения, которые поражены заболеванием. Получившиеся обрезки жестко соединяются с помощью фиксирующих винтов и пластин. В результате кости и формирующие соединения сращиваются. Артродез показан при артрозе тяжелой формы в голеностопе, подтаранном, первом плюсне-фаланговом суставах при резком ограничении подвижности и сильных болевых синдромах.
На время происходит блокирование некоторого объема движений в суставе. К примеру, при артроэрезе подтаранного сустава, в него вводятся хирургические винты для лечения определенных форм плоскостопия. Артроэрез помогает больному освободиться от болевых ощущений, усиления патологии и других проблем, которые проявляются при плоскостопии.
Также существует еще ряд хирургических операций на стопе:
- Тентомия. Пересекаются сухожилия при наличии разных патологических состояний.
- Резекция. Удаляется часть анатомического образования.
- Артротмия. Вскрывается сустав.
Последствия
После хирургической операции могут быть осложнения:
- длительные боли в ступне;
- инфицирование ран;
- отеки нижней конечности;
- травма нервных окончаний.
Восстановление
Период реабилитации после хирургического лечения зависит от тяжести операции. После масштабных вмешательств показана ходьба на костылях без любых нагрузок на конечность до 8 недель. В это время рекомендовано для обезболивания использование сухого льда по 20 минут до 5 раз в сутки. При сильных болях применяются нестероидные противовоспалительные препараты. Швы удаляются через 14 дней. После этапа иммобилизации нужно использовать комфортную обувь с ортопедическими стельками. Общий курс восстановления от 4 месяцев до полугода. Занятие спортом допустимо не ранее, чем через год.
После лечения небольших деформаций возможно делать ранние нагрузки на прооперированную стопу. Самостоятельно двигаться с небольшими ограничениями можно уже на первый день после хирургической операции. Швы снимают на 10—14 сутки после манипуляций. В зоне стопы может присутствовать отечность и умеренные болезненные ощущения, поэтому нагрузки на ногу должны наращиваться постепенно.
Артропластика коленного сустава (АКС) – это техника имплантации искусственного сустава колена на место поврежденного сочленения. Главная цель операции — восстановление функций подвижности коленного отдела конечности. Процедура замены пораженного сустава, соединяющего бедренную, большеберцовую кость и коленную чашечку, чаще рекомендуется при гонартрозах запущенных форм.
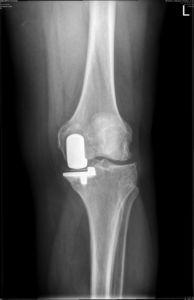
Результат частичной замены коленного сустава на рентгене.
История развития артропластики насчитывает уже более 40 лет. За этот отрезок времени специалисты добились прорыва в совершенствовании отрасли ортопедии – от уникализации конструкций коленных эндопротезов до оптимизации хирургических тактик.
Компоненты имплантов производят из износостойких биосовместимых металлических сплавов (чаще на основе титана), керамики, композитных материалов. При технически правильно проведенной операции, качественно организованной реабилитации и полном соблюдении пациентом пожизненных правил срок службы искусственного сустава в среднем составляет 15 лет.
В каких случаях применяют артропластику
Артропластика применяется при тяжелых заболеваниях и травмах коленного сустава как единственное продуктивное средство, способное избавить человека от инвалидности и невыносимой симптоматики. Применяется методика при дегенеративно-дистрофических патологиях с сильными поражениями хряща. Когда консервативные методы или другие операции не смогут обеспечить нормальную двигательную активность проблемной ноги, врачом может быть рекомендована замена сустава на имплантат. Симптомами необходимости операции являются:
- выраженная ограниченность амплитуды сгибания/разгибания колена;
- сильный болевой синдром в состоянии движения или покоя;
- прогрессирование хромоты;
- искривления костей голени и бедра;
- мышечная слабость ноги, атрофия, контрактура;
- неспособность к самостоятельному передвижению без посторонней помощи или поддерживающих приспособлений (трости, костылей и др.).
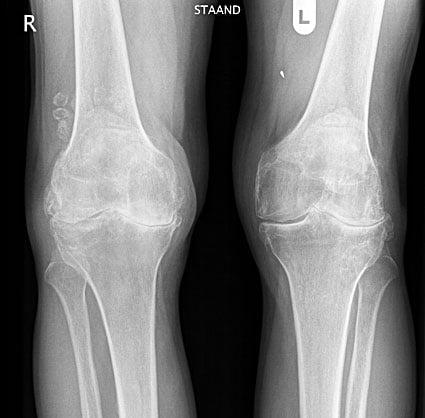
Гонартроз обоих коленных суставов.
Как показывает статистика, пациенты, которые чаще нуждаются в артропластике, находятся в возрастной категории от 60 лет и старше. В пожилом возрасте односторонний или двусторонний артроз коленей диагностируется у 85% людей в силу старения организма. Конечно, не всем нужна такая операция. В категорию риска по предрасположенности к появлению, ускоренной дистрофии и деформации коленного сочленения входят женщины, перешагнувшие 40-летний рубеж. Объясняется этот факт происходящими в женском организме гормональными изменениями, дефицитом половых гормонов, нехваткой эластина и коллагена, что неблагоприятно сказывается на тканях сустава. Основной процент людей, поступающих в клиники на прохождение артропластики, – это женщины.

Показания к операции
Поводом для артропластической реконструкции служат следующие диагнозы в стадии тяжелого патологического процесса:
- первичный и вторичный деформирующий артроз (гонартроз) – необратимое дегенеративно-дистрофическое заболевание, характеризующееся износом и разрушением хряща суставных поверхностей;
- спонтанный и вторичный аваскулярный (асептический) некроз – некротизация тканей циркумферентной зоны кости вместе с покровным хрящевым элементом как следствие критического нарушения кровообращения;
- ревматоидный артрит – серьезное системное заболевание неизвестной этиологии, когда иммунные клетки на воспаление соединительной ткани реагируют уничтожением не патогенной среды, а структурообразующих компонентов сустава;
- травматические поражения и локальные опухоли.
Противопоказаниями к АКС служат тяжелые заболевания крови; диабет в декомпенсированном состоянии; онкология последних стадий; сильно выраженный местно остеопороз; локальные гнойные и воспалительные процессы; почечная недостаточность.
Виды и процесс артропластики
Артропластика коленного сустава выполняется в зависимости от характера патологии одним из двух методов.
- Одномыщелковое протезирование – сочленение меняется на имплантат только частично. Замене подлежит или наружный, или внутренний бедренно-большеберцовый компонент. Такая тактика целесообразна лишь при условии, что структуры противоположной половины сустава, ПКС, ЗКС целые. Процедура малотравматичная, реабилитация после нее проходит относительно легко и быстро.
- Тотальная артропластика – операция предполагает полное замещение всех суставных поверхностей на искусственные аналоги. Вмешательство делается при обширной деструкции хрящевой материи, диагностируемой одновременно и в медиальном, и латеральном отделах.
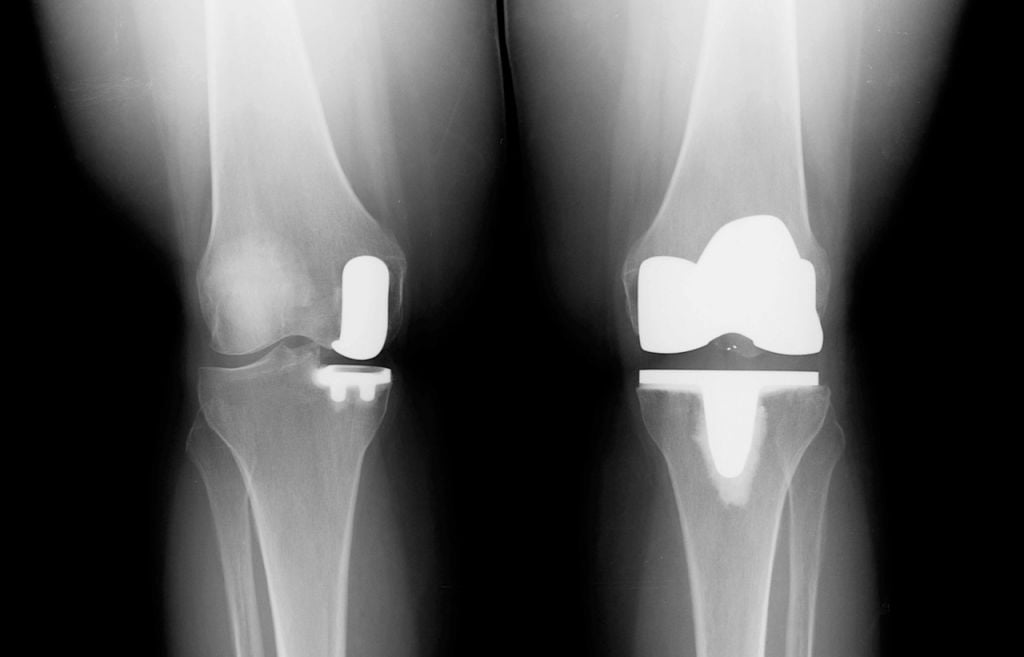
Частичный и тотальный способ.
Наркоз применяется общего типа. При частичной замене, как в случае с одномыщелковой артропластикой, возможно, пациенту проведут сеанс под спинальной анестезией. Спинальный наркоз (регионарный, син. местный) вводится в эпидуральное пространство позвоночника, и нижняя часть туловища на время вмешательства становится совершенно нечувствительной. Местная анестезия не нарушает сознания.
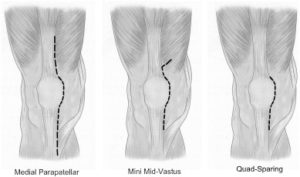
Подступ к суставу осуществляется через серединный парапателлярный разрез (традиционный доступ). Имплантация может быть произведена и через другой доступ, на котором специализируется хирург, например:
- чрезмышечный (midvastus);
- латеральный парапателлярный;
- Quad-Sparing (Q-S – щадящий способ без нарушения четырехглавой мышцы бедра).
Искусственный сустав колена устанавливается на подготовленные площадки бедренной и большеберцовой кости. Краевые участки костей опиливаются, очищаются от деструктурированных тканей, шлифуются. Затем производится соединение металлических элементов протеза с костными окончаниями, используя метод бесцементной посадки (пресс-фит) или технологию цементной фиксации. Далее между двумя металлическими плато, которыми специалист покрыл берцовый и бедренный эпифизы, устанавливается эластичная прокладка из полимера.
Операционное поле промывается, обрабатывается дезинфекторами, на рану ставится дренаж для контроля оттока жидкости, разрез послойно ушивается. На всю процедуру затрачивается от 60 минут до 3 часов. Разрез после операции обычно проходит вдоль посередине колена. Его длина при традиционном вмешательстве равна примерно 18 см, при использовании самого экономного доступа – 10 см.
Если состояние пациента удовлетворительное, ему разрешат на 2-3 сутки подниматься и начинать ходить с опорой на ходунки или костыли. Выписку из стационара оформляют на 7-10 сутки.
Сколько стоит артропластика и где пройти?
Стоимость артропластики с тотальным замещением костного соединения колена эндопротезом начинается в среднем с 200 тыс. рублей. Высокотехнологичное вмешательство в медучреждениях Украины стоит примерно так же, с перерасчетом в гривны – это от 100 тыс. грн.
Отечественные клиники оказывают подобную медицинскую помощь, увы, не на таком же блистательном уровне, как за границей, но по более приемлемым ценам. Например, в Германии такая операция обойдется пациенту в 15-20 тыс. евро, а в Израиле – 18-25 тыс. долларов. Заметим, в эти расценки не включена реабилитация, ее, по сути, нигде не вносят в программу лечения, что снижает шансы на благополучный исход. Исключение – Чехия.
Особенности реабилитации
На следующий день после оперативного вмешательства физиоинструктор поможет подняться с кровати, пациент сделает свои первые шаги с новым суставом, опираясь на костыли или ходунки. На предоперационных этапах обучают технике передвижения с опорно-поддерживающими приспособлениями, поэтому человек будет подготовлен к этому моменту. Нагружать на ранних порах ногу нельзя, разрешено только слегка касаться ею пола. Обязательно прописываются интенсивный курс антибиотикотерапии и противотромбозного лечения. Прописываются сильнодействующие обезболивающие и противоотечные средства, так как болевой синдром и отек после операции – стандартное явление.
Начиная с первого дня, приступают к разносторонним занятиям ЛФК с упором на укрепление мышц бедра. В раннем периоде – это изометрические сокращения бедренно-мышечного комплекса. Постепенно вводятся упражнения на сгибание-разгибание колена. При необходимости конечность тренируют на специальном тренажере, который будет помогать производить в нужном ритме, диапазоне соответствующие движения. Параллельно с лечебной физкультурой назначается посещение физиотерапевтических процедур.
С каждым вновь наступившим днем самочувствие будет улучшаться, если четко следовать квалифицированным рекомендациям реабилитолога и хирурга, физиотерапевта, методиста по ЛФК. Окончательная внутренняя адаптация вживленного устройства, восстановление подвижности колена, наконец, возвращение пациента в нормальное жизненное русло можно ожидать по истечении 2,5-4 месяцев упорной работы над реабилитацией.
Основная цель лечения всех видов поражения суставов – максимально возможное сохранение их функций, уменьшение болевых ощущений и других неудобств для больного. К сожалению, далеко не всегда удается при этом обойтись только консервативными методами.
Всю хирургию суставов условно делят на две основные группы: малую и большую.
К малым вмешательствам относят пункцию полости сустава с диагностической и лечебной целью. Для диагностики полученную жидкость проверяют в лаборатории, от результатов зависит диагноз, а значит, и правильность лечения. Удаление же гноя, крови из синовиальной полости и непосредственное доставление к больному месту различных лекарственных препаратов позволяет облегчить состояние пациента.

Другой малоинвазивный метод – артроскопия, при этом через прокол вводят специальные оптические приборы, можно осмотреть состояние хрящей, менисков. Последнее время с помощью этого метода все чаще проводят и весьма серьезные хирургические манипуляции типа пластики связок, удаления менисков или свободных тел в полости ( суставных мышей ).
Несмотря на развитие техники, хирургические вмешательства со вскрытием полости сустава (артротомия) все еще широко распространены и востребованы. Виды операций зависят от причин, вызвавших заболевание.
Корригирующие операции при деформации суставов
Деформации суставов могут быть обусловлены изменениями в них самих или окружающих тканях (костях, связках).
В таких случаях применяют:
Операции, приводящие к ограничению движения в суставе.
Чаще всего проводятся при параличах мышц конечностей, когда, например, стопа свисает и доставляет неудобства. К ним относится артрориз – создание специального ограничителя-распорки.
Здесь удаляются синовиальные оболочки, разъеденные дистрофическим процессом ( артроз ) или разрушенные при инфекционном воспалении (артрит). Может быть полноценной операцией, когда удаляют некротизированные (омертвевшие) ткани, костные обломки и секвестры. После этого вставляют специальный дренаж и очищают полость.
Кроме того, резекция обязательно присутствует как первый этап при создании артродеза, при проведении артропластики и подготовка к эндопротезированию.
Создание условий для полного срастания концов кости, образующих сустав, то есть, его полной ликвидации. После удаления всех суставных поверхностей до образования плотной костной мозоли накладывают гипс. Для ускорения и получения более прочного соединения иногда вставляют специальные штифты или закрепляют собственным костным трансплантатом, например, из гребня подвздошной кости. Результатом становится анкилоз – полная неподвижность в данном суставе.
При проведении этой операции сустав остается подвижным, исчезает болезненность в нем. Артропластику можно проводить, даже если произошло самопроизвольное заращение сустава. При этом кости отделяют друг от друга и между их концами укладывают специальную прокладку. В частности, при вмешательстве на коленном суставе используют участок широкой фасции бедра. В ортопедии эту операцию проводят как альтернативу эндопротезированию.
Эндопротезирование суставов

Наиболее радикальный метод хирургии суставов, когда не выполняющий своей функции, причиняющий лишь страдания сустав удаляется, и на его место вставляется трансплантат из специальных сплавов, не раздражающих ткани человека.
Для большей эффективности сейчас преимущественно проводят имплантацию двухполюсных моделей, то есть заменяется не только одна пораженная поверхность, но и вся суставная сумка. Сам искусственный сустав либо прочно фиксируется механически (забиванием в кость), либо крепится костным цементом. После этой операции все функции, доступные для этого сустава полностью восстанавливаются. Например, известный фигурист Алексей Ягудин после эндопротезирования тазобедренного сустава не только свободно ходит, но и катается на коньках.
Дегенеративно-дистрофические процессы, происходящие в суставе, на начальной стадии развития затрагивают только хрящ – он теряет свою эластичность, растрескивается и начинает постепенно истончаться. Поверхность костей лишается своего хрящевого покрытия, обнажается и возникает нефизиологическое трение, которое и вызывает болезненные ощущения.
Кроме хрящевого и костного компонентов, при заболевании также повреждается и мышечно-связочный аппарат, поскольку мышцы, расположенные вокруг сустава постепенно слабеют и атрофируются. Все это приводит к окончательному ограничению двигательной функции (возникает контрактура), что в итоге может вызвать сращение костей.
На начальных стадиях развития артроза для лечения применяется консервативная терапия, которая позволяет замедлить дегенеративный процесс в суставе. Как правило, в нее входит медикаментозное лечение, включающее препараты различных групп – обезболивающие, противовоспалительные, улучшающие питание хрящевой ткани и укрепляющие хрящевую ткань. Благотворным действием обладают и различные физиотерапевтические процедуры, лечебная физкультура, магнитотерапия, массаж.
Но в запущенных стадиях заболевания консервативная терапия малоэффективна сама по себе и может работать лишь в качестве дополнения к хирургическому виду лечения.
Показанием к оперативному вмешательству является либо кратковременный эффект, либо вообще неэффективность консервативного лечения, в случае, когда деформация сустава увеличивается, а боль усиливается.
Специалистами проводятся такие операции, как:
- артродез,
- артропластика,
- остеотомия.
Артродез

Артродез – это хирургическая операция, при которой создается полная неподвижность сустава с целью восстановления утраченной опороспособность конечности. Например, артродез голеностопного сустава необходим при выраженной степени его артроза для снятия боли в области лодыжки, болей при артрите и т.д.
Артродез применяют в тех случаях, когда сустав излишне деформирован, неустойчив, является весьма болезненным или поражен инфекцией. Кроме того, артродез делают тем больным, которым противопоказано проводить остеотомию или артропластику.
В таких случаях только артродез может избавить человека от боли. При деформации и смещении артродез позволяет зафиксировать кости в таком положении, при котором восстанавливается опорная функция конечности, несмотря на двигательные ограничения.
- внутрисуставной,
- внесуставной,
- смешанный,
- удлиняющий.
Суть операции заключается в скреплении суставных поверхностей кости при помощи различных приспособлений (длинных винтов, шурупов, пластин, стержней, костных трансплантантов). Такая плотная фиксация необходима для лучшего срастания кости. В некоторых ситуациях применяют компрессионный артродез, при котором происходит компрессия (сдавливание) суставных поверхностей.
Правильное исполнение артродеза решает проблему неопорности ноги, возникшую из-за сильного болевого синдрома.
После того, как пациент перенес артродез, ему требуется наложить гипсовую повязку на несколько месяцев.
Артропластика

Артропластика представляет собой операцию, при которой производится исправление или восстановление ограниченных или полностью утраченных функций сустава. Она заключается в моделировании новых суставных поверхностей, размещения между ними заменяющей хрящ прокладки, сделанной из собственных тканей больного или искусственных заменителей.
Артропластика является альтернативой артродезу, так как позволяет сохранить подвижность пораженного сустава.
Артропластика бывает нескольких видов, при которых происходит либо использование чашечки, либо замена поверхности сустава на искусственный, либо полное замещение сустава.
Тотальная артропластика – это эндопротезирование, один из самых эффективных методов хирургического лечения артроза коленного сустава. При эндопротезировании происходит полная замена пораженного сустава на специальный эндопротез, который успешно служит в течении нескольких десятков лет, избавляет человека от болезненных ощущений и возвращает ему полную двигательную активность.
Эндопротезы, используемые для тотальной артропластики, изготавливаются из самых современных материалов, которые биологически совместимы с организмом человека. Выбор какого-то определенного вида импланта зависит от индивидуальных особенностей каждого пациента. Кроме того, на сегодняшний день разработаны особые эндопротезы с короткими ножками, установка которых практически не повреждает костную ткань. Это не только минимизирует операционную травму, но и значительно снижает возможность повторной операции в будущем.
Во время хирургического вмешательства используются щадящие техники рассечения мышц, использование которых уменьшает операционную травму и позволяет пациенту быстро восстановиться. После проведения такой операции, как артропластика, необходимо пройти реабилитационный курс, с помощью которого происходит восстановление работы мышц и биомеханики походки. В лечение входят различные физиотерапевтические процедуры, лечебная гимнастика, массаж и т. д.
Остеотомия

Остеотомия – операция, которая направлена на улучшение функции сустава за счет устранения деформации суставов путем искусственного перелома или рассечения кости с последующей фиксацией. Главной целью остеотомии является не только восстановление опороспособности, но и уменьшение нагрузки на суставные поверхности и замедление дегенеративно-дистрофического процесса, происходящего в суставе при артрозе.
Как правило, остеотомию проводят в тех случаях, когда другие методы хирургического лечения не могут устранить болезненные ощущения и восстановить функцию сустава. Кроме того, остеотомия показана тем пациентам, кому, по каким-либо причинам, невозможно провести тотальную артропластику (эндопротезрования сустава). Чаще всего остеотомию проводят на костях конечностей.
Также остеотомию применяют для исправления врожденной и приобретенной деформации костей, неправильного положения конечностей при различных патологиях и заболеваниях, костных сращениях в суставах. Кроме лечебной функции, остеотомия играет большую роль и в косметической хирургии и применяется, например, для исправления овала лица или формы носа.
Остеотомия проводится около 1-1,5 часов под местным или общим наркозом. Во время операции происходит распиливание (рассечение) костей с последующей их фиксацией в новом положении при помощи различных приспособлений (пластины, костные трансплантанты, специальные аппараты). Это помогает равномерно распределить статическую и динамическую нагрузку на суставную поверхность, нормализовать внутрикостное давление, устранить венозный застой и, как следствие, значительно уменьшить болевой синдром и замедлить развитие артроза. После остеотомии, для ускорения сращения костей, как правило, назначается прием препаратов различного профиля и физиотерапевтические процедуры.
Остеотомия может быть открытой и закрытой. Закрытая остеотомия проводится через небольшие разрезы (2-4 см), она является менее травматичной и эстетически более правильной, чем остеотомия открытая, при которой оперативный доступ осуществляется через 10-12-сантиметровый разрез. Также различают полную и неполную остеотомии.
В зависимости от цели операции, остеотомия разделяется на корригирующую, и остеотомию для создания опоры. Как правило, остеотомию, направленную на восстановление опорной функции, применяют для крупных суставов (например, тазобедренных). Корригирующие остеотомии используют как для исправления деформации кости, так и для устранения деформации и улучшения функций сустава.
В некоторых случаях, при наличии дополнительных повреждений, остеотомию объединяют и с другими хирургическими вмешательствами.
Остеотомия является прекрасным средством лечения на ранних стадиях развития артроза коленного сустава, при которых еще не произошло полного разрушения сустава. Как правило, при своевременном проведении остеотомии, эффект может сохраняться в течение длительного времени.
Читайте также:


