Аномалии развития голеностопного сустава
Врожденные аномалии развития стопы представляют наиболее сложную в клиническом отношении патологию конечностей.
Врожденные аномалии развития стопы представляют наиболее сложную в клиническом отношении патологию конечностей. Ее сложность обусловлена тем, что у такого рода больных костный остов пораженного сегмента представлен преимущественно рудиментарными образованиями, сочетающимися с гипоплазией имеющихся костей. Патологическое состояние усугубляется деформацией или дефектом прилежащих отделов берцовых костей или же их аплазией. Стопа имеет неестественную форму, укорочена и, как правило, - неопорна. Покровные ткани деформированы, имеются дефекты
развития сухожильно-связочного и нервномышечного аппаратов. Наряду с гипоплазией костей отмечаются врожденные культи стопы различных размеров, а также ее полное врожденное отсутствие .
В современных руководствах по рентгенодиагностике в ортопедии дано лишь краткое описание рентгенологических и клинических симптомов основных видов аномалий развития стопы.
По мнению О.Я. Сусловой и др. (1984), на основании учета анатомо-функциональных особенностей опорно-двигательного аппарата принято выделять варианты нормы, и редкие аномалии и пороки развития, т.е. уродства. Нарушения развития могут быть системными и локальными. Среди многообразных локальных нарушений развития костей можно выделить
преимущественно количественные и преимущественно структурные. Количественные нарушения, могут касаться как нарушений размеров отдельных костей, так и нарушений соотношения отдельных элементов аппарата движения. К
сожалению, такой подход к классификации аномалий развития может быть только условным, поскольку чаще всего ортопед, особенно врач,занимающийся патологией стопы, сталкивается с комплексом изменений, когда количественные
и структурные нарушения имеют место у одного больного и речь идет о сложнейшей патологии, которую отнести к одному какому-либо виду аномалий просто невозможно. В.А. Дьяченко(1954) делит аномалии развития конечностей на:
- аномалии, характеризующиеся изменением количества лучей (пальцев), - гипердактилии
- полидактилии, гиподактилии и адактилии;
- аномалии, характеризующиеся изменением количества частей лучей,- гиперфалангии, гипофалангии и афалангии;
- аномалии, характеризующиеся изменением величины и длины пальцев,- мегалодактилии, брахидактилии, макродактилии и микродактилии;
- аномалии изменения связи лучей - синдактилии костные, кожные, тотальные, частичные;
- другие формы аномалий - прямопалость,агнезии тенара и прочие.
Автор отмечает, что "все эти формы аномалий часто сочетаются в различных комбинациях". Е.В. Лузина, Э.А. Шакиров (1990) относят к аномалиям развития стоп врожденную косолапость, плоскостопие, расщепление стопы, аномалии развития пальцев: многопалость, сращение или недоразвитие пальцев стопы, уменьшение их числа, отклонения пальцев, укорочение фаланг, недоразвитие стопы, макродактилию,ампутации и перетяжки.
Систематизировать и распределить аномалии развития по группам очень сложно, поскольку имеет место бесчисленное количество вариантов индивидуальной для каждого больного клинической и рентгенологической картины и непред-
сказуемых изменений формы и количества костей стопы. Кроме того, очень часто при аномаляих развития проксимального фрагмента конечности (в частности голени) имеет место нарушение развития и формирования стопы (деформации, гипоплазии, изменение количества пястных костей или пальцев, расщепленная стопа). Вышеприведенное показывает, что точка зрения на классификацию аномалий развития стопы неоднозначна, а наш опыт свидетельствует о том, что чаще всего речь идет о сочетании различных компонентов и таких аномалий, для которых характерны:
- значительные дефекты (отсутствие) большей части стопы (аплазия);
-недоразвитие какой-либо части (частей)стопы (гипоплазия).
Настоящая работа основана на анализе 216 рентгеновских снимков 72-х больных с различными аномалиями стоп. Рентгеновское исследование стопы и голеностопного сустава в 2-х проекциях(прямая, боковая) проводилось при поступлении больного в клинику. Учитывая сложное строение стопы, кости которой расположены в различных
плоскостях, исследование проводили по частям:задний отдел (пяточная кость) и передний (пальцы,плюсна и часть предплюсны). При необходимости выполняли дополнительные снимки в нестандартных проекциях в зависимости от вида патологии.
Последние необходимы для более четкой визуализации различных отделов стопы у больных с деформациями, когда стандартные проекции не позволяют это сделать.
В группе больных, взятых для данного исследования, были пациенты с аплазией малоберцовой кости (44), которая сопровождалась гипоплазией таранной и пяточной костей, аплазией или гипоплазией костей среднего отдела,
недоразвитием пальцев, уменьшением их числа,укорочением фаланг пальцев, полидактилией,синдактилией. Сочетание этих нозологических форм было разнообразным. У 9 больных отмечалась менее выраженная патология (гипопла-
зия плюсневых костей). У 5 больных количество нарушений было столь велико, что на рентгенограмме определялись только рудименты пяточной или таранной костей, одна или две гипоплазированные плюсневые кости, недоразвитые
пальцы (деформированные, укороченные), истонченные фаланги пальцев с нормальным или уменьшенным их количеством.
При сочетании целого ряда аномальных изменений рентгенологические особенности заключались в наличии выраженного остеопороза,изменении формы и размеров костей, нарушении структуры. В патологически измененных таранной, пяточной или костях среднего отдела стопы отмечались участки с мелкопетлистой или крупнопетлистой структурой, хаотично
расположенными трабекулами; отсутствовала система силовых линий в пяточной кости, не было характерного равномерного рисунка в таранной и других костях среднего отдела. Гипоплазированные плюсневые кости были истон-
чены, деформированы. Количество их, как правило, уменьшено, а головки и основания не имели характерной формы
Достаточно большую группу составляли пациенты с аплазией малоберцовой кости и аномалиями развития стопы. В этой группе также отмечалось многообразие вариантов нарушения развития костей стопы, но были и общие позиции: как правило, таранная кость представляла собой значительно гипоплазированное образование неправильной формы, в большинстве случаев составляющее единый блок с пяточной костью. В тех случаях, когда конечность была малоопорной, отмечался остеопороз, крупно-петлистый рисунок структуры костей стопы.
Пяточная кость имелась практически у всех больных, однако ее форма, размеры, взаимоотношения с другими костями были нарушены. Она представляла собой прямоугольник со скошенными углами,за исключением тех случаев, когда был выражен в той или иной степени пяточный бугор.
У больных с нагружаемой конечностью в заднем отделе пяточной кости хорошо контурировались силовые линии, направление которых в определенной степени соответствовало таковым в норме. Кости среднего отдела стопы отсутствовали,или имела место конкресценция их гипоплазированных вариантов друг с другом. Как правило, у
больных была плосковальгусная деформация стопы с уменьшением количества плюсневых костей или пальцев (трехпалая, двупалая стопа). Форма и размеры плюсневых костей были изменены: первая плюсневая кость чаще была утолщена,представляла собой объединение двух плюсневых костей, о чем можно было судить по наличию двух
ростковых зон в области головки. В этом случае часть диафиза имела крупно- и мелкопетлистую структуру, т.е. строение губчатой кости. Что касается фаланг пальцев, то наблюдались, изменения их формы, гипофалангия, подвывихи в суставах
В ряде случаев отмечалось нарушение развития с формированием плоской четырех- или двупалой стопы (расщепленная стопа), или трехпалой "стопы-качалки". Малоберцовая кость у этих больных была гипоплазирована, в результате чего имело место нарушение взаимоотношений в голеностопном суставе. Эта группа больных отличалась тем, что у них были более или менее сформированы кости среднего отдела стопы, однако количество их было меньше, чем
в норме (в основном за счет уменьшения или отсутствия клиновидных костей). Форма и размеры их, имея значительные вариации, не соответствовали норме . Структура костей заднего или среднего отдела отличалась большим полиморфизмом, и лишь у некоторых больных (со сформированным пяточным бугром) имелось близкое к нормальному расположение трабекул в области бугра.
Следующая группа больных - это пациенты с гипоплазией плюсневых костей. У семи больных была гипоплазия двух-трех костей, у двух -одной. Наряду с укорочением, гипоплазированные кости имели еще некоторые отличия: дистальные отделы диафиза были значительно ỳже,чем в норме, головки имели шаровидную форму, резко выраженный остеопороз, фаланги пальцев были укорочены, проксимальные фаланги имели форму песочных часов .
Результаты работы показали, что характер рентгенологических изменений костей стопы при различных видах аномалий имеет целый ряд отличий, связанных со степенью ее опороспособности, имеющимися количественными и
структурными нарушениями, особенностями кровоснабжения и т.д. Они характерны для каждой из описанных выше групп и имеют значение как для выбора методики оперативного лечения, так и для обоснования тактики послеоперационного ведения больных.
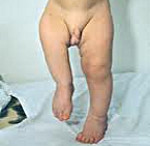
Врожденные аномалии нижних конечностей – обруппа пороков развития, включающая в себя патологию области тазобедренного сустава, бедра, коленного сустава, голени, голеностопного сустава и стопы. Может наблюдаться полное отсутствие конечности или какого-то из ее отделов, недоразвитие целого сегмента или одной из костей, входящих в этот сегмент, недоразвитие мышц, сосудов и нервов, соединительнотканные перетяжки и т. д. Возможно сочетание нескольких врожденных аномалий. Диагноз выставляется на основании данных осмотра, результатов рентгенографии, КТ, МРТ и других исследований. Лечение обычно хирургическое. Прогноз зависит от тяжести патологии.
МКБ-10
- Причины
- Классификация
- Виды аномалий
- Недоразвитие бедренной кости
- Врожденный вывих бедра и дисплазия тазобедренного сустава
- Вальгусная и варусная деформация бедра
- Врожденный вывих надколенника
- Отсутствие надколенника
- Врожденный вывих голени
- Вальгусные и варусные деформации коленного сустава
- Аплазия или недоразвитие большеберцовой кости
- Ложный сустав большеберцовой кости
- Цены на лечение
Общие сведения
Пороки развития нижних конечностей представляют собой обширную группу аномалий, возникших во внутриутробном периоде и значительно различающихся по тяжести. В практике ортопедии и травматологии встречаются относительно часто и составляют 55% от общего количества врожденных аномалий опорно-двигательного аппарата. Грубые пороки диагностируются сразу после рождения. Мелкие аномалии в ряде случаев могут протекать бессимптомно или почти бессимптомно и становиться случайной находкой при обследовании по поводу других травм и заболеваний. Лечением врожденных аномалий нижних конечностей занимаются детские ортопеды и травматологи.

Причины
Аномалии развития могут возникать в результате мутаций, а также действия внешних и внутренних тератогенных факторов. Наиболее распространенными внешними факторами, оказывающими негативное влияние на формирование конечностей, являются инфекционные болезни, нарушения питания, прием ряда медикаментов и радиационные воздействия. К числу внутренних факторов, которые могут привести к нарушению формирования конечностей, относится пожилой возраст матери, патология матки, тяжелые соматические болезни, некоторые гинекологические заболевания и эндокринные нарушения.
Классификация
Пороки, которые возникают вследствие недостаточности формирования:
- Амелия – конечность полностью отсутствует. Возможен апус (отсутствуют обе нижние конечности) и монопус (отсутствует одна нижняя конечность).
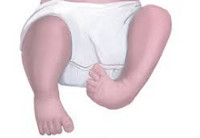
- Фокомелия или тюленеобразная конечность. Отсутствуют средние и/или проксимальные части конечности вместе с соответствующими суставами. Может быть двухсторонней или односторонней. Иногда в процесс вовлекаются все конечности, как нижние, так и верхние. Полная фокомелия – голень и бедро отсутствуют, сформированная стопа прикрепляется к туловищу. Дистальная фокомелия – голень отсутствует, стопа прикрепляется к бедру. Проксимальная фокомелия – бедро отсутствует, голень со стопой прикрепляются к туловищу.
- Перомелия – разновидность фокомелии, при которой наблюдается отсутствие части конечности в сочетании с недоразвитием ее дистального отдела (стопы). Полная перомелия – нога отсутствует, в месте ее прикрепления располагается кожный выступ или рудиментарный палец. Неполная – бедро отсутствует или недоразвито, конечность также заканчивается кожным выступом или рудиментарным пальцем.
Кроме того, различают отсутствие (аплазию) малоберцовой или большеберцовой кости, отсутствие фаланг (афалангию), отсутствие пальцев (адактилию), наличие одного пальца на стопе (монодактилию), а также типичную и атипичную формы расщепления стопы из-за отсутствия или недоразвития ее средних отделов.
Пороки, которые возникают вследствие недостаточной дифференцировки:
Сиреномелия – слияние нижних конечностей. Может наблюдаться слияние только мягких тканей либо слияние как мягких тканей, так и некоторых трубчатых костей. Нередко сочетается с отсутствием или недоразвитием костей таза и конечностей. При сиреномелии возможно как отсутствие стоп, так и наличие одной или двух стоп (чаще рудиментарных). Обычно наблюдается одновременное недоразвитие прямой кишки, заднего прохода, мочевой системы, внутренних и наружных половых органов.
Кроме того, в группу пороков, обусловленных недостаточной дифференцировкой, включают синостозы (сращения костей), врожденный вывих бедра, врожденную косолапость, артрогрипоз и некоторые другие аномалии.
Пороки вследствие увеличения количества: увеличение количества нижних конечностей – полимелия, удвоение стопы – диплоподия.
Пороки вследствие недостаточного роста – гипоплазии различных костей нижних конечностей.
Пороки вследствие избыточного роста – гигантизм, возникающий при одностороннем увеличении развитой конечности.
Врожденные перетяжки – тканевые тяжи, возникающие в различных местах конечности и зачастую нарушающие ее функцию.
Виды аномалий
Составляет 1,2% от общего количества врожденных деформаций скелета. Часто сочетается с другими аномалиями, в том числе аплазией малоберцовой кости и отсутствием надколенника. Проявляются хромотой. Степень нарушения функции конечности зависит от величины укорочения и тяжести порока развития. При поражении диафиза смежные суставы, как правило, не изменены, их функция сохранена в полном объеме. При поражении дистальных отделов бедра обычно возникают контрактуры. Конечность ротирована, укорочена. Таз перекошен и опущен в сторону дефекта. Ягодичная складка сглажена или отсутствует. Мышцы ягодицы и бедра атрофированы, стопа в положении эквинуса. Рентгенография бедренной кости свидетельствует об укорочении и недоразвитии сегмента.
Лечение хирургическое, направленное на восстановление длины конечности. В раннем возрасте выполняют операции для стимуляции ростковых зон. Начиная с 4-5 лет, осуществляют остеотомию в сочетании с наложением дистракционного аппарата. Если укорочение настолько велико, что восстановление длины конечности не представляется возможным, необходима ампутация стопы, иногда – в сочетании с артродезом коленного сустава (для создания длинной функциональной культи). При незначительном укорочении возможно использование специальной обуви и различных ортопедических аппаратов.
Врожденный вывих бедра наблюдается относительно редко, обычно обнаруживаются различные степени дисплазии. Патология, как правило, односторонняя. Девочки страдают в 7 раз чаще мальчиков. В 5% случаев выявляется прямая передача порока по наследству. Проявляется хромотой, ротацией и укорочением конечности. При двухсторонней аномалии возникает утиная походка. Рентгенография тазобедренного сустава свидетельствует об уменьшении и уплощении головки и ее стоянии выше вертлужной впадины. Лечение в раннем возрасте консервативное с использованием различных аппаратов, специальных трусиков и подушечек. При неустранимых вывихах по достижении 2-3 лет проводится операция.
Развивается при нарушении оссификации шейки или внутриутробном повреждении хряща, одинаково часто наблюдается у девочек и мальчиков, в 30% выявляется с двух сторон. Вальгусная деформация, как правило, протекает бессимптомно. Варусное искривление сопровождается хромотой, ограничением движений и быстрой утомляемостью конечности. Клинические проявления напоминают врожденный вывих бедра. При рентгенографии определяется задержка окостенения головки, укорочение и истончение бедренной кости. Шеечно-диафизарный угол уменьшен. Лечение хирургическое, выполняется корригирующая остеотомия для увеличения шеечно-диафизарного угла.
Встречается достаточно редко. Имеется наследственная предрасположенность. Может сочетаться с другими пороками, мальчики страдают вдвое чаще девочек. Врожденный вывих надколенника проявляется быстрой утомляемостью конечности, неустойчивой походкой и частыми падениями. Возможна контрактура. Без лечения проблема с возрастом усугубляется, возникает деформирующий артроз, развивается вальгусное искривление конечности. Рентгенография коленного сустава свидетельствует о недоразвитии и смещении надколенника (чаще кнаружи) и недоразвитии наружного мыщелка. Лечение хирургическое – собственную связку надколенника перемещают и фиксируют в срединном положении.
Часто сочетается с другими аномалиями развития коленного сустава (недоразвитием суставных концов большеберцовой и бедренной кости), с вывихом бедра и голени, косолапостью и прочими пороками. Течение изолированной патологии обычно бессимптомное, при повышенных нагрузках возможна слабость и утомляемость конечности. При изолированной аномалии лечение не требуется.
Выявляется редко, обычно носит двухсторонний характер. Сопровождается контрактурой и деформацией колена. Тип деформации зависит от вида смещения костей голени. Мышцы бедра и голени недоразвиты, часто имеют аномальные точки прикрепления. Патология нередко сочетается с аномалиями развития голеностопного сустава, отсутствием или недоразвитием большеберцовой кости. Лечение в раннем возрасте консервативное (вытяжение с последующим вправлением). В возрасте 2 года и старше проводятся операции – открытое вправление вывиха, при необходимости в сочетании с коррекцией сопутствующей скелетной патологии.
Наблюдаются редко, могут передаваться по наследству. Обычно сочетаются с деформацией шейки бедра и плоскостопием. Становятся причиной раннего тяжелого гонартроза. В возрасте до 5-6 лет проводится коррекция с использованием консервативных методов, в последующем осуществляется оперативное вмешательство. В зависимости от тяжести патологии проводят изолированную остеотомию в области надмыщелков бедренной кости либо сочетают остеотомию бедра с желобковой, клиновидной или поперечной остеотомией большеберцовой кости.
Сопровождается укорочением и искривлением конечности. Стопа супинирована, находится в положении эквинуса или подвывиха. Опора нарушена. Возможно сочетание с недоразвитием или отсутствием костей стопы, недоразвитием или вывихом надколенника, атрофией и нарушением развития мышц голени и бедра. Детям до 3 лет проводится консервативная терапия для восстановления нормального положения стопы. В последующем выполняется удлинение голени с использованием дистракционных аппаратов.
Может быть истинным или возникшим в месте расположения врожденной кисты. Выявляется патологическая подвижность, углообразное или дугообразное искривление в области ложного сустава, атрофия мышц, уплотнение и рубцовые изменения кожи, укорочение и утончение конечности. Рентгенография костей голени свидетельствует об остеопорозе. Лечение хирургическое с использованием костных трансплантатов или аппарата Илизарова.
Артрогрипоз вызван нарушениями в развитии опорно-двигательного аппарата. Они связаны с контрактурами, фиброзами и деформацией конечностей. Выделяют множество видов аномалий. Наиболее распространенными формами являются атрогрипоз запястья, локтей, плеч, бедер и коленей. В настоящее время существует несколько теорий о его происхождении, но доподлинно причина не выявлена.
В данной статье пойдет речь о том, что такое артрогрипоз, о его причинах, лечении и прогнозе.
Что такое артрогрипоз

Артрогрипоз – это генетическое заболевание, врожденная патология, связанная с аномальным развитием суставов, мышц и спинного мозга. Данное заболевание встречается довольно редко. Только 2-3 % из всех аномалий развития, которые связаны с опорно-двигательным аппаратом, приходятся на артрогрипоз.
Эта болезнь не прогрессирует со временем, не затрагивает другие внутренние органы и не влияет на умственные способности ребенка.
В медицине есть мнение, что артрогрипоз —, не диагноз, а состояние организма. Выявление артрогрипоза во время беременности является важным моментом для прогноза и генетического исследования.
Это не весь перечень разновидностей аномалии.
Узнайте, в чем разница артрита и артроза.
Рассмотрим более подробно врожденный множественный артрогрипоз и дистальную синдромальную форму.
Врожденный множественный артрогрипоз делится на:
- аномалии верхних конечностей,
- аномалии или артрогрипоз нижних конечностей,
- генерализованная форма,
- генерализованная форма с затрагиванием позвоночника.
Генерализованная форма – это вовлечение в патологический процесс плечевых, локтевых, лучезапястных, тазобедренных, коленных суставов, кистей и стоп, лицевого скелета.
Артрогрипоз верхних конечностей делится на две группы: недоразвитые руки по продольному типу и недоразвитые руки по поперечному типу. Обе формы представляют собой частичное или полное отсутствие функции схватывания предмета рукой. Мышцы руки атрофированы, и сама рука укорочена в размерах от 1,5 см до полного ее отсутствия.
Артрогрипоз нижних конечностей имеет три формы патологии. Это фокомелия, амелия и перомелия. При фокомелии отсутствуют средние части конечностей, она может быть односторонней или двусторонней. Амелия – это полное отсутствие сустава. Перомелия представляет собой разновидность фокомелии, при которой сочетается отсутствие части конечности с аномалией стопы.
Как лечить артроз коленного и голеностопного сустава?
Дистальная форма артрогрипоза связана с аномалиями мелких суставов. При этой форме поражаются кисти и стопы, иногда включаются челюстно-лицевые суставы. Преимущественно они являются следствием наследственных болезней.
Данная категория объединяет 18 подвидов. Вот некоторые из них:
- синдром Гордона,
- дизморфизм дигиталярный,
- синдром Фримена-Шелдона,
- врожденная арахнодактилия,
- птеригиум,
- трисмус-псевдокамптодактилия.
Причины
Происхождение аномалии мало изучено, поэтому среди причин существует множество теорий. Их можно объединить в следующие группы:
механические факторы (уменьшение околоплодных вод и давление на плод, патологическое внутриутробное положение плода, физическая травма),
Симптомы артрогрипоза
К общим признакам заболевания можно отнести:
- атрофию мышц,
- блокировку суставов,
- деформацию суставов.
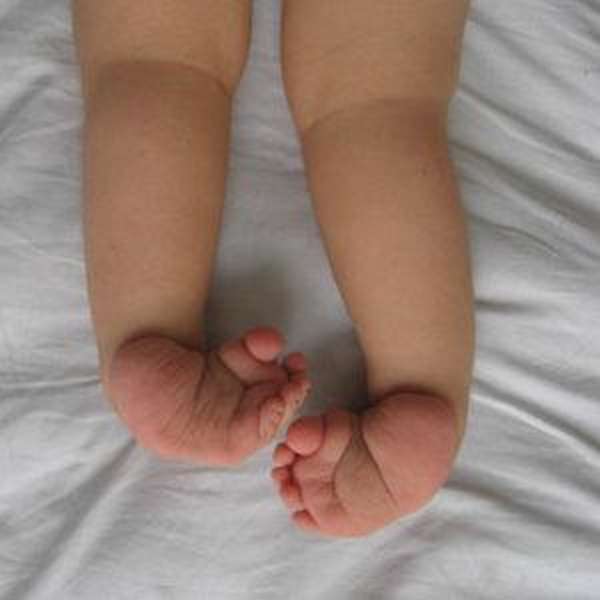
Симптомами артрогрипоза нижних конечностей являются:
- наружно-ротационно-отводящие либо сгибательно-приводящие контрактуры в тазобедренных суставах,
- вывихи бедер, но не всегда,
- сгибательные или разгибательные контрактуры в коленях,
- деформации стоп.
Симптомы артрогрипоза верхних конечностей:
- внутриротационно-приводящие в плечевых суставах,
- разгибательные в локтевых,
- сгибательные в лучезапястных,
- сгибательно-приводящие в первом пальце.
Как лечить артроз позвоночника?
Лечение
Как лечить артрогрипоз? Артрогрипоз поддается лечению и позволяет приобрести ребенку полную физическую самостоятельность. Оно подразумевает комплексную терапию. Чем раньше лечение начинается, тем проще поддается исправлению и тем меньше вероятность оперативного вмешательства.
Лечение артрогрипоза как верхних, так и нижних конечностей у детей на начальном этапе предполагает предотвращение вторичной деформации суставов, которая развивается из-за отсутствия равновесия между сгибанием и разгибанием сустава.
Физиотерапия для детей дает большой положительный эффект. Детский организм очень восприимчив к стимуляции нервной системы и хорошо откликается на ее воздействие.
Наряду с этим проводятся мануальная терапия, массаж и лечебная физкультура.
При необходимости суставы фиксируют шинами или гипсом. Иногда это бывает необходимо уже на 4-5 день после рождения. Суставы фиксируют с помощью лонгеты или шины, например, при вывихе бедра.
Шины могут быть неподвижными и динамическими. Неподвижные, или стабильные, полностью фиксируют сустав. Динамические составляют из системы шарниров. Они позволяют совершать движения. Они применяются как в период реабилитации после операции, так и для лечения детей, которым не потребовалась операция.
Узнайте, как лечить ревматоидный артроз.
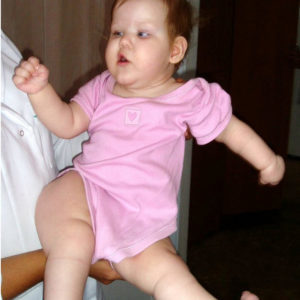
Гипсование проводится поэтапно, с определенной частотой. Перед наложением гипса проводится курс упражнений. Также ежедневно несколько раз в день делаются корригирующие упражнения и укладки. Курс гимнастики развивает и увеличивает объем движений, корректирует деформации в суставе.
В качестве физиолечения применяют электрофорез с лекарственными веществами, фонофорез, электростимуляции, аппликации с озокеритом и парафином и солевые прогревания. Они улучшают кровообращение, укрепляют нервную систему и способствуют более глубокому проникновению лекарственных препаратов в ткани.
Несколько раз в год проводятся курсы неврологической терапии. Они улучшают состояние проводимости нервных волокон и метаболизма в тканях.
При малой эффективности консервативного лечения применяют хирургическое вмешательство. Оно проводится чаще всего в 2-3-летнем возрасте. Операцию делают для корректировки размеров мышц и сухожилий, а также изменения положения суставов.
Прогноз
Прогноз на будущее при артрогрипозе у детей зависит от тяжести заболевания. При незначительных деформациях и раннем лечении артрогрипоз излечим. Но существует вероятность рецидива, поэтому дети наблюдаются в условиях периодической диспансеризации в течение всего периода роста костей.
Генерализованный артрогрипоз неизлечим. Пациенты должны периодически проходить лечение, реабилитацию и адаптацию в специализированных учреждениях.
Заключение
Несмотря на трудности в лечении артрогрипоза, благодаря усилиям родителей и методам современной медицины возможно значительно улучшить состояние ребенка. Регулярные осмотры ортопеда позволят отслеживать динамику процесса.
Артроз голеностопного сустава
Основной причиной развития артроза голеностопного сустава являются травмы. В результате переломов лодыжек, повреждений связок голеностопного сустава запускаются процессы, приводящие к разрушению суставного хряща, что со временем проявляется значительной болью и ограничением движений в суставе. Значительно реже артроз в голеностопе может вызывать ревматоидный артрит, различные инфекции, остеонекроз, а также некоторые виды артропатий.
Артроз голеностопного сустава — достаточно распространенная патология. Бурное развитие хирургии в последние десятилетия, внедрение в практику малоинвазивных операций, разработка новых лекарственных препаратов и методов консервативного лечения позволило врачам значительно улучшить качество жизни пациентов с артрозом и вернуть многих из них к полноценной повседневной деятельности и спорту.
В этой статье мы расскажем вам о причинах и факторах, способствующих развитию артроза голеностопного сустава, о его основных симптомах и способах диагностики. Подробно остановимся на консервативных и оперативных методах лечения этого заболевания, в том числе наиболее современных и малоинвазивных.
Голеностопный сустав образован соединением малоберцовой, большеберцовой и таранной кости. Образно голеностопный сустав можно сравнить с вилкой, сформированной лодыжками, внутри которой находится блок таранной кости.
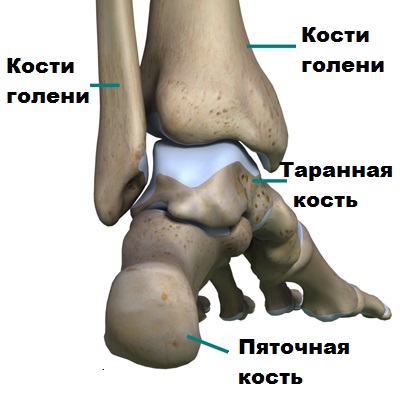
Благодаря такой анатомии голеностопный сустав и стопа функционируют вместе как одно целое, обеспечивая надежную опору телу человека. Стабильность голеностопа создают мощные боковые связки, расположенные по внутренней и наружной поверхности сустава. Связки прочно удерживают кости голени и стопы вместе.
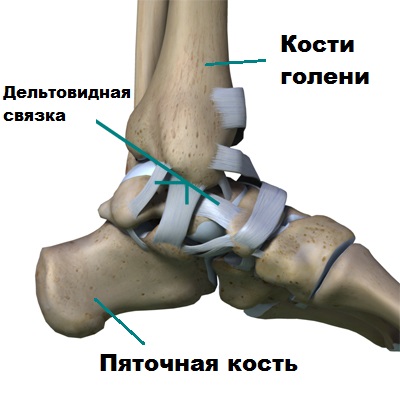
Разрывы связок голеностопа или их постоянные растяжения увеличивают подвижность блока таранной кости в вилке сустава, что со временем приводит к повреждению суставного хряща и развитию артроза.
Суставной хрящ покрывает сочленяющиеся концы таранной кости и лодыжек и обеспечивает плавные и безболезненные движения в суставе. Суставной хрящ по строению очень прочный и гладкий. Для улучшения скольжения костей в суставе, хрящ дополнительно смазывается специальной жидкостью, которая называется синовиальной.
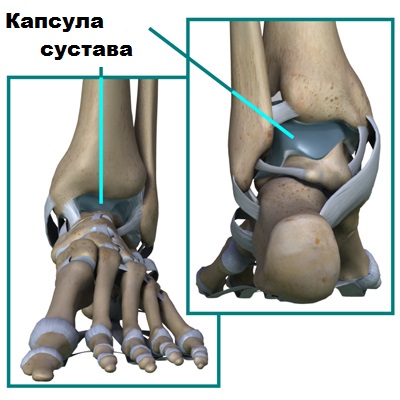
Синовиальную жидкость продуцирует синовиальная оболочка, которая выстилает изнутри капсулу сустава.
Больные обычно предъявляют жалобы на боль в области голеностопа без четкой локализации, которая развивается постепенно и нарастает в зависимости от степени повреждения суставного хряща.

Обычно пациент сообщает врачу о ранее перенесенных травмах и даже операциях на голеностопном суставе. Некоторые больные отмечают наличие у них системных заболеваний, таких как сахарный диабет, аутоиммунные и воспалительные болезни.
На начальных стадиях артроза боли у пациента возникают после длительной нагрузки и проходят в покое.
При выраженном артрозе пациент испытывает нестерпимую боль в покое и даже во сне. Больные могут отмечать щелчки или хруст при движениях. В запущенных случаях артроза обращает на себя внимание деформация голеностопного сустава.
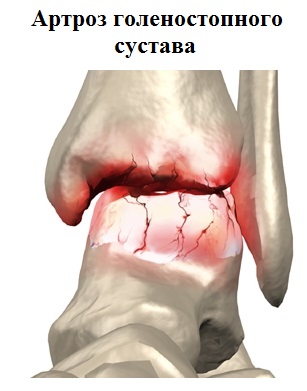
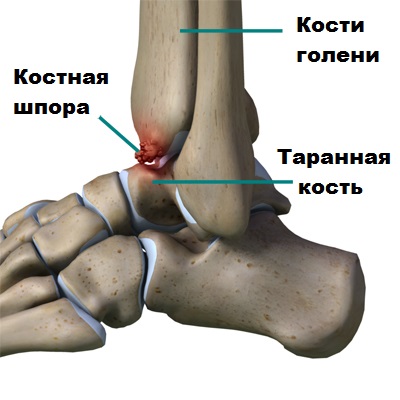
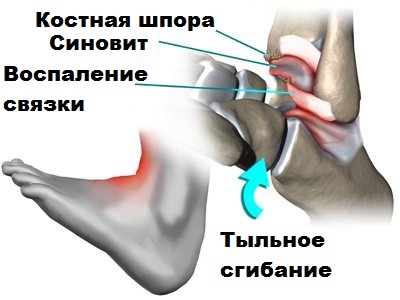
Обычные рентгенограммы дают возможность наилучшим образом увидеть деформацию голеностопного сустава и позволяют оценить стадию артроза. При артрозе суставная щель постепенно сужается, а также формируются разрастания костной ткани (остеофиты) по краям берцовой и таранной кости.
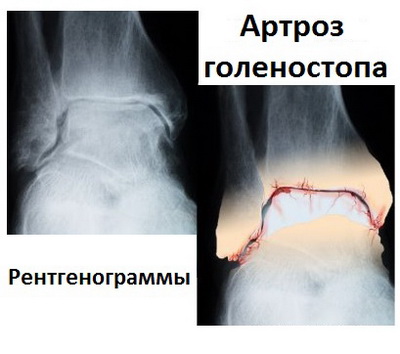
Нередко наряду с остеофитами на снимках выявляются кисты и участки склероза костей. Это свидетельствует о тяжелой степени дегенерации сустава.
Отличным дополнением к рентгенографии, особенно при планировании операции, служит компьютерная томография, позволяющая получить 3D-изображение сустава.
Больному с артрозом голеностопного сустава, особенно на начальных стадиях, необходимо проведение консервативного или безоперационного лечения. Консервативное лечение включает в себя назначение противовоспалительных и обезболивающих препаратов. Также пациенту необходимо изменить свою повседневную физическую активность. Следует ограничить осевую нагрузку на сустав, особенно связанную с бегом и прыжками. Это поможет уменьшить болезненность в области сустава. Также важно подобрать пациенту удобную ортопедическую обувь, изготовить индивидуальные стельки и зафиксировать голеностопный сустав специальной ортезной повязкой.
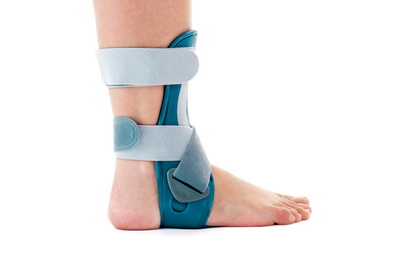
Все эти несложные процедуры позволят разгрузить голеностопный сустав при ходьбе и уменьшить проявления артроза. Применение внутрисуставных инъекций препаратов гиалуроновой кислоты, введение в полость сустава обогащённой тромбоцитами плазмы (PRP), особенно на начальных стадиях артроза, может облегчить симптомы поражения голеностопного сустава.
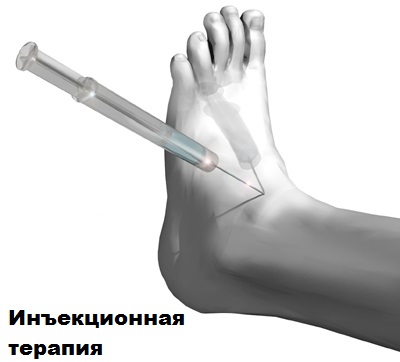
При сильном воспалении допускается введение в полость сустава глюкокортикоидов. Глюкокортикоиды способны значительно уменьшить воспаление и боль в голеностопном суставе.
При отсутствии эффекта от проводимого консервативного лечения, а также при наличии признаков тотального разрушения голеностопного сустава может быть показана операция.
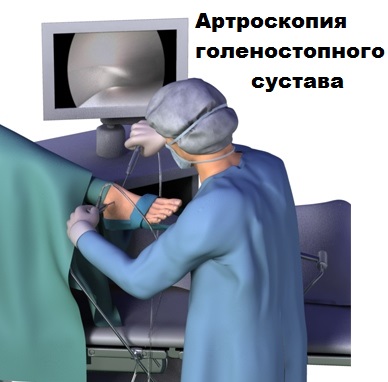
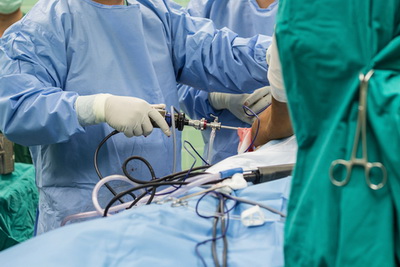
На голеностопном суставе при определенных стадиях артроза могут выполняться малоинвазивные оперативные вмешательства с применением метода артроскопии.
Как говорилось ранее, при артрозе голеностопного сустава по краям костей формируются костные шипы или остеофиты. Крупные остеофиты при движениях в стопе и голеностопе могут соударяться друг с другом и вызвать болевой синдром у пациента. Подобные остеофиты обычно образуются по передней поверхности сустава.
Современное оборудование позволяет нам через прокол кожи ввести в полость голеностопа небольшую видеокамеру и осмотреть сустав изнутри. При выявлении костных разрастаний, остеофитов, с помощью специального костного микро-бора так же через проколы кожи врачи могут удалить лишнюю костную ткань.
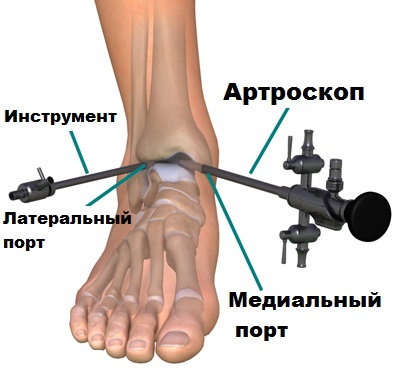
Во время операции из полости сустава удаляются свободные хрящевые и костные тела, которые образуются в голеностопном суставе при артрозе и вызывают боли и периодические блокады при движениях.
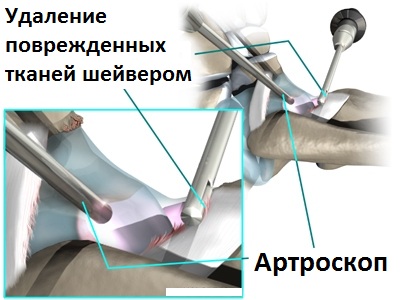
Проведение санационной артроскопии голеностопного сустава в комбинации с последующим введением в его полость препаратов гиалуроновой кислоты может облегчить состояние пациента с артрозом на срок вплоть до 3-5 лет. Операция очень хорошо переносится пациентом и практически не требует нахождения пациента в стационаре.
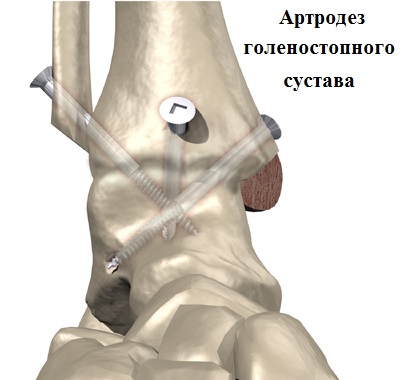
При тотальном поражении хряща голеностопного сустава (артрозе четвертой стадии), нередко сопровождающимся сильной деформацией сустава, приходится прибегать к операции по артродезу сустава.
Преимуществом артродеза голеностопного сустава является возможность значительного уменьшения выраженности болевого синдрома при артрозе с возвращением больного к нормальной повседневной жизни.
Недостатком артродеза голеностопного сустава является потеря подвижности в нем. Функция голеностопного сустава после артродеза переносится на другие суставы стопы.
В общем, даже несмотря на то, что голеностопный сустав в результате операции замыкается, долгосрочные результаты подобного хирургического вмешательства, согласно современным исследованиям, более чем хорошие.
Ранее операция по артродезу голеностопного сустава выполнялась открыто, с использованием широких кожных разрезов, иногда даже нескольких, и сопровождалась сильным болевым и отечным синдромом в послеоперационном периоде. Эволюция хирургических технологий закономерно привела к тому, что сегодня операция по артодезированию голеностопного сустава может выполняться малоинвазивно, или артроскопически, через небольшие проколы кожи.
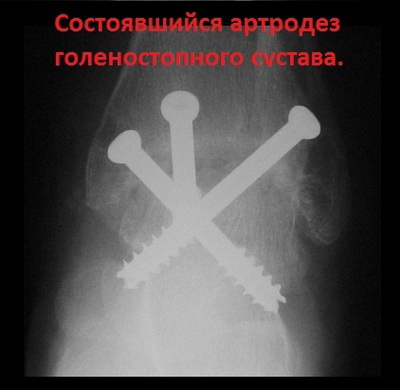
Преимущества артроскопического артродеза голеностопного сустава очевидны. Это и менее выраженный болевой синдром после операции, и более приемлемые, с косметической точки зрения, разрезы, и относительно меньшая травма здоровых мягких тканей во время операции.
Однако артроскопический артродез по сравнению с открытой операцией является гораздо более сложным, с технической точки зрения, вмешательством и требует высокой квалификации хирурга.
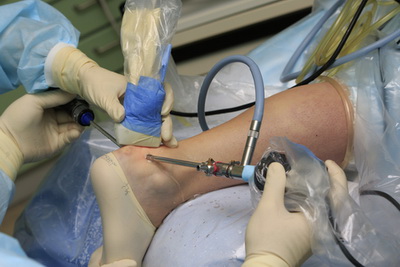
После операции пациенту рекомендуется возвышенное положение конечности и фиксация стопы и нижней трети голени в специальном бандаже. Нагрузка на конечность исключается в течение 8-10 недель.
Клиника травматологии и ортопедии — это центр инновационных технологий, помогающий пациентам со всей России и стран ближнего зарубежья. Мы сотрудничаем с кафедрами лучших медицинских ВУЗов Москвы, а также профессорами клиник Европы. Наша клиника использует новейшие разработки и достижения в области медицины. Специалисты клиники обеспечивают оказание медицинских услуг на самом высоком уровне по специальностям травматология-ортопедия и артрология.
Клиника травматологии и ортопедии оснащена самой современной аппаратурой от компаний с мировым именем.
Для диагностики и проведения лечебных процедур и операций мы используем оборудование экспертного уровня. Стационар клиники состоит из стандартных четырехместных и улучшенных одно- и двухместных палат с опытным и вежливым персоналом.
Клиника травматологии и ортопедии — это высокое качество медицинских услуг и профессионализм специалистов.
Артроскопический артродез голеностопного сустава при тяжелом артрозе
- Изучение истории заболевания и жалоб пациента
- Клинический осмотр
- Выявление симптомов заболевания
- Изучение и интерпретация результатов МРТ, КТ и рентгенограм, а также анализов крови
- Установление диагноза
- Назначение лечения
Повторная консультация врача травматолога — ортопеда, к.м.н. — бесплатно
- Анализ результатов исследований, назначенных во время первичной консультации
- Постановка диагноза
- Назначение лечения
- Местная анестезия
- Локальное введение расствора глюкокортикоида (Дипроспан)
PRP-терапия, плазмолифтинг при заболеваниях и травмах голеностопного сустава — 4000 рублей (одна инъекция)
- Консультация специалиста, к.м.н.
- Взятие крови
- Приготовление обогащенной тромбоцитами плазмы в специальной пробирке
- Введение обогащенной тромбоцитами плазмы в пораженную область
Артроскопическое лечение артроза голеностопного сустава — 39500 рублей
- Пребывание в клинике (стационар)
- Анестезия (эпидуральная)
- Артроскопическая операция, хондропластика, коабляция поврежденных участков хряща при необходимости
- Расходные материалы
* Анализы для операции в стоимость не входят
Артроскопический артродез голеностопного сустава — 89500 рублей
- Пребывание в клинике (стационар)
- Анестезия (эпидуральная)
- Артроскопическая операция
- Расходные материалы
- Импланты (винты и пластины) от ведущих зарубежных производителей
* Анализы для госпитализиации и послеоперационный ортез в стоимость не входят
Прием врача травматолога — ортопеда, к.м.н. после операции — бесплатно
- Клинический осмотр после операции
- Просмотр и интерпретация результатов рентгенограмм, МРТ, КТ после операции
- Рекомендации по дальнейшему восстановлению и реабилитации
- Внутрисуставное введение препарата гиалуроновой кислоты (при необходимости)
- Перевязка, снятие послеоперационных швов
Читайте также:


