Анестезия при операциях на сосудах нижних конечностей
В основном сосудистая хирургия — это операции на артериальных сосудах, патологически измененных или поврежденных атеросклерозом, который приводит к ослаблению периферического кровотока (ишемии) или эмболическим явлениям. Летальность при плановых операциях на аорте — 7%, а при экстренных операциях на аорте, по крайней мере, 50%.
Летальность и число осложнений заметно увеличиваются при наличии запущенных сердечно-сосудистых заболеваний. Операции могут быть длительными и требовать переливания крови, вызывать выраженные водно-секторальные сдвиги и существенное повреждение функции легких.
Пациенты с сосудистой патологией часто пожилые с артериопатиями и серезными сопутствующими заболеваниями. Наиболее часто встречаются артериальная гипертензия (66% пациентов), ИБС (стенокардия и ИМ), сердечная недостаточность, сахарный диабет и хроническая обструктивная болезнь легких (по крайней мере, 50% — это курильщики или экскурильщики). Многие пациенты получают аспирин, бета-блокаторы, мочегонные, средства для лечения сердечной недостаточности и, возможно, инсулин или оральные сахароснижающие препараты.
Многие пациенты могут иметь ряд операций в прошлом, например, удаление аневризмы брюшного отдела аорты — аортобифеморальное шунтирование, с последующим фемородистальным шунтированием и, наконец, ампутация. Протоколы предыдущих анестезий необходимо просмотреть.
- 30-40% сосудистых операций полусрочные или экстренные, когда счет идет на часы, поэтому имеет значение квалификация привлеченного анестезиолога.
- Все пациенты, которым устанавливают сосудистые трансплантаты (обычно Gortex® или Dacron®), нуждаются в проведении антибиотикопрофилактики.
- При измерении неинвазивного АД на обеих руках могут быть выявлены существенные различия вследствие артериопатии (клинически ориентируются на большее из двух значений).
- Развивая рабочие отношения с сосудистыми хирургами, вы имеете больше шансов быть предупрежденным о неблагоприятных событиях (например, наложение/снятие зажима на аорте, внезапная массивная кровопотеря и т. д.).
Предоперационное обследование
При предоперационном обследовании желательно количественно определить выраженность любого сердечного и легочного заболевания, как для запланированного хирургического вмешательства, так и для послеоперационного периода. Тщательно оценивают (и документируют), адекватно ли применение региональной анестезии, — она может иметь преимущества, но может быть и противопоказана пациенту, получающему антикоагулянты.
Собирают тщательный анамнез и обследуют пациента. Следует прямо уточнить переносимость физической нагрузки (дистанция по прямой, способность подняться по лестнице) и способность лежать на спине.
Исследования: обычно клинический анализ крови, электролиты и креатинин, ЭКГ, рентгенография грудной клетки.
Перед плановой операцией на аорте и у пациентов с недавно возникшей кардиальной симптоматикой проводят динамическое исследование функции сердца. Оно должно включать, по крайней мере, эхокардиограмму, при помощи которой также определяют фракцию выброса левого желудочка (ЛЖ). У больных с исходно измененной ЭКГ или кардиальной симптоматикой рекомендуют ЭКГ или эхокардиографию с физической нагрузкой. Возможно также радионуклидное сканирование с таллием или данные многоканального сканирования (MUGA).
Пациентов с критической стадией ишемической болезни сердца перед операцией на аорте следует проконсультировать у кардиолога, который определит целесообразность проведения коронарографии для уточнения кардиологического статуса, и, возможно, коронарной реваскуляризации до операции на аорте. Пациенты, которым необходимо срочное оперативное вмешательство на сосудах, вероятно, будут прооперированы прежде, чем динамические исследования могут быть сделаны. Плановая же операция может быть отсрочена до тех пор, пока такое исследование не выполнено.
Пациентам со значимыми респираторными заболеваниями, предлагаемым на операцию по поводу аневризмы брюшного отдела аорты, проводят исследование функции легких.
Премедикация
- Некоторым пациентам могут потребоваться анксиолитики.
- Есть данные, что бета-блокаторы типа атенолола или бисопролола, назначенные предоперационно, могут уменьшать сердечно-сосудистую летальность во время больших сосудистых операций. Утверждение может оставаться верным даже при введении однократной дозы. Однако это спорно и рутинно не делается.
Региональная анестезия в качестве основной может быть использована при сосудистых операциях на дистальных участках, а также все чаще и чаще используется при хирургии каротидной зоны, с дополнительной седацией. Эпидуральная анальгезия обычно используется для дополнения общей анестезии при аневризме брюшного отдела аорты.
- Преимущества региональных методов включают:
- Лучший контроль за пациентом (каротидная эндартерэктомия у пациента в сознании)
- Улучшенный кровоток в нижних конечностях, снижаются случаи тромбоза глубоких вен, количество повторных операций (периферическая реваскуляризация).
- Улучшение послеоперационной анальгезии (аневризма брюшного отдела аорты, дистальная реваскуляризация, ампутация).
- Снижение легочных осложнений (операция по поводу аневризмы брюшного отдела аорты).
- Превентивная анальгезия при ампутациях с возможным уменьшением фантомных болей.
- Коррекция проксимальной гипертензии во время пережатия аорты.
Небольшой, но все же имеющийся риск эпидуральной гематомы следует сопоставить с преимуществами региональной анестезии для каждого пациента индивидуально. Основные правила, по которым не следует ставить/удалять эпидуральный катетер:
- у пациентов, получающих антикоагулянты при МНО > 1,5;
- у пациентов с другой доказанной коагулопатией, например тромбоциты
Аннотация научной статьи по клинической медицине, автор научной работы — Деркембаева Ж.С.
В статье приводятся данные сравнительного анализа общей, эпидуральной и комбинированной анестезии при реконструктивных операциях на магистральных сосудах . На основании изучения результатов предпочтение отдается применению широкой эпидуральной анестезии с эпидурального пространства.
Похожие темы научных работ по клинической медицине , автор научной работы — Деркембаева Ж.С.
Special characteristics of epidural anesthesia during aorta and lower extremity arteries surgeries
The article contains information on comparative analysis of general, epidural and combined anesthesia during reconstructive surgeries of the great arteries . On the basis of immediate results usage of broad epidural anesthesia is preferred with catheterization of the epidural cavity.
ОСОБЕННОСТИ ЭПИДУРАЛЬНОЙ АНЕСТЕЗИИ ПРИ ОПЕРАЦИЯХ НА АОРТЕ И СОСУДАХ НИЖНИХ КОНЕЧНОСТЕЙ
Национальный госпиталь Министерства здравоохранения Кыргызской Республики, Отделение анестезиологии и реаниматологии, г.Бишкек
эпидуральная и комбинированная анестезия, сосуды, аорта, операция.
В статье приводятся данные сравнительного анализа общей, эпидуральной и комбинированной анестезии при реконструктивных операциях на магистральных сосудах. На основании изучения ближайших результатов предпочтение отдается применению широкой эпидуральной анестезии с катетеризацией эпидурального пространства.
Аяктарыньщ аорталары мен кан-тамырларында операциялар жасау кезшде эпидуралды анестезиясыньщ ерекшел1ктер1
КР ДСМ ¥Г анестезиология мен жансактау бел1мшес1, Бшкек к,.
эпидуралды жэне курамбел'ит'! анестезия, тамырлар, аорта, операция.
Макалада /рi тамырларта реконструктивтк операциялар кезшде жалпы, эпидуралды мен к±рамбелк анестезиясынын салыстырма талдауынын деректерi кeрсетiледi. Дэлелдемеген ете жакын нэтижелерiн зерделеу непзнде эпидуралды ауматынын катетерлеумен эпидуралды анестезиясын кеннен колдануын жен деп таниды.
Special characteristics of epidural anesthesia during aorta and lower extremity arteries surgeries
National hospital of the Ministry of healthcare of the Kyrgyz Republic, Anesthesia and emergency care unit, Bishkek
epidural and combined anesthesia, arteries, aorta, surgery
The article contains information on comparative analysis of general, epidural and combined anesthesia during reconstructive surgeries of the great arteries. On the basis of immediate results usage of broad epidural anesthesia is preferred with catheterization of the epidural cavity.
Облитерирующие заболевания артерий являются наиболее распространенным поражением сосудов нижних конечностей [4,6,7]. Причиной развития окклюзионных процессов в 86-90% случаев является атеросклероз. По данным различных авторов частота развития тяжелой ишемии нижних конечностей при облитерирующем атеросклерозе общей подвздошной артерии колеблется от 20 до 70%, что требует хирургической коррекции [3,9].
Успехи в лечении пациентов с атеросклеро-тическими окклюзиями во многом определяются внедрением в широкую клиническую практику реконструктивных пластических операций и связаны с именами как отечественных, так и зарубежных ученых. Однако хирургическое лечение пациентов с данной патологией остается сложной проблемой. Несмотря на успехи сосудистой хирургии, летальность после операций на магистральных сосудах остается высокой и составляет от 2% до 20% [1,8].
Анестезиологическое обеспечение реконструктивных вмешательств на аорте и ее ветвях до сих пор остается одним из наиболее сложных разделов современной анестезиологии [1,2]. Применение регионарной анестезии при операциях на брюшном отделе аорты, по мнению ряда исследователей, имеет свои позитивные и негативные стороны [3,4,5].
Стремление снизить количество интра- и послеоперационных осложнений вызвало повышение интереса к регионарным методам анестезии, но добавило проблему обширной десимпатизации сосудистого русла на фоне исходной гиповолемии, что может привести к опасной гипотонии и брадикардии. Уменьшение дозы местного анестетика и комбинация регионарной анестезии с облегченной общей анестезией не решают проблем нарушений гемодинамики, но могут обусловить развитие осложнений, присущих каждому из этих методов [6.7].
В последние годы в качестве самостоятельного вида обезболивания или в комби нации с другими методами при операциях на брюшном отделе аорты широкое приме нение находит длительная эпи-дуральная анестезия. По данным литературы [1,4],
преимуществами метода являются полная защита больного от афферентной импульсации из области операции, хорошая релаксация мышц, отсутствие нарушений дыхания и метаболических расстройств, уменьшение операционной кровопотери.
Целью данного сообщения явился сравнительный анализ результатов эндотрахеальной, эпидуральной и комбинированной анестезии при операциях на магистральных сосудах нижних конечностей путем выбора оптимального метода анестезиологического пособия и профилактики гемодинамических расстройств.
Материал и методы
В отделении сосудистой хирургии Национального госпиталя Министерства здравоохранения Кыргызской Республики за период с 2003 по 2012 год под нашим наблюдением находилось 254 больных после реконструктивных операций по поводу атеросклеротического поражения брюшной аорты и артерий нижних конечностей.
Из 254-х синдромом Лериша страдали 209 (82,3%) больных и аневризмой аорты - - 45 (17,7%) больных.
Мужчин было 234 человека (92,1%), а женщин - 20 (7,9%). Больные были в возрасте от 18 до 79 лет. Основное их количество составили люди пожилого возраста. Средний возраст -61,19+ 1,16 лет.
У мужчин, по сравнению с женщинами, частота заболеваемости выше и составила соотношение 11, 7:1. Эта тенденция наиболее выражена в возрасте от 40 до 60 лет.
Длительность заболевания составила от нескольких дней до 13 лет. Средняя продолжительность болезни составила 4,9 + 0,9 года.
У 178 пациентов (70,1%) были сопутствующие заболевания. Среди них преобладали болезни сердечно-сосудистой системы и органов дыхания (гипертоническая болезнь, атеросклероз, ишемическая болезнь сердца, пневмоскле-роз), потребовавшие тщательной предоперационной подготовки.
Виды операций представлены в таблице 1.
При синдроме Лериша были выполнены следующие виды операций: аорто - бедренное шунтирование - у 93 больных, подвздошно-бе-
Виды операций АБШ ПБШ БПШ Протезирование аорты Всего
Синдром Лериша 93 17 99 - 209 82,3
Аневризма аорты 32 - - 13 45 17,7
Всего абс.ч. % 125 17 99 13 254 100
49,2 6,7 38,9 5,2 100
ВУИЕТШ ОР БУРОЕРУ Ш КАЗДКНБТДМ № 1-2013
дренное шунтирование - у 17 больных, бедрен-но-подколенно-тибиальное шунтирование - у 99 больных.
Из 45 больных с аневризмом аорты 32 больным было выполнено аорто - бедренное шунтирование, а 13 больным -протезирование аорты.
Результаты и обсуждение
Нами проведено сравнительное изучение анестезиологического пособия в трех группах больных: 1 группа - 96 пациентов, оперированных под общей анестезией, 2 группа - 123 больных, у которых методом анестезии была эпидуральная анестезия и 3 группа - 35 больных, методом анестезии послужила комбинированная анестезия.
Динамика изменений АД при интубации трахеи у пациентов, оперированных под эндо-трахеальной анестезией, имеющих эу- и гиперкинетический типы ЦГД, во время интубации трахеи зафиксировано повышение АДс на 1 2,6 % со 144,2±5,3 мм рт. ст. до 162,4±3,6 мм рт. ст. (р>0,05), АДд - на 12,1 % с 84,5±1,9 мм рт. ст. до 94,7±3,2 мм рт. ст. (р>0,05), АДср - на 12,3%. Отмечено повышение ЧСС с 84,1±3,1 до 93,6±3,1, что составило 11,2%. У пациентов с сопутствующей ИБС, имеющих в основном гипокинетический и гипо-застойный типы ЦГД, во время интубации трахеи регистрировалась более выраженная гипертензивная реакция. Значения АДс выросли на 18,7% с 148,5±3,9 мм рт ст. до 176,3±3,9 мм рт. ст. (р 0,05), АДср 112,1±2,4 мм рт. ст до 126,9±2,8 мм рт. ст., что составило 13,2% (р 0,05), АДд - на 4,7% с 79,9±3,1 мм рт. ст. до 83,7±3,1 мм рт. ст. (р>0,05), АДср - на 5,4% с 97,6±2,9 мм рт. ст. до 102,9±2,6 мм рт. ст.
Отмечено повышение ЧСС с 79,8±3,2 до 86,9±3,3, что составило 8,8%. Среди больных с сопутствующей ишемической болезнью сердца при интубации трахеи отмечено незначительное повышение АДс с 134,6±2,8 мм рт. ст. до 137,3 ±3,1 мм рт. ст., что составило 2,0%. Цифры АДд и АДср увеличились соответственно на 6,0% с 84,3±3,1 мм рт. ст. до 89,4±2,9 мм рт. ст. и 3,1% с 103,1 ±3,2 мм рт. ст. до 106,3±2,9 мм рт. ст.
Частота сердечных сокращений увеличилась на 3,8%, с 83,9±3,2 до 87,1±3,2 в минуту.
Нами проведен сравнительный анализ выраженности гипотонии у 158 человек, которым проведена эпидуральная и комбинированная анестезии в зависимости от исходного состояния сердечно - сосудистой системы. Анализу подвергнуты две группы больных. Наибольшее снижение артериального давления зафиксировано во второй группе. Значения АДс у данных больных снизились на 18,5% с 138,4±3,7 мм рт. ст. до 112,9±2,4 мм рт. ст. (р 0,05), а АДд и АДср соответственно на 9,2% с 82,9±2,0 мм рт. ст. до 75,3±1,8 мм рт. ст. (р>0,05) и 7,6%) с 99,3±2,2 мм рт. ст. до 91,8±2,6 мм рт. ст. (р>0,05).
В исследуемых группах проведена сравнительная оценка объема инфузионной терапии за первый час развития симпатической блокады. Исходно все больные до регионарной анестезии получали преинфузию в объеме 800,0 мл, включавшую в себя 400,0 мл 0,9% раствора натрия хлорида и 400,0 мл 6% раствора рефортана.
Для стабилизации артериального давления больные 2-й группы в первый час получили на 80,4% больше объема инфузионной терапии, чем пациенты 1-й группы.
Объем инфузионной терапии в 1-й группе составил 820±55,9 мл., тогда как во 2-й группе - 1480,2±80,6 мл. (р Не можете найти то, что вам нужно? Попробуйте сервис подбора литературы.
Министерство образования Российской Федерации
Пензенский Государственный Университет
Медицинский Институт
Кафедра Хирургии
Зав. кафедрой д.м.н.,
Анестезия при операциях на конечностях
Выполнила: студентка V курса
Проверил: к.м.н., доцент
1. Анестезия в травматологии
2. Анестезия при ортопедических операциях
1. Анестезия в травматологии
Выбор оптимального метода анестезии при травмах конечностей зависит от общего состояния больного, характера травмы, наличия сопутствующей патологии и степени ее выраженности, возрастных изменений органов и систем.
Наиболее важным моментом является определение степени срочности операции. В мирное время при изолированной травме конечностей количество пострадавших, нуждающихся в экстренной хирургической помощи, составляет около 5 % (открытые и закрытые переломы костей с повреждением крупных сосудов, отрывы сегментов конечностей с сохранением условий для реплантации, травматические вывихи сегментов с признаками ишемии конечностей).
При боевых повреждениях ранения конечностей составляют примерно 60%, из них ранения мягких тканей - 30-35%. При огнестрельных ранениях неотложные операции включают окончательную остановку наружного кровотечения любой локализации, ампутации при отрывах и разрушениях конечностей, операции по поводу анаэробной инфекции. К срочным вмешательствам относят ампутации при ишемическом некрозе конечности вследствие ранения магистральных сосудов; первичную хирургическую обработку обширных ран конечностей со значительным разрушением мягких тканей (в том числе при огнестрельных переломах длинных трубчатых костей и ранениях крупных суставов), а также ран, зараженных отравляющими веществами; первичную хирургическую обработка ран в проекции магистральных сосудов, сопровождающихся нарастанием гематом и нарушением периферического кровообращения; лечебно-транспортную иммобилизацию переломов длинных трубчатых костей и таза аппаратами внешней фиксации. При огнестрельном переломе бедренной кости шок наблюдается у 40% раненых, костей голени – 24%, плечевой кости – у 18%, при множественных переломах – у 50% раненых. Данное обстоятельство необходимо учитывать при определении анестезиологической тактики.
Необходимо помнить, что у раненых и пострадавших с некомпенсированной кровопотерей, шоком использование регионарной анестезии может привести к усугублению гипотонии. Поэтому у них предпочтительнее использовать общую анестезию с ИВЛ. Данный вид анестезии следует также выбирать при длительных вмешательствах (более 1,5 ч), операциях на нескольких сегментах тела, при нефизиологическом положении больного (в частности на животе).
Методом выбора при анестезиологическом обеспечении плановых травматологических операций является регионарная анестезия. При ее применении важно обращать внимание на тщательную психологическую подготовку и адекватность премедикации. Непосредственную медикаментозную подготовку проводят с использованием наркотических аналгетиков и атарактиков в целях уменьшения страдания при перекладывании на операционный стол и при выполнении блокады. По ходу анестезии обеспечивают глубокую седацию или медикаментозный сон. С этой целью используют бензодиазепины (диазепам, феназепам, мидазолам), барбитураты ультракороткого действия, пропофол, этомидат. Применение с этой целью кетамина нежелательно, в силу его выраженного галлюциногенного действия.
Выбор метода регионарной анестезии во многом зависит от локализации повреждения и характера хирургического вмешательства (табл. 1).
Выбор метода регионарной анестезии при операциях на конечностях
| Локализация оперативного вмешательства | Показанный уровень нервного блока | Рекомендуемая методика блокады |
| Операции на ключице | Плечевое сплетение и кожные ветви шейного сплетения | Межлестничная блокада с дополнением ее претерминальной блокадой надключичных нервов |
| Операции на плечевом суставе | Плечевое сплетение, кожные ветви шейного сплетения, межреберно-плечевого нерва | Межлестничная блокада с дополнением ее претерминальной блокадой надключичных нервов, межреберно-плечевого нерва |
| Плечо (внутренний и чрезкожный остеосинтез плечевой кости, реконструктивно-восстановительные операции на мягких тканях, сосудах, нервах, начиная с уровня плечевого сустава и ниже) | Плечевое сплетение, ветви межреберно-плечевого нерва и мышечно-кожного нерва плеча | Межлестничная блокада с дополнением ее блокадой межреберно-плечевого нерва и мышечно-кожного нерва плеча |
| Локтевой сустав (различные артропластические операции), предплечье, (все виды остеосинтеза и реконструктивно-восстановительных вмешательств), кисть (при использовании жгута) | Плечевое сплетение | Блокада плечевого сплетения надключичным способом или блокада плечевого сплетения подмышечным способом |
| Кисть (без использования жгута) | Стволы локтевого, лучевого и срединного нервов | Блокада локтевого, лучевого и срединного нервов на уровне запястья |
| Тазобедренный сустав, проксимальные отделы бедра, коленный сустав (обширные реконструктивно-восстановительные операции с малой возможностью прогнозирования их длительности) | Поясничное и крестцовое сплетения | Пролонгированная эпидуральная анестезия с катетеризацией эпидурального пространства |
| Тазобедренный сустав, проксимальные и дистальные отделы бедра (оперативные вмешательства с прогнозируемой длительностью не более 3 ч), оперативные вмешательства на более дистальных отделах длительностью от 1 до 3 ч | Поясничное и крестцовое сплетения | Спинальная анестезия |
| Коленный сустав (остеосинтез, различные виды реконструктивно-восстановительных и видеоскопических операций) | Нервные стволы поясничного и крестцового сплетений | Блокада бедренного, запирательного, наружного кожного нервов на уровне паховой складки, седалищного – на выходе из грушевидного отверстия |
| Голень, голеностоп (оперативные вмешательства различного объема и сложности) | Стволы бедренного и седалищного нервов | Блокада бедренного нерва на уровне паховой складки, седалищного – на выходе из грушевидного отверстия |
| Стопа (реконструктивно-восстановительные операции любой сложности) | Большеберцовый и общий малоберцовый нервы | Блокада большеберцового и общего малоберцового нервов на уровне подколенной ямки |
| Стопа (малые и средние по объему оперативные вмешательства) | Задний большеберцовый, глубокий малоберцовый нервы, подкожный нерв ноги, поверхностный малоберцовый нерв | Блокада нервов стопы на уровне лодыжек |
В ходе операции для репозиции и сопоставления костных отломков нередко требуется хорошее расслабление мышечных массивов. Обычно регионарная анестезия приводит к достаточной степени миоплегии. Однако в ряде случаев (сложные переломы бедренной кости у молодых лиц с хорошо развитым мышечным массивом) может потребоваться использование мышечных релаксантов, что обусловливает необходимость перехода на сочетанную анестезию. Миоплегия также требуется при длительных травматологических и реконструктивных операциях на верхней конечности, позвоночнике.
В первые часы после операции все оперированные на опорно-двигательном аппарате, независимо от примененного метода анестезии, нуждаются в тщательно наблюдении, так как у них может проявиться остаточное действие как общих, так и местных анестетиков.
Хирургические операции в ортопедии связаны с лечением как локальных, так и системных заболеваний опорно-двигательного аппарата врожденного и приобретенного характера. Эти заболевания часто приобретают хроническое течение и оказывают влияние на состояние различных органов и систем. Многие больные длительное время обездвижены и находятся в вынужденном положении. В частности, последствиями травм и заболеваний позвоночника (сколиотическая деформация, спондилит и др.), особенно его грудинно-поясничного отдела, являются нарушения функции внешнего дыхания, ухудшение условий работы сердца из-за изменения анатомических соотношений органов средостения, вторичные изменения гомеостаза вследствие обострения хронической патологии. Нередко пациенты с врожденными тяжелыми аномалиями развития костно-мышечной системы являются психически неполноценными. Эмоциональное состояние больных бывает зачастую подавлено в связи с безуспешностью предшествующего лечения. Сами хирургические вмешательства характеризуются большим разнообразием.
Наиболее травматичными являются реконструктивно - восстановительные операции на позвоночнике, эндопротезирование крупных суставов, пересадка (реплантация) комплекса тканей с применением микрохирургической техники.
Шунтирование артерий нижних конечностей
Типичный пациент, которому требуется шунтирование артерий нижних конечностей, имеет высокий риск развития осложнений во время анестезии. У таких пациентов обычно наблюдается артериальная гипертензия, часто это люди преклонного возраста с ишемической болезнью сердца (ИБС), хроническими обструктивными заболеваниями легких, почечной недостаточностью и потребностью в диализе, а также полиорганным поражением на фоне сахарного диабета.
Анестезия при шунтировании артерий нижних конечностей
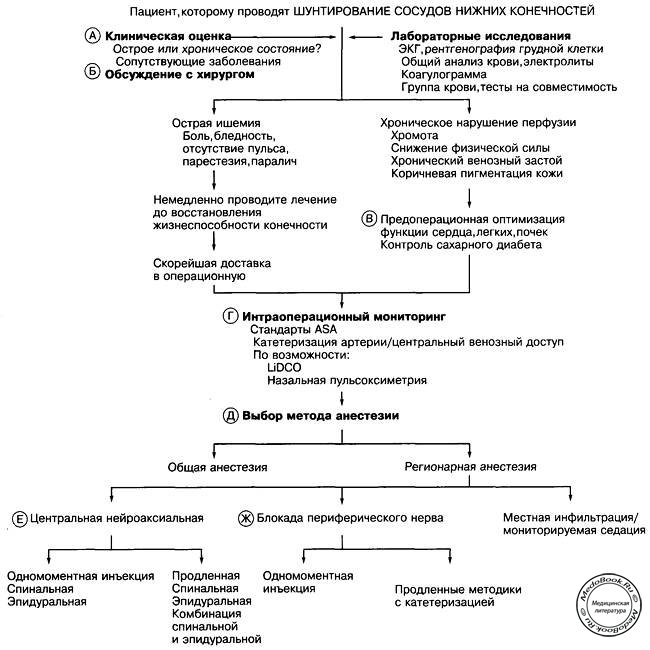
A. Проведите сбор анамнеза и физикальное обследование. Назначьте необходимые лабораторные исследования, а также УЗИ сосудов нижних конечностей. Ишемия нижних конечностей может быть хронической и острой. Острое образование тромба проявляется болью, бледностью, отсутствием пульса, парестезиями и параличом. Такая ситуация, угрожающая состоянию конечности, требует немедленной подготовки пациента к оперативному вмешательству, несмотря на наличие отягчающих условий (например, полный желудок). У пациентов с хронической ишемией, напротив, имеется хроническое нарушение кровотока в нижних конечностях, что выражается перемежающейся хромотой. Происходит замыкание порочного круга, так как такие пациенты не могут в полной мере содействовать физическому восстановлению из-за выраженных болей, а боли в нижних конечностях в свою очередь усугубляются сниженным мышечным тонусом и венозным стазом.
Б. Обсудите планируемое оперативное вмешательство с хирургом. Открытые операции остаются стандартом лечения таких больных. Однако все больше хирургов применяют эндоваскулярное стентирование. Опытные хирурги устанавливают стент под контролем флюороскопа в период действия местной анестезии или субарахноидального блока. Несмотря на то, что изначально разрез производится ниже паховой связки, будьте готовы к тому, что он может быть продлен для выполнения аорто-подвздошного или аорто-бедренного шунтирования.
Г. Тщательно выбирайте необходимые виды анестезиологического мониторинга. Даже при ограниченном доступе ниже паховой связки вероятна массивная кровопотеря. Установите широкопросветную внутривенную канюлю (лучше расположить ее более дистально, особенно у пациентов, которым может потребоваться наложение атриовентрикулярной фистулы). Если решено выполнить забор венозных трансплантатов с обеих нижних конечностей, обдумайте постановку центрального венозного катетера. Проводите мониторинг, рекомендованный в стандартах ASA. Для выявления возможной ишемии миокарда проводите мониторинг ЭКГ в II и V5 отведениях. Во избежание дрожи мониторируйте температуру тела, согревайте пациента с помощью грелок и инфузии подогретых инфузионных сред. Не надевайте манжету тонометра на ту же руку, где имеется артерио-венозная фистула, так как на протяжении всего вмешательства рука должна оставаться теплой, а фистула функционировать. К сожалению, в результате этого манжету тонометра приходится надевать на ту же руку, где установлен периферический внутривенный катетер. Для обеспечения тканевой перфузии поддерживайте адекватное АД. Обсудите необходимость установки артериального катетера. Помните, что это иногда приводит к большим осложнениям и кровопотере, чем само оперативное вмешательство. По возможности дополните мониторинг пациента неинвазивной назальной пульсоксиметрией и контролем гемодинамики (LiDCO).
Д. Выберите метод анестезии. В научной литературе по анестезиологии не упоминается о статистически значимых различиях в исходах применения различных методик.
Е. Для операций на нижних конечностях больше всего подходят регионарные методы анестезии. Однако во время таких вмешательств часто назначается антикоагулянтная терапия (например, нефракционированный или низкомолекулярный гепарин, декстраны), и каждый анестезиолог должен определиться с зоной обезболивания при проведении обширной проводниковой анестезии. Методики регионарной анестезии с установкой катетеров обеспечивают наиболее полное перекрытие всех зон, когда хирург принимает решение о продлении разреза. Эпидуральная анестезия сопровождается несколько лучшими исходами и приживаемостью трансплантата. Просмотрите данные предоперационных лабораторных исследований, включающих протромбиновое время (ПВ), международное нормализованное отношение (МНО), частичное тромбопластиновое время и число тромбоцитов. Убедитесь в том, что пациент не принимает препараты и пищевые добавки растительного происхождения, которые могут повлиять на коагуляцию. Автор встречал пациента, который перестал принимать варфарин из-за проблем с медицинской страховкой и перешел на прием препаратов чеснока, женьшеня и гинкго билоба. При этом его МНО составляло 4,2.
Ж. Продленная блокада периферических нервов незначительно влияет на состояние пациента. Оцените возможность проведения задней блокады поясничного сплетения, которая перекрывает все поясничные дерматомы, задействованные в иннервации бедренной артерии и вены. Проведение передней блокады поясничного сплетения допустимо, но при этом возможно вторжение в операционную зону. Для обеспечения полного комфорта пациента при задевании хирургом задней поверхности ноги выполните одномоментную или продленную блокаду седалищного нерва. Старайтесь избегать повреждения кровеносных сосудов; при пенетрации сосуда осуществляйте давление на зону повреждения для сведения к минимуму формирование гематомы.
Читайте также:


