Склеродермия на грудной клетке
Рассказывает Евгений Жиляев,
профессор, д.м.н., врач высшей категории.
Причины и механизмы развития системной склеродермии
Точные причины системной склеродермии сегодня не установлены. Учёные предполагают, что заболевание развивается под воздействием многих внешних и внутренних факторов в сочетании генетической предрасположенностью к заболеванию. Наряду с ролью инфекции, вибрации, охлаждения, стресса, травм и эндокринных нарушений, особое внимание уделяется воздействию химических агентов (бытовых, алиментарных, промышленных) и отдельных лекарственных препаратов.
Центральными звеньями механизма развития системной склеродермии служат избыточный фиброз, нарушения иммунной системы и микроциркуляцию. Нарушение баланса клеточного и гуморального иммунитета, приводит к активации выработки специфических антинуклеарных антител, интерлейкинов (медиаторов воспаления и иммунитета), антител к эндотелию и соединительной ткани.
Во внутреннем слое сосудистой стенки увеличивается количество гладкомышечных клеток, происходит мукоидное набухание. Просвет сосудов сужается, развиваются микротромбозы. Со временем уменьшается кровоснабжение тканей. О степени поражения эндотелия свидетельствует повышение концентрации фактора Виллебранда и клеточных растворимых молекул адгезии.
В дерме (собственно коже) накапливаются Т-лимфоциты и фибробласты. Они избыточно продуцируют коллаген типов I и III. Активированные тучные клетки вырабатывают трансформирующий фактор роста В и гистамин. Это стимулирует размножение фибробластов и образование компонентов межклеточного матрикса.
Описание
Системная склеродермия.
Диффузная патология соединительной ткани, для которой характерны фиброзно – склеротические изменения кожи, суставно – мышечного аппарата, внутренних органов и сосудов. Типичными признаками системной склеродермии служат синдром Рейно, уплотнение кожи, маскообразное лицо, телеангиэктазии, полимиозит, суставные контрактуры, изменения со стороны пищевода, сердца, легких, почек. Диагностика системной склеродермии основана на комплексе клинических данных, определении склеродермических аутоантител, биопсии кожи. Лечение включает антифиброзные, противовоспалительные, иммуносупрессивные, сосудистые средства, симптоматическую терапию.
Виды системной склеродермии
Выделяют диффузную и лимитированную клинические формы системной склеродермии. В 2% случаев регистрируется склеродермия без склеродермы (поражение только внутренних органов). Встречаются перекрестные формы заболевания, при которых системная склеродермия сочетается с ревматоидным артритом, воспалительными миопатиями, системной красной волчанкой).
Выделяют следующие варианты клинического течения склеродермии:
- Острое, быстро прогрессирующее течение – генерализованный фиброз кожи (диффузная форма) и внутренних органов развивается в течение первых двух лет от начала заболевания;
- Подострое, умеренно прогрессирующее течение – имеют место клинические и лабораторные признаки иммунного воспаления (плотный отек кожи, миозит, артрит), могут быть перекрестные синдромы;
- Хроническое, медленно прогрессирующее течение – преобладает патология сосудов, в начале заболевания длительно наблюдается синдром рейно, затем постепенно поражается кожа и внутренние органы.
Профилактика
Для предупреждения обострения системного склероза рекомендуется соблюдать определенные меры:
-
Отказаться от вредных привычек – курения, злоупотребления кофеина и лекарственных препаратов, вызывающих спазм сосудов.
Симптомы системной склеродермии
Клиническая картина системной склеродермии включает широкий спектр проявлений. Она отличается полиморфизмом как в отношении симптоматики, тяжести и прогноза заболевания. Один из первых симптомов системной склеродермии является синдром симметричный пароксизмальный спазм артерий, прекапиллярных артериол, кожных артериовенозных анастомозов под влиянием холода и эмоционального стресса.
Для поражения кожи при системной склеродермии характерна стадийность. На начальных этапах заболевания возникает плотный отёк кожи и подлежащих тканей. Вследствие отёчности пальцев кисть по утрам плохо сжимается в кулак. Иногда в дебюте болезни развивается диффузная гиперпигментация.
При прогрессировании заболевания возникает индурация кожи – увеличение плотности и уменьшение эластичности. Кожу с трудом можно собрать в складку. Она значительно толще, чем нормальные кожные покровы. На стадии атрофии кожа приобретает синюшно–бурый цвет за счёт гиперпигментации и диспигментации, истончается. У неё появляется характерный блеск. Кожа становится шершавой, сухой, исчезает волосяной покров. В мягких тканях могут появляться небольших размеров подкожные и внутрикожные отложения солей кальция. Если они вскрываются, выделяется творожистая масса и образуется длительно незаживающие язвы.
Поражение опорно–двигательного аппарата проявляется полиартралгиями, может развиться полиартрит с выраженным синовитом, теносиновиты. При хроническом течении системной склеродермии преобладают склерозирующие теносиновиты и поражение других тканей, расположенных вокруг суставов. Эти процессы совместно с уплотнением кожи приводят к формированию склеродактилии (локального утолщения и уплотнения кожи пальцев рук), сгибательных контрактур мелких и крупных суставов. Типичным проявлением системной склеродермии является акроостеолиз – рассасывание концевых отделов конечных фаланг кистей вследствие длительной ишемии.
Проявлением склеродермии являются следующие поражения внутренних органов:
- Гипотония пищевода;
- Эрозии и язвы пищевода;
- Поражение тонкого и толстого кишечника;
- Синдром мальабсорбции;
- Интерстициальное поражение лёгких;
- Легочная гипертензия;
- Острая или хроническая нефропатия.
При склеродермическом поражении сердца развивается фиброз с вовлечением обоих желудочков. У пациентов нарушается равновесие иммунной системы, возникают аутоиммунные нарушения с образованием антиядерных антител. Практически у всех больных выявляется антинуклеарный фактор.
Самый главный анализ крови на системную склеродермию – выявление антицентромерных антитела (АЦА), антител к топоизомеразе 1 (Scl–70) и к РНК полимеразе III. Все эти аутоантитела направлены на растворимые ядерные белки. Аутоантитела при системной склеродермии появляются уже на доклиническом этапе. Каждый больной системной склеродермией обычно имеет только один тип аутоантител, который не изменяется в процессе развития болезни.
Что такое саркоидоз клетчатки?
Саркоидоз клетчатки представляет собой хроническое заболевание неинфекционной природы, которое преимущественно поражает кожные покровы и легкие.
В редких случаях болезнь сопровождается язвами, псориазоподобными изменениями, облысением и поражением ногтей. При хроническом течении патологические процессы в коже приводят к обезображиванию человека.
Патологический процесс включает в себя 3 звена:
- Поражение мелких сосудов.
- Изменения в тканях и клетках.
- Нарушение функции соединительной ткани, что приводит к ее чрезмерному отложению в тканях и органах.
Диагностика системной склеродермии
Ревматологи Юсуповской больницы устанавливают диагноз системная склеродермия на основании клинической картины заболевания, данных инструментальных и лабораторных исследований, которые позволяют оценить степень вовлеченности в патологический процесс внутренних органов и тяжесть лёгочной гипертензии. С этой целью использую следующие методы исследования:
- Электрокардиографию;
- Эхокардиографию;
- Пробу с шестиминутной минутной ходьбой;
- Рентгенографию и компьютерную томографию органов грудной клетки;
- Спирометрию;
- Бодиплетизмографию;
- Вентиляционно-перфузионную сцинтиграфию лёгких;
- Ангиопульмонографию.
При наличии показаний выполняют катетеризацию правых отделов сердца. Пациентам назначают клинический, биохимический, иммунологический анализ крови, коагулограмму. В общем анализе крови при системной склеродермии можно обнаружить увеличение скорости оседания эритроцитов, изменение количества гемоглобина, эритроцитов. В общем анализе мочи выявляют гипостенурию (уменьшение плотности мочи), протеинурию (белок в моче), уменьшение удельного веса мочи, цилиндры. Биохимический анализ крови включает определение уровня АлТ, АсТ, общего белка и фракций, глюкозы, креатинина, мочевины, холестерина. В крови пациента, страдающего системной склеродермией, определяется повышение титра следующих антител:
- Антинуклеарных;
- Антицентромерных;
- К топоизомеразе-1 (Scl-70).
Классификация и формы
Различают несколько видов ограниченной склеродермии. В основном они отличаются друг от друга локализацией и формой пятен, но, в общем, угрозы для жизни не представляют.
Лечение системной склеродермии
Ревматологи при системной склеродермии назначают препараты с антифиброзным эффектом в сочетании с артериальными вазодилататорами, антиагрегантами, цитостатическими и противовоспалительными средствами. Наибольшей эффективностью из группы антифиброзных средств обладает Б-пеницилламин (купренил). Применяются нестероидные противовоспалительные препараты, глюкокортикостероиды.
Нестероидные противовоспалительные препараты назначают для лечения мышечно-суставных проявлений системной склеродермии, субфебрильной лихорадки. Глюкокортикостероиды используют по показаниям с учетом их действия на клеточный и гуморальный компоненты воспаления, а также на фибробласты.
В лечении комплексной терапии легочной гипертензии при системной склеродермии эффективна кислородотерапия, вазодилататоры и ингибиторы ангиотензинпревращающего фермента. Блокаторы кальциевых каналов расширяют сосуды, что приводит к уменьшению давления в легочной артерии. Мощным эндогенным вазодилататором является простациклин. Он также обладает антиагрегационным, цитопротективным и антипролиферативным эффектом. Для лечения больных с лёгочной гипертензией используют также внутривенно алпростадил. Лечение часто сочетают с длительным приемом блокаторов кальциевых каналов. Вазодилататоры назначают совместно с дезагрегантами и ангиопротекторами.
При хроническом течении системной склеродермии положительный эффект оказывают препараты гиалуронидазы. Их назначают в виде курсов внутримышечных или подкожных инъекций, электрофореза или аппликаций на область контрактур и индуративно изменённых тканей. При прогрессировании легочного фиброза и развитии тяжелой дыхательной недостаточности, склеродермическом почечном кризе, развитии тяжёлой сердечной недостаточности лечение проводят в отделении реанимации и интенсивной терапии.
Чтобы предотвратить развитие системной склеродермии, врачи рекомендуют избегать эмоциональных стрессов, длительного пребывания на холоде, отказаться от курения, потребления кофе и напитков, которые содержат кофеин.
Лечение пациентов системной склеродермией в Юсуповской больнице проводят врачи-ревматологи. В случае развития нарушений функций внутренних органов к лечебному процессу привлекаются специалисты других медицинских специальностей (кардиологи, нефрологи, пульмонологи, гастроэнтерологи). Тяжёлые случаи заболевания обсуждаются на заседании Экспертного Совета с участием профессоров, доцентов и врачей высшей категории. Ведущие ревматологи, специализирующиеся на лечении системных заболеваний, коллегиально определяют дальнейшую тактику ведения пациента.
Лилия Рашитовна Гараева
Врач акушер-онкогинеколог, кандидат медицинских наук, врач высшей категории
Лечение во время беременности
Сталкиваясь со склеродермией и беременностью одновременно, каждая женщина задумываться, что теперь делать.
Безопасного способа лечения этой болезни в период протекания беременности на сегодняшний день не существует. Поэтому важно, чтобы лекарственные препараты назначались исключительно врачом и в случаях крайней необходимости.
Самолечение и применение народных средств, в данной ситуации исключено.
Если лечение склеродермы приходится на период планирования беременности, то стоит отложить последнее до излечения. Это связано с тем, что многие препараты вызывают врожденные патологии и дефекты развития плода.
Особое внимание во время беременности уделяется лечению системной склеродермии, т.к именно она может нанести существенный вред как организму матери, так и ребенку.
Для ее лечения используют такие препараты как:
- Препараты, понижающие артериальное давление;
- Лекарства, помогающие справится с изжогой;
- Препараты кортикостероидной группы, которые уменьшают проявления заболевания;
- Лекарства, подавляющие иммунную систему.
Беременные, которые страдают заболеванием склеродерма помимо гинеколога, обязательно наблюдаются у следующих врачей:
- Дерматолог;
- Кардиолог;
- Пульмонолог;
- Гастроэнтеролог;
- Нефролог.
Причины возникновения
Причины недуга неизвестно. Провоцирующими факторами могут выступать следующее:
Эффективность народных методов лечения
Нетрадиционные средства помогают при условии проведения остальных методов лечения и являются неотъемлемой, но вспомогательной частью комплексной терапии.
Распространённый метод лечения – использование ихтиоловой мази, с добавлением сока алоэ.
При накладывании препарата на распаренную дерму лечебный эффект проявляется сильнее.
Для приготовления мазей используются самые неожиданные средства – например:
- печеный лук;
- мед;
- кефир.
Для приготовления смешать в равных пропорциях мед, печенный лук, перетертый на сите и вазелин. Все смешать и хранить в холодильнике, делая накладки на тканевой основе на пораженное место по 2-3 часа в сутки.
В детском возрасте хорошо помогает мазь из нутряного жира с добавлением полынного экстракта, однако для выраженного эффекта необходимо длительное применение.
Как лечат склеродермию кожи
Терапевтическая тактика зависит от стадии и формы заболевания. Существуют разработанные лечебные протоколы, в которые вносятся необходимые коррективы при обнаружении дополнительной симптоматики или усилении уже существующих признаков.
Существуют базисные препараты вроде купренила (D-пеницилламина), диуцифона, колхицина, способные подавлять избыточный синтез коллагена, спровоцированный аутоиммунной патологией. Они и становятся основным способом лечения склеродермии, потому что способны связывать и выводить из организма медь, как основной ингибитор коллагенозы.
Применение электрофореза проводится для введения в пораженные ткани медикаментозных средств, обладающих ферментативным, рассасывающим или противовоспалительным действием.
Назначается для физиолечения при многих видах склеродермии, однако препятствием, как и при вакуум-компрессии и магнитотерапии может быть высокая активность патологического процесса и некоторые виды системных поражений.
Иногда рекомендуется, как способ лечения, но для проведения подобных курсов необходима помощь квалифицированного специалиста.
Ведущий метод бальнеотерапии, применяемый, как средство санаторно-курортного закрепления достигнутых результатов. Считается эффективным, если назначен с учетом особенностей болезни и противопоказаний. Самолечение патологии считается недопустимым.
Прогноз
Ограниченная склеродермия имеет вполне благоприятный прогноз при выполнении всех рекомендаций, разумеется. Игнорировать недуг нельзя. Устранить уже появившиеся участки рубцовой ткани, к сожалению, невозможно, а вот предупредить появление новой и не допустить ее формирования в дальнейшем вполне возможно.
Ограниченная склеродермия – воспалительное кожное заболевание аутоиммунной природы. Точные причины появления болезни пока не известны, однако локализованная ее форма поддается лечению и не составляет угрозы для жизни.
Какими препаратами лечить системный склероз?
- пенициллины,
- фузидин-натрий — по 500 мг трижды в сутки в течение 2-3 недель;
- купренил — по 150 мг в сутки, дозу постепенно увеличивают до 1500-1800 мг в сутки, а через 2 недели — постепенно уменьшают до 300-600 мг в сутки, длительность лечения — 2-3 года.
- преднизолон — 30-40 мг в сутки в течение 2-4 недель с постепенным снижением дозы. А
- компламин — внутримышечно, в дозе 0,3-0,6 г 1-3 раза в сутки;
- мидокалм — начиная с 50 мг 2-3 раза в день, постепенно повышая дозу до 150 мг 2-3 раза в день;
- доксиум — назначается индивидуально;
- гепарин — назначается индивидуально.
- индометацин — по 25 мг 2-3 раза в сутки, при необходимости суточную дозу можно увеличить до 100 мг, разделенных на 4 приема;
- напроксен — в начале лечения и при острых состояниях по 500-1000 мг в сутки в 2 приема (утром и вечером), поддерживающая доза составляет 500 мг в сутки в 1 или 2 приема;
- диклофенак натрия — по 25-50 мг 2-3 раза в сутки.
Группы риска
Очаговый тип склеродермии чаще развивается у женщин, и связано это с индивидуальными особенностями организма:
- Активность клеточного иммунитета у женщин выражена слабее;
- Иммуноглобулины, напротив, активнее вырабатываются;
- Влияние половых гормонов на циркуляцию крови в кожном покрове выше, чем у мужчин.
Также в группу риска входят:
- Представители негроидной расы;
- Люди, которые страдают другими разновидностями аутоиммунных болезней;
- Строители;
- Те, у кого есть близкие родственники с какими-либо аутоиммунными заболеваниями;
- Продавцы, которые работают на открытых рынках в зимний период;
- Люди, которые регулярно взаимодействуют с охладительными установками и морозильными камерами;
- Охранники пищевых хранилищ;
- Люди, контактирующие с химикатами;
- Те, кто регулярно подвергается воздействию холода.
Противопоказания при склеродермии
Болезнь накладывает свои ограничения на образ жизни больных. Занятия лечебной физкультурой, посильная двигательная активность рекомендуется всем пациентам для профилактики застойных явлений и улучшения кровообращения. Интенсивных физических нагрузок стоит избегать. Противопоказанием при склеродермии являются некоторые косметологические процедуры, способные вызвать обострение болезни: плазмолифтинг (лечение собственной плазмой, обогащённой тромбоцитами), биоревитализация (введение гиалуроновой кислоты).
Классификация очаговой склеродермии
Существует классификация патологии, которая была разработана Довжанским С. И., ее наиболее часто применяют в медицине:

Склеродермия – диффузная болезнь соединительных тканей, появляющаяся из-за повышенного уплотнения органов и пониженного их кровоснабжения.
Склеродермия может поражать ЖКТ, сердце, легкие, почки и печень. Чаще всего данное заболевание поражает женский пол. Кожа у больных затвердевает, что свидетельствует о поражении мелких сосудов. Причины возникновения заболевания неизвестны по сей день. Однако некоторые ученые утверждают, что всему виной врожденная неполноценность иммунной системы.
Точного подтверждения этой теории нет.
Причины развития
Возможно, главным этиологическим фактором является генетика, ведь семейно-генетическая предрасположенность к этой болезни уже установлена? Или пусковым механизмом служит некое неблагоприятное влияние на организм различных вредных факторов вместе или по отдельности? Считают, что немалую роль в формировании патологического процесса могут играть вирусы, профессия (работа при низких температурах, создающая условия для переохлаждений, вибрация), травмы, нейроэндокринная патология, в общем, все, что способствует снижению защитных сил и ослаблению организма.
Патогенетический механизм склеродермии можно представить, взяв в расчет несколько факторов, усиливающих неблагоприятное влияние друг друга. Например:
- Встреча с вирусом на фоне переохлаждения и снижения иммунитета у человека с наследственной предрасположенностью к болезни может привести к повреждению РНК и ДНК, находящихся в клетках (фибробластах), которые синтезируют белок-предшественник коллагена.
- Поврежденные клетки из проколлагена начинают усиленно продуцировать коллаген, что приводит к изменению структуры соединительной ткани.
- Результатом модификации соединительной ткани становятся фиброзные разрастания и склеротические изменения в органах и системах, где эта ткань является основной.
- Параллельно с происходящими изменениями в гликопротеидах основного вещества ткани идет нарушение в системе иммунитета, которая неадекватно реагируя на проникновение вируса, начинает вырабатывать антитела, направленные на собственные антигены (аутоантитела),
- Аутологичные антитела, взаимодействуя с аутологичными антигенами, образуют иммунные комплексы, которые оседают на стенках сосудов микроциркуляторного русла и внутренних органов – формируется иммунный воспалительный процесс, который становится основой болезни и определяет ее богатую клиническую картину.
Наиболее часто при развитии склеродермии на первый план выдвигаются кожные поражения, а потом уже присоединяются патологические изменения внутренних органов – это типичная склеродермия. Для атипичной ССД сначала страдают внутренние органы, в то время как кожа не особенно реагирует на происходящие в организме события. Атипичная форма заболевания удлиняет диагностический поиск, поскольку на первых этапах подозрения нередко падают на другую, похожую по симптоматике, патологию.
Системная склеродермия
Системная склеродермия кожи проявляется в ухудшении общего самочувствия заболевшего. Болят все мышцы, повышается температура, пациента знобит, возникает быстрая утомляемость. В этом случае заболеванию подвергается вся кожа. Изначально появляются пятна, потом происходит трансформация в бляшки. В итоге, кожа заболевшего превращается в цвет слоновой кости. Ее уплотнение приобретает такую степень, что человек теряет способность к передвижению.
Поражению подвержены все кожные покровы лица, а это в свою очередь приводит к исчезновению мимики. Лицо превращается в каменное. Однако, это еще не все изменения. Могут страдать ногти, мышцы, кости, сухожилия. Теряется способность шевеления пальцами. Системная форма (системный прогрессирующий склероз) отмечается обширными склеротическими изменениями мелких сосудов, а также соединительной ткани. Болезнь развивается постепенно, начиная со спазмов сосудов конечностей, общей скованностью, поражением кожи, болями в суставах. При вовлечении в патологию внутренних органов развивается фиброз лёгких, пищевода, сердца (миокард), нарушаются полностью все функции пораженных органов.
Системная склеродермия кожи атакует также вены и капилляры. Из-за патологических процессов, которые происходят в венах, а также капиллярах, развивается синдром Рейна. В итоге, пальцы у заболевшего холодеют, беспокоят болями. Сердечно — сосудистая система, а также внутренние органы также реагируют на изменения сбоем в работе легких, органов мочеполовой системы, почек, органов пищеварительного тракта. Следующим признаком системной склеродермии выступает резкое снижение массы тела.
Склеродермия приводит к образованию мышечной слабости, поражению желудочно-кишечного тракта, проявляющегося в нарушении глотания, стойкой изжоги, болями в животе, метеоризмом, также может развиться диарея, запор. Поражение легких возникает у 70% больных и проявляется в нарастающей одышке, а также стойком кашле. Следующее распространенное проявление склеродермии – это Синдром Шегрена, а также поражение щитовидной железы (тиреоидит).

Склеродермия у детей
У детей так же, как и у взрослых, возможно развитие обеих форм болезни: крайне редко — системной (генерализованной) и очаговой (бляшечной, линейной). Остаются загадкой и причины, побудившие развитие патологического процесса, однако известны механизмы (иммунный и сосудистый), которые могут развиваться, как порознь, так и совместно. У детей аналогичным образом повреждаются мелкие артерии и капилляры внутренних органов, поражается эндотелий и чувствительные нервы, что с участием вазоактивных веществ оборачивается спазмом, отмечаются иммунные нарушения с преимущественным расстройством клеточного иммунитета, нарушается функция клеток, образующих коллаген (фибробластов).
Начало развития склеродермии у детей проявляется поражением кожи (эпидермис истончается, зато в дерме накапливается коллаген, утолщая ее), затем в процесс вовлекаются другие органы и системы: страдает пищеварительная система (пищевод и другие отделы ЖКТ), органы дыхания (бронхи, легкие), опорно-двигательный аппарат и мускулатура, а также сердце, почки, печень, щитовидная железа.
Хотя системная склеродермия для детского возраста, в общем-то, не очень характерна и развивается крайне редко, ее не следует полностью исключать или игнорировать. В отношении ССД у детей подозрительны такие симптомы:
Основное лечение склеродермии у детей сводится к применению препаратов, действующих местно (димексид, гепариновая мазь) и назначению иной раз антиагрегантов (аспирин, курантил, нифедипин). Однако прогрессирование процесса не может остановить подобная терапия, поэтому в таких случаях назначают глюкокортикостероиды, D-пеницилламин, цитостатики (метотрексат).
Симптомы
Рассматриваемое заболевание достаточно сложное – даже клиническая картина у него многогранна и может варьироваться в зависимости от состояния общего здоровья человека, уровня полноценности питания и других внешних факторов.
Но в любом случае для склеродермии (см. фото) присущи общие симптомы:
- спонтанное снижение массы тела – это происходит даже при отличном аппетите и полном отсутствии физических нагрузок;
- общая слабость и утомляемость – это состояние пациенты отмечают как постоянное, многие врачи диагностируют синдром хронической усталости и назначают совершенно неадекватное лечение;
- нерегулярные повышения температуры тела – они не связаны с какими-либо простудными и инфекционными заболеваниями.
Все остальные признаки склеродермии напрямую связаны с тем, какая часть организма поражается склеродермией.
Поражение кожи у больных склеродермией разделяются на несколько видов:
В том случае, если рассматриваемое заболевание активно прогрессирует и никакой медицинской помощи больной не получает, появляются атрофированные участки кожи.
Одним из ярко выраженных признаков системной склеродермии является синдром Рейно, причем, часто он бывает единственным симптомом. В таком случае клиническая картина рассматриваемого заболевания будет полностью идентична признакам синдрома Рейно:
Обратите внимание: если синдром Рейно активно прогрессирует, назначений лекарственных препаратов от врачей нет, то с вероятностью в 89% со временем появятся болезненные и медленно заживающие язвы на кончиках пальцев, а со временем развивается их омертвение.
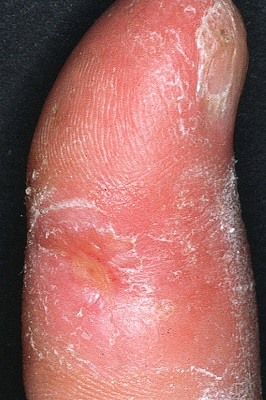
Симптомы нарушений работы легких могут появиться одним из первых, когда другие признаки склеродермии отсутствуют. Наиболее характерным симптомом при поражении легких будет одышка и длительный сухой кашель. Но в некоторых случаях развиваются и более сложные патологии:
- воспаление плевры – плеврит хронического характера;
- воспалительный процесс межуточной ткани легких, который провоцирует фиброз – интерстициальный фиброз легких;
- устойчивое повышение в легочной артерии – легочная гипертензия.
К таковым относятся:
- кальциноз – в области пальцев верхних конечностей и анатомического расположения суставов происходит отложение солей кальция. Внешне это проявляется белыми очагами, которые хорошо видны через кожу;
- мышечные ткани – больного постоянно беспокоят боли в мышцах, которые не связаны с физическими нагрузками;
- суставы крупные и мелкие – пациент предъявляет жалобы на боли в них ноющего характера, утром отмечается тяжесть сгибания/разгибания суставов, с течением болезни развивается скованность движений;
- кости – прогрессирующая склеродермия приводит к деформации пальцев, они могут укорачиваться и искривляться.
Оно может развиваться в двух видах:
- острая форма – начинается патологический процесс внезапно, сопровождается стремительно развивающейся почечной недостаточностью, активно поднимающимся до критических показателей артериальное давление, значительным уменьшением количества выделяемой мочи, спутанностью сознания;
- хроническая форма поражения – воспалительный процесс в почках протекает длительно, без каких-либо выраженных симптомов. При исследовании биоматериалов выявляется большое количество белка в моче, повышение количества эритроцитов в крови.
Больные с развивающейся склеродермией предъявляют жалобы на периодически возникающие боли в верхней части грудной клетки, появление отеков при умеренном употреблении жидкости, учащение сердцебиения в покое. Продолжительный процесс поражения сердца может привести к:
- фиброзу сердечной мышцы – происходит ее уплотнение, что провоцирует нарушение деятельности;
- эндокардиту – воспалительный процесс внутренней оболочки сердца;
- перикардиту – воспалительный процесс, протекающий в серозной оболочке.
При прогрессирующей склеродермии чаще всего выявляются поражения пищевода. Они проявляются отрыжкой, изжогой, забросом содержимого желудка в пищевод, затрудненным прохождением пищи в желудок, образованием трофических язв на слизистой поверхности пищевода.
Как правило, на фоне склеродермии не обнаруживается патологических изменений в функциональности и строении желудка, двенадцатиперстной кишки. Но некоторые нарушения работы кишечника будут – ослабленная перистальтика, постоянное ощущение тяжести в животе, запоры.
Кроме вышеобозначенных признаков развития склеродермии, можно отметить появляющиеся нарушения в работе щитовидной железы (ее функциональность снижается) и выраженное снижение чувствительности в пальцах и некоторых участках кожных покровов – так проявляется нарушение в работе нервной системы.
Как выглядят симптомы при склеродермии, смотрим подробные фото:

Диагностика
Суставные и мышечные изменения совместно с выявлением нарушений ритма сердца заставляют врача думать о ревматизме или ревматоидном артрите. Проведение дифференциальной диагностики требует выполнения специальных иммунных тестов, рентгеновского обследования.
- симметричные утолщения на коже пальцев, распространяющиеся вверх по рукам и телу;
- типичные кожные изменения в области лица, шеи, живота, грудной клетки.
- кожные изменения, только на пальцах;
- рубцы и западение на конечных фалангах и подушечках пальцев;
- фиброз ткани легких с обеих сторон, обнаруженный на рентгенограмме;
- рост СОЭ в крови более 20 мм/ч;
- повышение концентрации фибриногена, серомукоида;
- три плюса С-реактивного белка.
У пациентов определяется анемия с дефицитом железа, витамина В12, измененные почечные тесты.
Большое значение уделяется поиску аутоантител.
Из инструментальных методик наиболее информативна капилляроскопия ногтя. Другие способы исследования сердца и сосудов не считаются специфичными, поскольку отражают множественную патологию органов.
Лечение склеродермии
Чтобы улучшить прогноз при склеродермии, крайне важно диагностировать его на как можно более ранней стадии и сразу же после постановки диагноза начинать лечение. Человек, страдающий этой патологией, должен постоянно находиться под врачебным наблюдением и регулярно обследоваться – только в этом случае возможно раннее выявление признаков прогрессирования склеродермии и своевременая коррекция терапии.
И еще один немаловажный момент… Склеродермия не лечится курсами. Для замедления прогрессирования болезни требуется постоянный длительный, а часто и пожизненный, прием серьезных медикаментов, обладающих не менее серьезными побочными эффектами. Только грамотно подобранная терапия и полное соблюдение больным рекомендаций врача значительно улучшат прогноз заболевания.
- избегать длительного нахождения на морозе, контакта с холодной водой, вибрацией, химикатами;
- избегать психоэмоциональных стрессов;
- уменьшить пребывание на открытом солнце;
- носить теплую одежду, термобелье, варежки вместо перчаток;
- отказаться от курения и употребления кофе.
- сосудистая терапия (лечение синдрома Рейно плюс Силденафил, Бозентан);
- противовоспалительная терапия (НПВС (Ксефокам, Нимесил, Денебол), глюкокортикоиды);
- цитостатики (Циклофосфамид, Метотрексат, Циклоспорин);
- антифиброзная терапия (D-пеницилламин).
Лечение проявлений со стороны внутренних органов:
- при поражениях желудочно-кишечного тракта – частое дробное питание, отказ от курения и алкоголя, сон на кровати с приподнятым концом; антисекреторные (Омепразол, Фамотидин) препараты и средства, улучшающие моторику (Метоклопрамид);
- при поражении легких – комбинация глюкокортикостероид (Преднизолон) плюс цитостатик (Циклофосфамид) наиболее эффективно замедляет процессы фиброзирования легких; при легочной гипертензии – вазодилататоры (Нифедипин) и антикоагулянты (Варфарин);
- при поражении почек – адекватный контроль артериального давления (ингибиторы АПФ (Моэксиприл, Периндоприл), блокаторы кальциевых каналов (Нифедипин); при развитии тяжелой почечной недостаточности – гемодиализ;
- при поражениях сердца – НПВС и глюкокортикоиды в случае перикардита и миокардита, в случае аритмии – Амиодарон.
Диета
Склеродермия не относится к заболеваниям, при которых необходима какая-либо специфическая диета. Тем не менее, корректное питание позволяет уменьшить дискомфорт и облегчить общее состояние больного.
При склеродермии рекомендуется придерживаться следующих принципов питания:
- при поражении пищевода следует избегать твердой пищи;
- при поражении кишечника необходимо употреблять пищу, богатую растительными волокнами;
- следует употреблять большое количество витаминов и минералов, так как зачастую их всасывание в кишечнике нарушено;
- необходимо употреблять достаточное количество калорий;
- следует избегать больших доз витамина C (более 1000 мг/день), так как он стимулирует формирование соединительной ткани;
- при поражении почек целесообразным является уменьшение количества поступающей с пищей соли и воды.
Народные средства
Лечение склеродермии народными средствами врачи не рекомендуют. Слишком тонкий механизм патологии, много неизвестного в прогнозе. Заранее предусмотреть пользу или вред от травяного отвара или других процедур невозможно. Вызывает сожаление увлечение примочками с кефиром при показанной гормональной терапии.
Народные лечебники описывают такие способы:
- прикладывание на кожу ихтиоловой мази или тампона с соком алоэ после распаривания в бане;
- компрессы из запеченной луковицы и меда;
- прием внутрь отвара из спорыша, медуницы и полевого хвоща;
- отвар из толокнянки и листа брусники при выявлении поражения почек;
- дезинфекцию язвочек на пальцах ванночками из коры дуба, листьев крапивы.
Отзывы о методах лечения неодинаковы, поскольку формы болезни и ожидаемый ответ каждого организма индивидуальны. Любое лечение необходимо согласовывать с врачом. Следует помнить о возможности необычной реакции на препараты. Пациентам не следует добавлять страданий экспериментами.
Прогноз
Прогноз заболевания условно неблагоприятный, современная медицина не может устранить причину возникновения заболевания, воздействуя только на его симптомы. Заболевание хроническое, медленно прогрессирующее, адекватное лечение лишь улучшает качество жизни и замедляет прогрессирование болезни, трудоспособность со временем полностью утрачивается, происходит инвалидизация больного.
Читайте также:


