Повреждения селезенки при переломе ребер
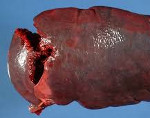
Разрыв селезенки – это нарушение целостности селезенки в результате травматического воздействия. Возникает при ударе в нижнюю часть левой половины грудной клетки или в область левого подреберья. Часто сочетается с повреждением других органов брюшной полости. Проявляется болями в левом подреберье и симптомами кровопотери, обычно наблюдаются признаки раздражения брюшины. Диагноз выставляется на основании клинических проявлений, данных лапароскопии и других исследований. Лечение оперативное - ушивание селезенки или удаление органа.
МКБ-10


- Причины
- Патанатомия
- Классификация
- Симптомы разрыва селезенки
- Диагностика
- Лечение разрыва селезенки
- Цены на лечение
Общие сведения
Разрыв селезенки – достаточно распространенное повреждение. Из-за высокой вероятности обильного кровотечения представляет непосредственную опасность для жизни, требует проведения немедленного оперативного вмешательства. Чаще встречается у лиц трудоспособного возраста, что обусловлено их более высокой физической активностью и более высоким риском попадания в экстремальные ситуации.
Разрывы селезенки могут быть изолированными, встречаться в составе сочетанной и множественной травмы (политравмы). Часто наблюдаются одновременные повреждения печени, брыжейки и толстой кишки. Возможно сочетание с переломами ребер, повреждением грудной клетки, переломом позвоночника, ЧМТ, переломом таза, переломами костей конечностей и другими повреждениями. Лечение данной патологии осуществляют травматологи и абдоминальные хирурги.

Причины
Разрыв селезенки встречается при различных высокоэнергетических травмах: падениях с высоты, промышленных, природных, железнодорожных или автодорожных катастрофах. К числу предрасполагающих факторов, повышающих вероятность повреждения селезенки, относятся недостаточно прочная тонкая капсула, полнокровие органа и его малая подвижность. С другой стороны, эти факторы нивелируются тем, что селезенка достаточно надежно защищена от внешних воздействий ребрами. Вероятность разрыва селезенки в результате травмы увеличивается при патологических процессах, сопровождающихся спленомегалией и повышением рыхлости паренхимы. Кроме того, прочность селезенки в некоторой степени зависит от степени ее кровенаполнения, положения органа в момент травмы, фазы дыхания, наполнения кишечника и желудка.
Патанатомия
Селезенка – паренхиматозный орган, расположенный в верхней левой части брюшной полости, кзади от желудка, на уровне IX-XI ребер. Покрыта капсулой. Имеет форму удлиненной и уплощенной полусферы, которая выпуклой стороной обращена к диафрагме, а вогнутой – к органам брюшной полости. Селезенка не относится к числу жизненно важных органов. Является основным источником лимфоцитов, продуцирует антитела, участвует в разрушении старых тромбоцитов и эритроцитов, выполняет функцию депо крови.
Классификация
В абдоминальной хирургии выделяют следующие виды разрывов селезенки:
Чаще всего наблюдаются одномоментные разрывы селезенки с немедленным возникновением кровотечения в брюшную полость. Двухмоментные разрывы составляют около 13% от общего количества закрытых повреждений селезенки, временной период между моментом травмы и началом кровотечения в брюшную полость колеблется от нескольких часов до 1-2,5 недель. Причиной разрыва капсулы при уже имеющейся центральной или подкапсульной гематоме становится физическое напряжение, чихание, кашель, ходьба, акт дефекации, поворот в постели и другие обстоятельства, вызывающие повышение давления в селезенке.
Большинство разрывов селезенки небольшие, сопровождаются стертой симптоматикой и диагностируются лишь через несколько часов, когда состояние больного ухудшается из-за продолжающейся кровопотери и скопления достаточного количества крови в брюшной полости. Профузное кровотечение с резким нарастанием клинических симптомов чаще наблюдается при двухмоментных повреждениях селезенки.

Симптомы разрыва селезенки
Клиника повреждений селезенки отличается большим разнообразием. Выраженность и наличие тех или иных проявлений зависят от степени разрыва, наличия или отсутствия сопутствующих повреждений, а также времени с момента травмы. Сразу после травматического воздействия может наблюдаться либо нерезкое ухудшение состояния, либо картина острой кровопотери без перитонеальных признаков, свидетельствующих о повреждении паренхиматозного органа. Основными жалобами в первые часы являются боли в районе левого подреберья и верхних отделах живота. Примерно у половины пациентов боли иррадиируют в левую лопатку и левое плечо.
Большинство больных принимают вынужденную позу: на левом боку с поджатыми ногами либо на спине. Брюшная стенка не участвует в акте дыхания. Степень напряжения брюшной стенки и выраженность болевого синдрома при пальпации живота может значительно варьировать как у разных больных, так и у одного и того же пациента в разные периоды после травмы. В отдельных случаях (при коллапсе или шоке) напряжение мышц живота может отсутствовать. Притупление звука в отлогих отделах живота при перкуссии наблюдается только при значительном кровотечении. Через некоторое время после травмы развивается парез кишечника, проявляющийся отсутствием дефекации, задержкой газов и вздутием живота.
Наряду с местными симптомами, наблюдается картина нарастающей острой кровопотери: бледность, липкий холодный пот, снижение АД, учащение пульса, рвота и тошнота, головокружение, прогрессирующая слабость, одышка и шум в ушах. В дальнейшем возможно двигательное возбуждение, сменяющееся потерей сознания, а также учащение пульса свыше 120 уд/мин и снижение АД ниже 70 мм рт. ст. При этом точно установить причину кровотечения на основании одних лишь клинических признаков удается не всегда, поскольку большинство перечисленных выше симптомов (за исключением болей в левом подреберье) непатогномоничны и появляются при любых острых катастрофах в животе.
Диагностика
Анализы крови на начальных этапах обследования малоинформативны, поскольку из-за механизмов компенсации кровопотери состав периферической крови может оставаться в пределах нормы в течение нескольких часов. Диагноз выставляется на основании клинических признаков, данных рентгенографии грудной клетки и рентгенографии живота. На рентгеновских снимках слева под диафрагмой определяется гомогенная тень. Дополнительными признаками разрыва являются ограничение подвижности и высокое стояние левого купола диафрагмы, расширение желудка, смещение левой части ободочной кишки и желудка вправо и книзу. При скудной клинической симптоматике, подкапсульных и центральных гематомах селезенки данные рентгенографии часто неспецифичны. Может потребоваться ангиография, однако этот метод не всегда применим из-за больших временных затрат, отсутствия необходимого оборудования или специалистов.
В настоящее время в связи с широким распространением эндоскопических методов все большее значение в диагностике разрывов селезенки приобретает лапароскопия. Эта методика позволяет не только быстро подтвердить наличие кровотечения в брюшную полость, но и точно установить его источник. При отсутствии эндоскопического оборудования альтернативой лапароскопии может стать лапароцентез – метод, при котором переднюю брюшную стенку прокалывают троакаром (полым инструментом), затем вводят через троакар катетер и выполняют аспирацию содержимого брюшной полости. Данная методика дает возможность подтвердить наличие кровотечения в брюшную полость, но не позволяет установить его источник.
Лечение разрыва селезенки
Кровотечения при подобных повреждениях крайне редко останавливаются самостоятельно, поэтому такая травма является показанием для экстренного хирургического вмешательства. Операция должна быть проведена в как можно более ранние сроки, поскольку нарастающая кровопотеря ухудшает прогноз. При возможности перед началом вмешательства добиваются стабилизации гемодинамики, осуществляя переливание крови и кровезаменителей. Если гемодинамические показатели не удается стабилизировать, операцию проводят даже при тяжелом состоянии пациента, параллельно продолжая осуществлять активные реанимационные мероприятия.
Классическим общепризнанным в травматологии и абдоминальной хирургии способом остановки кровотечения при любых разрывах селезенки считается полное удаление органа. Однако в последние годы, наряду с полным удалением, при отрывах фрагментов и неглубоких одиночных повреждениях некоторые хирурги в качестве варианта рассматривают органосохраняющую операцию – ушивание ран селезенки. Безусловными показаниями к полному удалению органа являются обширные разрывы и размозжения, разрывы в области ворот, обширные рваные и сквозные раны, невозможность надежного ушивания раны и прорезывание швов. В послеоперационном периоде после ушивания или удаления селезенки продолжают внутривенные инфузии крови и кровезаменителей, проводят коррекцию нарушений деятельности различных органов и систем, назначают обезболивающие и антибиотики.
Перелом ребер — это травма в виде трещины или излома костей грудной клетки и перелома хрящевой части ребра. Он чаще всего возникает при ДТП, экстремальных или контактных видах спорта, при падении или в драке.
Повреждение может быть единичным или множественным. Последняя форма представляет большую опасность, так как при ней могут быть осколки, повреждающие кровеносные сосуды или внутренние органы.
Симптомы перелома ребра и его отличия от ушиба
При переломе ребра появляются следующие симптомы:
боль при дыхании, попытке вдохнуть глубоко, затрудненное дыхание,
Как отличить перелом ребра от ушиба? Для этого необходимо обратить внимание на следующие признаки:
- при пальпации места травмы или дыхании пострадавший может слышать хруст или щелчки,
- по визуальному осмотру можно заметить деформацию грудной клетки,
- если при переломе повреждается легкое, человек будет откашливаться кровяными выделениями.
Первая помощь
Что делать при переломе ребер? Независимо от того, произошел ушиб или перелом, пострадавшему человеку необходимо оказать первую неотложную помощь:
- Человеку необходимо помочь принять сидячее положение и приложить к больному месту лед, который снимет отек и уменьшит боль. Каждые 10-15 минут лед нужно откладывать, чтобы не допустить переохлаждения тканей.
- Чтобы не повредить кости грудной клетки еще больше, накладывать тугую повязку не нужно.
- Если на пострадавшем есть одежда, стесняющая дыхание, ее необходимо снять.
Лечение
Лечение перелома ребер зависит от тяжести травмы и наличия повреждений внутренних органов.
При легком переломе накладывается циркулярная повязка из эластичных бинтов и делается обезболивающая блокада с новокаином. Впоследствии при необходимости ее повторяют или добавляют наркотические вещества, если травма обширная.
При лечении перелома ребер со смещением потребуется более жесткая фиксация. Для этого используют гипсовый корсет или повязку. При наличии костных отломков и двустороннем повреждении проводят операцию по установке фиксирующих пластин, которые удерживают отломки до момента их срастания.
При открытых переломах всегда проводится операция по удалению нежизнеспособных тканей, перевязыванию кровеносных сосудов, восстановлению повреждений и сшиванию краев.
Если в ходе лечения развилась пневмония, назначаются антибиотики и препараты для устранения симптомов: обезболивающие, противовоспалительные или жаропонижающие средства.

Во время лечения или в период реабилитации пострадавшие носят ортез. Это плотный эластичный пояс, разный по ширине, который крепится на месте поврежденных ребер и фиксирует их в неподвижном положении. Он улучшает процесс заживления и предохраняет ребра от неправильного сращения.
Если травма заживает длительное время, то существуют противопоказания в ношении корсета. Сдавливание грудной клетки может привести к тому, что человек не сможет полноценно и глубоко дышать, у него появится риск развития легочных заболеваний или возникнут проблемы с сердцем.
Бандаж будет полезен, если травма успевает зажить за 1-2 месяца.
Обезболивающие, противоотечные и регенерирующие средства также применяют местно в форме мазей и гелей. Для обезболивания назначают мази, содержащие анальгетики: «,Кетонал»,, «,Диклофенак»,, анестезиновую мазь.
Для предотвращения возникновения гематом, тромбов и отеков используют гепариновую мазь, а для уменьшения воспаления – «,Лазонил», и «,Индовазин»,.
Для улучшения метаболизма в тканях применяют мази с пчелиным или змеиным ядом: «,Апизартрон»,, «,Випросал»,, «,Випратокс»,. Они оказывают антибактериальное действие и улучшают кровообращение.
Внимание! Если есть аллергия на активные компоненты мазей, применять их нельзя!
Мази с разогревающим эффектом улучшают кровоток и лимфоотток: «,Финалгон»,, «,Капсикам»,, «,Никофлекс»,.
Повышение температуры при переломе ребер связано с впитыванием крови мягкими тканями и образованием гематомы, также температура повышается при открытых переломах, в особенности у людей со сниженным иммунитетом, больных хроническим алкоголизмом или наркозависимых.
Высокая температура – не угрожающий здоровью признак. Она длится несколько дней, не растет и со временем проходит. Врач назначает жаропонижающие средства на основе парацетамола или «,Ибупрофен»,.
Сколько срастаются ребра после перелома, зависит от возраста и состояния организма пострадавшего. В норме сам по себе перелом заживает в течение 1-2 месяцев. Чем старше человек, тем менее активно идут процессы регенерации в организме, тем продолжительнее происходит срастание костей.
Рекомендации по реабилитации
Как спать, если у вас перелом ребер? При переломе важно выбрать удобное положение для сна, которое не будет вызывать боль и сдерживать дыхание. Можно спать на боку или спине.
Если у вас одностороннее повреждение ребер, врачи рекомендуют спать на боку со стороны травмы. Это позволит сохранить неподвижное положение поврежденных ребер и облегчить дыхание здоровой половиной. Можно также спать в кресле с откидной спинкой.
Если вам удобно спать на спине, положите под руки подушки, чтобы вы не смогли перевернуться во время сна, а также положите подушку под колени — это позволит расслабить мышцы спины и позвоночник.
Важно! Перед сном полезно провести дыхательную гимнастику, совершить несколько глубоких вдохов. Это расслабляет и улучшает кислородный обмен.
Избегайте активных движений, кашля и потягиваний. Это доставляет боль и может навредить травмированным ребрам и внутренним органам. Используйте дополнительные подушки, чтобы ограничить подвижность ребер во время кашля, не используйте давящие повязки для ребер — они могут привести к развитию легочных патологий.
Больше спите, организму необходимы силы для восстановления. Ночной сон должен длиться не менее 8 часов. Если вы чувствуете усталость или дремоту днем, поспите. Для хорошего сна ложитесь в одно и то же время, старайтесь не есть хотя бы за 2 часа до сна, не пейте алкоголь и кофеиносодержащие напитки перед сном, в комнате должно быть темно, тихо и прохладно.
В период реабилитации, когда болевой синдром больше не беспокоит больного, ему назначается курс лечебной гимнастики. Он необходим для того, чтобы предотвратить застойные явления в легких, улучшить подвижность и тонизировать мышцы.
Первоначально упражнения проводятся под руководством врача. Он объясняет, как правильно их выполнять и дышать, следит за состоянием больного.
В лечебных учреждениях при переломе ребра обычно практикуются следующие упражнения дыхательной гимнастики:
- в положении сидя опустите руки вниз, сделайте глубокий вдох, задержите на 2 секунды, затем выдох. Повторите 10 раз,
- сидя, поднимайте руки в разных направлениях: вперед или в стороны, делая при этом глубокий вдох, при опускании – выдох. Сделайте 5 повторений,
- сидя, приподнимайте плечи к ушам, задерживаясь на 5 секунд, затем опускайте,
- в положении стоя поднимайте вытянутые руки, ставя одну кисть на другую, и так же опускайте,
- практикуйте ходьбу на месте или используйте для этого тренажеры,
- следите за своим дыханием, делайте ровные глубокие вдохи и выдохи, это тоже является хорошим упражнением.
Начинать делать простую дыхательную гимнастику при переломе ребра можно со второго дня после травмы. Упражнения не должны приносить болевых ощущений или дискомфорта.
Чем опасны такие переломы
Перелом ребра, в отличие от трещины, провоцирует риск внутренних повреждений.
Если травма произошла в одном из трех верхних ребер, может возникнуть рваная или колотая рана аорты или других крупных сосудов.
При травме среднего ребра может возникнуть пробоина в легком и его коллапс.
Симптомы перелома нижнего ребра связаны с разрывом селезенки, почек или печени.
Переломы ребер у пожилых людей отягощены хрупкостью костной ткани и повышенной травматичностью. Даже легкий толчок или падение, которое не вызовет у здорового человека никаких повреждений, у пожилого может привести к тяжелым последствиям.
Отказ от лечения и неквалифицированная медицинская помощь могут спровоцировать ряд осложнений. Часть из них опасна для жизни!

Пневмоторакс сопровождается режущей болью в груди, отдающей в плечо или руку, вызывает сухой отрывистый кашель, затрудненное дыхание, пониженное давление, учащенный пульс, разбухание вен на шее и синюшный оттенок кожи вокруг них, а также характерна замедленная речь.
Подкожная эмфизема — это проникновение воздуха под кожу. Если воздух проникает в средостение, дыхание пострадавшего ухудшается, он выглядит раздутым и при надавливании на вздутые места слышен характерный скрип. Если средостение не пострадало, эмфизема проходит сама по себе.
Гемоторакс возникает, когда в легкие попадает кровь. Выявить это можно только на рентгеновском снимке.
Разрыв селезенки, печени или почек вызывает сильное внутреннее кровоизлияние, и без быстрой госпитализации человек может погибнуть от кровопотери. Его можно определить по спутанному сознанию, болезненным ощущениям в правом и левом подреберье, головокружении.
Пневмония, бронхит или трахеит развиваются при инфицировании легких. Это происходит из-за поверхностного дыхания, невозможности полноценно делать глубокие вдох и выдох.
Заключение
Перелом ребер — травма, которая легко излечима и не требует особых мер. Важно соблюдать дисциплину и следовать всем указаниям врача, своевременно проходить этапы медикаментозного лечения, курс физиотерапии и лечебной гимнастики.
Также важно заботиться о сохранении своего здоровья, пользоваться ремнями безопасности в автомобилях, использовать защитную амуницию, если вы занимаетесь активными видами спорта, и своевременно обращаться за медицинской помощью, так как лечение в домашних условиях чревато развитием осложнений.
Повреждение ребра — коварная травма. Заживление и восстановление зависят от особенностей перелома. Близость внутренних органов к реберной сетке всегда создает риск их повреждения.
Особенно опасны травмы с левой стороны, ведь повреждение костным отломком сердечной мышцы опасно для жизни человека.
Анатомическое строение ребер
Особенности переломов ребер связаны с анатомическим строением 12 пар, образующих своеобразный каркас, удерживающий сердце, легкие в правильном положении. Реберная сетка выполняет защитную функцию для внутренних органов и кровеносных сосудов.
Каждое ребро — это изогнутая кость, толщиной примерно 5 мм с хрящевой частью.
Выделяют ребра трех разновидностей:
- истинные — верхние 1−7-ые пары, соединенные хрящевыми пластинами с грудиной;
- ложные — 8−10-ые пары без прямой связи с грудиной, их хрящи соединены с верхними ребрами;
- колеблющиеся — 2 пары внизу, не связанные с грудиной.
В целом реберный каркас практически неподвижен. В детстве активно идет его формирование, когда хрящевую ткань постепенно вытесняют окостеневшие сегменты.
Реберная сетка изнутри покрыта фасцией. Соседство с межребернымии другими видами мышц создает условия, в которых отломки удерживаются от расхождения. У каждого ребра во внутренней борозде проходят нервы и сосуды. Переломы их повреждают, что вызывает болевой синдром и нарушения кровоснабжения.
Реберная пластинка в виде дуги с одной стороны (широкой) крепится к грудине, с другой (узкой) образует суставы.
Перелом ребер слева
Чаще других пар подвержены переломам 7−10 ряд ребер с максимальным изгибом и наибольшей шириной грудной клетки. По статистике больше других ломается 8 пара. Редкими можно назвать повреждения 9−10−11−12-ой пары ребер по причине их повышенной подвижности.
Они как бы прогибаются при механическом воздействии. Первое ребро находится под ключицей. 2−3 пары защищены плечевыми каркасами.
Механизм повреждения может быть прямого и непрямого типа:
- прямое воздействие (удар) большой силы приводит к двойному перелому, когда фрагмент кости выламывается с образованием окна;
- непрямое воздействие проявляется вследствие сжимающей нагрузки (наезд колесом).
Большую опасность представляют флотирующие разрушения ребер в двух местах с провисанием на фасции. Вдох затягивает обломок внутрь, выдох выталкивает наружу. Движение отломка приводит к легочным патологиям.
Особый риск нарушения сердечной деятельности возникает в случае передних двусторонних и левосторонних повреждений окончатого типа. Возможны травмы с летальным исходом.
Тяжелые переломы ребер с левой стороны несут угрозу повреждения не только сердечной мышце, но и другим органам:
- левому легкому, снабжающему кровь кислородом;
- желудку и поджелудочной железе;
- селезенке;
- левой почке.
Поражение внутренних органов проявляется в дополнительных симптомах, кроме типичных признаков перелома ребра — сильной боли, затрудненного дыхания, деформации груди. Угрозу жизни несут проявления:
- резкого нарушения дыхания;
- кровохарканья;
- обильного кровотечения.
Клиническая картина может отражать осложнения в виде:
- пневмоторакса — скопления воздуха в плевральной полости (характерно для повреждений с 5-го по 8-е ребра);
- гемоторакса — внутриплеврального кровотечения.
Истинную оценку состояния пострадавшего может дать только квалифицированный специалист.
Симптомы
Признаки повреждения несложно распознать даже случайному очевидцу происшествия (падения, удара). У пострадавшего проявляются следующие симптомы перелома ребер:
- гематома с отеком мягких тканей на месте травмы;
- сильная боль в грудной клетке;
- напряженная поза с наклоном в сторону повреждения;
- расхождения в ритме дыхания и движении грудной клетки со стороны повреждения.
Появление одышки, присвистывания, кровотечения требуют немедленной госпитализации, так как свидетельствуют о переломе с повреждением соседних органов: легкого, сердечной мышцы, аорты и др.
Оказание первой помощи
На месте происшествия оказание поддержки пострадавшему производится таким образом, чтобы не навредить организму и скорым образом доставить больного в медицинское учреждение.
Наличие травмы с левой или правой стороны не имеет значения для мер первой помощи, которые проводятся по одинаковой схеме.
Рекомендуют провести неотложные действия:
- предложить обезболивающее средство, не затрудняющее дыхание, например, Ибупрофен;
- приложить холод к месту повреждения осторожными касаниями, чтобы не допустить движения осколков;
- помочь пострадавшему занять положение полусидя для ожидания бригады медицинской помощи.
Самостоятельная транспортировка допускается при удовлетворительном состоянии больного. Признаки затрудненного дыхания и ухудшение общего состояния требуют скорой помощи специалистов.
Методы лечения
На основании диагностических мероприятий врач назначает терапевтический курс. Левая и правая стороны ребер лечатся одинаково. Неосложненные травмы (например, перелом 9 ребра с левой стороны) после медицинского осмотра и обезболивания подлежат консервативному лечению в домашних условиях.
Хирургическое лечение проводится в исключительных случаях при наличии осложнений:
- сильного смещения отломков — проводят сопоставление, фиксацию частей;
- гемоторакса — удаляют кровь из плевральной полости;
- пневмоторакса — удаляют воздух из плевральной полости;
- открытой раны — удаляют фрагменты тканей, перевязывают сосуды, обрабатывают полость.
Цель оперативного вмешательства — восстановить целостность жизненно важных органов.
Задача первых дней лечения — стабилизировать состояние для формирования костной мозоли. Больной соблюдает постельный режим.
Затем при поддержке медикаментозных средств через 3−4 дня пострадавшему рекомендуют постепенно восстанавливать двигательную активность. Лечебная физкультура и дыхательная гимнастика способствуют возвращению к прежнему образу жизни.
Общие сведения
Ребра – это каркас человеческого туловища, представляющий собой парные элементы осевой части скелета, которые соединяются с позвоночником. Они образуют грудную клетку, внутри которой расположено большинство жизненно важных органов.
Перелом ребер – это одно из самых распространенных повреждений грудной клетки, представляющее собой повреждение реберных костей с нарушением их целостности. Переломы ребер приводят к повреждениям внутренних органов дыхательной системы, сердца, плевры, межреберных сосудов. Перелом в сложных случаях может привести к летальному исходу, поэтому заниматься самолечением не стоит.
Повреждения грудной клетки бывают открытыми, возникающими вследствие удара грудной клетки, ранения из огнестрельного оружия и других. Закрытые повреждения возникают при ударах, вследствие которых проявляются ушибы, гематомы, переломы ребер, а также сдавливания грудной клетки. Перелом ребер является самым распространенным заболеванием среди закрытых повреждений грудной клетки (67% закрытых травм). От переломов чаще всего страдают IV-VIII ребра задней и средней подмышечной линии.
Воздействия на ребра могут быт прямыми и непрямыми. При прямом воздействия ребра прогибаются внутрь, в сторону плевральной полости, и его обломки могут повредить органы, легкое или пристеночную плевру. Во время непрямого воздействия возникает сдавливание грудной клетки, вследствие чего ребра ломаются в обе стороны от места сдавливания. Обычно ломаются нескольких ребер сразу. Двусторонние переломы приводят к потере устойчивости грудной клетки, а также к плевропульмональному шоку и нарушению вентиляции легких. Также бывают и окончатые переломы, т.е. с одной стороны в двух местах. Перелом ребер чаще всего наблюдаются у людей старше 40 лет, что связано с возрастными изменениями костной ткани. У детей переломы ребер бывают очень редко, из-за эластичности грудной клетки, а у пожилых людей небольшие травмы могут приводить к множественным переломам. Разделяют трещину ребра, поднадкостничный перелом, при котором ломается костная ткань и полный перелом ребра, который чаще всего случается на месте изгиба ребер, т.е. по боковым поверхностям грудной клетки, во всех случаях могут возникать одни и те же симптомы перелома ребер.
Причиной перелома ребер является прямая и непрямая травма грудной клетки, например, падение на выступающий предмет, при прямом ударе, при сдавливании грудной клетки, наезд машины, автомобильная авария.
Симптомы перелома ребер
Основными симптомами перелома ребер являются:
- Сильная боль при дыхании в области повреждения. При вдохе боли острые, усиливаются при кашле и глубоких вдохах.
- Припухлость в области перелома, болезненность пальпации.
- Учащенное дыхание, обычно поврежденная часть грудной клетки в дыхании отстает. Могут возникнуть застойные явления, что приводит к развитию посттравматической пневмонии.
- Образование синяка на месте перелома.
- При прощупывании ощущается поскрипывание жировой клетчатки (крепитация).
- Кровотечение через верхние дыхательные органы в грудную клетку, что может привести к смерти.
- При повреждении легкого – кровохарканье, подкожная эмфизема, скопление крови и воздуха в грудной клетке.
Важно отметить, что при переломе задних отделов ребер дыхательные расстройства выражены слабо.
Лечение перелома ребер

Для того, чтобы диагностировать перелом ребер, доктор проведет перкуссию и аускультацию, а также назначит рентгенографию. Эти исследования позволят исключить наличие жидкости в плевральной области. На рентгеновском снимке будет видно, есть перелом или нет.
Лечение перелома ребер состоит из нескольких этапов. В первую очередь обезболивается поврежденная часть грудной клетки путем проведения новокаиновой (10 мл раствора прокаина) или спиртово-новокаиновой (9 мл раствора прокаина и 1 мл спирта) блокады. При множественном переломе назначают паравертебральную блокаду раствором прокаина, а в случае множественных двусторонних переломах – скелетное вытяжение за грудину.
В сложных случаях применяют хирургическое лечение перелома – лечебную иммобилизацию. Если есть необходимость – проводят пункцию для вывода скопившейся крови. Больному показан полный покой, и обычно для реабилитации в неосложненных случаях требуется от четырех недель. Назначаются отхаркивающие средства, методы физиотерапии и дыхательная гимнастика, которая направлена на предупреждение застойных явлений в органах грудной клетки.
При неосложненных переломах накладывают гипс, а при множественных переломах лечение проводят в стационаре. Если больного мучают сильные боли, и чтобы избежать развития посттравматической пневмонии, назначаются новокаиновые и другие блокады в место перелома.
Повреждения грудной клетки приводят к осложнениям. Ими являются развитие пневмонии, гемоторакс и пневмоторакс, а также ушиб легкого и сердца. Перелом нижних ребер может привести к повреждениям органов брюшной полости, например, печени и селезенки.
Читайте также:


