После перелома ребра болит правый бок
Лайфхакер разобрался, насколько это опасно и когда нужно звонить в скорую.
Любая боль в правом боку — повод посетить врача: слишком много серьёзных заболеваний может быть с ней связано. Во время приступа догадаться об источнике боли можно по расположению органов. Но точную причину вы самостоятельно не узнаете: иногда болит в одном месте, а отдаёт в другом.

Только доктор может определить, чем вызвана боль в правом боку. Там находятся желчный пузырь, поджелудочная железа, восходящий отдел толстого кишечника, печень. Так что провериться в любом случае нужно, даже если думаете, что ничего серьёзного у вас нет.
Когда вызывать скорую
Немедленно обращайтесь за медицинской помощью, если почувствовали внезапную и очень сильную боль. Не ждите появления других опасных симптомов, в некоторых случаях это может закончиться смертью.
Также звоните в скорую, если боль не сильная, но есть эти признаки Causes of Pain in the Right Side :
- поднимается температура;
- в стуле появилась кровь;
- боль усиливается;
- вас тошнит или рвёт.
Почему болит правый бок
Так называется воспаление Appendicitis аппендикса — маленького отростка толстой кишки. Первый признак аппендицита — тупая боль около пупка или в верхней части живота, которая опускается вдоль его правой боковой поверхности и становится острой.
Боль может сопровождаться потерей аппетита и повышением температуры тела до 37–39 °C, тошнотой и рвотой, вздутием.
Тут нужна неотложная медицинская помощь и операция. Поэтому немедленно поезжайте в больницу к хирургу или вызывайте скорую.
Аппендикс вам вырежут, скорее всего, лапароскопически — сквозь маленькие надрезы на брюшной стенке.

Гастроэнтеролог. Автор блога о правильном питании и здоровье пищеварительной системы.
У учёных нет убедительных доказательств негативного воздействия аппендэктомии (удаления аппендикса) на здоровье человека. Гораздо хуже не сделать операцию, потому что аппендикс может лопнуть. Тогда начнётся перитонит — воспаление ткани, которая покрывает большинство органов брюшной полости.
Когда в желчном пузыре есть камни, мы можем чувствовать внезапную и быстро усиливающуюся боль в верхней правой части живота, под грудью, в спине между лопатками и даже в правом плече. А ещё может начаться тошнота или рвота.
Длительность боли варьируется от пары минут до нескольких часов.
При появлении этих симптомов нужно либо немедленно отправляться к терапевту, либо звонить в скорую. Камни могут вызывать Gallstones воспаление желчного пузыря — холецистит, закупорку протока поджелудочной железы и, как следствие, панкреатит.
Частые приступы коликов — показание для удаления желчного пузыря. Эта операция называется холецистэктомией. Обычно её проводят через маленькие надрезы на брюшной стенке.
На ранней стадии, когда камни ещё небольшие, вам могут назначить лекарства для их растворения.
Они вызывают внезапную мучительную боль внизу и сбоку живота, но чаще со стороны спины. Она то усиливается, то ослабевает.
Разобраться с проблемой поможет нефролог, поэтому сразу идите к нему. От маленьких камней он выпишет вам лекарства.
При сильной боли и больших камнях в почках может потребоваться Kidney stones госпитализация и операция.
Запомните 🧐
Собирающиеся в кишечнике газы растягивают его стенки и вызывают боль в разных отделах живота, в том числе и в правом боку.
Обычно ничего серьёзного в этом нет. Но это хроническая Irritable bowel syndrome болезнь, а значит, она будет то пропадать, то проявляться снова.
Для облегчения симптомов нужно попить пребиотики, возможно, слабительные или антибиотики. Назначать их должен гастроэнтеролог.
Самые распространённые — болезнь Крона и язвенный колит.
Если кишечник воспалился, вы почувствуете боль, судороги и отёк в области живота. Другие симптомы — кровавая диарея, потеря веса и слабость.
Причины воспалений точно не известны, но эксперты предполагают Inflammatory bowel disease , что это генетика и проблемы с иммунной системой.
Посетить гастроэнтеролога. Для диагностики он направит вас на анализ кала или колоноскопию. А в качестве лечения выпишет что-то из этого списка: аминосалицилаты или месалазины, антибиотики, иммунодепрессанты, биопрепараты.
Если у вас не получается сходить в туалет, вы ощущаете дискомфорт и тяжесть в животе, это запор.
Тут поможет слабительное средство. При постоянных запорах проконсультируйтесь с терапевтом или гастроэнтерологом.
Язва — это глубокий дефект слизистой оболочки. В большинстве случаев он возникает, когда в двенадцатиперстную кишку попадает Duodenal Ulcer: Symptoms and Treatment бактерия Helicobacter pylori. Помимо боли в правом боку, может появиться вздутие, чувство тяжести, изжога, отрыжка, тошнота.
Чаще всего лечение включает только лекарства, операция требуется редко.
Тянущая боль может ощущаться в правом боку снизу перед месячными и во время них. Обычно это не опасно, но очень неприятно.
Потерпеть или выпить нестероидный противовоспалительный препарат. Если боли очень сильные, нужно пройти обследование у гинеколога. Он выпишет вам гормональные оральные контрацептивы или сильные обезболивающие.
Попробуйте 🧐
Скручивание или разрыв кисты вызывает Ovarian cyst боль в области таза — от тупой и умеренной до острой и внезапной. Специфические симптомы — болезненные ощущения во время секса, нерегулярные и тяжёлые месячные, частое мочеиспускание.
Киста может быть злокачественной или доброкачественной. В первом случае придётся провести Ovarian Cyst операцию и удалить образование. Во втором — наблюдаться у гинеколога. Если киста будет рассасываться сама по себе, доктор не станет назначать лечение.
Бактериальное воспаление может спровоцировать жжения во время мочеиспускания, судороги и боль в нижней части живота.
Не вздумайте пускать болезнь на самотёк. Если не лечить инфекцию, это может привести Urinary Tract Infection: Bladder Infection к необратимому повреждению мочевого пузыря и почек. Как только ощутили симптомы, описанные выше, идите к нефрологу или урологу. Вам назначат антибиотики, чтобы снять воспаление.
Так называют патологию, при которой оплодотворение происходит Ectopic Pregnancy не в матке, а в маточной трубе, шейке матки, яичнике или другом месте брюшной полости.
Плод растёт, ему становится тесно, он давит на стенки органа, к которому прикрепился, и может разорвать его. Это вызывает острую или колющую боль и внутреннее кровотечение.
Если не обратиться за медицинской помощью немедленно, можно умереть. Вариантов тут нет — вызывайте скорую.
Сверьте симптомы 🧐
В самой печени болевых рецепторов нет. Поэтому боль может появиться только в запущенных случаях, когда орган сильно увеличивается в размерах, а его капсула растягивается.
Заболевания печени могут быть либо наследственными, либо приобретёнными. Последние вызваны Liver disease воздействием вредных факторов на организм. Например, вирусов, алкоголя, ожирения.
Анна Юркевич говорит, что увеличение органа можно обнаружить при пальпации (когда врач прощупывает живот пациента) или во время УЗИ органов брюшной полости. Поэтому первым делом идите на осмотр к терапевту. А чтобы поставить точный диагноз, доктор назначит вам биохимический анализ крови.
Чтобы избавиться от дискомфорта, нужно лечить основное заболевание, которое доктор диагностирует после осмотра и сдачи анализов.
Если вы чувствуете боль в боку, когда дышите или кашляете, нужно исключить патологию лёгких. Например, осложнения после пневмонии, плеврит, опухоль.
Не оставлять боль без внимания. Пусть вас послушает терапевт и, если есть необходимость, направит на рентгенограмму грудной клетки.
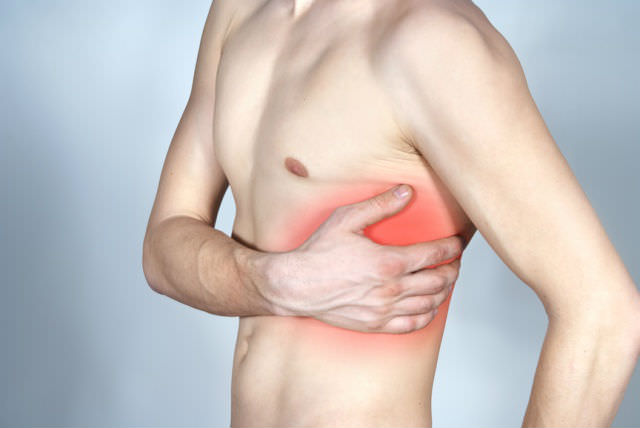
Если боль не очень сильная, вы могли просто потянуть мышцу или ушибиться. Менее вероятно, но возможно, что у вас миозит — воспаление myositis мышечных тканей. Причиной нестерпимой боли может быть перелом рёбер.
Если вы точно знаете, что потянули мышцу или ушиблись, постарайтесь больше отдыхать и приложите холод к повреждённому месту. При переломе немедленно звоните в скорую и не двигайтесь. Если вы не понимаете, чем вызвана боль, сходите к терапевту: вдруг это воспаление.
Грудная клетка имеет важное стратегическое значение для всего организма. Ведь она защищает жизненно важные органы от травм и повреждений, принимая на себя любые нагрузки и давление при несчастных случаях. Поэтому при травмировании грудной клетки прежде всего повреждаются ребра. Это достаточно распространенный вид травмы, встречающийся у людей всех возрастов.
Трещина ребра — диагноз, который не встречается в анатомических справочниках. Почему? Потому что под этим термином, как правило, подразумевают частичный перелом ребра. Симптомы данного повреждения необходимо знать каждому человеку для того, чтобы своевременно обратиться к врачу за медицинской помощью.
Причины, ведущие к появлению травмы
Все повреждения ребер можно разделить на две группы:
- травмы;
- патологии.
Травмы возникают по причине воздействия на грудину силы и давления выше того, которое могут выдержать ребра. Частичный перелом ребра появляется вследствие мощного удара в грудную клетку, при падении с большой высоты, в результате транспортно — дорожного происшествия.
При патологическом повреждении травмы ребер нет, или же она была в прошлом и достаточно редко дает о себе знать. Однако чаще всего патологическое повреждение грудной клетки развивается в результате изменения структуры костной ткани. К таким патологиям относится:
- опухоль в полости грудной клетки;
- остеомиелит ребра, который носит хронический характер;
- туберкулез костей;
- остеопороз;
- заболевания кровеносной системы.
Вышеперечисленные недуги влияют на структуру кости ребра, делают ее хрупкой и ломкой. Кости грудной клетки могут повреждаться от любого, самого незначительного повреждения.
Также существуют факторы, которые увеличивают риск повреждений и травм. К ним относится:
- состояние мышечной системы;
- возраст человека;
- эластичность костной ткани ребер;
- хрупкость костей.
Так, у ребенка частичный перелом ребра возникает намного реже, чем у взрослого или пожилого человека. Это связано с тем, что у ребенка кости грудной клетки эластичны и прочны, а у пожилых людей, в виду потери костной массы, — хрупки и ломки. У детей чаще наблюдаются поднадкостные переломы, по типу того, как ломаются зеленые молодые ветки. Такие повреждения так и называют — переломы по типу зеленой ветки. Это частичный перелом, при котором кости не ломается на отдельные фрагменты, а покрывается трещинами.
Симптомы трещины ребра
Данное повреждение очень часто путают с ушибом грудной клетки. Поэтому необходимо знать симптоматику, чтобы дифференцировать эту травму от других:
- сильные болевые ощущения, которые усиливаются еще больше во время глубокого вдоха и выдоха;
- безудержный кашель, который невозможно остановить;
- развитие одышки, которая усиливается при минимальных движениях;
- сбой дыхательной функции, невозможно сделать глубокий полноценный вдох;
- в области пораженного ребра наблюдается отечность и гематома;
- ухудшается общее состояние больного (слабость, недомогание, головная боль).
Частичный перелом может располагаться как сзади, так и спереди грудной клетки. Однако болевые ощущения будут наблюдаться именно вместе повреждения ребра. Сильные болевые ощущения и нарушение дыхательной функции — основной призрак при трещине ребра. В результате травмы происходят серьезные сбои дыхания, что приводит к сокращению объема легких, развитию одышки и стойкой асфиксии. Боль во время кашля снижает эффективность самого кашля, приводит к скоплению мокроты в бронхах и возникновению воспалительных процессов. Особенно это касается пожилых людей, которые соблюдая постельный режим, заболевают воспалением легких.
Диагностика
При подозрении на травму грудной полости необходимо обратиться к врачу- травматологу, который назначит ряд диагностических мероприятий. Они основываются на инструментальных методах исследования:
- рентген грудной клетки;
- компьютерная томография (КТ).
При наличии симптомах верхних дыхательных путей также потребуется консультация врача- терапевта. Иной раз для диагностики трещины бывает достаточно визуального осмотра и сбора анамнеза. Пострадавшие могут достаточно четко обозначить участок, где локализуется боль и тем самым облегчить задачу специалисту. Также при пальпации данного участка можно заметить реакцию пациента и определить место повреждения. Поскольку основным признаком травмы является боль на протяжении: при надавливании на любой участок ребра, боль появляется именно в том месте, где расположена трещина.
Осложнения при трещине ребра
Сама по себе травма не представляет такую опасность, как осложнения, которые она может вызвать. Трещина быстро срастается и имеет благоприятный прогноз. Но для того чтобы кость быстро срослась необходимо соблюдать все назначения и рекомендации врача. Если не оказать адекватного лечения, то кость может треснуть дальше и полностью повредиться. А в этом случае возможны очень серьезные осложнения: отломки реберных костей могут повредить внутренние органы, такие как селезенка, печень, легкие и пр. Очень часть переломы ребер сопровождаются разрывом селезенки и легких, что может спровоцировать внутренне кровотечение, которое представляет опасность для жизни больного.
Не редко при травмах грудины возникает воспаление легких. Это обуславливается сбоем дыхания и скоплением в легких мокроты, что провоцирует воспалительные процессы. Поэтому при переломе или трещине ребер прописывают отхаркивающие препараты.
Первая помощь при трещине ребра
Для того чтобы в дальнейшем трещина быстро срослась необходимо своевременно и правильно оказать первую помощь. После травмы, потерпевшего следует уложить на спину, чтобы избежать дальнейшего прогрессирования трещины. В область повреждения накладывают холодную грелку или лед, завернутый в ткань.
Внимание! В первые сутки после травмы строго запрещается греть место травмы. Это может стать причиной образование обширной гематомы или вызвать сильное воспаление тканей. Прогревать место повреждения можно только спустя несколько суток после травмы. Сильные боли купируются анальгетиками или использованием охлаждающих противовоспалительных мазей наружного применения. Затем на поврежденный участок следует наложить тугую повязку, которую делают в момент выдоха.
После оказания первой помощи пострадавшего транспортируют в положении лежа на спине в медицинское учреждение для проведения дальнейшего обследования.
Лечение частичного перелома ребра
Лечение трещины направлено на устранение болевого синдрома. Так как болевые ощущения весьма значительные, то прежде всего надо облегчить страдания больного. Если при диагностике не было выявлено полного перелома ребра и повреждения внутренних органов, то лечение осуществляется в домашних условиях (амбулаторно). Полное восстановление происходит в течение 1−1,5 месяцев. Болевые ощущения будут сопровождать пострадавшего примерно неделю.
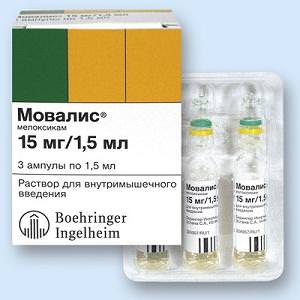
Медикаментозное лечение заключается в назначении нестероидных противовоспалительных препаратов из группы НПВП:
- аспирина;
- диклофенака;
- напроксена;
- мовалиса;
- ибупрофена;
- кетанова.
Помимо противовоспалительных препаратов назначают хондропротекторы, витаминные и минеральные комплексы.
Для лечения трещины на грудную клетку накладывают тугую, эластичную повязку для ограничения подвижности грудины в процессе дыхания. В первый день холодный компресс прикладывают каждый час, при этом держат его около получаса. Начиная с третьего дня, назначают согревающие линименты (мази) на основе противовоспалительных препаратов, пчелиного яда и черного перца. Также рекомендуются компрессы с солью или песком, предварительно нагретые в сковороде, которые затем помещают в специальные тканевые мешочки и прикладывают к больному месту.
Для полного и быстрого восстановления необходимо соблюдать постельный режим и полностью исключить физические нагрузки. В обратном случае трещина может стать полноценным перелом.
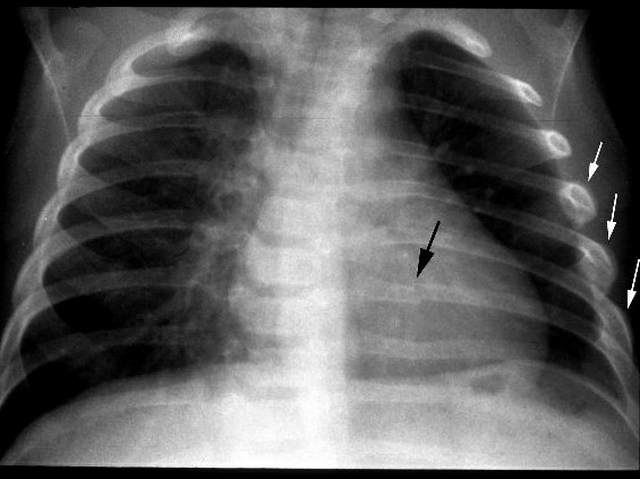
Как заживает частичный перелом
Сращивание трещины происходит в несколько этапов:
- Первый этап — обострение. Такое состояние длится, как правило, первые три дня после травмы. Оно характеризуется воспалением и болевым синдромом. Когда боль исчезает, то больному кажется, что наступила полная ремиссия, и он начинает вести активный образ жизни, а тем временем боль возвращается с новой силой, увеличивая при этом размер трещины.
- Второй этап — сращение. Длится около 15 дней и следует после первого этапа. Период характеризуется сращением повреждения и нормализации функционирования грудины. В этот период можно начинать двигаться, но нагрузки должны быть минимальными.
- Третий этап — восстановление. Обычно этот период длится 15 дней после этапа заживления. Он характеризуется полным восстановлением костной структуры. Нагрузки также должны быть минимальными и незначительными. Интенсивные нагрузки позволительны только через полгода после полного восстановления костей грудины.
Профилактика повреждений грудной клетки
Профилактика повреждений грудины заключается в следующих действиях:
- осторожность во время ходьбы и бега;
- предупреждение остеопении и остеопороза;
- прием препаратов и продуктов питания с высоким содержанием кальция;
- прием витаминных и минеральных комплексов;
- прием витамина Д;
- дозирование нагрузок на область грудины;
- своевременное лечение хронических заболеваний, которые приводят к снижению иммунитета.
Лечение трещины народными методами
Рецепты народной медицины могут ускорить процесс заживления трещин грудины. Однако не стоит заблуждаться и полагать, что народная медицина способна выступать в качестве основного способа лечения. Она используется только как дополнительный метод лечения, то есть дополняет традиционную терапию.
Существуют следующие эффективные рецепты народной медицины, которые помогут быстро восстановиться костям:
Мумие
Рецепт № 1. Хорошо восстанавливает переломы и трещины биологически активное вещество — мумие. Его использую следующим образом: 20 мг средства разводят в 50 мл воды. Принимают один раз в день за полчаса до еды.

Рецепт № 2. Также можно приготовить мазь на основе мумие для наружного применения. Для этого смешивают 50 мг средства с пузырьком эфирного розового масла. Мазь осторожно втирают в область повреждения грудины.
Масло пихты
Масло пихты можно приобрести в аптеке. Средство аккуратными движениями втирают в область трещины несколько раз в день.
Золотая розга
Одну большую ложку травы помещают в термос и заливают одним стаканом кипятка. Настаивают средство два часа, затем процеживают и применяют в качестве примочек и компрессов.
Кора гранатов
Одну ложку измельченной кожуры граната заливают 0, 250 л воды и помещают на огонь. Средство томят в течение 20 минут, затем настаиваю, процеживаю, и используют в качестве основы для компресса.
Плоды шиповника
Плоды шиповника обладают иммуностимулирующим действием. Для повышения иммунитета готовят следующее средство: столовую ложку плодов шиповника мелко измельчают в блендере, затем помещают в термос и заливают 500 мг кипятка. Средство настаивают и принимают три раза в день по 100 мл за один раз.
Корень окопника
Из корня окопника готовят эффективную мазь. Для этого 200 г корня травы измельчают и заливают оливковым маслом холодного отжима. Средство помещают на водяную баню и томят в течение получаса. Затем средство пропускают через сито до однородного состояния. Добавляют камфарное масло (10 мл) и пчелиный воск (100 г). Опять помещают средство на водяную баню и держат на огне до полного растворения компонентов. Затем мазь необходимо остудить и втирать в больные суставы, а также использовать для растирания поврежденных участков. Курс лечения — 10 дней. Курс лечения можно повторить, сделав недельный перерыв.
Герань
Из цветков герани готовят лечебный отвар для компрессов. Для этого берут 20 г цветков, стеблей и листьев герани, измельчают и заливают 500 мл воды. Помещают отвар на огонь и томят на малом огне 10 минут.





(74 оценок, среднее: 4,90 из 5)
Какие изменения происходят в подреберье в акте дыхания?
Диафрагма, служащая верхней границей подреберья, является активным участником акта дыхания. Она совместно с грудной клеткой обеспечивает дыхательные движения. Цель — создание отрицательного давления в плевральной полости, чтобы максимально растянулась легочная ткань и в нее поступил воздух на вдохе.
В состоянии покоя и во время выдоха купол движется в сторону грудной клетки. У людей разного типа сложения возможно преимущественно грудное дыхание (более типично для женщин, зависит от работы межреберных мышц) или брюшное, когда главным участником является диафрагма.
В выдохе активно заняты внутренние межреберные мышцы и брюшная стенка. Они поддавливают снизу на органы, расположенные в верхнем этаже брюшины и диафрагму с целью уменьшения объема грудной клетки. Сокращаясь одновременно с мышцами живота, диафрагма повышает давление в брюшной полости.
Регулирует последовательность этих движений дыхательный центр продолговатого мозга, передавая нервные сигналы через спинномозговые каналы.
Чем больше сопротивление легочной ткани (потеря эластичности при склерозировании, воспалении), тем сильнее напрягаются мышцы. Их работа значительно усиливается при увеличении частоты дыхания, при физической нагрузке.
Диагностика
Спонтанные легочные грыжи, а также выпячивания, возникающие на фоне других заболеваний бронхо-легочной системы (например, хронической обструктивной болезни легких), в большинстве случаев выявляются на поздних стадиях, когда образование достигает больших размеров и вызывает стойкое расстройство сердечной и дыхательной функции. При объективном осмотре врач может обнаружить выпирание в области межреберного пространства, которое увеличивается во время кашля, натуживания или любой нагрузки, предполагающей интенсивное сокращение мышечного волокна. Во время физикального осмотра (с проведением пальпации и перкуссии) выявляются дефекты мягких тканей, ограниченные прилегающими ребрами.
Медиастинальные легочные грыжи, возникающие преимущественно на фоне пневмоторакса (скопление воздуха в плевральной полости), диагностируются введением контрастного раствора в пространство между висцеральным и париетальным листком плевры. Диагностическим признаком медиастинальной грыжи является смещение щелевидной плевральной полости в грыжевый мешок. Для подтверждения диагноза также проводится рентгенография.
В зависимости от предполагаемых причин и наличия сопутствующих заболеваний для диагностики межреберных грыж также могут применяться магнитно-резонансное или мультиспиральное компьютерное сканирование при помощи томографа.
Механизм болей в подреберье при вдохе
Знакомство с анатомическими структурами и их функциональным участием в акте дыхания поможет нам разобраться в причинах болей в подреберье справа при вдохе. По механизму образования следует разделить все боли в правом подреберье на вызванные:
- органами пищеварения;
- органами грудной клетки;
- другими анатомическими образованиями, образующими иррадиацию.
Болезненные ощущения в области печени колющего характера часто беспокоят здоровых нетренированных людей, если им приходится пробежаться. В этой ситуации обычно беспокоят боли в правом подреберье спереди.
Их возникновение объясняют:
- спастическими сокращениями диафрагмы в связи со сбоем ритма нормального дыхания;
- повышенным уровнем гормона адреналина, который способствует увеличению кровенаполнения печени и растяжению капсулы, а также снижает тонус мышечного слоя желчного пузыря и протоков (переполнение вызывает боль).
Подобную ситуацию не считают патологической. Болевые ощущения исчезают при отдыхе и восстановлении дыхания.
Боли в правом подреберье с усилением при глубоком вдохе могут быть вызваны воспалительной патологией печени, желчного пузыря в связи с локальным вовлечением в процесс брюшины.
Этот признак используется врачами для диагностики степени распространения воспаления, когда пациента специально просят глубоко подышать и обращают его внимание на изменение характера болей. Рассмотрим конкретные болезни органов пищеварения, сопровождающиеся болями при дыхании.
Причины тупой боли в подреберье справа при вдохе
Заболевания пищеварительного тракта вызывают тупые или острые боли в зависимости от фазы и стадии. При хроническом течении с редкими обострениями пациенты отмечают непостоянную болезненность в нижнем отделе грудной клетки справа при глубоком вдохе.
Хронические воспалительные процессы в печени, желчном пузыре сопровождаются частичным склерозированием (заменой собственной ткани на рубцы) паренхимы органа или стенки полости, деформацией. Это нарушает расположение связочного аппарата. А при дыхании и подтягивании диафрагмой способствует возникновению болей в боку или над зоной проекции.
Дискинезию желчевыводящих путей считают начальным этапом холецистита и холангита. Она выражается в нарушении сократительной функции пузыря и протоков, болях то тупого, то спастического характера.
Наблюдается у нервных людей, склонных к раздражительности, переживаниям, нарушению гормонального баланса. Связь болей с вдохом обусловлена нарушенной регуляцией дыхания, дискоординацией сокращений мышечных групп. Успокаивающие процедуры помогают избавиться от неприятных симптомов.
Гепатиты — воспалительные заболевания печени способствуют отеку ткани и увеличению объема органа, боли вызваны растяжением капсулы.
Обычно носят тупой характер, пациенты о справа в подреберье.
Усиление при дыхании возможно при попытке активно двигаться, заниматься спортом в фазе ремиссии, присоединении холецистита. Жировая дистрофия и цирроз печени — длительный процесс с деформацией органа, заменой на рубцовую ткань, натяжением связочного аппарата диафрагмы.
Боль под ребрами слева
Причиной боли под ребрами слева может быть панкреатит, симптом отдает в спину под левой лопаткой, иногда опоясывает по всей окружности спины. Прием сладкой или жирной еды может стать причиной появления внезапной боли, усиливающейся на вдохе, при кашле.
Панкреатит в стадии обострения повышает интоксикацию организма, кожные покровы становятся синюшными, вокруг пупка может появиться точечное кровоизлияние. Человека тошнит, рвет.
При инфаркте миокарда поражается нижняя часть левого желудочка, боль возникает под сердцем, симптомы схожи с гастритом, поскольку появляются расстройства кишечника, рвота, тошнота, икота. Часто после приема обезболивающего средства она становится приступообразной, напоминает инфаркт, давит за грудиной, отдает слева в руку, кончики пальцев, лопатку.
Боль под ребрами может возникнуть при увеличении селезенки, при имеющейся у больного лимфоме, лейкозе, лимфолейкозе, гемолитической анемии, печеночной гипертензии, красной волчанке, эндокардите, инфекционном мононуклеозе. Наблюдается симптоматика в виде тупой боли в левом подреберье, печеной недостаточности, расширения венозных артерий под кожей.
Когда бывают острые боли в подреберье справа при вдохе?
Резкая боль в правом подреберье с усилением при вдохе характерна для клинической картины острого воспалительного процесса с локальным перитонитом. Острый холецистит — сопровождается выраженным правосторонним болевым синдромом с иррадиацией в лопатку, поясницу, плечо, ключицу.
Одновременно пациенты жалуются на тошноту, рвоту, отрыжку горечью, значительное повышение температуры, озноб. При пальпации живота определяется сильная болезненность в точке желчного пузыря, иногда — увеличенный и напряженный пузырь. На предложение глубоко подышать пациенты, наоборот, затаивают дыхание до поверхностного. Таким путем удается уменьшить раздражение брюшины.
Лечение
Лечение зависит от выявленной патологии, а вид вмешательства (консервативный или хирургический) – от стадии болезни на момент обращения к врачу.
Остеохондроз устраняют хондропротекторами, нестероидными противовоспалительными средствами, препаратами, которые снижают отёк. При холецистите назначают препараты, которые направлены на улучшение оттока желчи. Воспалительные процессы, протекающие внутри органов пищеварительного тракта, почек, лечат антибиотиками, пробиотиками, витаминами и ферментами.
Если состояние сопровождается диспепсическими расстройствами (тошнотой, рвотой) – показано введение Церукала. Пиелонефрит предполагает применение помимо прочих лекарств – уросептиков. Межрёберную невралгию лечат комплексно – препаратами, которые снижают тонус и купируют воспаление мышц, растираниями, витаминами. Аппендицит – показание для незамедлительного проведения хирургического вмешательства. Острый панкреатит лечат путём операции, затяжная форма воспаления предполагает медикаментозную терапию.
Пневмонию устраняют путём антибиотикотерапии, отхаркивающих средств. Во всех случаях кроме аппендицита пациенту вводят анальгетики. При воспалении червеобразного отростка предварительное обезболивание (речь идёт не о наркозе) – запрещено. Снижение чувствительности затрудняет дифференциальную диагностику. Болезненность, возникающую при беременности, помогает снизить принятие более удобного положения тела, использование специальных поддерживающих бандажей.
Патология органов грудной клетки
Причиной болей в правом боку, подреберье с резким усилением на вдохе могут быть болезни грудной клетки. К ним можно отнести патологию: органов дыхания, сердца и сосудов, костного скелета и мышц.
Пневмония (воспаление легких) — распространенное самостоятельное заболевание или осложнение бронхита, сепсиса. Вызывается патогенными бактериями и вирусами, если падает иммунитет пациента. Боли при дыхании, с распространением в брюшную полость, наблюдаются при правосторонней плевропневмонии (крупозной).
К симптомам относятся:
- внезапное начало;
- высокая температура;
- кашель с отделением мокроты гнойного характера, возможно, с кровью;
- выраженное недомогание;
- одышка;
- боли в боку и подреберье при дыхании;
- синюшность губ.
Плеврит — скопление воспаленной жидкости в правой плевральной полости, является осложнением пневмонии, признаком туберкулеза легких. Раздражение плевральных листков вызывает сильную боль сзади в области нижних ребер и в подреберье с иррадиацией в живот, невозможность глубокого дыхания, одышку, отставание правой стороны грудной клетки в акте дыхания.
У пациентов общее тяжелое состояние, выраженная интоксикация, ознобы, высокие скачки температуры. Плеврит может быть вызван абсцессом легкого, раковой опухолью, нагноившимися бронхоэктазами.
Крайне опасное состояние вызывает тромбоэмболия ствола легочной артерии. Если тромб попадает в артерию низшего порядка, то изменения ограничиваются картиной пневмонии с некрозом части тканей (инфарктом). При закупорке ветки крупного диаметра у пациента появляются:
- внезапное удушье;
- резкие боли в грудной клетке и в животе;
- посинение верхней половины тела;
- кашель с обильной мокротой и кровохарканьем;
- слабость и потеря сознания.
Заболевание является осложнением приступов мерцательной аритмии, тромбофлебита вен ног и малого таза, инфаркта миокарда, химиотерапевтических препаратов.
Абдоминальная форма инфаркта миокарда — чаще связана с локализацией ишемии в зоне задней стенки левого желудочка. Боли сжимающего, жгучего или давящего типа возникают внезапно, локализуются в эпигастрии, иррадиируют в живот, спину, лопатку, затрудняют дыхание.
На ЭКГ возникают признаки ишемии, блокад, аритмии. Заболевание настолько известно хирургам, что ни один опытный врач не приступит к операции по поводу холецистита, пока не будет проведено ЭКГ-исследование.
Застойная сердечная недостаточность — осложнение тяжелых заболеваний сердца, поражающих миокард. Нарушение сократительной способности желудочков приводит к задержке крови в конечностях, брюшной полости, легких. Печень страдает одной из первых.
Переполнение воротной вены вызывает выход жидкой части крови в паренхиму, отек и растяжение капсулы. Диафрагме приходится работать с повышенной нагрузкой, что вызывает спастические сокращения. Соответственно пациент чувствует тяжесть в правом подреберье и острые колики с болезненностью при дыхании.
Правосторонний пневмоторакс — характеризуется разрывом легочной ткани, выходом воздуха в плевральную полость со сдавлением правого легкого. У больного наступает внезапное шоковое состояние, из-за резких болей он не может дышать, падает давление. Причиной становятся травмы грудной клетки, фиброзно-кавернозный туберкулез легких, абсцедирующая пневмония.
Заболевания костно-мышечного скелета грудной клетки могут вызывать резкие боли по ходу нижних ребер особенно при дыхании и движениях. К ним относятся:
- ушибы и переломы правых ребер;
- межреберная невралгия;
- миозит мышц;
- опоясывающий лишай;
- остеохондроз поясничного и грудного отделов;
- ущемление грыжи межпозвоночного диска.
При осмотре пациента врач обнаруживает болезненные точки по ходу мышц, нервных окончаний, резкое усиление болей на сжатие грудной клетки и при дыхании, неврологические признаки (нарушение чувствительности, изменение тонуса в конечностях).
Патология прочих органов
- Из прочих заболеваний, способных иррадиировать боли в подреберье и усиливать при вдохе можно отметить:
- пиелонефрит правой почки, особенно сопровождающийся воспалением паранефральной клетчатки вокруг верхнего полюса;
- почечнокаменную болезнь;
- гидронефроз;
- опухоли надпочечников с метастазами в позвоночник;
- тромбоз печеночной и полой вен.
Болезни сердца и сосудов, травмы
Боли в подреберье сопровождают болезни легких и сердца. Перикардит, инфаркт, плеврит сопровождаются высокой температурой, одышкой, общей слабостью, частым и болезненным кашлем. При плеврите возникают боли при глотании, кашле и икоте. Справа может болеть при острой пневмонии. Правильный диагноз можно поставить после рассмотрения общей клинической картины. Врач учитывает наличие или отсутствие кашля с выделением гноя и мокроты, повышенную температуру и предшествующее охлаждение.
При травмах и опухолях сильный дискомфорт может быть вызван изменением размеров диафрагмы под давлением других органов, опухолей или разрывов при травмах живота, грыжи. Может быть диагностированы перелом ребер, повреждение печени, разрыв желчного пузыря или почки. Но чувство распирания в правом боку под ребрами может возникнуть и при непривычной физической нагрузке, резких поворотах, наклонах.
Читайте также:


