После операции болит под правыми ребрами
Удаление желчного пузыря чаще всего назначают при рецидивирующей желчнокаменной болезни или после возникновения осложнений, связанных с холелитиазом. После операции больной должен соблюдать принципы реабилитационного периода и правильно питаться, чтобы не вызвать ухудшение самочувствия. Иногда бывают случаи, что после холецистэктомии болит правый бок. Следует разобрать основные причины данного состояния.
Боли после холецистэктомии
Назначают удаление желчного пузыря при наличии болезней, способствующих функциональным нарушениям гепатобилиарной системы на фоне развития угрожающего жизни состояния. Абсолютные показания включают:
- Острый и рецидивирующий холецистит.
- Желчнокаменную болезнь.
- Появление полипов в желчном пузыре.
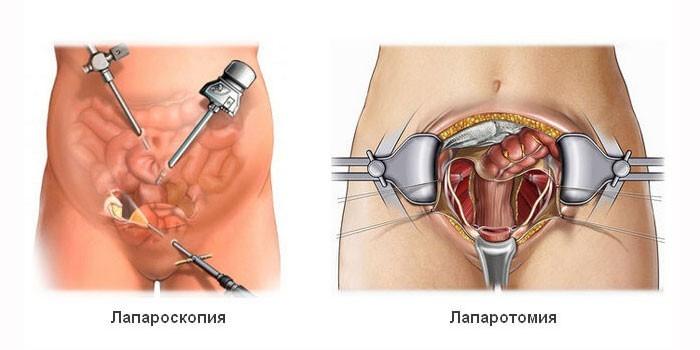
Удаляют желчный пузырь двумя методами – с помощью открытой полостной операции и проведения лапароскопии. Лапароскопическая операция является более щадящим методом, позволяющим изъять из брюшной полости орган практически без разрезов. Преимущества лапароскопии – быстрее проходит период восстановления, операция вызывает мало побочных эффектов, пациент может быть выписан из стационара уже через несколько дней. Места от проколов заживают быстро.
На сегодняшний день обычную полостную операцию назначают редко, только в крайних случаях, если больного госпитализировали и нужно срочно спасать жизнь (пример – полная закупорка желчных протоков, прободная дыра или кровотечение в желчном пузыре, вызванное повреждением острым краем конкремента). При полостной операции делают большой разрез, возможна большая кровопотеря. В среднем, период восстановления при хирургической операции составляет примерно один месяц.
В период восстановления некоторые пациенты могут ощущать неприятные ощущения в области правого подреберья. Это состояние связано с отсутствием желчного пузыря, ведь происходят существенные изменения в функциональности пищеварительной системы. Организм должен перестроиться на новый лад со временем, поэтому изначально наблюдается дискомфортное состояние.
При отсутствии желчного пузыря, желчь попадает прямо в кишечник. Это беспрерывный процесс. Ранее присутствовал сфинктер в области желчного пузыря, который регулировал количество выделяемой желчи. После удаления желчь беспрерывно вытекает из печени по протокам в двенадцатиперстную кишку. Это и является причиной дискомфорта. Боли не резкие, а тянущие, без прострелов. Характер боли терпимый. Возникает неприятное ощущение обычно после еды.
Также у пациента присутствует раздражение стенок кишечника, из-за действия кислоты в составе желчного секрета. Теперь желчь будет присутствовать в кишечнике постоянно. Состояние неприятное, но решаемое. Облегчить состояние пациента помогут назначенные врачом лекарственные средства, диета и физические упражнения.
Неприятные ощущения возникают в области правого подреберья и низа живота. Также боль в правом боку в послеоперационный период связана с типом операции, которую проводили:
- С помощью небольших проколов, выполняемых для проведения лапароскопии, брюшная полость заполняется инертным газом – окисью углерода. Этот газ позволяет беспрепятственно извлечь больной орган. Избыточное скопление газа может вызвать неприятные тянущие ощущения не только в правом подреберье, но и по всей брюшной области. По мере улетучивания инертного газа из брюшной полости, пациенту становится легче.
- При проведении полостной операции часто возникает сильная боль в области ребер. Неприятное ощущение связано с разрезом скальпеля и удалением целого органа. Ткани повреждены, требуется время для заживления рассечения. Примерно через месяц после операции болевые ощущения должны пройти.
При сильных болях назначают обезболивающие препараты, которые следует употреблять в течение недели.
В послеоперационный период неприятные ощущения могут беспокоить пациента постоянно и ослабевать только после приема нестероидных противовоспалительных средств. Если же боли вызваны погрешностями в диете или периодом адаптации, то неприятные ощущения в правом боку будут возникать преимущественно после приема пищи. Длится приступ от 20 минут и более. В среднем – около часа. Длина приступа также зависит от количества съеденного и тяжести продуктов (жирность, сытость).
Сопутствующие симптомы
При возникновении патологической боли могут возникать дополнительные симптомы:
- Боль может отдавать от правого подреберья в область лопатки, спины или плечей, сзади или спереди.
- Появление жидкого стула из-за ускоренной эвакуации желчи без задержки в желчном пузыре. Желчь в подобной консистенции разжижает каловые массы, вызывая механическую диарею.
- Метеоризм. Возникает часто в период адаптации к жизни без желчного пузыря.
- Тошнота. В более тяжелых ситуациях сопровождается рвотой.
- Возникает привкус горечи по утрам.
- Нехватка витаминов, в особенности жирорастворимых. Данное состояние связано со сниженной всасываемостью витаминных и минеральных добавок в тонком кишечнике.
- Потеря веса. Связана с гиповитаминозом и нехваткой питательных веществ.
- На фоне сниженной усвояемости нутриентов – снижение работоспособности, слабость и сонливость.
Такое состояние развивается постепенно и требует дополнительной коррекции со стороны лекарственных средств, включая парентеральные формы выпуска витаминных добавок.
Причины
Если боль носит постоянный характер, то она может быть вызвана следующими причинами у пациента, перенесшего холецистэктомию:
- Возникновение постхолецистэктомического синдрома.
- Чрезмерные физические нагрузки.
- Погрешности в диете.
- Обострение сопутствующих хронических болезней.
- Наличие послеоперационного осложнения, включая врачебные ошибки.

Также других, менее серьезных причин, существует большое количество. Это может быть вариантом нормы или патологией. Нужно выяснять причины индивидуально, посредством проведения диагностики. Даже в практике врачей встречаются случаи фантомной боли – когда пациент ощущает неприятные ощущения на месте удаленного органа, которых в норме не должно быть.
Какие патологии системы желудочно-кишечного тракта и сопутствующие заболевания могут возникать:
- Воспаление поджелудочной железы в анамнезе.
- Обострение гастрита или язвенной болезни желудка.
- Обострение язвы двенадцатиперстной кишки.
- Наличие болезней печени.
Врачи могут занести инфекцию в организм, если хирургические инструменты не были достаточно простерилизованными. Поэтому после удаления желчного нужно следить за температурными показателями. Если развивается выраженная гипертермия (показатели поднимаются от 38 градусов), то больному срочно назначают антибиотикотерапию. Такие ситуации крайне редки, потому что по протоколу в больницах сразу начинают использовать антибактериальные средства в течение 5-7 суток с момента проведения хирургической манипуляции любой сложности.
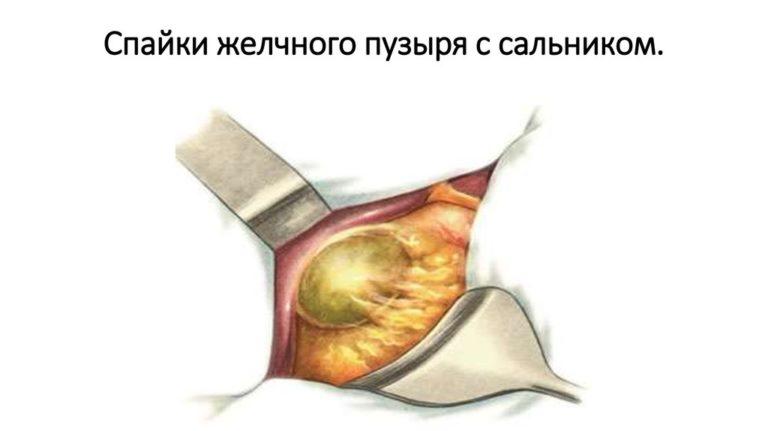
Другой момент – появление спаечного процесса после операции. Спайки – это отростки соединительной ткани, возникающие в ответ на воспаление или повреждение внутренних органов. Эта соединительная ткань часто вызывает дискомфорт, если ее много и она начинает склеивать внутренние органы.
При удалении желчного пузыря с камнями могут не заметить выход конкремента в желчную протоку. Если это произошло, то в скором времени пациент почувствует ухудшение и острую боль в правом подреберье. Если есть риск закупорки желчных протоков, то их также ампутируют.
После удаления желчного пузыря боли в правом подреберье спустя некоторое время может возникнуть постхолецистэктомический синдром. Дискомфорт может возникнуть практически сразу после операции, а может возникнуть позже, даже спустя полгода. Точные причины данного состояния до сих пор не выявлены.
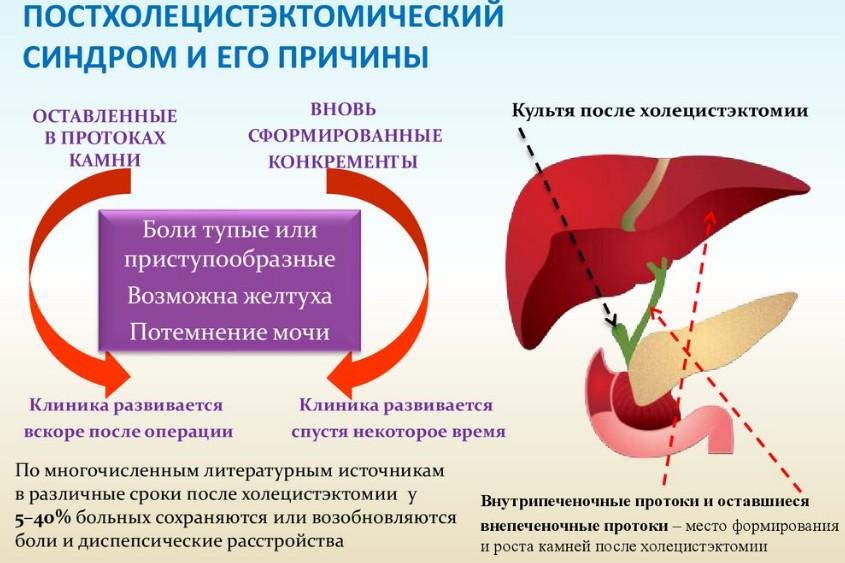
Основная причина появления состояния – дисфункция сфинктера Одди. После удаления желчного пузыря функции сфинктера нарушаются, возникает гипотония. В норме сфинктер Одди реагирует на поступающее количество желчи и разжимается. После удаления желчного пузыря надобность в этой функции пропадает, ведь теперь желчь поступает беспрерывно. Это и вызывает боль на месте удаленного органа. Вторая причина постхолецистэктомического синдрома – оставленный врачами после операции пузырный проток.
В период восстановления пациенту показан полный покой. Первые недели жизни больного должны пройти в постельном режиме. В противном случае повышается риск внутреннего кровотечения, а неприятные ощущения проявляются тупой болью справа. Когда пройдет двухнедельный срок, пациент может постепенно возвращаться к нормальной двигательной активности, при условии, что нет осложнений. Также с временем разрешают выполнять физические упражнения легкой или умеренной интенсивности. Ежедневная ходьба в медленном темпе предупреждает появление желчного застоя.
Если больной не соблюдает принципы диеты №5, то у пациента в скором времени будет колоть в правом боку. Покалывание вызвано спазмом желчевыводящих путей, в которых накапливается загустевший желчный секрет. Злоупотребление мучными, жирными, острыми и сладкими блюдами вызывает болезненное состояние у пациента. Лечение заключается в нормализации рациона, с придерживанием принципов дробного питания, исключением не рекомендуемых пищевых продуктов.

Первая помощь
Если пациента мучает сильная боль, ему необходимо оказать действия, способные облегчить состояние до приезда врачей. Сначала расстегивают тесную одежду. При сильных стреляющих и ноющих болях пациента кладут на правый бок. По мере возможности пострадавший должен расслабиться и не думать о плохом. Чтобы отвлечь негативные мысли больного, необходимо разговаривать с ним, подбадривать, всячески отвлекая.
Если боль нестерпимая, можно принять теплую ванну, а после нее положить на правый бок кулек со льдом. Возможно, после этих действий состояние значительно улучшится и не придется вызывать скорую помощь. В любом случае необходимо посетить специалиста, чтобы выяснить – что вызвало неприятные ощущения, чтобы предотвратить приступы в дальнейшем.
Диагностика
Пациент должен обратиться к участковому терапевту, который проведет общий осмотр, соберет жалобы и даст направление на прием к гастроэнтерологу. Это специалист, занимающийся расстройствами желудочно-кишечного тракта. Возможно, потребуется консультация более узкопрофильного специалиста – гепатолога.
Пациенту назначают общий и биохимический анализ крови, чтобы проверить, как работает система гемостаза, есть ли проявления нарушений в работе органов по анализам. Если все в норме, то вероятно пациента направят на проведение УЗИ брюшной полости. При возникновении неуточненного диагноза может потребоваться дополнительное проведение КТ брюшной полости или фиброгастродуоденоскопии.
Лечение болей
Терапия зависит от поставленного диагноза. Обычно назначают комплексное лечение, с использованием медикаментов. Препараты временно облегчают состояние больного и нормализуют некоторые биохимические показатели, если они не в норме. Коррекция питания – наиболее важный этап. Без соблюдения диеты результата в терапии не будет. Если возникают патологические изменения, угрожающие здоровью пациента, может потребоваться операция. Многочисленные отзывы указывают, что с постхолецистэктомическим синдромом можно справиться, не прибегая к хирургии.
Лечение препаратами – важный этап на первых порах. Они нормализуют работу ЖКТ и убирают боли в правом подреберье. Основной перечень назначений включает:
- Анальгетики или НПВС – нужны в острый период, когда пациента донимает сильная боль. Не подходят для длительного использования, так как обладают внушительным перечнем побочных эффектов.
- Ферменты. Необходимы для улучшения функции печени и поджелудочной железы.
- Антибиотики – если возникло осложнение в виде воспалительного процесса.
- Пребиотики – необходимы для нормализации работы кишечника и для лечения диареи.
Спазмолитические средства, как и НПВС, используются кратковременно, для купирования болезненного приступа, связанного со спазмом желчевыводящих протоков и кишечника, включая двенадцатиперстную кишку. Примеры препаратов – Но-шпа, Папаверин. Эти лекарства избирательно действуют на гладкую мускулатуру, находящуюся в матке и кишечнике, расслабляя ее.

Желчегонные средства облегчают желчный отток. Они помогают в том случае, если у пациента из-за погрешностей в диете произошло скопление желчного секрета в просвете труб. Препараты принимают курсами, чтобы облегчить состояние или предотвратить возникновение холестаза. Медикаменты действуют быстро. Обычно пациент чувствует облегчение уже через несколько дней с начала желчегонной терапии.
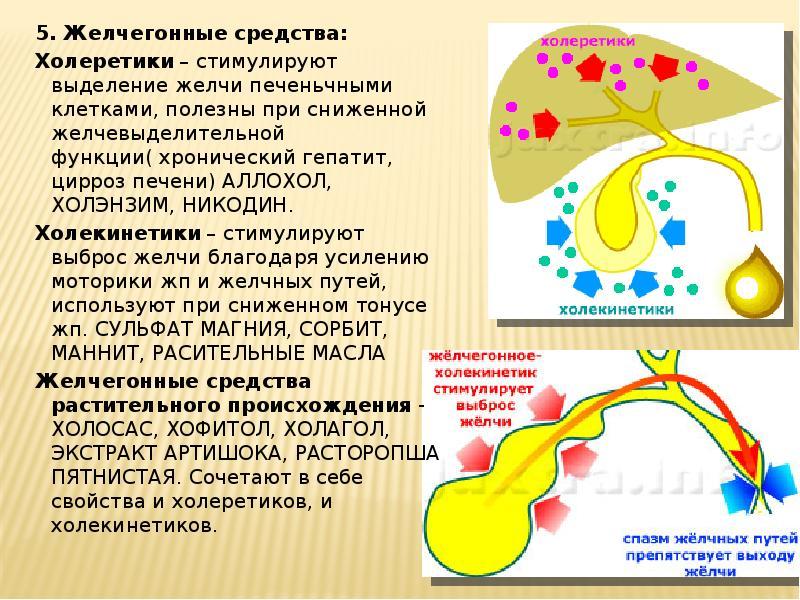
Рекомендации по диете для человека, которому удалили желчный пузырь, включают употребление продуктов, разрешенных в меню диетического стола номер 5. Основу рациона составляют каши на воде или обезжиренном молоке, нежирные сорта мяса, птицы и рыбы. Белок и жиры употребляют в умеренном количестве. Рекомендуемые значения углеводов – 4 г на 1 кг массы тела. По белкам и жирам – по 0.8 г на кг массы тела. Овощи первое время едят в вареном и протертом виде. Сухофрукты употребляют в умеренном количестве. Больной должен есть небольшими порциями, по 5-6 раз в сутки, если у него нет сахарного диабета. Норма питьевой воды – от 1.5 л в день.

Есть пища, способствующая активному выделению желчи. К ней относят – растительные масла, богатые омега 3 полиненасыщенными жирными кислотами (оливковое или льняное масло). Пищевые добавки – куркума, фитосборы на основе бессмертника песчаного, кукурузных рылец, одуванчика. Полезно пить ромашковый чай и компот из шиповника.

Пациент должен избегать продуктов, вызывающих скопление и сгущение желчного секрета в просвете желчевыводящих протоков. К ним относят:
- кофе, крепкий чай, шоколад, какао;
- жирная, острая, соленая и жареная пища;
- мучное, выпечка из теста, изготовленная из белой муки;
- конфеты, пирожные;
- алкогольные напитки;
- полуфабрикаты, жирные мясные, грибные или рыбные бульоны.
Если со временем пациент пойдет на поправку и рецидивы боли прекратятся полностью, то изредка (не чаще раза в месяц) и в небольших количествах можно себе позволить употребление запрещенного блюда.
Удаляют желчные протоки в том случае, если возникла закупорка конкрементами или холестаз вызвал осложнения (инфицирование, появление камней). Поэтому в некоторых случаях желчные протоки удаляют сразу с желчным пузырем (при частых рецидивах ЖКБ).
Жизнь в послеоперационный период
Если пациент придерживается диеты и не изнуряет себя тяжелым физическим трудом, его качество жизни практически ничем не отличается от здорового человека. С удаленным желчным пузырем можно долго жить, если придерживаться принципов диеты.
Заключение
Боль после удаления желчного пузыря вызвана неправильным питанием, постхолецистэктомическим синдромом или физическими нагрузками. В редких случаях возникают серьезные осложнения. Если провести комплексное лечение, прогноз положительный.

- Причины появления болевого синдрома
- Гинекологическая практика
- Удаление желчного пузыря
- Удаление аппендицита
- Эндоскопическая герниопластика
- Видео по теме
Лапароскопия — это современный щадящий метод оперативного вмешательства. Она проводится через относительно небольшие отверстия в брюшной полости. Часто ее используют для диагностирования возникших проблем внутренних органов или органов малого таза у женщин, а также для проведения несложных операций.
Как правило, такая процедура хорошо переносится пациентами и не доставляет им столько стресса, как лапаротомия (полостная операция). Однако в большинстве случаев все же имеют место боли после лапароскопии. Многих пациентов, безусловно, волнует, почему это происходит.
Причины появления болевого синдрома
После лапароскопического вмешательства пациент может испытывать болевой синдром по таким основным причинам:
- Боли в животе в результате травмирования мягких тканей брюшины и внутренних органов после разреза и введения эндоскопических инструментов. Как правило, боль в таком случае сконцентрирована в районе надрезов.
- Распирающая боль в груди, плечах и шее возникает на фоне слишком сильного растяжения брюшины вследствие введения в нее 3-4 литров углекислого газа. На фоне этого сжимаются некоторые внутренние органы и диафрагма.
- Боль в горле после лапароскопической операции возникает после введения в горло пациента трубки, через которую он дышит. Кроме того, эта труба предназначена для подачи анестезии. Обычно такая боль незначительная и слабовыраженная.
Характер и интенсивность болей и то, сколько они будут продолжаться после лапароскопии, напрямую зависит от физиологии каждого пациента и того, зачем проводилась такая эндоскопическая процедура.
Гинекологическая практика
Наиболее часто лапароскопию применяют в гинекологии. Ее используют для диагностирования эндометриоза, внематочной беременности или воспалительных процессов органов малого таза. Кроме того, лапароскопия позволяет выявить причину бесплодия (кисты, спаечная болезнь, миомы или инфекции). А также с ее помощью может быть удалена матка.
Распространенные жалобы женщин после процедуры:
- болит весь живот без особой локализации;
- болезненные ощущения в яичнике;
- тянущие боли со стороны оперированного бока;
- болезненные ощущения в пупке;
- болит послеоперационный шов.
Как правило, после лапароскопии больше болит правая сторона. Причем чаще всего боли локализованы под правым ребром и в правом боку. А также очень часто болит пупок, поскольку в процессе манипуляции именно рядом с ним делают прокол и вводят троакар.
Если лапароскопия прошла без осложнений, то характер болей будет изменяться следующим образом:
- Первые 12 часов после эндоскопической операции пациентка испытывает интенсивные боли внизу живота и в местах проколов, которые постепенно уменьшаются.
- По истечении 24 часов (у некоторых женщин это может быть более продолжительный период) болезненные ощущения затихают, но полностью не проходят.
- В первые сутки, как правило, ноющая боль ощущается в местах, где делался прокол, и распространяется в область диафрагмы.
- Следующие 24 часа проходят в сопровождении ослабленных болей, но при этом могут наблюдаться неприятные ощущения в плечевом поясе, спине и верхней части живота.
- В течение недели пациентка должна полностью забыть о болях. Но при резких движениях она все так же будет испытывать дискомфорт.
Если женщина испытывает сильные боли после процедуры, то это может говорить о повреждении нервов и нарушении кровотока. Спустя первые сутки после лапароскопии боли должны существенно уменьшаться. Если же они, напротив, усиливаются и к тому же появляется лихорадка, то это может быть знаком присоединения вторичной инфекции.
Удаление желчного пузыря
Холецистэктомия — довольно часто выполняется лапароскопическим методом. Даже после резекции желчного пузыря таким деликатным способом больной может испытывать болевые ощущения на протяжении 7-20 дней в таких областях:
- брюшная полость в целом;
- места проколов и надрезов;
- справа под ребрами;
- в правом боку при несоблюдении диетического питания.
Болевой синдром в области живота, подреберье и боку в брюшной объясняется тем, что лапароскопическая техника холецистэктомии предполагает расширение полости углекислым газом. Болезненность и дискомфорт проходят в течение 48 часов. Чтобы облегчить состояние, советуется немного походить по комнате или по необходимости принять обезболивающие (Дексалгин, Кетанов, Спазмалгон).
Удаление аппендицита
Лапароскопия аппендицита – это современная эффективная методика устранения патологии. Традиционный способ удаления отростка явно уступает данному методу. Очевидные преимущества такой эндоскопической операции:
- после манипуляций у пациента отсутствуют сильные боли;
- снижается количество негативных последствий;
- больной быстро восстанавливает работоспособность после такой операции;
- отсутствие визуальных следов на теле.
И все же в отдельных случаях больной может испытывать интенсивные разлитые боли, которые могут отдавать в подреберье и поясницу при таких осложнениях:
- повреждение кишечника троакаром;
- повреждение аппендикулярной артерии;
- внутрибрюшинные кровотечения;
- перитонит;
- скопление жидкости в брюшине.
Поскольку больной в таком случае находится все еще под наблюдением врачей, такие состояния удается быстро купировать и имеются большие шансы на благоприятный прогноз.
Эндоскопическая герниопластика
Лапароскопическая операция паховой грыжи (эндоскопическая герниопластика) — это современный способ борьбы с такой патологией. Такое заболевание довольно часто встречается у мужчин. По локализации они бывают:
- Двусторонние — в таком случае в паху наблюдаются 2 выпуклости.
- Левосторонняя — в паховый канал выпячивается яичник, кишечник, мочевой пузырь или большой сальник на фоне анатомических особенностей брюшных органов. Боль при такой грыже отдает в крестец, поясницу или левый бок.
- Правосторонняя — результат дисбаланса внутренних органов. Выпячивание появляется сначала как углубление, затем в него могут внедряться петли кишечника, сальник, мочевой пузырь.
В процессе лапароскопии грыжа отсекается и пришивается специальная сеточка для укрепления. После данной операции пациент проводит в больнице еще 2-3 дня, ощущая незначительную боль, которая вскоре проходит.
Лапароскопия считается безопасной и малотравматичной процедурой. Однако стоит учитывать, что первый троакар и игла Вереша вводится в брюшную полость вслепую, по этой причине риск повреждения внутренних органов даже опытным хирургом высок.
Существуют определенные меры предосторожности, но и они не могут полностью исключить вероятность повреждения соседних органов, таких как желудок, печень, кишечник и кровеносные сосуды. Все это повышает риск развития осложнений и возникновения боли после лапароскопических процедур.
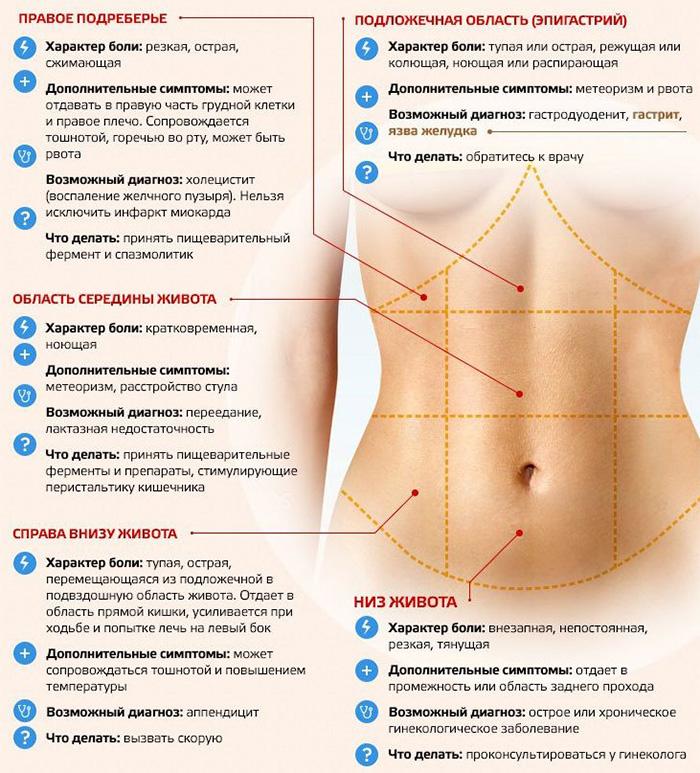
Если у человека возникла боль под ребрами спереди, это может быть вызвано многими причинами. Подобные боли возникают как при некоторых болезнях, так и у совершенно здоровых людей. Список органов, расположенных под ребрами справа и слева, довольно большой. Поэтому стоит разобраться в характере болей.
Возможные причины проявления болевых симптомов под ребрами
У подростков такие боли могут быть нормой, и свидетельствуют о росте организма. Они возникают часто при ходьбе в быстром темпе, беге.
Иногда болит под ребрами при беременности. Также во время приема некоторых препаратов (особенно гормональных) возникают подобные симптомы. Во время ПМС тоже может возникать такая боль.
Когда неприятное ощущение возникает кратковременно или держится менее получаса, можно не волноваться. Беспокойство должны вызывать длительные болевые ощущения. Если они колющие, продолжающееся более часа, усиливающиеся при движениях, надо насторожиться и обратиться к врачу.
Если ощущения острые, нестерпимые, можно предположить разрыв внутренних органов. Неприятные ощущения, усиливающаяся при движениях, свидетельствует о возможных опухолях.
Тупая боль говорит о хронической патологии печени, панкреатите. Если ощущения смешанные (тупые, а при движениях – острые), они могут иметь причину неврологического характера.
Следует ознакомиться с некоторыми заболеваниями внутренних органов, чтобы разобраться в характере и причине возникновения неприятных ощущений.
Цирроз печени – серьезное заболевание, при котором здоровые клетки печени заменяются соединительными тканями. Тогда орган не справляется со своей функцией – очищением крови и выработкой ее нормального объема. Начинает страдать весь организм.
Заболевание может возникнуть в следующих случаях:
- как осложнение вирусного гепатита;
- при иммунодефиците;
- в случае плохой наследственности;
- при отравлении;
- при длительном употреблении некоторых лекарств.
Заболевание проявляется не сразу. Симптомы могут иногда совсем отсутствовать. И только после смерти при вскрытии обнаруживается у человека цирроз печени.
- периодически возникающая тупая боль справа под ребрами;
- горечь во рту, преимущественно утром, после пробуждения;
- резкое похудание;
- повышенная раздражительность;
- сонливость, слабость;
- пожелтение кожи и склер глаз;
- расстройство пищеварения, метеоризм.
Боли бывают нарастающие при циррозе, вынуждающие искать удобную позу тела для того, чтобы облегчить неприятные ощущения. Справа под ребром ощущается тяжесть.
Лечение назначается врачом индивидуально. При своевременном обращении к доктору, прогноз благоприятный. Если следовать предписаниям врача, не нарушать диету, отказаться от вредных привычек, можно прожить с циррозом больше пяти лет.
Это воспалительное заболевание печени. Передается половым путем, а также при переливании крови, операциях, татуировках и так далее.
Заболевание проявляется следующими симптомами:
- высокая температура;
- боль под ребрами справа;
- светлый кал;
- темная моча;
- лихорадка;
- боли в мышцах;
- сыпь на коже.
При этом недуге болит спереди справа под ребрами, потому что печень увеличилась и давит на другие органы. Ощущения распирающие, ноющие. Некоторые даже думают, что это — рак. Но на самом деле онкологии нет.
Болезнь вначале похожа на грипп: резко поднимается температура, начинается озноб, острые ощущения в мышцах. Но последующее изменение цвета кала и мочи помогает правильно определить диагноз.
Лечит гепатит инфекционист. При осмотре печень бывает увеличена, болезненна, выступает из- под ребра. Назначается обследование (исследование крови на билирубин, АЛТ, АСТ, антитела к вирусу гепатита). Если диагноз подтверждается, подбирается индивидуальная терапия. Обычно это: интерфероны, иммуномодуляторы. Рекомендуется особая диета. Она исключает все жареное, острое, копченое, жирное. Алкогольные напитки категорически запрещены.
Конкретного лекарства от гепатита пока не найдено. Но медицина продвигается вперед, и можно надеяться на скорое изобретение панацеи от этого заболевания.
Прогноз благоприятный при соблюдении диеты и предписаний врача. Если гепатит не лечить, он может перейти в цирроз и рак.
Камни в почках образуются по разным причинам. К основным можно выделить:
- плохая (жесткая) вода;
- неправильное питание;
- малоподвижный образ жизни;
- наследственность.
Недуг иногда протекает бессимптомно, пока камни растут. Когда они начинают шевелиться, человек чувствует сильные боли. Болит справа под ребрами спереди (если камни в правой почке) и сзади со спины. Камни начинают образовываться чаще в правой почке. Самый тяжелый период в этой болезни – это отхождение камней.
Врачи уверяют, что боли при мочекаменной болезни – самые сильные (после родовой).
- боли в спине и под ребрами, отдающие иногда в пах;
- частое и болезненное мочеиспускание;
- сильная жажда;
- повышенное давление;
- слабость;
- тошнота.
Когда почечная колика проходит, человек чувствует себя вполне здоровым. Но после выхода камня возможно воспаление почки и мочеточников. В этом случае назначаются антибактериальные и противовоспалительные лекарства.
Обследование состоит из ультразвукового исследования почек и мочевого пузыря, анализов мочи и крови, рентгена. Учитывается размер камней. Большие камни дробят с помощью ультразвука. При мелких конкрементах назначаются специальные препараты, способствующие измельчению камней и их выхода. Полезны в этом случае травы, народные средства.
Прогноз благоприятный при условии частого обследования и выполнений рекомендаций врача.
Это воспалительное заболевание желчного пузыря. При нем возникают болевые ощущения под ребрами. Ощущения усиливаются после еды, особенно при переедании, после стрессовых ситуаций. Характер – приступообразный. Иногда она отдает под лопатку, в плечо.
- сильная рвота с желчью;
- горечь во рту;
- метеоризм;
- слабость;
- повышенная потливость;
- тахикардия;
- повышенная температура.
Возникает недуг по многим причинам. Среди них:
- неправильное питание;
- малоподвижный образ жизни;
- стрессы;
- прием КОК;
- наследственность.
Подтверждается диагноз при помощи обследования, в которое входит:
- УЗИ органов брюшной полости (делается натощак);
- рентген;
- анализы крови (общий, биохимический, на сахар);
- анализы желчи;
- зондирование.
После подтверждения диагноза назначается лечение. В него входят: антибиотики, спазмолитики, желчегонные. Хорошо помогают снизить воспаление и улучшить состав желчи лекарственные травы (кукурузные рыльца, пижма, шиповник и др.)
Лечит холецистит гастроэнтеролог. Прогноз благоприятный, если удастся избежать осложнений (разрыв желчного пузыря, перитонит). При них может наступить летальный исход. Поэтому важно своевременно обратиться к врачу. В некоторых случаях желчный удаляют.
Это воспалительное заболевание почечных лоханок. Вызывают его следующие факторы:
- камни в почках;
- инфекции мочевых путей;
- тонзиллит;
- кариозные зубы;
- переохлаждение;
- несвоевременное опорожнение мочевого пузыря;
- гинекологические проблемы.
Если воспалена правая почка, то боль будет справа в спине и одновременно под правым ребром. Боли тянущего характера. Кроме этого есть другие проявления заболевания:
- высокая температура (при остром) и субфебрильная (при хроническом);
- слабость;
- частое мочеиспускание;
- жажда;
- озноб;
- ночная потливость.
Обследование состоит из анализа мочи (общий, по Нечипоренко, на бакпосев), УЗИ почек, рентгена, биохимического анализа крови.
Лечение назначает терапевт или нефролог. В него входят:
- антибактериальные препараты;
- нитрофураны;
- мочегонные средства;
- спазмолитики;
- анальгетики.
Хорошо помогают лекарственные травы и народные средства. При хроническом пиелонефрите надо регулярно проходить обследование. При соблюдении всех правил прогноз хороший.
Язва 12-перстной кишки возникает по разным причинам:
- острая пища;
- стрессы;
- вредные привычки;
- наследственность;
- прием некоторых препаратов.
Отличительные признаки заболевания:
- боли справа под ребром;
- изжога;
- кислая отрыжка;
- запоры.
Боли бывают приступообразные, усиливаются по ночам. После принятия пищи проходят.
Лечение состоит из препаратов, снижающих кислотность желудочного сока, антибиотиков, спазмолитиков.
Такие повреждения возникают при травмах. Если есть небольшая трещина в ребре, то боль будет беспокоить не сильно. При переломах ребра резкое ощущение возникает сразу, а затем может ослабевать. Если сломано правое ребро то при вдохе боль усиливается.
Другие возможные причины возникновения болевых спазмов
Болеть справа под ребром может также при:
- пневмонии;
- раке легкого;
- плеврите;
- невралгии;
- остеохондрозе;
- опоясывающем лишае.
Диагноз установить может только доктор. Поэтому при любых видах боли непременно надо обратиться к врачу.
Срочно обращаться за медицинской помощью следует в таких случаях:
- если боль под ребрами длится дольше получаса;
- острая, внезапная;
- усиливается при движении;
- если боль мешает дышать, спать.
Обезболивающие лучше не принимать до осмотра врача, так как они могут исказить картину недуга.
Читайте также:


