Перелом ребра что покажет флюорография

Флюорография — одна из разновидностей рентгенографического обследования, которую используют для диагностики патологии легких, а также других органов и структур, расположенных в грудной полости. Основной болезнью, которую можно распознать с помощью этого метода, считается туберкулез, однако в перечень определяемых патологий, что показывает флюорография, входят ряд других заболеваний. Поэтому методика применяется не только в качестве скринингового обследования, но и для уточнения диагноза.
К сожалению, многие пациенты не знают, что флюорография выявляет болезни, не связанные с туберкулезной инфекцией, и при назначении обследования пытаются оспорить ее целесообразность. Специалисты же уверены, что флюорограмма может стать не менее ценным источником информации о состоянии здоровья пациента, чем рентген.
Что показывает флюорография легких и какие выявляет болезни
Для выполнения данного исследования на легких существует немало причин. Если отбросить основную цель проведения (скрининговое, а ранее профилактическое обследование на предмет туберкулеза), то можно проверить легкие на ряд не связанных с этой инфекцией патологий. Так, с помощью флюорографии удается выявить болезни легких из следующего списка:

Помимо этого, флюорография легких показывает, хоть и по косвенным признакам, отклонения в строении костных структур, средостения, коронарных сосудах, диафрагмы, пищевода и так далее. При богатом практическом опыте на снимках можно увидеть признаки артериальной и портальной гипертензии, эндокринных заболеваний (щитовидной и вилочковой железы), деформацию пищевода.
Это интересно! В медицинской практике нередки случаи, когда флюорография легких выявляет следы застарелых травм грудины, о которых пациент даже не догадывался.
Несмотря на то, что флюорография может обнаружить патологии практически всех органов и структур, рентгенологи не рассматривают снимки в комплексе. Это значит, что врач проверяет только те органы, которые упоминаются в предварительном диагнозе и, соответственно, в направлении на исследование. Если же в поле есть видимое изменение, не относящееся к исследуемым органам, но которое нельзя игнорировать из-за размеров, расположения и соседства (сопричастности) с жизненно важными структурами грудной полости, рентгенолог диагностирует и его.
Что видно на флюорографии грудной клетки кроме легких

Большинство пациентов, направленных на флюорографию органов грудной клетки (сокращенно ОГК), уверены, что проверять будут исключительно ткани легких. На самом деле это не так, ведь даже при наличии легочной симптоматики в патологический процесс могут быть вовлечены другие структуры и органы. При комплексной проверке флюорография может выявить болезни других отделов дыхательной системы, а также органов, расположенных рядом с ними:
- Деформированную трахею, которая может свидетельствовать о десятке патологий, включая дивертикул трахеи, трахеит, саркоидоз, доброкачественные новообразования в средостении, патологии соединительных тканей (остеопластическая дистрофия или трахеопатия). Флюорография ОГК напрямую не показывает болезни такого плана, но дает врачу понять, в каком направлении двигаться.
- Бронхоэктазии (расширения в стенках бронхов) в совокупности со спайками и экссудатом в плевре, расширением средостения справа, необычным положением ребер свидетельствуют о типичных астматических изменениях.
- На флюорограмме особенно внимательно проверяют диафрагму, так как изменение ее формы — признак многих патологий, включая ожирение, хронические и острые болезни ЖКТ и печени. Указывает на бронхиальную астму на снимке снижение диафрагмального купола.
- У пациентов с кардиопатологиями флюорография грудной клетки с высокой вероятностью показывает заболевания в виде расширения средостения. Оно может быть следствием увеличения сердца или признаком глубоких изменений на фоне гипертонии или сердечной недостаточности.
- С высокой долей вероятности флюорография ОГК у пациентов с некоторыми заболеваниями может показать внутригрудные лимфатические узлы и тимус (вилочковую железу), которые будут выглядеть увеличенными, воспаленными или в окружении гнойного экссудата. Причиной их появления может стать острая инфекционная пневмония, саркоидоз или злокачественные процессы.

Помимо этого, на флюорографии кроме легких видно большую часть сосудов, особенно крупных. По их строению, характеру ветвления, равномерности и расширениям рентгенолог определяет скрытые патологии или признаки таких заболеваний, как тромбоэмболию легочной артерии, последствия инфаркта миокарда или предынфарктное состояние.
Видны ли на флюорографии опухоли

Бытует мнение, что с помощью этого рентгенографического метода можно выявить разнообразные опухоли, локализованные в области исследования. Рентгенологи поясняют, что это не совсем так. Несмотря на то, что теоретически снимок должен показать расположение и структурные особенности всех органов в области грудной клетки, опухоли на флюорографии видны недостаточно хорошо, особенно если они находятся за пределами легких.
Какое новообразование в грудной клетке можно определить по флюорографии:
- опухоль легких — видна на снимке как более светлый участок с размытым или неровным, рваным краем;
- опухоль пищевода — определяется при выявлении значительного смещения трахеи, ее сдавливания, присутствия рядом с патологическим очагом пораженных лимфоузлов;
- опухоль тимуса — выглядит на снимках как расширение средостения в верхней части.
Полезно знать! Несмотря на малую информативность метода, врачам иногда удается диагностировать рак, но только в том случае, если он находится на поздних стадиях развития.
Видно ли на флюорографии ребра

При исследовании врачам удается визуализировать ребра. На снимке видно тени расположенных спереди и сзади костных структур. Несмотря на то, что флюорография грудной клетки показывает наиболее четко структуру легких, врач может без проблем диагностировать свежий или застарелый перелом ребра, подсчитать количество ребер (у некоторых людей их количество отличается от анатомической нормы), рассмотреть их положение и многое другое.
Какую информацию могут донести до врача ребра на флюорографии:
- нередко обнаруженные застарелые переломы выявляют проблемы с дыханием — когда ребро сломано, оно может повредить плевру или даже органы грудной полости, а при неправильном срастании может оказывать на них давление;
- по расположению ребер грамотному рентгенологу видны заболевания, сопровождающиеся удушьем, например, при астме ребра располагаются почти горизонтально, а межреберное пространство увеличено;
- дополнительные ребра (шейные ребра) выявляются случайно, но могут объяснить появление неприятной симптоматики при поворотах головы и после физических нагрузок.
Несмотря на то, что ребра могут нести важную информацию о состоянии здоровья пациента, смотрят на флюорографии эту часть снимка не всегда пристально, особенно если расшифровкой занимается начинающий рентгенолог.
Как проверяют легкие кроме флюорографии
Альтернативная диагностика применяется, когда обследование показало плохие результаты. Также другие методики могут быть применены, когда выявленному отклонению соответствует больше, чем один диагноз. К методам, которые позволяют проверить легкие кроме флюорографии, относятся:
- Рентгенография грудной клетки в двух проекциях. Метод позволяет более точно определить характер и локализацию патологических очагов, так как имеет более высокое разрешение и позволяет посмотреть на них с разных ракурсов.
- Компьютерная томография — более совершенная разновидность рентгенографии, в ходе которой врач получает срезовые изображения органов, расположенных рядом с ними. При использовании контраста методика выявляет сосудистые аномалии, в том числе сеть сосудов, питающих злокачественные новообразования, и метастатические очаги в легких.
- Магнитно-резонансная томография — один из самых информативных методов, который выявляет разнообразные патологии легочных тканей, плевры, средостения, сосудов и других структур в грудной клетке. Как и в КТ, в ходе МРТ может применяться контраст, позволяющий получить исчерпывающую информацию о системе кровоснабжения в области исследования. Кроме того, в результате МРТ можно получить объемные модели легких.
Целесообразность использования альтернативных процедур определяется исходя из имеющихся показаний и противопоказаний.
Тени вокруг грудной клетки (например, тени ребра, острые линии вдоль нижнего края ребер, ребра, перекрывающие тени), могут имитировать плевральное и экстраплевральное заболевание на фронтальных рентгенограммах грудной клетки, поэтому необходимо чтобы р ентгенолог был знаком с нормальной анатомией ребер, вариантами нормального расположения ребер и р ентгено логическим видом ребер для предотвращения ошибочного диагноза.
Хотя ребра хорошо видны на рентгенограмме грудной клетки, р ентгенологи редко обращают внимание на их особенности. Рентген грудной клетки производит черно-белое изображение органов в этой области тела. Структуры, которые блокируют излучение, выглядят белыми, а структуры, которые пропускают излучение, становятся черными.
Что такое рентгеновское исследование ребер
- Что такое рентгеновское исследование ребер
- Особенности проведения исследования
- Рентген при переломе
- Показания для проведения исследования
- Подготовка к процедуре
Рентген – это исследование, в котором используются небольшие количества радиоактивного излучения для получения изображений, которые дают возможность врачам просматривать внутренние части тела. Уровень воздействия считается безопасным для взрослых. Однако, данный метод не считается безопасным для развивающегося плода, поэтому очень важно, чтобы беременная пациентка информировала врача о своей беременности, прежде чем проходить рентгендиагностику.
Рентгеновское излучение проходит через кожу и мягкие ткани, но не проходит через кости или металл. Поскольку различные ткани в организме поглощают различное количество излучения, на изображениях будут отображаться различные оттенки черного и белого.
Одним из наиболее распространенных применений рентгеновского снимка является проверка на повреждение костей после аварии, а также при многих других обстоятельствах.
Рентгенограмма используется для идентификации, диагностики и лечения многих видов заболеваний. Это базовый вид диагностики, и часто его проходят во время первого обращения пациента.
Особенности проведения исследования
- подбородок не должен накладывать тень на снимок;
- важно минимальное наложение границ лопаток на легочные поля;
- ключицы должны находиться в одной горизонтальной плоскости;
- сосудистый рисунок легких должен быть хорошо виден.
- пациент находится прямо напротив рентгеновской трубки, задняя часть опирается на вертикальный детектор;
- подбородок поднимается так, чтобы быть вне поля изображения;
- руки помещаются на бока пациента
Рентген при переломе
Переломы ребер являются общим следствием травмы и могут вызывать опасные для жизни осложнения. 4-10 ребра наиболее часто поддаются перелому. Переломы с 1-го по 3-ье ребро связаны с травмой, во время которой воздействует сила с большой энергией.
Этиология переломов ребер:
- тупая и проникающая травма: например, дорожно-транспортные происшествия, падения, нападения;
- патологические переломы;
- стрессовые переломы: чаще встречаются у спортсменов;
- сердечно-легочная реанимация (СЛР);
- скелетная дисплазия;
Переломы ребер часто связаны с другими травмами, и чем больше количество переломов, тем больше вероятность травм плечевого сплетения или повреждения подключичной части сплетения (переломы 1-го-3-го ребра), пневмоторакса/гемоторакса, повреждения, грыжи легких, травмы печени, почек и селезенки (переломы 10-12-го ребра).
Помимо непосредственных травматических осложнений, описанных выше такие осложнения, как ателектаз и пневмония могут развиваться, главным образом, из-за слабых дыхательных движений, в ызванных болевым синдромом, что ведёт к увеличению заболеваемости и смертности из-за переломов ребер.
Показания для проведения исследования
Рентген ребер используется по множеству причин. Врач может назначить рентген для исключения онкологических образований в разных частях грудной клетки , в районе ребер.
Рентген может помочь врачу найти причину возникновения проблем. Рентген ребер можно использовать для диагностики болезни, контроля течения заболевания, определения плана лечения , а также динамических изменений на фоне лечения . Врачи используют этот метод для обнаружения посторонних предметов в грудной клетке. Рентген может диагностировать состояния, влияющие на легкие, такие, как пневмония, туберкулез, эмфизема или рак легких.
Данный метод диагностики может использоваться для диагностики таких симптомов, как лихорадка, одышка, постоянный кашель или боль в груди. Рентген ребер может выявлять опухоли молочной железы. Рентген может обнаружить увеличенное в размерах сердце, признак застойной сердечной недостаточности.
Рентген грудной клетки может обнаруживать рак, инфекцию или скопление воздуха в пространстве вокруг легкого (пневмоторакс). Он также может показывать хронические заболевания легких, такие, как эмфизема или фиброз, а также осложнения, связанные с этими состояниями.
Рентген грудной клетки может показать изменения или проблемы в легких, которые возникают из-за проблем с сердцем. Например, жидкость в легких (отек легких) может быть результатом застойной сердечной недостаточности.
Размер и конфигурация сердца. Изменения в размере и форме сердца могут указывать на сердечную недостаточность, жидкость вокруг сердца (перикардиальный выпот) или проблемы с клапанами сердца.
Кровеносные сосуды. Поскольку на рентгеновских снимках видны очертания крупных сосудов вблизи сердца – аорты и легочных артерий и вен – они могут выявлять аневризмы аорты, другие проблемы с кровеносными сосудами или врожденные пороки сердца.
Рентген грудной клетки может обнаружить присутствие кальция в сердце или кровеносных сосудах. Его присутствие может указывать на повреждение сердечных клапанов, коронарных артерий, сердечной мышцы или защитного мешка, который окружает сердце. Отложения кальция в легких чаще всего происходят от старой, разрешенной инфекции.
Переломы. Переломы ребер или позвоночника или другие проблемы с костями можно увидеть на рентгенограмме грудной клетки.
Кардиостимулятор, дефибриллятор или катетер. У кардиостимуляторов и дефибрилляторов есть провода, прикрепленные к сердцу, чтобы убедиться, что сердечный ритм нормальный. Катетеры представляют собой небольшие трубки, используемые для доставки лекарств, или для диализа. Рентген грудной клетки обычно делается после размещения таких медицинских устройств, чтобы убедиться, что все правильно установлено.
Рентген ребер – это, по сути, рентген грудной клетки, позволяющий визуализировать сердце, легкие, кровеносные сосуды, дыхательные пути, кости грудной клетки и позвоночника. Рентген грудной клетки может также обнаруживать жидкость в легких или в тканях, окружающих легкие.
Если пациент обратился к врачу, или в отделение неотложной помощи с болью в груди, травмой грудной клетки или одышкой, то, как правило, его направят на рентген грудной клетки. Рентген грудной клетки помогает врачу определить, есть ли у пациента проблемы с сердцем, пневмония, сломанные ребра, эмфизема, рак или любое другое заболевание.
Рентген грудной клетки является распространенным способом диагностики болезни. Но его также можно использовать, чтобы определить, работает ли определенное лечение. У некоторых людей есть серия рентгеновских снимков в грудной клетке, сделанных с течением времени, чтобы отслеживать, улучшается или ухудшается проблема со здоровьем.
Рентген грудной клетки является распространенным видом исследования. Рентген грудной клетки часто входит в число первых процедур, которые пациент будет проходить, если врач подозревает, что у него есть заболевание сердца или легких. Его также можно использовать для проверки того, как пациент реагирует на лечение.
Подготовка к процедуре
Важно сообщить врачу о наличии беременности. Рентгенологическое исследование ребер противопоказано во время беременности, но при наличии жизненно важных показаний, когда польза превышает риск, процедура может быть выполнена таким образом, чтобы защитить живот от радиации.
Перед рентгенограммой грудной клетки пациент раздевается до пояса. Также нужно снять украшения с талии и шеи, так как одежда и украшения могут затенять рентгеновские снимки.
Во время процедуры тело расположено между аппаратом, который излучает рентгеновские лучи и пластиной, которая создает изображение в цифровом виде или на рентгеновской пленке. Пациента могут попросить переместиться на разные позиции, чтобы взглянуть как спереди, так и в боковой проекции .
- Почему нельзя самостоятельно садиться на диету
- 21 совет, как не купить несвежий продукт
- Как сохранить свежесть овощей и фруктов: простые уловки
- Чем перебить тягу к сладкому: 7 неожиданных продуктов
- Ученые заявили, что молодость можно продлить
Во время проведения исследования в прямой проекции, пациент становится на платформу, держит руки вверх или по бокам и наклоняет плечи вперед. Рентген лаборант может попросить сделать глубокий вдох и удерживать дыхание в течение нескольких секунд. Задерживая дыхание после вдоха, сердце и легкие проявляются более четко на изображении.
Проведение рентгеновского исследования безболезненно. Пациент ничего не ощущает, поскольку излучение проходит сквозь тело. Если у пациента есть какие-то нарушения сознания, или сильная боль, то он может проходить исследование сидя или лежа.
Рентген – это безопасное и безболезненное исследование, которое помогает визуализировать грудную клетку и ребра человека. Многие пациенты обеспокоены ради оактивным воздействием рентгеновск их лучей при исследовании , особенно если они проводятся регулярно. Но количество излучения при рентгеновском снимке ребер невелико – даже ниже, чем постоянное воздействие естественных источников излучения в окружающей среде.
Специальность: терапевт, врач-рентгенолог .
Общий стаж: 20 лет .
Место работы: ООО “СЛ Медикал Груп” г. Майкоп .
Образование: 1990-1996, Северо-Осетинская государственная медицинская академия .
Повышение квалификации:
Опыт работы: терапевт – 18 лет, врач-рентгенолог – 2 года.
Флюорография — рентгенологический метод исследования, который помогает провести скрининговую диагностику заболеваний лёгких. Благодаря современным аппаратам метод сохранил свою актуальность.
Он помогает быстро и безопасно провести профилактический осмотр, наблюдать за динамикой выявленных ранее патологических процессов. Что же показывает флюорография лёгких?
- Что такое метод флюорографии
- Виды флюорографии
- Когда нужно делать исследование
- Противопоказания к диагностике
- Что показывает и какие заболевания выявляет исследование
- Результаты флюорографии
- Доза лучевой нагрузки при исследовании
- Ошибки рентгенографического исследования
- Флюорография и рентген — в чём разница
- Неблагоприятные последствия
- Видео
Что такое метод флюорографии
Рентгенологический метод диагностики известен давно. Он основан на свойствах рентгеновских лучей, которые проходят через ткани организма человека неравномерно, благодаря чему на снимке визуализируются тени.
При исследовании лёгочных теней возможно диагностировать воспалительные, онкологические и инфекционные патологии.
Флюорографию начали применять с девятнадцатого века в качестве альтернативы стандартной рентгенографии органов грудной клетки, в то время она позволила значительно сократить ресурсы на исследование. Рентгеновская плёнка, которая требовалась для визуализации ОГК, была больших размеров, для полноты картины требовался прямой и боковой снимок.
Флюорографическое исследование позволило благодаря высокой дозе облучения спроецировать изображение на плёнке размерами 3,5х2,5 см. Плёнки в аппарате шли друг за другом, каждый пациент соответствовал порядковому номеру, проявление снимков проводилось по окончании кадрового ряда.
Такой подход позволил снизить время, необходимое на диагностику и провести исследование у 100 человек за час. Благодаря таким свойствам флюорографию грудной клетки стали применять в качестве скринингового профилактического обследования.
Современные аппараты используют цифровую обработку данных, лучевая нагрузка у них значительно ниже и снимки транслируются на экран монитора аппарата, сохраняются в памяти компьютера. Назначение метода сохранилось: исследование проводится дважды в год у людей старше 15-16 лет и раз в год у некоторых категорий (группа риска и по профессиональной необходимости).
Виды флюорографии
По сей день осталось два вида ФЛГ:
- Плёночная. Исследование проводится на аппаратуре устаревшего образца, доза облучения выше, чем при обычном рентгенографическом, информативность из-за маленьких размеров плёнки низкая.
- Цифровая. Современный малоинвазивный метод, при котором доза облучения значительно снижена, благодаря компьютерной обработки данных.
Современная аппаратура делает снимки не только в прямой классической проекции, но и в боковой. Ракурс позволяет рассмотреть очаги, которые закрываются костным остовом груди (грудиной, рёбрами), а также тенью сердца.
Когда нужно делать исследование
Показаниями к проведению исследования, помимо скринингового ежегодного профилактического осмотра, являются:
- длительная немотивированная лихорадка (температура держится до 37,5˚С);
- затяжной кашель;
- боль в области грудной клетки;
- кровохарканье;
- одышечные приступы;
- быстрая потеря массы тела без видимой причины.
Иногда исследование требуется для профилактического осмотра дважды в год. В углублённой диагностике нуждаются следующие категории лиц:
- работники туберкулёзных диспансеров, инфекционных отделений, санаториев, родильных домов;
- больные ВИЧ;
- люди, с сахарным диабетом;
- наличие туберкулёза в семье;
- лучевая, гормональная и/или цитостатическая терапия;
- онкологические больные.
Исследование необходимо, так как у такой категории лиц увеличивается риск инфицирования туберкулёзной палочкой или распространение метастатического поражения в лёгкие. Такой подход позволит выявить очаги патологии на ранних стадиях, предупредить распространение инфекции и своевременно начать терапию.
Противопоказания к диагностике
Так как флюорография использует ионизирующее рентгеновское излучение, существуют некоторые противопоказания к проведению исследования. Запретом является беременность, так как в первую очередь рентген-метод может вызвать генные мутации и врождённые уродства плода.
Относительным противопоказанием является период лактации. При необходимости диагностика проводится, но ребёнок на 3-4 кормления отлучается от груди и переводится на искусственное вскармливание.
Исследование не проводят детям до 15 лет. Так как диагностика используется для скрининга туберкулёза и рака, нет необходимости в лишнем облучении детского организма.
До 15 лет ежегодно детям проводят пробу Манту, для определения инфицирования туберкулёзной палочкой. Рак в детском возрасте — вариант казуистического редкого случая и более информативен будет рентгенологический снимок по показаниям. 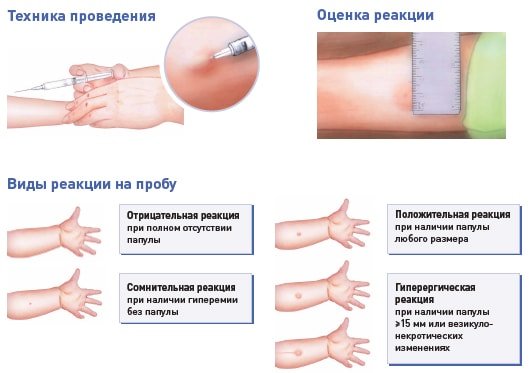
Что показывает и какие заболевания выявляет исследование
Какие же болезни выявляет флюорография?
Результаты флюорографии
После проведения диагностики расшифровкой исследования занимается врач-рентгенолог. Он выявляет патологические изменения, описание результатов передаётся участковому врачу при профилактических осмотрах или направившему специалисту (пульмонологу, терапевту, педиатру и так далее).
Если лёгочная ткань в норме, результаты хранятся в клинике, в которой было проведено исследование. При необходимости поднимают архивы и предоставляют их пациенту.
Регулярные флюорографические обследования помогают предположить время возникновения патологии и выявить заболевание на ранней стадии. На основании полученных данных лечащий врач даёт рекомендации: продолжает диагностический поиск или назначает терапию.
Доза лучевой нагрузки при исследовании
Современные цифровые методики позволили сократить лучевую нагрузку при флюорографии органов грудной клетки до 0,03 мЗВ. Максимальная годовая доза облучения не должна превышать 5 мЗв в год, на профилактические снимки выделяют не более 1 мЗВ/год.
Для сравнения, плёночная флюорография облучает человека с дозой 0,1-0,3 мЗВ, а цифровая — 0,02-0,05 мЗВ. Рентген лёгких выполняется в 2-х проекциях, поэтому суммарная доза — 0,1 мЗВ. Флюорография безопасный метод, который часто используется для мониторинга изменений со стороны лёгочной ткани в процессе терапии. 
Ошибки рентгенографического исследования
Как правило, ошибки в исследовании редкие, чаще зависят от человеческого фактора, хорошо спрограммированная аппаратура не даёт сбоев. Вероятность возникновения расхождений между реальностью и результатом флюорографии возможна при:
- путанице снимков пациентов;
- неопытности специалиста, расшифровывающего результат;
- если человек не снял с себя украшения во время исследования (кулоны, цепочки, пирсинг и) или не подобрал волосы.
При выявлении патологии требуется уточнение результатов, и человека повторно направляют на рентген лёгких в двух проекциях.
Флюорография и рентген — в чём разница
Основой этих исследований является рентгеновское излучение. Если флюорография используется в качестве скрининга, то рентген более углублённая методика, которая назначается по показаниям.
Если флюорография выполняется исключительно в положении стоя, то рентген — в любом положении и даже при тяжёлом состоянии пациента, а также в домашних условиях.
При флюорографии лёгких снимки менее чёткие, чем рентгенографические, поэтому информативность и доза второго исследования выше. Более подробно о разнице методов читайте в этой статье.
Рентгенография
Важным аспектом является также стоимость диагностики: цена рентгенографии приблизительно в 2 раза выше, чем ФЛГ.
Неблагоприятные последствия
На самом деле особых неблагоприятных последствий ионизирующее облучение флюорографического аппарата, в особенности с цифровым разрешением и понижением дозы, не приносит.
Человек ежедневно облучается намного больше, пользуясь благами цивилизации: телефоном, беспроводным интернетом, радио. Таким образом, однократное исследование в год безвредно и необходимо.
Флюорография — хороший скрининговый метод исследования, который выявляет серьёзные заболевания на ранней стадии.
Благодаря введению исследования в список обязательных, повысилась выявляемость таких патологий, как туберкулёз и рак лёгких. Раннее выявление патологии помогает раньше начать необходимые лечебные мероприятия и повысить выживаемость и качество жизни пациента, предотвратить распространение инфекции микобактерии туберкулёза.
Видео
Пневмоторакс В данной статье не рассматриваются вопросы диагностики колото-резанных и огнестрельных ранений грудной клетки, а также инородных тел – они рассмотрены в отдельных статьях.
Изучение рентгенограммы органов грудной клетки на предмет травматических изменений подразумевает обязательный анализ всех структур, в том числе костей и мягких тканей.
Травмы грудной клетки часто сопровождаются переломами ребер. Как правило повреждаются IV-IX ребра, переломы II-III ребер больше характерны для тяжелых травм, поскольку верхние ребра защищены слоем скелетной мускулатуры. В типичных случаях, при выраженном смещении отломков костей, диагностика переломов ребер не вызывает затруднений. Сложности диагностики возникают в случае незначительного смещения отломков кости, когда линия перелома практически не визуализируется, а сам перелом определяется только по незначительной ступенеобразной деформации кортикального слоя ребра (рисунок 1).
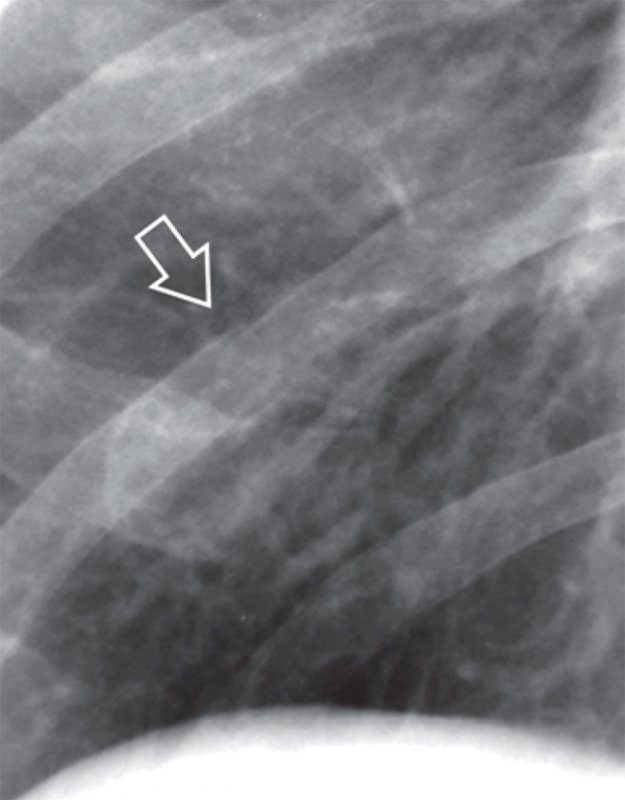
Перелом ребра
Рисунок 1. Перелом ребра: фрагмент рентгенограммы, выполненной в прямой проекции (правая половина грудной клетки). определяется перелом заднего отрезка ребра без смещения (см стрелка). Линия перелома плохо визуализируется, отмечается уступообразная деформация кортикального слоя ребра
Экстраплевральная (внеплевральная) гематома, которая может возникать на уровне перелома ребра, локализуется снаружи париетальной плевры (вне плевральной полости). На рентгенограмме она визуализируется на фоне наружного отдела легочного воля на границе с ребрами и характеризуется тенью полуовальной формы, основание тени обращено латерально.
Отметим, что в случае перелома ребер важен не только сам факт перелома, а то, что отломок кости может нанести повреждение легкому и привести к развитию пневмоторакса. При травмах грудной клетки нужно всегда искать признаки пневмоторакса! Кроме этого, другие костные структуры (видимые отделы лопаток и плечевых костей, ключицы) также необходимо изучать на предмет наличия травматических изменений (рисунок 2), а на рентгенограмме в боковой проекции – грудину (переломы грудины часто локализуются немного ниже сочленения рукоятки и тела грудины) и позвонки.
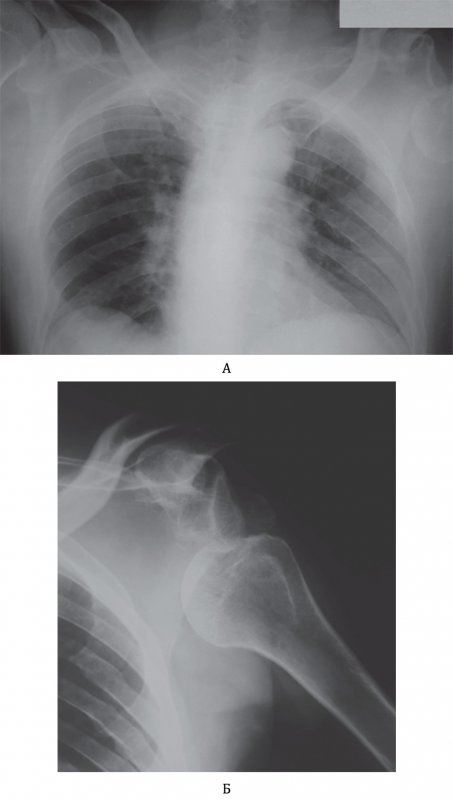
Вывих плечевой кости
Рисунок 2. Вывих плечевой кости. А – Рентгенограмма органов грудной клетки пациента после приступа эпилепсии. Головка левой плечевой кости находится вне суставной впадины лопатки. Б – Рентгенограмма левого плечевого сустава, выполненная у этого же больного: на снимке определяется вывих плечевой кости
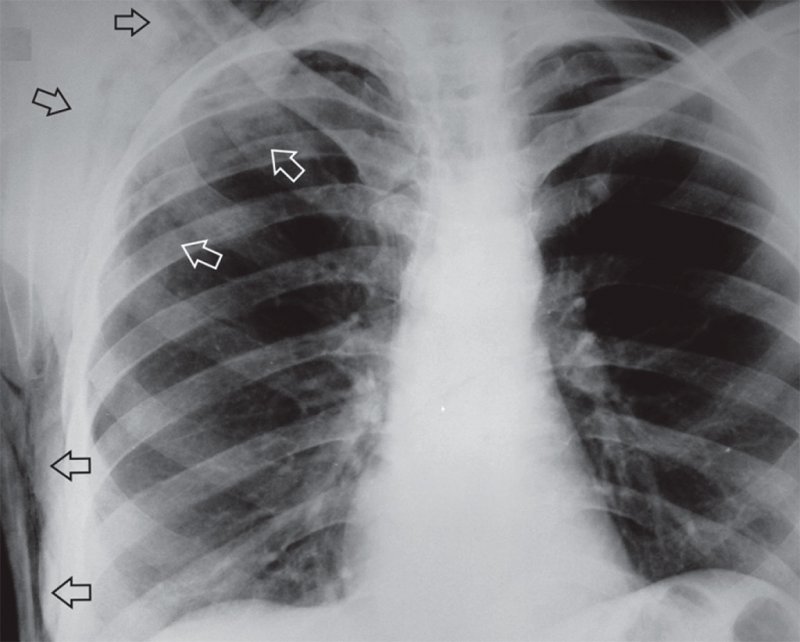
Подкожная эмфизема
Рисунок 3. Подкожная эмфизема правой половины грудной клетки после тупой травмы грудной клетки (см стрелки)
В ряде случаев межмышечная и подкожная эмфизема сопровождает разрывы легкого, которые не проявляются на рентгенограмме пневмотораксом. Это может быть обусловлено тем, что в месте разрыва легкого плевральные листки спаяны (из-за перенесенного воспаления), в результате чего воздух не проникает в плевральную полость, а поступает в мягкие ткани.
При травматическом разрыве легкого воздух может поступать в средостение по перибронховаскулярным клетчаточным пространствам (вызывает развитие пневмомедиастинума), а потом в мягкие ткани грудной клетки с дальнейшим развитием межмышечной и подкожной эмфиземы.
Ушиб легкого
Рисунок 4. А – ушиб левого легкого. Б – рентгенограмма того же пациента, выполненная через 7 дней: отмечается значительное уменьшение площади инфильтративных изменений, в области ушиба определяется полость округлой формы
Значительные травмы могут сопровождаться множественными ушибами легкого или занимать целую долю или даже большую часть легкого (междолевая плевра не препятствует распространению ушиба).
Дифференциальная диагностика ушиба легкого с пневмонией полагается на тот факт, что изменения в легких при ушибе проявляются непосредственно после травмы (или через несколько часов: как правило, на протяжение первых 3-4 часов и не позднее 24 часов). Постравматическая пневмония обычно присоединяется на 2-3 сутки, кроме этого, такая пневмония, как правило, развивается в центральных и нижнезадних отделах легких. Также при дифференциации ушиба легкого и пневмонии нужно учитывать клинико-лабораторные показатели.
Дисковидные ателектазы, перелом ребер
Рисунок 5. Дисковидные ателектазы в левом легком, переломы ребер слева. А – рентгенограмма в прямой проекции; Б – рентгенограмма в левой боковой проекции. Над диафрагмой слева определяются дисковидные ателектазы – полосовидные тени (см стрелки)
Пневмоторакс
Пневмоторакс образуется в результате скопления воздуха в плевральной полости. Часто пневмоторакс возникает при появлении патологического сообщения плевральной полости с воздухоносными отделами легкого, обусловленного нарушением целостности висцеральной плевры. Пневмоторакс может возникать, например, при закрытой травме грудной клетки, если при переломе ребер отломки кости повреждают висцеральную плевру и ткань легкого. Отметим, что разрывы легкого с повреждением висцеральной плевры могут происходить даже при травмах без повреждения ребер. Повреждения париетальной плевры происходят в случае открытых проникающих ранениях грудной клетки (при этом воздух из окружающей среды может поступать в плевральную полость – открытый пневмоторакс).
К основным клиническим признакам пневмоторакса относятся: одышка, боль в области грудной клетки. Нужно отметить, что течение пневмоторакса может быть малосимптомным, даже при полном спадении легкого. При проведении аускультации на стороне пневмоторакса отмечается либо значительное ослабление дыхания, либо отсутствие дыхательных шумов.
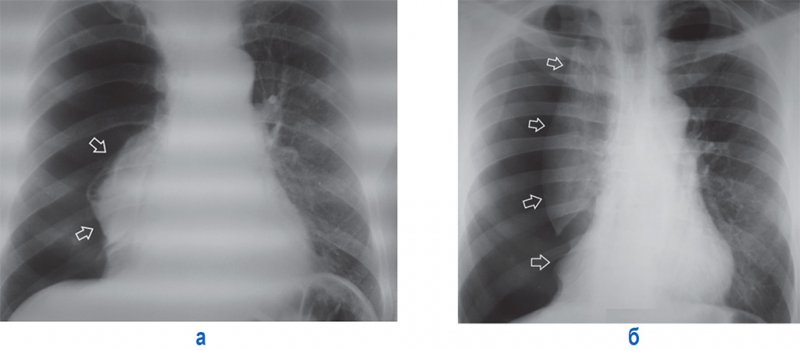
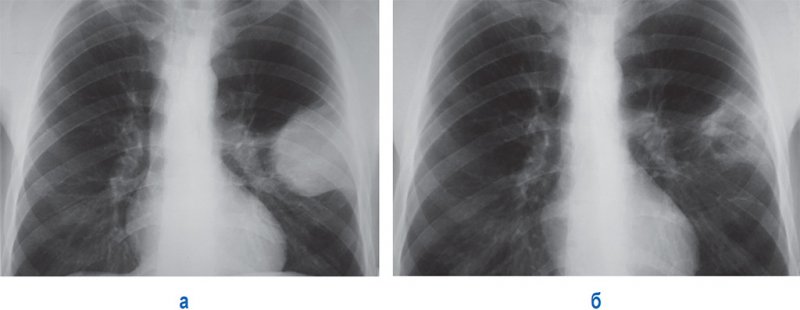
Тотальный пневмоторакс
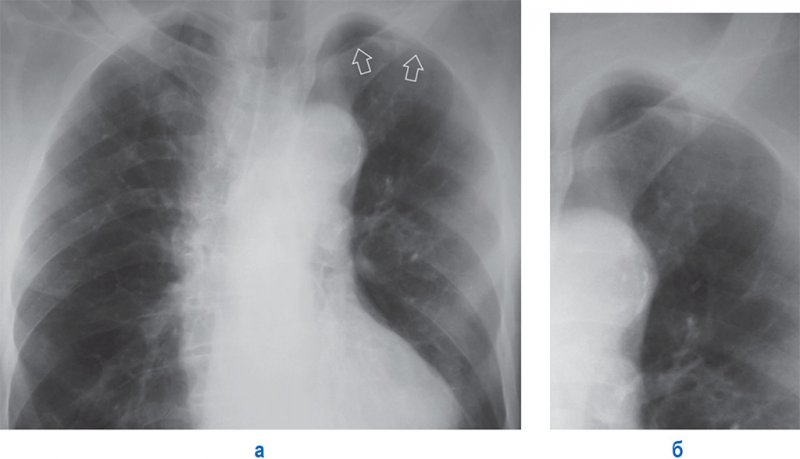
Апикальный пневмоторакс
Рисунок 7. Апикальный пневмоторакс слева. А – рентгенограмма в прямой проекции: в области верхушки слева определяется дугообразная линейная тень, обусловленная висцеральной тенью (см стрелки). Б – увеличенный фрагмент рентгенограммы А (верхушка левого легкого)
Если во время выполнения рентгенографии пациент находился в вертикальном положении, признаки пневмоторакса на рентгенограмме нужно искать в первую очередь в верхних и наружных отделах грудной клетки, особенно в области верхушек, поскольку в плевральной полости воздух поднимается вверх (в отличие от жидкости). Поджатое легкое, как правило, выглядит менее прозрачным, чем здоровое легкое, что обусловлено уменьшением его объема и сгущением легочного рисунка. Если в плевральной полости небольшое количество воздуха, на пораженной стороне прозрачность легкого может почти не отличаться от прозрачности легкого на здоровой стороне.
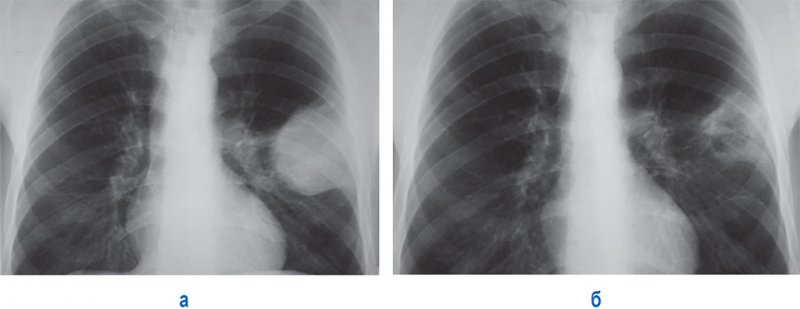
В зависимости от объема воздуха в плевральной полости и степени спадения легкого пневмоторакс может быть частичный и тотальный. Частичный пневмоторакс характеризуется уменьшением объема и частичным коллабированием легкого слоем воздуха в плевральной полости (рисунок 8).
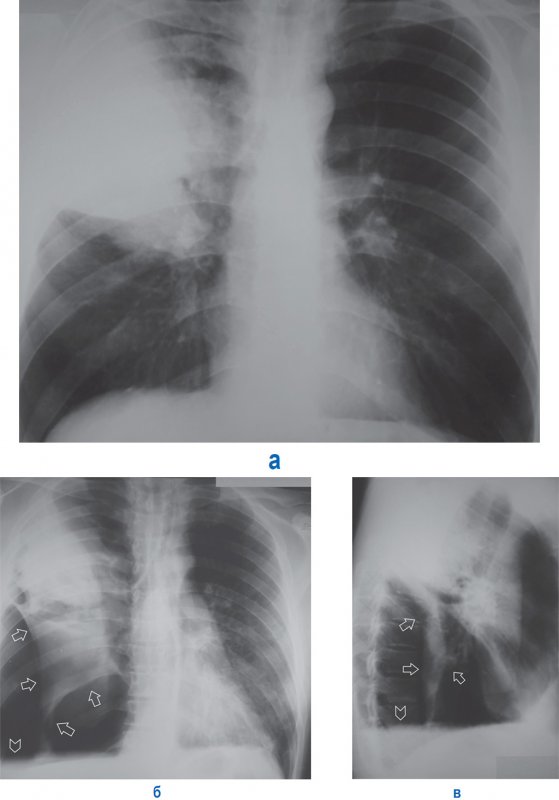
Частичный пневмоторакс
Рисунок 8. Частичный пневмоторакс справа. А – рентгенограмма в прямой проекции: в верхней доле справа отмечается инфильтрация. Б, В – рентгенограммы в прямой и боковой проекциях, выполненные у того же пациента через 5 дней: правое легкое частично коллабировано воздухом в плевральной полости (см стрелки); справа в плевральной полости также определяется выпот, верхняя граница которого образует горизонтальный уровень (см указатель) – картина гидропневмоторакса. Существует большая вероятность того, что у данного пациента развилась инфекционная деструкция верхней доли правого легкого, осложненная спонтанным пневмотораксом и эмпиемой плевры
При описании частичного пневмоторакса необходимо указывать локализацию (паракостально, апикально) и толщину слоя воздуха в плевральной полости, а также его протяженность, ориентируясь на передние отрезки ребер. В случае, когда возникают сомнения на предмет наличия пневмоторакса, пациенту следует провести повторную рентгенограмму на выдохе (в этом случае уменьшается объем легкого на стороне поражения, легкое становится менее прозрачным и легче определить наличие воздуха в плевральной полости.
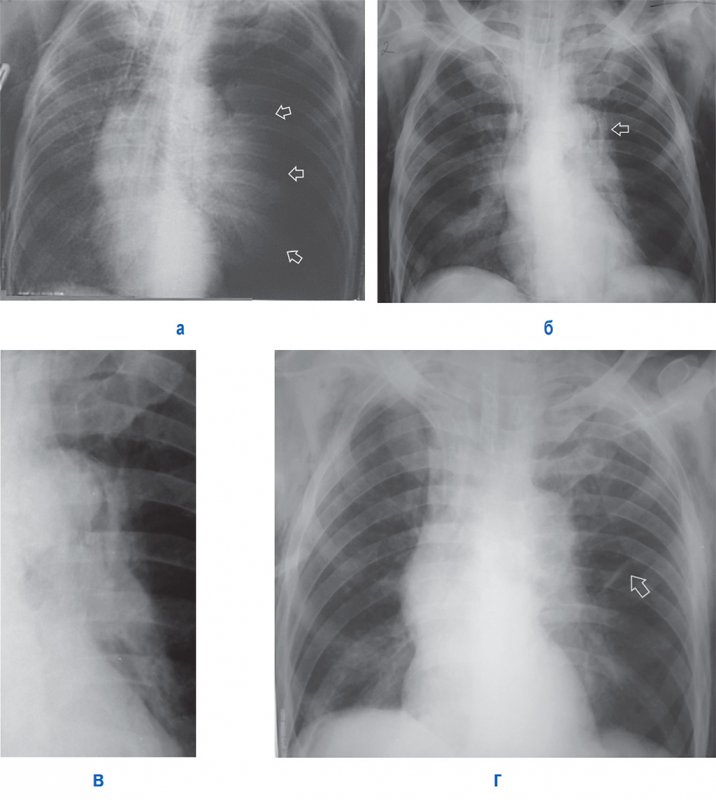
Напряженный пневмоторакс
Рисунок 9. А – Напряженный пневмоторакс слева: левое легкое коллабировано (см стрелки), отмечается смещение тени средостения вправо, увеличен объем левой половины грудной клетки; в области лопаток определяется подкожная эмфизема. Б – рентгенограмма, выполненная у того же больного после ликвидации пневмоторакса слева: в области дуги аорты определяется отслоенная медиастинальная плевра (см стрелка) – признак пневмомедиастинума; в нижней доле справа отмечается усиление легочного рисунка и снижение прозрачности (что указывает на пневмонию); в области лопаток сохраняется подкожная эмфизема. В – увеличенный фрагмент рентгенограммы Б: на снимке определяется пневмомедиастинум в области дуги аорты. Г – рентгенограмма того же пациента, выполненная через 2 дня: пневмомедиастинум не определяется; в левом легком отмечается дисковидный ателектаз (см стрелка), в нижней доле правого легкого определяются признаки пневмонии
Большой объем воздуха в плевральной полости значительно коллабирует легкое, в результате чего возникают нарушения сердечно-сосудистой деятельности и дыхательные расстройства.
ВАЖНО. Напряженный пневмоторакс – жизнеугрожающее состояние, при котором необходимо экстренно провести аспирацию воздуха из плевральной полости.
В большинстве случаев напряженный пневмоторакс развивается по принципу клапанного механизма – при вдохе воздух из легкого проникает в плевральную полость, на выдохе дефект в плевре перекрывается и обратное поступление воздуха из плевральной полости в легкое не происходит, что приводит к накоплению значительного объема воздуха в плевральной полости.
Также нужно отметить, что при напряженном пневмотораксе, кроме значительного смещения средостения в противоположную от повреждения сторону, на рентгенограмме может отмечаться увеличение объема половины грудной клетки на стороне поражения и низкое расположение диафрагмы.
При длительном пневмотораксе висцеральная плевра утолщается (рисунок 10) и в дальнейшем трудно расправить легкое.
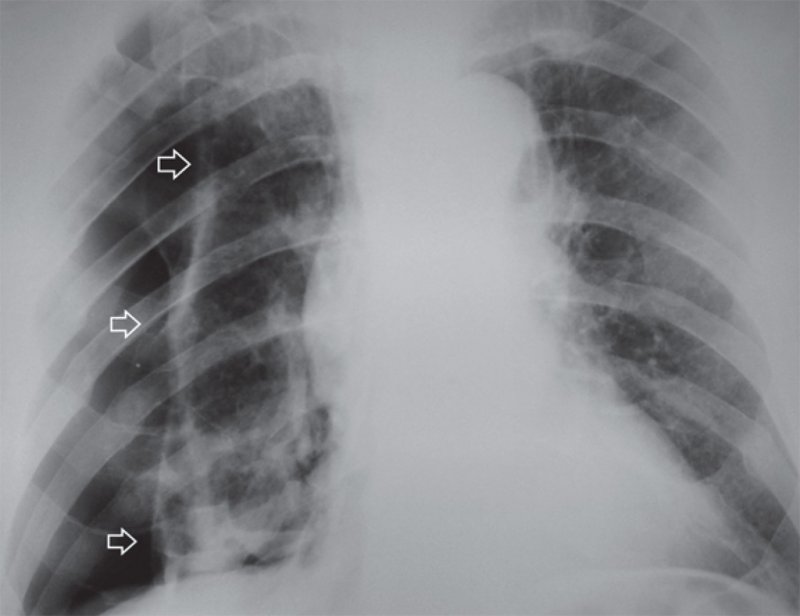
Пневмоторакс
Рисунок 10. Пневмоторакс справа: на снимке определяется частично коллабированное правое легкое, его висцеральная плевра утолщена (см стрелки)
При наличии спаек (фиброзных сращений) между листками висцеральной и париетальной плевры, может развиться осумкованный пневмоторакс. При этом спайки удерживают легкое от полного спадения – легкое спадается неравномерно (рисунок 11).
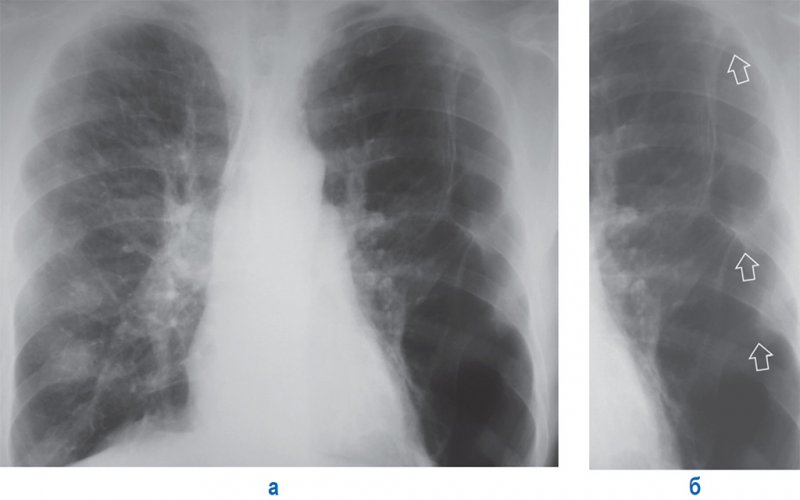
Осумкованный пневмоторакс
Рисунок 11. Осумкованный пневмоторакс слева. А – рентгенограмма в прямой проекции. Б – увеличенный фрагмент рентгенограммы А (левое легочное поле). Слева определяется частично коллабированное легкое, фиксированное в нескольких местах спайками (см стрелки). Также отмечаются признаки легочной гипертензии – расширение легочных артерий и их прикорневых ветвей
Нетравматический (спонтанный) пневмоторакс развивается в результате разрыва стенки любой воздухоносной полости в легком – каверны, буллы при эмфиземе легких, абсцесс (в случае обрыва абсцесса в плевральную полость возникает эмпиема плевры). Ятрогенный пневмоторакс может возникать при пункции плевральной полости, катетеризации подключичной вены, а также при определенных режимах искусственной вентиляции легких.
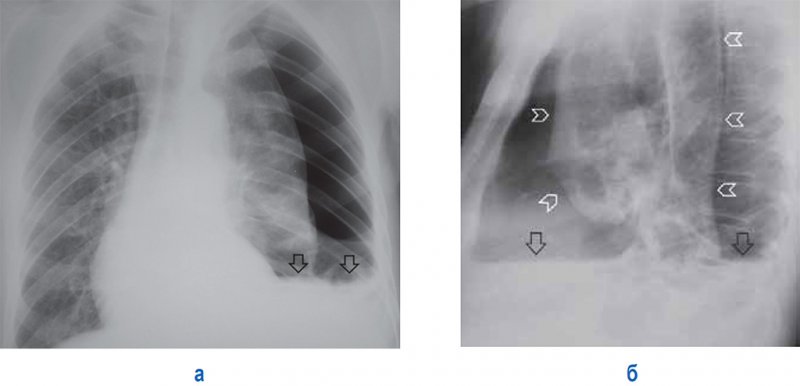
Пневмогидроторакс
Рисунок 12. Пневмогидроторакс слева. А – рентгенограмма в прямой проекции: левое легкое коллабировано воздухом в плевральной полости, срединная тень смещена вправо. Также в плевральной полости слева отмечается выпот с горизонтальной верхней границей (см стрелки). Б – рентгенограмма в левой боковой проекции: определяется край коллабированного легкого (см указатели) и горизонтальный уровень содержимого в плевральной полости (см стрелки)
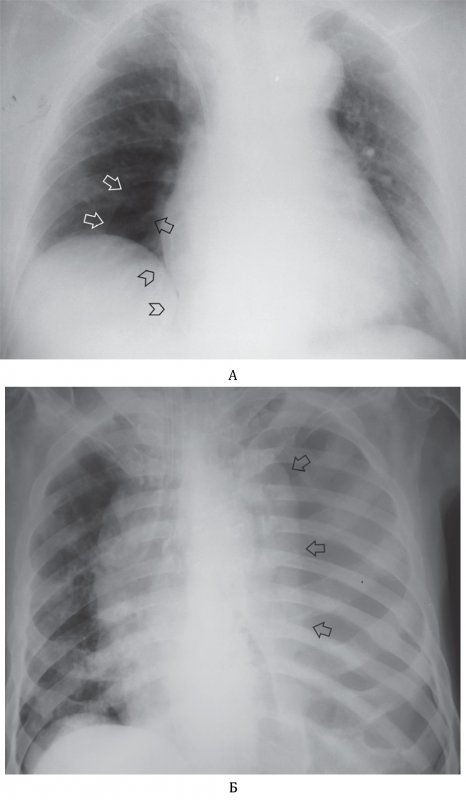
Пневмоторакс
Если на рентгенограмме определяется пневмоторакс, всегда необходимо искать пневмомедиастинум, подкожную и межмышечную эмфизему, поскольку эти состояния часто сочетаются.
Пневмомедиастинум (Эмфизема средостения)
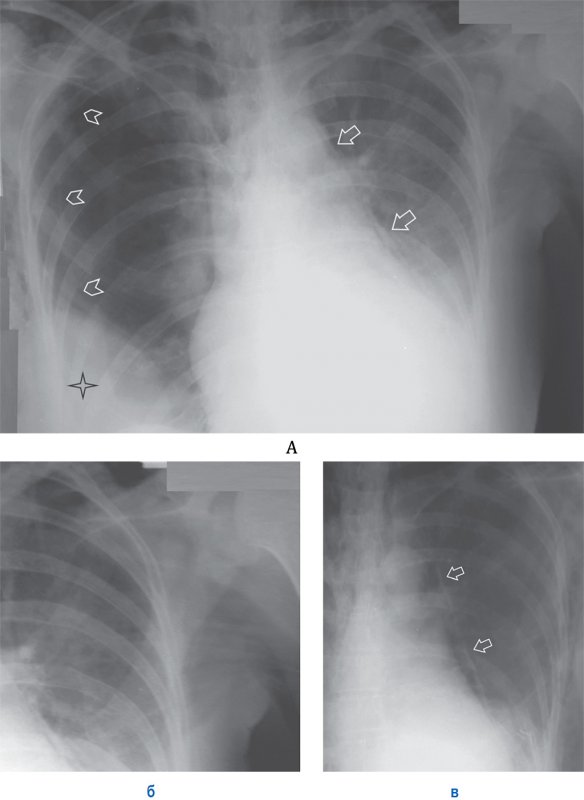
Пневмомедиастинум, пневмоторакс, межмышечная эмфизема
Рисунок 14. Пневмомедиастинум, пневмоторакс, межмышечная эмфизема. А – по левому контуру сердечной тени отмечается медиастинальная плевра, отслоенная воздухом (см стрелки). Определяется пневмоторакс справа – плохо визуализируется край легкого в виде тонкой полоски висцеральной плевры (см указатели). С обеих сторон определяется межмышечная эмфизема в виде множественных полосок просветления в области грудных мышц, также определяется эмфизема в области лопаток. Снижение прозрачности в нижнем отделе правого легочного обусловлено наличием имплантата молочной железы (см звездочка). Б – увеличенный фрагмент рентгенограммы А (левое легочное поле): на снимке определяется типичная для мышечной эмфиземы рентгенологическая картина – полоски просветления в области грудной мышцы. В – фрагмент рентгенограммы (левое легочное поле) того же пациента, выполненная на следующий день: отмечается увеличение пневмомедиастинума (см стрелки)
Разрыв крупных бронхов (чаще повреждается правый главный бронх в месте отхождения от трахеи) сопровождается поступлением воздуха в плевральную полость и в средостение, вызывая соответственно пневмоторакс и пневмомедиастинум (часто нарастающие и резистентные к лечебным мероприятиям), а также развитие межмышечной и подкожной эмфиземы, ателектаз легкого.
Разрыв пищевода может привести к развитию пневмомедиастинума, подкожной эмфиземы в области шеи, также может возникать медиастинит (воспаление средостения), образовываться плевральный выпот. В случае подозрения на разрыв пищевода, необходимо провести его исследование с применением водорастворимого контраста.
Медиастинит (воспаление средостения) на рентгенограмме определяется как двустороннее расширение тени средостения. В случае инфильтрации прилежащих отделов легких контур средостения становится нечетким. Если на фоне расширенной срединной тени определяются множественные мелкие просветления, это признак воздушных полостей, возникающих при флегмонозном медиастините. Горизонтальный уровень жидкость/газ в проекции срединной тени является признаком образования абсцесса средостения.
Отметим, что сегодня в диагностике пневмомедиастинума, медиастинита, разрывов крупных бронхов, трахеи, аорты, диафрагмы ведущую роль играет РКТ.
Читайте также:


