Мовалис при грудном остеохондрозе отзывы
Защемление нерва в грудном отделе
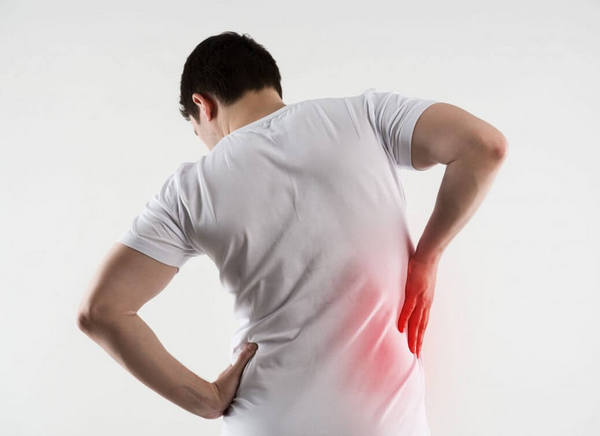
Защемление нерва в грудном отделе возникает при зажатии нервных отростков мышцами, позвонками или межпозвоночными дисками. Этот процесс практически всегда сопровождается сильными болями, при которых не помогают обычные анальгетики.
Защемление нерва чаще оно возникает у людей среднего и пожилого возраста, так как с годами костные ткани и позвоночник имеют свойство изнашиваться.

Данное заболевание имеет ответвление — боль в грудном отделе позвоночника по международной системе классификации болезней МКБ-10.
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Основные причины данной патологии:
- остеохондроз грудного отдела — дегенеративные процессы приводят к разрушению структуры позвонков;
- межпозвоночная грыжа;
- протрузии межпозвоночных дисков;
- вегетососудистая дистония;
- межреберная невралгия;
- новообразования;
- смещение позвонков;
- продолжительное переохлаждение;
- гипертонус мышц спины, вынужденное положение туловища в одной позе длительное время (чаще связано с профессиональной деятельностью);
- хронические стрессы;
- травмы позвоночника;
- врожденные отклонения в развитии (сколиоз и нарушения осанки);
- избыточный вес.
Признаки этого заболевания отличаются, в зависимости того, где расположен пораженный нерв и какие волокна были травмированы (вегетативные, двигательные или чувствительные).

- болевые ощущения;
- нарушения сердечного ритма;
- подергивания и спазмы межреберных мышц;
- ограничение двигательной активности;
- нарушение чувствительности кожи, онемение рук;
- головные боли;
- нестабильное артериальное давление;
- общее недомогание, апатия;
- проблемы с дыханием, невозможно глубоко вздохнуть;
- дискомфортные ощущения в эпигастральной области (данный признак легко спутать с гастродуоденитом или язвенной болезнью, отличительная черта — при защемлении нерва они не снимаются спазмолитиками).
Самый главный симптом — это болевые ощущения, которые могут проявлять себя по-разному. В основном они локализуются в средней части спины, распространяясь на верхние конечности, плечи или шею. Характерной особенностью является то, что боль возникает не сразу, а когда нерв зажат уже длительное время. Еще один вариант — опоясывающие боли, сопровождающиеся чувством скованности в грудной клетке. Нередко наблюдаются сильные боли в области сердца.
Клиническая картина при защемлении нерва в грудном отделе может быть схожа с таковой при ишемии и сердечном приступе. Разница в том, что при защемлении болевые ощущения обычно более продолжительные и усиливаются при движении. Кроме того, они не снимаются сердечными препаратами.
Установлением диагноза и лечением защемления нерва занимается узкоквалифицированный специалист — врач-невропатолог. Его задача опросить больного, провести объективный осмотр (с определением рефлексов и чувствительности пораженных сегментов тела). После этого назначить необходимые исследования.

Клинические и лабораторные методы для выявления данного заболевания:
- Анализ крови, позволяющий определить наличие или отсутствие в организме воспалительного процесса.
- Рентгенологическое обследование для выявления повреждений позвоночника, остеохондроза, искривлений.
- Магнитно-резонансная или компьютерная томография.
- Миелография, если нужно обнаружить конкретный участок защемления.
- Электрокардиограмма для исключения сердечной патологии.
Комплекс консервативных терапевтических мероприятий назначается исключительно врачом. Он направлен на решение следующих задач:
- освободить защемленный нерв, чтобы нервные импульсы свободно проходили по волокнам;
- устранить спазм мышц;
- улучшить кровоснабжение и питание позвоночника;
- снять возможное воспаление.
Для этого рекомендуется употребление нестероидных противовоспалительных препаратов, предназначенных для снятия болевого синдрома. Среди наиболее часто назначаемых можно выделить:
- Наклофен;
- Нимесил;
- Мовалис;
- Нимесулид;
- Диклофенак;
- Олфен.
Эти медикаменты обладают побочными эффектами, поэтому не стоит ими злоупотреблять. В первую очередь от их употребления страдает слизистая желудка. Для пациентов с заболеваниями пищеварительной системы они не всегда подходят. Как альтернатива — использовать противовоспалительные препараты в виде уколов.
Также назначаются спазмолитические средства для снятия мышечного спазма:
- Но-Шпа;
- Сирдалуд;
- Мидокалм.
В качестве местной терапии используют гели и мази с согревающим и противовоспалительным действием. Их следует тщательно втирать в болезненные места 2-3 раза в день (согласно прилагаемой инструкции). К ним относятся:
- Долобене:
- Найз;
- Финалгон.
Витамины группы B помогут в нормализации обменных процессов в нервных клетках, поэтому в схеме комплексной терапии используют такие препараты, как Комбилипен, Мильгамма, Нейробион.
При остеохондрозе будет целесообразно назначение хондропротекторов для восстановления хрящевой структуры позвонков. В основном используются Артра, Дона, Терафлекс.
При отсутствии эффекта от лекарственных средств, врачи назначают новокаиновые или лидокаиновые блокады межреберных промежутков.
Хирургическое вмешательство показано только в крайних случаях при наличии запущенных межпозвонковых грыж, опухолей, травм, стойких деформаций позвоночника.
После того как острый период миновал, назначается восстановительная терапия в виде массажа, физиотерапевтических процедур и лечебной гимнастики.
Курс массажа помогает расслабить мышцы и освободить защемленный нерв. Необходимо провести не менее десяти или пятнадцати сеансов для достижения нужного эффекта. В период обострения массаж противопоказан!
Задача физиотерапии устранить воспаление и значительно улучшить кровоснабжение. Рекомендуемые процедуры:
- магнитотерапия — обладает мощным обезболивающим и противовоспалительным действием, улучшает обменные процессы;
- лазер;
- синусоидальные токи;
- парафиновые аппликации — они снимают отечность и спазмы мышц, улучшают дренаж лимфы и кровообращение;
- электрофорез с лидокаином, карипазимом.
Специальные упражнения укрепляют мышечный корсет спины, снижают давление на позвонки и улучшают функции позвоночника в целом. Врач по лечебной физкультуре подбирает индивидуальный комплекс под конкретного больного. Например, пациентам с межпозвоночной грыжей многие упражнения противопоказаны, для них разработана облегченная программа. Первое время занятия проводятся под присмотром инструктора, который проверяет правильность техники выполнения. В дальнейшем можно заниматься дома самостоятельно.

После достижения ремиссии рекомендуют прохождение санаторно-курортного лечения, где активно используются такие методы как бальнео и грязетерапия, лечебные ванны.
Из того, что можно делать дома для облегчения состояния больного — это обеспечение покоя и использование методов лечения народной медицины. Однако с народными средствами следуют быть осторожнее, они не так уж безвредны, имеют множество противопоказаний и могут навредить при неправильном использовании.
- Тысячелистник. Целебный отвар готовится по следующему рецепту: 2 чайные ложки сухого растения заливается кипятком и настаивается 40-50 минут. Принимается средство внутрь 4 раза в день по столовой ложке.
- Сельдерей. Из него выжимают сок и пьют по паре чайных ложек утром и вечером.
- Лимоны, абрикосы и мед. Для приготовления смеси надо взять пол килограмма цитрусовых, ядра абрикоса (3 столовые ложки) и немного меда. Все компоненты измельчаются, смешиваются. Такой состав рекомендован к употреблению два раза в день перед приемом пищи.
- Земляника. Лечебными свойствами обладают как листья, так и сами ягоды. Для настоя понадобится толовая ложка земляничных листьев и стакан кипятка. Из ягод делают сок, который употребляют трижды в день перед едой.
- Брусничный лист. Следует залить 1 чайную ложку сырья 250 мл горячей воды и настоять около получаса. Употреблять по половине стакана 2-3 раза в день.
- Полынь. Используется в виде настоя, для приготовления которого потребуется столовая ложка соцветий и 400 мл горячей воды. Он предназначен исключительно для растираний.
- Черная редька. Сок этого овоща помогает вылечить невралгию и избавиться от неприятных симптомов.
- Ванны с добавлением лекарственных трав. Для этих целей подойдут шалфей, ромашка, кора дуба, корень аира, осиновая кора, тимьян. Вода ни в коем случае не должна быть горячей!
- Шишки хмеля. Из них готовится лечебная мазь путем смешивания со сливочным маслом (1 столовая ложка). Данное средство полагается втирать массажными движениями в болезненные участки.
- Мята перечная. Отвар готовится из столовой ложки листьев, залитой стаканом кипятка. Время настаивания составляет пятнадцать минут. После чего отвар процеживается и употребляется по половине стакана за один раз.
- Компрессы с медом и картофелем. Кашица из сырого овоща смешивается с медом в одинаковых пропорциях и наносится на больное место. Для усиления эффекта можно дополнительно утеплить компресс полиэтиленовой пленкой.
- Чесночное масло. Столовая ложка продукта добавляется в 500 мл водки и используется для растирания больных мест.
- Черная бузина. Сок из ягод вместе с вином и употребляется натощак в количестве трех чайных ложек. Лечебный курс рассчитан на неделю, после чего нужно обязательно сделать перерыв.
- Герань душистая. Хорошее обезболивающее действие у листьев этого растения. Их измельчают и прикладывают к больному месту, укрыв сверху тканью из льна, и дополнительно укутав теплым платком.
- Лекарственный сбор из валерианы, апельсиновых корок и мелиссы. Берутся цитрусовые корки и мелисса в одинаковых пропорциях (по одной чайной ложке), заливаются кипятком (1 стакан) и настаиваются в течение десяти минут. Потом настой процеживается через ситечко и смешивается с валерианой (1 чайная ложка). По желанию можно добавить немного меда для улучшения вкусовых качеств. Пить следует три раза в день по стакану.
В данном видео представлен комплекс упражнений, который помогает при болях в грудном отделе позвоночника, в том числе и при защемлении нерва.
Для предотвращения данного недуга нужно придерживаться определенных рекомендаций:
- Заниматься физической активностью. Лучше всего будет отдать предпочтение плаванию, пилатесу, йоге. Эти занятия отлично укрепляют мышцы спины и груди. Кроме того, не стоит пренебрегать ежедневной утренней зарядкой.
- Не переохлаждаться, одеваться по погоде.
- Следить за осанкой. Если по роду деятельности приходится долго сидеть или находиться в одном положении, то обязательно делать перерывы и разминаться.
- Придерживаться правильного питания.
- Укреплять иммунитет.
- Избегать подъема тяжестей.
- Два раза в год проходить курс массажа или остеопатических сеансов у специалиста.
Болевые ощущения и другие симптомы, которыми сопровождается защемление нерва в грудном отделе, — очень неприятное и опасное заболевание. Поэтому так важно вести правильный образ жизни, чтобы в будущем не страдать от данного недуга.
- Преимущества инъекций перед приемом лекарства внутрь
- Виды уколов при остеохондрозе
- Блокады при остеохондрозе
Быстро облегчить страдания сможет только обезболивающий укол, поскольку лекарство поступит сразу в кровь и немедленно начнет действовать. Уколы при остеохондрозе – один из самых эффективных методов лечения.
Есть несколько причин, по которым инъекционная форма введения лекарственных веществ в организм предпочтительнее остальных. Почему?
Чаще всего в форме инъекций при остеохондрозе назначают обезболивающие, нестероидные противовоспалительные средства, гормональные препараты и витамины. Какие средства и в каком сочетании применяются – решает врач. Наиболее действенными оказываются комбинации инъекционных, пероральных (принимаемых через рот) и местно действующих (мази) препаратов.
При остром приступе, болевой синдром обычно снимают введением лекарства внутривенно – через капельницу. Вместе с этим внутримышечно и подкожно несколько раз в день ставятся уколы противовоспалительного и общеукрепляющего действия. Ну и наконец, хороший и быстрый эффект получают от блокад – местного введения лекарственного препарата.
Как правило, в инъекциях назначаются следующие вещества:
- Диклофенак, Вольтарен — проверенные противовоспалительные и обезболивающие средства. Дают быстрый эффект уменьшения боли и отека.
- Мильгамма — комплексный поливитаминный препарат группы B. Улучшает трофику нервных волокон, которые страдают при остеохондрозе, тем самым уменьшая воспаление и боль.
- Кетонал и Кеторолак — эффективные нестероидные противовоспалительные средства, быстро снимают боль, отек и воспаление.
- Мидокалм — препарат, снимающий мышечные спазмы. Помогает быстро расслабить скованные мышцы вокруг очага болезни, уменьшая боль и увеличивая подвижность.
- Дона, Алфлутоп, Эльбона — препараты-хондропротекторы, часто назначаемые при остеохондрозе. Способствуют восстановлению хрящевой ткани межпозвонковых дисков.
- Для проведения блокад применяют, как правило, местный анестетик в сочетании с противовоспалительным средством.
Блокады могут проводиться каким-то одним препаратом, например, анестетиком (новокаином, лидокаином и т. п.), или несколькими – например, в сочетании с гидрокортизоном (гормональным средством), нестероидными препаратами, спазмолитиками и другими.
Местные обезболивающие уколы при шейном остеохондрозе для улучшения результата лечения сочетают с иммобилизацией шейного отдела воротником Шанца (ортопедическое средство, которое исключает возможность двигать головой) на несколько дней.
Несмотря на то, что блокады позволяют добиться хороших и быстрых результатов, существуют противопоказания для их проведения. Это:
- аллергические реакции на местные анестетики;
- гнойничковые заболевания кожи в месте блокады;
- деформация позвоночника, выраженная настолько, что исключает техническую возможность проведения блокады.
Когда обостряется остеохондроз – лечение: уколы, таблетки и другие средства не следует назначать себе самостоятельно. Максимум, что можно позволить себе – это принять обезболивающее и как можно скорее обратиться к врачу. Ведь бесконтрольный прием лекарств смажет клиническую картину, и врач не сможет распознать грозное осложнение, если оно возникнет. Поэтому главное – это внимание к своему здоровью и никаких экспериментов над ним.

- Лечебная зарядка при остеохондрозе: шейном, грудном и поясничном
- Характерные симптомы и признаки остеохондроза
- Симптомы остеохондроза грудного отдела, боли, как лечить недуг
- Как правильно лечить остеохондроз в домашних условиях?
- Шейно грудной остеохондроз: симптомы и лечение
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Остеохондроз является серьезным заболеванием, которое всегда сопровождается выраженным болевым синдромом и воспалением. Это два главных проявления болезни, от которых в первую очередь врачи стараются спасти пациента. Наибольший эффект обезболивания приносят НПВС — нестероидные противовоспалительные средства (или НПВП).
Современная фармацевтика включает в себя большой выбор эффективных нестероидных средств, которые включают в себя большое количество различных свойств.
Для того чтобы уменьшить болевой синдром и улучшить состояние пациента, существует ряд специальных лекарственных средств, обладающих обезболивающим эффектом. Такие препараты направлены на уменьшение воспаления внутри сустава. Одни препараты начинают свое действие достаточно быстро и направлены, в основном, на быстрый эффект. Другие же способны поддерживать болеутоляющий эффект значительно дольше, а также имеют гораздо меньшее количество побочных эффектов — это свойство препаратов особенно ценится и считается одним из самых важных.
О заболевании
Остеохондроз – болезнь, которая поражает межпозвоночные диски и хрящи, на сегодняшний момент имеет достаточно широкое распространение. При развитии патологии чаще всего поражаются межпозвоночные диски, что делает повседневную жизнь таких пациентов очень нелегкой, ведь от состояния межпозвоночных дисков зависит подвижность хребта, гибкость, и, самое главное, способность выдерживать большие нагрузки. Во время нагрузки на позвоночник именно диски между позвонками выполняют роль амортизаторов.
Развитие остеохондроза является причиной наличия в организме человека определенных сбоев, что в совокупности дает развитие этой патологии.
По статистике, почти 80% взрослого населения всего мира страдают от такой патологии, как остеохондроз. Этот недуг может проявить себя еще в подростковом или даже детском возрасте. Исследования показывают, что мальчики более подвержены этому заболеванию, чем девочки. Почти у всех людей старше двадцати лет имеется наличие остеохондроза в большей или меньшей степени. Остеохондроз может проявляться не только болью в пояснице, но также и патологиями внутренних органов человека.
Существует большое количество видов локализации этого заболевания. Пояснично-крестцовый остеохондроз является самым распространенным видом этой болезни и встречается у каждого второго пациента, имеющего эту патологию. Четверть всех случаев приходится на шейный остеохондроз. Чуть больше, чем у 10% пациентов, встречается остеохондроз, который поражает сразу несколько отделов позвоночника. Такая форма остеохондроза считается наиболее тяжелой и редкой.
Независимо от того, где локализуется остеохондроз, болезнь протекает в несколько стадий.
Таблица №1. Стадии остеохондроза.
| Стадия | Описание |
|---|---|
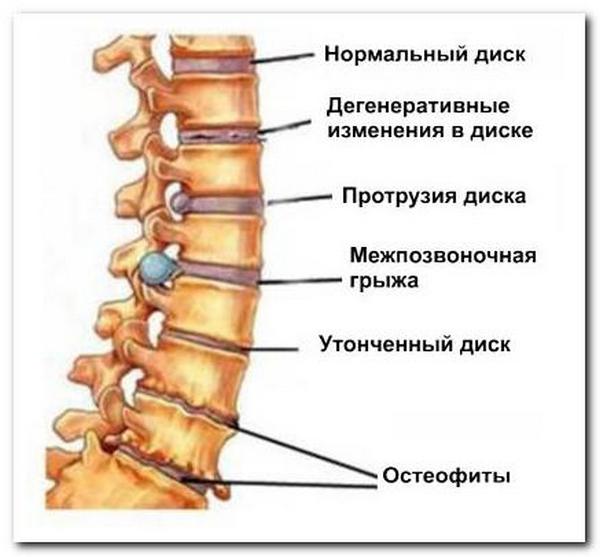
| Первая стадия | Сегменты позвоночника нестабильны. Имеются небольшие нарушения межпозвоночного диска. |
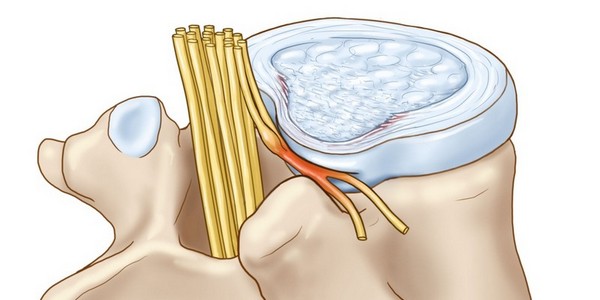
| Вторая стадия | Для нее характерно наличие протрузий в межпозвоночных дисках. За счет этого щель между позвонками начинает уменьшаться, а сами позвонки – перетираться. |
| Третья стадия | Позвоночник начинает сильно деформироваться. Фиброзное кольцо диска разрывается, что образует межпозвоночную грыжу. На этой стадии заболевания имеет место наличие болевого синдрома. |
| Четвертая стадия | На этой стадии заболевания пациент испытывает острую боль в месте образования грыжи, из-за чего даже простейшие движения становятся для пациента настоящим испытанием. Иногда случается, что пациент начинает ощущать улучшение состояния и уменьшение боли, но такое изменение гласит о том, что два соседних от места грыжи позвонка начинают сращиваться друг с другом. |
Специалисты до сих пор не могут установить точную причину, по которой происходит развитие остеохондроза. Многие ученые утверждают, что главной причиной развития этой патологии является наличие у человека нарушения обмена веществ. Также многие называют первой причиной естественный процесс старения организма.
При этом существует большое количество факторов риска, наличие которых может привести к развитию заболевания.
- Наличие лишнего веса.
- Вредные привычки: курение и употребление алкоголя.
- Малоподвижный образ жизни.
- Нарушения осанки.
- Частые психические и физические перенапряжения.
- Наличие инфекционных заболеваний.
Неравномерная и чрезмерная нагрузка является основным фактором появления такой болезни. Неправильное распределение давления на хребет чаще всего происходит тогда, когда человек ежедневно носит какой-то груз на одном плече или в одной и той же руке. Также фактором возникновения заболевания является постоянное неправильное сидячее положение, искривление во время сидения за столом. Неравномерная нагрузка на позвоночник происходит при постоянном сне на слишком мягком матрасе, или подушке неправильной высоты, которые изменяют нормальное физиологическое положения тела человека во время сна. Нарушения опорно-двигательного аппарата, такие как плоскостопие, а также перенесенные травмы также могут послужить фактором возникновения остеохондроза.
К этиологии развития этой патологии также могут относиться такие факторы, как излишний вес, ношение неправильной или неудобной обуви, генетическая предрасположенность к развитию остеохондроза, неправильное вредное питание, а также наличие беременности, в особенности многоплодной.
Первый и основной симптом – наличие болевых синдромов. Боли у каждого пациента проявляют себя по-разному, в зависимости от места поражения и стадии развития болезни. На ранних стадиях болевой синдром может проявлять себя временами, именно поэтому больной может не обращать должного внимания на болезнь. Но чаще всего боль является острой и интенсивной и проявляет себя во время движения. Именно этот болевой синдром вынуждает больного принять вынужденное положение. Если остеохондроз локализован в области шеи, при возникновении боли пациент старается держать голову в безболезненной позиции, без возможности развернуть ее в какую-либо сторону. Если остеохондроз поражает область груди, боль может проявлять себя даже при вдохе. Поясничный остеохондроз проявляет себя болью при движении, в особенности при вставании или ходьбе. Такая боль возникает из-за того, что корешок спинномозгового нерва передавлен.
Больше чем у половины пациентов, страдающих от остеохондроза, имеются периодические боли тупого характера. При наличии таких болей врач должен обнаружить наличие остеохондроза у пациента, так как эта симптоматика проявляется точно также при миозите спинных мышц. Наличие таких тупых болей говорит о перенапряжении мышц спины, которые удерживают пораженный двигательный сегмент. Также боли возникают вследствие наличия воспаления и говорят о том, что пораженный межпозвоночный диск сильно растянут.
При таких болях пациент не нуждается в поддерживании вынужденного положения, но при этом имеются определенные трудности и ограничения во время двигательной активности. Человек, страдающий шейным остеохондрозом позвоночника, старается не поворачивать голову в стороны, а также не опускать голову вниз. Пациенты, имеющие поражения поясничного отдела стараются медленно вставать и садиться, а также стараются не наклонять туловище вниз.
Вертебральный синдром – это совокупность симптомов, которые при остеохондрозе проявляются только в области позвоночника. Те изменения и симптомы, которые локализуются в организме, не задевая позвоночный столб, называют экстравертебральным синдромом. Такой синдром проявляет себя в виде болей по ходу периферических нервов, которые проявляются в результате их сдавления. При остеохондрозе человек может испытывать боли в области седалищного нерва, называемые люмбоишалгией. Такая боль может возникнуть, когда остеохондроз локализован в спинной части позвоночника.
Грыжа диска играет прямую роль в возникновении осложнений остеохондроза. Основное осложнение – это сдавление спинного мозга. При этом пациент чувствует онемение конечностей, а также замечает ослабление определенных групп мышц в теле. Такое состояние может привести к возникновению у человека парезов и атрофий мышц. Также при сдавлении может быть нарушено мочеиспускание и акт дефекации. Грыжа может передавливать артерию, которая питает спинной мозг, из-за чего происходит ишемия с последующим омертвением нервных клеток. У этих пациентов наблюдаются нарушения движениями отсутствие чувствительности в конечностях.
Поставить точный диагноз и оценить степень распространения этой патологии может врач-невролог. Для начала пациент должен пройти рентгенографию всего позвоночника в двух проекциях. Если этой процедуры недостаточно, дополнительно назначается рентген отдельно взятого участка позвоночника. Для того чтобы обнаружить остеохондроз и определить его степень пациенту необходимо пройти магнитно-резонансную томографию. МРТ проводится также для раннего выявления других заболеваний позвоночного столба такие как спондилиты, остеомиелиты, раннее выявление опухолей позвоночника, а также различных инфекционных поражений.
Дискография – процедура, которая помогает медицинским работникам тщательно исследовать и оценить пораженный участок позвоночника.

Для того чтобы определить степень поражения нервов, а также для контроля их восстановления в ходе терапии применяются электрографические исследования.
Лечение остеохондроза препаратами
Для пациентов с остеохондрозами в остром периоде показан полный покой и исключение какой-либо двигательной активности в месте поражения. Для создания удобного положения и фиксации пораженного участка используются специальные бандажи и фиксаторы. Пациентам с остеохондрозом в области шеи показано ношение специального воротника, который обеспечивает правильное положение позвонков шеи в ходе лечения. При грудном и поясничном остеохондрозе больному показан покой и постельный режим.

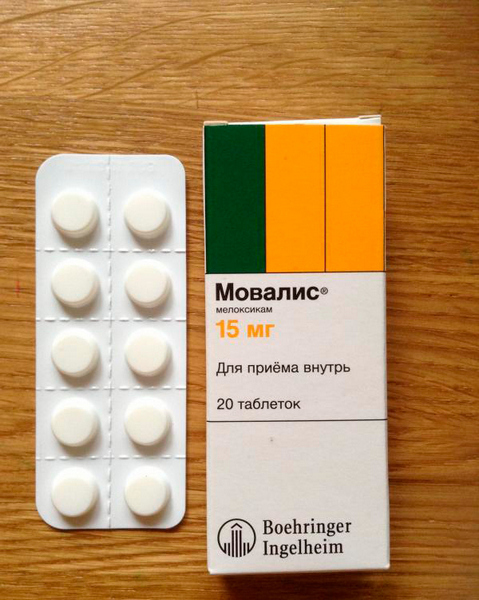
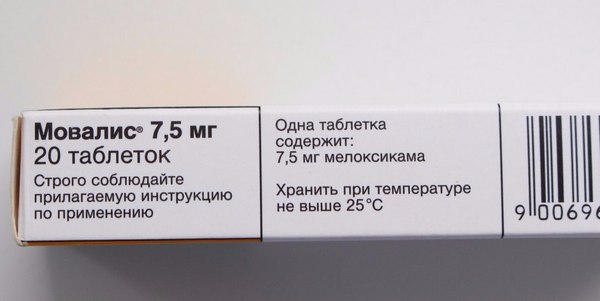
Лекарственное средство полностью выводится из организма через двадцать часов после приема.
Нельзя забывать о том, что вводить средство в область шеи может только опытный специалист. Очень важно правильно провести введение средства в область шеи. Ведь именно в этом отделе позвонки имеют необычное и нетипичное строение. Неправильно поставленный укол может повредить корешки нервов или кровеносные сосуды. Такие ошибки могут не только принести серьезный вред здоровью пациента, но и сделать человека полностью обездвиженным.
В первую очередь необходимо обратить внимание на дозировку препарата и длительность терапии. Внутримышечное введение препарата показано пациенту только при острой форме заболевания; терапия должна быть не более семи дней.
Дозировка одного введения — не более пятнадцати миллиграмм, вне зависимости от вида применяемого препарата.

Важно! При остеохондрозе в пояснице достаточно часто препарат назначается в виде суппозиториев.
Противопоказания
К противопоказаниям относятся следующие заболевания.
Со стороны ЖКТ могут проявляться такие побочные эффекты, как боли в эпигастрии, тошнота, острый гастрит и обострения хронического гастрита, колиты, развитие язвы желудка.
Могут наблюдаться изменения в кроветворной системе, такие как анемии и тромбоцитопении.
У пациентов, которые страдают бронхиальной астмой, прием препарата может вызвать обострение заболевания.

Со стороны мочевыделительной системы может возникнуть развитие гломерулонефрита и почечной недостаточности, также могут отмечаться нарушения мочеиспускания.
Со стороны сердечно-сосудистой системы могут быть отмечены скачки артериального давления, учащение пульса, ощущение пульсации в теле и сильное сердцебиение. Могут возникнуть отеки.
Важно! Прием препарата может стать причиной постоянной усталости и сонливости. Может отмечаться головокружение или появление в ушах звона.
В редких случаях прием препарата может спровоцировать анафилактический шок или другие реакции на введение аллергена.
При внутримышечном введении средства может наблюдаться покраснение или отечность в месте введения.


Если прием средства проводится в сочетании с любыми диуретиками, в этом случае пациент должен употреблять много жидкости в течение дня, а также следить за состоянием мочевыделительной системы, компоненты препарата негативно влияют на работу почек.
Применение средства в таблетированном негативно влияет на органы ЖКТ. Такой отрицательный эффект от приема таблеток можно наблюдать при приеме любых препаратов группы НПВС.
Отзывы о препарате
Антон, 38 лет:
Ольга, 25 лет:
«Один из наиболее хорошо переносимых противовоспалительных препаратов. Возможно применение у детей и у пожилых людей. Есть и питьевая форма (сироп), что удобно при лечении детей и у пациентов с нарушением глотания. Правда, дороговат в сравнении с препаратами этой группы.

Виктор, 56 лет:
Алёна, 31 год:
Подводим итоги
Препараты - клиники в Москве
Выбирайте среди лучших клиник по отзывам и лучшей цене и записывайтесь на приём
Читайте также:


