Артрит артроз боль в ребрах
Если вас беспокоит ощущение боли и скованности в грудине вдоль позвоночника, не торопитесь принимать сердечные капли, ведь причиной этому состоянию может быть развитие артроза. Когда речь заходит о проблемах в работе опорно-двигательного аппарата, в голову сразу приходят коленные, тазобедренные, шейные и даже поясничные суставы. Но в медицине существует еще один вид такого заболевания, который встречается редко. Название ему — артроз реберно-позвоночных суставов. Локализация дистрофических изменений приходится на грудной отдел, а болезнь — наиболее частая причина болей.
Что такое артроз реберно-позвоночных суставов?
Важно знать! Врачи в шоке: "Эффективное и доступное средство от АРТРОЗА существует. " Читать далее.
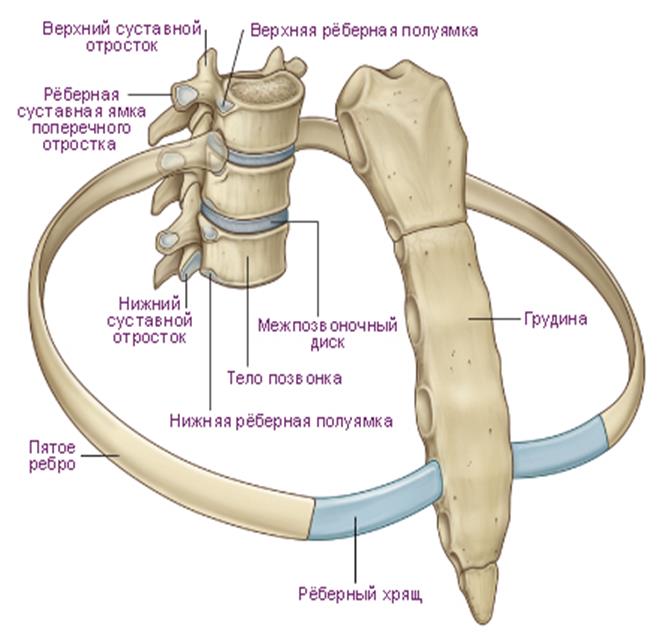
Грудной отдел включает 12 позвонков. По своему строению они отличаются от поясничных или шейных тем, что имеют меньший диаметр и длину. Но остистые отростки у них несколько длиннее. Чтобы позвонки могли соединяться друг с другом, им необходимы пары симметричных сочленений, расположенных между этими отростками. Они носят название межпозвоночных, фасеточных или дугоотростчатых. Такие костные сочленения есть во всех отделах хребта, кроме крестца и копчика. В этом участке позвонки срослись между собой. В грудном отделе они плоские и малоподвижные.
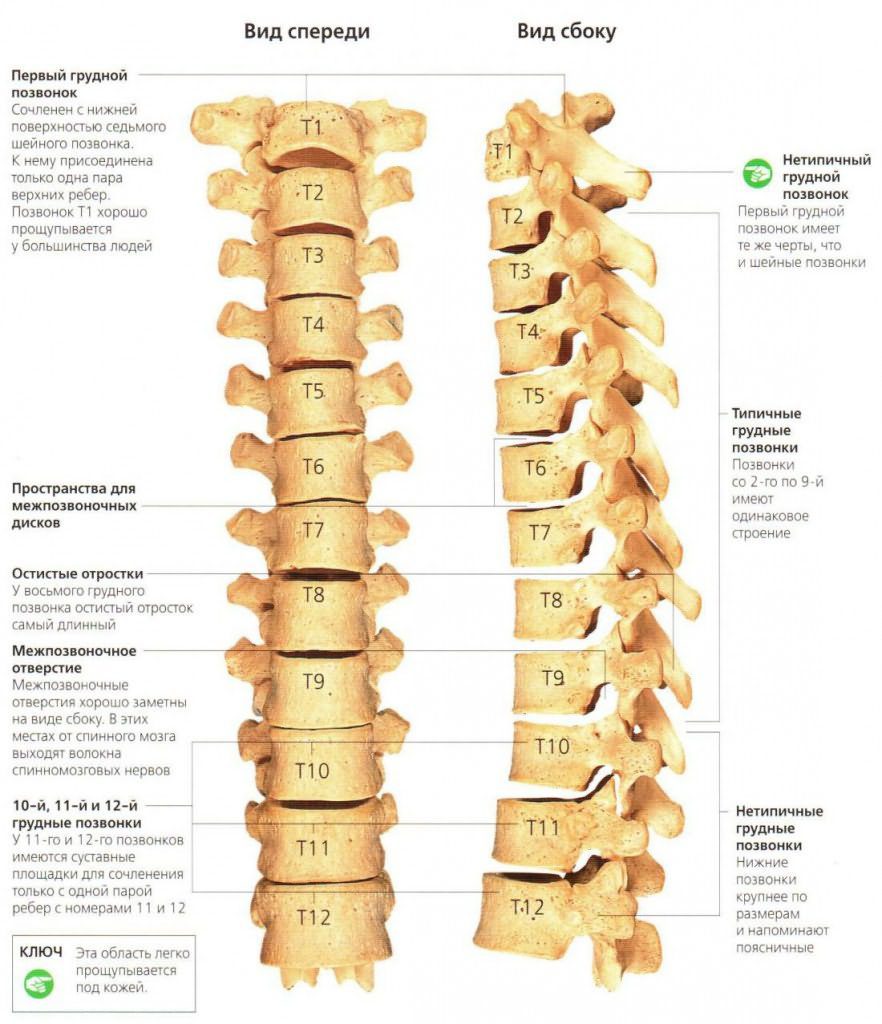
Артроз реберно-позвоночных суставов – это разрушение хрящей и сухожилий между краями сочленений позвонков, редчайшая форма остеоартроза или спондилоартроза. Дегенеративные изменения прогрессируют, хрящи и сухожилия воспаляются, а любое трение в зоне воспаления вызывает болевой синдром и скованность. Самая распространенная локализация дистрофических нарушений при реберно-позвоночной патологии – 9 и 10 ребра.
Изменения в сочленениях позвоночника часто приводят к нарушению функциональности всего опорно-двигательного аппарата. И если до недавнего времени считалось, что заболевание свойственно пожилым людям, у которых естественные процессы старения сказываются на скорости обменных реакций, то сейчас оно встречается и среди молодых людей старше 30-40 лет. У мужчин риски развития реберно-позвоночных патологий в 3-5 раз выше, чем у женщин. Большинство случаев приходится на период от 20 до 35 лет.
Реберно-позвоночный артроз развивается постепенно и проходит несколько стадий. Под действием провоцирующих негативных факторов грудной отдел спины подвергается воздействию извне. В ответ на раздражитель в области хрящей и сухожилий возникает воспаление. Если оно повторяется, патология переходит в хроническую форму. Возникает компенсаторная реакция – разрастание соединительной ткани в области дистрофии и формирование остеофитов. Это приводит к ухудшению подвижности суставов, деформации. Процесс замыкается: воспаление провоцирует деформацию, а деформация порождает воспаление. Чем больше изменений в суставе, тем более выраженными становятся симптомы заболевания: боль различной степени интенсивности, ограничение подвижности тела, амплитуда которого постепенно стремится к нулю.
Артроз реберно-позвоночных сочленений часто проявляется в виде синовита – рецидивирующего воспалительного процесса в хрящах и сухожилиях. В период обострения человек испытывает боль, мешающую двигаться. Во время хронического течения никаких признаков недомогания не отмечается.
Виды и причины его развития
Реберно-позвоночный артроз бывает первичным и вторичным. Классификация по форме зависит от причин патологических нарушений. Первичному артрозу присущи неявные формы течения, при которых определить причину появления дистрофических изменений невозможно. Такой диагноз обычно ставят людям пожилого возраста, у которых развитие нарушений связывают с естественными процессами старения.

Природа возникновения патологии вторичного типа более-менее ясна. Причины заболевания:
- воспалительные болезни;
- травмы спины и компрессия позвонков;
- эндокринные заболевания;
- инфекции, в том числе туберкулез;
- генетические факторы;
- врожденные нарушения в формировании позвоночника;
- плоскостопие, как следствие нарушенной амортизации стопы;
- чрезмерная физическая активность, не связанная с трудовой деятельностью;
- нарушение осанки из-за малоподвижного образа жизни;
- проблемы с метаболизмом.
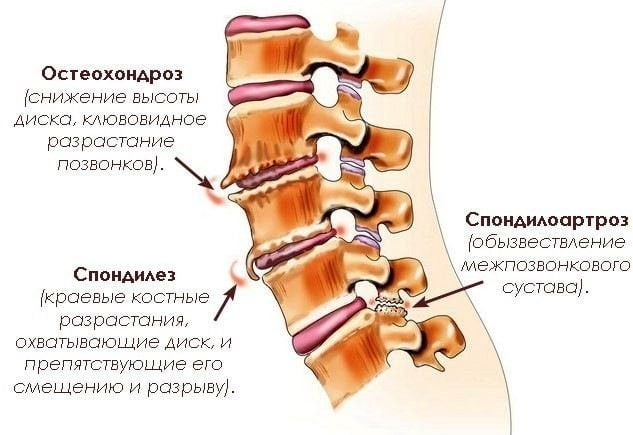
Артроз реберно-поперечных сочленений может развиваться и в зависимости от состояния самого позвоночника. Спровоцировать его могут спондилолистез, межпозвоночная грыжа, остеохондроз, спондилоартроз и другие болезни спины грудного отдела.
Симптомы заболевания
Признаки реберно-позвоночных патологий идентичны и имеют общие черты. Человек ощущает боль в спине разной интенсивности в зависимости от стадии болезни, которая может усиливаться при внешней нагрузке. В состоянии покоя больной дискомфорта не испытывает. Утренней скованности при заболевании не отмечается, если не считать стартовой боли в начале движения. Другие признаки — незначительная отечность мягких тканей, покраснение кожи. Но чаще эти симптомы отсутствуют.
При усугублении состояния больного признаки принимают более выраженный характер. Боли становятся интенсивными, ограничение подвижности в сочленениях — более сильными. В зависимости от того, какие суставы грудины повреждены, реберный артроз имеет отличия.
При разрушении костных и хрящевых структур между ребрами и позвонками характерны следующие симптомы:
- появление болевых ощущений в спине в области грудной клетки;
- дискомфорт усиливается при глубоких вдохах и во время движения;
- в зоне локализации воспаления может отмечаться отек тканей и болезненность;
- появляются рефлекторные спазмы в области позвоночника;
- в суставах постепенно ухудшается подвижность, которая приводит к сильным болям даже при дыхании;
- скованность при движении проходит в короткое время;
- во время движения могут возникать хруст и щелчки в спине.
Иногда реберно-позвоночный артроз какое-то время протекает бессимптомно. Часто узнать о болезни удается случайно, при плановой рентгенографии. Сначала признаки выражены слабо. Однако клиническая картина изменяется с прогрессированием патологии. Симптомы усиливаются к концу дня после продолжительного напряжения спины, вызывая ее утомление. Воспаление распространяется в основном на сочленения нижней части грудной клетки. Наиболее часто этот вид патологии диагностируют у женщин старше 40 лет.
Воспаление соединения ребер с грудиной встречается намного реже. В основном оно развивается из-за системных заболеваний, травм и инфекций. Клинические признаки реберно-поперечного артроза:
- появление неприятных ощущений по краю грудины;
- выраженный болевой синдром возникает при максимальном вдохе;
- воспаление реберно-поперечных сочленений незначительно;
- при пальпации отмечается легкий отек мягких тканей;
- рефлекторные спазмы в области позвоночника отсутствуют;
- скованность подвижности суставов продолжается достаточно долго.
Этот вид заболевания редко приводит к серьезной деформации грудной клетки, не вызывает сильной боли при дыхании. Течение патологии более благоприятное, чем при реберно-позвоночной.
Любой из видов артроза негативно влияет на осанку. В состоянии покоя и при движении у больного формируется перманентно-сутулая поза, когда плечи опускаются и поворачиваются вперед. При отсутствии лечения в структуре позвонков и сухожилий продолжают формироваться дистрофические процессы, разрушающие целостность костно-хрящевого аппарата. Если болезнь принимает тяжелое течение, решается вопрос о трудоспособности такого пациента и о его дальнейшей инвалидности.
Методы диагностики
Чтобы выявить артроз реберно-позвоночных сочленений, потребуются различные методы диагностики. Это нужно, чтобы выявить поражение этих суставов, которые способны маскироваться под целый букет болезней спины. С этой целью пациенту назначаются следующие виды инструментальных методов:
- рентген грудной клетки в нескольких проекциях. Дает возможность обнаружить остеофиты, незначительные деформации, косвенные признаки воспалений. Выраженные дистрофические нарушения специалист может определить без помощи рентгенографии;
- компьютерная томография более информативна на начальных стадиях болезни, чем рентгенография;
- магнитно-резонансная томография — самый эффективный способ выявить заболевание на ранних стадиях;
Последние два метода проводятся не всегда. Это связано с дорогим оборудованием. Не все клиники располагают сложной аппаратурой и не всем пациентам стоимость диагностики доступна.
- ультразвуковое исследование позволяет обнаружить явление синовита.
Лабораторно-клинические тесты при реберно-позвоночных артрозах неэффективны и мало как отражаются в них. В диагностических целях их не используют.
Методы лечения болезни
Даже "запущенный" АРТРОЗ можно вылечить дома! Просто не забывайте раз в день мазать этим.
Заболевания опорно-двигательного аппарата требуют комплексного подхода. Лечение должно быть направлено на купирование боли, устранение воспалительного очага, восстановление тканей, предупреждая дальнейшее разрушение суставов и сухожилий. Терапия реберно-позвоночных артрозов включает следующие меры:
- Использование лекарственных препаратов.
- Физиопроцедуры.
- Мануальная терапия.
- Массаж.
- Посещение санитарно-курортных учреждений.
- Народная медицина.
Чтобы облегчить боль и воспаление в поврежденных областях, пациенту назначаются обезболивающие и нестероидные противовоспалительные препараты. Их действие направлено на снижение болевого синдрома, устранение воспаления и отека тканей. Продолжительность приема таких препаратов зависит от стадии заболевания, клинической картины и не оказывает негативного воздействия на другие органы и системы. Использовать нестероидные противовоспалительные средства можно на любой стадии болезни, но наибольшая эффективность от такой терапии отмечается, когда сустав еще не деформирован.
Хотя видео о лечении остеохондроза, все изложенные принципы актуальны и для темы этой статьи:
Широко применяется в терапевтических целях лекарственные препараты для наружного применения. Они нормализуют кровообращение в тканях, улучшают их питание, устраняют воспаление, отеки, боль. В эту категорию входят мази и гели. Самая оптимальная для эффективного использования гелей, мазей — начальная и средняя стадии патологии. Как только суставы начинают претерпевать дистрофические изменения, результат от такого лечения сводится к нулю.
При сильных мышечных спазмах больному назначаются миорелаксанты для снятия напряжения, расслабления тканей в поврежденных болезнью местах. Для восстановления хрящевых структур используются хондропротекторы. В их составе содержатся хондроитин и глюкозамин, которые по своим свойствам близки к натуральным суставным структурам. Эти лекарства призваны укреплять и защищать больное сочленение, стимулируя его восстановление и регенерацию.
Применение лекарственных препаратов – это симптоматическое лечение, которое без комплексного подхода не в состоянии полностью избавить человека от проблемы.
Физиотерапия и физические упражнения укрепляют мышцы сочленений, увеличивают их выносливость. Они способствуют снижению массы тела, чем сокращают нагрузку на суставы. Посильные занятия спортом, физическая активность благоприятствуют восстановлению хрящевой ткани, что помогает бороться с болезнью. После занятий лечебной физкультурой мышцам необходимо расслабиться, поэтому больному потребуются курсы массажа.
Физиотерапевтические методики при реберно-поперечном артрозе:
- лазерная терапия. Под воздействием лазерного луча, действующего на область локализации воспаления, удается иссечь поврежденные ткани и купировать очаг разрушения сустава. Боль и отек постепенно проходят. Чтобы процесс не возобновился, больному необходимы систематический диагностический контроль, прием хондропротекторов;
- магнитотерапия. Методика аналогична лазерному лечению, за исключением того, что действующим механизмом в ней выступает магнит;
- ультразвук и фонофорез;
- гальванизация;
- иглотерапия. Относится к мануальной терапии. Этого недостаточно для полного исцеления. Используется в комплексе с другими технологиями.
Наибольший терапевтический эффект от таких методик достигается при лечении больного в санитарно-курортных условиях. Так пациент может комплексно подходить к проблеме. Методы мануального лечения, фито- и гирудотерапии пока недостаточно изучены, поэтому не рекомендуются в качестве самостоятельных терапевтических методик.
Когда в суставах уже начинаются деформации, консервативная медицина не в состоянии бороться с артрозом. Больному показано оперативное лечение. При несложных случаях деформации, дистрофии из поврежденного сочленения иссекаются фрагменты разрушенного хряща. После операции воспалительный процесс удается купировать.
Если дистрофические изменения слишком выражены, то хирургическое лечение проводится эндопротезированием с заменой деформированного костного соединения на искусственное. После радикального лечения наступает период реабилитации, включающий прием медикаментов, лечебную физкультуру, соблюдение диеты, профилактические мероприятия.
Возможные осложнения
Любое заболевание без лечения чревато развитием серьезных осложнений, реберно-позвоночный артроз — не исключение. Столкнувшись с болезнью, люди редко обращаются за помощью к специалистам. Вместо этого они лечатся народными средствами, что не всегда оправдано.
Если не лечить воспаление реберно-поперечных и позвоночных сочленений, то их состояние может существенно усугубиться. К осложнениям относятся:
- ограничение подвижности, функциональности сочленений;
- сдавливание нервных волокон, кровеносных сосудов, снабжающих ткани кислородом и питательными веществами;
- развитие хронических заболеваний позвоночника, деформаций суставов, формирование остеофитов;
- появление патологий во внутренних органах.
Опираясь на симптоматику реберно-позвоночных патологий, врач может диагностировать болезни легких или сердца — клиническая картина этих патологий довольна похожа. В этом кроется коварство болезни. Неправильная диагностика или неверно назначенное лечение — дополнительные причины развития осложнений у больного.
Как предупредить развитие патологии?
Как предупредить развитие артроза реберно-позвоночных суставов? Зная причины, развития дегенеративных нарушений можно избежать, если заниматься их профилактикой. Исключение — травмы спины, которые предупредить невозможно. Для профилактики реберно-позвоночных артрозов врачи рекомендуют физическую активность: больше ходить пешком, ездить на велосипеде, плавать, включать разные виды физических нагрузок.

Хорошим профилактическим эффектом обладает хула-хуп. Вопреки всем мифам, что это приспособление для вращения туловищем негативно сказывается на состоянии внутренних органов, прекрасно прорабатываются все позвоночные хрящи и сухожилия. Улучшается циркуляция крови вдоль спины, ткани получают больший объем кислорода и питательных веществ.
Контроль массы тела также предупреждает развитие патологических нарушений в сочленениях. Важно придерживаться специальной диеты, чтобы не набирать вес, но питаться полноценно и сбалансированно. При чрезмерных нагрузках на костные соединения у спортсменов и людей, чья работа связана с тяжелым физическим трудом для предупреждения артроза необходимо разумно подходить к тренировкам или нагрузкам.
Если появились первые признаки, схожие по своей симптоматике с заболеваниями костных сочленений, следует обратиться к врачу, пройти полное обследование. Если диагноз подтвердится, помните: реберно-поперечный артроз – не приговор, а призыв к действию. Комплекс методов консервативной терапии и физиолечения помогут справиться с болезнью.
При болезненности ребер необходимо срочно обратиться к врачу. Самолечение недопустимо, так как неправильная помощь может нанести серьезный вред здоровью.
Возможные причины боли в ребрах
Чаще всего пациенты считают, что болевые ощущения возникают в реберных костях, хотя на самом деле дискомфорт может появляться из-за спазмов мышц или компрессии нервных корешков.
Основные причин
ы боли в ребрах:
- патологии нервов и мышц;
- чрезмерное физическое и психологическое напряжение;
- травмы, опухоли ребер, синдром Титце;
- заболевания позвоночника (спондилез, артроз, остеохондроз, грыжи и протрузии);
- патологии плевры, в том числе опухоли.
Болезненность именно реберных костей –относительно редкое явление, которое встречается при тяжелых заболеваниях костной ткани или травмах (переломах). Если боль в ребрах появилась после ушиба или падения, удара в эту область, медицинская помощь требуется немедленно, ведь сломанная реберная кость может повредить сердце или легкие.
Нередко дискомфорт в грудной области сопровождает простудные заболевания или пневмонию. О таком симптоме нужно сообщить лечащему врачу, так как это могут быть не только мышечные спазмы из-за кашля, но и последствия ухудшения состояния легких, бронхов или плевры.
Особенности боли при различных недомоганиях
При синдроме Титце происходит неинфекционный воспалительный процесс в реберных хрящах. Для него характерна болезненность, усиливающаяся при нажатии или вдохе. Другое опасное состояние – фибромиалгия – сопровождается поражением мягких тканей, которое вызывает сильную боль при ощупывании и надавливании. Для этой патологии характерна утренняя отечность конечностей.
Часто неприятные ощущения оказываются вызваны чрезмерным напряжением мышц. Эта проблема тоже требует врачебной консультации, ведь она может возникнуть при тяжелых патологиях позвоночника или невралгии.
Как отличить невралгию от остеохондроза:
- при остеохондрозе боль постоянная, при невралгии периодически возникает нестерпимая резкая боль в ребрах;
- для остеохондроза характерно перенапряжение мышц спины;
- в случае невралгии болевые ощущения усиливаются при надавливании.
На то, что болезненность в реберной области вызвана патологиями позвоночника, могут указывать и другие признаки:
Что можно сделать до обращения к врачу, если болят ребра:
- принять обезболивающее средство;
- надеть свободную одежду, не сдавливающую грудную клетку;
- лечь;
- стараться дышать медленно и плавно.
Диагностика при реберных болях

Попытки самолечения могут привести к тяжелым последствиям вплоть до летального исхода. Помните: чем раньше вы получите врачебную консультацию и начнете лечиться, тем ниже будет цена лечения и выше его эффективность.
Обратиться за помощью можно к:
- терапевту;
- фтизиатру (если есть кашель, кровохаркание, затрудненное дыхание, удушье);
- неврологу, ортопеду (при онемении рук, похрустывании при движении, болях в спине);
- травматологу (при ушибах, падениях и других травмах).
Для постановки диагноза врачу необходимы не только опрос пациента и его осмотр, но и данные лабораторных анализов и инструментальных исследований:
- ЭКГ;
- рентгенографии;
- МРТ, КТ;
- исследований крови и мочи;
- и других видов обследования.
Лечение боли в ребрах
Лечебный план разрабатывается в зависимости от поставленного диагноза и причин развития патологии.

Для лечения шейно-грудного остеохондроза и других патологий позвоночника и суставов назначаются противовоспалительные и обезболивающие средства, спазмолитики, хондропротекторы и миорелаксанты. Также могут быть назначены курсы массажа, физиотерапии, мануальной терапии или остеопатии.
Массаж помогает снять чрезмерное напряжение и боль, он обладает прогревающим и расслабляющим эффектом. Однако эта процедура недопустима при острых травмах, простудных и онкологических заболеваниях.
Физиотерапия и иглоукалывание помогают устранить боль и гипертонус мышц, нормализовать обменные процессы, ликвидировать воспалительные очаги, восстановить поврежденные ткани и повысить местный иммунитет.
Для укрепления мышечного корсета и здорового распределения статической нагрузки необходима лечебная физкультура, которая позволяет снять спазмы, увеличить мышечную массу и исправить осанку.
Во время лечения и в дальнейшем для профилактики необходимо соблюдать режим дня и достаточно отдыхать, носить удобную обувь, избегать переохлаждения и правильно питаться.
Артроз рёберно-позвоночных сочленений встречается редко, так как позвоночник в грудном отделе не подвергается интенсивной нагрузке. Патология вызывается дегенеративными изменениями, в большинстве случаев её диагностируют у людей пожилого возраста. Первые признаки отклонения практически незаметны, поэтому болезнь быстро переходит в острую или хроническую форму.
Описание и причины
Артроз рёберно-грудинного сочленения заключается в дистрофических и дегенеративных процессах в суставах. Такая патология является довольно редкой. Способствовать её развитию может травма или заболевание грудного отдела. Чаще всего поражается область 9−10 ребра. Причины патологии следующие:

- проблемы с обменом веществ;
- большие физические нагрузки;
- плоскостопие;
- наследственная предрасположенность;
- лишний вес;
- заболевания спины;
- неправильная осанка;
- гиподинамия;
- травма позвоночника;
- инфекционное воспаление.
Как и другие виды артроза, это заболевание имеет первичную и вторичную форму. Развитие первого типа происходит по причине замедленного метаболизма и старения суставов. Вторичная форма возникает вследствие травмы позвоночника, воспалительного процесса или гормонального нарушения.
Механизм развития и симптомы
Заболевание не возникает в один момент, оно проходит ряд стадий. На первых этапах симптоматика практически незаметна, поэтому пациент может даже не подозревать о патологии. Механизм развития артроза рёберно-позвоночных суставов грудного отдела следующий:
- Провоцирующий фактор оказывает воздействие на позвоночные сочленения.
- В суставе образуется воспаление.
- Воспалительный процесс приобретает хронический характер.
- Соединительная ткань разрастается, формируются костные наросты.
- Нарушается подвижность сочленений, начинается процесс их деформации.
- Образуется патологический круг — воспаление приводит к деформации, а деформация — к воспалению.
Со временем сустав меняет свою форму, как следствие, пациент ощущает сильные боли. Двигательная активность постепенно снижается. Главный симптом — сильная боль, которая усиливается при нагрузке на спину. В состоянии покоя дискомфорт практически не наблюдается. Утренняя скованность также отсутствует.
В процессе развития отклонения симптоматика становится более выраженной. Боль приобретает интенсивный характер, подвижность становится ограниченной. Нарушение костных и хрящевых структур отличается следующими симптомами:
- боль в области грудной клетки;
- дискомфорт при глубоком вдохе;
- рефлекторные спазмы в позвоночнике;
- хруст и щелчки в спине.
В некоторых случаях симптоматика отсутствует, а о патологии можно узнать только по результатам плановой рентгенографии. Воспалительный процесс чаще всего наблюдается в сочленениях нижней части грудной клетки. Часто такой тип артроза диагностируется у женщин после 40 лет.
Рёберно-поперечный артроз встречается еще реже. Он имеет такие признаки:
- боль по краю грудины;
- отсутствие рефлекторных спазмов в позвоночнике;
- незначительное воспаление в рёберно-поперечных сочленениях.

- боль по краю грудины;
- отсутствие рефлекторных спазмов в позвоночнике;
- незначительное воспаление в рёберно-поперечных сочленениях.
Любая разновидность артроза значительно деформирует осанку. У пациента формируется перманентно-сутулая поза, то есть плечи опускаются и немного выворачиваются вперёд. Если вовремя не начать лечение, костно-хрящевой аппарат полностью разрушается. Состояние пациента может сильно усугубиться (вплоть до инвалидности).
Методы диагностики
При первых симптомах патологии необходимо обратиться к врачу-ортопеду. Если деформация началась вследствие перенесённой травмы, то нужна консультация травматолога. Во время сбора анамнеза врач выясняет:
- характер и интенсивность болевых ощущений;
- возможные причины развития отклонения;
- наличие хронических заболеваний;
- особенности образа жизни пациента;
- сопутствующую симптоматику.

- характер и интенсивность болевых ощущений;
- возможные причины развития отклонения;
- наличие хронических заболеваний;
- особенности образа жизни пациента;
- сопутствующую симптоматику.
Второй этап диагностики предполагает непосредственный осмотр пациента врачом. Специалист пальпирует область груди, выясняет, нет ли отёков и спазмированных мышц. Чтобы определить характер и интенсивность боли, проводятся функциональные пробы.
Последний этап диагностики — инструментальное исследование. Оно позволяет отличить артроз от остеоартроза рёберно-позвоночных суставов и межпозвоночной грыжи. Назначаются следующие процедуры:
- рентгенография;
- КТ;
- МРТ;
- артроскопия.
Рентгенография позволяет определить характер поражений. Эта процедура является основной во время диагностики. При помощи КТ и МРТ можно увидеть состояние мягких тканей. Артроскопия проводится посредством введения в сустав через небольшой разрез специального устройства. Результаты диагностики дают возможность определить форму и стадию артроза, а также возможные причины, которые способствовали развитию деформации.
Варианты лечения
Лечение артроза должно быть комплексным. Оно состоит из ряда мероприятий. По показаниям врач назначает:
- медикаментозную терапию;
- физиотерапевтические процедуры;
- мануальное лечение;
- лечение в санаторно-курортном учреждении.
Хирургическое вмешательство проводится крайне редко, так как рёберные суставы очень маленькие. Важно вовремя начать лечение, чтобы остановить прогрессирование патологии.
Чтобы устранить симптоматику заболевания, назначается приём лекарственных средств. Нестероидные противовоспалительные препараты способны снять сильную боль, которая провоцируется воспалительным процессом. Избавиться от спазма и ослабить мышцы помогут миорелаксанты. Медикаментозное лечение не устраняет причину отклонения, но помогает улучшить общее состояние пациента. При длительном использовании лекарства могут вызвать побочные эффекты.
Непосредственное воздействие на источник патологии оказывают хондропротекторы. Они укрепляют хрящевую ткань, т. к. в их составе присутствует глюкозамин и хондроитин. Эти вещества близки по своему составу к тканям хряща. Хондропротекторы изготавливаются из натуральной основы, поэтому они практически не вызывают побочных проявлений. Терапия таким препаратом может длиться от 3 до 12 месяцев.
Физиотерапевтические процедуры позволяют укрепить мышцы возле сочленений. Врач может назначить следующие манипуляции:
- лазерное лечение;
- магнитотерапию;
- ультразвук;
- фонофорез;
- гальванизацию;
- иглотерапию как одну из разновидностей рефлекторной физиотерапии.

- лазерное лечение;
- магнитотерапию;
- ультразвук;
- фонофорез;
- гальванизацию;
- иглотерапию как одну из разновидностей рефлекторной физиотерапии.
При помощи лазера оказывается воздействие на воспалённые участки. Повреждённые ткани иссекаются, очаг повреждения купируется, боль и отек устраняются. Чтобы не допустить повторного развития воспалительного процесса, назначается приём хондропротекторов. Аналогичный эффект имеет магнитотерапия.
Наибольшего терапевтического эффекта можно достичь в условиях санатория. Это объясняется тем, что пациент получает комплексный и постоянный уход. В качестве вспомогательных мер могут использоваться мануальная терапия и народные методы.

Существует ряд средств, которые помогают не только избавиться от проявлений артроза, но и улучшают общее состояние пациента. Это могут быть разного рода компрессы, растирки и домашние мази.
Для устранения болевых ощущений используется капуста. На её основе делается компресс. Свежий лист необходимо пропитать цветочным мёдом и приложить к поражённому участку. Такую процедуру необходимо проводить ежедневно перед сном. Компресс удерживается в течение ночи и убирается утром.
Вместо аптечных мазей можно использовать домашнюю растирку. Перед её использованием нужно проконсультироваться со специалистом и провериться на отсутствие аллергической реакции. Для приготовления обезболивающего средства потребуется корень девясила и водка. Настаивать растирку необходимо в тёмном месте 2 недели. Для получения хорошего терапевтического эффекта препарат рекомендуется втирать каждый день.
Не менее эффективными будут компрессы из овсяных хлопьев. Их необходимо отварить до консистенции густой каши. Готовый продукт в теплом виде наносится на хлопковую или шерстяную ткань. Компресс приложить к поражённому участку, сверху прикрыть полиэтиленом и оставить на всю ночь. Хороший эффект можно получить только от свежесваренной каши.
Мануальная терапия позволяет улучшить кровообращение, снять боль и восстановить правильное положение позвонковых суставов. Массаж может проводиться только в период ремиссии. Если его делать во время обострения, то слишком велика вероятность значительного ухудшения состояния пациента.

Массаж должен проводить только квалифицированный специалист. Он индивидуально подбирает методику воздействия в зависимости от особенностей пациента. Самомассаж может быть опасным. Процедуру рекомендуется делать ежедневно. Для достижения терапевтического эффекта потребуется от 10 до 15 сеансов.

Если консервативное лечение не дает эффекта, то врач может назначить оперативное вмешательство. В большинстве случаев проводится артроскопия. Этот метод предполагает введение специального устройства в поражённые сочленения и удаление сгустков крови и части поражённого сустава. Это малоинвазивный вариант лечения, поэтому разрез минимальный и заживает очень быстро.
Для терапии запущенных случаев проводится эндопротезирование. Процедура заключается в замене больного сустава на искусственный. Операция довольно сложная, поэтому период восстановления длительный.
Возможные осложнения и прогноз
Без своевременного и правильного лечения возможны серьёзные осложнения, которые часто приводят к инвалидности. В этом случае терапия исключительно народными методами может усугубить состояние пациента. К числу осложнений относятся следующие клинические ситуации:
- значительное ограничение подвижности сочленений;
- сдавливание кровеносных сосудов и нервных волокон;
- сильная деформация суставов;
- формирование остеофитов;
- развитие хронической стадии заболевания;
- патологические отклонения в других органах.
Важно также правильно провести диагностику, так как артроз рёбер имеет схожую симптоматику с заболеванием сердца или лёгких.
На ранних стадия патологию очень тяжело определить, поэтому большинство пациентов обращается к врачу, когда болезнь находится в запущенной форме. Консервативное лечение поможет уменьшить интенсивность патологии и остановить дегенеративный процесс. На последних стадиях требуется оперативное лечение, но и оно не поможет полностью восстановить подвижность сочленений.
Профилактические меры

Профилактические меры
Лечение артроза является длительным процессом, поэтому важно вовремя проводить профилактические меры. Первым делом необходимо пересмотреть привычное питание. Оно должно быть максимально сбалансированным. В рацион нужно включить все обходимые витамины и минералы для восстановления хрящевой ткани.
Масса тела должна быть в пределах нормы. Женщинам рекомендуется отказаться от высоких каблуков, так как они усиливают нагрузку на позвоночник. Регулярные занятия спортом помогут укрепить позвоночник. Полезными будут профилактические массажи. Ежегодно необходимо проходить осмотр у ортопеда.
Артроз рёберно-позвоночных суставов является довольно редкой патологией. Несмотря на это, она может привести к серьёзным осложнениям, которые значительно ухудшают качество жизни человека. Чтобы не допустить развития заболевания, необходимо постоянно проводить профилактику.
Читайте также:


