Остеомиелит челюсти симптомы и лечение у кошек

К заболеваниям костей и околокостных тканей домашних животных относится остеомиелит. Патология развивается при проникновении в костную ткань патогенных микроорганизмов. Инфекционно-воспалительный процесс затрагивает не только красный костный мозг, но и остеоциты. Остеомиелит, как тяжелый недуг, требует незамедлительной профессиональной помощи вследствие риска развития у больного питомца сепсиса.
Причины развития заболевания
Воспалительный процесс в костных структурах у домашних кошек может развиваться под воздействием следующих причин и факторов:Нарушение целостности кости вследствие переломов. Чаще всего к развитию недуга приводят открытые переломы.
- Осложнения в результате ортопедической операции. Хирургический метод лечения переломов и других травм костных структур, особенно с применением остеосинтеза, часто сопряжен с риском инфицирования костей и околокостных тканей. Патогенные микроорганизмы могут попасть в кость при несоблюдении хирургом правил асептики и антисептики, неграмотном послеоперационном уходе.
- Различного рода раны, затрагивающие кости: огнестрельные, укушенные, проникающие. Нарушение целостности кости и проникновение болезнетворных микробов приводит к развитию инфекционно-воспалительного процесса.
- Хронические заболевания: гингивит, пародонтоз, пульпит коренных зубов нередко приводят к тому, что инфекционный процесс переносится на челюсть, развивается воспаление костных элементов и околокостных тканей. Привести к остеомиелиту могут такие патологии, как ринит, отит, паронихия (воспаление мягких тканей вокруг когтя), пионихия (гнойное воспаление тканей вокруг когтя).
- Гематогенные инфекционные заболевания, в том числе сепсис. Вирусы и бактерии, циркулирующие в кровяном русле, могут попадать в костные структуры, что приводит к их воспалению при нарушении локальных механизмов защиты.
- Причиной остеомиелита у домашних кошек нередко является аутоиммунный сбой в организме.
Ветеринарная практика показывает, что примерно в половине случаев возбудителем инфекционного процесса в костных структурах являются стафилококки. Кроме них в гнойно-воспалительный механизм недуга часто вовлекаются аэробные грамотрицательные бактерии и анаэробы, например Clostridium spp, Peptostreptococcus spp. Имеются случаи, когда в качестве возбудителя недуга выступают патогенные грибки: Coccidioides immitis, Blastomyces dermatitidis, Aspergillus spp.
К факторам, способствующим развитию остеомиелита, относятся также:
- сахарный диабет (вследствие развития диабетической язвы);
- болезни печени и почек;
- низкая резистентность животного, слабая иммунная реакция;
- преклонный возраст;
- онкологические заболевания.
Ветеринарные специалисты к факторам риска относят также авитаминозы, истощение и переохлаждение животного. Пусковым механизмом заболевания может быть ожог или обморожение.
Симптомы остеомиелита у кошек
В первую очередь владелец обратит внимание на ухудшение общего состояния питомца, которое проявляется следующим образом:
Что касается симптоматики в области воспаления, то владелец больного питомца может наблюдать следующую клиническую картину:
- Ткани в месте поражения опухают, краснеют, со временем некротизируются.
- В очаге воспаления при пальпации обнаруживается горячий на ощупь участок.
- На месте ран могут наблюдаться гнойные раны, свищи с большим количеством отделяемого гнойного экссудата.
При остеомиелите челюсти у кошки отсутствует аппетит, наблюдается образование абсцесса. Из свища гной может выделяться в ротовую полость или наружу со стороны челюсти. Наблюдается увеличение заглоточных лимфатических сосудов.
Этапы развития заболевания
У домашних животных воспалительный процесс только лишь в костном мозге протекает редко. Чаще всего гнойному воспалению подвержены челюсти, ребра, бедренная и грудная кости. В группу риска входят уличные и истощенные животные. Молодые особи болеют остеомиелитом реже.
Ветеринарные врачи различают хроническую и острую форму течения недуга. В обоих случаях патогенез заболевания имеет сходные черты. Первоначально происходит нарушение снабжения кровью костных структур организма в результате спазма кровеносных сосудов по различным причинам. На первых этапах развивается асептическое воспаление, которое характеризуется отеком, нарушением кровоснабжения и кислородным голоданием тканей.
При попадании патогенной микрофлоры в костномозговой канал происходит повышение внутрикостного давления. Это приводит к распространению гнойного экссудата в надкостницу. Процесс сопровождается сильными болями. Расплавление надкостницы под воздействием патогенных микроорганизмов провоцирует образование свища. Заболевание переходит в хроническую форму.
Наиболее неблагоприятной для больного животного является острая форма остеомиелита, когда гнойное воспаление распространяется на всю кость. Образующаяся при этом околокостная флегмона приводит к расплавлению надкостницы, кости, мышечной ткани. В самой кости образуются секвестры (полости), заполненные гнойным содержимым.
При генерализации гнойного процесса из очага воспаления по всему организму распространяются патогенные микроорганизмы и их токсины. Эндотоксин вызывает не только подъем температуры, но и резкое падение артериального давления с развитием необратимого септического шока. Развитие патологии по такому сценарию приводит к летальному исходу.
Методы диагностики животного
В ветеринарной практике для постановки диагноза при остеомиелите применяют следующие методы обследования:
Основным диагностическим методом является рентгенографическое исследование костных структур и околокостных тканей. Метод позволяет выявить очаги некроза в костной ткани, деструкцию надкостницы и кости в виде овальных очагов неправильной формы, оценить масштаб воспалительного процесса.
Лечение в клинике
Терапия такого тяжелого недуга, как остеомиелит, требует от ветеринарного специалиста высокого профессионализма. Прежде всего животному назначаются мощные антибактериальные препараты, в том числе сульфаниламиды. Антибиотики подбирают с учетом определения чувствительности путем бактериального посева.
Противомикробные препараты применяют в виде внутримышечных и внутривенных инъекций. Не менее эффективно местное введение антибиотиков на растворе новокаина. Такие блокады позволяют купировать гнойный очаг на ранних стадиях остеомиелита, доставляя антибактериальное средство непосредственно в пораженные ткани.
Внутрикостные инъекции проводят строго в специализированном учреждении. Курс предусматривает 7 — 10 таких инъекций. При этом игла, введенная при первой процедуре, остается на все время антибактериального курса.
По показаниям ветеринарный специалист проведет хирургическое очищение раны с удалением некротизированных тканей и поврежденной кости (секвестротомия). Надкостницу при этом удаляют вместе с мягкими тканями. В ходе операции проводится резекция поврежденного костного мозга и образовавшихся костных секвестров. На оперируемую область накладывают, как правило, гипсовую повязку.
При поражении всей кости хирург рекомендует владельцу провести ампутацию конечности или протезирование питомца.
В послеоперационный период помимо агрессивного курса антибактериальных препаратов в ветеринарной практике применяются также методы физиотерапии. Применение озокеритовых и парафиновых аппликаций, УВЧ способствует скорейшему восстановлению животного. Процедуры назначаются в период затухания острого воспаления.
При явлениях интоксикации назначается переливание плазмы, внутривенные инъекции глюкозы, раствора Рингера и т.д.
Остеомиелит сильно истощает организм животного, в крови резко падает уровень витаминов и минералов. В связи с этим в комплексной терапии заболевания применяется аскорбиновая кислота, витамины группы В, витамин А.
Немаловажное значение в лечение болезни играет домашний уход. Основной задачей владельца при этом является обеспечение полного покоя и ограничение подвижности. Обработка послеоперационных ран должна проводиться с соблюдением правил асептики и антисептики. Особое внимание уделяется профилактике пролежней. Животное обеспечивается сбалансированным питанием, при необходимости лечащий врач назначит витаминно-минеральные добавки.
О том, как проходит внутрикостное введение лекарственного вещества при остеомиелите, смотрите в этом видео:
Прогноз для кошек
Прогноз при остеомиелите у домашних кошек носит осторожный или сомнительный характер. В случае хронического течения недуга, начала терапии на ранних стадиях процесса прогноз, как правило, осторожный. При развитии генерализованной инфекции исход для животного может быть самым неблагоприятным, вплоть до летального.
Профилактика развития заболеваний
Предупредить возникновение тяжелого недуга владелец может, выполняя строгие рекомендации ветеринарных врачей:
Остеомиелит у домашних кошек – редкое, но тяжело протекающее гнойное заболевание костных структур организма. Основной причиной недуга являются разнообразные травмы, переломы, ортопедические операции. Диагностируется заболевание на основании рентгенографического исследования.
Лечение носит комплексный характер и включает в себя консервативные методы антибактериальной терапии и хирургическое очищение патологического очага. Прогноз сомнительный и осторожный.
Остеомиелит, который диагностируют у кошек, представляет собой недуг бактериального характера. Инфекционно-воспалительный процесс поражает костный мозг и остеоциты. Развиться патология может у домашних животных любого возраста, принося в их жизнь массу проблем. Привести недуг может и к летальному исходу.

Этиология и патогенез
У питомцев воспаление исключительно в костном мозге протекает нечасто. Зачастую ему подвержены ребра, грудная и бедренная кость, челюсть. Чаще заболевание диагностируют у истощенных кошек. Недуг бывает хроническим и острым, патогенез этих форм похож. В первую очередь наблюдается сбой в поступлении крови к костным структурам вследствие спазма сосудов. Происходит асептическое воспаление, из-за которого наблюдается отек и кислородное голодание клеток. Когда микроорганизмы оказываются в костномозговом канале, там повышается давление, вследствие чего гной попадает в надкостницу, вызывает сильный болевой синдром. Расплавление этой соединительнотканной пленки становится виной появлению фистулы, которая гниет, и перехода болезни в хроническую стадию.
Максимальную опасность для кошки несет острая форма остеомиелита, во время которой воспалительный процесс распространяется по всей кости. Из очага воспаления вместе с кровью по организму могут распространяться бактерии и продукты их жизнедеятельности. В такой ситуации наблюдается сильное увеличение температуры тела домашнего питомца, а также серьезное снижение показателей артериального давления. Такое течение заболевания становится причиной смерти кошки.
Спровоцировать остеомиелит челюсти, хвоста и других костей могут следующие факторы:
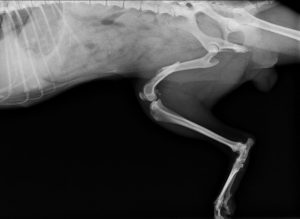
Толчком к развитию данного заболевания может послужить полученный перелом.
- переломы;
- послеоперационные последствия вмешательства в опорно-двигательный аппарат;
- раны, которые затронули твердый орган;
- болезни хронического характера;
- инфекционные патологии;
- аутоиммунное нарушение организма.
Группа риска
Согласно мнению ветеринаров, подвержены возникновению остеомиелита кошки, у которых наблюдаются такие состояния:
- диабет;
- печеночные и почечные заболевания;
- снижение иммунитета;
- старческий возраст;
- раковые опухоли.
Какие симптомы указывают на болезнь?
Владелец домашнего питомца может заметить развитие остеомиелита по внешним признакам. Кожный покров над пораженными костями начинает краснеть, размягчается и опухает. Кроме этого, кот хуже себя чувствует, практически все время находится в лежачем положении и встает исключительно для того, чтобы попить. У домашнего питомца повышаются показатели температуры тела, животное перестает принимать пищу. В пораженном участке можно заметить скованность движений, кот начинает лизать его, поскольку беспокоит болевой синдром. Во время движений кошка начинает хромать, постоянно мяукает.
Диагностические мероприятия
Если у владельцев котов появляются подозрения на то, что у домашних животных развивается остеомиелит, важно как можно скорее обратиться в ветеринарную клинику. В первую очередь ветврач проведет опрос, во время которого выяснит, насколько давно у животного была замечена нежелательная симптоматика, случались ли какие-либо травмы. Затем медик приступает к клиническому осмотру питомца и ощупыванию пораженных областей тела. Далее кошку отправляют на сдачу биохимического и общего исследования крови. По результатам анализа можно заметить повышение уровня лимфоцитов и кальция, понижение фосфора.

Заболевание часто диагностируется методом рентгенографии.
Затем проводится рентгенография, которая считается наиболее эффективным методом, позволяющим выявить остеомиелит. С помощью этого исследования удается обнаружить очаги некроза, которые находятся в костной ткани, а также деструкцию костей и надкостницы. Если требуется, кота отправляют на мультиспиральную компьютерную томографию. Завершает диагностические мероприятия бактериологический посев.
Как проходит лечение?
Если остеомиелит протекает в хронической форме, больной кошке прописывают иссечения омертвевших тканей около очага патологии. Костные же участки, которые поразило заболевание, также удаляются. После этих мероприятий проводится терапия костной ткани и вскрытие костномозгового канала, что требуется для устранения пораженной области костного мозга. Зона, которая была прооперирована, промывается перекисью водорода, после чего на рану накладывается салфетка, пропитанная мазью Вишневского, и гипсовая повязка. Когда заболевание полностью поразило кость, ветеринарные врачи принимают решение об ампутации лапы. Если существует необходимость, питомцу устанавливается протез.
Прогноз и профилактические мероприятия
Заболевание считается серьезным для кошек, поэтому прогноз у него неоднозначен. Если патология протекает в хронической стадии, диагностика была проведена вовремя и назначено правильное лечение, ветеринарные врачи делают осторожный прогноз, учитывая при этом индивидуальные особенности питомца, наличие сопутствующих заболеваний и возраст. Когда наблюдается генерализация гнойного процесса из очага воспаления по крови, в такой ситуации сценарий неблагоприятный. Ситуация может привести к смерти кошки.
Если же говорить о профилактических мероприятиях, то не допустить развития остеомиелита у кошки хозяин может, придерживаясь несложных принципов. В первую очередь важно исключить ситуации, которые травмоопасны для домашнего животного. Не следует выпускать кошку одну на улицу, поскольку там вероятность развития негативных сценариев значительно выше, чем в домашних условиях.
Если же защитить кота от повреждений не удалось, ему важно как можно скорее оказать помощь и отвезти в клинику. Немаловажной профилактической мерой, которая позволит снизить вероятность возникновения остеомиелита, является систематическое проведение вакцинации, что дает возможность защитить домашнего питомца от патологий инфекционного характера. Следить хозяину потребуется и за рационом животного. В меню важно включить продукты, которые богаты витаминами и микроэлементами. Рекомендуется давать кошке нежирное мясо, овощи, крупы, яйца. Кисломолочная продукция и отварная рыба также допустимы, однако в ограниченных количествах. Раз в год нужно давать витаминно-минеральные комплексы, которые продаются в аптечных сетях. Они помогают укрепить иммунитет.
Полезная информация в статье на тему: "остеомиелит челюсти у кошки лечение".

Болезни костей у кошек и собак — 1: дистрофический остетендинит, периостит, остеомиелит
Болезни костей у кошек и собак тоже бывают и выражены эти болезни не только в переломах. В своей статье мы расскажем о дистрофическом остетендините, периостите, остеомиелите, а также о том, как эти болезни нужно лечить.
Кости в организме выполняют опорную функцию, являются депо минеральных веществ и ложем для костного мозга. Минеральная насыщенность костей зависит от условий кормления и содержания животного. Основными остеотро- фическими минералами являются кальций и фосфор, соотношение которых в норме составляет 1,67. Минерализация скелета в значительной мере зависит от действия витамина О, который образуется в коже под влиянием ультрафиолетовых лучей. Витамин О опосредует всасывание кальция и фосфора в кишечнике и их мобилизацию органическим; матриксом костей. При недостатке в рационе или неправильном соотношении остеотрофических минералов развивается элементарная остеодистрофия, сопровождающаяся ломкостью или искривлением костных образований, шаткостью зубов, их выпадением. Значительную роль в функционировании скелета играют гормоны щитовидной и паращитовидной желез. Гормон щитовидной железы кальциотонин способствует переходу кальция, а с ним и фосфора из крови в костную ткань. Гормон паращитовидных желез — паратгормон — наоборот, мобилизует кальций и фосфор из костяка и повышает содержание их в крови, главным образом кальция, в тоже время паратгормон, снижая порог почечной реадсорбции, способствует удалению фосфора с мочой.
У собак, хотя и редко, встречается гиперфункция паращитовидных желез в виде их аденоматоза (болезнь Реклингаузена), сопровождающаяся избыточным выведением из организма фосфорных солей, высоким содержанием в крови кальция (20—28мг%), деформацией костей конечностей, таза, грудной клетки. Паратиреоидная гиперплазия — неизлечимая болезнь. Диагноз ставят на основе симптомов, результатов исследования содержания в сыворотке крови кальция, а также рентгенологически (остеофиты, гиперостозы).
Дистрофический остетендинит.
Болезнь обусловленная первичным поражением кости. Сопровождается вторичным втягиванием в процесс крепящегося к кости сухожилия, изменением постановки конечностей.
ЭтиЬлогия, патогенез и симптомы. На фоне остеодистро- фических нарушений (недостаток остеотрофических солей) ослабляется механическая прочность костно-сухожильного (связочного) соединения. При значительных механических нагрузках здесь возникает хронический вяло текущий воспалительный процесс, сопровождающийся пролиферацией соединительной ткани (терминальная фаза воспалительной реакции) и удлинением сухожилия в участке его фиксации к кости, что часто сопровождается переразгибанием суставов, испытывающих гиперэкстензию в статике. Удлинение аппаратов, контролирующих физиологический угол переразгибания, ведет к вторичным нарушениям во всех остальных тканях конечностей, особенно в участке лапы.
Диагноз ставят с учетом характерных симптомов болезни (изменение постановки конечностей).
Проводят хирургическую коррекцию постановки конечности путем сшивания в складку удлиненного сухожилия с накладыванием глухого шва и иммобилизирующей повязки. Швы на коже удаляют на 10-й день, повязку накладывают повторно еще на две недели. Назначают покой, ультрафиолетовое облучение животного, перорально дают скорлпу яиц, растворенную в лимонном соке. В случае использования глюконата кальция одновременно назначают фитин.
Периостит
Периостит — воспаление надкостницы. Возникает под действием различных факторов, прежде всего механических повреждений (ушиб костей, растяжение и разрыв связок, а также сухожилий в местах их прикреплений, трещины, переломы костей и вывихи). Сильная болезненность и значительная пролиферативная способность надкостницы обусловливают характер проявления периостита.
При травматическом периостите имеют место кровоизлияния в надкостницу, разрывы ее элементов, локальное отслоение от кости, в дальнейшем развивается воспаление с пропитыванием ее экссудатом, припухание, боль, нередко бывает хромота. При незначительном механическом повреждении и отсутствии повторных раздражений воспалительные явления постепенно исчезают. К 4— 7-му дню заканчивается период острого течения асептического периостита, не оставляя после себя каких-либо устойчивых анатомических изменений и функциональных расстройств.
В остром гнойном периоде отмечается горячая припухлость, сильная болезненность, значительное расстройство движений, повышение температуры тела, учащение пульса, гиперлейкоцитоз с левосторонним сдвигом. С прорывом гноя наружу воспалительные явления ослабевают, из свища выделяется гной, иногда неприятного запаха, зондированием устанавливают оголение кости.
Гнойный периостит может осложняться межмышечной или субфасциальной флегмоной, гнойными распадом кости (остеонекроз), оститом, остеомиелитом.
Диагноз ставят на основании симптомов и данных рентгенологического исследования.
Животному предоставляют покой. При асептическом остром периостите применяют спиртовый компресс, спирт-димексид-новокаиновые примочки, втирание йодвазогена, противовоспалительных мазей, теплые ванны с укутыванием, парафинотерапию, инъекции гидрокортизона и его аналогов с новокаином; при фиброзном периостите инъецируют новокаиновый раствор с лидазой (5—15 мл 0,5 % новокаина с прибавлением 20 у. е. лидазы). При хроническом течении оосифицирующего периостита втирают раздражающие мази, стимулирующие рассасывание (красную двуйодистую ртутную, йодистокалиевую и др.), накладывают защитную повязку. Выраженные оссификаты прижигают игнипунктурами с проникновением последних в толщу костных бугров (на фоне анестезии!). Остеофиты и экзостозы могут быть удалены хирургическим путем.

При гнойном периостите применяют антисептики (антибиотики, сульфаниламиды — местно, внутритканно, внутрисосудисто, перорально). Если возникает очаг нагноения, производят ранний разрез с рассечением инфильтрированной надкостницы (предотвращает широкое отслоение). Показана новокаин-антибиотиковая блокада.
Гнойное воспаление кости (гнойный остит)
Часто является следствием септического периостита, он также неизбежный спутник открытых переломов. Инфекция проникает в сосудистые каналы (фолькмановские и гаверсовые), пронизывающие кости где и возникает воспалительный процесс (инфильтрация нейтрофилами). При этом у животных наблюдаются заметное угнетение общего состояния и функциональные нарушения. Диагноз ставят с учетом симптомов и данных рентгеновского исследования.
Уже на стадии гнойной инфильтрации кости показано оперативное вмешательство с целью удаления очага поражения. При поражении ребра проводят резекцию его нарушенного участка, если в процесс вовлечены хвостовые позвонки или пальцы — их ампутируют. В случае развития гнойного остита в области костных бугров (наружного бугра подвздошной кости, седалищного) после рассечения мягких тканей делают тщательный кюретаж костного некротизированного вещества, которое по внешнему виду резко отличается от здоровой кости. Костная стружка мертвой кости ломкая, коричневого цвета; костная стружка здоровой ткани — упругая, розового цвета. В образовавшуюся полость на 3—4 дня вводят рыхлый тампон, содержащий антисептические вещества (антибиотики, сульфаниламиды, борную кислоту, ксероформ и другие с добавлением ферментов), укрепляя его провизорным или частичным швом. Накладывают повязку.
Как лечат остеомиелит челюсти – и что нужно знать, чтобы не допустить развития этого заболевания
Своевременное и адекватное лечение не только возвращает здоровье человеку, но и уберегает от последствий, которые могут быть очень тяжелыми. К таким осложнениям относится остеомиелит челюсти – опаснейшая болезнь, характеризующаяся разрушением челюстных костей. В сегодняшнем материале речь пойдет о том, что это такое – остеомиелит челюсти (верхней или нижней), чем он опасен, и как его лечить.
Что такое остеомиелит? Остеомиелит челюсти – это патология, характеризующаяся гнойно-воспалительными и некротическими процессами (отмирания тканей) в костном веществе челюсти. Близость зубов, десен, лицевых мышц, челюстных суставов и других важных органов лица/головы относит остеомиелит 1 в разряд крайне опасных патологий, требующих тщательного лечения. Как выглядит остеомиелит челюсти, можно узнать при рассмотрении нижеприведенного фотоснимка.
Особую опасность представляет как появление гноя (который может распространиться на окружающие области), так и необратимые некротические процессы (иногда кость приходится даже удалять).
Согласно МКБ-10 (Международной классификации болезней, разработанной Ассамблеей ВОЗ 2 ), остеомиелит челюсти имеет коды с М86.0 по М86.9 (в зависимости от типа заболевания).

В основе заболевания всегда лежит инфекция. Чаще всего оно возникает при попадании в кость стрептококков и стафилококков, сальмонеллы, брюшнотифозных палочек. Реже – синегнойной палочки, грибков, возбудителей туберкулеза. Причем, чем слабее иммунитет и снабжение тканей челюстной системы кислородом, полезными веществами, тем выше шанс инфицирования.
Патогенная микрофлора обычно проникает в кость тремя путями – через больной зуб, через кровоток, через травму лица или кости. Кстати, один из способов классификации остеомиелита челюсти основывается именно на причинах – поэтому подробнее рассмотрим их в следующем разделе.
Различают как минимум 9 различных подвидов заболевания, каждый из которых может одновременно относиться к разным группам. Например, диффузный хронический гематогенный остеомиелит челюсти – чтобы понять, что это означает, предлагаем ознакомиться с дальнейшей классификацией.
- очаговый: болезнь затрагивает небольшой участок, протяженностью примерно 1-3 зуба,
- диффузный: воспаление распространяется на большие костные участки, куда вовлечены сегменты зубов (вплоть до целого ряда) или челюстные суставы, лицевые кости.
Одонтогенный означает, что причина в больном зубе – это может быть как периодонтит (воспаление у корней), так и киста или гранулема. Причем, шансы появления остеомиелита челюстных костей возрастают в несколько раз, если у пациента уже неоднократно случались рецидивы периодонтита хронического типа.

Интересный факт! Чаще всего одонтогенный остеомиелит бывает у людей в возрасте 20-40 лет – и у мужчин патологию диагностируют в 2 раза чаще, чем у женщин.
Также одонтогенный остеомиелит челюсти может возникнуть после удаления зуба – особенно после удаления зуба мудрости. Здесь гнойно-некротический процесс начинается при попадании в лунку удаленного зуба микробов – с инструмента стоматолога или при несоблюдении правил гигиены пациентом. Также в лунке может остаться кусочек больного корня – в котором есть кариес, или же вокруг имеется гранулема или киста.
Причиной появления травматического поражения челюстных костей становится какое-либо механическое воздействие:
- падения и удары головой,
- неудобные протезы или завышенные коронки, пломбы: здесь сначала начинается периодонтит, который при отсутствии лечения вызывает воспаление костной ткани,
- огнестрельные ранения в область лица,
- последствия челюстно-лицевых операций,
- последствия неудачной операции по наращиванию кости: обычно такую процедуру проводят перед двухэтапной имплантацией зубов, хотя многие клиники отказались от наращивания из-за его низкой эффективности.

Гематогенный остеомиелит челюсти означает, что инфекция проникла в челюстную кость через кровеносную систему из какого-либо инфекционного очага в организме. Например, во время тяжелой болезни – гриппа, менингита или скарлатины, хронического тонзиллита или урогенитальной инфекции. Болезнь начинается внезапно и развивается быстро.
Чаще всего гематогенный тип диагностируют у детей (в 75% случаев), причем у мальчиков в 3-5 раз чаще, чем у девочек. У новорожденных воспалению челюстных костей предшествует инфицирование пупочной ранки или кожи.

Еще один способ классификации остеомиелита челюсти основывается на стадиях, через которые протекает заболевание в процессе своего развития – это острая, подострая и хроническая. Рассмотрим их подробнее, а также остановимся на симптомах.

Острый остеомиелит челюсти в первые 2-3 дня заболевания имеет смазанную симптоматику, поэтому могут возникнуть сложности с диагностикой. Человек чувствует общую слабость, теряет аппетит, поднимается температура до 39-40 градусов Цельсия, возникает озноб, увеличиваются лимфоузлы. За это же время постепенно появляются, а затем стремительно нарастают болевые ощущения в голове и в области челюстной кости, которые могут отдаваться в висок, в глазницу.
На 2-3 день острой стадии десны становятся отекшими, нарастает боль. А на 3-4 день из-под десны в области концентрации боли появляются гнойные выделения (при надавливании). Еще спустя несколько дней отек распространяется на жевательные мышцы, возникают сложности с открыванием и закрыванием рта. Структурные изменения в костном веществе становятся видны на рентгене только спустя 10-14 дней после начала болезни. Анализы показывают повышенное количество лейкоцитов и СОЭ, снижение гемоглобина.
Важно! При остром диффузном воспалении (в зависимости от его места положения) может неметь подбородок, теряться чувствительность мышц, возникать острый гайморит, абсцессы и флегмоны.
В упрощенном понимании подострая стадия – это продолжение острой, и наступает она примерно через 10-12 дней после начала болезни. Здесь наблюдается угасание сильной боли, состояние больного улучшается, анализы нормализуются. Но появляется заметная шаткость зубов, особенно в непосредственной близи к патологическому очагу, а на деснах образуются свищи. На рентгене определяются нечеткие очаги разрушения костного массива.

Хроническая стадия начинается после подострой (примерно через 2 недели) и может длиться от нескольких недель до нескольких лет. Состояние человека нормальное, нет жалоб на боль. Но это при условии, что патология находится в ремиссии – причем шаткие зубы могут даже немного укрепиться, десны менее отечны, чем при острой и подострой стадии (однако приобретают синюшный оттенок из-за некротических процессов под ними).
На заметку! Именно в хронической стадии начинаются процессы образования секвестров – омертвления челюстной кости, могут выпадать зубы над патологическим очагом.

Если же хронический остеомиелит челюсти находится в стадии обострения, то снова возвращается боль, хотя и не такая сильная как при острой стадии в самом начале болезни. Возникают дополнительные свищевые ходы, через которые из кости эвакуируется гной. Причем, если свищевой ход закрывается, то гнойные массы остаются внутри кости – и это негативный признак. Общее состояние человека ухудшается, опять возрастает температура, анализы свидетельствуют о сильном воспалительном процессе. Визуально меняется лицо из-за отека, абсцесса или флегмоны.
Данная форма еще называется альбуминозной и отличается от остальных отсутствием гноя, вместо которого образуется серозный экссудат (жидкость) или слизь, насыщенные белком. Диагностика редко бывает информативна, обычно диагноз ставится в ходе хирургической операции, когда обнаруживаются протяженные отслоения надкостницы от альвеолярного отростка. В целом, заболевание отличается слабой симптоматикой, обширные воспаления и отеки отсутствуют.

Разновидность гематогенного остеомиелита (чаще встречается у подростков, и локализуется обычно в костях ног, а не лица). Особенностью абсцесса Броди считают ограниченное омертвение губчатой кости с последующим ее расплавлением – в итоге в этом месте образуется костная полость. Патология характеризуется вялой симптоматикой, т.к. боль и отек довольно слабы.
Склерозирующая форма патологии, характеризующаяся уплотнением костного вещества. Провоцирует его появление золотистый стафилококк, проникающий в кость после травм (внезапных или регулярных), сильных переохлаждений. Выявить заболевание помогает рентген-диагностика – на снимке хорошо определяются участки уплотнения костного вещества и патологические полости.

Одна из редчайших форм, встречающаяся чаще всего у детей примерно 10-летнего возраста. Патология имеет неясное происхождение, но эксперты склоняются к тому, что ее вызывают травмы (даже незначительные). Особенность в том, что над пораженными участками кости находятся припухлости и множественные очаги болезненности.
У детей течение остеомиелита челюсти чаще всего происходит стремительно. За очень короткое время (буквально – за часы) появляются следующие симптомы:
- общая вялость и бледность кожи,
- скачок температуры до 39-40 градусов Цельсия,
- жалобы на боль в зубе или голове,
- отказ от пищи,
- сонливость,
- болезненность при жевании.

При распространении токсинов по организму, появляется рвота, спутанность сознания, судороги. Поэтому при первых симптомах нужно как можно скорее обращаться за профессиональной медицинской помощью и не заниматься самолечением.
Asya93, отзыв с форума woman.ru

Также пациента нередко направляют на ультразвуковую диагностику (УЗИ) для оценки состояния лицевых мышц, кровотока, прилежащих лимфатических узлов.
Задумываясь о том, чем лечить патологию, нужно знать, что лечение остеомиелита челюсти всегда комплексное и проводится в условиях стационара. Для снятия воспаления пациенту прописывается курс антибиотиков. Причем иногда даже сразу нескольких – например, цефуроксим детям, взрослым – гентамицин + оксациллин, а после основного курса – офлоксацин.
Такой курс лечения длится 4-6 недель (при острой форме) и более – при хроническом течении болезни. Также назначаются общеукрепляющие и иммуномодулирующие препараты для ускорения реабилитации. При угрозе сепсиса необходимы меры, направленные на очищение крови пациента от токсинов и инфекции – например, переливание плазмы.

Вылечить патологию только лишь медикаментозно нельзя – обязательно требуется хирургическое вмешательство для удаления причинных зубов, вскрытия гнойных очагов (ставится дренажная трубка для оттока жидкости) и/или отсечении отмершей кости (секвестрэктомия). После чего в прооперированную область подсаживается костная крошка – если очаг был небольшим, либо массивный костный блок, накладываются специальные мембраны для регенерации. Здоровые, но подвижные из-за болезни, зубы шинируют стекловолокном или металлической нитью.
На заметку! В целом, при своевременном обращении к стоматологу, прогноз лечения благоприятный. Однако возвращение к привычной жизни может занять несколько месяцев, т.к. кость восстанавливается долго и могут возникнуть трудности с открыванием/закрыванием рта.
В качестве дополнительных мер для ускорения выздоровления пациенту предлагают физиотерапию – УВЧ, УФО, электрофорез, магнитотерапию. Как разрабатывать челюсть после остеомиелита, тоже расскажет лечащий врач. Для этого чаще всего назначается массаж, пережевывание жевательных резинок. В среднем период восстановления занимает до 3-х лет, но тут все индивидуально.

Также пациентам, которым удаляли зубы, нужно решать вопрос о протезировании. На период реабилитации показано ношение съемных протезов, а после полного восстановления можно провести ортодонтическую коррекцию брекетами или поставить импланты. Для сложных случаев показана базальная и скуловая методика имплантации.

Последствия отказа от лечения, равно как и неполноценное лечение патологии или прерывание курса антибиотиков, могут привести к очень опасным последствиям, о которых обязательно следует знать. Список осложнений остеомиелита челюсти выглядит следующим образом:
В целях профилактики важно тщательно проводить гигиену полости рта, вовремя лечить – причем не только зубы (кариес, пульпит), но и любые другие инфекционные патологии организма. А после выздоровления не забывайте про укрепление иммунитета – полноценно питайтесь и больше времени проводите на свежем воздухе.
Также следует избегать травм лица, а при их появлении своевременно обращаться за медицинской помощью. Особое внимание нужно уделить детям во время смены прикуса (в возрасте 5-12 лет) – ведь воспаление кости может повредить формирующийся зачаток постоянного зуба.
- Харьков Л.В., Яковенко Л.Н., Чехова И.Л., Хирургическая стоматология и челюстно-лицевая хирургия детского возраста, 2005 г.
- Всемирная организация здравоохранения.
Здравтсвуйте! У меня сынок несколько дней назад укусил пуговицу на кофте, а теперб плачет постоянно и кушает плохо. Что делать, вдруг это остеомиелит, а то так страшно про него написано? лучше сходить к зубному или к детской врачу?
Здравствуйте, Ирина. Конечно, обратиться к врачу нужно не откладывая, но что касается остеомиелита, то это спорный диагноз. Поскольку данная патология обычно развивается 2-3 недели. Возможно, что вашего сына травма периодонта или пульпит, но может быть и перелом корня зуба. Однако, в любом случае, у детей болезни протекают стремительно, поэтому сейчас важно поставить верный диагноз и принять адекватные меры.
Читайте также:


