Фиксация верхней челюсти после остеотомии проводится в области
Неправильный прикус не только является проблемой эстетичного характера, но и негативно влияет на здоровье и жизнедеятельность человека. Аномалия может спровоцировать нарушение речи, привести к утрате зубов и развитию патологий, связанных с пищеварительной системой, из-за некачественного пережевывания пищи, поэтому исправление прикуса необходимо.
Добиться положительного эффекта при помощи брекетов, капп и других стоматологических конструкций не всегда удается. Тогда прибегают к хирургическому вмешательству. Благодаря современным технологиям операции по изменению мезиального прикуса или других челюстных нарушений и выравнивания зубов проходят быстро и с минимальными неудобствами для пациента.
Показания и противопоказания для хирургического исправления прикуса
- присутствует сильная асимметрия лица;
- строение зубных рядов имеет выраженное отклонение от нормы;
- в результате неравномерного распределения нагрузки на верхние и нижние челюсти при употреблении пищи возникает дискомфорт;
- имеются тяжелые нарушения в функционировании речевого аппарата;
- деформируются альвеолярные отростки;
- губы смыкаются не полностью;
- язык расположен атипично в полости рта;
- присутствует деформация черепного свода и врожденные аномалии в развитии челюсти;
- наблюдается дисплазия подбородка;
- произошло тяжелое травмирование лицевого скелета.
- патологическими нарушениями в работе эндокринной, сердечно-сосудистой, центральной нервной и иммунной системы;
- сахарным диабетом;
- инфекционными заболеваниями;
- туберкулезом;
- ВИЧ;
- психическими отклонениями;
- онкологией;
- заболеваниями крови, в том числе нарушением ее свертываемости;
- патологиями костной ткани.
Остеотомия верхней челюсти и нижней имеет возрастные ограничения. Это касается детей и подростков. В юном возрасте операции не проводят, так как еще идет рост челюстей, а прикус не сформирован полностью. Пациентам старше 60 лет оперативное вмешательство может быть противопоказано, но все определяется индивидуальными особенностями человека.
В отношении взрослых именно хирургическое вмешательство является надежным и быстрым способом справиться с проблемой мезиального прикуса и других аналогичных дефектов челюстей. Тем более что такие методы, как ношение брекетов, капп и других стоматологических конструкций усложняют жизнь человеку и часто оказываются бесполезными.
Современная стоматология предлагает несколько вариантов операций по исправлению челюстных проблем в зависимости от сложности дефекта и индивидуальных особенностей:
- Гениопластику. Устраняются эстетические недостатки. В ходе вмешательства подбородочная часть смещается на среднюю линию.
- Остеотомию верхней челюсти. Вместе с челюстью правильно располагают зубы и небо. Для этого осуществляются надрезы над зубами и под глазницами, сама челюсть фиксируется специальными шинами.
- Остеотомию нижней челюсти. Чтобы ее поставить в правильное положение, делают разрез кости за коренными зубами. Удержание челюсти осуществляется при помощи титановых пластин до момента, пока не нарастет костная ткань.
- Сегментарную остеотомию. Позволяет исправить прикус посредством смещения части челюсти вместе с зубами.
Подготовка к операции
Важным этапом до проведения остеотомии является подготовка к ней. Она включает в себя несколько основных стадий, соблюдение которых позволит избежать осложнений при проведении операции и в постоперационный период, а также обеспечит достижение максимального эффекта:
- Сбор анамнеза. Изначально лечащий врач должен быть проинформирован пациентом о наличии любых хронических заболеваний, чтобы скорректировать курс лечения. Ему также важно понимать, что стало причиной неправильного прикуса, является это врожденной или приобретенной аномалией. Плюс ко всему следует сообщить о наличии любых аллергических реакций на медикаменты, так как оперативное вмешательство проводится под анестезией.
- Лечение имеющихся заболеваний. В период инфекционной болезни, того же гриппа, ОРВИ или ангины, применение методов хирургии противопоказано, так как есть риск занесения инфекции.
- Выравнивание зубов. Часто перед остеотомией пациент носит брекеты в течение 8–16 месяцев.
- Компьютерное моделирование. Это позволяет спрогнозировать положение костей и конечный результат, а также все детали предстоящей операции.
- за 8–10 часов до начала вмешательства прекратить прием пищи, чтобы исключить ее попадание в дыхательные пути;
- перед самой операцией нельзя употреблять жидкость;
- запрещается курить и пить алкогольные напитки за 12 часов до оперативного вмешательства;
- с момента выздоровления после ОРЗ должно пройти минимум 2 недели, прежде чем можно будет проводить остеотомию.
Как проходит операция?
Само хирургическое вмешательство, а точнее, его особенности, напрямую зависит от челюсти, которую планируется оперировать:
Период реабилитации
Достаточно тяжелым и длительным периодом после исправления челюсти хирургическим путем является реабилитация. Ее можно разделить на несколько этапов:
- Первые сутки после операционного выравнивания прикуса. На это время для фиксации щек и подбородка пациенту накладывают сдавливающую повязку. Больному запрещают широко открывать рот, чрезмерно усердно жевать и резко сморкаться.
- Первые несколько дней после коррекции. Чтобы предупредить развитие инфекции, назначают курс антибиотиков.
- Весь реабилитационный период. Стоматолог наблюдает за новым формированием прикуса.
- 10–14 дней после хирургической коррекции нижней или верхней челюсти. В этот срок снимают швы и закрепляют резинки на брекеты.
- Три – четыре месяца после остеотомии. Из челюстного аппарата убирают винтовые крепления.
- появление синяков;
- отечность;
- нарушения речи;
- трудности с употреблением пищи;
- онемение в области рассечения, а также губ, подбородка и языка;
- болезненность при открывании рта;
- кровотечение из раны;
- чистка зубов становится проблематичной;
- может повышаться температура.
Все это очень усложняет обычную жизнь человека. Однако эффект, который достигается в результате операции, оправдывает все сопутствующие сложности восстановления верхней или нижней челюсти.
Некоторые патологии прикуса невозможно исправить без хирургического вмешательства. Иногда только посредством проведения операции можно добиться гармоничного внешнего вида лица и нормального функционирования зубочелюстной системы. В современной практике достаточно распространена остеотомия нижней челюсти. Чуть реже выполняется она на верхнюю челюсть. Сегодня мы расскажем вам, что представляет собой эта процедура, продемонстрируем на фото результаты до и после хирургических операций.
Что такое остеотомия?
Остеотомия – разновидность операции, которая выполняется на одну из челюстей, а иногда и на обе одновременно. Ее назначают при тяжелых патологиях прикуса, аномальном развитии челюстей, для ликвидации последствий неудачного хирургического лечения врожденных расщелин неба. На нижнюю челюсть операцию часто проводят при переломах и смещениях. Выделяют фрагментарную или полную остеотомию.
Перечисленные дефекты не только отрицательно сказываются на внешности человека и становятся источником психологических проблем, но и провоцируют развитие заболеваний. Они могут стать причиной нарушения дыхательной функции, заболеваний челюстных суставов, проблем с пищеварительной системой. Именно поэтому вовремя проведенная остеотомия значительно улучшает качество жизни человека.
Как подготовиться?
- биохимия крови;
- коагулограмма;
- рентгенография;
- КТ (при необходимости);
- ЭКГ;
- консультация терапевта.
На основании имеющихся показаний и результатов диагностики врач дает направление на операцию, подбирается вид терапии. После проведения обследования никаких специальных мер в рамках подготовки предпринимать не нужно. Вечером, накануне операции, не позже чем за 8—12 часов до процедуры, рекомендуется легкий ужин. После этого пациенту больше нельзя есть и пить.
Эффект от операции
Через некоторое время после проведения остеотомии, когда реабилитационный период остается позади, люди отмечают положительный эффект операции.
- Облегчается откусывание и пережевывание пищи, что хорошо сказывается на функциях желудочно-кишечного тракта.
- Снижается износ зубов и их разрушение в результате неправильного прикуса.
- Устраняются эстетические дефекты внешности – нормализуется прикус, достигается гармоничное соотношение нижней и верхней челюстей, скрываются недостатки улыбки. Все это сказывается на повышении самооценки и появлении уверенности в себе.
- Снижается риск развития заболеваний височно-нижнечелюстного сустава в результате снижения нагрузок на него.
- Если дефект образовался в результате перенесенных травм, то остеотомия поможет вернуть лицу привлекательный внешний вид.
Высокая эффективность делает остеотомию достаточно распространенной и востребованной операцией. Результаты остеотомии челюсти вы можете увидеть на фото.
Противопоказания
В некоторых случаях проведение остеотомии может быть противопоказано. Она никогда не проводится лицам, не достигшим совершеннолетия, по причине продолжающегося формирования костной ткани. Также в проведении операции может быть отказано по следующим причинам:
- неподготовленные зубные ряды;
- инфекционные заболевания;
- нарушение свертываемости крови;
- сахарный диабет.
Нужно отдавать себе отчет, что первостепенно операция направлена на корректировку положения челюсти с устранением скелетных деформаций. Неправильное расположение зубов она не меняет. Поэтому перед хирургическим вмешательством может проводиться выравнивание зубов брекет-системами, их удаление, протезирование, пластическая коррекция боковых тяжей.
Установка барьерной мембраны после удаления зуба или направленная тканевая регенерация
Проведение остеотомии верхней челюсти
Остеотомия верхней челюсти назначается в тех случаях, если наблюдаются аномалии ее развития. Она может быть проведена по следующим показаниям:
- открытый прикус;
- выступающая вперед верхняя челюсть;
- интенсивно развитая или маленькая челюсть.
Часто операция становится частью ортодонтического лечения. Ее выполнение начинается с разреза слизистой рта чуть выше переходной складки. Далее врач раздвигает края разреза, получая доступ к передней стенке челюсти. На ней выполняются распилы по предварительно проставленным разметкам. Отпиленный фрагмент отделяется, перемещается в выбранное положение и фиксируется при помощи титановых пластинок.
Операция продолжается от полутора до трех часов. При этом человек находится под эндотрахеальным наркозом. Примерно в течение месяца, иногда чуть дольше, остается дискомфорт в потревоженной области. Это совершенно нормально и не должно вызывать опасений. Отек может сохраняться длительное время. При необходимости хирурги рекомендуют одновременно с остеотомией проводить ринопластику.
Основные этапы оперативного вмешательства
Эффект хирургии зависит от правильности ее реализации, предварительной диагностики, выявленной степени и необходимого уровня коррекции. Операция проводится хирургом или ортопедом.
Если доктор не реализует сбор нужных показаний, то лучше обратиться к другому специалисту, так как нарушение техники хирургического вмешательства не принесет положительных результатов, а только ускорит разрушение сочленения колена.
Подготовка должна начаться с тщательной диагностики состояния больного. Для этого нужно лабораторное и клиническое исследование. Самые важные данные позволит получить рентгенография, томография (компьютерная или магнитно-резонансная).
Цифровой тип рентгенографии помогает получить четкий детальный снимок осевого нарушения ноги.
Томография покажет малейшие нарушения тканей сустава. После изучения полученной информации врач может смоделировать послеоперационные результаты. Специалист получает исчерпывающую информацию о степени деформирования осевой линии и о соотношении углов нижних конечностей.
На консультации доктор обязательно рассказывает план операции, по просьбе пациента поясняет непонятные детали, предупреждает о вероятности осложнений и о необходимости реабилитации. Затем подбирается оптимальный путь организации операции, размеры разреза и тип фиксаций.
Пациента начинают готовить к оперативному лечению. За неделю запрещено принимать любые медикаменты.
Современная хирургия располагает несколькими методами коррекции, отличающимися своими техническими характеристиками. Однако этапы реализации при этом не меняются:
- Проводится иссечение части кости необходимыми инструментами. Края кости раздвигаются на заранее высчитанное врачом расстояние.
- В промежуток устанавливается искусственный имплант или собственный фрагмент, который берется из тазовой части. Размер также высчитывается заранее.
- Поверх соединения накладываются пластины из металла, чаще титановые. Они прочно держат полученную конструкцию. Для дополнительного крепления применяются спицы и столбы. Правильная фиксация позволяет создать стабильный угол при движении.
- Операция обязательно контролируется рентгеном, чтобы следить за тем, насколько правильно делается перелом и проводится фиксация удерживания.
Когда хирургию проводят профессионалы, то коленная чашечка и сухожилия над коленом сохраняются нетронутыми. Также улучшается кровоток в коленной зоне, реструктуризируется хрящевая ткань, отступает суставная боль.
Сроки реабилитации соответствуют состоянию, в котором находится человек после операции, а также качеству фиксаторов кости. Примерное время колеблется от 12 недель до 12 месяцев. В первые 2 месяца происходит интенсивное срастание костных тканей и костей, промежутки заполняются новой соединительной тканью. Оставшееся время требуется на возвращение привычной подвижности ногой и упрочнение конструкции.
В первые дни реабилитации допустима только частичная нагрузка на установленную конструкцию и конечность.
Обязательно врач проводит проверку уровня нормализации оси ноги. Полное привыкание к новому расположению колена отмечается на 6-й месяц после хирургического лечения.
В современной медицине данная операция относится к высокотехнологичным и в то же время простым способам коррекции. Она помогает на долгие годы отложить эндопротезирование (более 10 лет), становится своеобразной подготовкой к артропластике.
Проведение остеотомии нижней челюсти
Операция показана при деформации нижней челюсти и серьезных нарушениях прикуса. Обычно до и после хирургического вмешательства проводится лечение при помощи ортодонтических конструкций. Операция аналогична предыдущему случаю – выполняется разрез слизистой и надкостницы, чтобы получить доступ к челюсти. Далее делают распилы, фрагменты отделяют, челюсть устанавливают в новое положение и фиксируют титановыми пластинками и винтами.
Отечность может сохраняться до 30 дней, нарушение чувствительности подбородка до 4 месяцев. Эти симптомы не требуют лечения, так как будут постепенно уменьшаться по мере заживления тканей. Иногда для лучшего срастания костей проводится межчелюстное шинирование, то есть фиксация нижней и верхней челюсти. Это сопряжено с некоторыми неудобствами – в течение примерно двух недель приходится употреблять только жидкую протертую пищу из-за невозможности полноценно открыть рот.
В обоих случаях в течение трех дней пациент остается в условиях стационара под пристальным наблюдением врачей. При тяжелом течении послеоперационного периода пребывание в стационаре может продлиться до 10 дней. Окончательный результат проведенной операции можно полноценно оценить только через полгода.
Синус-лифтинг
Послеоперационный период и реабилитация
Несмотря на распространенность операции, она отличается длительным и сложным реабилитационным периодом. С первого же дня начинается курс антибиотикотерапии, чтобы избежать инфекционных заболеваний. Также накладывается давящая повязка и снимается только через сутки после проведения операции.
Для фиксации челюстей между зубами размещаются несколько эластичных резинок. Врач должен постоянно наблюдать за их положением, а также состоянием прикуса. До тех пор, пока резинки не извлечены, нельзя жевать, сморкаться и широко открывать рот. Примерно через две недели, иногда чуть раньше, удаляются послеоперационные швы. Винты из десен извлекаются гораздо позже – примерно через 3 месяца.
В целом остеотомия – достаточно безопасная современная операция, помогающая справиться с серьезными дефектами строения челюсти и существенно повысить качество жизни пациента. Внешность при этом меняется в лучшую сторону. В этом вы можете убедиться сами, посмотрев заключительное видео.
Когда костная пластика не нужна?
Альтернатива костной пластики – короткие импланты. Операция имплантации производится за 40-50 минут, реабилитация занимает 3-4 месяца. В Дентал Гуру используются короткие имплантаты Anyridge, разработанные для применения в проблемных случаях, когда есть существенный дефицит кости, даже в случае повышенной ее мягкости. Процент приживаемости этих имплантов составляет 99,9% случаев, ограничений на срок эксплуатации нет.
Остеомия челюстей, ортогнатия, синус-лифтинг (субантральная аугментация), микрохирургия лица и шеи, челюстно-лицевая травмотология

Представлены этапы комплексного ортодонтическо-хирургического лечения пациентов со скелетной аномалией окклюзии II класса Энгля.
Определены особенности ортодонтической подготовки к проведению двусторонней сагиттальной остеотомии нижней челюсти, остеотомии верхней челюсти на уровне Le Fort Ι с одномоментной фрагментацией.
Ортодонтическая подготовка к ортогнатической операции у пациентов со скелетной аномалией окклюзии имеет специфику и отличается от обычного ортодонтического лечения. В статье будет рассмотрена ортодонтическая подготовка к двусторонней сагиттальной остеотомии нижней челюсти, остеотомии верхней челюсти на уровне Le Fort I с одномоментной фрагментацией и послеоперационное ортодонтическое лечение пациентов со скелетной аномалией окклюзии II класса Энгля.
- нивелирование зубных рядов;
- создание функционального соотношения челюстей по I классу;
- правильные ангуляция и расположение зубов в альвеолярном отростке;
- обеспечение нормального функционирования височно-нижнечелюстного сустава (ВНЧС);
- обеспечение нормальной функции жевания.
Для создания функциональной окклюзии необходимо обеспечить правильную мезиодистальную и язычнощечную инклинацию зубов относительно окклюзионной плоскости и челюстных костей. Инклинация резцов особенно важна для создания функциональной передней направляющей. Помимо этого, если запланировано проведение сегментарной остеотомии на верхней челюсти и линия остеотомии будет проходить между зубами, между ними необходимо создать должное расстояние. По мнению многих хирургов, успешная остеотомия невозможна без наличия места между корнями зубов в линии остеотомии. В связи с этим на этапе предоперационной ортодонтической подготовки следует либо наклонить брекеты при фиксации, либо использовать специальную пропись брекетов, чтобы преднамеренно отклонить корни зубов, которые будут граничить с линией остеотомии. После проведения операции на этапе финишной коррекции необходимо переклеить брекеты в нормальное положение, либо заменить их.
Были обследованы, подготовлены к операции и прооперированы 24 пациента со скелетной аномалией окклюзии II класса Энгля.
- Диагностика и предварительное планирование комплексного лечения хирургом и ортодонтом.
- Предоперационная ортодонтическая подготовка.
- Планирование и лабораторное моделирование ортогнатической операции.
- Двусторонняя сагиттальная остеотомия нижней челюсти, остеотомия верхней челюсти на уровне Le Fort I с одномоментной фрагментацией.
- Послеоперационное ортодонтическое лечение.
- Наблюдение в ретенционном периоде.
Уточняли жалобы пациента и анамнез заболевания.
Проводили оценку общего и местного статуса. Изготовление гипсовых диагностических моделей верхней и нижней челюстей пациента с установкой в артикулятор SAM 3 в положении центрального соотношения челюстей. Фотографирование пациента (анфас, профиль, ., улыбка). Проводили рентгенологическое обследование: телерентгенография черепа в прямой и боковой проекциях, ортопантомография, компьютерная томография ВНЧС.
Ортодонтическая подготовка проводилась с использованием несъемной ортодонтической аппаратуры для нормализации положения зубов и зубных рядов с целью их правильного сопоставления в ходе операции. Подготовка верхнего зубного ряда к остеотомии верхней челюсти на уровне Le Fort Ι с одномоментной фрагментацией. В ходе предоперационной ортодонтической подготовки проводили:
- устранение ротаций зубов;
- выравнивание режущих краев коронок резцов;
- устранение тесного положения зубов без изменений кривой Spee;
- создание инклинации верхнечелюстных резцов в пределах 57-59° к окклюзионной плоскости (рис. 1).
Особенностью ортодонтической подготовки являлось получение необходимой длины зубного ряда в области передних зубов. Создавались промежутки в 1-2 мм между вторыми верхними резцами и клыками (рис. 2), что упрощало фрагментацию в данном межзубном промежутке и позволяло увеличить длину фронтального участка зубного ряда. Мобилизация фронтального зубосодержащего сегмента 12-22 в результате фрагментации верхней челюсти позволяла хирургу изменять положение резцов в трех плоскостях (рис. 3) и контролировать глубину и степень перекрытия. Благодаря этому в ходе операции достигалось оптимальное резцовое перекрытие в пределах 3-4 мм и установка клыков верхней челюсти по І классу. Также при фрагментации верхней челюсти проводилось необходимое расширение верхнего зубного ряда хирургическими расширителями по линиям фрагментации. В послеоперационном периоде стабильность трансверзальных размеров верхнего зубного ряда поддерживалась использованием перекрестных эластичных тяг от небной поверхности 15, 16, 17, 25, 26, 27 к вестибулярным поверхностям 35, 36, 37, 45, 46, 47 изнутри наружу. Для этого фиксировались к верхним молярам и премолярам перед операцией небные крючки, кнопки или петли Кобаяши.

Рис. 1. Создание инклинации верхнечелюстных резцов - 57-59° к окклюзионной плоскости.

Рис. 2. Создание промежутков в 1-2 мм между вторыми верхними резцами и клыками.

Рис. 3. Мобилизация фронтального зубосодержащего сегмента 12, 11, 21, 22 в результате фрагментации верхней челюсти позволяет изменять положение резцов в 3 плоскостях и контролировать глубину и степень перекрытия.
Область хирургической фрагментации верхней челюсти.Хирургическая сегментация зубной дуги выполнялась у 19 пациентов в межзубном промежутке у вторых резцов и клыков, у 3 пациентов - между первыми резцами, клыками и премолярами (данный вид фрагментации использовался при вертикальной резцовой дизокклюзии - рис. 4).

Рис. 4. Локализация хирургической фрагментации верхней челюсти.
- устранение ротаций и наклонов зубов;
- устранение тесного положения зубов, выравнивание окклюзионной кривой Spee;
- создание инклинации нижнечелюстных резцов в пределах 62-64° к окклюзионной плоскости, что определяет эстетику нижней губы и подбородка при планировании лечения.
При планировании оперативного вмешательства проводили контурное планирование с использованием боковой телерентгенограммы головы и профильных фотоснимков, с целью прогнозирования изменений контуров средней и нижней зон лица в результате перемещения фрагментов верхней и нижней челюстей. Данные проведенного перемещения использовали на заключительном этапе планирования - лабораторном 3D моделировании. Модели зубных рядов гипсовали в артикулятор SAM 3 в центральном соотношении. Проводили перемещение нижнечелюстной и верхнечелюстной моделей в трехмерном пространстве в планируемое положение и изготавливали пластмассовый хирургический шаблон.
Двустороннюю сагиттальную остеотомию нижней челюсти, остеотомию верхней челюсти на уровне Le Fort I с одномоментной фрагментацией выполняли в хирургическом стационаре под эндотрахеальным наркозом. Пациенты в удовлетворительном состоянии выписывались на 2-е сутки после операции и находились под амбулаторным наблюдением лечащего хирурга.
Непосредственно после операции фиксировались скелетные эластичные тяги (рис. 5), которые удерживали зубные ряды между собой, не позволяя им сместиться. Скелетная тяга обеспечивала правильное резцовое перекрытие, не допуская экструзии зубов. Скелетные эластичные тяги использовались постоянно в течение 8 нед. после операции. В течение 2 мес после операции хирург осматривал пациентов 2 раза в неделю. Затем необходимость в постоянном ношении скелетных эластичных тяг отпала, и пациент самостоятельно пользовался ими только ночью.В послеоперационном периоде при необходимости ставили асимметричные эластичные тяги, которые устраняли нежелательную тягу жевательных мышц и мягких тканей. Использование скелетных эластичных тяг продолжалось до 12-16 нед после операции, затем устанавливалась ортодонтическая непрерывная дуга. Несьемная ортодонтическая техника использовалась в течение 4-6 мес после операции. Это обеспечивало консолидацию фрагментов верхней челюсти, их иммобилизацию и заживление.

Рис. 4. Локализация хирургической фрагментации верхней челюсти.

Рис. 6. Ретенционный аппарат, поддерживающий множественный контакт между зубами верхней и нижней челюсти.
В период от 6 до 12 мес после операции завершали ортодонтическую коррекцию и изготавливали ретейнер, ношение которого продолжалось в течение 1 года. Основная цель ношения ортодонтических пластинок - поддержание множественного контакта между зубами верхней и нижней челюстей (рис.6).
Результаты и обсуждение
Отдаленные результаты комплексного ортодонтическо-хирургического лечения 24 пациентов с зубочелюстными деформациями прослежены нами в сроки от 1 мес до 2 лет после операций. При оценке окклюзии после операции у 22 (92%) пациентов отмечалось совпадение средней линии нижнего и верхнего зубных рядов до 1 мм и достижение окклюзионных взаимоотношений в области клыков и первых моляров по 1 классу Энгля.
Ранний послеоперационный рецидив наблюдался у 1 (4%) пациента вследствие неточного позиционирования мыщелковых отростков ВНЧС во время операции и деформации фиксирующих пластин, что потребовало реоперации в 1-ю неделю.
Рис. 5. Скелетная эластичная тяга. У 1 (4%) пациента наблюдалось ремоделирование суставных поверхностей ВНЧС спустя 12 мес после операции с развитием позднего скелетного рецидива. Таким образом, при тесном взаимодействии ортодонта и хирурга на всех этапах комплексного лечения пациентов с зубочелюстными аномалиями достигается планируемая стабильная окклюзия, что определяет успех лечения. К лечению пациентов с сочетанными деформациями челюстей необходим комплексный подход. Планирование такого лечения должно осуществляться совместно ортодонтом и хирургом. Это способствует устранению аномалии окклюзии, сохранению тканей пародонта, улучшению лицевых признаков, оптимизации состояния ВНЧС, устранению основных жалоб пациента.
К.м.н. А.Н. Сенюк, к.м.н. Д.А. Волчек,
к.м.н. Д.В. Богатырков, асп. М.А. Мохирев
Форма лица во многом определяется структурой верхней и нижней челюсти. Существует множество врожденных и приобретенных проблем, которые могут исказить внешний вид человека. Бывает чересчур узкая или широкая верхняя челюсть, слишком длинная или короткая, выдающаяся вперед. Чтобы исправить эти изъяны и подарить человеку желанный внешний вид, проводят операцию остеотомии верхней челюсти.
Коротко об операции
Остеотомия - это вид операционного вмешательства, выполняемый врачом-стоматологом. Чаще всего ее назначают при серьезных патологиях прикуса, врожденном нарушении формирования челюсти, после неблагополучной коррекции расщелины неба ("волчьей пасти"). Возможна остеотомия и верхней, и нижней челюсти. Операция на нижней челюсти часто проводится после ее травматического перелома.

Виды вмешательств на верхней челюсти
Выделяют два основных типа остеотомии: общую и сегментарную.
Общая, в свою очередь, подразделяется еще на три подтипа. Они получили свое название по фамилии автора, который их придумал: остеотомия верхней челюсти по Ле Фор 1, 2, 3.
Отдельно выделяют три подтипа сегментарных операций:
- Предчелюстная остеотомия.
- Задняя остеотомия верхней челюсти.
- Операция на нижнем лабиальном сегменте.
Каждый из видов сегментарной остеотомии верхней челюсти имеет свои особенности. Первый вид заключается в перемещении резцовой кости, второй способ - в изменении размещения задних альвеолярных сегментов, а операция на нижнем сегменте - в репозиции нижних передних зубов.
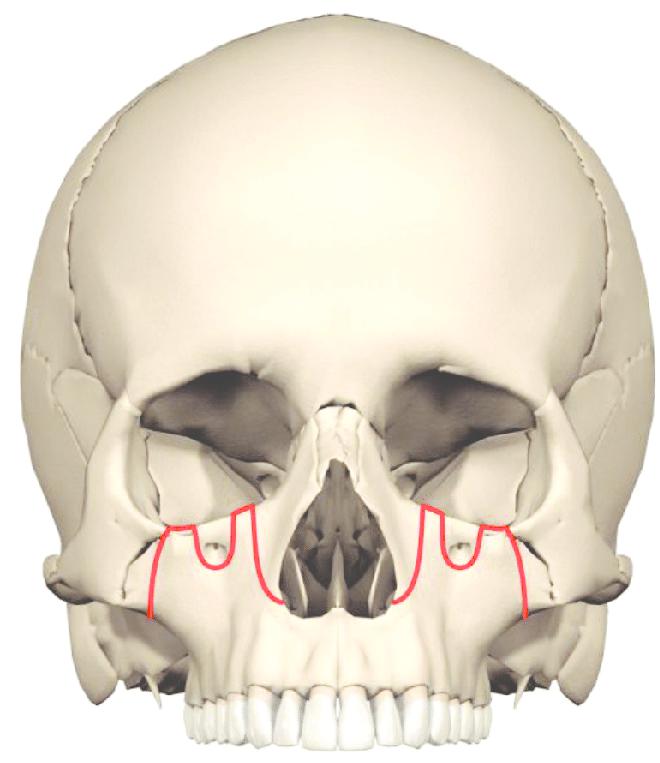
Показания к операции
Остеотомия верхней челюсти проводится в следующих случаях:
- при выраженном нарушении прикуса и несмыкании зубных рядов, которое не устраняется ношением брекетов или другими ортодонтическими способами;
- патологическом росте костей верхней челюсти;
- сильно выраженном нарушении пропорций лица, которое доставляет человеку неудобства с эстетической стороны.
Но операция проводится не только с целью сделать лицо более красивым. Иногда эти дефекты могут способствовать развитию тяжелых состояний, угрожающих жизни:
- нарушению дыхания;
- заболеваний суставов челюстей;
- воспалительных процессов в желудочно-кишечном тракте.
Остеотомия способна предотвратить развитие этих последствий и даже спасти жизнь больному.
Противопоказания к операции
Иногда одного желания пациента недостаточно для проведения вмешательства. Наличие некоторых состояний полностью исключает возможность остеотомии верхней челюсти:
- несовершеннолетие, так как у детей и подростков продолжает формироваться костная ткань;
- пародонтоз в активной стадии или запущенное хроническое течение;
- нарушение свертываемости крови;
- системные болезни соединительной ткани (системная красная волчанка, ревматоидный артрит и прочие);
- наличие сахарного диабета;
- неподготовленный зубной ряд.

Подготовка к операции
Если врач решил сделать пациенту остеотомию верхней челюсти, в первую очередь он назначает рентгенографическое обследование зубного ряда. Обсуждение операционного вмешательства должно проводиться комплексно челюстно-лицевым хирургом и ортодонтом. Они детально анализируют рентгеновский снимок и принимают окончательное решение по поводу операции.
Сама по себе остеотомия не способна изменить неправильное расположение зубов. Она лишь исправляет деформацию костной ткани. Поэтому часто перед операцией пациенту необходимо пройти ортодонтическое лечение - ношение брекетов. Иногда прибегают к помощи хирургической стоматологии: установке зубных протезов, удалению зубов.
Перед началом операции пациент еще раз посещает ортодонта. Если назначались брекет-системы, врач изменит их расположение, чтобы можно было сделать остеотомию.
Только после выравнивания зубного ряда и консультации с ортодонтом пациент еще раз идет к челюстно-лицевому хирургу. Если результаты выравнивания устраивают хирурга, он обсуждает с пациентом план остеотомии верхней челюсти.
Ход операции
Остеотомия проводится под общим наркозом. Анестетическое вещество вводится через трубку в трахею. Больной погружается в глубокий сон и абсолютно ничего не чувствует. Все этапы операции делаются на внутренней части лица, поэтому никаких дефектов на коже не останется.
Сначала разрезаются слизистая оболочка десны и надкостница над местом прикрепления верхних зубов. Таким образом хирург получает доступ к кости.
На кости с двух сторон ставятся пометки для распилов. Специальной хирургической пилой разрезается кость верхней челюсти. Чаще всего распилы проводятся по методике остеотомии верхней челюсти по Ле Фор.
Полученный фрагмент перемещается в новое место. Он фиксируется за счет винтов и пластин. Все элементы крепления изготовлены из титана, который полностью безопасен для организма.
Иногда пациенты нуждаются в костном трансплантате. Обычно берут участок бедренной кости. Это делается в то же время, что и операция на челюсти, когда пациент находится под общим наркозом.
Порой возникает необходимость в проведении шинирования. Эта процедура представляет собой объединение нескольких зубов. Такой метод способствует закреплению зубного ряда при помощи специального оборудования. Это временная процедура. Через определенное время после операции нити удаляют.
Длительность операционного вмешательства составляет около двух часов.

Осложнения
Чаще всего остеотомия верхней челюсти проходит благополучно, без каких-либо нежелательных реакций. Но иногда они имеют место, поэтому и пациент, и доктор должен знать о возможных осложнениях. К основным проблемам относятся:
- Носовое кровотечение. Незначительное вытекание крови из носа нормально и не нуждается в дополнительных мерах. Но если наблюдается большое количество крови во время и после операции, необходимо зажать носовые ходы минимум на 10 минут.
- Онемение верхней губы после операции. Это, скорее, не осложнение, а побочная реакция на анестезию. Неприятное ощущение может держаться неделями.
- Проникновение микроорганизмов. Возникает при нарушении стерилизации винтов и пластин, недостаточной обработке операционного поля.
- Обострения хронических легочных заболеваний. Встречается у больных бронхиальной астмой и курильщиков с большим стажем.
- Неверный прикус. Изменение прикуса возможно после операции. Иногда возникает необходимость провести повторное ортодонтическое лечение.
- Слишком медленное сращение костной ткани.
Реабилитационный период
Во время операции пациент ничего не чувствует. Но после хирургического вмешательства его могут беспокоить незначительные боли в области верхней челюсти. Поэтому врач выписывает ему обезболивающие препараты.
Пока пациент находится в стационаре, ему внутривенно вводят антибиотики. Это необходимая мера профилактики инфекционных осложнений.
После операции пациент столкнется с некоторыми неудобствами:
- нарушением носового дыхания, из-за чего ему придется дышать ртом;
- дискомфортом из-за отека;
- трудностями открывания рта из-за гематом над губой;
- болью в горле и проблемами с глотанием из-за наркозной трубки.
Отек лица снижается при помощи холодных компрессов и приподнятого положения головы во время сна.
Первые два дня после операции пациент может кушать только жидкую пищу. Через несколько дней рацион расширяется до еды мягкой консистенции. Только через несколько недель возможно обычное питание.
Полная работоспособность возвращается к человеку спустя три-четыре недели после операции.

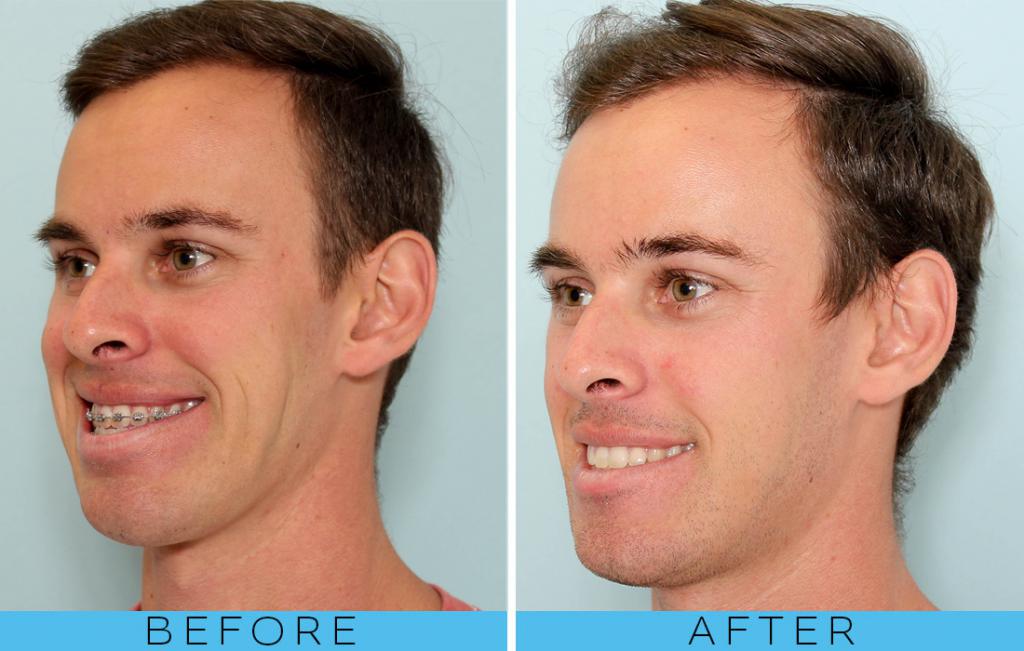
В первый месяц пациенту придется столкнуться с некоторыми трудностями, однако, это все стоит того. Остеотомия верхней челюсти дает прекрасные результаты. Она действительно меняет жизни людей. Изменения на фото до и после остеотомии верхней челюсти видны невооруженным взглядом.
Отзывы об операции
Остеотомия имеет достаточно высокую стоимость. Цена зависит от квалификации врача, статуса медицинского учреждения, методики операционного вмешательства. Стоимость начинается от 80 - 100 тысяч рублей и достигает 300 тысяч и более.

Но даже несмотря на высокие цены, большинство отзывов об остеотомии верхней челюсти положительны. Однако больных беспокоит сильный отек после операции. Многие не смотрят в зеркало еще месяц после вмешательства.
Пациенты утверждают, что отношение к операции и своему внешнему виду во многом определяется скоростью заживления ран и спадения отека. Чем положительнее настрой, тем быстрее выздоровление.
Но конечный результат поражает едва ли не всех. Те, кто прошел через остеотомию верхней челюсти, говорят, что все эти неудобства точно стоят того.
Читайте также:


