Замена всех костей на титановые операция
В России создали искусственный скелет. Он поднимет на ноги тысячи людей
Тонкая работа
Пациентке, 52-летней женщине, два года назад удалили опухоль вместе с тканями и органами малого таза. В 2019 году произошел рецидив онкологического заболевания в более агрессивной и быстро прогрессирующей форме. Новообразование возникло в шейке мочевого пузыря, затронуло прямую кишку, матку и лобковую кость, которую пришлось удалить для спасения жизни больной. Лобковая кость удерживает подвздошные кости и замыкает собой тазовое кольцо, а также позволяет нижним конечностям поддерживать тело, поэтому ее резекция приводит к тому, что пациент больше не может ходить и сидеть и остается прикованным к постели.
Чтобы дать женщине возможность ходить, врачи провели третью операцию, целью которой было вживление протеза лобковой кости. Для этого они создали титановую конструкцию, которая по форме соответствует удаленной части таза, но гораздо прочнее. Компьютерная томография позволила определить размеры реплики, необходимой для замены костного материала, а 3D-принтер на основе этих данных распечатал имплантат. Выбор металла обусловлен тем, что титан не окисляется в организме, что обеспечивает его долговечность. Пористая структура эндопротеза позволяет оставшимся костям таза крепко срастись с ним.
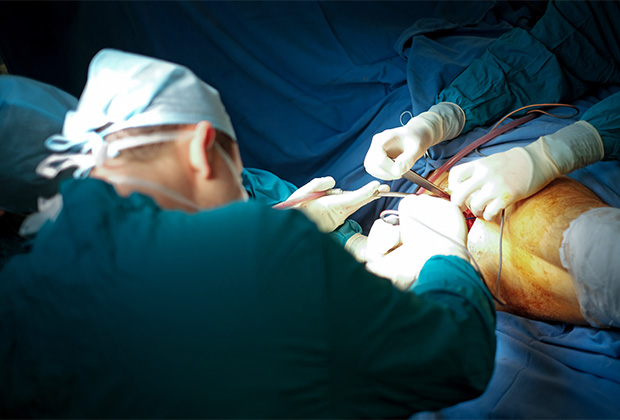
Фото: Николай Хижняк / РИА Новости
Операция прошла успешно, а реабилитация, по оценкам специалистов, продлится не более трех месяцев. Подобные хирургические вмешательства выполняются в нескольких медицинских учреждениях России, однако эндопротезирование передних костей таза проводится впервые. Врачи уверены, что в скором времени титановые импланты, распечатанные на 3D-принтере, станут более доступными, и такие операции начнут проводить повсеместно.
Титановые скелеты
Эндопротезы — это протезы, которые располагаются внутри человеческого тела. Они, как правило, анатомически соответствуют той части организма, которую заменяют, например, кости или суставу. Имплантат, вживленный вместо поврежденного сустава, позволяют человеку совершать обычные движения, срок его службы достигает нескольких десятилетий, после чего его заменяют новым. Протезы изготавливают из титана, металлических сплавов, устойчивых к изнашиванию и окислению, керамики или особо прочных пластмасс. Иногда используют кусочки костей самого пациента, которые фиксируются для дальнейшего роста костной ткани и сращения.
Титан является одним из лучших материалов для этих целей, так как обладает высокой прочностью и долговечностью. Он биологически инертен, то есть не вступает в реакцию с тканями организма. Предпочтение обычно отдается чистому титану (или некоторым специфическим сплавам вроде никелида титана), поскольку смешивание с другими металлами может способствовать гальванической коррозии. Для изготовления протезов с помощью 3D-принтера используется металлический порошок, который спекается с помощью лазеров в строго контролируемых условиях.
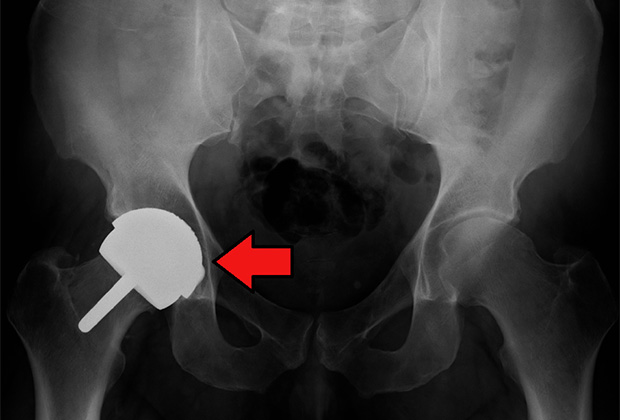
Эндопротез тазобедренного сустава
Технология будущего
При 3D-печати детали печатаются послойно, а каждый новый слой спекается с помощью лазерного луча, что позволяет придать протезу нужную форму. В других случаях используется электронно-лучевая плавка, при которой вместо лазеров применяются электронные пушки — устройства, излучающие пучки электронов с заданной кинетической энергией. Результаты различных экспериментов продемонстрировали, что аддитивные технологии позволяют создавать протезы сложной конфигурации, такие как, например, череп, позвонки и грудная клетка. Эти имплантаты уже использовались для успешного лечения пациентов с онкологическими заболеваниями костной ткани.
Поры позволяют живым тканям организма крепко закрепиться в имплантате. Клетки проникают во внутренние структуры протеза и, разрастаясь там, обеспечивают прочность соединения. Кроме того, поры можно наполнять лекарственными веществами, предотвращающими гибель клеток, ускоряющими заживление и препятствующими инфицированию патогенными микроорганизмами. В результате приживаемость протезов увеличивается в несколько раз по сравнению с традиционными имплантатами.

Фото: Amir Cohen / Reuters
Не хуже других
В США и других странах протезирование распечатанных на принтере имплантатов начали проводить довольно давно, что позволило пациентам, казалось бы, обреченным на инвалидность, вернуться к нормальной жизни. В последнее десятилетие 3D-печать в России тоже стала очень популярной, но только сейчас она стала активно внедряться в эндопротезировании. Это объясняется тем, что развитие технологии способствовало удешевлению оборудования, которое раньше из-за своей дороговизны (десятки миллионов рублей) не было доступно отечественным клиникам. Операции с использованием 3D-принтеров, несмотря на высокую потребность пациентов в качественных протезах, были очень редкими.
В 2017 году ученые из Тюменского государственного медицинского университета (ТГМУ) распечатали полимерный протез бедренной кости для замены изношенного импланта. В том же году в Самаре врачи провели тестирование методов печати суставных протезов для лечения пациентов с артрозом. В 2018 году в ТГМУ был протестирован аддитивный подход для создания заменителей костей из титанового сплава. Похоже, российские врачи стали понимать, что 3D-печать обладает рядом преимуществ перед обычными методами протезирования, а первые успешные операции доказывают конкурентоспособность технологии.
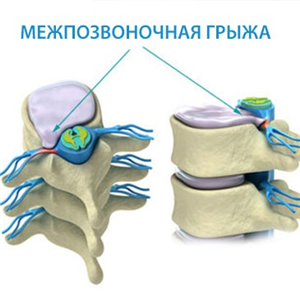
Со временем позвоночник человека изнашивается, испытывая ежедневные колоссальные нагрузки. Патологические процессы также не проходят бесследно и могут нанести непоправимый вред, который невозможно устранить консервативными методами лечения. Для многих людей единственным шансом на полноценную жизнь без боли и дискомфорта является замена позвоночного диска.
Показания
Позвоночник является основной опорой человеческого тела, поэтому ежедневно испытывает колоссальные нагрузки, связанные с изменением положения тела, рывками, поднятием тяжестей. Особенную нагрузку испытывают спортсмены, поскольку именно они попадают в особую зону риска и более подвержены травмам и повреждениям.
В случае небольшого износа межпозвоночных дисков специалисты всегда стараются решить проблему с помощью консервативного лечения. Хирургическое вмешательство в позвоночник, как и протезирование суставов, — это крайняя мера, которая применяется в том случае, если другие способы не приносят результата.
Операция по замене межпозвоночного диска поясничного отдела позвоночника проводится только по особым показаниям:
Искривление позвоночника на угол более 40 градусов.
Все эти причины являются весомыми для принятия специалистом решения о необходимости хирургического вмешательства.
Важно! Операция по замене межпозвоночного диска является риском для здоровья и применяется только в случае острой необходимости.
Противопоказания
Любое хирургическое вмешательство связано с определенными рисками и особенностями, поэтому может быть применено не во всех случаях. Чаще всего противопоказаниями для проведения операции становятся проблемы со здоровьем у пациента, связанные с воспалительными процессами или инфекционными заболеваниями. Дискэктомия также не проводится в случае положительного результата консервативного лечения.

Также можно выделить ряд противопоказаний, при которых операция не проводится:
- сердечная и легочная недостаточность,
- беременность и грудное вскармливание,
- нарушения свертываемости крови,
- диабет,
- злокачественные новообразования.
Данные патологии и состояния не дают возможность провести операцию без осложнений. Вмешательство при данных проблемах может быть только в случае серьезной угрозы жизни пациента.
Чем заменяют межпозвоночный диск
Протез межпозвоночного диска — это специально сконструированное устройство, вживляемое в позвоночник. Имплант может иметь различные формы и размеры в зависимости от его основного назначения.
Для изготовления используются материалы высокого качества, обладающие биологической совместимостью с тканями организма человека и не вызывающие аллергической реакции.

Используемые конструкции бывают подвижные (динамичные) и жесткие (неподвижные), визуально представляющие собой конструкции из пластин, скоб, пружин и жестких стержней.
Также могут быть импланты нового поколения, которые полностью повторяют размеры и строение межпозвоночного диска и самих позвонков.
Для изготовления чаще всего используются сплавы металлов на основе титана, а также биополимеры. Реже для изготовления используется керамика.
Цена на импланты варьируется в зависимости от фирмы-производителя и страны, где был изготовлен протез, а также от необходимой модели и типа. Например, протез межпозвоночного диска стоит от 140 тысяч рублей, позвонка — от 70 тысяч.
Данная сумма не включает в себя стоимость операции, то есть общая стоимость операции и импланта может варьироваться от 120 до 500 тысяч рублей.
Повторная операция и замена импланта необходимы через 15—20 лет в зависимости от модели и качества установленного протеза.
Ход операции
Любое хирургическое вмешательство имеет ряд особенностей, которые зависят от состояния пациента, его организма, а также навыков хирурга.
Важно! Следует очень внимательно отнестись к выбору специалиста, который будет проводить операцию, поскольку есть большие риски, связанные с вмешательством.
Существует два типа хирургического вмешательства, которое применяется в случае серьезного повреждения позвоночника:
- стабилизация — необходима в том случае, если достаточно лишь придать жесткости определенному отделу позвоночного столба,
- полная замена поврежденного диска на искусственный производится в случае, если стабилизация не принесет необходимого эффекта.
Решение о применении того или иного способа принимается только после полного обследования пациента и выявления всех особенностей его состояния.
Очень многое зависит от исходного состояния костей и окружающих тканей пациента, а также от образа жизни и возраста. Пациентам старше 50—55 лет, людям, ведущим малоподвижный образ жизни, а также страдающим лишним весом или имеющим слабую структуру костной ткани предложат первый вариант вмешательства — стабилизацию. Молодым пациентам, которые ведут активный образ жизни и имеют хорошую плотность костей, вероятнее, предложат установку импланта.
Нельзя выделить один конкретный вид операции, который подходил бы всем без исключения, но обе эти операции объединяет необходимость вмешательства в организм, а также общая цель — стабилизация позвоночника.
В некоторых случаях врач может принять решение о необходимости лазерной реконструкции межпозвонковых дисков. Чаще всего основаниями для подобного вмешательства является грыжа или протрузия, которые не требуют замены диска на протез, но и не устраняются консервативными методами.
Данная операция проводится под местным наркозом и подходит для шейного, грудного и поясничного отделов позвоночника.
Этот вид хирургического вмешательства проводится на протяжении многих лет и долгое время являлся единственным способом сохранения здоровья позвоночника и его стабилизации.
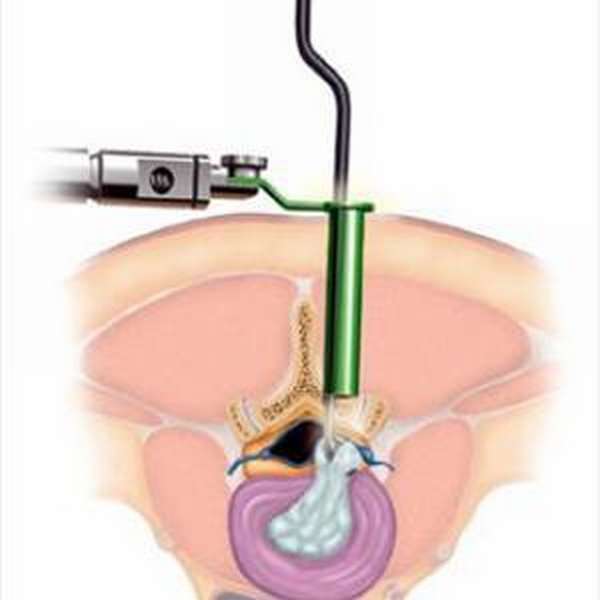
Во время операции хирург совершает разрез тканей над поврежденным участком и производит удаление межпозвоночного диска.
После этого позвонки фиксируют с помощью винто-стержневой системы, которая специально изготавливается для подобного вмешательства. Дополнительно устанавливается имплант между позвонками. Это необходимо для предотвращения трения позвонков и их истончения.
Справка. Во время операции используются винты, титановые стержни и пластины.
Но, несмотря на возможные осложнения и развитие патологии, этот способ вмешательства может быть единственным способом лечения и возвращения человека к нормальной жизни.
Протезирование диска производится только в шейном и поясничном отделах. Последнее поколение имплантов имитирует естественное расстояние между позвонками и почти полноценно выполняет амортизационные функции.
Титановые имплантаты имеют подвижную сердцевину, выполненную из высококачественного пластика, а особое покрытие гарантирует врастание импланта в кость в течение трех—четырех месяцев.
Данная операция не проводится со стороны спины, доступ должен обеспечиваться спереди. Позвонки не скрепляются друг с другом, то есть их естественные функции не нарушаются, подвижность сохраняется и полностью восстанавливается после замены диска.
Хирургическое вмешательство проводится под общим наркозом, при замене в поясничном отделе доступ обеспечивается через прямую мышцу живота. Поврежденный диск удаляется, на его место под контролем рентгена и микроскопа производится установка импланта. Рана ушивается послойно.
Процесс реабилитации зависит от состояния пациента после прекращения действия наркоза. Чаще всего выписка происходит на 3—5 сутки после операции с дальнейшим контролем у специалиста.
Возможные последствия
Любое оперативное вмешательство несет определенные риски и может иметь серьезные последствия. Осложнениями при замене межпозвоночного диска могут стать:
- инфицирование тканей, окружающих место вмешательства,
- резкие и острые боли,
- тромбоз,
- поломка протеза,
- смещение импланта.
Несмотря на то что перед операцией проводится тщательное обследование всего организма, а импланты подбираются исходя из особенностей организма пациента, могут возникнуть проблемы как в период реабилитации, так и в процессе дальнейшей полноценной эксплуатации установленного протеза.
Реабилитация
Каждый вид операции является сложным вмешательством и требует особого врачебного опыта. Стабилизация позвоночника, как и протезирование, занимает не менее 2—3 часов. После операции пациент помещается в реанимацию для выведения из наркоза, после чего при удовлетворительном состоянии переводится в обычную палату.
Чаще всего выписка производится через 3—5 дней после проведения операции, но при этом в дальнейшем требуется регулярный контроль состояния у специалиста.
В течение месяца после проведения операции не допускаются серьезные нагрузки на позвоночник, запрещается езда на велосипеде и мотоцикле.
Физические нагрузки должны постепенно увеличиваться по истечении первого месяца после имплантации, занятия спортом возможны уже в конце второго месяца.
Реабилитация после стабилизации позвоночника не дает таких больших возможностей, как после протезирования: занятия спортом ограничиваются в связи с малой подвижностью определенного отдела позвоночника.

Физиотерапевтические процедуры назначаются для улучшения кровообращения, но только после проведения диагностики состояния пациента, а также под строгим контролем врача, поскольку неправильно подобранное воздействие может негативно сказаться на состоянии пациента и приживании протеза.
Лечебная физкультура применяется для восстановления подвижности позвоночника и возвращения к нормальной жизни. Комплекс подбирается исходя из индивидуальных особенностей операции и последующего восстановления.
Отзывы
Любая процедура имеет как положительные, так и отрицательные отзывы, поэтому протезирование межпозвоночного диска не является исключением. Но следует понимать, что есть последствия, которые неизбежны, но именно через них пациенты приходят к полноценной жизни.
Например, среди негативных моментов многие отмечают:
- боль после операции,
- онемение конечностей сразу после вмешательства и на протяжении нескольких недель после нее,
- поломку протеза и миграцию компонентов импланта,
- невозможность заниматься спортом после стабилизации позвоночника,
- боль в руках и ногах, мышечную слабость,
- ограниченность подвижности позвоночника.
Все это является следствием как личного восприятия последствий операции, так и ошибок врача во время установки протеза.
Из положительных отзывов можно выделить следующие ключевые моменты:
- устранение симптомов, мешающих нормальной повседневной жизни,
- возвращение подвижности позвоночника при протезировании диска,
- возвращение к спорту уже через два месяца после операции при протезировании диска,
- уменьшение болей и мышечной слабости при стабилизации позвоночника.
Заключение
Замена межпозвоночного диска проводится только в том случае, если консервативное лечение не дает положительного результата. При этом следует особое внимание уделить не только диагностике до операции, но и выбору грамотного специалиста, который сумеет правильно установить протез.

- " href="https://fcn-tmn.ru/%d0%bf%d0%bb%d0%b0%d1%81%d1%82%d0%b8%d0%ba%d0%b0-%d0%b4%d0%b5%d1%84%d0%b5%d0%ba%d1%82%d0%b0-%d0%ba%d0%be%d1%81%d1%82%d0%b5%d0%b9-%d1%87%d0%b5%d1%80%d0%b5%d0%bf%d0%b0-%d1%81-%d0%bf%d0%be%d0%bc%d0%be/" hreflang="ru-RU" lang="ru-RU">
- " href="http://fcn-tmn.ru/en/english/" hreflang="en-GB" lang="en-GB">
Пластика дефекта костей черепа с помощью моделируемой титановой сетки
| Отделение: | Нейрохирургическое отделение №1 (детское) |
| Нозология: | Дефект черепа (детского возраста) |
Пластика дефекта костей черепа с помощью моделируемой титановой сетки.
Данный вид операции заключается в выделении краев дефекта костей черепа, с последующим закрытием его титановой сеткой. Моделирование имплантата происходит непосредственно во время операции. Фиксация пластины к костям черепа происходит с помощью микровинтов. Этот вид закрытия дефекта возможен в том случае, если дефект черепа простой формы, не требующей высокоточного моделирования. Еще одним условием является возраст пациента от 14 лет и старше, когда активный рост костей черепа завершен.
Пациент К, 15 лет.
Диагноз: Посттрепанационный дефект костей черепа в теменно-височной области справа.
МСКТ-картина до оперативного лечения.
Операция: Микрохирургическая краниопластика дефекта черепа моделируемой титановой сеткой.
МСКТ костей черепа после оперативного лечения.
Пациенты выписаны на 4е сутки после оперативного лечения, в удовлетворительном состоянии.
Пластика дефекта костей черепа, с помощью смоделированного или распечатанного на принтере 3D-импланта.
Данный вид операции заключается в выделении краев дефекта костей черепа, с последующим закрытием индивидуально смоделированным имплантом. Имплант изготавливается заранее, индивидуально для пациента. Основой для изготовления импланта является данные тонкосрезовой МСКТ. Фиксация к костям черепа происходит с помощью микровинтов. Данный вид оперативного лечения применяется в том случае, если дефект имеет сложную форму и адекватное интраоперационное моделирование импланта не возможно. Показанием к данному виду операций так же является возраст старше 12-14 лет.

Пластика дефекта костей черепа с помощью стереолитографичекой модели.
После освобождения краев дефекта и отслаивания твердой мозговой оболочки от них, на дно дефекта укладывается пластина-сетка. После чего на нее наносится специальный костный цемент и моделируется форма импланта. И сетка и цемент с течением времени замещаются костью. Таким образом через несколько лет инородных тел в голове пациента не остается.
Жалобы: Со слов мамы пациента, на наличие мягкого объёмного образования в левой теменной области.
Диагноз: Последствия перенесенной ЗЧМТ, ушиба головного мозга средней степени тяжести. Состояние после удаления внутримозговой гематомы левой теменной доли. Лептоменингеальная киста, растущий перелом дефекта теменной кости черепа.
Проведена операция: Микрохирургическая пластика твердой мозговой оболочки, сложного дефекта черепа левой теменно-височной области моделируемой резорбируемой сеткой и остеокондуктивным материалом Norian. На 2 суток оставлен активный наружный дренаж и наружный люмбальный дренаж.
Пациент выписан из стационара на 6 сутки после операции, в удовлетворительном состоянии.

МРТ головного мозга до операции

МСКТ головного мозга до операции

МСКТ костей черепа с 3D реконструкцией до операции.

МСКТ костей черепа с 3D реконструкцией после операции.

МСКТ головного мозга и костей череп после операции.
Пластика дефекта черепа аутокостью
Жалобы: Со слов мамы пациента, на наличие мягкого объёмного образования в левой теменной области.
Анамнестически и при обследовании диагностирован посттрепанационный дефект костей черепа.
Диагноз: Последствия перенесенной ЗЧМТ, ушиба головного мозга средней степени тяжести. Состояние после удаления внутримозговой гематомы левой теменной доли. Лептоменингеальная киста, растущий перелом дефекта теменной кости черепа.
МРТ головного мозга до операции
МСКТ головного мозга до операции
МСКТ костей черепа с 3D реконструкцией до операции.
Операция: Микрохирургическая пластика твердой мозговой оболочки, сложного дефекта черепа левой теменно-височной области.
МСКТ костей черепа с 3D реконструкцией после операции.
МСКТ головного мозга и костей череп после операции.
Пациент выписан из стационара на 6е сутки после операции, в удовлетворительном состоянии.
Одной из распространенных патологий позвоночника является его повреждение. При разрушении позвоночного столба обычно проводится стабилизация позвоночника с помощью металлоконструкций. После такой операции следует длительный восстановительный период, на протяжении которого необходимо соблюдать все предписания врача. Сроки восстановления после хирургического вмешательства для каждого индивидуальны и зависят от множества факторов.
- Показания
- Техники операции
- Реабилитация
- Медикаменты
- ЛФК и гимнастика
- Питание
- Физиотерапия
- Сроки восстановления
- Образ жизни после операции
- Осложнения
- Инвалидность
- Вывод
Показания

В результате ударов, падений или аварий позвоночник становится нестабильным, меняется его форма. Все это существенно сказывается на состоянии здоровья пациента и его образе жизни. Для стабилизации деформированных позвоночных сегментов проводится операция, во время которой на позвоночный столб крепятся титановые пластины или другие металлоконструкции. Установка в позвоночник металлических конструкций проводится при наличии таких показаний:
- межпозвоночная грыжа;
- дегенеративно-дистрофические изменения связок, дисков;
- сужение спинномозгового канала;
- нарушение целостности позвонков вследствие травмы.
![]()
При наличии данных патологических состояний проводится операция, на позвоночнике вставлены болты, делающие поврежденные сегменты неподвижными.
Техники операции
Для стабилизации поврежденного отдела позвоночника могут применяться следующие виды хирургического вмешательства:
- Динамическая фиксация. Данная техника протезирования способствует стабилизации позвонков, при которой сохраняется незначительная подвижность позвонков. Чаще всего имплантат, в качестве которого преимущественно применяются титановые пластины, вживляется между остистыми отростками в пояснично-крестцовом отделе. Такая операция обычно проводится при стенозе, радикулопатии, грыже или смещении позвонков назад.
- Транспедикулярная стабилизация. С помощью специальной ножки (педикулы) в смежные позвоночные тела вставляется корригирующая металлическая конструкция в виде винтов, крепко соединенных между собой штангами. Подобная техника чаще всего применяется при смещении или переломе позвонков.
![]()
- Транскутанная фиксация. Суть данной операции заключается в следующем. Через небольшой разрез в травмированный сегмент позвоночника вводится зонд, с помощью которого происходит вживление в костные структуры стабилизирующего импланта. Благодаря тому, что стабилизация проводится транскутанно (через кожу), данная техника является наиболее безопасной.
Техника стабилизации поврежденных позвонков подбирается специалистом в индивидуальном порядке, учитывая множество факторов: тип повреждения, возраст и состояние здоровья пациента, наличие противопоказаний. Для операции могут применяться различные металлоконструкции: винты, пластины, стержни, скобы.
Реабилитация
После того, как было проведено хирургическое вмешательство, организму необходимо восстановиться и адаптироваться к вживленной металлоконструкции. Реабилитация после операции на позвоночнике с металлоконструкцией может длиться от пары дней до нескольких лет. Для того чтобы ускорить процесс полного выздоровления, пациент должен заниматься консервативным лечением, ЛФК и правильно питаться.
Первые несколько дней, а то и недель после операции на позвоночнике, пациент должен соблюдать постельный режим и принимать медикаменты, прописанные врачом. Во время реабилитации чаще всего назначаются такие лекарства:
- Наркотические анальгетики для снятия болевого синдрома: Морфин, Трамадол, Фентанил.
- НПВС для устранения боли, воспаления: Диклофенак, Ибупрофен, Мелоксикам.
- Миорелаксанты для расслабления мускулатуры: Мидокалм, Сирдалуд, Ксеомин.
- Хондропротекторы для восстановления хрящевой ткани: Артра, Терафлекс, Дона.
- Антикоагулянты, препятствующие образованию тромбов: Гепарин, Синкумар, Варфарин.
- Антибиотики, предупреждающие инфицирование тканей: Доксициклин, Амоксиклав, Цефазолин.
При необходимости назначаются дополнительные специфические препараты. Также необходимо принимать витамины группы В, витаминно-минеральные комплексы.
Первое время, после того, как была сделана операция по стабилизации позвоночника поясничного отдела, необходимо соблюдать строгий постельный режим. Начинать двигаться можно только с разрешения врача, причем, первые телодвижения должны быть самыми простыми:
- движение пальцами рук, ног;
- шевеление кистями;
- сгибание-разгибание локтей, коленей;
- различные дыхательные упражнения.
Через несколько дней больному разрешают подниматься с постели, но садиться после такой операции можно только через 2-3 месяца. Во время реабилитации обязательно назначается лечебная физкультура, способствующая восстановлению функций позвоночника, укреплению мышечного корсета, улучшению метаболизма. Гимнастический комплекс подбирается индивидуально.
Рекомендуется выполнение таких упражнений:
ЛФК после операции на позвоночнике с металлоконструкцией необходимо выполнять регулярно, не совершая резких движений, поворачиваний или наклонов. Категорически запрещаются кардиоупражнения. Для достижения лучшего результата необходимо совмещать гимнастику с массажем, ношением ортопедического корсета.
Питание после стабилизации нестабильных сегментов позвоночника – это важный момент восстановления. В первый день после операции пациенту разрешается употреблять только негазированную минеральную воду. Начиная со второго дня реабилитационного периода, в рацион питания постепенно вводятся молочные продукты, чай, сухари, жидкая, перетертая пища. Первое время после хирургического вмешательства на позвоночнике необходимо употреблять легкую, нежирную пищу, насыщенную витаминами и минералами, в особенности кальцием. Питаться нужно не менее 5 раз на день небольшими порциями. Очень важно соблюдать питьевой режим, употреблять не менее 1,5 литра воды.
Это один из важнейших этапов в реабилитационном периоде после операции на позвоночнике. Магнитотерапия, электрофорез, воздействие звуковыми волнами или ультразвуком, а также применение холода или тепла – все эти физиопроцедуры способствуют восстановлению кровообращения, ускоряют процесс регенерации и снимают болевые ощущения.
Сроки восстановления
Сроки восстановления после операции на позвоночнике с металлоконструкцией в каждом случае индивидуальны и зависят от ряда факторов: тяжести операции, возраста и состояния пациента, наличия осложнений, соблюдения предписаний врача и так далее. Продолжительность восстановления во многом зависит от площади работы. Чем больше позвонков соединяются между собой, тем дольше организм будет восстанавливаться.
Если операция простая (удаление грыжи), то период реабилитации составляет всего пару дней. В тяжелых случаях (при повреждении спинного мозга, параличе) на восстановление может потребоваться несколько лет. В среднем период реабилитации занимает 3-5 месяца. Чем раньше пациент начнет выполнять реабилитационные мероприятия, тем быстрее пойдет на поправку.
Образ жизни после операции
После стабилизации позвонков с помощью металлоконструкций образ жизни больного меняется. На протяжении первого года он должен носить специальный ортопедический корсет, ежедневно заниматься ЛФК, соблюдать правильное питание, укреплять иммунную систему. Во избежание сдвига позвонков первые 2-3 месяца пациенту запрещается наклоняться и резко поворачиваться. После хирургического вмешательства на позвоночнике нельзя сильно нагружать спину, поднимать тяжести, физически перенапрягаться.
Также необходимо запомнить следующие важные моменты:
- При наличии избыточного веса, от него необходимо избавиться, так как лишние килограммы оказывают сильную нагрузку на спину.
- Прием алкоголя во время реабилитационного периода недопустим.
- К половой жизни после операции можно вернуться через 2-3 недели, при условии отсутствия осложнений. Во время занятий сексом не должно возникать перенапряжения спины.
- Женщинам разрешается беременеть и рожать только по истечению 1 года с момента операции, когда позвоночник окончательно окрепнет.
В остальном образ жизни после операции на позвоночнике с металлоконструкцией не меняется.
Осложнения
После того, как была проведена декомпрессивно-стабилизирующая операция на поясничном отделе позвоночника, может возникнуть боль. В норме болезненные ощущения должны быть слабыми и быстро пройти. Но если болевой синдром не дает покоя и постоянно усиливается, то необходимо обратиться к врачу, так как это может свидетельствовать о развитии таких осложнений:
- отторжение имплантата;
- инфицирование позвоночника;
- образование ложного сустава;
- сомнительное качество металлоконструкции.
При развитии подобных осложнений производится удаление вживленного имплантата.

Инвалидность
Хирургическое вмешательство на позвоночнике — это сложнейшая манипуляция, нуждающаяся в длительном восстановительном периоде. Поэтому многие интересуются, дают ли инвалидность после операции на позвоночнике? Само по себе вживление металлоконструкции в кость не означает инвалидизацию человека, но при развитии осложнений больной вполне способен оформить инвалидность. Врач направляет пациента на медико-социальную экспертизу (МСЭК) при наличии таких показаний:
- отсутствие положительного результата на протяжении 6 месяцев реабилитации;
- частые обострения патологии после операции;
- ограничение подвижности;
- продолжительная нетрудоспособность больного;
- появление особого типа головных болей – цефалгии.
МСЭК после детального изучения пакета документов пациента и оценки состояния его здоровья, отказывает или присваивает инвалидность после операции на позвоночнике с металлоконструкцией. Чаще всего после подобного хирургического вмешательства назначается временная 3 группа инвалидности, которая после перекомиссии часто снимается. При наличии в
ыраженного болевого синдрома и нарушении функционирования организма присваивается 2 группа. Первая группа инвалидности назначается только в очень тяжелых случаях, когда медицина не способна справиться с возникшими после операции осложнениями и больной нуждается в постоянной посторонней помощи.
Вывод
Если позвонки становятся нестабильными или деформируются, то проводится операция, характеризующаяся фиксацией проблемного участка позвоночника при помощи титановых болтов или металлоконструкции другого типа. Подобное хирургическое вмешательство является достаточно сложной процедурой, нуждающейся в длительном восстановительном периоде. Реабилитация осуществляется на протяжении нескольких месяцев и включает в себя прием медикаментов, физиотерапию, массаж, правильное питание и регулярные занятия ЛФК. Соблюдение всех рекомендаций врача позволяет избежать развития осложнений и быстро вернуться к нормальному образу жизни.
Читайте также:




