Зачем ставят дренаж после операции на грыжу
Часто для людей после операции становится неприятным сюрпризом, что у них из раны торчат какие-то трубки, части резиновых перчаток. Люди задаются вопросами: "Что это? Когда их уберут? Для чего они?"
Зачем ставят дренажи?
Медицинские дренажи ставят для выведения инфицированной жидкости, гноя из ран, абсцессов, полостей тела. Дренирование производят с целью оттока экссудата при воспалительных процессах (таким образом снижается интоксикация, рана заживает), декомпрессии полых органов, введения антибактериальных и других препаратов, контроля и профилактики возможных осложнений в послеоперационном периоде.
Классификация дренажей:
- резиновые выпускники (полоски из перчаточной резины);
- марлевые турунды;
- дренажи Пенроуза ("сигарные") - выглядят, как цилиндр из перчаточной резины, внутри которого находится марля;
- полипропиленовые, силиконовые, латексные трубки;
- гелевые сорбенты в полупроницаемой мембране (находятся на стации клинических испытаний).
Врачи пытались использовать дренирующие методики лечения еще в древности - тогда в качестве медицинских дренажей использовали полые стебли растений, трахеи птиц и мелких млекопитающих.
В зависимости от заболевания, локализации, распространенности патологического процесса, применяют различные виды дренирования.
Разновидности дренирования.
- Пассивное - отток отделяемого по дренажу осуществляется под действием силы тяжести. Трубка, либо резинка одним концом находится в патологическом очаге, другой выведен наружу. Если выпускник трубчатый, то к нему присоединяют какой-либо контейнер для сбора отделяемого, если выпускник резиновый – наружный конец его находится под повязкой.
- Сифонное – отток осуществляется по принципу сообщающихся сосудов. Наружный конец дренажной трубки находится в сосуде ниже уровня жидкости, также на нем имеется резиновый клапан, для предотвращения обратного тока содержимого. Это дренаж по Бюлау, его применяют при дренировании плевральной полости.
- Капиллярное – оттоку экссудата способствуют всасывающие свойства дренажа (марлевые турунды, гелевые сорбенты в полупроницаемой мембране).
- Активное – оттоку экссудата способствует создание отрицательного давления при помощи вакуумного аспиратора, либо устройства Редона (гофрированная пластиковая гармошка), которые присоединяются к наружному концу трубки.
- Проточно – промывное – когда в полости стоит 2 и более трубки. По одной вводятся антисептические вещества, либо антибиотики, по другой – аспирируется отделяемое. Для этих целей могут применяться и двухпросветные дренажи, когда одна трубка разделена внутри перегородкой и создается 2 неравнозначных канала. По меньшему каналу осуществляется введение антисептиков при помощи микроирригатора, по большему - осуществляется аспирация содержимого.
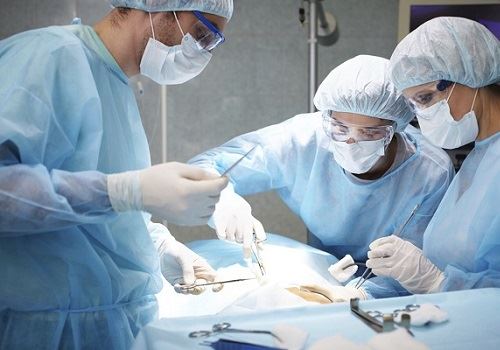
Чаще дренажи вводятся в конце хирургической операции. После удаления патологического очага, либо вскрытия гнойника, в рану или гнойную полость вставляют дренаж. При этом следят за тем, чтобы дренаж не сдавливал сосудисто - нервный пучок, не перегибался. Какие дренажи ставятся, и в каком количестве, зависит от размеров и конфигурации раны. Например, если вскрыли небольшой фурункул на руке, достаточно установить 1 резиновый выпускник. Если вскрывалась большая гнойная полость, имеющая неправильную форму, затеки, карманы, то устанавливают несколько дренажей, чаще трубчатых. На боковых поверхностях трубок при дренировании делают отверстия. Трубки выводятся не только через основную рану, но и через дополнительные разрезы (контрапертуры), которые накладывают в проекции всех отдаленных затеков. Возможно активное дренирование и налаживание проточно – промывной системы.
Если операция была на органах брюшной или грудной полости, могут поставить несколько дренажей в зависимости от локализации патологического процесса и его характера, их всегда фиксируют швами к коже (делают это для того, чтобы трубки не выпали раньше времени). Если в брюшной полости выпота не было вообще, либо небольшое количество серозного отделяемого, могут поставить 1 дренаж, а вот если был гной, кишечное содержимое, желчь, то дренажей устанавливают несколько, в различные отделы полости, где может скапливаться патологическая жидкость (поддиафрагмальные пространства, полость таза, боковых каналов и др.).
В плевральную полость всегда устанавливают дренаж по Бюлау, либо активный дренаж. Непосредственно после операции (на 2-3 сутки) в рану могут поставить дренаж, если произошло нагноение первоначально чистой раны, либо образовалась гематома. Иногда дренирование носит профилактический характер, когда дренаж оставляют в послеоперационном периоде для контроля. Таким образом можно вовремя диагностировать кровотечение (при появлении по дренажу крови), желчеистечение (при появлении желчи) и другие осложнения.
Просвет трубки с течением времени может забиваться свернувшейся кровью, некротизированными тканями, поэтому необходимо проверять ее проходимость, промывать антисептическими растворами. Иногда дренажи меняют. Марлевые тампоны функционируют до 24 ч, потом они пропитываются инфицированным отделяемым, и перестают выполнять свою функцию. Соответственно, их меняют каждый день. Резиновые трубки и полоски функционируют до 2 суток, полихлорвиниловые трубки до 6-7 суток, силиконовые - до 12 суток.
Сколько нужно держать дренажи?
Полностью убирают дренажи в различные сроки. Из гнойных полостей – после прекращения подтекания гнойного отделяемого и значительного уменьшения размеров дренированной полости, очищения ее стенок. Из брюшной полости трубки извлекают после прекращения поступления по ним отделяемого, обычно через 4—7 дней. При дренировании желчных протоков сроки весьма вариабельны в зависимости от вида проведенной операции – от 3-х недель до 2-х лет (каждые 3 месяца их меняют на новые). Из плевральной полости трубки убирают, когда по ним перестает поступать жидкость или воздух, при этом по данным рентгенографии легкие расправлены.
А.В.Юрасов
Доктор медицинских наук, Российский Научный Центр Хирургии РАМН, Москва
Дренирование ран и полостей является важным элементом абсолютного большинства хирургических вмешательств. Пластика брюшной стенки при послеоперационных грыжах – не исключение. Это наиболее часто выполняемое плановое хирургическое вмешательство. В последние годы с широким внедрением аллопластических операций, дренирование раны после герниопластики стало обязательным условием достижения успеха лечения. Причины этого в особенностях протекания раневого процесса при имплантации синтетических материалов и техники выполнения аллогерниопластики.
К сожалению, несмотря на профилактические мероприятия, частота инфекционных осложнений (инфильтрат и нагноение раны, лигатурный свищ) после реконструкции брюшной стенки по нашим данным составляет около 6%. Ретенционные осложнения (серомы и гематомы в ране) в различные сроки после операции наблюдаются у 9% больных. Совершенствование методов профилактического дренирования послеоперационных ран является одним из путей уменьшения количества раневых осложнений.
Целью профилактического дренирования раны является предупреждение скопления в ней раневого отделяемого, являющегося средой для развития раневой инфекции.
Профилактика осложнений является наиболее актуальной сферой применения дренажей, поскольку лечебное дренирование, обеспечивающее ликвидацию остаточных полостей и удаление их содержимого, является вынужденной мерой вследствие неэффективных профилактических мероприятий в ране. Лечение осложнений всегда требует времени и материальных затрат, замедляет полноценную реабилитацию пациента, затрудняет работу лечебного учреждения.
Активное дренирование предполагает подключение дренажей к различным аспирационным устройствам. Под действием создаваемого ими разрежения, из раны эвакуирется отделяемое, остаточная полость спадается, стенки ее плотно соприкасаются, что обеспечивает их срастание.
Простейшими аспирационными устройствами являются резиновые или пластиковые груши и им подобные конструкции. Их преимущества в доступности, простоте применения, дешевизне и возможности больного свободно передвигаться, не прекращая активного дренирования раны. Однако они не обеспечивают контроль за степенью разрежения,
не исключают обратный заброс в рану ранее эвакуированного отделяемого и контакт стерильного внутреннего просвета дренажа с внешней средой при опорожнении резервуара.
Этих недостатков лишены стационарные аспирационные устройства, а именно электрические медицинские отсосы различных конструкций и централизованные вакуумные системы. В отечественной хирургии чаще всего используется хорошо себя зарекомендовавший электрический аппарат Лавреновича с банками Боброва. Он, как и централизованная вакуумная система, круглосуточно обеспечивает дозированное разрежение в дренаже, исключая инфицирование его просвета из внешней среды. Основным недостатком этих систем является невозможность полноценной активизации больного без отключения от аспирационного устройства. Не последнее значение имеет и высокая стоимость подобных аппаратов и систем.
Система Unovac фирмы Unomedical (Дания) специально разработана с учетом всех вышеперечисленных недостатков существующих аспирационных устройств. Легкость конструкции, автономность, удобство фиксации к поясу и постели, простота обслуживания сочетаются с полным герметизмом, обеспечивающим стерильность, и постоянным уровнем разрежения. Это достигается благодаря применению высококачественного эластичного резервуара с двумя механическими однонаправленными клапанами, обеспечивающего стабильное разрежение и прием жидкости,
и сменных мешков для сбора раневого отделяемого. Простота конструкции обеспечивает ее относительно невысокую стоимость, полностью окупаемую надежностью, эффективностью и удобством применения.
Важной составной частью системы является поставляемый в комплекте дренаж системы Ulmer вместе с отстроконечным стилетом для его проведения. Особенностью данного дренажа является обеспечение равномерного разрежения по всей длине префорированного участка благодаря специальной калибровке перфорационных отверстий. В результате проходимость дренажа сохраняется в течение всего срока его эксплуатации, дренируются все отделы раны, где он проходит.
Благодаря стилету-проводнику, установка дренажа осуществляется в направлении из раны к коже, а не наоборот (как при традиционном дренировании), что более соотвествует правилам асептики. Точное соответствие диаметра дренажа и стилета-проводника позволяет выполнить дренирование легко и атравматично.
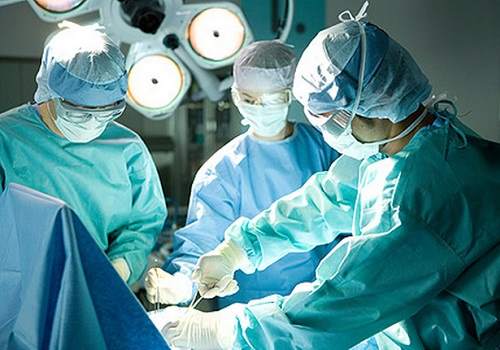
В РНЦХ РАМН в 2002 – 2003 годах проведена апробация аспирационной системы Unovac у 20 последовательно оперированных больных с обширными и гигантскими послеоперационными грыжами передней брюшной стенки. Всем больным выполнена герниопластика комбинированным способом с надапоневротическим размещением протеза Prolene. Методика операции и особенности послеоперационного лечения не отличались от обычно применяемых у таких больных.
Все пациенты начинали ходить через сутки после операции. Дренажи удаляли через 5 суток после операции. Ни у одного пациента не было ретенционных и инфекционных раневых осложнений, не потребовалось удалять дренаж ранее положенного срока в связи с его дисфункцией.
При ультразвукововм контроле раны через две недели после операции ограниченных скоплений жидкости не выявлено. Это указывает на адекватное функционирование дренажей Ulmer и аспирационной системы Unovac.
Важным аспектом лечения была возможность благодаря системе Unovac обеспечить полноценное дренирование раны одновременно с возможно более ранней активизацией больных. Это один из основных факторов профилактики у больных с послеоперационными грыжами больших размеров длительного пареза кишечника, дыхательной недостаточности и тромбоэмболических осложнений.
Результаты применения аспирационной системы Unovac у больных с послеоперационными грыжами передней брюшной стенки больших размеров дают основания считать ее применение эффективным для профилактики раневых осложнений. В настоящее время по соотношению потребительских качеств и стоимости ей нет аналогов на отечественном рынке.
Что такое дренаж? Ответ на поставленный вопрос вы найдете в материалах данной статьи. Кроме того, мы поведаем вам о том, как осуществляется такой метод в
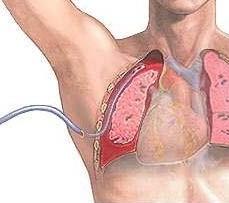
Общие сведения
Дренаж в медицине – это лечебный метод, который заключается в том, чтобы выводить наружу содержимое ран, полых органов, гнойников, а также патологических или естественных полостей тела.
Полноценное и правильное дренирование способно обеспечить достаточный отток экссудата и создать наилучшие условия для быстрейшего отторжения погибших тканей с переходом процесса заживления в регенерационную фазу.
Дренаж в медицине практически не имеет никаких противопоказаний. Кстати, такой метод имеет еще одно неоспоримое достоинство в процессе гнойной антибактериальной или хирургической терапии, которое заключается в возможности целенаправленной борьбы с инфекцией ран.
Условия эффективного дренажа
Чтобы произвести эффективный дренаж (в медицине), специалисты определяют его характер, выбирают оптимальный для каждого случая способ дренирования, а также использование медикаментозных средств для промывки полостей (соответственно микрофлоре). Немаловажную роль в такой практике играет исправное содержание дренажной системы и соблюдение правил асептики.

При помощи чего осуществляется?
Дренаж в медицине осуществляется при помощи стеклянных, резиновых или же пластиковых трубок различных диаметров и размеров. Кроме этого, иногда требуются перчаточные выпускники, специально изготовленные пластмассовые полосы, марлевые тампоны, а также катетеры и мягкие зонды, которые вводятся в дренируемую полость или рану.
Как производится?
О том, что такое дренаж, вам уже известно. Однако далеко не каждый знает, как осуществляется данная процедура. Следует отметить, что способы ее проведения всегда различны и зависят от вида образовавшихся ранок и используемого приспособления. Так, для лечения глубоких и больших ран используют дренирование марлевыми тампонами. Для этого в гнойную полость вводят квадратный кусок марли, который в центре прошит шелковой нитью. Ее тщательно расправляют, а затем покрывают все стенки и дно раны. Далее полость рыхло тампонируют при помощи марлевых тампонов, заранее вымоченных в гипертоническом растворе хлорида натрия. При этом их рекомендуется менять через каждые 4-6 часов, дабы предупредить повреждение ткани. В завершение марлю следует извлечь из раны, подтянув за шелковую нить.
Другие способы дренирования
Следует особо отметить, что для лечения гнойных полостей марлевые тампоны и резиновые выпускники используются довольно редко. К примеру, последнее приспособление вообще не обладает отсасывающими свойствами. Оно забивается детритом и гноем, покрывается слизью, тем самым вызывая воспалительные процессы в окружающих тканях.
Таким образом, чтобы провести правильный дренаж гнойных ран, специалисты стали использовать специальные трубчатые приспособления. Они могут быть одинарными и множественными, двойными, сложными и пр.

Дренаж после операции (хирургических ран) предусматривает использование трубок из силикона. По своим упруго-эластическим свойствам, прозрачности и твердости они занимают промежуточное положение между поливинилхлоридными и латексными приспособлениями. Более того, они значительно их превосходят по биологической инертности. Этот факт позволяет увеличить сроки пребывания дренажей в послеоперационных ранах. Следует также отметить, что они могут многократно подвергаться стерильной обработке при помощи горячего воздуха и автоклавирования.
Требования к дренированию
Данный процесс должен осуществляться с соблюдением всех предписанных правил, а именно:
-
Тщательного соблюдения правил асептики. Сюда можно отнести смену или удаление дренажа, особенно если вокруг раны появились воспалительные изменения. Следует особо отметить, что возможность проникновения инфекции в полость уменьшается ровно в два раза, если в течение суток используемое средство заменяется стерильным.
Есть ли необходимость пребывания в реанимации?
Очень часто пациенты спрашивают меня обязательно или нет быть в палате реанимации, многие даже настаивают на нахождении под интенсивным наблюдением. В целом ответ можно дать такой: у пациентов с высоким риском послеоперационных осложнений со стороны сердца, легких, нервной системы пребывание в палате реанимации целесообразно. У пациентов же, неотягощенных сопутствующими заболеваниями, в случае, когда общее обезболивание проходит спокойно, и пациент хорошо его переносит, пребывание в палате реанимации может занимать несколько часов.
Когда восстанавливается общее самочувствие?
На 2-е сутки после операции я рекомендую аккуратно присаживаться в постели и вставать. Если при этом кружится голова, то лучше оставаться в постели. Если же самочувствие позволяет, следует аккуратно двигаться. На второй день после операции можно самостоятельно посещать туалет, передвигаться по палате. На 3-4 сутки самочувствие восстанавливается практически полностью.
Насколько могут беспокоить боли после операции?
В состоянии покоя пациенты обычно отмечают неприятные ощущения. При движении может отмечаться боль. Она может быть резкой при резких движениях.
Как проводится обезболивание после операции?
В первые сутки после операции вводятся наркотические препараты каждые несколько часов. На 2-3 сутки я назначаю сильные обезболивающие средства, как правило, на вторую половину дня и вечер.
Можно ли использовать свои обезболивающие препараты?
Да, можно. Единственным исключением является аспирин. Если вы его принимали до операции, можно продолжить, если нет, то без моего назначения его принимать нельзя. Аспирин является препаратом, который вызывает повышенную кровоточивость, и это может привести к появлению гематом.
Обычно я рекомендую использовать такие обезболивающие средства как Кетанов, Солпадеин, Эффералган (парацетамол) по 1-2 таблетки в день.
Что можно есть после операции?
Каких-то ограничений в питании, обусловленных самих вмешательством, нет. Если у вас имеются хронические заболевания, такие как желчнокаменная болезнь и хронический холецистит, и вы соблюдали диету, то, конечно, ее надо продолжать соблюдать. Обязательно следует придерживаться диеты при наличии сахарного диабета. В данном случае, я считаю, никаких послаблений быть не должно.
Я рекомендую после операции обязательно пить достаточное количество жидкости. Нередко пациенты боятся пить воду или сок, опасаясь, что будет тошнить, поэтому я рекомендую делать это небольшими порциями.
После операции я рекомендую обратить внимание на гранатовый сок (3-4 и более стаканов в день), цитрусовые (апельсин, грейпфрут). В них содержатся важнейшие витамины, которые помогают восстановиться крови после операции.
Когда удаляют дренаж?
Дренаж удаляется на 3-4 день после операции. Дренаж Уновак может быть удален через 3-4 недели после операции.
Почему в ране скапливается жидкость?
Во время операции пересекаются лимфатические пути, в связи с чем лимфа попадает непосредственно в рану. Требуется время, чтобы постепенно ткани начали устранять жидкость самостоятельно, поэтому после операции могут выполняться пункции.
Что делать если жидкость скапливается после выписки?
Обычно я рекомендую обратиться к врачу или медсестре по месту жительства для выполнения пункции (рекомендации для них обычно находятся на обратной стороне выписки). Если данная процедура невыполнима или пациент может приехать на перевязки — я назначаю перевязки в нашем отделении.
Как обрабатывать рану после операции?
Специально обрабатывать рубец после выписки не надо. Для смягчения рубца или для устранения корочек можно использовать детский крем. Для уменьшения рубца можно использовать гель Контрактубекс.
При обильном накоплении жидкости в ране (более 200 мл за сутки), наличии инфекции рекомендуется открытое дренирование — выполнение отверстия в коже подмышечной области. Накапливающаяся жидкость при этом эвакуируется наружу. В течение 3-4 недель необходимо соблюдать чистоту в подмышечной области, подкладывать чистую (необязательно стерильную) пеленку.
Дмитрий Андреевич Красножон, последняя редакция 29 июля 2014 года
Дренаж на поджелудочной железе — это система мягких трубок из силикона, посредством которых происходит выделение патологической жидкости и гноя из послеоперационной зоны. Дренаж находится одним концом в ране, вторым – в емкости для сбора отходов.
Дренирование — это хирургический метод лечения, поэтому назначается и проводится строго по показаниям. Установление дренажа после операции на поджелудочной железе является обязательным условием успешного послеоперационного периода. Благодаря ему уменьшается скопление жидких выделений в месте операции. Длительные сроки поддержания дренирования требуют регулярного промывания дренажа антисептиками. Благодаря такой манипуляции можно избежать развития инфицирования из-за длительного контакта через трубки внутренней среды с воздухом.
Показания к дренированию поджелудочной железы
Поскольку дренирование, как и все инвазивные способы, не является полностью безопасным, существуют определенные показания к этой процедуре. Результатом прямого хирургического вмешательства на ПЖ является развитие послеоперационных осложнений, которые более чем в 50% случаев приводят к летальному исходу.
Если своевременно не удалось наладить процесс дренирования, в пищеварительном тракте образуются свищи, а вследствие неполного оттока жидкости, содержащей большое количество ферментов, в местах после операций развиваются кровотечения.
Показания к дренированию:
- послеоперационная рана,
- абсцессы различной локализации: в сальниковой сумке и под диафрагмой, иногда — в других отделах брюшной полости,
- кисты.
Эти патологические состояния подлежат дренированию в следующих случаях:
- при неэффективности консервативной терапии, в частности, антибиотиками,
- при выраженном болевом синдроме,
- при высоком риске осложнений,
- при малигнизации.
Своевременное дренирование — это профилактика смертельных осложнений: оно способствует раскрытию патологических очагов с гнойными затеками и их очищению.
Для чего нужен дренаж?
Основная функция дренажа – удаление из раны гноя и экссудата.
Во время операции происходит повреждение тканей, а впоследствии – их асептическое воспаление (механизм его развития связан с разрушением клеток). Сам воспалительный процесс сопровождается экссудацией – жидкая составная часть крови протекает в зону посттравматических нарушений. При панкреонекрозе развивается нагноение раневой поверхности. Это вызывает еще большее накопление жидкости и образование гноя – из-за их наличия инфекция может распространяться в организме. 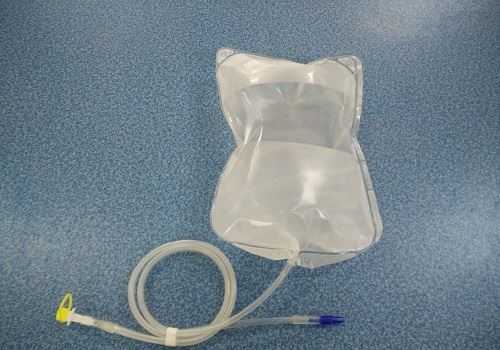
Второе важное предназначение дренажа — контроль над процессом в раневой области:
- по количеству выделяемого гнойного содержимого определяется степень воспаления или присоединение инфекции, на основании чего врач меняет схему антибактериальной терапии,
- по уровню амилазы в содержимом определяется стадия заживления,
- в случае кровотечения из дренажа проводится повторная операция.
Дренирование кист поджелудочной железы
Киста — это отграниченное жидкостное образование, развивающееся в тканях любого паренхиматозного органа, включая поджелудочную железу. Она заполнена панкреатическим отделяемым и тканевым дендритом (разрушенной тканью), способными вызвать нагноение.
Выделяют истинные кисты (в основном, врожденные), и приобретенные в течение жизни — псевдокисты. Наиболее частой и распространенной причиной их образования являются травмы живота и воспалительный процесс – панкреатит (острый и хронический).
После ушиба киста возникает в 30—40%. При остром панкреатите осложнение в виде кисты развивается в 5—19% случаев, при хроническом — в 20—40%.
Даже после нескольких лет после оперативного вмешательства возможно возникновение кист в поджелудочной железе. Это псевдокисты, которые иногда называются ложными. Такое название связано со строением: внутренняя стенка образования не имеет слизистой оболочки. Ложная киста не имеет клинической значимости. В случае если появились какие-то жалобы (боли в животе, тошнота, рвота), ее удаляют.
Еще один метод лечения кисты — дренирование. Если наладить отток содержимого, через какое-то время киста спадается, а со временем — происходит регресс.
Если киста расположена благоприятно, то из нее отводится трубка, по которой жидкое содержимое кисты поступает в желудок. Манипуляция осуществляется путем проведения гастроскопии, брюшная полость не вскрывается. Длительность дренирования составляет 4—16 недель. За это время киста излечивается. Конкретные сроки, сколько будет стоять и когда можно снимать дренаж, устанавливает врач.
В случае расположения кисты вдали от желудка, или же если в нее поступает жидкость из одного общего протока поджелудочной, необходимо наладить постоянный процесс дренирования.
Наличие кисты в тканях поджелудочной железы является показанием для проведения оперативного лечения. Эта манипуляция производится:
- при имеющейся кисте, которая сопровождается выраженными симптомами органной дисфункции,
- если имеются осложнения, связанные с прогрессивным увеличением кисты,
- при огромных размерах патологического образования, даже если оно протекает бессимптомно.
Симптомы, сопровождающие кисту ПЖ:
- подташнивание, иногда рвота без облегчения состояния,
- болезненность в животе,
- кровотечения из верхних отделов пищеварительного тракта.
Осложнения, возникшие из-за быстрого прогрессивного роста кисты:
- сдавливание сосудов,
- стеноз (сужение) луковицы ДПК,
- инфицирование кисты,
- кровоизлияние в полость образования,
- формирование свища в тканях железы.
Кисты большого размера, нуждающиеся в дренировании:
- превышающие 5 см, со стабильным отсутствием роста в течение последних 6 недель,
- больше 4 см при поверхностном (на поверхности железы) расположении кисты у алкоголиков,
- при высокой вероятности малигнизации,
- если есть травматизация в виде сдавления кистой крупных сосудов.
Послеоперационный дренаж
В зависимости от целей, для которых устанавливается дренаж, места его локализации могут быть разными. Широко применяется слепое дренирование для оттока из сальниковой сумки. Для этих целей трубки устанавливают через разрезы в левом и правом подреберьях. Иногда используется другая разновидность: дренаж проводится через область поясницы.
Чтобы не пропустить осложнения, осуществляется контроль за отделяемым с помощью установленного дренажа. При усилившемся выделении гноя меняется доза или сам антибиотик. Полости, куда подведен дренаж также промываются через дренажную систему растворами антибиотиков или анестетиков.
Дренирование не проводится при наличии:
- опухолей, развившихся в кисте ПЖ,
- большого секвестра внутри кисты,
- изменений, указывающих на рак железы.
![]()
Подготовкой к проведению дренирования является всестороннее тщательное обследование больного:
- лабораторное, включающее анализы крови (общеклинический, биохимические, коагулограмма, на гепатиты и ВИЧ),
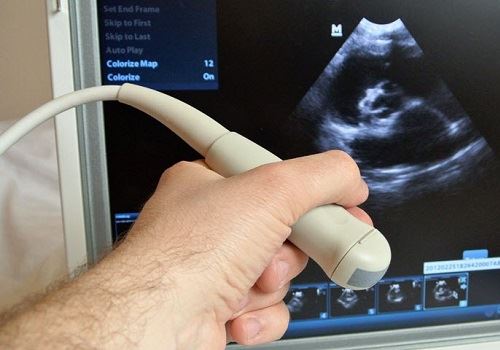
- функциональные методы – УЗИ ОБП и ЗП, КТ или МРТ.
За 8 часов до проведения процедуры необходим полный отказ от еды.
Процедура установления дренажей проводится поэтапно.
Чтобы предотвратить дислокацию катетера, проводится введение его на 2—3 см в полость образования. Для безопасности выполняемую процедуру проводят под УЗИ-контролем.
Для установки дренажа используются несколько методов:
Дренирования железы часто осложняется. К наиболее опасным осложнениям этого процесса относятся:
- ушиваются поврежденные ткани,
- трубки устанавливаются и укрепляются.
При некоторой патологии, например, псевдокистах, дренирование является единственным эффективным методом лечения, поскольку эти образования практически не поддаются консервативной терапии. Дренирование дает результат в 80% случаев, но длительность лечения составляет от 1 до 5 месяцев. Этот метод обладает выраженным терапевтическим эффектом и предупреждает развитие тяжелых осложнений.
Читайте также: