Заболевание височно-нижнечелюстного сустава препараты
Дисфункция височно-нижнечелюстного сустава (ВНЧС) — это обширный симптоматический комплекс различных артрологических, неврологических, ревматических и инфекционных проявлений. Болезненность ВНЧС возникает при открывании рта, приеме пищи или прочих функциональных действиях нижней челюсти.
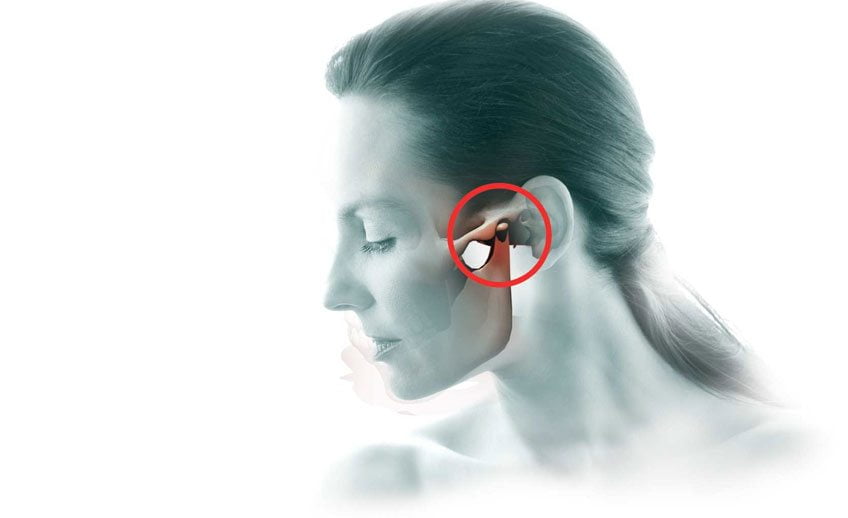
Лечение височно-нижнечелюстного сустава – это сложнейший процесс восстановления парного диартроза на черепе костного скелета человека, наиболее часто встречающегося в детском и старческом возрасте. Однако от ударно-механического поражения не застрахован никто.
Анатомия ВНЧС
Важно знать! Врачи в шоке: "Эффективное и доступное средство от боли в суставах существует. " Читать далее.
Височно-нижнечелюстное образование – это парный черепной сустав, образованный в месте сочленения эпифиза нижнечелюстной кости с височной ямкой в черепе человека, позволяющее осуществлять синхронную подвижность нижней челюсти с правой и левой сторон.
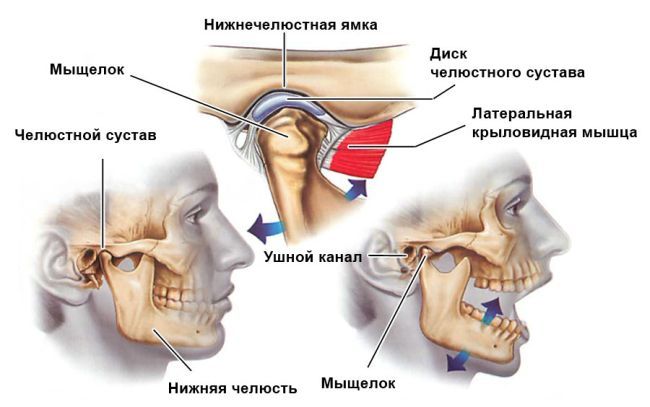
В анатомическую структуру височно-нижнечелюстного сочленения входят:
- непосредственно суставные поверхности – нижнечелюстная головка и ямочное образование височной кости;
- окружает наружную часть ВНЧС суставная капсула;
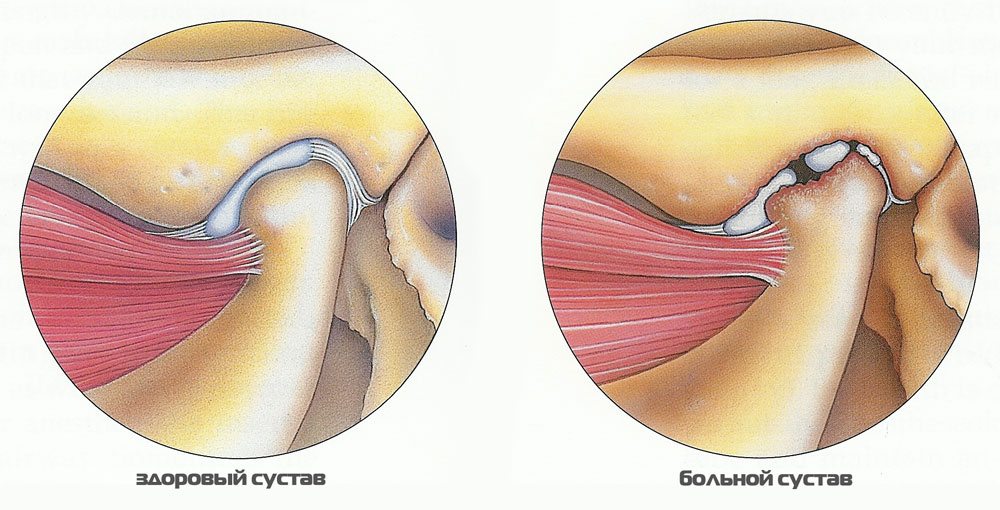
- между соединительными элементами суставных поверхностей находится диск, или хрящ, который образует с капсулой ВНЧС жёсткое сцепление.
Вся височно-челюстная система окутана связочно-мышечным аппаратом, который позволяет не только фиксировать нижнюю челюсть, но и производить ею движения в трех плоскостях:
- открывание и закрывание рта осуществляется по фронтальной оси при жестко зафиксированном суставном диске. Возможно смещение головки нижней челюсти;
- смещение по сагиттальной оси головки и суставного диска; позволяет производить движение нижнечелюстного аппарата вперед и/или назад;
- движения нижней челюстью вправо или влево по вертикальной оси – это результат боковой ротации головки нижней челюсти относительно суставной височной впадины (ямки).
Чувствительная иннервация осуществляется через ушно-височные каналы и жевательные ветви, исходящие из нервных волокон тройничного нерва. Артериальное кровяное снабжение транспортируется по магистральной линии наружной сонной артерии, преимущественно через поверхностную височную артерию, а венозный отток через нижнюю челюсть продолжает движение по яремной шейной вене.
Нарушение функций височно-челюстного сустава вызывает различного рода воспалительные процессы, которые требуют тщательного диагностического обследования и адекватного лечения. Ярким примером может быть синдром патологического прикуса, или синдром Костена.
Такая дисфункция ВНЧС была впервые описана американским врачом-отоларингологом Джеймсом Костеном в 1934 году. Однако боль в височно-нижнечелюстном регионе черепа может быть спровоцирована прочими различными причинно-следственными факторами.
Причины воспаления
Клинической височно-челюстной и/или челюстно-лицевой патологии может предшествовать множество факторов, которые в дальнейшем влияют на правильное лечение дисфункции ВНЧС. Височно-нижнечелюстному поражению суставов могут способствовать:
- механическое повреждение;
- инфекционное поражение суставных элементов черепной коробки;
- воспаления суставов, связанных с системной патологией.
Рассмотрим наиболее детально частое нарушение функции височно-челюстного сустава, лечение которого зависит от степени тяжести повреждения или от сложности воспаления.
После приведения ударной силы, в результате несчастного случая, при умышленном повреждении суставных компонентов черепной коробки возможны следующие критические состояния:
- разрыв околосуставного связочного узла или капсулы ВНЧС;
- полостное кровоизлияние в височных и/или челюстных суставах;
- трещины на поверхности костно-суставных сегментов черепного короба.
В случае прямого контакта с патогенным носителем, из-за травмы дисфункция височно-челюстного сустава определяется степенью инфекционного поражения. При занесении инфекции страдает не только целостность суставной капсулы, но и сама полость сустава, когда доступ микроорганизмов в эти зоны становится неограниченным. При атаке инфекционных или бактериальных агентов в открытые суставные области возможны различные воспаления, как специфического характера, например, поражение палочкой Коха (туберкулез) или бактериями бледной трепонемы (сифилис), так и неспецифического порядка – стафилококковое или стрептококковое воспаление.
Обеспечить контактное инфицирование лицевым суставам могут различные заболевания гнойно-воспалительного или грибкового характера:
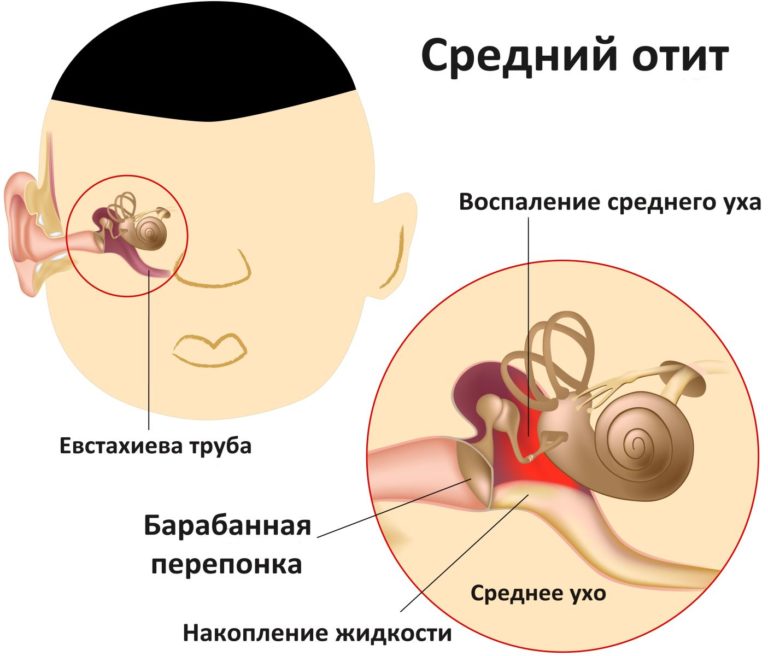
- гнойное воспаление околоушных слюнных желез;
- отит среднего уха;
- костный остеомиелит;
- инфекционное поражение зубов, полости рта;
- флегмона или абсцесс мягких тканей;
- гематогенное инфицирование.
Среди возможных причин дисфункции челюстно-лицевого сустава — ревматическое поражение костно-суставных сегментов, которое проявляется генерализованным течением воспалительного процесса, задевая все новые органы и тканевые структуры системы жизнедеятельности.
Клинические симптомы
Вне зависимости от причинно-следственных факторов симптомы дисфункции височно-нижнечелюстного сустава всегда отзываются болезненностью различной степени интенсивности. Воспалительный процесс в суставных сегментах черепа может протекать по острому или хроническому течению.
При остром воспалении проявляется повышенная нервная чувствительность организма, а воспалённые суставные регионы имеют ярко выраженное покраснение и отечность мягких тканей.
Среди прочих острых клинических состояний можно выделить:
- болевой рефлекс, обеспеченный острой, колющей или режущей болью в челюсти, усиливающийся при резких движениях;
- тканевая отечность с покраснением мягких тканей иррадиирует в смежные органы, образуя небольшие гематомы;
- местное повышение температуры – это обязательное симптоматическое условие, так как дисфункция суставов приводит к расширению кровеносных сосудов, притоку крови к воспалительному очагу;
- из-за распространения воспалительного процесса происходит сужение слуховых каналов, что сказывается на работе слухового аппарата.
Пациенты жалуются на боль и ломоту в лицевых мышцах, частое головокружение, головную боль, быструю утомляемость, общую слабость.
Несвоевременное лечение дисфункции височно-нижнечелюстного сустава приводит к постепенному затуханию воспалительных реакций; симптомы острого поражения ВНЧС приобретают хроническое течение. Из-за ограничения количественного состава экссудата в полостной суставной среде, возможного проявления пролиферативных осложнений внутрисуставные структуры начинают неадекватно воздействовать друг на друга.
Даже "запущенные" проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
Хронические симптомы височно-челюстного нарушения:
- сужение суставной щели, сближение соседствующих костно-суставных поверхностей издают специфический треск, щелчок или хруст при смещении сустава;
- длительное бездействие суставного региона из-за болевых ощущений вызывает ответную реакцию – скованность движений лицевых мышц и суставных участков;
- хроническое повреждение ухудшает слуховые качества.
Нередко общая разбитость организма приводит к нарушению психического и нервного баланса. Хроническое течение обеспечивает организму умеренно воспалительную реакцию, когда температура тела держится в субфебрильных пределах (37-37,5 ºС). Вся эта симптоматика требует диагностической оценки.
Методы терапии
При функциональном нарушении связочно-мышечного аппарата или костно-суставной системы черепного скелета требуется дифференцированный диагностический подход и соответствующее адекватное лечение ВНЧС. Лечение на первоначальном этапе предусматривает купирование болевых синдромов и снижение воспалительных процессов. Последующая терапия – это физиопроцедуры, специальная лечебно-восстановительная гимнастика, массаж, мануальная терапия.
На любом этапе медикаментозного, физиотерапевтического или восстановительно-реабилитационного лечения пациенту рекомендуется снижение нагрузок на височно-нижнечелюстную суставную область. Ему следует ограничить речевую активность и принимать пищу только мягкой консистенции.
К лечению привлекаются профильные медицинские специалисты: остеопаты, травматологи, ортопеды, стоматологи, ортодонты, вертебрологи.
В зависимости от причинно-следственной обусловленности предусмотрено различное фармакотерапевтическое лечение. Дисфункция ВНЧС устраняется препаратами нестероидной противовоспалительной активности, седативными средствами лечения, внутрисуставными блокадами глюкокортикостероидной группы.
Для максимального расслабления жевательной мускулатуры иногда к комплексному лечению подключается Бос-терапия (биологическая обратная связь).
В случае воспаления височно-нижнечелюстного сустава из-за инфекционного поражения вначале проводятся мероприятия по выявлению возбудителя, а затем подбирается схема антибактериального воздействия на пораженные участки.
Оказание первой помощи
После получения травмы или повреждения прочим ударно-механическим воздействием естественная реакция у человека – это боль. Оказание первой медицинской помощи требует навыков и практического опыта.
Рассмотрим алгоритм экстренных действий, перед тем как пациент перейдет в руки врача:
- Необходимо создать условия по полному обездвиживанию пораженного региона височно-нижнечелюстного сустава. Все, что нужно сделать – это наложить жестко фиксирующую повязку из подручных средств. Мягкую подбородочную пращу можно сделать из любой ткани или эластичной широкой резины, которая будет жестко фиксировать подбородок к затылку и теменному участку головы.
- После получения травмы происходит расширение кровеносных сосудов, возникает отечность мягких тканей. Приложенный к пораженному суставу холод, а лучше лед, вызывает спазмирование (сужение) сосудов, предотвращая жидкостное выпотевание в суставную полость и в окружающую тканевую часть. Лед способствует снижению чувствительности нервных ответвлений в зоне поражения, что также благоприятно устраняет болевой рефлекс.
- Если у пациента нет аллергической реакции или противопоказаний на противовоспалительные, обезболивающие лекарственные средства, то можно при помощи фармакологических препаратов на некоторое время обезболить поврежденный регион суставного сочленения.
До приезда скорой медицинской помощи пострадавшему человеку запрещены любые движения нижней челюстью.
После оказания первой медицинской помощи пациент направляется в лечебное учреждение, где после диагностического обследования будет принято решение о дальнейшем выборе лечения.
При вывихе или растяжении связок предусмотрена более длительная иммобилизация суставных сегментов, а в случае перелома будут предприняты меры по оперативной коррекции.
Артрит (артроз) височно-челюстного сустава
Дисфункция височно-челюстного сустава, лечение которого обусловлено ревматическими заболеваниями, проводится вместе с основным — медикаментозным, физиотерапевтическим, лечебно-профилактическим — воздействием. Снижению активности болевого и воспалительного процесса на лицевые суставы при артрите и артрозе будут способствовать фармакологические комбинации нестероидной противовоспалительной группы (Диклофенак, Нимесулид, Целекоксиб), препараты стероидной противовоспалительной активности (Преднизолон), лекарственные формы, относящиеся к моноклональным антителам (Инфликсимаб, Этанерцепт, Адалимумаб).
Существуют народные методы устранения симптоматического воспаления височно-нижнечелюстного сустава:
- отвар корня лопуха окажет болеутоляющее, противовоспалительное действие;
- настой душистого грыжника обеспечит антибактериальный, противовоспалительный эффект при инфицировании и ревматическом воспалении;
- обезболить на некоторое время пораженные ревматизмом костно-суставные сегменты поможет спиртовая настойка прополиса.
Любые рецепты необходимо согласовывать с профильным специалистом или лечащим врачом во избежание возможных аллергических последствий. Особую осторожность к народному лечению нужно проявлять людям с хронической или острой патологиями ЖКТ, мочеполовой системы, детям до 14 лет, беременным женщинам.
Комплексное медицинское лечение предусматривает специальные упражнения, направленные на усиление подвижности суставов. Их выполняют во время основного лечения и в восстановительно-реабилитационный период.
Восстановительная терапия
Для предотвращения возможных осложнений рекомендуется специально разработанный комплекс гимнастических упражнений. Он поможет как можно быстрее восстановить мышечную и костно-суставную подвижность височной и челюстной группы черепного скелета:
- гимнастической палкой прижимаем подбородок снизу. Открыв рот, преодолеваем сопротивление медленным опусканием челюсти. Не снижая давления на подбородок, возвращаемся в исходное положение;
- выступающая часть подбородка жестко охватывается руками и медленно оттягивается вниз;
- сдавливанием ладони бокового отдела нижней челюсти провоцируем ее смещение в противоположную сторону. Аналогичное упражнение проводится с другой стороны;
- преодолевая приложенные усилия на переднюю часть подбородка, необходимо выдвинуть нижнюю челюсть вперед.
Каждое упражнение выполняется не менее 5 раз, по 3-4 подхода в день.
Гимнастический комплекс восстановительной терапии выполняется при отсутствии воспалительных реакций и болевых ощущений.
Прогноз и последствия
Чем же грозит несвоевременное или неправильное лечение пораженного височно-нижнечелюстного сустава? Определяющим фактором возможных осложнений является причина возникновения патологического состояния. Точно установленный диагноз и грамотная тактика медицинского реагирования может уже через несколько дней восстановить утраченную физиологическую активность суставов.
При отсутствии же адекватной терапии проблемные суставы могут не только продолжать беспокоить человека периодическими болевыми вспышками, но и значительно ухудшить ситуацию различными осложнениями.
Среди возможных последствий некачественного лечения или запущенности клинической патологии выделяют:
- анкилоз – клиническая форма неподвижности суставов, наступающая в результате костно-суставного, хрящевого или фиброзного сращения сочленяющихся между собой двигательных сегментов. Причина – острая и хроническая патология инфицирования суставного региона или запущенная травма. Способ устранения – оперативное вмешательство;
- абсцесс – нарыв на мягких тканевых или мышечных структурах, при котором образуется гнойно-воспалительная полость. Возбудитель абсцесса – стафилококковая или стрептококковая микрофлора. Остановить гнойное разложение и избавиться от агрессивного воздействия микроорганизмов возможно лишь оперативным вскрытием абсцесса;
- контактное или гематогенное инфицирование суставных компонентов височно-нижнечелюстного аппарата может способствовать развитию воспалительных процессов в оболочке головного мозга, то есть образованию сложнейшего и смертельно опасного заболевания – менингита. Осложнение проявляется сильнейшими головными болями, лихорадкой, повышением температуры тела до 40-41 ºС. Также образуется светобоязнь, часто возникает потеря сознания. При отсутствии адекватной антибактериальной терапии в 95 % случаев наступает летальный исход;
- флегмона височной зоны – это гнойно-воспалительный процесс клеточного пространства; в отличие от абсцесса не имеет чётко определяемых границ поражения. Возбудители гнойной патологии — микроорганизмы, однако преимущественное поражение возникает в результате атаки бактерий стафилококка. Лечебные меры – оперативное устранение гнойных масс с подкожно-жировых клеток, мышечных или мягких тканей.

Не будет лишним вспомнить о технике безопасности при выполнении определенных видов работ, занятиях спортом. Важно соблюдать правила собственной безопасности в экстремальных ситуациях.
Чтобы избежать ревматических патологий или инфицирования суставов, необходимо заниматься укреплением иммунной системы, вести здоровый образ жизни, следуя правилам личной и санитарной гигиены. Берегите себя и будьте всегда здоровы!
Медикаментозное лечение
В течение 2—3 нед с целью болеутоляющего, противовоспалительного, противоревматического и жаропонижающего действия назначают ненаркотические анальгетики: индометацин, ацетилсалициловую кислоту, бутадион, реопирин, амидопирин, бруфен. Применение ненаркотических анальгетиков в стоматологической практике объясняется тем, что эти препараты, не вызывая эйфории и пристрастия к ним, дают болеутоляющий эффект только при определенных болях: зубной, головной, мышечной, суставной, невралгиях. Ацетилсалициловую кислоту и амидопирин назначают внутрь по 0,25 г. 3 раза в день, бутадион — по 0,15 г 2—4 раза в день после еды. При артралгиях, миалгиях и невралгиях показан бруфен в дозе 0,2 г 4—6 раз в день. Перед санацией полости рта для предупреждения обострения хронических заболеваний сустава применяют ацетилсалициловую кислоту. Новый нестероидный противовоспалительный анальгетик индометацин превосходит амидопирин и бутадион по противовоспалительной активности.
Противопоказаниями к применению ненаркотических анальгетиков являются: язва желудка и двенадцатиперстной кишки, гастрит, болезни крови, почек, печени.
Транквилизаторы элениум, седуксен, мепробамат, изопротан оказывают успокаивающее действие, снимают страх, тревогу при неврозах, вызывают расслабление мышц, успешно применяются при болевом синдроме дисфункции височно-нижнечелюстного сустава и жевательных мышц, бруксизме.
Первый отечественный транквилизатор фенозепам мы назначали по 1 таблетке за час до сна в течение 2—3 нед. Вольные должны быть предупреждены, что побочными явлениями могут быть сонливость, атаксия, заторможенность.
С. Green и D. Laskin для лечения 90 больных с болевым синдромом дисфункции височно-нижнечелюстного сустава применяли мепробамат без какого-либо другого лечения. У 58% больных наступило уменьшение боли и других субъективных симптомов. При использовании плацебо субъективное улучшение наблюдалось в 31% случаев. Объективные симптомы остались без изменения. Авторы считают, что эффект плацебо отмечается только в сочетании с положительным эмоциональным воздействием врача на больного и при наличии хорошей психологической связи между больным и врачом.
Н. Schüle изучал возможность уменьшения тонуса жевательных мышц с помощью изопротана, элениума и метеразина. Наибольший эффект миорелаксации наблюдался при применении изопротана, меньший — элениума и метеразина. Автор пришел к выводу, что эти препараты действуют не только на спинальные, но и на черепные нервы.
На третьем этапе лечения, когда все другие средства лечения неэффективны, показаны нейролептические вещества (необходима консультация невропатолога и психиатра).
Нейролептики дают успокаивающий (седативный) эффект, а также подавляют субъективное восприятие боли, смягчают, уравновешивают общую нейровегетативную реакцию организма на боль. Блокируя ретикулярную формацию и другие отделы мозга, они устраняют психическое напряжение, страх, потенцируют эффекты анальгетиков, ослабляют психомоторное возбуждение, агрессивность, подавляют бред, галлюцинации, усиливают действие снотворных препаратов, наркотиков. Представителями этой группы являются аминазин, галоперидол, тизерцин, метеразин, дроперидол, этаперазин и др.
Аминазин мы назначаем по 0,025 г (1 таблетка) 1—3 раза в день, затем увеличиваем дозу до суточной 0,03—0,6 г.
Этаперазин оказывает сильное противорвотное действие. Применяется при посленаркотической рвоте и для подавления рвотного рефлекса при снятии слепков.
Внутрисуставные инъекции лекарственных веществ производят при неэффективности других методов лечения.
При острой травме сустава наряду с временной (2—3 дня) иммобилизацией сустава (пращевидная повязка и межзубная прокладка на моляры) рекомендуется 1—2 раза ввести в полость сустава смесь, состоящую из 2 мл 2% раствора новокаина, 1 мл гидрокортизона и 200 000 ЕД пенициллина. Перерыв между инъекциями 2—3 дня. Гидрокортизон, обладающий фибринолитическим действием, способствует рассасыванию фибрина крови и экссудата. Новокаин снимает боль. Пенициллин предупреждает развитие инфекции, попавшей в сустав.
В настоящее время гидрокортизону предпочитают лидазу. Ее вводят внутрь сустава в дозе 1 мл 2—4 раза с интервалами 3 дня. Лидаза (препарат, содержащий фермент гиалуронидазу), способствует рассасыванию травматических выпотов, гематом. Лечебный эффект проявляется размягчением рубцов, улучшением подвижности сустава. При артритах лидазу применяют методом электрофореза. Одновременно с лидазой назначают ронида-зу — препарат гиалуронидазы для наружного применения. На курс лечения 15 компрессов с ронидазой: 1 чайную ложку препарата следует насыпать на влажную марлевую салфетку, сложенную в 4—5 слоев, наложить на область сустава и зафиксировать на ночь круговой повязкой.
Противопоказаниями являются опухоли и туберкулез. Для снятия болей в височно-нижнечелюстном суставе втирают вирапин (пчелиный яд) или випракутан (змеиный яд) на ночь, ставят компрессы с медицинской желчью ежедневно на ночь в течение месяца.
Гидрокортизон следует использовать только в исключительных случаях — при острой травме височно-нижне-челюстного сустава, деформирующих артрозах, фиброзных анкилозах, упорных болях в суставе (синовиты), когда все другие методы лечения неэффективны, так как он вызывает осложнения (гормональные нарушения, заболевания пищеварительного тракта, остеопороз и др.).
Методика интраартикулярного введения лекарственных веществ состоит в следующем. Голова больного, сидящего в кресле, повернута в сторону здорового сустава. Кожу в области сустава обрабатывают спиртом. Пальпацией впереди козелка уха при раскрытом рте определяют положение суставной головки. Точка вкола находится на расстоянии 1 см кпереди от козелка уха. Инъекционную иглу доводят до головки суставного отростка. Скользящее движение, направленное вверх по суставной головке, дает возможность ввести в полость сустава лекарственное вещество При выведении иглы из сустава выпускают несколько капель препарата в окружающие ткани. Затем больному рекомендуют сделать несколько движений нижней челюстью, чтобы препарат равномерно распределился во всех отделах сустава.
При острых упорных артралгиях, тризме, когда затруднено или невозможно проведение необходимых мероприятий в полости рта, может быть с успехом применена блокада двигательных ветвей тройничного нерва у подвисочного гребня по Егорову.
Иглу вкалывают под нижним краем скуловой кости кпереди от основания переднего ската суставного бугорка. Затем ее продвигают несколько вверх (под углом 65—70° к коже) до контакта с наружной поверхностью чешуи височной кости. Отмечают глубину погружения иглы и извлекают ее несколько на себя, потом направляют книзу под прямым углом к поверхности и погружают в мягкие ткани на отмеченное расстояние. При этом конец иглы располагается в верхнем отделе крыловидно-височного пространства. Вводят 2—3 мл 1—2% раствора анестетика без адреналина, который распространяется по направлению к двигательным ветвям нижне-челюстного нерва.
Первая блокада является диагностической. Через 2—3 мин после введения анестетика и в течение последующих 2 ч наблюдаются прекращение болей и увеличение объема движений нижней челюсти. Блокаду повторяют через 2—3 дня; всего проводят 4 — 6 блокад.

Медикаментозное лечение
Синдром болевой дисфункции височно-нижнечелюстного сустава нередко сопровождается нарушением психоэмоционального равновесия пациента.
Возникшая эмоциональная напряженность, тревога или страх, как правило, увеличивают тонус жевательных мышц, усиливают их спазм и уменьшают подвижность нижней челюсти.
Сложившаяся стрессовая ситуация оказывает неблагоприятное влияние на течение заболевания.
Это диктует необходимость систематического регулирования состояния психики и тонуса жевательных мышц пациента различными фармакологическими средствами и прежде всего транквилизаторами, анальгетиками, миорелаксантами и другими медикаментами.
Транквилизаторы снимают чувство тревоги, страха, уменьшают эмоциональное напряжение. Одновременно многие из них оказывают мышечнорасслабляющее и противосудорожное действие.
При явлениях бруксизма, выраженном спазме жевательных мышц и ограниченной подвижности нижней челюсти целесообразно назначать элениум (хлордиазе-пам)по 0,005—0,01 г или седуксен (диазепам) по 0,0025—0,005 2—3 раза в сутки. Применение указанных препаратов противопоказано при острых заболеваниях печени, почек, при беременности, тяжелой форме миастении. Их не следует назначать пациентам, трудовая деятельность которых требует повышенной реакции и внимания.
Людям с плохой переносимостью транквилизаторов, а также ослабленным или пожилым пациентам назначают тазепам (оксазепам) по 0,01 г на прием 2—4 раза в день. От элениума и седуксена он отличается мягкостью действия, сравнительно низким уровнем токсичности, лучшей переносимостью и менее выраженным миорелаксантным действием. Тазепам имеет те же противопоказания к применению, что и элениум.
При повышенном мышечном тонусе или при поражении височно-нижнечелюстного сустава, с сопутствующим спазмом жевательных мышц, при неврозах и психоневротических состояниях, сопровождающихся возбуждением, раздражительностью, тревогой, страхом, нарушением сна, назначают мепротан (мепробамат) по 0,2—0,4 г на прием 2—3 раза в день или скутамил (изопротан) по 0,25—0,5 г на прием 2—4 раза в день.
Мепротан и скутамил не рекомендуют назначать во время и накануне работы лицам, профессия которых требует быстрой умственной и физической реакции.
На поведение человека не оказывает угнетающего влияния триоксазин (триметацин). Его назначают взрослым внутрь по 0,3 г на прием 2—3 раза в день. Триоксазин снимает чувство страха, уменьшает напряженность, эмоциональное возбуждение, но не расслабляет мышцы.
Для устранения болей в области жевательных мышц и височно-нижнечелюстного сустава назначают внутрь 2—3 раза в день различные обезболивающие ненаркотические средства: ацетилсалициловую кислоту (аспирин) по 0,5—1 г, амидопирин (пирамидон) по 0,25 г, анальгин по 0,25—0,5 г, индометацин (метиндол) по 0,025 г, бруфен (ибупрофен) по 2 драже и другие медикаменты.
Приведенные препараты одновременно оказывают жаропонижающее и противовоспалительное действие, поэтому их применяют также и для лечения ревматического артрита, неспецифического инфекционного полиартрита, остеоартрита, бурсита и других заболеваний суставов.
Длительное применение указанных препаратов может сопровождаться головокружением, сонливостью, диспепсическими явлениями, угнетением кроветворения, аллергическими реакциями и другими осложнениями.
Местное применение анестетиков
Местное обезболивание целесообразно применять при сильных болях и резком ограничении подвижности нижней челюсти.
Блокада курковых (триггерных) зон или двигательных ветвей тройничного нерва устраняет боль и спазм жевательных мышц, так как разрывает порочный круг, при котором спазм жевательных мышц усиливает боль, а боль увеличивает спазм мышц.
Боль и спазм жевательных мышц можно снять поверхностной анестезией при помощи опрыскивания кожи над курковой зоной струей хлорэтила или инфильтрацией болезненных участков жевательных мышц слабым раствором (0,25—0,5%) анестетика.
Мы обычно пользуемся и получаем хорошие результаты от блокады двигательных ветвей тройничного нерва у подвисочного гребня [Егоров П. М., 1967].
Местная анестезия триггерных зон приводит к блокаде спонтанной патологической импульсации из этих областей и часто вызывает пролонгированное или полное прекращение некоторых форм мышечно-фасциальных болей.
Ликвидировать эти боли на несколько дней, недель, а иногда и навсегда можно также при помощи кратковременной интенсивной стимуляции триггерных точек уколом сухой иглой, интенсивным холодом [Travell J., 1952], введением изотонического раствора хлорида натрия [Sola М., Williams А., 1956], подкожной электрической стимуляцией [Melzack R., 1975].
С целью диагностики и лечения синдрома болевой дисфункции височно-нижнечелюстного сустава можно провести поверхностное обезболивание кожи над болезненным участком мышцы струей хлорэтила.
При попадании на кожу хлорэтил быстро испаряется и вызывает охлаждение, ишемию и понижение чувствительности кожи. Однако необходимо иметь в виду, что сильное охлаждение хлорэтилом может вызвать повреждение тканей. При воздействии хлорэтилом пациент лежит на спине или на боку. Ушную раковину, нос и глаза защищают полотенцем или салфеткой. Кожу над курковой зоной до появления инея обрабатывают струей хлорэтила, направленной под острым углом на расстоянии 50—60 см от лица.
Уменьшение боли и улучшение открывания рта свидетельствуют о положительном результате лечения. Хлорэтил легко воспламеняется. Поэтому им не следует пользоваться около зажженного газа, сигареты и др. Помещение должно хорошо проветриваться. Применение хлорэтила противопоказано при заболеваниях сердца.
Устранить боль и сведение челюстей можно при помощи введения в каждый болезненный участок мышцы слабого (0,25—0,5 %) раствора анестетика.
Боль в соседних мышцах иногда прекращается после инфильтрации слабым раствором анестетика только одной, самой болезненной, курковой зоны.
Рассмотрим технику введения растворов анестетиков в каждую мышцу, поднимающую нижнюю челюсть.
В собственно жевательной мышце болезненный участок часто располагается в верхнем отделе переднего края у места прикрепления мышцы к скуловой кости. В этих случаях иглу выгоднее вводить со стороны переднего края и продвигать ее сзади до болезненного участка.
Для определения места введения анестетика можно пользоваться следующим способом: указательный палец свободной руки кладут на скуловую кость, большой палец располагают у нижнего края нижней челюсти, где его пересекает лицевая артерия. Линия, соединяющая эти две точки, соответствует расположению переднего края жевательной мышцы. Средний палец помещают над болезненным участком мышцы, в который надо попасть иглой. Иглу вкалывают со стороны переднего края жевательной мышцы на глубину, указанную средним пальцем.
Расположение курковой зоны у заднего края или в области нижнего отдела жевательной мышцы определяют и фиксируют указательным пальцем левой руки, и в эту зону вводят 1—2 мл 0,25— 0,5 % раствора анестетика, не содержащего сосудосуживающих веществ.
В медиальную крыловидную мышцу в зависимости от расположения курковой зоны раствор анестетика вводят внутри- и внеротовым способами. Если болезненный участок располагается в верхней половине медиальной крыловидной мышцы, то используют внутриротовой подход.
Для этого указательный палец ставят в ретромолярную ямку, а средний палец на крючок крыловидного отростка основной кости и отводят щеку. Линия, проведенная между этими точками, соответствует расположению переднего края верхней половины медиальной крыловидной мышцы. Иглу вкалывают в передний край и продвигают поперек внутренней крыловидной мышцы кзади до ее болезненного участка.
От техники мандибулярной анестезии эта блокада отличается тем, что по ходу иглы не вводят раствора анестетика, так как концом иглы необходимо определить расположение в мышце болезненной зоны (по появлению резкой боли во время проведения иглы).
Внеротовой подход применяют для блокады курковой зоны, расположенной в нижней половине медиальной крыловидной мышцы. Для этого со стороны полости рта указательным пальцем левой руки определяют и фиксируют болезненный участок медиальной крыловидной мышцы. Ногтевую фалангу большого пальца той же руки ставят позади угла нижней челюсти, против указательного пальца.
Настойкой йода или спирта обрабатывают кожу, вкалывают иглу у ногтевой фаланги большого пальца. Иглу продвигают по внутренней поверхности угла нижней челюсти под указательный палец. В белезненный участок медиальной крыловидной мышцы вводят слабый раствор анестетика, не содержащий сосудосуживающих веществ.
В височной мышце блокаду курковых зон можно проводить внеротовым и внутриротовым способами. Легкодоступна для внеротовой блокады болезненная зона над верхним краем скуловой кости, у переднего края нижнего отдела височном мышцы.
Этот участок фиксируют указательным пальцем левой руки, кожу обрабатывают настойкой йода или спиртом. Иглу вкалывают и продвигают под указательный палец, в височную мышцу, где и вводят слабый раствор анестетика, без сосудосуживающих веществ.
При ограниченном открывании рта значительно труднее достигнуть курковой зоны в области прикрепления височной мышцы к внутренней поверхности ветви нижней челюсти. Для этого пациента просят как можно шире открыть рот. Концевой фалангой указательного пальца левой руки определяют болезненный участок и внутриротовым способом вводят в него раствор анестетика.
В латеральной крыловидной мышце болезненный участок часто располагается в области наружной пластинки крыловидного отростка основной кости. Его можно выключить со стороны полости рта.
Для этого искривленную иглу вкалывают в переходную складку позади верхнего зуба мудрости и продвигают иглу по ее кривизне внутрь и кзади до наружной пластинки крыловидного отростка основной кости, где и вводят анестетик [L. Schwartz, 1959].
Внутримышечное введение растворов анестетика мы производим в тех случаях, когда имеется легкодоступный болезненный участок в одной, чаще жевательной или височной, мышце.
Нередко отмечается болезненный спазм всех или ряда мышц, поднимающих нижнюю челюсть, с одновременной иррадиацией болей в область шеи или верхней конечности. Клиническая картина синдрома дисфункции височно-нижнечелюстного сустава в этих случаях не всегда бывает типичной, поэтому иногда не удается определить расположение основных участков болезненного спазма мышц.
Чтобы исключить многократное введение раствора анестетика в каждый болезненный участок жевательных мышц, а в ряде случаев с целью проведения дифференциальной диагностики синдрома болевой дисфункции височно-нижнечелюстного сустава мы предложили и успешно применяем с 1965 г. собственный способ блокады двигательных ветвей тройничного нерва у подвисочного гребня [Егоров П. М., 1967] слабым раствором (0,5—0,25 %) анестетика без адреналина.
Читайте также:


