Вывихи суставов при артрозе
Артроз коленного сустава: лечение заболевания

В тех случаях, когда у больного развивается артроз коленного сустава – лечение заболевания позволяет не только купировать тяжелый болевой синдром, но и предупредить нарушения трудоспособности у пациента.
Это заболевание, при котором у пациента в хряще начинаются дегенеративно-дистрофические изменения, часто сопровождается болью, обездвиживающей пациента – именно поэтому нужно вовремя выявлять даже первые симптомы патологического процесса и начинать лечение своевременно.
Артроз коленного сустава – это достаточно распространенное заболевание, при котором страдает хрящевая прослойка сустава. Данная патология причиняет немало дискомфорта человеку, нередко артроз коленного сустава 1 степени – это уже повод для обращения к врачу, который назначит необходимое обследование и соответствующее лечение.
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…

Артроз нижних конечностей проявляется чаще в виде болей и чувства ломоты в суставах. Нередко при движениях могут раздаваться специфические хрустящие звуки. На серьезных стадиях возможно ограничение подвижности сустава. Неприятные ощущения могут усиливаться после интенсивных физических нагрузок, при переохлаждении и во время резкой смены погоды.
Также в некоторых случаях область вокруг сустава увеличивается в размерах – возникает дефигурация сустава, но никогда нет покраснения кожи, отличающей артрит (воспаление сустава). Подобная припухлость характерна и для ряда других заболеваний. Но при артрозе отек постоянный и чаще неболезненный.
Артроз считается возрастной патологией суставов и наиболее распространен среди людей в возрасте, но в наши дни все чаще им страдают молодые люди. Предрасположенность к артрозу может быть наследственной, нередко заболевание развивается из-за избыточной массы тела, или же после серьезных травм конечностей.

Данная патология суставов не поддается полному излечению – сформировавшиеся дефекты хряща останутся, но проводимое лечение артроза позволяет изменить прогноз заболевания. Все виды терапии направлены на торможение прогресса заболевания и улучшение качества жизни пациента. Классическая медицина предполагает комплексное лечение – это и коррекционные упражнения при артрозе коленного сустава, и медикаментозная терапия, и различные мануальные и массажные техники.
Нельзя забывать о том, что медикаменты этих категорий не способны дать качественный положительный эффект без применения других методов лечения. Их главная задача обезболить пораженный сустав и остановить воспаление.
Лечение коленного сустава может также выполняться с помощью гормональных препаратов и лекарственных средств, стимулирующих регенерацию тканей. Терапия этого типа помогает добиться восстановления сустава. Если пациент обратился к врачу, имея запущенную стадию артроза, нередко от приема лекарственных препаратов внутрь отказываются в пользу локальных инъекций гормональных препаратов и хондропротекторов непосредственно в пораженную область.
Хорошо помогает снять артроз коленного сустава комплекс упражнений лечебной физкультуры. Составлять программу тренировки должен врач, который может оценить степень изменений, и подобрать комплекс для ежедневных занятий. В идеале тренировки должны проходить под контролем опытного тренера. Если же больной занимается в домашних условиях, рекомендуется отказаться от сложных интенсивных упражнений, и при любом ощущении дискомфорта или боли во время занятия вовсе прекратить тренировку.
Как уже было сказано выше, артроз коленного сустава лечение требует комплексное. Если имеется возможность, не лишним будет отправиться на санаторно-курортный отдых. Впрочем, многие медицинские учреждения и в условиях дневного стационара предлагают своим пациентам аппаратные процедуры с использованием лазера, ультразвука или лечебные ванны и души.
Также, как и лечебная физкультура при артрозе, незаменим массаж и мануальная терапия. Что примечательно, для лечения артроза чаще применяется массаж всего тела, так как необходимо не только снять нагрузку с пораженного колена, но и поработать над здоровой ногой, испытывающей ежедневно повышенные нагрузки, и снять усталость с позвоночника, который также страдает вследствие неправильного распределения веса.
Даже имея артроз коленного сустава 2 степени или 3, больной может самостоятельно заметно улучшить качество собственной жизни. Для этого достаточно следить за своим питанием (питаться сбалансированно) и нормализовать вес. Все дело в том, что артроз действительно является заболеванием, при котором дефицит массы тела намного полезней лишнего веса. Все более чем просто – нередко это заболевание развивается исключительно по причине избыточного веса. Чем больше весит человек, тем соответственно большая нагрузка приходится на его опорно-двигательный аппарат, в частности суставы. Именно поэтому начинается их преждевременное старение, деформации и другие неприятные явления.
Не только упражнения при артрозе коленного сустава могут помочь. Уже достаточно давно помимо классических техник массажа, для облегчения состояния страдающих данным заболеванием применяется иглоукалывание. Данный метод позволяет воздействовать на биологически активные точки, добиваться быстрого снятия болей и припухлостей в зоне пораженного сустава. Сеанс иглоукалывания должен проводиться соответствующим специалистом, для достижения долгосрочного результата потребуется курс процедур.
Еще один оригинальный способ, которым лечат артроз нижних конечностей – это использование специальной ортопедической обуви и накладок-фиксаторов на колени. Суть данной методики такова: пораженный сустав ограничивают в движении, с помощью специальной обуви нормализируют походку. Ортезы – правильное название данных приспособлений, используются как дополнительное средство в борьбе с артрозом. Они не дают какого-то самостоятельно эффекта, но берегут пораженный сустав от получения травм и лишних нагрузок.
Существует немало и народных рецептов для профилактики и лечения артроза. Многие из них действительно работают, и позволяют за короткий срок вылечить артроз коленного сустава 1 степени. Народная медицина предлагает различные составы для втирания в кожу, проставления компрессов и даже приема внутрь. Наибольшую популярность имеют такие средства, как животный жир, настои лечебных трав, нередко также применяется мумие.
Категорически не рекомендуется пытаться вылечить артроз исключительно вспомогательными средствами без консультации врача. Даже появление необычных, имеющих небольшую болезненность ощущений в суставах и хруста при движениях является поводом для обращения в больницу. Для диагностики артроза используют рентген и исследования другого типа (компьютерную или магнитно-резонансную томографию).
Лучшей профилактикой данного заболевания является контроль собственного веса, здоровый и в меру активный ритм жизни. Регулярные профилактические осмотры у врача и внимательное отношение к собственному здоровью повысят шансы избежать болезни или распознать ее на ранних стадиях и своевременно начать лечение.
Содержание:
- Плавание — лучший способ борьбы с артрозом
- Виды упражнений на воде при артрозе
- Профилактика заболевания
Вода много лет используется в терапевтических целях. Она помогает мышцам расслабиться и снижает болевые ощущения (именно поэтому практикуют роды в воде). При артрозе гидротерапия также очень полезна, так как вода (34-36 градусов) позволяет без болевых симптомов согнуть и разогнуть ногу. Погружаясь в воду, человек ощущает невесомость. Масса тела уменьшается до 80% по отношению к суше. Следовательно, снижается нагрузка на суставы. Лечащий врач обязательно должен рассказать об этом своему пациенту и порекомендовать посещение бассейна, выполнение специальных водных процедур, упражнений для борьбы с заболеванием.

Плавать и выполнять упражнения на воде очень полезно всем людям, имеющим артроз коленей. Но необходимо при этом проконсультироваться с врачом и специалистом по ЛФК, который будет проводить тренировку. Ведь степень поражения суставов у всех разная. Отсюда подбирается уровень нагрузки, а также виды упражнений. Это способствует постепенному преодолению заболевания и позволяет избежать травм.
Людям, которым была проведена операция по замене сустава, также полезна гидротерапия под наблюдением врача.
Водные процедуры хорошо укрепляют мышцы. Кроме того, вода значительно снижает болевые ощущения. Поэтому упражнения становятся менее болезненными, чем на суше.
В начале XXI века учёными был проведён эксперимент. Выбрали три группы людей с артрозом. Первая некоторое время выполняла упражнения на воде, вторая – на суше, а третья не занималась вообще. Проведённые исследования показали, что водные процедуры позволяют на несколько процентов снизить боль. При этом значительно улучшаются функции суставов, качество жизни. Люди стали себя чувствовать лучше и бодрее. Также выяснилось, что для более положительного эффекта гидротерапия должна быть длительной и регулярной. Это снизит боль, укрепит мышцы суставов, улучшит активность движений.
При данном заболевании необходимо выполнять следующие упражнения:
- Ходить по дну бассейна (можно передвигаться по воде как по суше вперёд, назад, в стороны)
- Сидя у края бассейна, опустить ноги в воду и делать махи.
- Стоя в воде, поднять одну ногу, сгибать и разгибать колено под углом 45 градусов, поменять ногу, выполнить тоже упражнение.
- Маршировать в воде, высоко поднимая колени в течение некоторого времени,
- Плавать брассом (это помогает нарастить мышечную силу ног и приносит больным большую пользу)
- Качать ногой (погрузиться в воду по пояс, держась за край бассейна, качать ногой из стороны в сторону, затем поменять ноги)
- Поднимать ноги в стороны (важно держаться за кромку бассейна, поднять ногу в сторону и медленно опустить, выполнить тоже с другой ногой, повторить несколько раз)
- Приседание в неглубоком водоёме (присесть, согнув ноги, встать), начинать с 5-6 раз, постепенно увеличивая количество приседов.
- Делать круги ногой (поднять ногу, согнуть в колене под прямым углом, выполнять вращательные движения, уменьшая и увеличивая амплитуду, поменять ноги)
- Небольшие приседания с прямой ногой (немного присесть (как на стуле), руки на поясе, спина прижата к стенке бассейна, поднять ногу на высоту 25-30 см, задержать в этом положении на некоторое время, сделать тоже другой ногой.
- Прогулка по периметру водоёма (вода должна достигать пояса) помогает укрепить мышцы, сжигает лишние калории, упражнение начинать медленно, постепенно увеличивая темп (колени следует поднимать высоко)
- Работа пальцами ног (встать спиной к стенке бассейна, поднять и напрячь пальцы на ногах, удерживать их в таком положении 5-6 секунд, расслабиться, повторить до 10 раз, постепенно нагрузку можно увеличить).

Человек за свою жизнь совершает огромное количество движений при ходьбе. Наибольшую активность при этом совершают коленные суставы. Так как хрящевая ткань очень медленно восстанавливается, необходимо уже с молодого возраста выполнять профилактические мероприятия для поддержания здоровья своих коленей.
- В первую очередь, каждый человек должен вести здоровый образ жизни. Важно избавиться от лишних килограммов (если они есть), поддерживать здоровый вес. Ведь каждый лишний килограмм даёт дополнительную нагрузку на коленные суставы, стимулируя их дальнейшее разрушение.
- Если периодически возникает боль, необходимо делать упражнения, позволяющие укрепить и расслабить мышцы.
- Одним из эффективных способов лечения и профилактики артроза является лечебная физкультура. При этом важно проконсультироваться с врачом. Иначе спортивные занятия могут привести к травме ног.
- В борьбе с заболеванием можно использовать некоторые виды тренажёров, но только по рекомендации специалиста. Перед занятием нужно провести разминку, чтобы разогреть мышцы и не травмировать их.
- Как уже говорилось выше, самый действенный метод профилактики — плавание. Благодаря ему не только укрепляются мышцы, но и развивается гибкость и выносливость.
Упражнения на воде способствуют снижению веса и стабилизируют здоровье человека, страдающего артрозом коленных суставов.

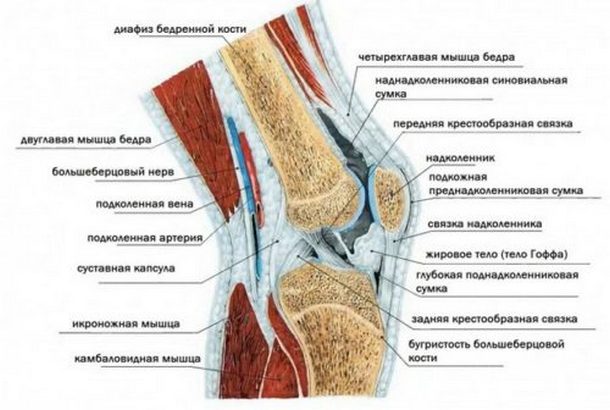
Коленный сустав – один из крупных суставов скелетной системы человека, образованный суставными поверхностями большеберцовой и бедренной костей, связками, надколенником и суставной капсулой. Вывих коленного сустава – это его повреждение, чаще всего по причине травмы, характеризующееся смещением образований сустава и требующее обязательного лечения.
Коротко об анатомии коленного сустава
Важно знать! Врачи в шоке: "Эффективное и доступное средство от боли в суставах существует. " Читать далее.
Сустав складывается из суставной поверхности большеберцовой кости, мыщелков бедра и надколенника (коленной чашечки — небольшой плоской овальной косточки), мениска. Сустав включает основное, бедренно-большеберцовое и бедренно-надколенниковое сочленения, его окружают сухожилия и мышцы, приходящие от бедра и голени.
Предназначение коленного сустава – распределение нагрузки тела при стоянии и ходьбе. Надколенник участвует в сгибании квадрицепса бедра, перенося его мышечную силу на голень.
Как и почему появляется вывих колена
Вывих коленного сустава возникает при травме сочленения, когда суставные поверхности смещаются, нарушается целостность связок, мышечной ткани и суставной капсулы. Вывих сопровождается полным или частичным выключением функции сустава, что зависит от его вида.
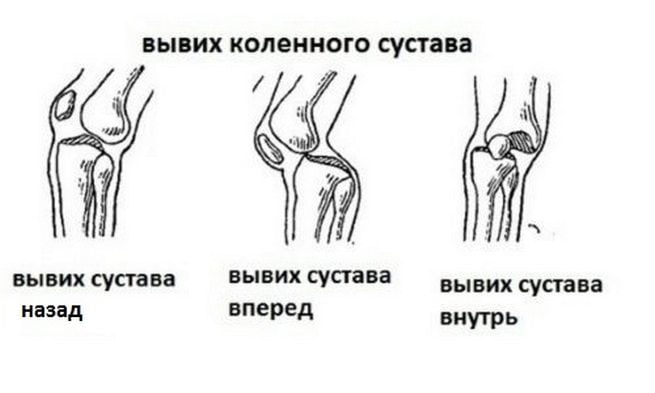
- Полным, когда коленный сустав смещается вперед или назад при ударе, ушибе и других травмах, при нем пропадает контакт между суставными поверхностями костей.
- Неполным, когда сустав смещается внутрь или во внешнюю сторону, оставляя частичный контакт между костными поверхностями.
- Закрытым и открытым, с сохранением или нарушением целостности кожного покрова и суставной сумки.
- Осложненным – с разрывом мышц, переломом костей, разрывом мениска колена.
- Привычным, когда вывих возникает неоднократно из-за растяжения связок сустава.
В зависимости от причин вывих может быть:
- Травматическим, при нанесении внешней травмы – ударов в районе колена, спортивных травмах, а также при сильном и внезапном сокращении бедренных мышц – в этих случаях чаще страдает коленная чашечка, сочленение между костью бедра и надколенником. При травме вследствие падения с высоты и в автодорожных авариях бывает вывих голени, образующийся вследствие ее ротации при зафиксированном бедре.
- Патологическим, когда вывих коленного сустава появляется при артрозах, артритах, опухолях и других болезнях коленного сустава.
- Врожденным, этот вывих колена появляется, как аномалия внутриутробного развития.
- Устаревшим, своевременно не вылеченным первичным вывихом.
Вывих коленного сустава: симптомы и виды
Вывих определяется рядом общих симптомов, не зависящих от локализации:
- Боль. В момент нанесения травмы появляется резкая и интенсивная боль, дальнейшие ее проявления зависят от обширности поражения, типа вывиха, причины и тяжести травмы, времени оказания первой помощи. При движениях боль в колене усиливается.
- Вынужденная поза. Больной принимает такое положение, когда нога не болит, и старается его не менять.
- Деформированная суставная область. На внешний вид изменений колена влияет вид травмы, тяжесть вывиха и его тип.
- Дисфункция сустава – ограничение движений.
- Отек в области колена, вызванный наличием крови в полости сустава или синовитом.
Травма голени
Вывих голени имеет свои симптомы. Травма боковой и крестообразной связки (при подвывихе повреждается только крестообразная связка), смещение большеберцовой кости в стороны или вперед-назад приводят к обширному кровоизлиянию в суставную полость, и нередко – повреждению сосудисто-нервных пучков, что вызывает онемение голени и стопы с отсутствием пульса в сосудах стопы, бледной, синюшной кожей. Может развиться паралич в области голени, что требует немедленного вправления сустава, пока не наступили необратимые изменения. Клинически вывих голени определяется по наличию резкой интенсивной боли, невозможности двинуть ногой. Конечность с травмой выпрямлена, колено деформировано. Большеберцовая кость выступает вперед при переднем вывихе, при заднем – назад.
Травма чашечки
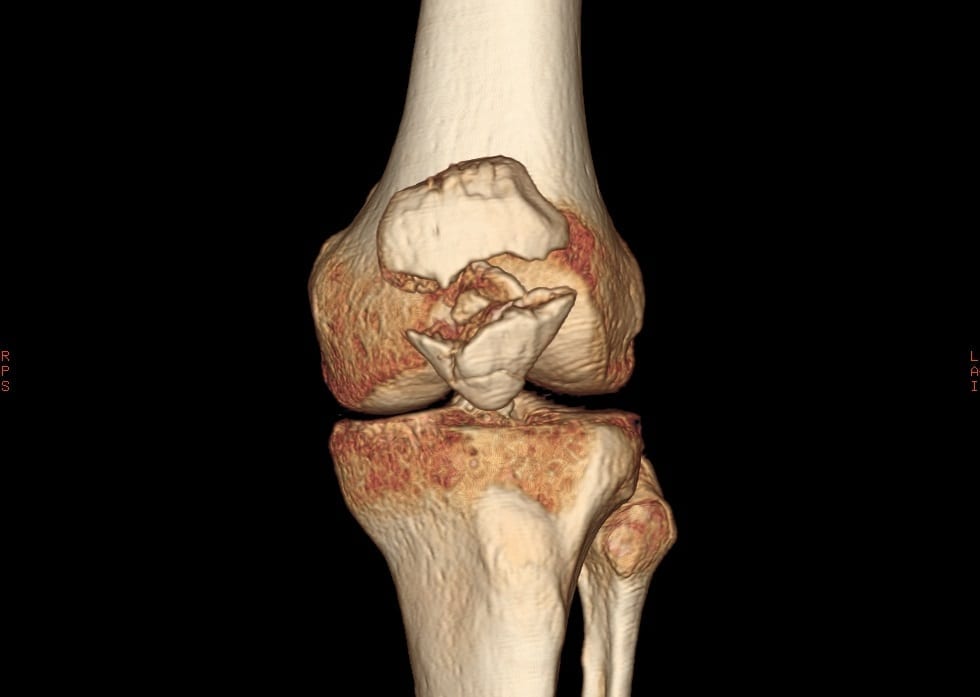
Вывих коленной чашечки бывает боковым, торсионным, полным и неполным (подвывихом). Чаще диагностируется боковой подвывих чашечки, появляющийся при слабости связок колена и Х-образно деформированных ногах.
Как распознать вывих сразу и не спутать с переломом, смотрите в данном видео:
Привычный вывих коленного сустава
Появляется вследствие частого выскакивания коленной чашечки из физиологичного русла скольжения, проявляется своими особенностями. Обычно это несильная боль, дискомфорт, со временем развивается артроз. Этой патологией часто страдают дети и молодые женщины. Первый эпизод может сопровождаться острой болью, подкашиванием ног в коленях, невозможностью самостоятельно разогнуть ногу. В дальнейшем пациенты уже не обращаются за врачебной помощью, а вправляют чашечку сами.
Причинами появления привычного вывиха в коленном сочленении являются:
- повышенная эластичность связок;
- надколенник, расположенный выше обычного анатомического положения;
- поврежденная и несращенная поддерживающая связка коленной чашечки;
- уплощенные скользящие пути кости бедра, где расположен желобок, направляющий надколенник.
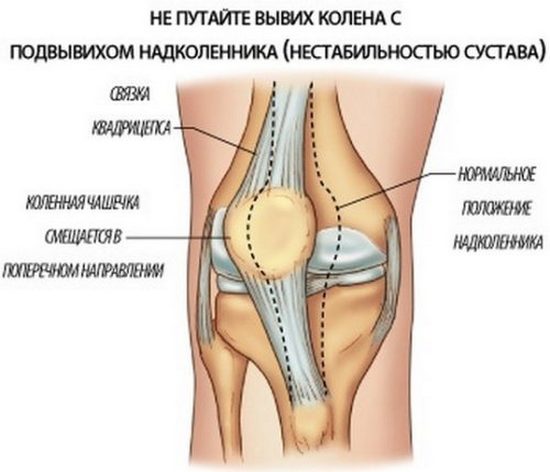
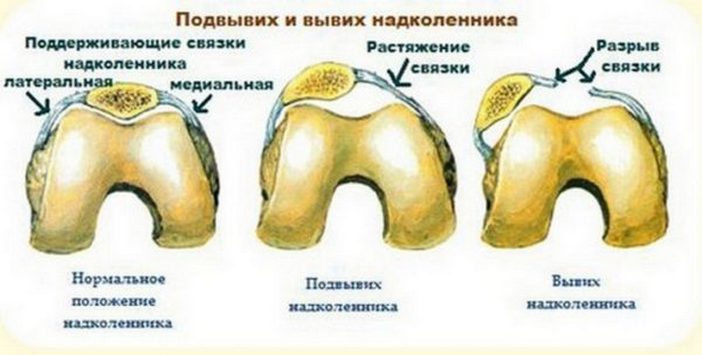
Подвывих колена
Подвывих коленного сустава формируется в коленной чашечке и вызывается перерастяжением или разрывом связок надколенника, слабыми бедренными мышцами, анатомическими аномалиями в нижних конечностях. Это приводит к нестабильности коленной чашки и ее подвывиху даже при небольших травмах.
Симптомы: боль и типичный хруст в колене при движении, ощущение нестабильности в коленной чашечке. Со временем подвывих колена ведет к артрозу и синовиту.

Даже "запущенные" проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
Врожденный вывих
Врожденный вывих колена — тяжелая и редкая патология, развивающаяся у плода во втором триместре, диагностируется чаще у девочек. Лечить необходимо хирургическим путем.
Вывих надколенника
Эта травма часто диагностируется у людей, занимающихся спортом, высокой физической активностью. Делится на три типа:
- Острый вывих.
- Застарелый вывих.
- Привычный вывих надколенника.
Вывих надколенника при первом проявлении характеризуется сильной и резкой болью, с небольшим отеком коленного сочленения, ступенчатой деформацией колена. Боль появляется при любых попытках двигаться. Коленная чашечка смещена во внешнюю сторону, со временем она может вернуться в физиологическое положение, что не отменяет обращения к врачу.
Как диагностируется
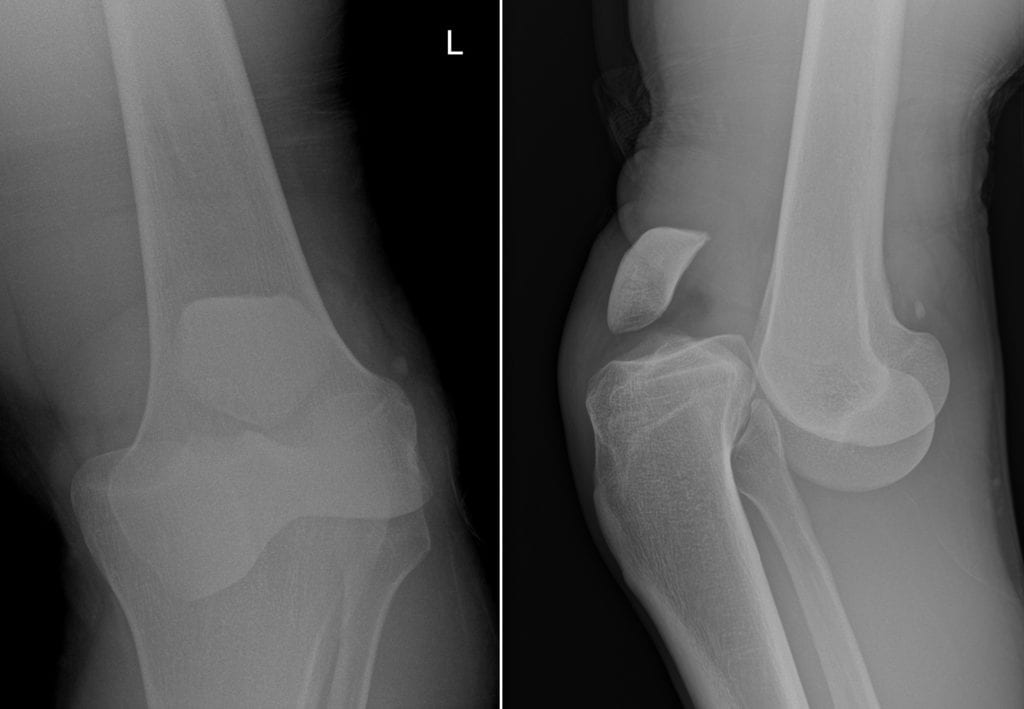
Диагностика вывиха колена и его типа проводится комплексом мер:
- Сбор анамнеза, визуальный осмотр, пальпация.
- Рентгенография, для определения характера смещения и исключения повреждения костей, дифференциальной диагностики вывиха колена от повреждения мениска.
- МРТ или компьютерная томограмма.
- Артериограмма – проводится при симптомах поражения сосудисто-нервного пучка, чтобы уточнить наличие травмы сосудов.
- УЗИ сустава, допплерография – для анализа потока крови.
- Неврологическая проверка кожной чувствительности.
- Проверка наличия периферического пульса – для определения сосудистой проходимости.
Диагностику нужно начинать как можно быстрее, как только появились первые признаки травмы коленного сустава, потому что от этого зависит комплекс терапевтических мер и сроки восстановления колена.
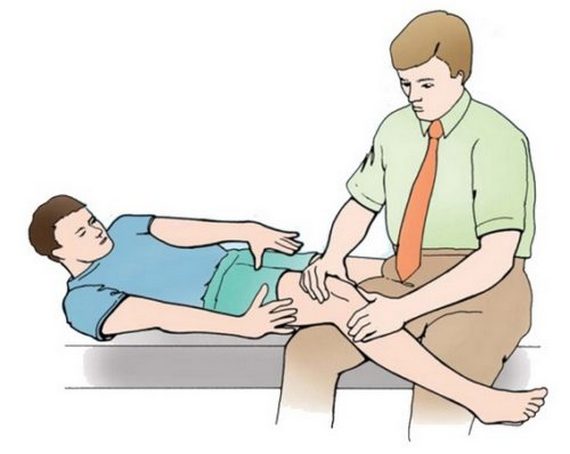
Лечение вывиха колена
Начинать лечение вывихов необходимо сразу: от оперативности получения пациентом первой помощи зависит дальнейшая функциональность сустава и его состояние.
Первая помощь, алгоритм:
- Полный покой для поврежденной ноги. Пациенту необходимо обеспечить условия, чтобы он не двигал ногой во избежание усугубления травмы.
- Обездвиживание колена. Для иммобилизации поврежденного коленного сустава применяются шины, ортезы или туторы. Сустав должен быть иммобилизован до возможности профессионального вмешательства, самостоятельно вправлять колено нельзя, чтобы не повредить сосуды и нервы, проходящие в подколенной ямке.
- К месту вывиха каждые 2 часа на 20 минут прикладывается холод – пакет со льдом, это должно делаться в первые 2-3 дня после получения травмы. Холод на место повреждения снижает вероятность отека и сокращает боль.
- Наложение давящей повязки. Для дополнительной фиксации сустава, снижения отека и снятия боли. Повязку нужно делать из эластичного бинта. Можно использовать также специальный бандаж на колено.
- Анальгезия. При сохранении сильной боли после выполненных мероприятий пациенту нужно принять 1-2 таблетки анальгетиков – Диклофенака, Ибупрофена, при возможности делается внутримышечная инъекция.
- Поднять ногу выше уровня тела, положив под нее валик из ткани или любую другую опору. Приток крови к месту повреждения уменьшается, что снижает количество ее в полости сустава.
Лечение в специализированных условиях проводится с учетом трех этапов:
- вправление;
- фиксация;
- реабилитация.
Все этапы проводятся только специалистом. При необходимости проводится пункция сустава, чтобы удалить синовиальный экссудат или излившуюся кровь. Вправление и пункцию делают под общим или местным обезболиванием. В полость сустава вводятся антисептики, гемостатики и противовоспалительные вещества, чтобы исключить возможность инфицирования.
При застарелых вывихах в полости сустава образуется рубцовая ткань, а в коленной области – мышечная контрактура, что делает консервативный метод невозможным — требуется операционный способ. Вправленный коленный сустав фиксируется иммобилайзером или гипсовой повязкой на 3-5 недель.
Люди часто используют народные средства и методы лечения. Один из таких людей — Виктор Николаевич — поделился методикой вправления колена в видео:
Народные средства
После вправления коленного сустава, если больной находится на домашнем лечении, в терапевтический комплекс можно также включить некоторые народные средства:
- Компрессы с отварами и настоями лекарственных трав.
- Молочный компресс – марлевую повязку, вымоченную в горячем молоке, приложить на пять минут к поврежденному колену.
- Также к суставу прикладывают кашицу из лука с сахаром в соотношении 1/10, прикрывается луковый компресс повязкой и носится 5-6 часов.
- Чесночный компресс – из 2-3 головок чеснока и яблочного уксуса готовят кашицу и настаивают эту смесь неделю, держа в холодильнике, после чего применяют наложением на область колена.
Пациентам с вывихом назначают также препараты для восстановления связочного аппарата, обезболивающие и противовоспалительные средства.
Реабилитация и рекомендации
Реабилитация после лечения травмы коленного сочленения направлена на возвращение полноценной функции сустава и включает:
- Массаж.
- Физиотерапию.
- ЛФК.
- Правильный рацион.
- Курс витаминных комплексов.
- Ношение бандажей и ортезов.
На этапе реабилитации лечения коленного состава часто применяют массаж, подробную методику которого можно посмотреть на видео:
ЛФК может быть эффективной в лечении привычного вывиха. Специально назначенный комплекс упражнений при регулярном выполнении позволяет вернуть подвижность суставу и мышцам. Рекомендуется также ходьба, чтобы разработать и укрепить мышцы вокруг сустава. Перед ходьбой в первое время на колено накладывается эластичная повязка.
Полностью выздоровевшим пациент является через 3-4 месяца после лечения и реабилитации.
Прогноз лечения вывиха колена благоприятный, если соблюдать следующие рекомендации:
- Необходимо исключить тяжелую физическую нагрузку, экстремальные виды спорта, прыжки с высоты и т. д.
- Перед физическими нагрузками надевается повязка из эластичного бинта или наколенник для фиксации коленного сустава.
- В случае отека в конце дня колено можно слегка помассировать с использованием мазей, снимающих отек.
- Желательно избегать долгого стояния на ногах.
При своевременном и грамотном лечении, последующей реабилитации и соблюдении всех рекомендаций вывих коленного сустава пройдет без последствий и хронической боли, колено будет выполнять прежние функции.
Как происходит лечение при повреждении коленного сустава, рассказывает врач травматолог-ортопед, кандидат медицинских наук Юрий Константинович Глазков:
Терапия направлена на восстановление формы сустава и зависит от вида вывиха. В некотором случае помощи травматолога недостаточно, нужно медикаментозное лечение и длительный период реабилитации.
Классификация
Есть несколько классификаций в зависимости от этиологии происхождения, срока давности, степени тяжести и т. д.
По сроку давности:
- Свежие – не менее трех дней.
- Несвежие – от трех дней до двух недель.
- Застарелые – более двух недель.
По степени расхождения суставных костей:
- Полные – происходит расхождение суставных костей.
- Неполные или подвывихи – суставные поверхности частично соприкасаются.
По этиологии происхождения:
- Врожденные – появляются при неправильном развитии опорно-двигательного аппарата еще в утробе матери. Явление очень редкое.
- Приобретенные или патологические – появился в результате болезней суставов, например, артрита, артроза или туберкулеза.
- Травматические – возникли в результате травмы. Разновидностью этого вида являются привычные вывихи, которые появились повторно вследствие недостаточной фиксации сустава после перенесенной травмы.
По наличию осложнений:
- Осложненные – предполагают растяжение связок, мышц, нервов или перелом костей.
- Неосложненные – вышеперечисленные осложнения отсутствуют.
По целостности кожного покрова:
- Закрытые – вывих визуально не заметен, кожный покров не поврежден.
- Открытые – над суставом разрывается кожный покров.
Также выделяют вывихи ключицы, бедра, плеча, позвоночника, руки, голеностопа, колена, локтя, пальцев ног и рук.
Предрасположенность
Вывихи бывают у взрослых и детей, но почему у одних – это закономерное явление, а у других случается раз за всю жизнь? Есть группы людей, которые имеют предрасположенность к такому повреждению суставов.
Вывихи чаще происходят в таких случаях:
- При аномальном строении сустава, когда суставные впадины имеют маленькую углубленность. Головки кости в таком случае неплотно прилегают и могут выскакивать.
- Мягкие связки, которые окружают сустав.
- Заболевания опорно-двигательного аппарата, такие как артроз, артрит, туберкулез, полиомиелит;
- Хрупкость костей из-за нехватки фосфора, кальция или витамина D.
Наиболее уязвим плечевой сустав. С такого вида травмой обращаются в 60% случаев. Реже встречаются вывихи бедра, голеностопа, ключицы и фаланга кисти.
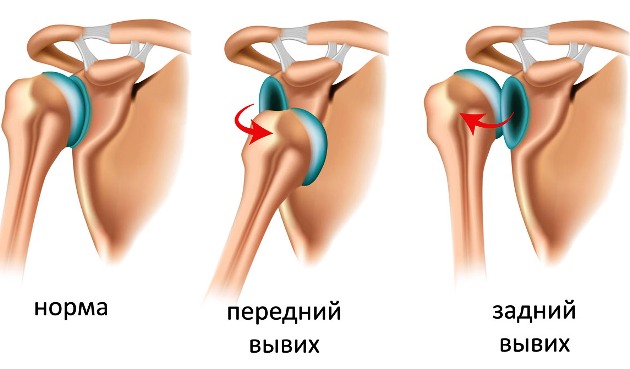
Врожденные вывихи
Причиной является аномальное строение сустава, его недоразвитость. Ребенок уже рождается с патологиями опорно-двигательного аппарата
Врожденные вывихи встречаются меньше, чем у половины новорожденных, в основном у девочек. Страдает тазобедренный сустав, реже – коленный.
Чаще причина дисплазии сустава кроется в генетической предрасположенности, когда у одного из родителей аналогичная патология. Другие причины — плохая экология, медикаментозное лечение беременной.
Симптомы вывиха у новорожденного:
- асимметрия ягодичных складок;
- неодинаковая длина конечностей;
- хруст при движении;
- ограничение подвижности сустава.
По этим признакам можно догадаться о врожденном вывихе тазобедренного сустава.
Вывих коленной чашечки проявляется болью, воспалением пораженного места и отсутствием подвижности колена. Без лечения патология перерастает в тяжелый артроз, который может привести к инвалидности.
Приобретенные вывихи
Они встречаются уже после рождения ребенка и могут быть в любом возрасте. Их появление можно связать с деструктивными изменениями в суставе, недостатком минеральных веществ, в том числе кальция и фосфора, а также наличием болезней опорно-двигательного аппарата, а именно:
- артроза;
- артрита;
- полиомиелита;
- остеомиелита.
Из-за болезни мышцы не так сильно защищают сустав от механического воздействия. Даже незначительное силовое давление может спровоцировать вывих.
Чаще всего патология лечится оперативным путем.
Травматическая форма

Это самая распространенная форма. Она встречается в 10 раз чаще всех остальных разновидностей.
Случаются вывихи в результате падения или сильного удара. Но страдает не то место, которое подверглось физическому воздействию, а совершенно другой сустав. Например, если упасть на прямую руку, то можно вывихнуть не кисть, а локоть или плечо.
Чаще всего травмируется бедро, локоть, плечо, колено и голеностоп.
Признаки вывиха:
- сильная боль, которая появилась после хруста или щелчка;
- кровоподтек на пораженном месте;
- отечность;
- видимая деформация поверхности сустава;
- ограничение двигательной активности;
- бледность кожного покрова ниже пораженного участка.
Симптоматика ярко выраженная, поэтому легко поставить диагноз. Боль может быть умеренной или настолько сильной, что даже вызывает потливость и озноб.
Очень часто эта форма вывиха сопровождается ушибом, разрывом связок и переломом, поэтому требует тщательного лечения.
Общие симптомы
Независимо от вида, вывихи сопровождаются такими признаками:
- покраснение и отечность в области сустава;
- боль, которая усиливается во время движения конечностью;
- повышение температуры тела, озноб;
- ограничение подвижности.
При повреждении нервных окончаний возможна утрата чувствительности.
Первая помощь
При вывихе пострадавшему необходимо предоставить первую помощь и немедленно доставить человека в больницу, желательно в течение 1-3 часов. Чем раньше это сделать, тем лучше. Лечение будет менее продолжительным и более эффективным.
Первая помощь при вывихе выглядит так:
- Обездвижьте сустав, зафиксируйте его в одном положении с помощью шины или подручных средств. Подойдет шарф или косынка, сделайте из них давящую повязку.
- Для снятия отечности и уменьшения болезненных ощущений, приложите к поврежденному месту лед на 10 мин.
- Если вывих открытый, рану необходимо обработать антисептиком. Лед прикладывать не нужно.
- При сильной боли, дайте пострадавшему таблетку обезболивающего препарата. Обеспечьте полный покой до приезда скорой помощи. Если пострадавший вывихнул верхнюю конечность, то ему можно находиться в сидячем положении. При вывихе нижних конечностей, позвонков или тазобедренного сустава, нужно принять горизонтальное положение.
В больнице лечение и вправление сустава начинают после прохождения пациентом диагностических процедур.
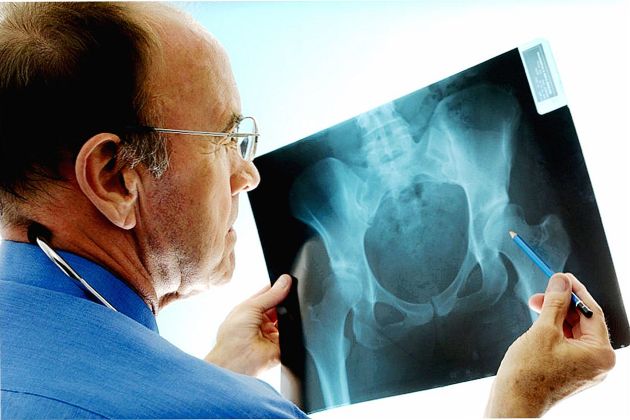
Даже при подвывихе вправлять кости должен медицинский работник. Самому это делать нельзя. Не зная анатомию, можно сделать только хуже. Придется повторно перенаправлять кость.
Какой врач занимается лечением вывихов?
Неотложную помощь предоставит травматолог. За помощью можно обратиться в травматологическое отделение или в больницу по месту жительства.
Лечением в период восстановление занимается ортопед. Именно он контролирует процесс реабилитации.
Диагностика
Диагностика заключается в визуальном осмотре поврежденного места, сборе анамнеза и прохождении рентгенологического обследования. Рентген дает полную картину о месте локализации вывиха, степени смещения головки кости и о наличии осложнений.
Методом пальпации при травматическом вывихе можно прощупать новое местоположение головки кости.
Лечение
Лечение вывихов зависит от их вида. Если это врожденная форма, то здоровьем ребенка нужно заниматься уже с двухнедельного возраста. Методика лечения заключается в ношении шин, использовании стремян, правильном пеленании и физиотерапевтических процедурах.
Приобретенные, в том числе и травматические вывихи, требуют вправления суставных конечностей, чтобы они встали на свое место. Возвращают суставные кости в их физиологическое положение по той же самой траектории, по которой произошла травма, только повторяют движения в обратной последовательности.
Лечебные мероприятия по вправлению сустава проводят под местной анестезией, в редких случаях прибегают к общему наркозу.
Лечение вывиха проводят в три этапа:
- Вправление кости. Не стоит медлить с этой процедурой, чем раньше кость встанет на прежнее место, тем быстрее восстановится подвижность и функционирование сустава. Через 1-1,5 недели после вывиха могут произойти посттравматические изменения в суставе, которые значительно осложнят процедуру вправления и реабилитацию больного.
- Период восстановления и реабилитации. После вправления конечность фиксируют в одном положении на срок 5-10 дней. Это нужно для того, чтобы сустав прижился на своем месте. Поврежденное место перевязывают эластичным бинтом или накладывают гипсовую повязку. Ее нужно носить 2-8 недель. Если пренебречь этими сроками, то может развиться привычный вывих, то есть нарушится заживление связок и капсулы.
- Восстановление подвижности. Пациенту показаны активные физические движения, вплоть до появления болезненных ощущений. Вместе с ЛФК для восстановления кровообращения применяют массаж, УВЧ, парафинотерапию и трудотерапию.
Есть вправляемые и невправляемые вывихи. В последнем случае вернуть головку кости в свое физиологическое положение мешает отломок кости или разорванное сухожилие. Вправить сустав нельзя естественным методом, поэтому прибегают к оперативному вмешательству через вскрытие кожного покрова и поверхности сустава.
Лечение травматических вывихов возможно оперативным бескровным путем.
Выбор метода лечения зависит от срока давности вывиха. Свежие и несвежие повреждения можно вылечить без оперативного вмешательства путем вправления совмещенных элементов сустава.
Застарелые сопровождаются посттравматическими осложнениями, поэтому требуют операции. Срок восстановления более продолжительный.
Реабилитация
Для полного восстановления функционирования поврежденной конечности потребуется около месяца. В этот период следует меньше задействовать поврежденный сустав во время физических нагрузок (не считая ЛФК). Начиная со второго месяца, можно постепенно увеличивать нагрузки.
Реабилитационный период состоит из таких процедур:
- ЛФК;
- массаж;
- физиотерапевтические приемы, а именно ультразвук, магнитотерапию, лазеротерапию, миоэлектростимуляцию;
- плаванье в бассейне.
Период реабилитации совпадает с третьим этапом лечения вывиха.
ЛФК предполагает выполнение комплекса пассивных и активных упражнений. Они направлены на восстановление подвижности сустава и мышечной активности, а также на улучшение кровообращения.
Профилактика
В целях профилактики нужно не допускать травм, необходимо бережно относиться к своему здоровью, особенно если есть предрасположенность к вывихам.
При занятиях спортом используйте эластичные бинты и пользуйтесь разогревающими мазями, которые препятствуют растяжению связок.
Другие меры профилактики:
- в гололед носите удобную обувь с нескользкой подошвой;
- придерживайтесь сбалансированного питания, чтобы получать суточную дозу кальция и фосфора;
- откажитесь от вредных привычек;
- употребляйте витаминно-минеральные комплексы, которые способствуют укреплению суставов;
- если есть врожденные патологии костного аппарата или заболевания суставов, лечите их как можно раньше.
Если вывих случился, своевременно обратитесь в травмпункт.
Пациент с сильным вывихом сустава нуждается в предоставлении первой доврачебной помощи и госпитализации.
Не стоит самостоятельно вправлять суставные кости или ждать, пока начнет развиваться воспалительный процесс и появятся деструктивные изменения. Процесс лечения в таком случае затрудненный и продолжительный.
Читайте также:


