Все способы лечения артрита ювенильного
Что такое ювенильный артрит?
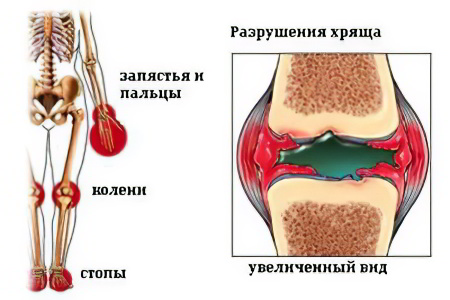
Ювенильный артрит – это заболевание, развивающееся у детей, не достигших 16-летнего возраста. При его развитии у пациентов наблюдается характерное опухание синовиальной оболочки, происходящее из-за воспалительного процесса. Ювенильный артрит можно классифицировать как аутоиммунное заболевание, при прогрессировании которого иммунная система пациента по ошибке начинает процесс саморазрушения.
Согласно имеющимся данным мировой статистики ювенильный артрит диагностируется при осмотре юных пациентов в 0,6% случаях.
Многочисленные исследования, проводимые специалистами всемирно-известных медицинских учреждений, показали следующее:
ювенильный артрит не развивается у детей, не достигших 2-х летнего возраста;
у девочек данное заболевание диагностируется в 2 раза чаще, чем у мальчиков;
очень часто пациенты, проходившие лечение ювенильного артрита, теряют трудоспособность в юном возрасте;
олиноартритом 1 стадии (форма ювенильного артрита) болеют 35-40% пациентов;
олиноартритом 2 стадии (форма ювенильного артрита) болеют 10-15% пациентов мужского пола, достигших 8-ми летнего возраста.
Современная медицина определяет следующие виды ювенильного артрита:
Системный артрит. Эта форма заболевания часто именуется болезнью Стилла, при прогрессировании которой происходит поражение жизненно-важных систем человеческого организма (сердца, органов желудочно-кишечного тракта, лимфоузлов). У пациентов наблюдается характерная симптоматика: высыпания на кожном покрове, повышение температурного режима.
Олигоартрит . Данная форма заболевания имеет ещё одно название – пауциартикулярный (юношеский) артрит. Во время первых 6-ти месяцев развития олигоартрита у пациентов происходит поражение 1-5 суставов. В большинстве случаев параллельно развиваются различные патологические процессы. Чаще всего эта форма болезни диагностируется у юных девочек, и по мере их взросления может полностью исчезнуть.
Полиартрит. При развитии этой формы болезни у пациентов наблюдается поражение более 5-ти суставов. Полиартикулярный артрит чаще диагностируется у девочек и может поражать: суставы нижних и верхних конечностей, челюсти, область шеи и затылка.
Артрит, который развивается после перенесённых травм. Некоторые пациенты, которым диагностирована эта форма артрита, на протяжении нескольких лет страдали от кожных болезней. Иногда при таком артрите происходит поражение костей, сухожилий, позвоночника и суставов. Чаще всего данное заболевание выявляется у мальчиков, не достигших 8-ми летнего возраста, у которых в семье мужчины болеют спондилитом.
Ювенильный артрит классифицируется по клинико-анатомическим способностям:
суставная форма артрита, при которой поражается боле 5-ти суставов (если развивается олигоартрит, у пациента поражается до 4-х суставов);
суставно-висцеральная форма, при которой выявляются синдромы: Висслера-Фанкони, Стилла;
форма артрита с ограниченными висцеритами, при которой у больных поражаются жизненно-важные органы (лёгкие, сердце и т. д.).
Симптомы ювенильного артрита
Ювенильный артрит часто протекает бессимптомно, но в некоторых случаях сопровождается характерной симптоматикой:
болевые ощущения в области поражённых суставов;
скованность движений (появляется обычно после пробуждения от сна);
повышение температурного режима;
высыпания на кожном покрове;
резкая потеря веса;
изменение длины верхних или нижних конечностей;
проблемы с глазами (боли, покраснение, воспалительные процессы, ухудшение зрения);
раздражительность, частая смена настроения и т. д.
Причины ювенильного артрита
К причинам, провоцирующим развитие ювенильного артрита, можно причислить следующие факторы:
перенесённые пациентом вирусные и инфекционные заболевания, которые провоцируют аутоиммунную реакцию в организме;
наследственная предрасположенность к артритам;
активное функционирование иммунной системы пациента, на фоне чего происходит разрушение тканей суставов;
длительное нахождение на солнце;
нарушение графика профилактических прививок;
генетическая предрасположенность пациента к артриту и т. д.
У многих пациентов, проходивших комплексное лечение ювенильного артрита, могут развиваться различные осложнения:
вторичный амилоидоз миокарда и органов желудочно-кишечного тракта;
синдром активации макрофагов (иногда заканчивается летальным исходом);
потеря подвижности (полная или частичная);
инвалидизация пациента и т. д.
Диагностика ювенильного артрита
Диагностика ювенильного артрита начинается со сбора анамнеза заболевания. Узкопрофильный специалист – ревматолог, проводит личный осмотр пациента, узнаёт о его образе жизни, наследственных заболеваниях, вредных привычках и т. д. При проведении осмотра специалист пальпирует области поражённых суставов. В обязательном порядке врач должен обозначить в медицинской карте больного все симптомы заболевания и жалобы пациента.
После первичного осмотра пациент направляется на дополнительную диагностику. Для этого ему придётся пройти лабораторное и аппаратное обследование:
Клинический и биохимический анализы крови (целью исследования является определение показателей эритроцитов, тромбоцитов, лейкоцитов и т. д.).
Общий анализ мочи.
Анализ крови, целью которого является выявление бактерий, присутствие которых может свидетельствовать об инфицировании кровяного русла.
Анализ, выполняемый хирургом-ортопедом, которым проводится забор образцов синовиальных тканей и жидкости.
Анализ образцов костного мозга для выявления лейкемии.
Рентгенография, во время которой специалисты выявляют переломы и другие повреждения костной ткани.
Компьютерная или магнитно-резонансная томография.
Сканирование костных и суставных тканей, посредством которого можно выявить любые изменения в их структуре.
Тестирование на наличие: болезни Лайма; различных вирусных инфекций; на определение скорости оседания эритроцитов; на выявление антител, которые провоцируют развитие артрита и т. д.
Во время проведения диагностических мероприятий пациентам проводится особое тестирование, цель которого заключается в выявлении антинуклеарных антител. Такой тест показывает аутоиммунную реакцию человеческого организма, при которой происходит саморазрушение иммунитета.
Современная медицина определяет 4 степени данного заболевания:
стадия ремиссии – 0.
В том случае, когда при выявлении ювенильного артрита у пациента не будет обнаружена ярко выраженная симптоматика и признаки данного заболевания, врач должен будет поставить диагноз на основании исключения других болезней:

- 7 Августа, 2018
- Ревматология
- Волощук Наталя
В современной педиатрии одной из актуальных проблем выступает диагностирование и лечение болезней суставов воспалительного характера. Среди всех ревматических заболеваний, развивающихся в детском возрасте, самым распространенным является ювенильный хронический артрит (ЮХА). Он представляет собой аутоиммунное заболевание, характеризующееся длительным воспалением сустава у ребенка до шестнадцати лет, что возникает по неизвестным причинам.
Эта болезнь является серьезной и требует своевременного лечения, а также постоянного поддержания особого образа жизни. Проблемой недуга выступает сложность определения всех мест воспаления и выбор соответствующих медицинских препаратов для их устранения.
Описание
ЮХА относится к аутоиммунным болезням суставов. Он носит хроническую форму и обуславливается длительным протеканием с периодическими проявлениями патологических процессов. Независимо от того какие суставы поражаются, у ребенка наблюдается болезненность и отек тканей. Это приводит к скованности при движениях, деформации суставов и вывихам.
Данный вид артрита имеет продолжительность больше трех месяцев. В медицине прослеживается связь его появления с перенесенными ОРВИ, прививками, приемом гаммаглобулина, травмами и т. д.
При этом заболевании иммунная система ребенка по неизвестным причинам воспринимает ткани организма как чужеродные и хочет их уничтожить. При этом развивается воспаление негнойного характера синовиальных оболочек, что способствует увеличенному выделению суставной жидкости. Со временем синовиальные оболочки спаиваются с суставным хрящом, вызывая его эрозию. Из-за этого хрящ разрушается. Продолжительность процесса может быть разной у всех больных.
Этиология и эпидемиология
Развивается чаще всего ювенильный хронический артрит у детей в возрасте от двух до шести лет. Недуг встречается в 0,4 случаев из одной тысячи детей или 16:100000 детей до шестнадцати лет. Больше всего страдают от заболевания девочки.
Отмечается, что близкие родственники заболевших, как правило, имеют коллагенозы и ревматоидные артриты. Смертельный исход от болезни составляет 1 %. Очень часто ЮХА приводит к инвалидизации.
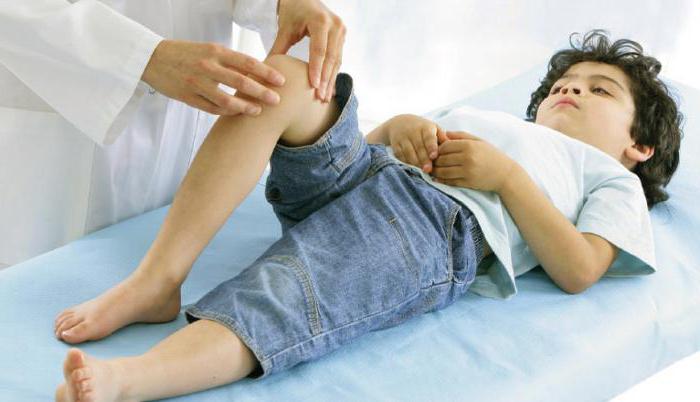
Разновидности заболевания
В медицине существует классификация ювенильных артритов:
- Пауциартикулярный ЮХА. Он характеризуется поражениями от одного до четырех суставов одновременно: коленного, голеностопного, локтевого и лучезапястного. Чаще всего болеют девочки до пяти лет.
- Спондилоартрит ювенильный. Обуславливается поражением коленного, голеностопного и бедренного суставов, а также воспалением сухожилий.
- Полиартикулярный ювенильный хронический артрит, при котором поражаются более четырех суставов, чаще всего верхних и нижних конечностей. Болезнь считается опасной, а при постановке диагноза на ранних стадиях заболевания возникают трудности.
- Системный ЮХА, характеризующийся отсутствием симптомов на ранней стадии. Проявляется недуг ночными лихорадками, зудящими высыпаниями, увеличением гланд.
Опасность болезни
Такие болезни, как ЮХА, считаются тяжелыми, но, к счастью, редко приводят к смерти. Основную же опасность представляет разрушение хряща в суставе, в результате чего может наступить инвалидность. Ювенильный артрит может способствовать и потере зрения.
Но при правильном и своевременном лечении заболевания можно достичь ремиссии. Для этого необходимо придерживаться определенного образа жизни, постоянно находиться под наблюдением специалистов и принимать медикаментозные препараты, чтобы не было рецидивов.
Причины
Поскольку данный вид артрита относится к группе аутоиммунных болезней, то основной причиной его развития являются нарушения в иммунной системе ребенка. Толчком к появлению недуга на фоне сниженного иммунитета могут стать определенные факторы:
- Попадание в организм вирусной или бактериальной инфекции.
- Повреждение сустава вследствие травм.
- Генетическая предрасположенность к болезни.
- Переохлаждение или перегрев.
- Последствия плановых прививок.
- Заболевания эндокринной системы.
Признаки и симптомы
Родители должны пристально наблюдать за здоровьем своих детей, обращая внимание на первые признаки артрита, поскольку от этого зависит оперативность назначения медикаментозного лечения. ЮХА распознать тяжело, поэтому рекомендуется при первых жалобах обратиться к медику для проведения обследования и постановки диагноза.
При данном заболевании возможно замедление роста ребенка, иногда суставы могут развиваться с разной скоростью, в результате чего у ребенка может отличаться длина конечностей.
В медицине принято выделять основные признаки артрита:
- Появление в ночное время лихорадки, сопровождающейся пятнистой сыпью.
- Слабость и быстрая утомляемость, частые приступы головной боли.
- Болевые ощущения в суставах, их припухлость. Но при этом маленькие дети не жалуются на боль.
- Со временем происходит деформация суставов, внутренних органов, увеличение лимфатических узлов.
Типичным признаком для недуга выступает патология шейного отдела позвоночника и челюстных суставов, что часто приводит к недоразвитию либо нижней, либо верхней челюсти.
Диагностика
Перед тем как врач скажет, чем лечить артрит, ему необходимо поставить точный диагноз. Для этого нужна консультация не только педиатра, но и ревматолога, травматолога, а также окулиста, который проведет обследование глазного яблока. После этого назначают анализы крови, иммунологических показателей. Также внимательно изучается анамнез и история болезни. Ювенильный артрит может иметь генетическую природу, поэтому необходимо выяснить, нет ли в семье страдающих болезнями суставов. Проводят такие исследования:
- УЗИ внутренних органов;
- рентгенография, КТ суставов, забрюшинного пространства и грудной клетки;
- электрокардиограмма и пункция костного мозга;
- исследование желудка и пищевода;
- эзофагогастоскопия.
Лечение
Рассматривая вопрос о том, чем лечить артрит, необходимо отметить, что лечится он как медикаментами, так и вспомогательной терапией. Опытный врач назначает четыре группы медицинских препаратов, которые имеют разные действия на организм.
Сюда относят противовоспалительные нестероидные средства, которые нацелены на купирование болей и воспаления сустава, способствуют восстановлению его функций. Также применяются глюкокортикоиды, иммунодепрессанты и биологические агенты. Но их отмена часто провоцирует обострение недуга. Поэтому рекомендуется принимать лекарственные средства даже в период ремиссии, чтобы заболевание снова не обострилось.
Вспомогательное лечение
Не менее важным при лечении такого заболевания, как ювенильный хронический артрит, является вспомогательная терапия, которая включает:
- двигательную активность и лечебную физкультуру (плаванье, пешие прогулки и т. д.);
- соблюдение диеты;
- физиотерапию (электрофорез, криотерапия, лазер и прочее);
- массаж для восстановления кровообращения;
- ортопедическую коррекцию.
Хирургическое вмешательство может быть произведено в том случае, когда суставы не выполняют своих функций из-за деструктивного поражения. В этом случае проводят эндопротезирование сустава, артропластику и прочее.
Необходимо отметить, что ювенильный хронический артрит нельзя полностью вылечить. Но регулярное наблюдение у специалиста и правильно подобранное лечение дает возможность получить ремиссию на длительный временной период, улучшив тем самым качество жизни.
Цели лечения
Поскольку данное заболевание полностью не излечивается, медики назначают терапию, имеющую определенные цели. К ним относят:
- снижение воспалительного процесса;
- купирование суставного синдрома;
- сохранение функций суставов;
- снижение побочных эффектов от лечения медицинскими препаратами.
Очень важно замедлить разрушение сустава и избежать дальнейшей инвалидизации человека, достичь длительной ремиссии и, конечно же, улучшенить качество жизни пациентов.

Профилактика
Первичной профилактики заболевания не существует, так как причины его появления до конца не изучены. Вторичная профилактика нацелена на предупреждение рецидивов недуга.
Рекомендуется систематические наблюдение у ревматолога, который при помощи лабораторных анализов поможет распознать обострение болезни как можно раньше. Тогда врачом будет предложено усиленное лечение, направленное на снижение прогрессирования недуга. Также необходимо избегать перегрева и переохлаждения организма, защититься от инфекций.
От плановых вакцинаций врачи рекомендуют отказываться, чтобы не спровоцировать развитие ювенильного артрита, симптомы которого описаны выше. Ребенку необходимо правильно питаться, исключив из рациона жирную, острую и мучную пищу.
Образ жизни больного
Как было сказано, больному артритом ребенку нельзя делать прививки, но Манту никакой опасности не представляет, несмотря на введение в организм туберкулина. Детям нельзя давать препараты, которые направлены на стимуляцию иммунной системы. Пациентов с ювенильным артритом необходимо ограничить:
- от сильных физических нагрузок;
- перегрева и переохлаждения;
- контакта с инфекциями и вирусами;
- взаимодействиями с различными животными, которые могут переносить инфекции;
- эмоциональных и психологических нагрузок;
- перемены климата.
Прогноз
При данном заболевании наблюдаются частые рецидивы, которые неблагоприятно влияют на прогноз заболевания. Часто наступает инвалидизация. Ребенок становится ограниченным в физической активности, не может полностью себя обслуживать и самореализовать. Это происходит чаще всего, когда недуг проявился в раннем возрасте.
У таких пациентов часто развивается патология органов зрения (глаукома, катаракта и др.) спустя пять лет после начала заболевания. Через 11 лет после первого проявления недуга у некоторых детей наблюдалось развитие увеита, из них у 15 % наступала полная слепота. Одним из серьезных осложнений при ЮХА является амилоидоз и тяжелая функциональная недостаточность.
У половины всех больных прогноз можно считать благоприятным, поскольку ремиссия может продолжаться несколько лет. У трети пациентов наблюдается постоянно рецидивирующее течение болезни. Смертность при ЮХА невысока, и зависит от развития амилоидоза или осложнений неинфекционного характера из-за проведения глюкокортикоидной терапии длительный период времени.
Все вышеперечисленное говорит о том, что некоторые больные требуют с ранних сроков развития патологии постоянного наблюдения и лечения, чтобы предотвратить развитие серьезных нарушений, которые в будущем могут повлиять на физическую и социальную адаптацию человека.
Таким образом, причины ювенильного артрита не установлены на сегодняшний день. Заболевание проявляется в детском возрасте (до 16 лет) и часто ведет к инвалидности. По МКБ-10 недуг имеет номер М08-М09. В настоящее время продолжается изучение возможных причин развития болезни.
Медицинский эксперт статьи

Показания к консультации других специалистов
- Консультация окулиста показана всем больным с поражением суставов, снижением остроты зрения.
- Консультация эндокринолога показана при синдроме Кушинга, нарушении роста.
- Консультация отоларинголога показана при наличии очагов хронической инфекции в носоглотке.
- Консультация стоматолога, ортодонта показана при кариесе, нарушении роста челюстей, зубов и прикуса.
- Консультация фтизиатра показана при положительной реакции Манту, лим-фаденопатии.
- Консультация гематолога, онколога показана при оссалгиях, упорных артрал-гиях, тяжёлом общем состоянии при наличии олигоартрита, тяжёлых системных проявлениях с гематологическими нарушениями.
- Консультация ортопеда показана при функциональной недостаточности суставов, нарушении роста костей в длину, подвывихах, для разработки реабилитационных мероприятий.
- Консультация генетика показана при множественных малых аномалиях развития, синдроме дисплазии соединительной ткани.
Показания к госпитализации
Показания к госпитализации перечислены ниже:
- развитие системных проявлений (лихорадка, поражение сердца, лёгких);
- выраженное обострение суставного синдрома;
- подбор иммуносупрессивных препаратов;
- отсутствие эффекта при амбулаторном лечении обострения;
- присоединение интеркуррентной инфекции;
- наличие сомнений в правильности установленного диагноза;
- проведение реабилитационных мероприятий в периоды обострения суставного синдрома (особенно при поражении тазобедренных суставов).
Подтверждение диагноза и выбор тактики лечения проводят в специализированном детском ревматологическом отделении.
Цели лечения ювенильного ревматоидного артрита
- Подавление воспалительной и иммунологической активности процесса.
- Купирование системных проявлений и суставного синдрома.
- Сохранение функциональной способности суставов.
- Предотвращение или замедление деструкции суставов, инвалидизации пациентов.
- Достижение ремиссии.
- Повышение качества жизни больных.
- Минимизация побочных эффектов терапии.
Немедикаментозное лечение ювенильного ревматоидного артрита
В периоды обострения ювенильного ревматоидного артрита следует ограничивать двигательный режим ребёнка. Полная иммобилизация суставов с наложением лангет противопоказана, это способствует развитию контрактур, атрофии мышечной ткани, усугублению остеопороза, быстрому развитию анкилоза. Физические упражнения способствуют сохранению функциональной активности суставов. Полезны езда на велосипеде, плавание, прогулки. Бег, прыжки, активные игры нежелательны. Рекомендуют сохранять прямую осанку при ходьбе и сидении, спать на жёстком матрасе и тонкой подушке. Исключить психоэмоциональные нагрузки, пребывание на солнце.
У больных с синдромом Кушинга целесообразно ограничить потребление углеводов и жиров, предпочтительна белковая диета. Рекомендуют употребление пищи с повышенным содержанием кальция и витамина D для профилактики остеопороза.
Лечебная физкультура - важнейший компонент лечения юношеского артрита. Необходимы ежедневные упражнения для увеличения объёма движений в суставах, устранения сгибательных контрактур, восстановления мышечной массы. При поражении тазобедренных суставов рекомендуют тракционные процедуры на поражённую конечность после предварительной консультации ортопеда, хождение на костылях. В период развития коксита и асептического некроза тазобедренных суставов передвижение больного без костылей противопоказано. Лечебную физкультуру необходимо проводить в соответствии с индивидуальными возможностями больного.
Применяют статические ортезы (шины, лонгеты, стельки) и динамические отрезы (лёгкие съёмные аппараты). Для статических ортезов необходима прерывистость иммобилизации: их следует носить или надевать в свободное от занятий время и в течение дня обязательно снимать для стимуляции мышечной системы во время физических упражнений, занятий, трудотерапии, туалета. При выраженном остеопорозе в грудном и поясничном отделах позвоночника рекомендуют ношение корсета или реклинирующей системы; при поражении суставов шейного отдела позвоночника - головодержателя (мягкого или жёсткого).
Медикаментозное лечение ювенильного ревматоидного артрита
Для лечения юношеского артрита используют несколько групп препаратов: НПВП, кортикостероидов, иммунодепрессанты и биологические агенты, полученные генно-инженерным путём. Применение НПВП и глюкокортикостероидов способствует быстрому уменьшению боли и воспаления в суставах, улучшению функции, но не предотвращает прогрессирования деструкции суставов. Иммуносупрессивная и биологическая терапия приостанавливают развитие деструкции и инвалидизации.

[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11]
Лечение системного ювенильного ревматоидного артрита
При развитии опасных для жизни системных проявлений проводят пульс-терапию метилпреднизолоном в дозе 10-15 мг/кг, а при необходимости - 20-30 мг/кг на введение в течение 3 последовательных дней.
Пульс-терапию метилпреднизолоном сочетают с назначением иммуносупрессивной терапии. При раннем юношеском артрите с системным началом (длительность менее 2 лет) проводят пульс-терапию метотрексатом в дозе 50 мг/м 2 поверхности тела 1 раз в неделю в виде внутривенных инфузий в течение 8 нед. В последующем метотрексат вводят подкожно или внутримышечно в дозе 20-25 мг/м 2 поверхности тела в неделю. Как правило, тяжёлые системные проявления купируются уже через 4 нед после начала комбинированного применения метотрексата с метилпреднизолоном, в связи с чем большинству больных назначение преднизолона внутрь не требуется. В случае сохранения системных проявлений, высоких лабораторных показателей активности болезни после 4-недельного курса лечения к терапии может быть добавлен циклоспорин в дозе 4,5-5,0 мг/кг в сутки для приёма внутрь.
Для уменьшения побочных эффектов метотрексата следует назначать фолиевую кислоту в дозе 1-5 мг в дни, свободные от приёма препарата.
При длительном непрерывно рецидивирующем течении заболевания, генерализованном суставном синдроме, высокой активности, гормонозависимости после завершения 8-недельного курса пульс-терапии метотрексатом сразу назначают комбинированную терапию метотрексатом в дозе 20-25 мг/м 2 поверхности тела в неделю (подкожно или внутримышечно) и циклоспорином в дозе 4,5-5 мг/кг в сутки.
При коксите с асептическим некрозом или без него применяют комбинированную терапию: метотрексат в дозе 20-25 мг/м 2 поверхности тела в неделю (подкожно или внутримышечно) и циклоспорин в дозе 4,5-5,0 мг/кг в сутки.
При неэффективности метотрексата в дозе 20-25 мг/м 2 поверхности тела в неделю (подкожно или внутримышечно) в течение 3 мес целесообразно проведение комбинированной терапии метотрексатом и циклоспорином. Метотрексат назначают в дозе 20-25 мг/м 2 поверхности тела в неделю (подкожно или внутримышечно), циклоспорин - 4,5-5,0 мг/кг в сутки.
При неэффективности стандартной терапии иммунодепрессантами и кортикостероидами показана терапия биологическим агентом - ритуксимабом, которую необходимо проводить в условиях специализированного ревматологического отделения. Разовая доза препарата составляет 375 мг/м 2 поверхности тела. Ритуксимаб вводят внутривенно 1 раз в неделю в течение 4 нед. За 30-60 мин до каждой инфузии рекомендуют провести премедикацию кортикостероидами (метилпреднизолон в дозе 100 мг внутривенно), анальгетиками и антигистаминными препаратами (например, парацетамолом и дифенгидрамином). Для снижения риска развития побочных эффектов инфузию ритуксимаба проводят через инфузомат.
При неэффективности иммуносупрессивной терапии, парентерального введения кортикостероидов, биологических агентов, назначают кортикостероиды внутрь в дозе 0,2-0,5 мг/кг в сутки в сочетании с перечисленными выше методами лечения.
Показание для применения иммуноглобулина нормального человеческого - наличие интеркуррентной инфекции. Предпочтительно использование иммуноглобулина, содержащего антитела классов IgG, IgA и IgM. Дозы и режим введения: 0,3-0,5 г/кг на курс. Препарат вводят ежедневно внутривенно не более 5 г на инфузию. При наличии показаний иммуноглобулин нормальный человеческий можно применять параллельно с пульс-терапией метилпреднизолоном и метотрексатом или сразу после её проведения.
Показания для назначения антибактериальной терапии: бактериальная инфекция, сепсис, общевоспалительная системная реакция (лихорадка, лейкоцитоз с нейтрофильным сдвигом в лейкоцитарной формуле влево, полиорганная недостаточность), сопровождающаяся сомнительным (0,5-2 нг/мл) или положительным (>2 нг/мл) значением прокальцитоиинового теста даже без очага инфекции, подтверждённой бактериологическим и/или серологическим методами.
Следует назначать препараты с широким спектром действия (аминогликозиды III и IV поколения, цефалоспорины III и IV поколения, карбапенемы и др.). При явных признаках сепсиса показано сочетанное применение 2-3 антибиотиков разных групп с целью подавления активности грамположительной, грамотрицательной, анаэробной и грибковой флоры.
Препараты вводят внутривенно или внутримышечно. Продолжительность курса лечения составляет 7-14 дней. При необходимости антибиотики заменяют и продлевают курс лечения.
Показания для назначения антиагрегантов, антикоагулянтов, активаторов фибринолиза - изменения в коагулограмме, свидетельствующие о склонности к тромбообразованию или коагулопатии потребления.
Цель терапии - коррекция показателей сосудисто-тромбоцитарного звена гемостаза.
Следует назначать сочетание антикоагулянтов (гепарин натрия или надропарин кальция), дезагрегантов (пентоксифиллин, дипиридамол) и активаторов фибринолиза (никотиновая кислота).
Гепарин натрия вводят внутривенно или подкожно (4 раза в сутки) из расчёта 100-150 ЕД/кг под контролем значений АЧТВ. Надропарин кальция вводят подкожно 1 раз в сутки из расчёта 80-150 анти-Xa ЕД/кг. Продолжительность лечения прямыми антикоагулянтами составляет 21-24 сут с последующим назначением антикоагулянтов непрямого действия (варфарин).
Пентоксифиллин вводят внутривенно из расчёта 20 мг/кг 2 раза в сутки в течение 21-30 дней.
Дипиридамол назначают внутрь в дозе 5-7 мг/кг в сутки, разделённой на 4 приёма. Длительность приёма не менее 3 мес.
Никотиновую кислоту вводят внутривенно в суточной дозе 5-10 мг, разделённой на 2 введения.
Последовательность введения препаратов для инфузионной терапии:
- метилпреднизолон растворяют в 200 мл 5% раствора глюкозы или 0,9% раствора натрия хлорида (продолжительность введения 30-40 мин);
- антибиотики вводят по общепринятым правилам для каждого препарата;
- симптоматическая терапия (дезинтоксикационная, кардиотропная) по показаниям;
- пентоксифиллин растворяют в 0,9% раствора натрия хлорида (суточную дозу разделяют на 2 введения);
- иммуноглобулин нормальный человеческий вводят внутривенно в соответствии с инструкцией по применению;
- гепарин натрия вводят внутривенно (круглосуточно) или подкожно 4 раза в сутки, подкожные инъекции надропарина кальция проводят 1 раз в сутки;
- никотиновую кислоту в суточной дозе 5-10 мг растворяют в 0,9% раствора натрия хлорида и вводят внутривенно 2 раза в сутки.
При наличии выраженного выпота в суставах проводят внутрисуставные инъекции кортикостероидов (метилпреднизолона, бетаметазона, триамцинолона).
Дозы глюкокортикоидов для внутрисуставного введения
Препарат и его доза
Крупные (коленные плечевые, голеностопные)
Метипреднизолон (1,0 мл - 40 мг); бетаметазон (1,0 мл - 7 мг)
Средние (локтевые, лучезапястные)
Метилпреднизолон (0,5-0,7 мл - 20-28 мг); бетаметазон (0,5-0,7 мл - 3,5-4,9 мг)
Мелкие (межфаланговые, пястнофаланговые)
Метилпреднизолон (0,1-0,2 мл - 4-8 мг); бетаметазон (0,1-0,2 мл - 0,7-1,4 мг)
Показания для назначения локальной терапии глюкокортикоидами при ювенильном ревматоидном артрите
Показания и условия применения
Условия назначения метилпреднизолона
Условия назначения бетаметазона
Синовит с преобладанием экссудации
Мелкие, средние, крупные суставы
Артрит крупных, средних суставов; тендовагиниты; бурситы
Синовит и системные проявления
Лимфаденопатия, гепатоспленомегалия, субфебрильная лихорадка, сыпь
Фебрильная, гектическая лихорадка, сыпь, кардит, полисерозит
Синовит, синдром Кушинга при одновременном лечении преднизолоном
Показан (не усиливает надпочечниковую недостаточность)
Нежелателен (усиливает надпочечниковую недостаточность)
Показан при всех типах конституции
Нежелателен при лимфатико-гипопластической конституции
Болевой синдром в суставах с преобладанием пролиферации
Показан (не вызывает атрофии мягких тканей)
Нежелателен (вызывает атрофию мягких тканей)
Из НПВП чаще всего применяют диклофенак в дозе 2-3 мг/кг в сутки. При тяжёлых системных проявлениях от назначения НПВП следует воздержаться, так как они могут спровоцировать развитие синдрома активации макрофагов.
Дозы нестероидных противовоспалительных препаратов, применяемых в детской ревматологической практике
Читайте также:


