Врач который лечит суставы вывихи
Артроз все чаще встречается у людей достаточно молодого возраста (20-25 лет). В усиленном развитии заболевания специалисты винят плохую экологию и не совсем правильный образ жизни.
Введение
Важно знать! Врачи в шоке: "Эффективное и доступное средство от боли в суставах существует. " Читать далее.
Большое количество людей совершенно не придают значения первичным симптомам, напрямую свидетельствующим о начале артроза, и даже не задумываются о посещении врача. Это большое упущение, ведь такое заболевание без лечения способно приводить к потере трудоспособности и даже инвалидности.
Но часто причина — не лень, а простое отсутствие информации о том, какой врач лечит суставы. Лечением суставов занимаются специалисты нескольких категорий: в каждой конкретной ситуации развития заболевания требуется врач, занимающийся лечением специфических патологий.
Симптомы, сообщающие о необходимости обращения к врачу
Безотлагательного обращения к врачу требует наличие определенных симптомов:
- Дискомфорт в области сочленения, постепенно переходящий в постоянную, достаточно сильную боль.
- Ощущение резких приступов боли, с невозможностью двигать пораженными частями тела.
- Отечность и краснота кожи, хруст в суставах ног, рук или пальцев.
- Изменение формы.

- воспалительные процессы в организме;
- инфицирование через открытые раны около сустава;
- травмы;
- нарушение обмена веществ.
Какой специалист лечит суставы
Болезни суставов имеют два вида развития:
- Дегенеративно-дистрофический – нарушается активное питание хрящевой ткани.
- Воспалительный — развиваются серьезные воспалительные процессы, включая синовиальные оболочки, хрящи, связочный аппарат.
Именно по этиологии и механизму поражения определяют, к какому врачу следует обратиться.

Это врач терапевтического профиля, работает исключительно с начальными стадиями заболеваний на фоне вирусных инфекций. При обнаружении легкой болезненности сочленений, повышенной усталости вследствие нагрузок необходимо проконсультироваться с врачом–ревматологом. Специалист назначит все необходимые исследования, после того как узнает причины боли в суставах рук и ног:
- УЗИ;
- рентген;
- ревмопробы.
Важно определить наличие или же отсутствие вирусов в организме. После проведения всех диагностических мероприятий врач поставит точный диагноз, даст рекомендации по дальнейшему лечению. Лечение ревматолога — только консервативное, с применением внутрисуставных инъекций, физиопроцедур, массажа или ЛФК. При более осложненных стадиях болезни он направит к нужному специалисту.
Даже "запущенные" проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
Когда лечение консервативными методами не приносит результата, болезнь принимает более сложную форму, тогда нужно обратиться к ортопеду-травматологу. Врач занимается хирургическими методами восстановления функций суставов. Основные симптомы для обращения к этому специалисту:
- Полное или частичное разрушение сочленения.
- Деформация, вплоть до полной потери двигательной способности.
- Болезненные ощущения присутствуют постоянно, даже в ночное время.
Травматолог-ортопед проводит несколько видов хирургического вмешательства:
- Органосохраняющие операции (резекция сустава, артропластика, артродез) – вмешательство такого типа способствует устранению болезненности, восстановлению естественных функций, сохраняя как можно больше собственной ткани пациента.
- Эндопротезирование – такой вид операции проводят при самых тяжелых формах артроза, при полном разрушении сустава. Происходит полная замена сустава протезом для обеспечения полноценной двигательной активности.
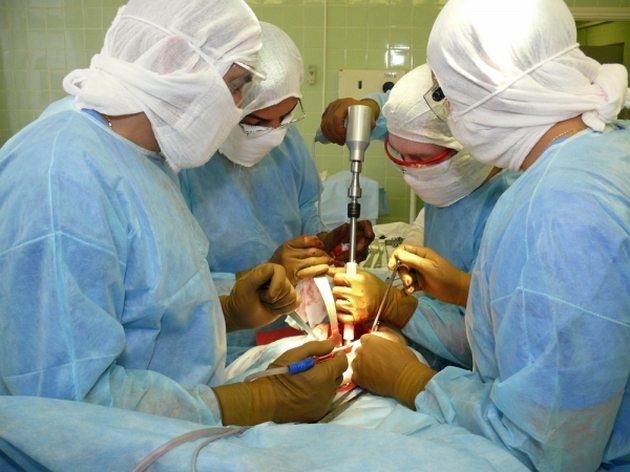
Чаще всего протезирование проводится на коленных и тазобедренных сочленениях. Цель — восстановить нормальное течение жизни, избежать инвалидности.
Естественно, мало кто отправится с суставными болями за консультацией к невропатологу, но роль этого специалиста достаточно велика в лечении болей, в том числе болей в суставах рук, ног и пальцев. Существует вероятность неврологических причин развития заболевания – это защемление нерва позвоночником или воспалительный процесс нервного окончания. Именно с такими поражениями поможет бороться невропатолог.
Врач такого профиля способен помочь при артрите, связанным с нарушением обмена веществ: многие болезни появляются на фоне стресса и неправильного питания. Из-за нарушенного обмена веществ происходит активное наслоение солей на суставы, которые быстро теряют эластичность, подвергаются риску нарушения функциональности. Эндокринолог поможет восстановить обменные процессы в организме, предупредить развитие артрита.

Какой врач лечит остеохондроз
Чтобы определить, какой врач лечит суставы позвоночника, нужно знать некоторые особенности.
Остеохондроз – патологическое изменение позвоночника. Развитие болезни имеет два фактора:
- Изменение костных и хрящевых тканей позвонков.
- Воспаление и защемление корешков позвоночника.
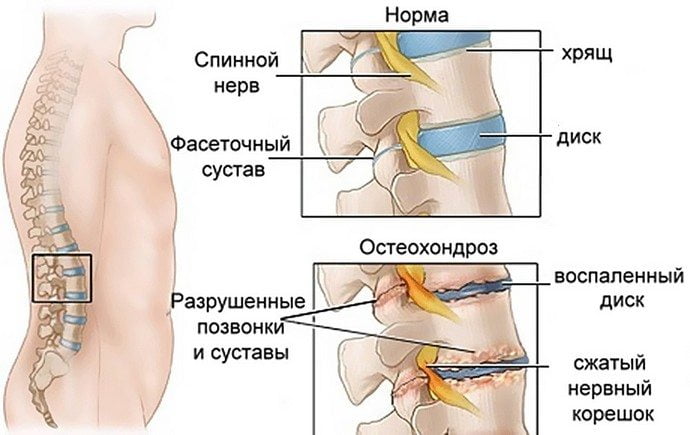
Поэтому лечением заболевания занимаются врачи двух специальностей:
- Ортопед – назначает лечение для восстановления эластичности межпозвонковых дисков, проводит терапию остеопороза костных тканей;
- Невролог – занимается лечением остеохондроза, причина которого — ущемление спинномозговых корешков. Определяет точное место развития заболевания.
Когда поражения позвоночника требуют оперативных вмешательств, такая задача ложится на плечи нейрохирургов.

Некоторые заболевания суставов и какой врач занимается их лечением
Некоторые заболевания суставов, их виды, симптомы, какой врач лечит:
- Бурсит – воспаление суставного мешочка с последующим скоплением жидкости. Сопровождается сильнейшими болями, отечностью, покраснением воспаленной области. Чаще всего встречается бурсит коленного и локтевого сочленений. При бурсите необходимо обратиться к ревматологу или ортопеду.
- Киста Бейкера коленного сустава – водянистое образование; киста локализуется только под коленной чашечкой. Заболевание было обнаружено доктором У. Бейкером, названо в честь него. Киста Бейкера сопровождается болями в области колена, припухлостью. Лечением патологии занимаются травматолог и ортопед. В некоторых случаях диагностировать это заболевание могут терапевты и ревматологи.
- Синовит – процесс воспаления, локализующийся внутри синовиальной оболочки колена или локтя. Проявляется в виде сильного опухания, редко болезненного. Синовит чаще поражает локтевое и коленное сочленения. В основном человека направляют к хирургу, иногда пострадавший сразу идет на прием к травматологу.
- Гонартроз коленных суставов – полное разложение хрящевой ткани сочленений не воспалительного характера. Гонартроз сопровождается болью в колене при хождении. Пациент может быть направлен к травматологу-ортопеду, ревматологу, а в более легких случаях артроза — даже к терапевту.
При малейшем подозрении на наличие данных заболеваний срочно обращайтесь к врачу!
На сегодня все, дорогие читатели; поделитесь в комментариях своим мнением о статье.

- Виды
- Кто лечит?
- Как вправляют?
- Когда необходима помощь хирургов?
Вывихом сустава называют нарушение нормального анатомического соотношения суставных поверхностей. Он может иметь различную этиологию, но чаще всего имеет травматическое происхождение. Вывих также может быть результатом заболевания, при котором нарушается структура суставов. У детей встречаются врожденные вывихи, обусловленные аномалиями строения суставов.
Чаще всего вывихивают плечевой сустав. Это связано с тем, что он фиксирован в большей мере мягкими тканями, чем костными образованиями. Он имеет огромную амплитуду движений и часто задействуется в спорте, физической работе. Нередко пациенты вывихивают этот сустав при падении с высоты на руку.
Другие структуры, которые страдают с наибольшей частотой:

суставы пальцев рук;
Вывих может быть вправимым или невправимым.
Он бывает врожденным и приобретенным. У детей чаще всего страдает тазобедренный сустав. Его вывих обусловлен аномалиями внутриутробного развития.
Они также могут быть закрытыми и открытыми, осложненными и неосложненными. По происхождению:
травматический – вызван механическим воздействием внешней силы;
патологическим – следствие разрушения суставных поверхностей;
паралитическим – сустав вывихивается под влиянием мышечной группы, антагонистической в отношении парализованных мышц.
Кто лечит?
На практике чаще всего встречаются вывихи в результате острой травмы. Поэтому именно о них мы поговорим.
Сразу стоит оговориться, что лечение вывихов суставов – это задача врача. Попытки самостоятельного вправления могут обернуться тяжелыми для пациента последствиями. Неправильная техника выполнения процедуры ведет к сильной боли, разрыву связок и сухожилий, повреждению мышц и сильным кровотечениям.
Но первую помощь при вывихе может оказать любой человек, не имеющий медицинского образования. Она заключается в следующем:
1. К месту травмы нужно приложить холод. Это уменьшит кровотечение в случае разрыва кровеносных сосудов, так как произойдет их спазм под действием низкой температуры (естественный механизм терморегуляции, направленный на уменьшение отдачи тепла).
2. Следует иммобилизировать (обездвижить) вывихнутый сустав. Для этого можно использовать всё, что найдется под рукой. Подойдет палка, привязанная к конечности компонентами одежды.
3. Доставить пациента в клинику в течение 2-3 часов с момента получения травмы. В течение этого времени вправить вывих значительно легче, так как нет выраженного отека мягких тканей.
Несколько причин, чтобы отправиться к врачу, а не пытаться вправить вывих самостоятельно в домашних условиях:

неудачные попытки лечения затрудняют дальнейшее вправление, поэтому может потребоваться хирургическая операция;
вы можете ещё больше навредить суставу, значительно повредив мягкие ткани, сделав вывих невправимым;
в домашних условиях нет возможностей для адекватного обезболивания;
дома нет диагностических аппаратов, позволяющих оценить степень повреждения внутрисуставных структур;
отсутствие адекватного лечения ведет к застарелому вывиху, который не вправляется закрытым способом, а лечится с помощью хирургической операции.
Как вправляют?
Врач-ортопед всегда знает, как вправить вывих того или иного сустава. Легче всего это сделать в первые 3 часа после травмы. Свежим считается вывих в первые три дня. В этот период его удается вправить практически у всех пациентов. Определенные трудности появляются с 3 дня до 3 недели. После 3 недели вывихи считаются застарелыми. Их часто приходится вправлять в процессе хирургической операции.
Крупные суставы нередко приходится вправлять с задействованием физической силы сразу нескольких человек. Для облегчения этого процесса могут использоваться препараты, устраняющие отек и расслабляющие мышцы (миорелаксанты). Вывихи суставов всегда болезненные. Поэтому вправляют их с применением местной или общей анестезии.
После вправления закрытого вывиха конечность иммобилизируют. Срок иммобилизации определяется тяжестью травмы, особенностью и локализацией вывиха. Пациент носит повязку длительное время (несколько недель). При этом ранняя нагрузка на поврежденную конечность не рекомендована. В результате анатомических повреждений возможны повторные вывихи.
Когда необходима помощь хирургов?
Иногда вывихи приходится вправлять открытым способом, путем выполнения хирургической операции. Такая потребность может возникнуть в следующих ситуациях:

застарелый вывих с давностью травмы более 2-3 недель;
свежая травма, если вправление закрытым способом невозможно (обычно такая проблема возникает при интерпозиции мягких тканей);
привычный вывих – чаще всего встречается при травмах плеча;
осложненный вывих – сопровождается дополнительным повреждением капсулы сустава, связочного аппарата, внутрисуставными переломами костей, формированием очагов кровоизлияний;
открытый вывих – сопровождается повреждением мягких тканей и кожных покровов.
Операции проводятся разные. Всё зависит от того, какой сустав вывихнут, какова причина вмешательства, имеется ли дополнительная травматизация внутрисуставных структур и окружающих мягких тканей.
Лечение вывихов суставов должно осуществляться только врачом. Самолечение может привести к формированию невправимых или осложненных вывихов, которые часто приходится лечить хирургическими методами. Родственники или знакомые пострадавшего могут лишь оказать неотложную помощь. Они должны обездвижить конечность, приложить холод и как можно быстрее доставить больного в медицинское учреждение.
Не существует такой профессии, как специалист по суставам, зато есть врачи, которые помогут решить проблемы опорно-двигательного аппарата. Болевой синдром в суставной области не может возникнуть просто так, поскольку он защищен хрящевой тканью, а потому боль и дискомфорт — не результат влияния погодных условий или неудобной позы. Хороший врач, который лечит суставы, поможет разобраться в диагнозе, главное знать — к кому обратиться.

Как понять, что пора идти к врачу?
Артроз, артрит, полиартрит, подагра — это неполный перечень болезней, которые атакуют суставы, мешая полноценному движению, и вызывая интенсивную боль. Но их объединяет одна общая черта — если затянуть с лечением, любая из болезней приведет к ограничению двигательной активности, и в результате наступит инвалидность.
Здоровые суставы болеть не будут, поэтому при малейшем эпизоде дискомфорта или боли необходимо обратиться к специалисту.
Основные признаки, которые должны насторожить:
- боль в конечностях, спине или бедре, которая носит разный характер;
- посторонние звуки, хруст в суставах, при попытке согнуть или разогнуть колени или руки;
- покраснения и отеки в сгибах;
- припухлости конечностей, которые болят;
- ограничение подвижности сустава.
Какой врач занимается лечением суставов?
Для лечения суставов может понадобиться обращение к нескольким специалистам. Выбор доктора, который сможет проверить состояние скелета и мышц, будет зависеть от предполагаемых причин:
- Боль может быть вызвана растяжением, вывихом или трещиной кости. Она возникает в том случае, если человек накануне занимался спортом, во время которого упал, сделал резкое движение рук или ног, поднимал тяжелые предметы. Обращаться следует к травматологу.
- Если первый вариант исключен, но есть отеки и покраснения — это может сигнализировать о болезни суставов. Проверяющий специалист в этом случае — ортопед, реже терапевт.
- Если дискомфорт локализуется в локтевом, коленном или тазобедренном суставе, то возможно развитие остеоартроза. Тут необходима консультация ревматолога или хирурга.
Доктор, который занимается суставами, а также лечением травм при повреждении костей, мышц. Оказывает первую помощь поврежденным коленным связкам. Помимо этого, травматолог часто лечит позвоночник, плоскостопие и разные виды деформации стоп. Список на этом не заканчивается, в компетенцию врача входят и такие болезни:
- артроз и артрит;
- некроз;
- опухоли конечностей;
- остеоартрит;
- ушибы.
Специфика профессии состоит в том, что к травматологу попадают те пациенты, которых привозят в машине скорой помощи. Но самостоятельно обратиться к этому специалисту можно при таких симптомах, как:
- отек и сильная боль в ноге или руке;
- болезненные ощущения, возникшие после удара;
- деформация позвоночника или конечностей.
Как правило, врачи этой специальности — неврологи или хирурги, которые прошли дополнительную специализацию. Мануальщик — врач, который лечит коленные и локтевые суставы, мышцы или связки путем массажа. Он также проверяет позвоночник и прилегающие к нему органы. Перечень проблем, которыми занимается мануальный терапевт:
- позвоночные грыжи;
- нарушения осанки;
- локальные боли и онемения в суставах;
- ВСД;
- плохое самочувствие, вызванное проблемами со спиной или суставами.
Мануальный терапевт дополнительно занимается инфекционными поражениями суставных тканей.
Доктор, специализирующийся на диагностике и лечении артрита и артроза, называется артролог. Это специалист хирургического профиля, отвечающий за лечение заболеваний в коленном или локтевом суставе, околосуставных тканях. Кроме артрита и артроза, существует много болезней воспалительного характера, которые входят в список ответственности артролога. Это около 120 недугов, поражающих опорно-двигательный аппарат, распространенными считаются:
- ревматоидный артрит;
- подагра;
- остеопороз;
- остеоартроз и остеоартрит;
- реактивный и псориатический артрит;
- мягкотканные околосуставные болезни;
- заболевание суставов, имеющее название анкилозирующий спондилоартрит.
Если в поликлинике нет врача артролога, его может заменить ортопед. Раздел хирургии — ортопедия, изучает костный и мышечный аппарат, заболевания которого вызывают патологические изменения скелета. Ортопед смотрит на внешние проявления деформации, при надобности назначает ряд обследований. В компетенцию врача входят такие заболевания:
- остеопороз и остеохондроз;
- плоскостопие;
- вальгус и варус;
- бурсит;
- пяточная шпора;
- радикулит;
- дисплазия;
- сколиоз.
Специалист, занимающийся всеми видами болезней, при лечении которых необходимо хирургическое вмешательство. Хирургия применяется почти во всех сферах медицины, в том числе артрологии, ортопедии и травматологии. Работа хирурга базируется на решении таких проблем, как:
- воспаление мягких тканей;
- инфекционные и паразитарные заболевания;
- врожденные пороки;
- травмы.
Высококвалифицированный врач, который с помощью рук определяет заболевания в костной структуре или находит причину мышечного спазма. Остеопатом можно назвать мастера пальпации, который способен улавливать даже минимальные изменения в мышцах и суставах. Этот врач устраняет смещения органов и костей, изменения позвоночника. В его компетенцию входит лечение болезней опорно-двигательного аппарата, среди которых сколиоз, проблема с суставами и мышцами.
Терапия направлена на восстановление формы сустава и зависит от вида вывиха. В некотором случае помощи травматолога недостаточно, нужно медикаментозное лечение и длительный период реабилитации.
Классификация
Есть несколько классификаций в зависимости от этиологии происхождения, срока давности, степени тяжести и т. д.
По сроку давности:
- Свежие – не менее трех дней.
- Несвежие – от трех дней до двух недель.
- Застарелые – более двух недель.
По степени расхождения суставных костей:
- Полные – происходит расхождение суставных костей.
- Неполные или подвывихи – суставные поверхности частично соприкасаются.
По этиологии происхождения:
- Врожденные – появляются при неправильном развитии опорно-двигательного аппарата еще в утробе матери. Явление очень редкое.
- Приобретенные или патологические – появился в результате болезней суставов, например, артрита, артроза или туберкулеза.
- Травматические – возникли в результате травмы. Разновидностью этого вида являются привычные вывихи, которые появились повторно вследствие недостаточной фиксации сустава после перенесенной травмы.
По наличию осложнений:
- Осложненные – предполагают растяжение связок, мышц, нервов или перелом костей.
- Неосложненные – вышеперечисленные осложнения отсутствуют.
По целостности кожного покрова:
- Закрытые – вывих визуально не заметен, кожный покров не поврежден.
- Открытые – над суставом разрывается кожный покров.
Также выделяют вывихи ключицы, бедра, плеча, позвоночника, руки, голеностопа, колена, локтя, пальцев ног и рук.
Предрасположенность
Вывихи бывают у взрослых и детей, но почему у одних – это закономерное явление, а у других случается раз за всю жизнь? Есть группы людей, которые имеют предрасположенность к такому повреждению суставов.
Вывихи чаще происходят в таких случаях:
- При аномальном строении сустава, когда суставные впадины имеют маленькую углубленность. Головки кости в таком случае неплотно прилегают и могут выскакивать.
- Мягкие связки, которые окружают сустав.
- Заболевания опорно-двигательного аппарата, такие как артроз, артрит, туберкулез, полиомиелит;
- Хрупкость костей из-за нехватки фосфора, кальция или витамина D.
Наиболее уязвим плечевой сустав. С такого вида травмой обращаются в 60% случаев. Реже встречаются вывихи бедра, голеностопа, ключицы и фаланга кисти.
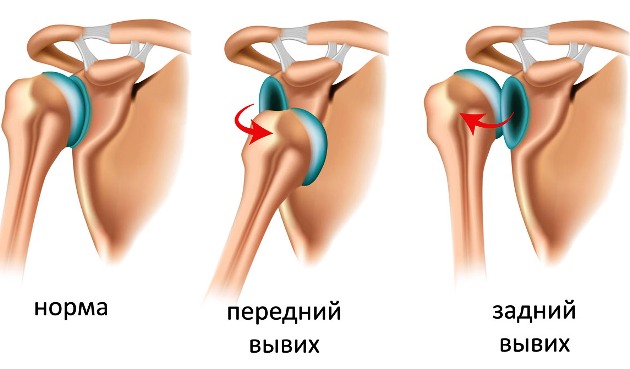
Врожденные вывихи
Причиной является аномальное строение сустава, его недоразвитость. Ребенок уже рождается с патологиями опорно-двигательного аппарата
Врожденные вывихи встречаются меньше, чем у половины новорожденных, в основном у девочек. Страдает тазобедренный сустав, реже – коленный.
Чаще причина дисплазии сустава кроется в генетической предрасположенности, когда у одного из родителей аналогичная патология. Другие причины — плохая экология, медикаментозное лечение беременной.
Симптомы вывиха у новорожденного:
- асимметрия ягодичных складок;
- неодинаковая длина конечностей;
- хруст при движении;
- ограничение подвижности сустава.
По этим признакам можно догадаться о врожденном вывихе тазобедренного сустава.
Вывих коленной чашечки проявляется болью, воспалением пораженного места и отсутствием подвижности колена. Без лечения патология перерастает в тяжелый артроз, который может привести к инвалидности.
Приобретенные вывихи
Они встречаются уже после рождения ребенка и могут быть в любом возрасте. Их появление можно связать с деструктивными изменениями в суставе, недостатком минеральных веществ, в том числе кальция и фосфора, а также наличием болезней опорно-двигательного аппарата, а именно:
- артроза;
- артрита;
- полиомиелита;
- остеомиелита.
Из-за болезни мышцы не так сильно защищают сустав от механического воздействия. Даже незначительное силовое давление может спровоцировать вывих.
Чаще всего патология лечится оперативным путем.
Травматическая форма

Это самая распространенная форма. Она встречается в 10 раз чаще всех остальных разновидностей.
Случаются вывихи в результате падения или сильного удара. Но страдает не то место, которое подверглось физическому воздействию, а совершенно другой сустав. Например, если упасть на прямую руку, то можно вывихнуть не кисть, а локоть или плечо.
Чаще всего травмируется бедро, локоть, плечо, колено и голеностоп.
Признаки вывиха:
- сильная боль, которая появилась после хруста или щелчка;
- кровоподтек на пораженном месте;
- отечность;
- видимая деформация поверхности сустава;
- ограничение двигательной активности;
- бледность кожного покрова ниже пораженного участка.
Симптоматика ярко выраженная, поэтому легко поставить диагноз. Боль может быть умеренной или настолько сильной, что даже вызывает потливость и озноб.
Очень часто эта форма вывиха сопровождается ушибом, разрывом связок и переломом, поэтому требует тщательного лечения.
Общие симптомы
Независимо от вида, вывихи сопровождаются такими признаками:
- покраснение и отечность в области сустава;
- боль, которая усиливается во время движения конечностью;
- повышение температуры тела, озноб;
- ограничение подвижности.
При повреждении нервных окончаний возможна утрата чувствительности.
Первая помощь
При вывихе пострадавшему необходимо предоставить первую помощь и немедленно доставить человека в больницу, желательно в течение 1-3 часов. Чем раньше это сделать, тем лучше. Лечение будет менее продолжительным и более эффективным.
Первая помощь при вывихе выглядит так:
- Обездвижьте сустав, зафиксируйте его в одном положении с помощью шины или подручных средств. Подойдет шарф или косынка, сделайте из них давящую повязку.
- Для снятия отечности и уменьшения болезненных ощущений, приложите к поврежденному месту лед на 10 мин.
- Если вывих открытый, рану необходимо обработать антисептиком. Лед прикладывать не нужно.
- При сильной боли, дайте пострадавшему таблетку обезболивающего препарата. Обеспечьте полный покой до приезда скорой помощи. Если пострадавший вывихнул верхнюю конечность, то ему можно находиться в сидячем положении. При вывихе нижних конечностей, позвонков или тазобедренного сустава, нужно принять горизонтальное положение.
В больнице лечение и вправление сустава начинают после прохождения пациентом диагностических процедур.
Даже при подвывихе вправлять кости должен медицинский работник. Самому это делать нельзя. Не зная анатомию, можно сделать только хуже. Придется повторно перенаправлять кость.
Какой врач занимается лечением вывихов?
Неотложную помощь предоставит травматолог. За помощью можно обратиться в травматологическое отделение или в больницу по месту жительства.
Лечением в период восстановление занимается ортопед. Именно он контролирует процесс реабилитации.
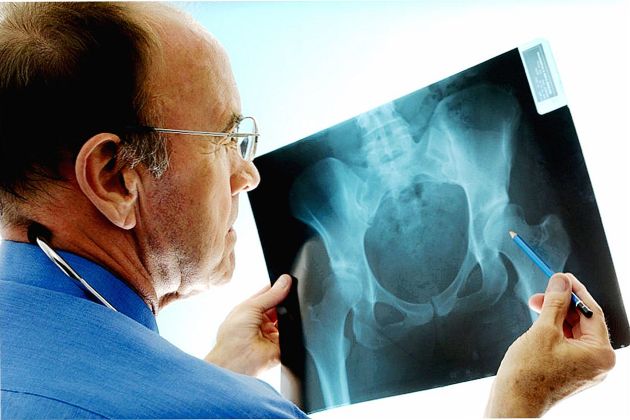
Диагностика
Диагностика заключается в визуальном осмотре поврежденного места, сборе анамнеза и прохождении рентгенологического обследования. Рентген дает полную картину о месте локализации вывиха, степени смещения головки кости и о наличии осложнений.
Методом пальпации при травматическом вывихе можно прощупать новое местоположение головки кости.
Лечение
Лечение вывихов зависит от их вида. Если это врожденная форма, то здоровьем ребенка нужно заниматься уже с двухнедельного возраста. Методика лечения заключается в ношении шин, использовании стремян, правильном пеленании и физиотерапевтических процедурах.
Приобретенные, в том числе и травматические вывихи, требуют вправления суставных конечностей, чтобы они встали на свое место. Возвращают суставные кости в их физиологическое положение по той же самой траектории, по которой произошла травма, только повторяют движения в обратной последовательности.
Лечебные мероприятия по вправлению сустава проводят под местной анестезией, в редких случаях прибегают к общему наркозу.
Лечение вывиха проводят в три этапа:
- Вправление кости. Не стоит медлить с этой процедурой, чем раньше кость встанет на прежнее место, тем быстрее восстановится подвижность и функционирование сустава. Через 1-1,5 недели после вывиха могут произойти посттравматические изменения в суставе, которые значительно осложнят процедуру вправления и реабилитацию больного.
- Период восстановления и реабилитации. После вправления конечность фиксируют в одном положении на срок 5-10 дней. Это нужно для того, чтобы сустав прижился на своем месте. Поврежденное место перевязывают эластичным бинтом или накладывают гипсовую повязку. Ее нужно носить 2-8 недель. Если пренебречь этими сроками, то может развиться привычный вывих, то есть нарушится заживление связок и капсулы.
- Восстановление подвижности. Пациенту показаны активные физические движения, вплоть до появления болезненных ощущений. Вместе с ЛФК для восстановления кровообращения применяют массаж, УВЧ, парафинотерапию и трудотерапию.
Есть вправляемые и невправляемые вывихи. В последнем случае вернуть головку кости в свое физиологическое положение мешает отломок кости или разорванное сухожилие. Вправить сустав нельзя естественным методом, поэтому прибегают к оперативному вмешательству через вскрытие кожного покрова и поверхности сустава.
Лечение травматических вывихов возможно оперативным бескровным путем.
Выбор метода лечения зависит от срока давности вывиха. Свежие и несвежие повреждения можно вылечить без оперативного вмешательства путем вправления совмещенных элементов сустава.
Застарелые сопровождаются посттравматическими осложнениями, поэтому требуют операции. Срок восстановления более продолжительный.
Реабилитация
Для полного восстановления функционирования поврежденной конечности потребуется около месяца. В этот период следует меньше задействовать поврежденный сустав во время физических нагрузок (не считая ЛФК). Начиная со второго месяца, можно постепенно увеличивать нагрузки.
Реабилитационный период состоит из таких процедур:
- ЛФК;
- массаж;
- физиотерапевтические приемы, а именно ультразвук, магнитотерапию, лазеротерапию, миоэлектростимуляцию;
- плаванье в бассейне.
Период реабилитации совпадает с третьим этапом лечения вывиха.
ЛФК предполагает выполнение комплекса пассивных и активных упражнений. Они направлены на восстановление подвижности сустава и мышечной активности, а также на улучшение кровообращения.
Профилактика
В целях профилактики нужно не допускать травм, необходимо бережно относиться к своему здоровью, особенно если есть предрасположенность к вывихам.
При занятиях спортом используйте эластичные бинты и пользуйтесь разогревающими мазями, которые препятствуют растяжению связок.
Другие меры профилактики:
- в гололед носите удобную обувь с нескользкой подошвой;
- придерживайтесь сбалансированного питания, чтобы получать суточную дозу кальция и фосфора;
- откажитесь от вредных привычек;
- употребляйте витаминно-минеральные комплексы, которые способствуют укреплению суставов;
- если есть врожденные патологии костного аппарата или заболевания суставов, лечите их как можно раньше.
Если вывих случился, своевременно обратитесь в травмпункт.
Пациент с сильным вывихом сустава нуждается в предоставлении первой доврачебной помощи и госпитализации.
Не стоит самостоятельно вправлять суставные кости или ждать, пока начнет развиваться воспалительный процесс и появятся деструктивные изменения. Процесс лечения в таком случае затрудненный и продолжительный.
Читайте также:


