Волчанка красная при саркоидозе

У кого Lupus pernio встречается чаще?
Некоторые популяции земного шара подвергаются большому риску развития ознобленной волчанки. Ежегодная заболеваемость может варьироваться от 1 до 64 случаев болезни на 100 тысяч человек.
- Возраст развития заболевания чаще всего составляет 45-65 лет.
- Lupus pernio в два раза чаще встречается у женщин, чем у мужчин.
- Волчанка присуща чаще лицам африканской этнической группы по сравнению с европейцами.
- Существует генетическая предрасположенность к дебюту кожного саркоидоза.
Причина развития ознобленной волчанки
Несмотря на широкое проведение научно-исследовательской деятельности, причина волчанки и других форм саркоидоза кожи не установлена.
Саркоидоз на данный момент считается хроническим клеточно-опосредованным иммунным ответом на неизвестный антиген, при котором активизируются клетки иммунной системы (макрофаги и лимфоциты) и выделяют цитокины, которые и приводят к образованию гранулем.
Ознобленная волчанка не считается инфекционным процессом, однако указывается на связь с Mycobacterium paratuberculosis (болезнь Крона), Histoplasma capsulatum (гистоплазмоз) и некоторыми другими видами грибов.

Зачастую волчанка протекает бессимптомно и в самых редких случаях вызывает зуд и/или болезненность. Самой основной и распространенной жалобой является косметический дефект.
Дефект представляет собой бляшки и узелки фиолетового, красно-синего оттенка, которые расположены на носу, щеках, губах или ушах. Поражения могут изъязвляться и со временем заживать рубцеванием.
Проблемы с кожей на крыльях носа связываются с гранулематозным воспалением верхних дыхательных путей. Поражение может распространяться далее, вовлекая в процесс носовую перегородку и инициируя частые носовые кровотечения и образование корок.

Диагноз ознобленной волчанки можно заподозрить уже при визуальном осмотре и изучении истории заболевания пациента, однако обычно показано гистологическое исследование участка кожи:
- Диаскопия. Надавливание предметного стекла на участок кожи, где располагаются патологические элементы и последующее изучение их в лаборатории.
- Биопсия кожи, легких или лимфатических узлов.
Поскольку ознобленная волчанка связана с саркоидозом легких (в 75% случаев), для уточнения диагноза и мониторинга пациента проводятся следующие дополнительные тесты:
- Оценка функции легких (спирометрия).
- Рентгенограмма грудной клетки.
- Электрокардиограмма (ЭКГ).
- Анализ крови на ацетилхолинэстеразу, щелочную фосфотазу, кальций и гамма-глобулин.
Также важно провести дифференциальную диагностику с туберкулезом кожи (lupus vulgaris): выполняется туберкулинодиагностика.
Целью проводимой терапии является улучшение внешнего вида пациента и предупреждение рубцевания и косметических дефектов. Выбор метода лечения обычно зависит от тяжести состояния:
- Местное применение кортикостероидов в виде мази или геля.
- Внутрикожные инъекции глюкокортикоидов.
- Лазерное лечение.
- Комплексная терапия, включающая в себя применение системных кортикостероидов ( о побочном действии читайте здесь ), гидроксихлорохина и метотрексата. Иногда добавляются биологические препараты (инфликсимаб, адалимумаб).
Косметикой при заболевании пользоваться обычно разрешается (вопрос рассматривается в индивидуальном порядке).
Ознобленная волчанка, как правило, сохраняется в течение нескольких лет и очень редко разрешается спонтанно и без лечения. Помимо прочего, в этот период следует проводить регулярные консультации у врача для оценки функционального состояния легких и сердца.

Саркоидоз у детей

Методы диагностики саркоидоза

Саркоидоз: прогноз для жизни
Лупа против саркоидоза
Мы находимся в возрасте, когда инфекции были свернуты или искоренены, чтобы не быть пугающим. Природа все еще нашла способ удержать человеческое население под контролем. Автоиммунная болезнь - это новый тип заболевания, который был выявлен в последние десятилетия и неуклонно растет. Нарушения, в которых система защиты организма начинает атаковать свои клетки из-за генетической мутации, называются аутоиммунными нарушениями. Примерами являются ревматоидный артрит, саркоидоз, системная красная волчанка, болезнь Крона, язвенный колит и т. Д.
Системная красная волчанка (СКВ), обычно называемая волчанкой, является одним из таких аутоиммунных заболеваний, которые неуклонно увеличивались в распространенности за последнее десятилетие или около того. Он воздействует на несколько органов и тканей одновременно, как сердце, кожа, суставы, почки, нервная система, печень, легкие и кровеносные сосуды. Саркоидоз является еще одним аутоиммунным заболеванием, при котором воспалительные клетки собирают и образуют гранулемы (узлы) в различных тканях по всему телу.
Волчанка и саркоидоз известны своим прерывистым характером обострений. Бывают периоды, когда у пациента нет симптомов (ремиссия), после чего происходят сильные вспышки (обострения). Не существует фиксированной продолжительности либо ремиссии, либо обострения. Саркоидоз считается реакцией на быструю инфекцию, которая продолжается, несмотря на то, что инфекция закончилась. Генетика играет важную роль в обоих.
Симптомы волчанки можно увидеть во всех системах, которые он затрагивает. В коже мы видим дисковые высыпания, сыпь бабочки на носу и щеках, волосы, язвы во рту / носе / влагалище. Он вызывает боли в суставах небольших суставов рук, таких как суставы, запястья с отеком и покраснением. Деформации суставов встречаются редко. Это вызывает анемию и снижает количество тромбоцитов и лейкоцитов крови. Это может вызвать воспаление подкладок сердца, например перикардит, эндокардит или миокардит. В легких это может вызвать воспаление легких, называемое плевритом, накопление жидкости в легких, называемое выпотом, кровоизлияние в легкие и диффузное воспаление ткани легкого. Это может повредить почки, приводящие к потере белка и крови в моче. Это может привести к почечной недостаточности в долгосрочной перспективе. Это может также вызвать нейропсихиатрические симптомы, такие как приступы, психоз, тревожность, спутанность сознания и нервные расстройства.
Саркоидоз вызывает симптомы, где образуются узелки клеток. Печень, легкие, кожа, глаза, мозг, сердце и кровь могут быть затронуты. Наиболее часто поражаются легкие, имеющие узлы и прогрессирующую одышку из-за широко распространенного воспаления в легочной ткани. Расширение лимфатических узлов, воспаление слоев глаз, вызванное увеитом, повреждение сердечных клапанов, увеличение анемии и селезенки, боль в периферических нервах, патча волос и сухость во рту, являются проявлениями других систем, которые он затрагивает. Суставы и почки редко поражаются в отличие от волчанки. Диагностика волчанки - это идентификация антител, называемых антиядерными антителами (АНА) в образце крови. Существует критерий ВОЗ по 11 пунктам, включая признаки, симптомы и анализы крови, которые необходимы для подтверждения СКВ. Саркоидоз часто выявляется после исключения всех других возможных состояний. Рентген грудной клетки, компьютерная томография грудной клетки, образцы тканей из симптоматических органов обычно необходимы для постановки диагноза.
Лечить волчанку нет. Лечение нацелено на облегчение и улучшение качества жизни. Обезболивающие средства назначают для совместных болей. Диетические недостатки корректируются пищевыми добавками. Стероиды часто являются выбором лечения, чтобы держать обострения под контролем и предотвращать ухудшение этого заболевания. Симптоматическое лечение предоставляется и по всем другим симптомам. Почти 30-70% пациентов с саркоидозом не нуждаются в лечении. Симптомы, когда они видны, обрабатываются с использованием стероидов и иммунодепрессантов, таких как метилтрексат.
Возьмите домашние указатели:
Волчанка и саркоидоз являются как аутоиммунными заболеваниями, затрагивающими несколько органов. Волчанка имеет отложения иммунных комплексов, в то время как саркоидоз имеет отложения воспалительных клеток, которые образуют узелки в органах. Оба они неизлечимы и имеют периоды ремиссии и вспышки. Оба они лечатся стероидами.
Cаркоидоз поражает самые разные органы и системы человека – глаза, кожу, кости, легкие, печень, сердце, лимфоузлы, железы внутренней секреции, нервы.
Поражение кожи при саркоидозе характеризуется образованием не рассасывающихся узелков мелкого или крупного размера. В дерматологии похожие образования называют гранулемами .

Болезнь изучается с XIX века, истинные причины ее возникновения до сих пор не установлены.
Что это такое
Саркоидоз – это воспалительное заболевание, характеризующееся хроническим течением и благоприятным прогнозом при грамотно спланированном лечении. Оно связанно с аутоиммунными нарушениями, вызвано генными мутациями.

Поражение кожи при саркоидозе (фото)
Внешние проявления саркоидоза кожи различные. Мелкоузелковая форма встречается в 3 раза чаще остальных. Дефекты на коже имеют вид плотных бугорков, возвышающихся над ее поверхностью.
Расположенные вблизи друг друга уплотнения могут сливаться, образуя бляшки. Излюбленное место поражения – это конечности, лицо, реже – туловище.

Пятна саркоидоза могут запыляться (проявление феномена запыленности), их оттенок становится землистым. Верхний слой со временем роговеет и слущивается.

При присоединении инфекции на месте бугорков возникают изъязвления . У одного человека может быть сочетание разных форм саркоидоза.
Код по МКБ-10
По классификационному справочнику болезней МКБ-10 саркоидоз кожи относится к третьему классу — болезни крови, кроветворных органов, отдельные нарушения, вовлекающие иммунные механизмы.
Заболевание имеет отдельный код D86.3 .
При системном течении различают стадии и фазы саркоидоза.
- Выделено 4 стадии, каждая из которых постепенно переходит одна в другую.
- Также имеется 3 фазы – активная, регрессия и стабилизация, когда процесс фиброзирования соединительной ткани стихает, а потом полностью прекращается.
Симптомы
Признаки саркоидоза классифицируют на специфические и неспецифические, в зависимости от внешнего проявления болезни.
Специфические кожные поражения характеризуются образованием гранулем, рубцовых изменений в соединительной ткани человека.
- Узловатая эритема является типичным саркоидным проявлением, она может быть симптомом других заболеваний – туберкулеза кожи, стрептококковой инфекции, болезни Крона и Бехчета, других.
![]()
- Ознобленнаяволчанка – наиболее редкое проявление специфического саркоидоза. Болезнь характеризуется образованием обширных бляшек яркого пурпурного или фиолетового оттенка, которые локализуются на лице, коже головы, за ушами, на кистях, ладонях, на пальцах.
![]()
Ознобленная волчанка с трудом поддается лечению, ее негативным последствием является поражение внутренних органов, в основном дыхательной системы человека.
При неспецифическом саркоидозе гранулем нет, но имеют место другие патологические кожные элементы.
- Плоская форма проявляется образованием бляшек разного диаметра и оттенка. Особенность высыпаний заключается в том, что они проникают глубоко в кожу, их центр атрофируется. Если бляшки имеют склонность к шелушению, то их можно спутать с псориазом.
![]()
На местах исчезновения пятен ткань имеет тенденцию к рубцеванию, превращаясь в пожизненный косметический дефект. При поражении головы у человека образуются залысины или проплешины.
Диагностика
При постановке диагноза дерматолог осуществляет детальный визуальный осмотр пораженного участка, используя простые и сложные электронные инструменты.

Врач обязательно должен провести дифференциацию со схожими патологиями – микозами, опухолями, венерическими заболеваниями, кожным проявлением туберкулеза. Обычно встречается доброкачественный саркоидоз в коже, гистология очагов поражения дает полную и достоверную картину о типе новообразования, онкогенности тканей.
От каких заболеваний чаще всего дифференцируют саркоидоз кожи:
- кольцевидная гранулема;
- псориаз;
- дерматомикоз;
- бугорковый сифилид;
- красная волчанка;
- лимфоцитома;
- доброкачественная лимфоплазия;
- сифилис;
- плоский лишай;
- кожный туберкулез и другие.
Лечение
Выбор лечения может осложняться несколькими аспектами – индивидуальной ответной реакцией на терапию, развитием побочных эффектов от многих препаратов при длительном применении.
Дерматолог обычно назначает комплексную терапию.

Лечение саркоидоза включает:
- симптоматическую терапию, цитостатики (Проспидин, Циклофосфамид);
- противовоспалительные средства (Индометацин, Диклофенак);
- гормональные препараты (Преднизолон, Гидрокортизон);
- витамины (витамин Д), иммуностимуляторы.
Обычно проводится лечение в домашних условиях, подбор медикаментов осуществляется в зависимости от тяжести течения саркоидоза, стадии и формы заболевания. Стационар показан только при тяжелых мультисистемных осложнениях.
Местную терапию проводят противовоспалительными средствами, содержащими глюкокортикостероиды.

Выбрать лекарство должен врач, используя данные осмотра, анализов, учитывая динамику болезни.
Если в процесс вовлечены внутренние органы, рекомендуется прием иммуномодуляторов. Пациентам с прогрессирующим саркоидозом кожи назначаются биологические препараты, например, ингибиторы фактора некроза, инъекции которых делают непосредственно в очаги поражения. Хирургическое удаление образований не всегда оказывается эффективным, так как присутствует высокий риск рецидива заболевания. Народные способы лечения обычно не дают стабильных положительных результатов.
Люди, болеющие саркоидозом кожи, должны постоянно наблюдаться у дерматолога. Дважды в год необходимо проходить профилактическое обследование.

Не лишним будет один раз в год осуществлять поддерживающее лечение, витаминотерапию, физиопроцедуры.
При достижении стабильной ремиссии пациент будет находиться на диспансерном учете еще в течение трех лет. В дальнейшем он должен самостоятельно проводить профилактику – укреплять иммунитет, соблюдать гигиену, вести здоровую жизнедеятельность, лечить хронические заболевания.
Видео

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Саркоидоз (синонимы: болезнь Бенъе-Бека-Шаумана, доброкачественный саркоидоз, болезнь Бека) - системное заболевание неизвестной этиологии, поражающее самые различные органы и ткани, патоморфологическую основу которого составляет эпителиодно-клеточная гранулема без признаков казеозного некроза.
Заболевание саркоидоз впервые описано норвежским дерматологом Беком (1899).

[1], [2], [3], [4], [5], [6], [7], [8], [9]
Что вызывает саркоидоз?
Причины и патогенез саркоидоза не выяснены. В течение нескольких десятилетий господствовала теория туберкулезного происхождения саркоидоза, т. е. считали, что саркоидоз является особой формой туберкулезной инфекции. В развитии заболевания важна роль генетических факторов, на что указывают большая конкордантность монозиготных близнецов по этому заболеванию по сравнению с дизиготными, неодинаковая в популяциях ассоциация саркоидоза с некоторыми антигенами тканевой совместимости (например, HLA-B8, DR3), расовые различия в заболеваемости.
Наличие семейных случаев, поражение моно- и гетерозиготных близнецов подтверждает генетическую предрасположенность к гранулематозному воспалению. Некоторые авторы считают, что в развитии саркоидоза важную роль играет дисбаланс в системе иммунитета.
Суммируя все взгляды по этиологии и патогенезу саркоидоза, можно прийти к заключению, что он является полиэтиологическим синдромом.
Гистопатология саркоидоза
При всех формах саркоидоза отмечаются однотипные изменения. В средних и глубоких отделах дермы обнаруживаются гранулемы, состоящие из эпителиоидных гистиоцитов с примесью лимфоцитов, единичных гигантских клеток типа Лангханса или инородных тел. В отличие от туберкулеза казсозныи творожистый некроз, как правило, отсутствует. В стадии разрешения отмечается замещение гранулематозных островков соединительной тканью.
Патоморфология саркоидоза
Типично наличие многочисленных однотипно построенных резко ограниченных гранулем, состоящих преимущественно из гистиоцитарных элементов. Некроз не характерен. В центре отдельных гранулем можно видеть гигантские клетки типа Пирогова-Лангханса, встречаются и клетки инородных тел. В цитоплазме этих клеток нередко обнаруживают кристаллоидные включения и астероидные тельца Шауманна, которые, однако, не являются специфичными для саркоидоза. Периферический ободок из лимфоидных элементов в этой стадии небольшой или совсем отсутствует. Характерно для этих гранулем наличие вокруг них концентрически расположенных коллагеновых волокон, окрашивающихся пикрофуксином в красный цвет и дающих слабую ШИК-положительную реакцию. Импрегнация нитратом серебра по методу Фуга выявляет ретикулиновые волокна как вокруг гранулемы, так и внутри ее. В стадии фиброзных изменений клетки гранулемы замешаются фибробластическими элементами, ретикулиновые волокна превращаются в коллагеновые.
При саркоиде Бека-Шауманна эпитедиоидные островки локализуются в верхней трети дермы, ближе к эпидермису, при саркоиде Дарье-Русси - главным образом в подкожном жировом слое. Ознобленная волчанка отличается от саркоида Бека-Шауманна только наличием резко расширенных капилляров в верхней части дермы. При эритродермической форме инфильтрат состоит из маленьких очагов эпителиоидных клеток и некоторого числа гистиоцитов и лимфоцитов, располагающихся вокруг поверхностных капилляров.
Саркоидоз нужно дифференцировать от туберкулезной волчанки, при которой также наблюдаются бугорки эпителиоидного строения, При наличии в гранулемах казеоза и значительного числа лимфоидных элементов отличить саркоидоз от туберкулеза очень трудно. Однако при туберкулезе гранулематоэный инфильтрат вплотную прилегает к эпидермису, часто разрушая его, что время как при саркоидозе инфильтрат отделен от эпидермиса полоской неизмененного коллагена. При саркоидозе в гранулемах, как правило, очень мало лимфоидных клеток, отсутствует или очень слабо выражен некроз, эпидермис нормальной толщины или атрофичен. при туберкулезной же волчанке часто отмечаются акантоз, иногда изъязвление с явлениями псевдоэпителиоматозной гиперплазии. Важное значение имеет бактериологическое исследование. Трудно Дифференцировать саркоидоз от туберкулоидного типа лепры, так как микобактерии лепры при этом пик выявляются только в 7 % случаен. Однако гранулемы при лепре располагаются в основном вокруг и по ходу кожных нервов. в результате чего они имеют неправильную форму, в их центре часто виден некроз.
Гистогенез не выяснен. В настоящее время саркоидоз рассматривается как полиэтиологическое заболевание, преимущественно иммунопатологическою генеза. Наблюдаются снижение количества Т-лимфоцитов, дисбаланс их основных популяции; сниженный ответ Т-клеток на митогены; ослабленные реакции гиперчувствительности замедленного типа; увеличение количества и гиперактивация В-лимфоцитов с неспецифической поликлональной гипергаммаглобулинемией, повышенным уровнем циркулирующих антител, особенно при наличии узловатой эритемы. В стадии образования гранулем в них доминируют Т-хелперы с относительным увеличением количества циркулирующих Т-супрессоров.
В развитии саркоидной гранулемы кожи К.А. Макарова и Н.А. Шапиро (1973) выделяют три стадии: гиперпластическую, гранулематозную и стадию фиброзно-гиалинозных изменений. В гиперпластической стадии наблюдается пролиферация клеток мононуклеарно-макрофагальной системы, среди которых затем появляются эпителиоидные элементы. Формирующиеся гранулемы, как правило, еще нечетко опраничеиы. многоядерные клетки в этой стадии процесса обычно отсутствуют. Считается, что гиперпластическая и гранулематозная стадии являются выражением нарастания напряженности клеточного иммунитета, а фиброзно-гиалинозные изменения - морфологическим признаком наступления фазы иммунологического истощения. При электронно-микроскопическом исследовании показано, что круглые клетки, находящиеся на периферии гранулемы, считающиеся лимфоцитами, имеют лизосомы, в которых находится кислая фосфлтаза и другие лизосомные ферменты. Они являются моноцитами крови, из которых затем образуются эпителиоидные клетки. Доказательств наличия бактериальных фрагментов в эпителиоидных клетках нет, хотя они содержат электронно-плотные и электронно-светлые лизосомы, несколько аутофагических вакуолей и комплекс резидуальных тел. Гигантские клетки формируются из эпителиоидных, Тельца Шауманна образуются из резидуальных гелей лизосом. Астероидные тельца состоят из глыбок коллагена, имеющих типичную (от 64 до 70 им) периодичность. Это связано с тем, что коллаген оказывается между эпителиоидными клетками в момент формирования из них гигантских ктсток. При иммуноморфологическом исследовании в некоторых случаях показано отложение IgM в зоне дермо-эпидермальной границы и в стенках сосудов, а также IgG в самих гранулемах и в окружающей дерме.
Симптомы саркоидоза
Поражение кожи наблюдается менее чем у 50 % больных, оно может быть полиморфным (типа узловатой эритемы, пятнисто-эритематозных очагов), но чаще встречаются различных размеров бугорковые элементы, своеобразие которых положено в основу выделения таких клинических вариантов, как кожный саркоид Бека, ангиолюпоид Брока-Потрие, ознобленная волчанка Бенье-Теннесеона, подкожные саркоиды Дарье-Русси. Саркоид Бека может проявляться в виде мелкобугорковых, и том числе лихеноидных, крупноузловатых и диффузно-бляшечных высыпаний. В редких случаях процесс может занимать весь кожный покров (эритродермическая форма саркоидоза). Характерен цвет бугорков: синюшный, желтовато-коричневый, при диаскопии появляются желтовато-бурые пятнышки. При ознобленной волчанке Бенье-Теннесеона изменения наблюдаются преимущественно на коже носа и прилежащих к нему участков щек в виде диффузно-бляшечных очагов синюшно-красного цвета; при подкожном саркоиде Дарье-Руеси обнаруживают гиподермальные узлы, кожа над которыми становится розовато-синюшный. Встречаются редкие (атипичные) варианты саркоидоза: эритематозный (пятнистый), эритродермический, лихеноидный (клинически сходный с красным плоским лишаем), пруригоподобный, веррукозно-папилломатозный, кольцевидный, фигурный (цирцинарный), эрозивно-язвенный. язвенно-гангренозный, папулонекритический, склеродермоподобный, посттравматический (рубцовый), элефантиатический, клинически сходный с туберкулоидной формой лепры, люпоидным некробиозом, эритематозно-сквамозный (ихтиозо- и псориазоподобный), атрофический, ангиоматозный и др., которые могут напоминать самые разнообразные дерматозы, в том числе и такие своеобразные по клиническим проявлениям, как экзема.
Саркоидоз чаще встречается у женщин и проявляется большим клиническим полиморфизмом. Кожные высыпания могут быть неспецифическими или специфическими. Последние обнаруживаются при гистологическом исследовании пораженной кожи.
В зависимости от манифестации дерматоза различают типичные (мелкоузелковый, крупноузелковый, диффузно-инфилыпративный, узловатый саркоид, ознобленную волчанку Бенье-Тенессона) и атипичные формы саркоидоза.
Крупноузелковая форма саркоидоза проявляется единичными или множественными, резко отграниченными и отчетливо выступающими над уровнем окружающей кожи полушаровидными плоскими узлами фиолетово-бурого или синюшно-буроватого цвета, размером от 10- до 20-копеечной монеты и более. Элементы имеют плотную консистенцию, гладкую поверхность, иногда покрыты телеангиэктазиями, крупные узлы могут изъязвляться. При диаскопии наблюдается феномен запыленности.
Ознобленная волчанка Бенье-Теннесона. На коже щек, носа, подбородка, тыльной поверхности пальцев и лба возникают небольшие эритема-тозные инфильтрированные очаги поражения. В результате роста и слияния элементов образуются фиолетово-красные узлы или бляшки, имеющие довольно четкие границы. Наблюдаются расширенные отверстия сальных желез и волосяных фолликулов. Ухудшение процесса отмечается в холодное время года. У некоторых больных обнаруживают поражения легких, костей, суставов, увеличение лимфатических узлов. При диаскопии выявляются желтоватые точки-пятнышки.
Узловатый саркоид (подкожный саркоид Дерье-Русси) клинически характеризуется образованием на коже туловища, бедер и нижней части живота подкожных узлов размером от 1 до 3 см в диаметре. Они, как правило, немногочисленны, безболезненны, подвижны при пальпации и при слиянии образуют бляшечные инфильтраты больших размеров, напоминая корку апельсина. Кожа над узлами имеет обычную или слегка синюшную окраску, покрывающая очаги, - тускло-розовую.
Атипичные формы саркоидоза. В клинической практике встречается несколько атипичных форм: язвенные, пятнисто-папулезные, псориазиформные, ихтиозиформные, склеродермоподобные, скофуло-дермические, паиилломатозные, ангиоматозные, сходные с базалиомой, красной волчанкой и др.
У больных саркоидозом отмечается поражение различных органов и систем. В связи с этим больным рекомендуется сделать рентгенографию и томографию органов грудной клетки, костей и провести офтальмологическое обследование.
Из неспецифических поражений кожи при саркоидозе отмечается узловатая эритема, клинически проявляющаяся в виде плотных узлов розово-красного цвета, локализующихся чаще всего на передней поверхности голени. При этом у больных отмечаются высокая температура, боли в костях, увеит, повышение СОЭ, двухсторонняя, прикорневая лимфаденопатия.
Кожные покровы поражаются у 25% больных с саркоидозом. Обычно этот симптом сопровождает системные проявления патологии, но в некоторых случаях кожные признаки являются единственным проявлением заболевания. При саркоидозе в тканях образуются особые не распадающиеся узелки – гранулемы, которые могут возникнуть в любой области, в том числе и на коже.
Первый случай болезни был описан еще в 1869 году, но ее причины до сих пор неизвестны. Другими признаками патологии является образование гранулем у 90-95% больных, что и определяет прогноз болезни. Также поражаются лимфатические узлы (особенно внутригрудные), глаза, печень, сердце, нервная система, опорно-двигательный аппарат, нервная и эндокринная системы. В некоторых случаях саркоидоз самопроизвольно излечивается.
Причины заболевания

Точная причина заболевания остается неясной. Однако имеются некоторые факторы риска – женский пол, негроидная раса, а также значительное влияние наследственной предрасположенности.
Патология очень редко поражает детей, и первые симптомы обычно возникают в возрасте 20-40 лет.
Что такое саркоидоз кожи?
Это хронически текущее воспалительное заболевание, поражающее преимущественно кожу и легкие, вызывающее разнообразные кожные симптомы. Оно не заразно. В итоге болезни образуются либо рубцы на коже, либо все проявления самопроизвольно исчезают, но предсказать исход заранее невозможно.
Внешние проявления
Классификация кожных признаков включает неспецифические и специфические. Специфические поражения характеризуются образованием узелков – гранулем, в то время как при гистологическом исследовании неспецифических изменений гранулем нет.
Основное неспецифическое поражение кожи при саркоидозе – узловатая эритема. К специфическим формам относятся:
- ознобленная волчанка;
- макулопапулезная;
- узловая;
- рубцовая;
- плоская;
- ангиолюпоидная;
- ихтиазоформная;
- лихеноидная;
- кольцевидная;
- бородавчатая;
- псориазоподобная;
- язвенная;
- подкожные узелки.
Саркоидоз кожи у детей может быть наследственным или возникающим спорадически. Заболевание вызвано мутацией гена NOD2 и связано с аутоиммунными процессами. Проявляется такая патология в раннем возрасте. Гранулемы поражают кожные ткани, суставы и увеальный тракт глаза.
Узловатая эритема
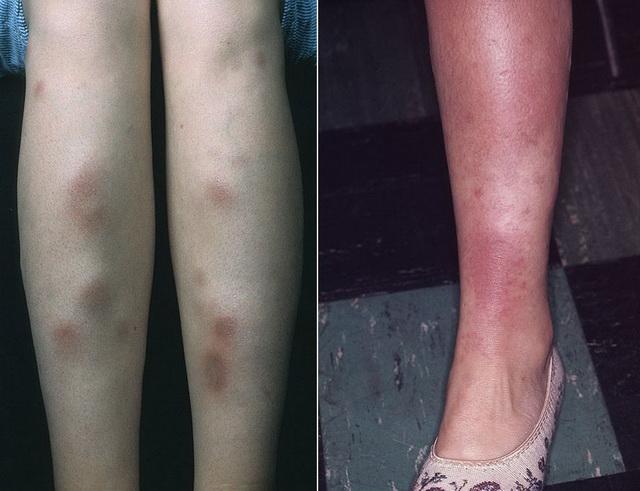
Представляет собой усиленную реакцию кожи в ответ на действие различных инфекционных агентов (особенно стрептококков), лекарств (в том числе оральных контрацептивов) и при системных заболеваниях, в частности, саркоидозе. Обычно возникает внезапно и самопроизвольно исчезает, однако склонна к рецидивам.
Покрасневшие болезненные узлы чаще всего расположены на передней поверхности голени. Они могут сопровождаться лихорадкой, болями в суставах и плохим самочувствием. Страдают обычно молодые женщины.
Нередко узловатая эритема появляется в случае острого развития патологии. Она является маркером благоприятного прогноза, то есть высокой вероятности самопроизвольного излечения. При этом лечение гормонами не назначают.
Узловатую эритему противопоставляют специфическим саркоидным поражениям, поскольку она может наблюдаться при многих других заболеваниях, прежде всего при туберкулезе, иерсиниозе, болезнях Крона и Бехчета, стрептококковой инфекции, беременности. Ее может вызвать прием сульфаниламидов, оральных контрацептивов. При саркоидозе данная форма сочетается с поражением внутригрудных лимфоузлов, лихорадкой, болями в разных суставах, появлением признаков воспаления в анализах крови. В таком случае говорят о синдроме Лефгрена – остром варианте саркоидоза.
Несмотря на неспецифический характер поражения, узловатая эритема чаще всего наблюдается именно при саркоидозе, и является самым частым его кожным проявлением. При появлении такого поражения необходимо провести рентгенографию или КТ грудной клетки. Биопсия в этом случае не назначается.
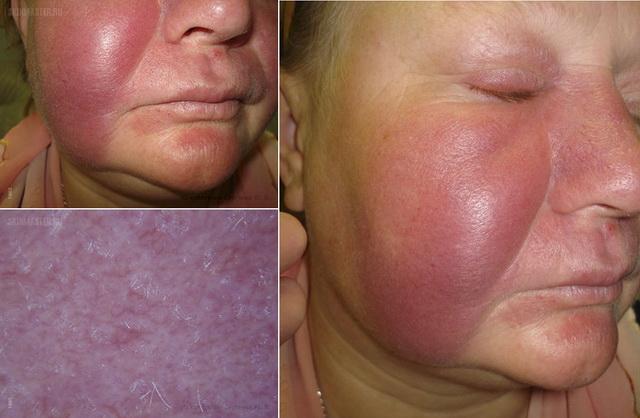
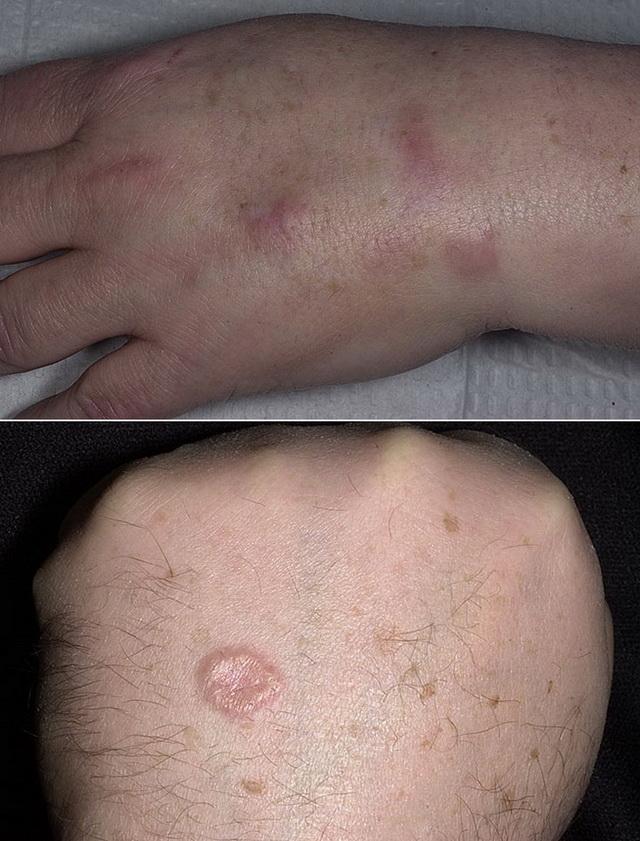
Ознобленная волчанка
Наиболее показательное, но и одно из самых редких, поражение кожи при саркоидозе. Оно характеризуется появлением красных, пурпурных или фиолетовых плотных бляшек или узелков. Обычно так проявляется саркоидоз кожи лица, когда поражаются нос, щеки, ушные раковины и губы. Однако элементы сыпи могут возникать на руках, пальцах кистей и стоп, реже на лбу, в редких случаях на стенках носоглотки и гортани, затрудняя дыхание.
Такое поражение чаще наблюдается у людей с давно имеющимся легочным саркоидозом, нередко сопровождается увеитом, увеличением внутренних органов, саркоидозом верхних дыхательных путей и образованием костных кист (полостей). Течение обычно хроническое, плохо поддающееся терапии. В результате процесса может наступить стойкий косметический дефект, вплоть до обезображивания лица.
Ознобленная волчанка – признак неблагоприятного течения болезни с быстрым поражением внутренних органов.
Макулярный или папулезный саркоидоз
Часто встречающаяся форма, представляющая собой саркоидоз кожи головы. Поражение не вызывает жалоб. Внешне оно напоминает пятна красно-коричневой окраски, расположенные на лице, вокруг глаз, в носогубных складках. Также могут поражаться разгибательные поверхности суставов.
После исчезновения пятен часто образовываются рубцы. Поражение наиболее характерно для острого саркоидоза.
Плоский (бляшечный) саркоидоз
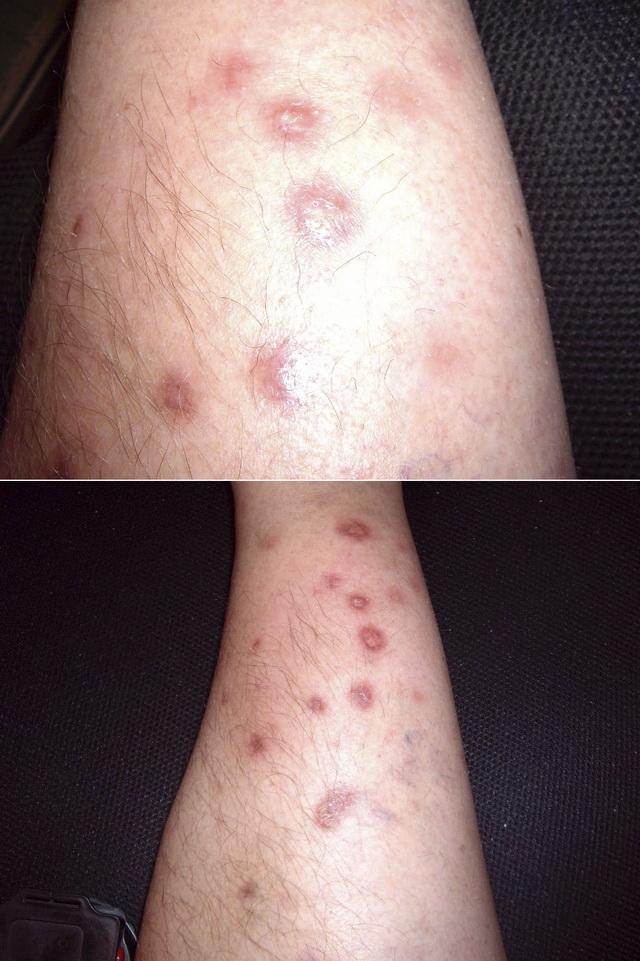
Симптомы плоской формы саркоидоза кожи проявляются в следующем:
- бляшки круглой или овальной формы красно-коричневого цвета;
- элементы сыпи проникают в кожу, их центр может быть атрофирован;
- иногда бляшки шелушатся, и в этом случае их можно принять за проявления псориаза или красного плоского лишая;
- поражаются конечности, лицо, волосистая часть головы, спина, ягодицы;
- страдают симметричные участки кожи;
- иногда бляшки приобретают кольцевидную форму.
Ангиолюпоидная форма проявляется очень похоже, но при этом на поверхности бляшки дополнительно имеются расширенные сосуды – телеангиоэктазии. Это крайне редкая форма.
Процесс вовлечение кожных покровов носит хронический характер, в результате могут образовываться рубцы. При поражении волосистой части головы возникают участки облысения. При этой форме патологии, как правило, есть системные поражения, прежде всего, легких.
Папулезный и бляшечный варианты – признаки хронического течения болезни или ее обострения, а также они возникают при вовлечении новых органов, например, сердца или суставов.
Подкожные узелки
Подкожный узелковый саркоидоз также называют болезнью Дарнье-Русси. Поражения, как правило, безболезненные, овальной формы, телесного или фиолетового цвета. Узелки имеют размер 0,5-2 см в диаметре и встречаются на конечностях и туловище.
Обычно они возникают в дебюте болезни, при отсутствии или легкой выраженности системных поражений, а также при обострении болезни. У некоторых пациентов узелки самопроизвольно разрешаются.
Другие поражения
Могут пострадать участки кожной поверхности с рубцами и шрамами, полученными ранее в результате травм, операций или, например, татуировок. Происходит их инфильтрация и уплотнение, а также изменение цвета. Этот признак довольно специфичен. Например, изменение любого прежнего цвета татуировки на красный или фиолетовый – один из диагностических признаков. Так называемые ожившие рубцы – признак обострения заболевания.
Иногда сама татуировка провоцирует гранулематозную реакцию и инфильтрацию саркоидными образованиями. При этом системные проявления болезни не возникают.
Ихтиазоформный вариант часто диагностируется случайно. Он всегда сочетается с поражением легких, глаз и других органов.
При язвенном типе происходит либо образование кожной язвы как первичного саркоидного элемента на неповрежденной коже, либо формирование гранулем в существующих кожных язвах другой природы, например, при варикозе.
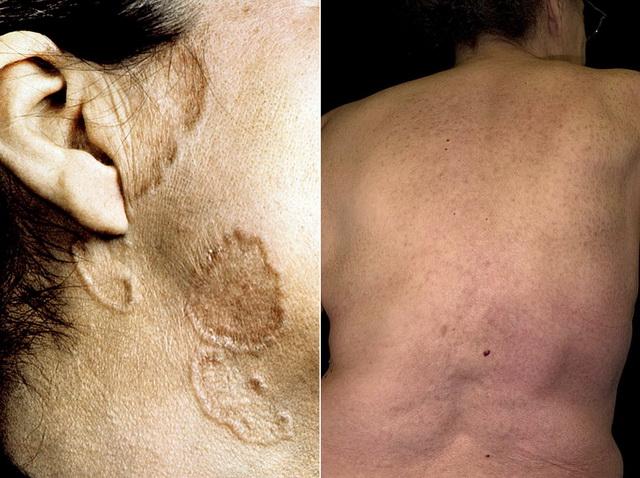
Саркоидоз (Бенье-Бека-Шауманна болезнь)
Диагноз и дифференциальная диагностика
Перечень заболеваний, которые нужно отличать от саркоидоза кожи:
- кожный туберкулез;
- наркомания;
- кольцевидная гранулема;
- ихтиоз;
- лепра;
- красный плоский лишай;
- дискоидная красная волчанка;
- лимфоцитома;
- липоидный некробиоз;
- псориаз;
- сифилис;
- дерматомикоз;
- В-клеточная лимфома (грибовидный микоз).
Для первичной диагностики применяется дерматоскопия. Окончательный диагноз устанавливают с помощью лабораторных исследований и биопсии.
Диагностика саркоидоза кожи включает два основных лабораторных теста.
Тест Квейма – наиболее точный диагностический метод. Используется он довольно редко из-за трудности получения достоверного источника антигена, а также опасности переноса различных инфекций. Тест Квейма предполагает внутрикожное введение пациенту тканей селезенки или лимфоузла больного саркоидозом. Через 4-6 недель после этого из зоны инъекции берется биопсия. Если в тканях обнаруживаются специфические гранулемы, это подтверждает диагноз.
Около 70% пациентов с саркоидозом имеют положительные туберкулиновые пробы. Это также учитывается при установлении диагноза.
Для диагностики чаще всего применяется биопсия очагов поражения. Не следует брать образцы из очагов узловатой эритемы, поскольку это неспецифическое поражение. Взятый материал направляют на гистологическое исследование. Прежде всего необходимо исключить инфекционную причину образования гранулем (туберкулез), а также глубокие микозы и опухоли. При подозрении на грибковое или туберкулезное поражение может быть получена культура ткани. Это длительное и дорогостоящее исследование, однако оно позволяет исключить другие похожие заболевания.
Островки эпителиоцитов в гранулеме могут содержать небольшое количество гигантских клеток Лангханса с включениями телец Шаумана или образований звездчатой формы. Эти находки помогают гистологически дифференцировать саркоидоз от других кожных заболеваний.
Способы лечения
Хотя кожный саркоидоз не опасен для жизни и приводит к физическим ограничениям лишь у малой части пациентов, его психологические и социальные последствия очень тяжелы. Поэтому лечение показано тем больным, у которых имеются косметически обезображивающие поражения, язвы, а также с прогрессивно ухудшающимся течением болезни.
Выбор лечебной тактики осложняется тремя факторами:
- возможность самопроизвольного излечения, которое происходит у 65% пациентов;
- разный индивидуальный ответ на терапию;
- серьезные побочные эффекты применяемых лекарств.
Поэтому при стабильном течении заболевания без косметических дефектов лечение не проводят, ограничиваясь лишь наблюдением.
Какой врач лечит саркоидоз кожи?
Пациенту следует обратиться к дерматологу. При необходимости назначается консультация пульмонолога, офтальмолога, ревматолога, инфекциониста.
Используются разные способы лечения – медикаменты, малоинвазивные и хирургические методики.
Медикаментозное лечение саркоидоза кожи определяется тяжестью поражения других органов. У больных с поражением легких или гиперкальциемией, а также при патологии глаз, нервной системы или сердца, используются глюкокортикоиды для приема внутрь (Преднизолон в таблетках). При остро возникшем поражении многих органов может потребоваться прием иммунодепрессантов.
Если вовлекается только кожа, для облегчения симптомов обычно назначаются противовоспалительные средства (нестероидные или низкие дозы Преднизолона).
Глюкокортикоиды можно вводить и непосредственно в сами бляшки. Также используется Метотрексат и противомалярийные средства (Хлорохин).
У пациентов с упорным течением болезни и склонностью к обезображивающим косметическим дефектам предлагается применять биологические препараты, в частности, терапию анти-фактором некроза опухоли альфа.
Препараты, которые показали свою эффективность в некоторых исследованиях:
- Циклоспорин;
- Изотретиноин;
- Аллопуринол;
- Тетрациклин и Доксициклин;
- Псорален в сочетании с ультрафиолетовым облучением;
- Инфликсимаб, Адалимумаб и Этанерцепт;
- Лефлуномид;
- Мелатонин;
- Пентоксифиллин.
При саркоидозе используется и наружная терапия – различные противовоспалительные кремы и мази, содержащие глюкокортикоиды. К ним относятся: Комфодерм К, Гидрокортизон, Преднизолон, Латикорт, Локоид, Триакорт, Фторокорт, Афлодерм и другие.
Нужно помнить, что проявления саркоидоза во многих случаях исчезают самопроизвольно. Выбор лекарства необходимо доверить врачу, поскольку все из перечисленных средств имеют разную активность и побочные эффекты.
Для ускорения заживления элементов сыпи и профилактики образования рубцов назначаются регенерирующие средства. При саркоидозе кожи мазь Стелланин способствует заживлению и препятствует вторичному инфицированию элементов сыпи.
Как лечить саркоидоз кожи при недостаточной эффективности медикаментозных средств? Для этого применяются хирургические методы. При небольших или значительно обезображивающих поражениях их можно попробовать удалить с помощью скальпеля или лазерного излучения. Однако при этом существует риск образования рубцов и рецидива патологии.
Лечение кожного саркоидоза народными средствами малоэффективно. Его можно использовать лишь в дополнение к лекарственной терапии. Вот некоторые рецепты народной медицины:
- компрессы из измельченного лука в смеси с растительным маслом;
- ванночки с настоем череды, шалфея, ромашки;
- прием внутрь настойки прополиса, радиолы розовой и других иммуностимулирующих средств.
Наблюдение
Пациенты с легким кожным поражением осматриваются дважды в год в течение первых 2 лет, при вовлечении легких частота визитов к врачу увеличивается. Все больные находятся на диспансерном наблюдении у дерматолога не менее 3 лет после завершения лечения.
При посещении врача выполняется рентгенография легких, оценивается функция внешнего дыхания и проводится ЭКГ. Дополнительно может назначаться анализ крови на содержание кальция и витамина D.
Если больной получает Плаквенил, ему необходим регулярный осмотр у офтальмолога.
У пациентов с кожным саркоидозом имеется повышенный риск плоскоклеточного рака кожи, неходжкинской лимфомы и лейкозов, поэтому необходим регулярный контроль анализов крови и кожных изменений.
Читайте также:





