Добавочным и сосцевидным отростками

Комментариев пока нет. Будь первым! 745 просмотров
Описание: Сосцевидный отросток – такой выступ кости виска у человека, обладающий ячеистой структурой. В случае если ячейки особо велики, это повышает возможность возникновения мастоидита на фоне воспаления среднего уха. Эти недуги следует сразу лечить, поскольку осложнения у них серьёзные: абсцессы, гнойные заплывы в области шеи, лабирингит, а также менингит.
Немногие знают: позади ушной раковины у людей расположен сосцевидный отросток, напоминающий по форме выступ на виске человеческого черепа. Это образование объединяет множество ячеек, которые разделяют весьма тонкие перегородки. Однако строение такого образования может отличаться у разных людей. Развитие и дальнейшее течение воспалительного процесса в этом наросте (мастоидита) специалисты напрямую связывают с особенностями его строения. Зачастую возникновение патологии возможно у людей, чьи ячейки имеют немалый объём. Но воспаление сосцевидного отростка начинает развиваться лишь тогда, когда возникшая в барабанной перепонке инфекция достигла отростка.
Общее понятие о сосцевидном отростке
Как уже упоминалось, сосцевидный отросток височной кости расположен в нижней области кости виска и обладает формой перевёрнутого конуса с направленной вниз вершиной. Основание нароста размещено на границе с твёрдой оболочкой мозга средней черепной ямки. К его верхушке прикрепляется посредством сухожилия грудино-ключично-сосцевидная мышца. Эта мышца шеи находится под подкожной мышцей, а при повороте головы в сторону грудино-ключично-сосцевидная мышца обозначается в виде валика на шее.

Она берёт начало из двух частей (латеральной, медиальной) на передней поверхностной части рукояти грудины и грудинной области ключицы. Грудино-ключично-сосцевидная мышца поднимается вверх, туда, где расположен нарост и латеральный отрезок выйной верхней линии затылочной кости. Грудино-ключично-сосцевидная мышца при одностороннем сокращении исполняет функцию наклона головы в свою стороны, поворота лица в противоположную, а двустороннее сокращение мышц позволяет запрокидывать голову назад. К тому же грудино-ключично-сосцевидная мышца также является вспомогательной дыхательной мышцей.
Но намного важнее рассмотреть строение ячеек отростка, которые бывают нескольких видов.
- Скуловые ячейки. Этот тип образований разместился поблизости с антрумом (полость выемки в кости). Они располагаются вверху задней стеночки слухового прохода, который находится снаружи. Углублённая прослойка таких формирований находится меж синусом и каналом нерва. Протяжённость скуловых ячеек, как правило, связана величиной отрезка меж шнуром и каналом нерва.
- Синус принято считать венозной пазухой, которая располагается в области позади отростка, однако некоторые незначительные зоны идут по поверхности, порой под кортикальным слоем. Зачастую синус отделён от антрума довольно значительной прослойкой кости, которая тоже располагает ячейками. В обстоятельствах возникновения нагноения в силу близкой локализации антрума, синуса вероятно вовлечение последнего в воспаление.
- Перифациальные ячейки. Такой тип находится около области нароста и канала лицевого нерва, что играют немаловажную роль в случае, если зарождается воспалительный процесс, охватывающий всю верхушку пирамиды.
Все типы образований представлены полностью лишь тогда, когда отмечается отличная пневматизация кости виска. Когда же в ней происходят нарушения, то вероятно отсутствие некоторых разновидностей формирований. Все они имеют серьёзное значение при усугублении нагноения. Специалистами подтверждено: чем глобальнее область, занятая ячейками, тем выше возможность развития мастоидита.

Мастоидит
Это острое гнойное воспаление тканей нароста. В его толще располагаются воздухоносные ячейки, сообщающиеся с полостью среднего уха. Воспалительный процесс в ячейках образования зачастую выступает осложнением острого среднего отита. Самостоятельно такой недуг может проявиться только в случае травмы либо при сепсисе. При этом заболевании наблюдается гнойное расплавление слизистой ячеек, тканей отростка, их деструкция и формирование значительных областей, наполненных гноем. Болезнь провоцируют те же возбудители, что и средний отит – стафилококк, стрептококк, вирусы, грибы.
Патология зачастую появляется уже на самом завершении среднего отита – на третьей неделе недуга. Для него харакповышение температуры до 38-40 градусов;
- появление головной боли;
- утрата аппетита;
- бессонница.

Вдобавок наблюдаются пульсирующие боли в области уха, интенсивность которых увеличивается с каждым днём. Надавливание на нарост вызывает усиление боли, а кожа возле него раздражена, отёчна. Показательным является ещё один признак – обильное выделение гноя из раковины. При проведении отоскопии обнаруживают гиперемированную барабанную перепонку, которая выглядит утолщённой, наружный слуховой проход сужен, из него идёт интенсивное гноетечение. Порой содержимое даже прорывается под надкостницу отростка, что влечёт её отслаивание вместе с кожей. В этом случае образуется абсцесс, ушная раковина подвергается смещению вперёд и вниз, а кожа за ней приобретает ярко-красный лоснящийся вид.
- менингит;
- лабирингит;
- паралич нерва лица;
- абсцессы в заушной зоне;
- затёки гноя в области шеи.
К тому же эта часть головы, шеи обладает мышечным корсетом, который тоже может страдать из-за патологии. Как правило, диагностика проводится на основе весьма характерной клинической картины, по завершении осмотра перепонки, заушной зоны и проведения рентгена отростков, а также исследования крови на СОЭ.
Терапия при заболевании базируется на провокации максимального вытока гноя из области среднего уха, что поспособствует устранению воспалительного процесса и оградит от попадания возбудителей недуга. Зачастую пациенту прописывают курс антибиотиков, поскольку процесс вызван бактериями. Антибиотики, как правило, вводят инъекционно. Вдобавок назначаются витаминные комплексы, способствующие укреплению иммунитета. Терапия продолжается 12-14 дней. Однако, в случае если консервативная терапия оказалась безрезультатной, доктора настаивают на операции.
В обстоятельствах проникновения воспаления внутрь черепной коробки хирурги проводят операцию, именуемую артротомией. Специалисты проводят её под местным либо общим наркозом, что напрямую связано с личными особенностями пациента. Операция базируется на том, что человеку открывают вышеупомянутый отросток. Хирург очищает его от гноя, вследствие чего у пациента пропадает болезненность и восстанавливается слух.
Скорость восстановления после болезни напрямую связана с тяжестью недуга. Устранение гноя, поражённых тканей обязано проводиться в полном объёме, а в некоторых случаях хирурги осуществляют полное удаление проблемного нароста. К тому же важно отметить, что у детей до трёх лет он не развит полностью, а значит, операция в таком случае будет именоваться антротомией. Во время этой операции детям удаляют весь скопившийся гной и дренажируют барабанную полость. Вдобавок малышам проводят вмешательство под эндотрахеальным наркозом.
В обстоятельствах, если у пациента наблюдаются первые симптомы болезни, нужно без промедлений попросить медпомощи, поскольку вовремя начатая терапия повышает вероятность скорого восстановления. Когда же обращение к докторам запоздалое, то велик шанс развития у пациента какого-либо осложнения.
В качестве профилактики опытные специалисты советуют вовремя проводить терапию при отите среднего уха и не игнорировать эту патологию. Абсолютно неприемлемо самолечение, поскольку исчезновение симптомов вовсе не говорит об исцелении больного. Как и во многих случаях, этот недуг лучше устранить на его начальном этапе, нежели затем вытягивать пациента из тяжелейшей формы болезни.
Общее описание позвоночника. Первый, второй, седьмой шейный позвонок, грудной, поясничный, крестцовый и копчиковый позвонки. Соответствующие отделы.
Строение и функции позвоночного столба
Позвоночный столб, или позвоночник является частью скелета туловища и выполняет защитную и опорную функции для спинного мозга и выходящих из позвоночного канала корешков спинномозговых нервов. Главной составляющей позвоночника является позвонок. Верхний конец позвоночника поддерживает голову. Скелет верхней и нижней свободных конечностей прикрепляется к скелету туловища (позвоночник, грудная клетка) посредством поясов. В результате, позвоночник передает тяжесть тела человека поясу нижних конечностей. Таким образом, позвоночный столб выдерживает значительную часть тяжести человеческого тела. Следует обратить внимание на то, что будучи весьма прочным, позвоночный столб удивительно подвижен.
Позвоночник человека представляет длинный изогнутый столб, состоящий из ряда лежащих один над другим позвонков. Наиболее типично следующее их количество:
- шейных позвонков (С — от лат. cervix — шея) — 7,
- грудных (Th — от лат. thorax — грудь) — 12,
- поясничных (L — от лат. lumbalis — поясничный) — 5,
- крестцовых (S — от лат. sacralis — крестцовый) — 5,
- копчиковых (Со — от лат. coccygeus — копчиковый) — 4.
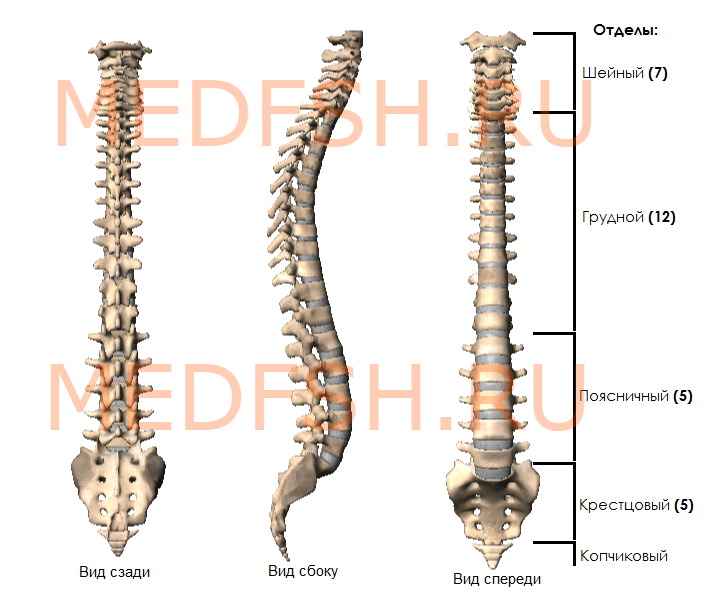
У новорожденного ребенка число отдельных позвонков 33 или 34. У взрослого человека позвонки нижнего отдела срастаются, образуя крестец и копчик.
Позвонки разных отделов отличаются по форме и величине. Однако все они имеют общие признаки. Каждый позвонок состоит из главных элементов: расположенного спереди тела позвонка и сзади дуги. Таким образом, дуга и тело позвонка ограничивают широкое позвоночное отверстие. Позвоночные отверстия всех позвонков образуют длинный позвоночный канал, в котором залегает спинной мозг. У позвоночного столба между телами позвонков находятся межпозвоночные диски, построенные из волокнистого хряща.
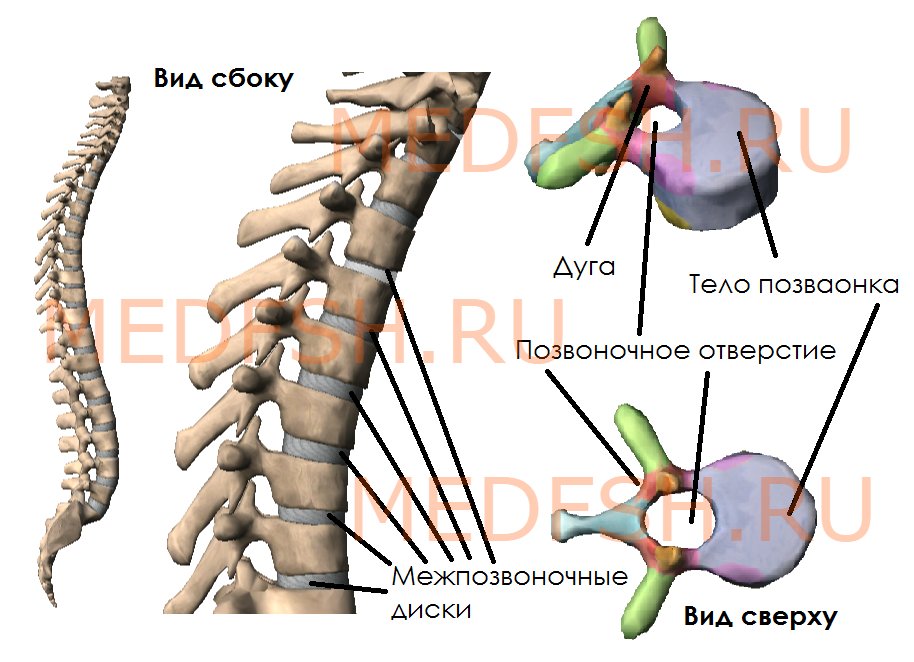
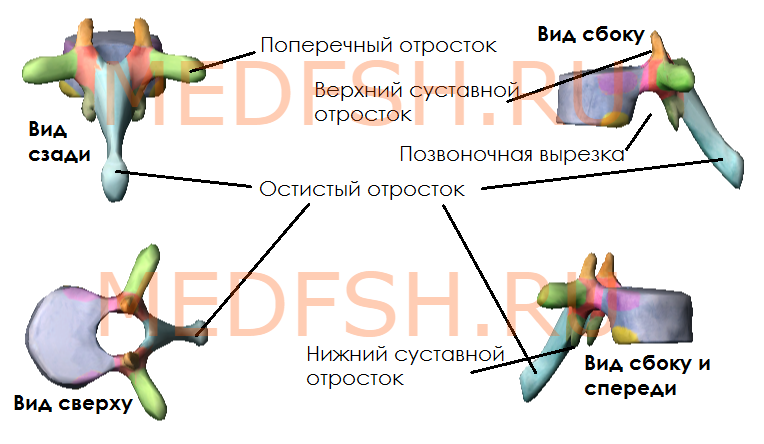
От дуги позвонка отходят отростки, кзади направляется непарный остистый отросток. Вершина многих остистых отростков легко прощупывается у человека по средней линии спины. В стороны от дуги позвонка отходят поперечные отростки и по две пары суставных отростков: верхние и нижние. При помощи их позвонки соединяются между собой. На верхнем и нижнем краях дуги вблизи ее отхождения от тела позвонка имеется по вырезке. В результате, нижняя вырезка вышележащего и верхняя вырезка нижележащего позвонков образуют межпозвоночное отверстие, через которое проходит спинномозговой нерв.
Итак, позвоночный столб выполняет опорную и защитную функцию, состоит из позвонков, разделённых на 5 групп:
- Шейные позвонки — 7
- Грудные позвонки — 12
- Поясничные — 5
- Крестцовые — 5
- Копчиковые — 1-5 (чаще 4)
Каждый позвонок, в свою очередь, имеет следующие костные образования:
- тело (расположено спереди)
- дугу (расположено сзади)
- остистый отросток (отходит назад)
- поперечные отростки (по бокам)
- две пары суставных отростков (сбоку сверху и снизу)
- верхняя и нижняя вырезки (образуются на месте отхождения суставного отростка от тела)
Шейные позвонки, особенности строения первого, второго и седьмого шейного позвонка
Число шейных позвонков у человека, как почти у всех млекопитающих, — семь.
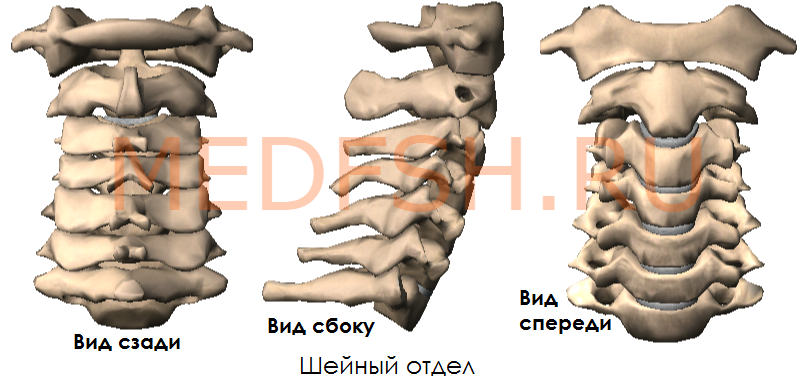
Шейные позвонки человека отличаются от других своими небольшими размерами и наличием небольшого округлого отверстия в каждом из поперечных отростков. При естественном положении шейных позвонков эти отверстия, накладываясь один на другой, образуют своеобразный костный канал, в котором проходит позвоночная артерия, кровоснабжающая мозг. Тела шейных позвонков невысокие, их форма приближается к прямоугольной.
Суставные отростки имеют округлую гладкую поверхность, у верхних отростков она обращена кзади и вверх, у нижних — вперед и вниз. Длина остистых отростков увеличивается от II к VII позвонку, концы их раздвоены (кроме VII позвонка, остистый отросток которого самый длинный).
Первый и второй шейные позвонки сочленяются с черепом и несут на себе его тяжесть.
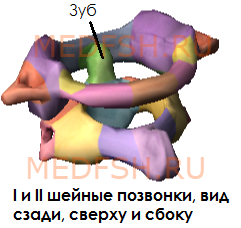
Не имеет остистого отростка, его остаток — небольшой задний бугорок выступает на задней дуге. Средняя часть тела, отделившись от атланта, приросла к телу II позвонка, образовав его зуб.
Тем не менее, сохранились остатки тела — латеральные массы, от которых отходят задняя и передняя дуги позвонка. На последней имеется передний бугорок.
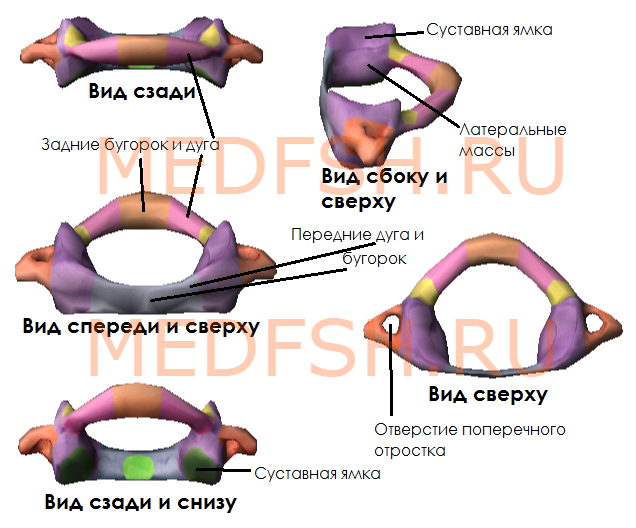
Атлант не имеет суставных отростков. Вместо них на верхней и нижней поверхностях латеральных масс находятся суставные ямки. Верхние служат для сочленения с черепом, нижние — с осевым (вторым шейным) позвонком.
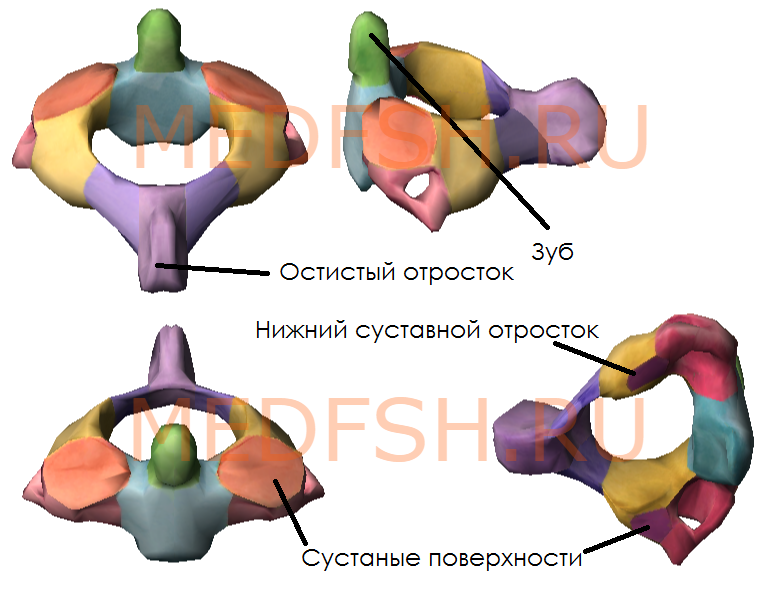
При поворотах головы атлант вместе с черепом вращается вокруг зуба, который отличает II позвонок от других. Латерально от зуба на верхней стороне позвонка расположены две суставные поверхности, обращенные вверх и вбок. Они сочленяющиеся с атлантом. На нижней поверхности осевого позвонка имеются нижние суставные отростки, обращенные вперед и вниз. Остистый отросток короткий, с раздвоенным концом.
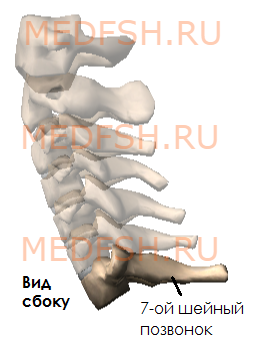
Имеет длинный остистый отросток, который прощупывается под кожей на нижней границе шеи.
Итак, шейные позвонки (7) имеют небольшой размер, на поперечных отростках имеются отверстия поперечного отростка.
Особенным строением обладает первый шейный позвонок, или атлант, а также второй и седьмой шейные позвонки.
Грудные позвонки
Двенадцать грудных позвонков соединяются с ребрами. Это накладывает отпечаток на их строение.
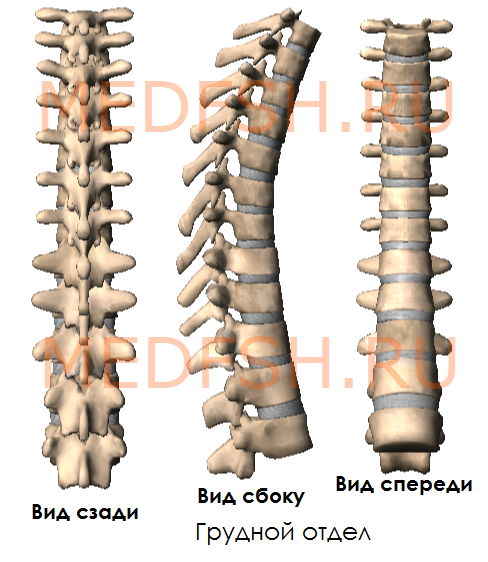
На боковых поверхностях тел имеются реберные ямки для сочленения с головками ребер. Тело I грудного позвонка имеет ямку для I ребра и половину ямки для верхней половины головки II ребра. А во II позвонке имеется нижняя половина ямки для II ребра и пол-ямки для III. Таким образом, II и нижележащее ребра, по X включительно, присоединяются к двум смежным позвонкам. К XI и XII позвонкам прикрепляются лишь те ребра, которые соответствуют им по счету. Их ямки располагаются на телах одноименных позвонков.
На утолщенных концах поперечных отростков десяти верхних грудных позвонков имеются реберные ямки. С ними сочленяются соответствующие им по счету ребра. Таких ямок нет на поперечных отростках XI и XII грудных позвонков.
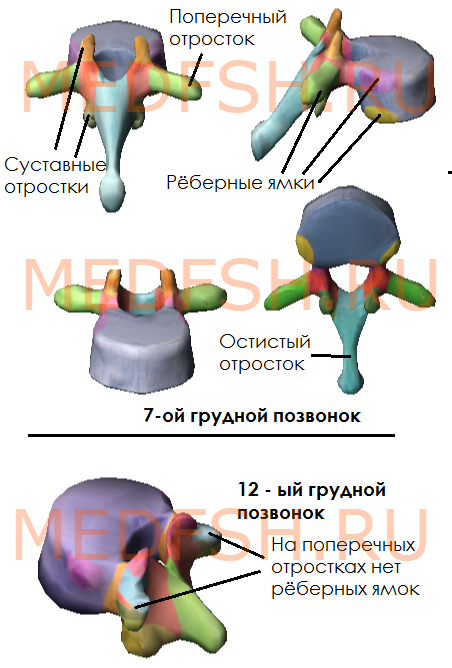
Суставные отростки грудных позвонков расположены почти во фронтальной плоскости. Остистые отростки значительно длиннее, чем у шейных позвонков. В верхней части грудного отдела они направлены более горизонтально, в средней и нижней частях опускаются почти вертикально. Тела грудных позвонков увеличиваются в направлении сверху вниз. Позвоночные отверстия имеют округлую форму.
Итак, особенности грудных позвонков:
- имеются рёберные ямки, расположенные на боковых поверхностях тела, а также на концах поперечных отростков 10-ти верхних грудных позвонков
- суставные отростки почти во фронтальной плоскости
- длинные остистые отростки
Поясничные позвонки
Пять поясничных позвонков отличаются от других крупными размерами тел, отсутствием реберных ямок.
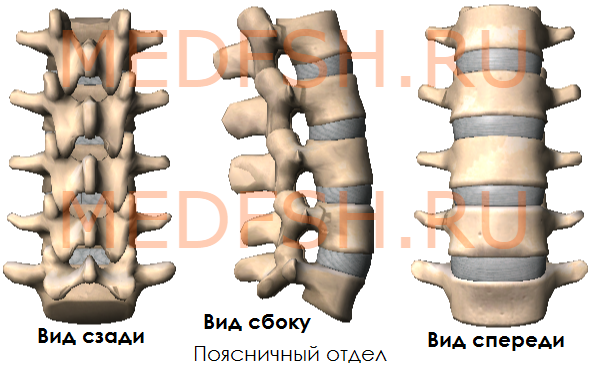
Поперечные отростки сравнительно тонкие. Суставные отростки лежат почти в сагиттальной плоскости. Позвоночные отверстия треугольной формы. Высокие, массивные, но короткие остистые отростки расположены почти горизонтально. Таким образом, строение поясничных позвонков обеспечивает большую подвижность этой части позвоночника.
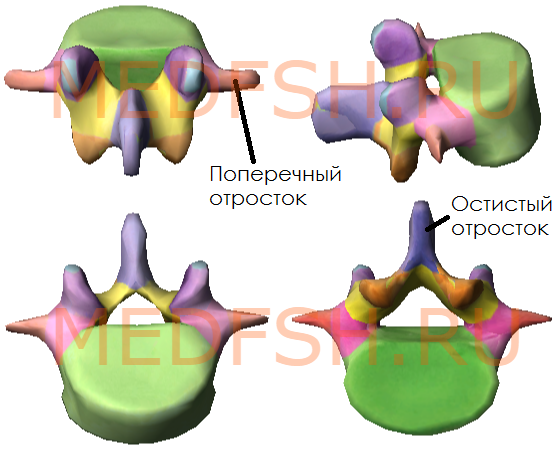
Крестцовые и копчиковые позвонки
Наконец, рассмотрим строение крестцовых позвонков у взрослого человека. Их 5, и они, срастаясь, образуют крестец, который у ребенка еще состоит из пяти отдельных позвонков.
Примечательно то, что процесс окостенения хрящевых межпозвоночных дисков между крестцовыми позвонками начинается в возрасте 13-15 лет и заканчивается только к 25 годам. У новорожденного ребенка задняя стенка крестцового канала и дуга V поясничного позвонка еще хрящевые. Сращение половин костных дуг II и III крестцовых позвонков начинается с 3-4-го года, III-IV — в 4-5 лет.
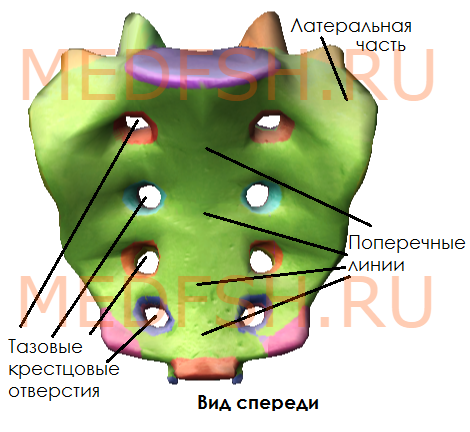
Передняя поверхность крестца вогнутая, в ней различают:
- среднюю часть, образованную телами, границы между которыми хорошо видны благодаря поперечным линиям
- затем два ряда круглых тазовых крестцовых отверстий (по четыре с каждой стороны); они отделяют среднюю часть от латеральных.
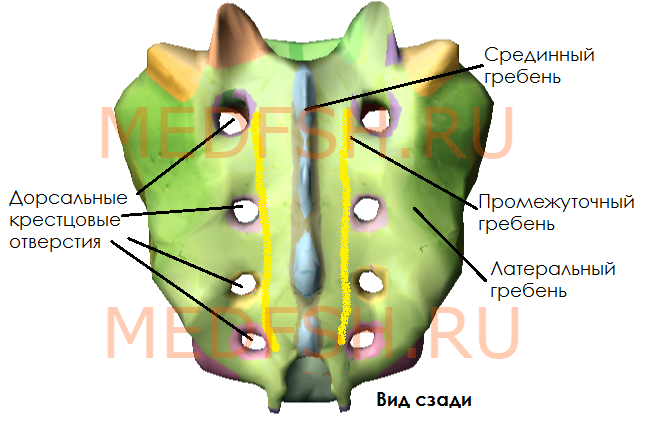
Задняя поверхность крестца выпуклая и имеет:
- пять продольных гребней, образовавшихся благодаря слиянию отростков крестцовых позвонков:
- во-первых, остистых отростков, образующих срединный гребень,
- во-вторых, суставных отростков, образующих правый и левый промежуточные гребни
- и в-третьих, поперечных отростков позвонков, образующих латеральные гребни
- а так же четыре пары дорсальных крестцовых отверстий, расположенных кнутри от латеральных гребней и сообщающихся с крестцовым каналом, который является нижней частью позвоночного канала.
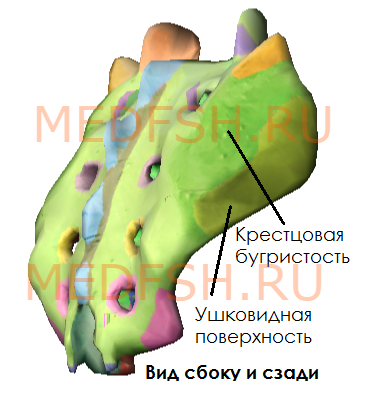
На латеральных частях крестца находятся ушковидные поверхности для сочленения с тазовыми костями. На уровне ушковидных поверхностей сзади расположена крестцовая бугристость, к которой прикрепляются связки.
В крестцовом канале находятся терминальная нить спинного мозга и корешки поясничных и крестцовых спинномозговых нервов. Через тазовые (передние) крестцовые отверстия проходят передние ветви крестцовых нервов и кровеносные сосуды. В свою очередь, через дорсальные крестцовые отверстия — задние ветви тех же нервов.
Копчик образован 1-5 (чаще 4) сросшимися копчиковыми позвонками. Копчиковые позвонки срастаются в возрасте от 12 до 25 лет, причем этот процесс идет в направлении снизу вверх.
Сосцевидный отросток [processus mastoideus (PNA, BNA), processus mastoides (JNA)] — задненаружная часть височной кости. Сосцевидный отросток служит местом прикрепления к височной кости грудино-ключично-сосцевидной мышцы, поддерживающей голову в равновесии при вертикальном положении тела.
Анатомия
Сосцевидный отросток входит в состав каменистой части (pars petrosa) височной кости и располагается кзади от барабанной (pars tympanica) и чешуйчатой (pars squamosa) ее частей.


Он обращен верхушкой вниз, кпереди и слегка внутрь (рис. 1), имеет удлиненную или укороченную форму. Длина его у взрослых в среднем 32 мм, ширина 27 мм. Наружная поверхность выпуклая, обращена к мягким тканям головы, внутренняя — вогнутая, соприкасается с оболочками головного мозга. На внутренней поверхности находится борозда сигмовидного синуса (sulcus sinus sigmoidei), к-рая соединяется с наружной поверхностью черепа сосцевидным отверстием (foramen mastoideum). В задней части С. о. располагается сосцевидная вырезка (incisura mastoidea), за ней — борозда затылочной артерии (sulcus а. occipitalis). С. о. покрыт слоем компактного костного вещества, глубже находится губчатое костное вещество, имеющее ячейки (cellulae mastoi-deae), представляющие собой отделенные костными перекладинами воздушные полости — пневматический тип строения (рис. 2, а). Кроме того, встречаются С. о., образованные преимущественно губчатым веществом с недостаточным развитием ячеек — спонгиозный тип строения, а также компактным веществом — склеротический тип строения (рис. 2, б). Размеры ячеек при пневматическом типе строения увеличиваются по направлению спереди назад, самые крупные ячейки располагаются по периферии С. о. Общая площадь ячеек может достигать 30 см 2 . В среднем у здоровых людей она составляет 12,1 — 12,7 см 2 при объеме 8,7—12,2 см 3 . Степень пневматизации С. о. определяется ростом и физическим развитием человека, наследственными факторами, а также зависит от воспалительных изменений в С. о. и прилежащих областях. Так, при хроническом воспалении слизистой оболочки барабанной полости площадь ячеек уменьшается до 3,8—4,4 см 2 , а объем — до 2,6—3,5 см 3 .
Самая крупная ячейка С. о.— сосцевидная пещера (antrum mastoide-um) — располагается в его передневерхней части, выступая за пределы С. о. кпереди и вверх. Она сообщается с барабанной полостью через вход в пещеру (aditus ad antrum), расположенный на сосцевидной стенке — задней стенке барабанной полости. Глубина залегания сосцевидной пещеры в толще С. о. составляет 8—20 мм. Сосцевидная пещера проецируется над наружным слуховым проходом, проекция нижней ее части находится между проекциями сигмовидного синуса сзади и нижней трети канала лицевого нерва спереди. Проекция сосцевидной пещеры на латеральную поверхность С. о. может иметь овальную, круглую, крючковидную, треугольную или неправильную форму.
В первые месяцы после рождения Сосцевидный отросток имеет вид бугорка. Характерную форму С. о. приобретает на третьем году жизни (в связи с развитием грудино-ключично-сосцевидной мышцы), а в дальнейшем происходит только увеличение его размеров. Пневматизация С. о. начинается еще в последние месяцы внутриутробного развития. Площадь ячеек С. о. интенсивно нарастает до 8— 10 лет, затем их размеры стабилизируются. Слизистую оболочку, выстилающую ячейки С. о., иннервирует барабанное сплетение (plexus tympanicus).
Кровоснабжение С. о. обеспечивают средняя менингеальная артерия (a. meningea media) и шилосос-цевидная артерия (a. stylomastoi-dea). Венозная кровь оттекает в сигмовидный синус (sinus sigmoideus) и верхний каменистый синус (sinus petrosus superior). Лимфоотток происходит в лимф, узлы головы и шеи.
Методы исследования

Основное значение при исследовании С. о. имеют рентгенологические методы, включающие рентгенографию в боковой проекции по Шюллеру (см. Среднее ухо) и томографию (см.). На рентгенограммах определяются наружный и внутренний слуховые проходы, височно-нижнечелюстной сустав (см.); кзади и кверху от них располагается С. о., в к-ром различают группы периантральных, угловых, верхушечных, перисинуозных ячеек, ячейки чешуи и др. (рис. 3). Снимок позволяет определить тип строения С. о., оценить воздушность ячеек и состояние перегородок между ними, положение сигмовидного синуса, ширину сосцевидного отверстия и помогает в диагностике заболеваний и повреждений.
Патология
Патология Сосцевидного отростка включает пороки развития, повреждения, заболевания и опухоли.
Пороки развития. Локальные пороки развития С. о. не описаны. При выраженной гипоплазии или дисплазии наружного и среднего уха выявляется также недоразвитие С. о. и значительное снижение степени его пневматизации, не требующие лечения.
Повреждения С. о. в мирное время встречаются очень редко, в основном при тяжелых комбинированных травмах черепа (см. Черепно-мозговая травма), лечение к-рых осуществляется, как правило, в нейрохирургических стационарах с участием оториноларинголога.
Заболевания. С. о., являясь частью среднего уха (см.), как правило, вовлекается в процесс при его воспалении (см. Отит). Воспаление тканей С. о. называется мастоидитом (см.). При этом воспалительный процесс может локализоваться преимущественно в барабанной полости или в сосцевидной пещере вследствие задержки эвакуации патологического содержимого (см. Антрит). В воспалительный процесс могут вовлекаться воздушные полости всей височной кости или отдельных ее частей — развивается петрозит (см.), зигоматицит (см.) и др. В наст. время в связи с широким применением антибиотиков, сульфаниламидов и других лекарственных средств и с изменением характера патогенной флоры среднего уха, общей и местной реактивности организма мастоидит чаще протекает в стертой форме. При гнойном мастоидите в случае отсутствия естественного дренажа необходимо срочное оперативное вмешательство, заключающееся в создании хорошего оттока патол. содержимого из полости сосцевидной пещеры и других воздушных полостей С. о. Для этого применяют антротомию (см. Мастоидит), а также в связи со значительной травматичностью этой операции антропункцию (см.) и антродренаж. Для осуществления антродренажа с помощью эндоаурального подхода обнажают задневерхнюю стенку костного отдела наружного слухового прохода, по рентгенограмме рассчитывают необходимый угол и специальной дрелью в височной кости, до сосцевидной пещеры, просверливают отверстие диаметром не более 4 мм. В это отверстие вставляют дренажную трубку для промывания и введения лекарственных средств в сосцевидную пещеру и барабанную полость.
Опухоли Сосцевидного отростка и покрывающих его мягких тканей обнаруживают крайне редко, среди них встречаются фибромы (см.), хондромы (см.), невриномы (см.), остеомы (см.). Злокачественные опухоли С. о. — рак (см.), саркома (см.) — чаще всего локализуются в среднем ухе или прорастают из наружного уха. При рентгенографии определяется неравномерное, различной протяженности затемнение воздушных полостей с деструкцией межклеточных перегородок и замыкательных корковых пластинок С. о.
Лечение оперативное. Прогноз зависит от характера опухоли.
Библиография: Земцов Г. М. Рентгенодиагностика воспалительных заболеваний среднего уха, М., 1965; Левин Л. Т. Хирургические болезни уха, кн. 1, с. 197, М.— Л., 1936; Многотомное руководство по оториноларингологии, под ред. А. Г. Лихачева, т. 1, с. 137, М., 1960; Синельников Р. Д. Атлас анатомии человека, т. 1, с. 71, М., 1978; Biedermann F. u. a. Standardi-sierungsempfehlimgen zur Rontgendiagnostik des Schlafenbeins, Radiol, diagn. (BerL), Bd 19, S. 419, 1978; Gray’s anatomy, ed. by D. V. Davies, L., 1967; Hals-Nasen-Ohrenheilkunde in Praxis und Klinik, hrsg. v. J. Berendes u. a., Bd 5—6, Stuttgart, 1979—1980.
С. H. Лапченко (патология), Б. А. Никитюк (ан.), Т. Ф. Ростовцева (мет. иссл.).
Основные сведения по анатомии слуха.
- уха;
- афферентных (приводящих) слуховых путей;
- слуховых центров в головном мозге.
В органе слуха различают периферическую и центральную части, границей между которыми является мостомозжечковый угол, т.е. место, в котором преддверно-улитковый нерв входит в ствол мозга.

Периферическая часть органа слуха включает наружное, среднее и внутреннее ухо, а также слуховую часть преддверно-улиткового нерва (рис. 1).
Центральная часть представлена центральными слуховыми путями, а также подкорковыми и корковыми слуховыми центрами.
- ушной раковины;
- наружного слухового прохода.
Ушная раковина представляет собой моделированный эластический хрящ с рядом углублений и выпуклостей, покрытый кожей, за исключением ушной мочки, образованной кожной складкой. Кожа плотно прилегает к хрящу на передней поверхности и несколько более рыхло на задней. Ушная раковина расположена между височно-нижнечелюстным суставом спереди и сосцевидным отростком височной кости сзади. Ушная раковина снабжена мышечным аппаратом, состоящим из ряда малых мышц, сокращение которых у некоторых лиц способно вызывать движения раковины. Отдельные части ушной раковины и их названия представлены на рисунке 2.

Наружный слуховой проход обычно имеет длину около 3 см. Различают наружную хрящевую и внутреннюю костную части, в месте их соединения образуется сужение - isthmus (это сужение в терминологии слухопротезистов называют поворотом наружного слухового прохода).
Хрящевой наружный проход имеет извилистую форму и соединяется с костной частью мощным соединительнотканным соединением. Хрящевая часть прохода выстлана кожей с многочисленными волосяными мешочками, сальными и потовыми железами; последние образуют ушную серу и поэтому называются серными железами. Сера, состоящая из сального вещества и пигмента, содержит также клетки ороговевающего эпителия. Хрящ прохода образует желоб, дополненный вверху волокнистой соединительной тканью. Поэтому наружный слуховой проход способен расширяться в хрящевой части при введении ушной воронки. Костная часть выстлана более тонкой кожей, лишенной волосков и желез, плотно прилегающей к стенкам прохода. Просвет прохода слепо заканчивается барабанной перепонкой. Наружный слуховой проход суживается в направлении барабанной перепонки, поэтому инородные тела чаще всего задерживаются на границе его хрящевой и костной частей. Как форма наружного слухового прохода, так и защитные элементы (волоски, сера) призваны предохранять барабанную перепонку от травм, изменений температуры, высыхания, потери эластичности и упругости.
Чувствительная иннервация наружного уха происходит от тройничного нерва (V черепной нерв), большого ушного, блуждающего (Х черепной нерв) и чувствительных волокон лицевого нерва (VII черепной нерв). Иннервацией с участием блуждающего нерва можно объяснить возникновение кашлевого рефлекса при касании к задней стенке наружного слухового прохода.
Функции наружного уха:
- защитная;
- усиление высокочастотных тонов;
- определение смещения источника звука в вертикальной плоскости;
- локализация источника звука.
- барабанной перепонки;
- барабанной полости с цепочкой слуховых косточек (тимпанальный отдел);
- слуховой трубы (туботимпанальный отдел);
- сосцевидного отростка (мастоидальный отдел).
Барабанная перепонка имеет толщину 0,1 мм, овальную форму и размеры 9х11 мм. Она состоит из трех слоев: кожного, волокнистого и слизистого. Кожный слой является продолжением кожи наружного слухового прохода. Волокнистый слой состоит из пучков коллагеновых волокон, расположенных циркулярно и радиально. Радиальные волокна расположены вокруг центральной точки перепонки - пупка. Пучки радиальных волокон расходятся от пупка барабанной перепонки на ее периферию, напоминая спицы колеса. На периферии они переходят в волокнисто-хрящевое кольцо, фиксирующее оболочку к кости. Радиально расположенные пучки волокон плотно соединяются с рукояткой молоточка, переходя в ее надкостницу. Рукоятка молоточка образует выпячивание на перепонке, которое оканчивается в воронкообразном углублении - пупке барабанной перепонки. От контуров молоточка направляются вверх под почти прямым углом складки барабанной перепонки, отделяющие расслабленную часть перепонки, лишенную волокнистого слоя и прикрепленную непосредственно к барабанной выемке височной кости. Остальные 2/3 барабанной перепонки представляют собой плотную колеблющуюся поверхность, образующую натянутую часть барабанной перепонки, прикрепленную к волокнисто-хрящевому кольцу. Слизистый слой является продолжением слизистой оболочки среднего уха.
Линии, проведенные вдоль контуров рукоятки молоточка и перпендикулярно к ней, разделяют барабанную перепонку на квадранты: передневерхний, передненижний, задненижний и задневерхний.
Барабанная перепонка является боковой стенкой барабанной полости. Медиальная стенка образуется латеральной стенкой костного лабиринта с выпячиванием основного завитка улитки - промонториума. На медиальной стенке расположены два лабиринтных окна - овальное (окно преддверия) и круглое (окно улитки), закрытое эластической соединительнотканной оболочкой, т.н. вторичной мембраной.
Барабанная полость - это наполненная воздухом полость, расположенная между наружным и внутренним ухом, в которой различают:
- верхний отдел - надбарабанное пространство, или аттик (эпитимпанум);
- средний отдел (мезотимпанум);
- нижний отдел - подбарабанное пространство (гипотимпанум).
В барабанной полости расположены три слуховые косточки:
- молоточек, частично сращенный с барабанной перепонкой;
- наковальня, соединенная телом посредством сустава с головкой молоточка, а длинным отростком - с головкой стремени;
- стремя, закрывающее через посредство циркулярной связки овальное окно (окно преддверия).
Слуховые косточки представляют собой цепь, соединяющую барабанную перепонку с внутренним ухом (рис. 3).

В среднем ухе находится мышечный аппарат барабанной полости, предохраняющий внутреннее ухо от звуков чрезмерной интенсивности, причем мышцы сокращаются рефлекторно. Наименьшая интенсивность звука, вызывающая рефлекс стременной мышцы или мышцы натягивающей барабанную перепонку, составляет 92 дБ над порогом слуха, независимо от частоты. Мышца, натягивающая барабанную перепонку, находится в верхней части канала слуховой трубы, а ее сухожилие прикреплено к рукоятке молоточка. Стременная мышца расположена на задней стенке барабанной полости, ее сухожилие прикреплено к задней ножке стремени. Сокращение мышц барабанной полости ограничивает колебания слуховых косточек и напрягает барабанную перепонку; следствием этого является ослабление звука на 15-20 дБ.
Слуховая труба состоит из подвешенной к основанию черепа подвижной хрящевой (2/3 длины) и костной (1/3 длины) частей. Костная часть с мышцей, натягивающей барабанную перепонку, образуют мышечно-трубный канал височной кости. Воронкообразное глоточное устье хрящевой части трубы расположено в носовой части глотки. Костная часть трубы открывается в барабанную полость; это устье постоянно открыто. Посредством слуховой трубы происходит выравнивание давления между воздухоносными пространствами среднего уха и носовой частью глотки. Увеличение давления в барабанной полости пассивно компенсируется посредством слуховой трубы, но снижение давления требует активной вентиляции со стороны трубы. Со стороны носоглотки труба открывается благодаря сокращению мышц, натягивающих и поднимающих мягкое небо, причем этот механизм частично контролируется волей человека. Такие рефлексы как зевание, чихание или глотание, сопровождающиеся открытием глоточного устья трубы, находятся под контролем автономной нервной системы и не зависят от нашей воли. Если слуховая труба функционирует правильно, прослушивание собственного голоса непосредственно из глотки (т.н. аутофония), а также других звуковых явлений, возникающих в этой области, невозможно. Слуховая труба функционирует также как канал, дренирующий среднее ухо при патологических процесах и после ушных операций.
Сосцевидный отросток (пневматическая система височной кости) представлен многочисленными, соединяющимися друг с другом воздухоносными полостями, наибольшей из них является пещера - antrum . У разных лиц пневматическая система отличается разной степенью пневматизации. Хорошо развитая пневматическая система может распространяться на чешую височной кости, затылочную кость или на основание скуловой дуги. Слабо пневматизированный сосцевидный отросток может представлять собой плотную кость с единичными клетками вокруг небольшого антрума. Пневматические клетки сосцевидного отростка выполняют функцию термической и акустической защиты как для среднего, так и для внутреннего уха. Полная пневматизация сосцевидного отростка наступает между 6 и 12 годами жизни.
Расположено в височной кости, анатомически представлено лабиринтом и условно делится на функционально различные рецепторные аппараты:
- преддверный орган - преддверие и полукружные каналы;
- периферическая часть органа слуха - улитка.

Морфологически с учетом анатомического строения отличают костный и перепончатый лабиринт. Костный лабиринт - это костная оболочка значительной плотности, единственная костная структура организма, в которой не прекращается механизм перестройки кости. В улитке костная часть представлена веретеном и спиральным каналом улитки, 2,5 раза окружающим веретено. От веретена отходит костная спиральная пластинка, вместе с основной мембраной спирального улиткового хода разделяющая просвет канала на лестницу преддверия, соединенную с овальным окном, а вместе с мембраной Рейсснера улиткового хода - на барабанную лестницу, закрытую вторичной мембраной круглого окна (рис. 8). Барабанная лестница и лестница преддверия выполнены жидкостью, называемой перилимфой, они соединяются на верхушке улитки геликотремои.
Перепончатая часть улитки образует спиральный улитковый ход, имеющий на поперечном разрезе форму треугольника, образованного упомянутыми оболочками: снизу - основной мембраной, сверху - мембраной Рейсснера. Улитковый ход, расположенный между лестницами преддверия и барабанной, образует т.н. среднюю лестницу, наполненную эндолимфой. Он оканчивается с обеих сторон слепыми концами: вверху прилежащим к геликотреме, а внизу - преддверным.
На основной мембране располагается спиральный орган улитки, или орган Корти, с волосковыми рецепторными клетками и опорными клетками. Реснички чувствительных клеток пронизывают сетчатую оболочку, покрывающую спиральный орган. К рецепторным клеткам органа Корти направляются волокна клеток ганглия, отростки которых, в свою очередь, образуют слуховой нерв и доходят до улитковых ядер ствола мозга. Волосковые рецепторные клетки разделяются на внутренние и наружные. Внутренние клетки расположены в одном ряду: каждая из них соединяется с афферентным волокном, проводящим раздражитель к мозговым центрам слуха. Эти волокна составляют 95% всех афферентных волокон слухового нерва. Наружные волосковые клетки расположены тремя рядами, определенную группу этих клеток снабжает одно единственное волокно. Афферентные волокна, идущие от наружных волосковых клеток, составляют лишь 5% волокон слухового нерва. Сокращение наружных клеток вызывает явление отоакустической эмиссии - сигналы, исходящие из внутреннего уха (чаще всего после звуковой стимуляции).
Читайте также:


