Визуальная аналоговая шкала при ревматоидном артрите
Войти через uID
--> РЕВМАТОИДНЫЙ АРТРИТ
РА - аутоиммунное ревматическое заболевание неизвестной этиологии, характеризующееся хроническим эрозивным артритом (синовитом) и системным воспалительным поражением внутренних органов.
Эпидемиология. РА - одно из наиболее распространенных воспалительных заболеваний суставов; частота его в популяции составляет 1-2%. По данным ЦНИИ организации и информатизации здравоохранения МЗСР РФ распространенность РА в 2011 г. составила 240,1: 100.000 взрослого населения. Заболевание часто сопровождается развитием осложнений, в том числе кардиоваскулярных, снижением трудоспособности; через 10-15 лет от начала заболевания примерно 90% больным РА устанавливают инвалидность. Средняя продолжительность жизни пациентов на 5-20 лет ниже популяционной.
Этиология не установлена. Обсуждается в числе прочих роль инфекционного фактора (стрептококки группы В, микоплазмы, вирус Эпштейна - Бара). Прослеживается генетическая предрасположенность: в семьях больных РА данное заболевание встречается в 2 раза чаще, чем в контрольных группах; у больных РА антигены HLA DR4 и HLA Dw4 обнаруживаются вдвое чаще, чем у популяции; при наличии антигена В18 и В35 чаще развиваются системные проявления заболевания. К факторам риска развития и прогрессирования Ра относят грипп, ангину, переохлаждение, инсоляцию, травму суставов, беременность, роды, климакс, психическую травму, курение.
Патогенез. В основе лежит развитие иммунопатологических реакций в синовиальной оболочке суставов. В ответ на повреждение неуточненным агентом синовиальной оболочки синтезируются аутоантитела к Fc фрагменту IgG (ревматоидный фактор - Rf), а также АЦЦП. Происходит активация комплемента, формируются иммунные комплексы, которые фиксируются на синовиальной оболочке, на эндотелии артерий, распространяются с током крови, обусловливая системность поражения с вовлечением в патологический процесс легких, сердца, почек, кожи, нервной системы и др.
Клиническая характеристика
Боль в суставах:
- утром интенсивная, в вечернее время интенсивность уменьшается;
- усиливается при движении, уменьшается в покое.
Утренняя скованность:
- держится 30 - 60 минут и более;
- уменьшается после физических упражнений, ходьбы;
- уменьшается к вечеру.
Данные лабораторных и инструментальных исследований:
- увеличивается СОЭ, СРБ;
- у 80% больных обнаруживается Rf;
- у 86-95% больных выявляются АЦЦП, исследование антител к цитруллину позволяет увеличить раннюю диагностику РА на 15-20 %;
- магнитно-резонансная томография, рентгенография, ультразвуковое исследование суставов позволяет определить типичные изменения - эрозии, остеопороз, кистовидные просветления костной ткани, сужение суставных щелей;
- исследование синовиальной жидкости: мутная, количество клеток в 1 мкл достигает 5000-25000 (в норме до 200), количество нейтрофильных лейкоцитов - до 75% (в норме менее 20%); обнаруживается Rf и рагоциты - нейтрофилы, по форме напоминающие тутовую ягоду, в цитоплазме которых содержатся включения Rf (иммунокомплексы IgM, ВД;
- биопсия синовиальной оболочки: при гистологическом исследовании определяются гипертрофия и увеличение количества ворсинок, пролиферация покровных синовиальных, а также лимфоидных и плазматических клеток, отложение фибрина на поверхности синовиальной оболочки, возможны очаги некроза;
- обнаружение HLA В27, В8, В35, DR3, DR4.
Критерии диагностики РА (ACR, 1987 г.)
1) утренняя скованность суставов не менее 1 часа, существующая в течение 6 недель;
2) артрит трех или большего количества суставов - припухлость периартикулярных мягких тканей или наличие жидкости в полости сустава, определяемое врачом по крайней мере в трех суставах;
3) артрит суставов кисти - припухлость хотя бы одной группы следующих суставов: проксимальных межфаланговых, пястно-фаланговых или лучезапястных;
4) симметричный артрит - билатеральное поражение проксимальных межфаланговых, пястно-фаланговых или плюсне-фаланговых суставов;
5) ревматоидные узелки - подкожные узлы, определяемые врачом, на разгибательной поверхности предплечья вблизи локтевого сустава или в области других суставов;
6) наличие в сыворотке крови Rf, определяемого любым методом (положительный Rf);
7) рентгенологические изменения - наличие типичных для РА изменений в лучезапястных суставах и суставах кисти, включая эрозии или кисты (декальцификацию кости), расположенные вблизи пораженных суставов.
Правило диагноза:
• Диагноз РА ставится при наличии 4 из 7 критериев,
при этом критерии 1-4 должны присутствовать у больного не менее 6 недель.
Классификационные критерии РА (ACR/EULAR, 2010г.)
Критерии - Баллы
А. Клинические признаки поражения суставов (припухлость и/или болезненность при объективном исследовании)
1 крупный сустав - 0 баллов
2—10 крупных суставов - 1 балл
1—3 мелких сустава (крупные суставы не учитываются) - 2 балла
4—10 мелких суставов (крупные суставы не учитываются) - 4 балла
> 10 суставов (как минимум 1 мелкий сустав) - 5 баллов.
В. Тесты на РФ и АЦЦП (требуется как минимум 1 тест)
Отрицательны - 0 баллов
Слабо позитивны для РФ или АЦЦП (превышают верхнюю границу нормы, но не более чем в 3 раза) - 2 балла
Высоко позитивны для РФ или АЦЦП (более чем в 3 раза превышают верхнюю границу нормы) - 3 балла.
С. Острофазовые показатели (требуется как минимум 1 тест)
Нормальные значения СОЭ и СРБ - 0 баллов
Повышение СОЭ или уровня СРБ - 1 балл.
D. Длительность синовита
6 нед - 1 балл.
Примечание. Крупные суставы: плечевые, локтевые, тазобедренные, коленные, голеностопные. Мелкие суставы: пястно-фаланговые, проксимальные межфаланговые, II—V плюснефаланговые, межфаланговые суставы больших пальцев кистей, лучезапястные суставы.
Не учитываются: височно-нижнечелюстной, акромиально-ключичный, грудино-ключичный и др.(могут поражаться при РА).
Суставы исключения при РА: дистальные межфаланговые, I запястно-пястные, I плюснефаланговые.
Для установления диагноза РА необходимо как минимум 6 баллов из 10 возможных по 4 позициям.
Классификация РА принята на заседании Пленума Ассоциации ревматологов России (АРР) 30 ноября 2007 г., в ней нашли отражение: основной диагноз, клиническая стадия, активность болезни, основные проявления, рентгенологическая стадия, выраженность функциональных нарушений, наличие осложнений.
1) Основной диагноз - устанавливается в соответствии с МКБ X, в которой выделяется по результатам исследования Rf серопозитивный (М 05) и серонегативный (М 06) РА.
К особым формам относятся синдром Фелти - сочетание РА, гепатоспленомегалии, нейтропении, в отдельных случаях также анемии и тромбоцитопении и синдром Стилла, диагностируемый чаще у молодых, характеризующийся минимальным суставным синдромом, лихорадкой, кожными проявлениями, гепатоспленомегалией.
2) Клиническая стадия РА: очень ранняя стадия - длительность болезни 1 года при наличии типичной симптоматики РА; поздняя стадия - длительность болезни 2 года и более + выраженная деструкция мелких (III-IV рентгенологическая стадия) и крупных суставов, наличие осложнений.
В последние годы установлено, что наибольшее нарастание рентгенологических изменений в суставах наблюдается на ранних стадиях РА, что коррелирует с неблагоприятным прогнозом. Применение базисной терапии на ранней стадии РА позволяет модифицировать течение болезни, и поэтому лечение РА должно начинаться в течение первых 3-х месяцев от начала заболевания.
3) Активность болезни - является основой для оценки эффективности лечения. В качестве базового метода градации активности рекомендуется применять интегральный показатель активности РА - индекс DAS28 (Disease Activiti Score) на основании исследования 28 суставов:
проксимальных межфаланговых, пястно-фаланговых, лучезапястных, локтевых, плечевых, коленных.
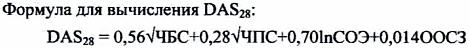
где ЧБС - число болезненных суставов, ЧПС - число припухших суставов, ln - натуральный логарифм, СОЭ - скорость оседания эритроцитов по методу Вестергрена (см. Приложение), ООСЗ - общая оценка больным состояния здоровья в мм по 100 миллиметровой визуальной аналоговой шкале (ВАШ-100), на которой больной отмечает точку, соответствующую силе болей и общему состоянию. Левая крайняя точка шкалы соответствует ответу "Нет”, крайняя правая точка - ответ "Очень сильно или очень плохо”.
Для ООСЗ пациенту предстоит сделать отметку на визуальной числовой шкале.
0 10 20 30 40 50 60 70 80 90 100
Подсчет индекса DAS28 выполняется с помощью компьютерной программы.
Градация активности РА на основании расчета DAS28:
0 = ремиссия (DASM 5,1).
В настоящее время в России и за рубежом активно изучается возможность использования в клинической практике менее сложных методов количественной оценки активности.
В Институте ревматологии РАМН на основе DAS28 был разработан упрощенный показатель воспалительной активности (ПВА), который вычисляется по формуле:
Примечание: ЧПС - число припухших суставов (по данным исследования 28 суставов), ОСЗ - оценка состояния здоровья больным по визуальной аналоговой шкале 100 мм, на которой 0 соответствует очень хорошему и 100 мм - очень плохому состоянию здоровья; СОЭ - скорость оседания эритроцитов (по методу Панченкова).
Степени активности болезни могут определяться разными способами, при этом должна быть указана конкретная методика, например: активность I степени (по DAS28) или активность II степени (по ПВА) и др.
Критерии ремиссии (АСR):
1) утренняя скованность менее 15 минут,
2) нет недомогания,
3) нет болей в суставах,
4) нет болей в суставах при движении,
5) нет припухлости суставов,
6) СОЭ менее 30 мм/час у женщин и менее 20 мм/час у мужчин.
Клиническая ремиссия: 5 из 6 признаков в течение 2 месяцев и более.
4) Системные (внесуставные) проявления развиваются у 20-30% больных и в ряде случаев определяют тяжесть и прогноз болезни. Ревматоидные узелки чаще появляются у лиц с тяжелым течением РА, высоким титром РФ. Гистологическая картина представлена очагами фибриноидного некроза, окруженными гистиоцитами, лимфоидными и плазматическими клетками. Ревматоидный васкулит характерен для больных с высоким титром ревматоидного фактора. При кожной форме васкулита можно обнаружить мелкие коричневые очаги некрозов вблизи ложа ногтевых пластинок, ишемические изъязвления на кончиках пальцев, язвы в области нижней трети голени. При генерализованном поражении сосудистого русла развиваются перикардит, миокардиодистрофия, недостаточность сердечных клапанов, плеврит, пневмонит; поражается кишечник, печень, селезенка, лимфатические узлы.
Синдром Шегрена представляет собой сочетание РА с поражением экзокринных желез (слюнных, слезных) с их секреторной недостаточностью.
В соответствии с классификацией Штейнброкера, различают 4 рентгенологические стадии.
I стадия: околосуставной остеопороз, единичные кистовидные просветления костной ткани, незначительное сужение суставных щелей в отдельных суставах.
II стадия: околосуставной остеопороз, множественные кистовидные просветления костной ткани, сужение суставных щелей, единичные эрозии суставных поверхностей (1-4), небольшие деформации костей.
III стадия: околосуставной остеопороз, множественные кистовидные просветления костной ткани, сужение суставных щелей, множественные эрозии суставных поверхностей (5 и более), множественные выраженные деформации костей, подвывихи и вывихи суставов.
IV стадия: околосуставной (распространённый) остеопороз, множественные кистовидные просветления костной ткани, сужение суставных щелей, множественные эрозии костей и суставных поверхностей, множественные выраженные деформации костей, подвывихи и вывихи суставов, единичные или множественные костные анкилозы, субхондральный остеосклероз, остеофиты на краях суставных поверхностей.
6) Определение антицитруллированных антител, в первую очередь, АЦЦП, является новым иммунологическим тестом для верификации диагноза и оценки тяжести РА. АЦЦП рассматривается как показатель персистенции воспаления и важный прогностический фактор.
7) Оценка выраженности функциональных нарушений необходима для определения прогноза и степени ограничения жизнедеятельности. Учитывается (согласно критериям Американской Коллегии Ревматологов - ACR):
а) способность к самообслуживанию: одевание, принятие пищи, уход за собой и т.д.;
б) способность к непрофессиональной деятельности: занятия спортом и др. с учетом половых и возрастных предпочтений;
в) способность к профессиональной деятельности: работа, ведение домашнего хозяйства (для домработников).
Функциональные классы
I - полностью сохранены а, б, в
II - сохранены а, б, ограничена в
III - сохранена а, ограничены б, в
IV - ограничены а, б, в.
Примечание: а - самообслуживание, б - непрофессиональная деятельность, в - профессиональная деятельность.
8) Наличие осложнений, которые определяют тяжесть состояния пациента. Среди потенциальных осложнений РА необходимо отметить кардиоваскулярную патологию, в первую очередь ускоренное развитие атеросклероза.
Примеры формулировки клинического диагноза
• Ревматоидный артрит, серопозитивный (М 05.8), развернутая стадия, активность 2 (DAS28=3,5), эрозивный (рентгенологическая стадия II), с системными проявлениями (кардит, ревматоидные узелки, гломерулонефрит), АЦЦП негативный, ФКII.
• Ревматоидный артрит серонегативный (М06.0), ранняя стадия, активность 3 (DAS28=5,2), неэрозивный (рентгенологическая стадия I), АЦЦП позитивный, ФК I.
• Ревматоидный артрит серопозитивный (М05.8), поздняя стадия, активность 2 (DAS28=3,2), эрозивный (рентгенологическая стадия III), с системными проявлениями (ревматоидные узелки, дигитальный артериит), АЦЦП позитивный, ФК III. Осложнения - синдром карпального канала справа, вторичный амилоидоз с поражением почек.
- БПВП второго ряда (пероральные препараты золота, азатиоприн, циклофосфамид, хлорамбуцил, пеницилламин) применяются редко из-за высокой токсичности, плохой переносимости, низкой эффективности.
-Глюкокортикостероиды обладают иммуносупрессивным, противовоспалительным эффектом. Однако монотерапия ГКС без БПВГТ не дает возможности эффективно контролировать течение болезни. На фоне комбинированной терапии низкими дозами (менее 7,5 мг/сутки) глюкокортикостероидов в сочетании с метотрексатом отмечено достоверное замедление прогрессирования эрозивного процесса в кистях и стопах.
- НПВП в лечении РА оказывают обезболивающий, противовоспалительный, жаропонижающий эффект, но мало влияют на динамику лабораторных показателей воспаления. В большинстве случаев НПВП не способны заметно изменить характер течения заболевания. При хорошем ответе на терапию БПВП лекарственные препараты из группы НПВП могут быть отменены.
- Мониторинг ответа на терапию включает оценку суставного статуса (число болезненных и припухших суставов и др.), активности процесса (DAS28), боли по визуальной аналоговой шкале (ВАШ), побочных эффектов проводимого медикаментозного лечения.
Почему отдых и физические упражнения важны для лечения ревматоидного артрита?

Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
Ревматоидный артрит (РА) — воспалительное ревматическое заболевание неизвестной этиологии, характеризующееся симметричным хроническим эрозивным артритом периферических суставов и системным воспалительным поражением внутренних органов.
Для лечения суставов наши читатели успешно используют Sustalaif. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Статистические данные. Частота — 1% в общей популяции. Преобладающий возраст — 22–55 лет. Преобладающий пол — женский (3:1). Заболеваемость: 23,4 на 100 000 населения в 2001 г.
Сочетание, сбалансированность отдыха и физических упражнений для поддержания подвижности суставов играет важную роль в лечении ревматоидного артрита. В период обострения (воспаления, ухудшения состояния суставов) лучше всего дать суставам отдохнуть, снизить на них нагрузку, к примеру, использованием трости.
При уменьшении воспаления суставов прибегайте к системе упражнений, необходимых для поддержания гибкости суставов и укрепления мышц, окружающих суставы. Упражнения по укреплению суставов должны иметь регулярный характер.
Причины ревматоидного артрита
Он есть аутоиммунным заболеванием. Конкордантность выше у монозиготных (12—15%), чем у гетерозиготных (3%) близнецов, и частота развития заболевания повышается у родственников первой линии. Примерно в 50% случаев роль генетических факторов в предрасположенности к заболеванию опосредована генами гистосовместимости. Вероятно, генетические Факторы влияют на предрасположенность и на тяжесть заболевания.
Женский пол является фактором риска, а риск развития заболевания повышается после родов и в период лактации. Не всегда обнаруживаются инфекционные возбудители и отсутствуют доказательства повышения заболеваемости у населения определенной местности. Курение является фактором риска ревматоидного артрита и появления ревматоидного фактора у лиц без ревматоидного артрита.
Осложнения и прогноз
Возникает очень сложная ситуация при ревматическом артрите. Лечение симптомов и последствий не дает стопроцентной эффективности. Часто заболевание сочетается с другими патологиями опорно-двигательной системы. Кроме того, возникают внесуставные проблемы:
- кожные образования;
- болезни дыхательной системы;
- нервные патологии;
- расстройства зрения;
- заболевания крови;
- сердечно-сосудистые расстройства;
- проблемы с почками.
Ситуация может усугубиться вплоть до развития сердечной или почечной недостаточности, онкологии.
Важно! По итогу люди с ревматоидным артритом живут меньше на 2–15 лет, в зависимости от конечного диагноза и течения болезни. Кроме того, летальный исход может наступить внезапно из-за смежных проблем со здоровьем
Прогноз на будущее неблагоприятный, так как большая часть пациентов становятся инвалидами. Деятельность может быть ограничена лишь частично либо вплоть до постельного режима.
Процент инвалидизации возрастает по мере прогрессирования артрита
Что такое ревматоидный артрит?
Ревматоидный артрит – это одна из разновидностей артрита хронического характера, который отличается тем, что затрагивает суставы с обеих сторон тела, что и является его отличительной чертой. Эта та болезнь, оставить которую без внимания практически невозможно. Ведь помимо поражения суставов она в конечном итоге обязательно затронет внутренние органы и отразится на их функциональности.
Существует множество определений болезни, но все они сводятся к тому, что это заболевание, носящее аутоиммунный характер и поражающее мелкие периферические суставы, которое характеризуется эрозивно-деструктивным характером.
Вот несколько фактов относительно данного заболевания:
Это аутоиммунная болезнь, весьма опасная и приводящая к воспалению суставов в основном ног и рук, а также иных частей человеческого тела.
Болезнь не имеет границ и затрагивает людей любого возраста, и даже детей.
Не всегда с точностью можно установить причины, приведшие к развитию болезни.
Недуг характеризуется частыми ремиссиями и периодами вспышек и угасания.
Чаще всего суставы поражаются симметрично.
Скорость прогрессирования болезни может быть, как небольшой, так и быстрой, и не определяется степенью выраженности симптомов.
Лечение наиболее успешно в том случае, если оно было начато до того, как болезнь перетекла в хроническую форму.
Если обращаться к классификации болезни, то по клиническим и анатомическим признакам выделяют следующие разновидности артрита:
Болезнь по типу поли-, моно- или олигоартрита.
Имеющие системно выраженные симптомы.
Артриты с диффузным поражением соединительной ткани, сопровождающиеся остеоартрозом , носящим деформирующий характер, а также ревматизмом.
Особые неспецифические формы – ювенилный артрит (тот, что поражает детей, находящихся в возрасте до 16 лет), синдромы Фелти и Стилла (характеризующиеся присоединением других болезней).
По иммунологическим признакам можно разделить ревматоидные артриты на два варианта:
Серонегативный, в суставной жидкости, вернее в её сыворотке, не имеется ревматоидного фактора.
Серопозитивынй, когда ревматоидный фактор присутствует и его можно выявить.
Ревматоидный артрит преследует человечество на протяжении многих веков, так впервые следы, оставленные болезнью, были обнаружены на костях скелетов индейцев, которые существовали 4500 лет до нашей эры.
Боль – это всегда неприятное ощущение. Но ее интенсивность может быть разной: она зависит от того, какая болезнь развилась, и какой болевой порог имеет человек.
Чтобы врач мог понять, как именно болит – нестерпимо или более-менее умеренно– придуманы так называемые шкалы боли. С их помощью вы можете не только описать свою боль на данный момент, но и сказать, что изменилось с назначением лечения.
Визуальная аналоговая шкала
Это та шкала, которой чаще всего пользуются анестезиологи и онкологи. Она представляет собой возможность оценить интенсивность боли – без всяких подсказок.

Пациент должен поставить точку там, где, как он чувствует, располагается его боль. Врач берет линейку и смотрит, на какой отметке находится точка пациента:
- 0-1 см – боль крайне слабая;
- от 2 до 4 см – слабая;
- от 4 до 6 см – умеренная;
- от 6 до 8 см – очень сильная;
- 8-10 баллов – нестерпимая.
Модифицированная визуальная аналоговая шкала
Суть оценки боли – такая же, как и в предыдущем случае. Единственное отличие этой шкалы – в цветовой маркировке, на фоне которой и нарисована линия. Цвет идет градиентом: от зеленого, который начинается от 0, к 4 см сменяется желтым, а к 8 см – красным.
Вербальная ранговая шкала
Она очень напоминает визуальную аналоговую шкалу: так же линия длиной в 10 см, которую можно прочертить при пациенте самостоятельно. Но отличие есть: каждые 2 см следует надпись:
- на 0 см – боли нет;
- на 2 см – слабая боль;
- на отметке 4 см – умеренная боль;
- на 6 см – сильная;
- на 8 см – очень сильная;
- в конечной точке – невыносимая боль.
В этом случае человеку уже легче сориентироваться, и он ставит точку, исходя из того, с каким эпитетом у него больше всего ассоциируется собственное состояние.
Положительные стороны этого метода оценки боли в том, что с ее помощью можно оценивать и острый, и хронический болевой синдром. Кроме того, шкалу можно применять у детей, начиная от младших школьников, а также людей с начальными степенями деменции.

Эта шкала может применяться для определения интенсивности боли у людей в глубокой деменции. Она состоит из 7 рисунков лиц с эмоциями, каждая из которых схематично передает силу болевого синдрома. Расположены они по нарастанию боли.
Почему именно рисунки, да еще и такие примитивные? Потому, что с таких рисунков эмоцию легче считать и труднее неверно истолковать, чем с произведения искусства или фотографии.
Модифицированная лицевая шкала
Она состоит из 6 лиц, каждое из которых изображает эмоцию, соответствующую описанию боли по вербальной ранговой шкале. Она также используется для оценки интенсивности болевого синдрома при деменции и тоже проводится после короткого вступительного слова.
Шкала, которую используют для лежачих и потерявших речь больных
Реаниматологи применяют шкалу CPOT, которая позволяет им, не разговаривая с пациентом, оценить степень его боли. Они учитывают 4 параметра:
- Хронические запоры у пожилых людей: лечение и профилактика
- Почечная недостаточность в пожилом возрасте
- Реабилитация после эндопротезирования тазобедренного сустава
- Напряжение мышц рук.
- Выражение лица.
- Попытки говорить или сопротивление дыхательному аппарату.
- Двигательные реакции.
Каждый параметр оценивается от 0 до 2 баллов, после чего баллы суммируются.

Трактовка такая:
0-2 балла – боли нет;
3-4 балла – слабая боль;
5-6 баллов – умеренная боль;
7-8 баллов – боль сильная;
9-10 – очень сильная боль.
Наиболее полная оценка боли – опросник Мак-Гилла


Благодаря этому опроснику (анкете) можно оценить три основные системы формирования и проведения боли:
- нервные волокна, которые проводят непосредственно болевые ощущения;
- структуры, которые есть и в спинном, и головном мозге: ретикулярная формация и лимбическая система;
- отделы в коре головного мозга, которые занимаются оценкой и уже конечной интерпретацией боли.
Поэтому анкета условно разделена на 4 группы:
- для определения сенсорных характеристик боли;
- для оценки того, какие боль затрагивает эмоциональные компоненты;
- для оценки того, как боль оценивается головным мозгом;
- группа слов, которые направлены на оценку сразу всех критериев.
Физически опросник выглядит как 20 граф, в каждой из которых расположено от 1 до 5 эпитетов, расположенных по порядку – в соответствии с интенсивностью боли. Человеку нужно обвести столько из них, сколько поможет ему точно описать свои ощущения.
Оценка болевого индекса производится по тому, сколько слов было использовано для описания боли по каждому из 4 параметров. Также важно, какие порядковые номера применялись для оценки в каждом аспекте. И, наконец, суммируются порядковые номера выбранных эпитетов, вычисляется их среднеарифметическая величина.
Для чего нужны шкалы боли
Шкалами боли пользуются не все врачи. Их применяют, в основном, анестезиологи-реаниматологи, терапевты и онкологи. Иногда с ними сталкиваются врачи и других специальностей, когда речь идет о хронических больных.
В зависимости от того, как оценена боль, будет назначаться обезболивающее средство:
Любой из указанных препаратов имеет массу побочных эффектов. Поэтому в интересах пациента – максимально объективно оценивать собственную боль, а при ее изменениях – сообщать об этом врачу. Вот уже если врач никак не реагирует – то его нужно менять на другого специалиста.
Медицинский эксперт статьи

Шкалы оценки боли предназначены для определения интенсивности боли. Шкалы позволяют оценить субъективные болевые ощущения, которые испытывает пациент боли в момент исследования. Наиболее широкое распространение получили вербальные, визуальные и цифровые шкалы или шкалы, в которых сочетаются все три варианта оценки.

[1], [2], [3], [4], [5]
Вербальные рейтинговые шкалы оценки боли
Verbal Rating Scale
Вербальная рейтинговая шкала позволяет оценить интенсивность выраженности боли путем качественной словесной оценки. Интенсивность боли описывается определенными терминами в диапазоне от 0 (нет боли) до 4 (самая сильная боль). Из предложенных вербальных характеристик пациенты выбирают ту, которая лучше всего отражает испытываемые ими болевые ощущения.
Одной из особенностей вербальных рейтинговых шкал является то, что словесные характеристики описания боли могут быть представлены на рассмотрение пациентов в произвольном порядке. Это поощряет пациента к тому, чтобы выбрать именно ту градацию боли, которая основана на семантическом содержимом.
4-балльная вербальная шкала оценки боли (Ohnhaus E. E., Adler R., 1975)
5-балльная вербальная шкала оценки боли
(Frank A. J. М., Moll J. М. H., Hort J. F., 1982)
Боль средней интенсивности
Боль средней интенсивности
Очень сильная боль
Вербальная описательная шкала оценки боли
Verbal Descriptor Scale (Gaston-Johansson F., Albert М., Fagan E. et al., 1990)
Таким образом, возможны шесть вариантов оценки боли:
- 0 - нет боли;
- 2 - слабая боль;
- 4 - умеренная боль;
- 6 - сильная боль;
- 8 - очень сильная боль;
- 10 - нестерпимая боль.
Если пациент испытывает боль, которую нельзя охарактеризовать предложенными характеристиками, например между умеренной (4 балла) и сильной болью (6 баллов), то боль оценивается нечетным числом, которое находится между этими значениями (5 баллов).
Вербальную описательную шкалу оценки боли можно применять и у детей старше семи лет, которые способны ее понять и использовать. Данная шкала может быть полезна для оценки как хронической, так и острой боли.
Шкала одинаково надежна как для детей младшего школьного возраста, так и более старших возрастных групп. Помимо этого, данная шкала эффективна и у различных этнических и культурологических групп, а также у взрослых с незначительными нарушениями познавательных способностей.
Лицевая шкала боли
Faces Pain Scale (Bien, D. et al., 1990)
Лицевая шкала боли была создана в 1990 г. Bieri D. и соавт. (1990).
Авторы разработали шкалу с целью оптимизации оценки интенсивности боли ребенком, используя изменение выражения лица в зависимости от степени испытываемой боли. Шкала представлена картинками семи лиц, при этом первое лицо имеет нейтральное выражение. Последующие шесть лиц, изображают нарастающую боль. Ребенок должен выбрать то лицо, которое, по его представлению, лучше всего демонстрирует тот уровень боли, которую он испытывает.
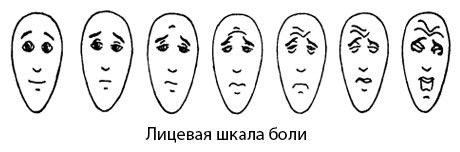
Лицевая шкала боли имеет несколько особенностей по сравнению с другими рейтинговыми лицевыми шкалами оценки боли. Во-первых, она в большей степени является пропорциональной шкалой, а не порядковой. Кроме того, преимуществом шкалы является и то, что детям легче соотнести собственную боль с рисунком лица, представленного на шкале, чем с фотографией лица. Простота и легкость использования шкалы делают возможным ее широкое клиническое применение. Шкала не валидизирована для работы с детьми дошкольного возраста.

[6], [7], [8], [9], [10], [11], [12], [13]
Модифицированная лицевая шкала боли The Faces Pain Scale-Revised (FPS-R)
(Von BaeyerC. L. et al., 2001)
Carl von Baeyer со студентами из Университета Saskatch-ewan (Канада) в сотрудничестве с Pain Research Unit модифицировал лицевую шкалу боли, которая получила название модифицированной лицевой шкалы боли. Авторы вместо семи лиц в своей версии шкалы оставили шесть, сохранив при этом нейтральное выражение лица. Каждое из представленных в шкале изображений получило цифровую оценку в диапазоне от 0 до 10 баллов.
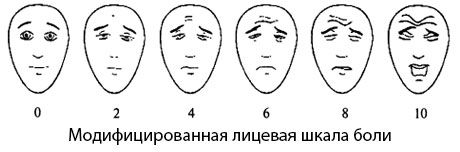
Инструкция по использованию шкалы:
Визуальная аналоговая шкала (ВАШ)
Visual Analogue Scale (VAS) (Huskisson E. С., 1974)
С обратной стороны линейки нанесены сантиметровые деления, по которым врач (а в зарубежных клиниках это обязанность среднего медперсонала) отмечает полученное значение и заносит в лист наблюдения. К безусловным преимуществам этой шкалы относятся ее простота и удобство.
Также с целью оценки интенсивности боли можно использовать и модифицированную визуально-аналоговую шкалу, в которой интенсивность боли определяется также различными оттенками цветов.
Недостатком ВАШ является ее одномерность, т. е. по этой шкале больной отмечает лишь интенсивность боли. Эмоциональная составляющая болевого синдрома вносит существенные погрешности в показатель ВАШ.
При динамической оценке изменение интенсивности боли считается объективным и существенным, если настоящее значение ВАШ отличается от предыдущего более чем на 13 мм.
Числовая шкала боли (ЧСБ)
Numeric Pain Scale (NPS) (McCaffery М., Beebe A., 1993)
По изложенному выше принципу построена еще одна шкала - числовая шкала боли. Десятисантиметровый отрезок разбит метками, соответствующими сантиметрам. По ней пациенту легче, в отличие от ВАШ, оценить боль в цифровом выражении, он гораздо быстрее определяет ее интенсивность на шкале. Однако оказалось, что при повторных тестах пациент, помня числовое значение предыдущего измерения, подсознательно воспроизводит не реально существующую интенсивность
боли, а стремится остаться в области названных ранее величин. Даже при ощущении облегчения больной старается признать более высокую интенсивность, дабы не спровоцировать доктора на снижение дозы опиоидов и пр., - так называемый симптом страха повторной боли. Отсюда стремление клиницистов отойти от цифровых значений и заменить их словесными характеристиками интенсивности боли.
Шкала боли Bloechle и соавт.
Pain scale of Bloechle et al. (Bloechle C., Izbicki J. R. et al., 1995)
Шкала была разработана для оценки интенсивности боли у пациентов с хроническим панкреатитом. Она включает в себя четыре критерия:
- Частота приступов боли.
- Интенсивность боли (оценка боли по шкале ВАШ от 0 до 100).
- Потребность в анальгетиках для устранения боли (максимальная степень выраженности - потребность в морфине).
- Отсутствие работоспособности.
NB!: Шкала не включает в себя такой характеристики, как продолжительность приступа боли.
Читайте также:


