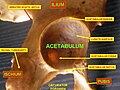
Вертлужные впадины на латинском
Двубрюшная ямка нижней челюсти - fossa digastrica mandibulae
Челюстно-подъязычная линия нижней челюсти - linea mylohyoidea mandibulae
Альвеолярная дуга нижней челюсти - arcus alveolaris mandibulae
Зубные альвеолы нижней челюсти - alveoli dentales mandibulae
Угол нижней челюсти - angulus mandibulae
Ветвь нижней челюсти - ramus mandibulae
Жевательная бугристость нижней челюсти - tuberositas masseterica mandibulae
Крыловидная бугристость нижней челюсти - tuberositas pterygoidea mandibulae
Вырезка нижней челюсти - incisura mandibulae
Мыщелковый отросток нижней челюсти - processus condylaris mandibulae
Крыловидная ямочка нижней челюсти - fovea pterygoidea mandibulae
Венечный отросток нижней челюсти- processus coronoideus mandibulae
Отверстие нижней челюсти - foramen mandibulae
Тело подъязычной кости - corpus ossis hyoidei
Малый рог подъязычной кости - cornu minus ossis hyoidei
Большой рог подъязычной кости - cornu majus ossis hyoidei
Рваное отверстие на черепе - foramen lacerum
Яремное отверстие на черепе - foramen jugulare
Передняя черепная ямка - fossa cranii anterior
Пальцевое вдавление на черепе - impressio digitata
Средняя черепная ямка - fossa cranii media
Задняя черепная ямка - fossa cranii posterior
Скат на черепе - clivus
Борозда верхнего сагиттального синуса - sulcus sinus sagittalis superioris
Борозда поперечного синуса - sulcus sinus transversi
Борозда сигмовидного синуса - sulcus sinus sigmoidei
Твердое небо - palatum (durum) osseum
Резцовый канал - canalis incisivus
Крыловидно-небная ямка - fossa pterygopalatina
Подвисочная ямка - fossa infratemporalis
Височная ямка - fossa temporalis
Суставная впадина лопатки - cavitas glenoidalis scapulae
Надсуставной бугорок лопатки - tuberculum supraglenoidale
Подсуставной бугорок лопатки - tuberculum infraglenoidale
Шейка лопатки - collum scapulae
Клювовидный отросток лопатки - processus coracoideus scapulae
Анатомическая шейка плечевой кости - collum anatomicum humeri
Большой бугорок плечевой кости - tuberculum majus humeri
Малый бугорок плечевой кости - tuberculum minus humeri
Межбугорковая борозда плечевой кости - sulcus intertubercularis humeri
Хирургическая шейка плечевой кости - collum chirurgicum humeri
Дельтовидная бугристость плечевой кости - tuberositas deltoidea humeri
Борозда лучевого нерва плечевой кости - sulcus nervi radialis humeri
Латеральный надмыщелок плечевой кости - epicondylus lateralis humeri
Медиальный надмыщелок плечевой кости - epicondylus medialis humeri
Борозда локтевого нерва плечевой кости - sulcus nervi ulnaris humeri
Блок плечевой кости - trochlea humeri
Ямка локтевого отростка плечевой кости - fossa olecrani humeri
Венечная ямка плечевой кости - fossa coronoidea humeri
Головка лучевой кости - caput radii
Суставная окружность лучевой кости - circumferentia articularis radii
Шейка лучевой кости - collum radii
Шиловидный отросток лучевой кости - processus styloideus radii
Локтевой отросток локтевой кости - olecranon ulnae
Венечный отросток локтевой кости - processus coronoideus ulnae
Бугристость локтевой кости - tuberositas ulnae
Головка локтевой кости - caput ulnae
Шиловидный отросток локтевой кости - processus styloideus ulnae
Кости запястья: - ossa carpi
- ладьевидная кость - os scaphoideum
- полулунная кость - os lunatum
- трехгранная кость - os triquetrum
- кость-трапеция - os trapezium
- гороховидная кость - os pisiforme
- трапецивидная кость - os trapezoideum
- головчатая кость - os capitatum
- крючковидная кость - os hamatum
Основание, тело и головка пястной кости - basis, corpus et caput ossis metacarpalis
Проксимальная, средняя и дистальная фаланги пальцев кисти - phalanx proximalis, phalanx media, phalanx distalis
Запирательное отверстие тазовой кости - foramen obturatum ossis coxae
Вертлужная впадина тазовой кости - acetabulum ossis coxae
Полулунная поверхность тазовой кости - facies lunata ossis coxae
Вырезка вертлужной впадины тазовой кости - incisura acetabuli ossis coxae
Подвздошный гребень - crista iliaca
Верхняя передняя подвздошная ость - spina iliaca anterior superior
Нижняя передняя подвздошная ость - spina iliaca anterior inferior
Верхняя задняя подвздошная ость - spina iliaca posterior superior
Нижняя задняя подвздошная ость - spina iliaca posterior inferior
Большая седалищная вырезка - incisura ischiadica major
Малая седалищная вырезка - incisura ischiadica minor
Седалищный бугор - tuber ischiadicum
Седалищная ость - spina ischiadica
Лобковый бугорок - tuberculum pubicum
Подвздошно - лобковое возвышение - eminentia iliopubica
Запирательная борозда - sulcus obturatorius
Головка бедренной кости - caput ossis femoris
Шейка бедренной кости - collum ossis femoris
Малый вертел бедренной кости - trochanter minor ossis femoris
Большой вертел бедренной кости - trochanter major ossis femoris
Межвертельный гребень - crista intertrochanterica
Межвертельная линия - linea intertrochanterica
Шероховатая линия бедренной кости - linea aspera ossis femoris
Медиальный мыщелок бедренной кости - condylus medialis ossis femoris
Медиальный надмыщелок бедренной кости - epicondylus medialis ossis femoris
Латеральный мыщелок бедренной кости- condylus lateralis ossis femoris
Латеральный надмыщелок бедренной кости - epicondylus lateralis ossis femoris
Медиальный мыщелок большеберцовой кости - condylus medialis tibiae
Латеральный мыщелок большеберцовой кости - condylus lateralis tibiae
Бугристость большеберцовой кости - tuberositas tibiae
Медиальная лодыжка большеберцовой кости - malleolus medialis tibiae
Латеральная лодыжка малоберцовой кости - malleolus lateralis fibulae
Пяточный бугор - tuber calcanei
Головка таранной кости - caput tali
Опора таранной кости - sustentaculum tali
Ладьевидная кость предплюсны - os naviculare tarsi
Кубовидная кость - os cuboideum
Медиальная клиновидная кость - os cuneiforme mediale
Промежуточная клиновидная кость - os cuneiforme intermedium
Латеральная клиновидная кость - os cuneiforme laterale
Основание, тело и головка плюсневой кости - basis, corpus et caput ossis metatarsalis
Проксимальная, средняя и дистальная фаланги пальцев стопы - phalanx proximalis, phalanx media, phalanx distalis
Артрология
Венечный шов (черепа) - sutura coronalis
Сагиттальный шов (черепа) - sutura sagittalis
Ламбдовидный шов (черепа) - sutura lambdoidea
Межпозвоночный диск - discus intervertebralis
Фиброзное кольцо (межпозвоночного диска) - anulus fibrosus
Студенистое ядро (межпозвоночного диска) - nucleus pulposus
Передняя продольная связка (позвоночника) - ligamentum longitudinale anterius
Задняя продольная связка (позвоночника) - ligamentum longitudinale posterius
Межостистая связка - ligamentum interspinale
Желтая связка (позвоночника) - ligamentum flavum
Надостная связка (позвоночника) - ligamentum supraspinale
Сустав головки ребра - articulatio capitis costae
Реберно-поперечний сустав - articulatio costotransversaria
Грудино-рёберный сустав - articulatio sternocostalis
Акромиально-ключичный сустав - articulatio acromioclavicularis
Межключичная связка - ligamentum interclaviculare
Клювовидно - акромиальная связка - ligamentum coracoacromiale
Суставная капсула плечевого сустава - capsula articularis articulationis humeri
Суставная губа плечевого сустава - labrum glenoidale articulationis humeri
Клювовидно-плечевая связка - ligamentum coracohumerale
Локтевая коллатеральная связка - ligamentum collaterale ulnare
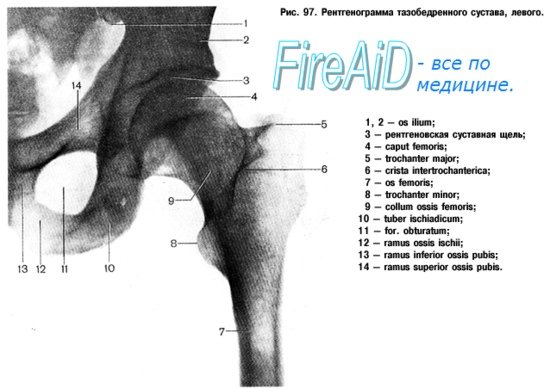
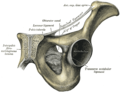
Тазобедренный сустав, art. coxae, образован со стороны тазовой кости полушаровидной вертлужной впадиной, acetabulum, точнее ее facies lunata, в которую входит головка бедренной кости. По всему краю вертлужной впадины проходит волокнисто-хрящевой ободок, labium acetabulare, делающий впадину еще более глубокой, так что вместе с ободком глубина ее превосходит половину шара. Ободок этот над incisura acetabuli перекидывается в виде мостика, образуя lig. transversum acetabuli.
Вертлужная впадина покрыта гиалиновым суставным хрящом только на протяжении facies lunata, a fossa acetabuli занята рыхлой жировой тканью и основанием связки головки бедренной кости. Суставная поверхность сочленяющейся с acetabulum бедренной головки в общем равняется двум третям шара. Она покрыта гиалиновым хрящом, за исключением fovea capitis, где прикрепляется связка головки. Суставная капсула тазобедренного сустава прикрепляется по всей окружности вертлужной впадины.
Прикрепление суставной капсулы на бедре спереди идет по всему протяжению linea intertrochanterica, а сзади проходит по бедренной шейке параллельно crista intertrochanterica, отступя от него в медиальную сторону.
Благодаря описанному расположению линии прикрепления капсулы на бедренной кости большая часть шейки оказывается лежащей в полости сустава. Тазобедренный сустав имеет еще две внутрисуставные связки: упомянутую lig. transversum acetabuli и связку головки, lig. capitis femoris, которая своим основанием начинается от краев вырезки вертлужной впадины и от lig. transversum acetabuli; верхушкой своей она прикрепляется к fovea capitis femoris. Связка головки покрыта синовиальной оболочкой, которая поднимается на нее со дна вертлужной впадины.
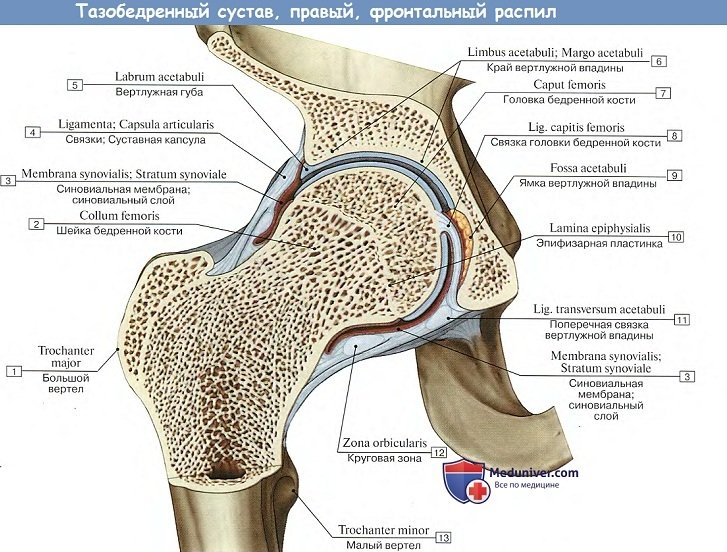
Она является эластической прокладкой, смягчающей толчки, испытываемые суставом, а также служит для проведения сосудов в головку бедренной кости. Поэтому при сохранении этой оболочки во время переломов шейки бедренной кости головка не омертвевает.
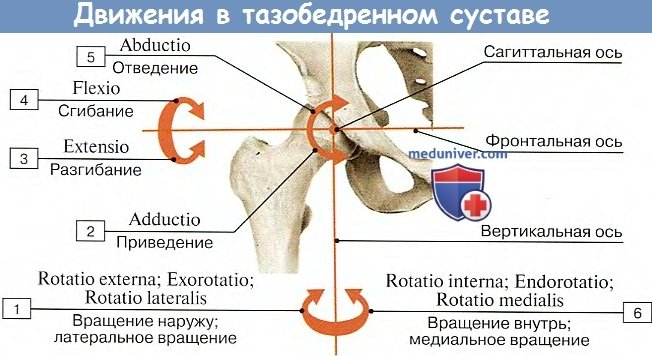
Тазобедренный сустав относится к шаровидным сочленениям ограниченного типа (чашеобразный сустав), а потому допускает движения, хотя и не столь обширные, как в свободном шаровидном суставе, вокруг трех главных осей: фронтальной, сагиттальной и вертикальной. Возможно также и круговое движение, circumductio.
Вокруг фронтальной оси происходит сгибание нижней конечности и разгибание. Самое большое из этих двух движений — это сгибание благодаря отсутствию натяжения фиброзной капсулы, которая сзади не имеет прикрепления к бедренной шейке. При согнутом колене оно больше всего (118 — 121°), так что нижняя конечность при максимальном своем сгибании может быть прижата к животу; при разогнутой в колене конечности движение меньше (84 — 87°), так как его тормозит натяжение мышц на задней стороне бедра, которые при согнутом колене бывают расслабленными.
Разгибание предварительно перед тем согнутой ноги происходит до вертикального положения. Дальнейшее движение кзади очень невелико (около 19°), так как оно тормозится натягивающейся lig. iliofemorale; когда, несмотря на это, мы разгибаем ногу еще дальше, это происходит за счет сгибания в тазобедренном суставе другой стороны. Вокруг сагиттальной оси совершается отведение ноги (или ног, когда они разводятся одновременно в латеральную сторону) и обратное движение (приведение), когда нога приближается к средней линии. Отведение возможно до 70 — 75°. Вокруг вертикальной оси происходит вращение нижней конечности внутрь и наружу, которое по своему объему равняется 90°.
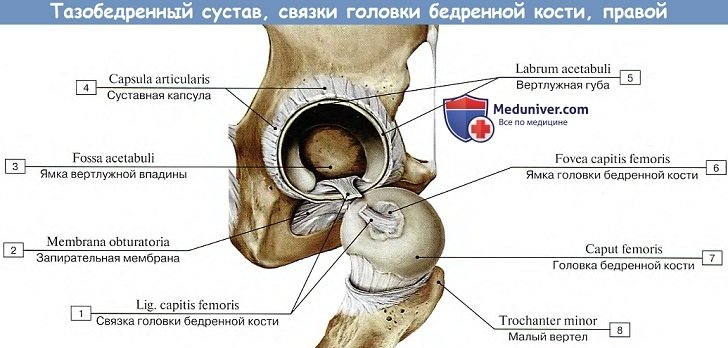
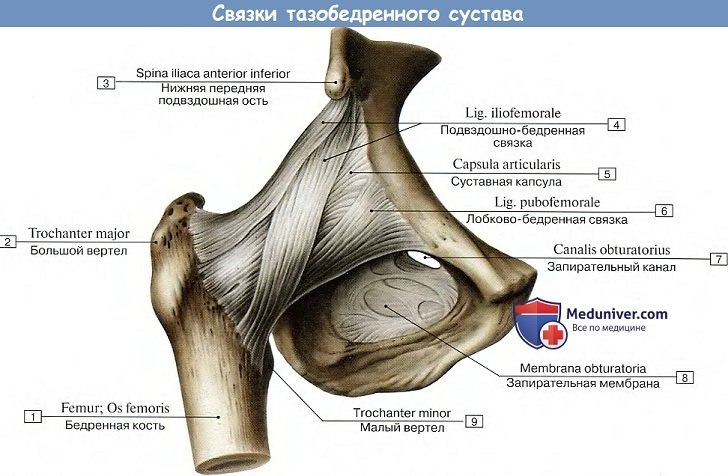
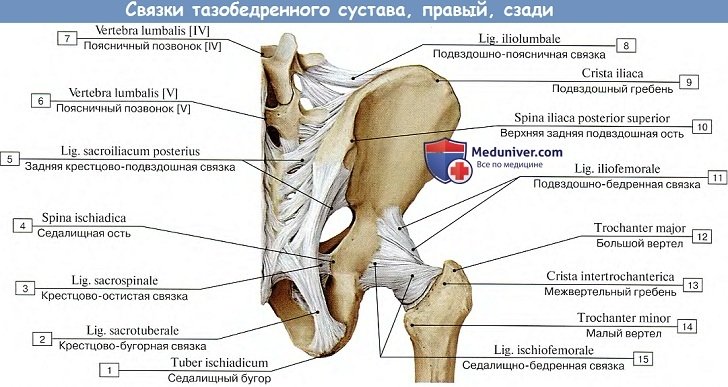
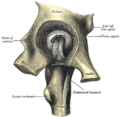
Соответственно трем основным осям вращения располагаются наружные связки сустава: три продольные (ligg. iliofemorale, pubofemoral et ischio-femorale) — перпендикулярно горизонтальным осям (фронтальной и сагиттальной) и круговая (zona orbicularis), перпендикулярная вертикальной оси.
1. Lig. iliofemorale расположена на передней стороне сустава. Верхушкой она прикрепляется к spina iliaca anterior inferior, а расширенным основанием — к linea intertrochanterica. Она тормозит разгибание и препятствует падению тела назад при прямохождении. Этим объясняется наибольшее развитие данной связки у человека, она становится самой мощной из всех связок человеческого тела, выдерживая груз в 300 кг.
2. Lig. pubofemorale находится на медиально-нижней стороне сустава, протягиваясь от лобковой кости к малому вертелу, и вплетаясь в капсулу. Она задерживает отведение и тормозит вращение кнаружи.
3. Lig. ischiofemorale начинается сзади сустава от края acetabulum в области седалищной кости, идет ла-терально над шейкой бедра и, вплетаясь в капсулу, оканчивается у переднего края большого вертела. Она задерживает вращение бедра кнутри и вместе с латеральной частью ligamentum iliofemorale тормозит приведение.
4. Zona orbicularis имеет вид круговых волокон, которые заложены в глубоких слоях суставной капсулы под описанными продольными связками и охватывают в виде петли шейку бедра, прирастая вверху к кости под spina iliaca anterior inferior. Круговое расположение zona orbicularis соответствует вращательным движениям бедра.
Нужно заметить, что у живого человека связки не доходят до своего предельного натяжения, так как торможение в известной мере достигается напряжением мышц в окружности сустава.
Обилие связок, большая кривизна и конгруентность суставных поверхностей тазобедренного сустава в сравнении с плечевым делают этот сустав более ограниченным в своих движениях, чем плечевой, что связано с функцией нижней конечности, требующей большей устойчивости в этом суставе. Это ограничение и прочность сустава являются причиной и более редких, чем в плечевом суставе, вывихов.
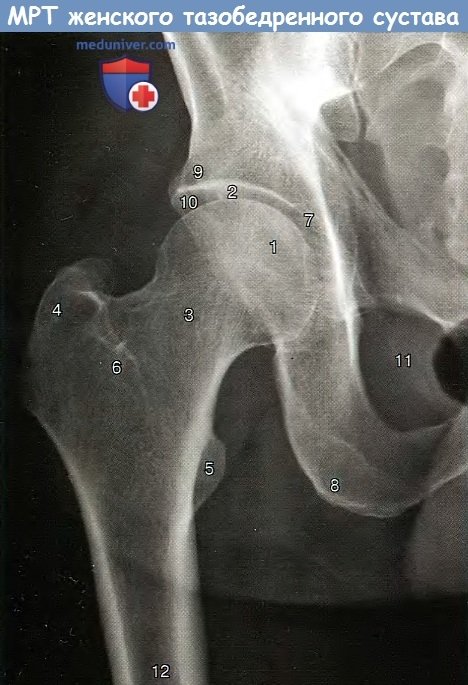
Фронтальный срез женского таза, Т1-взвешенное изображение (магнитно-резонансная томография):
1 - внутренняя подвздошная артерия; 2 — тело матки; 3 — яичник;
4 — тело позвонка; 5 — большая поясничная мышца; 6 - маточная груба; 7 - вертлужная впадина;
8- головка бедренной кости; 9 — большой вертел бедренной кости; 10 — прямая кишка; 11 — седалищная кость.
Кровоснабжение тазобедренного сустава
Тазобедренный сустав получает артериальную кровь из rete articulare, образованной ветвями a. circumflexa femoris medialis et lateralis (из a. profunda femoris) и a. obuturatoria. От последней отходит г. acetabulars, которая направляется через lig. capitis femoris к головке бедренной кости. Венозный отток происходит в глубокие вены бедра и таза — v. profunda femoris, v. femoralis, v. iliaca interna. Отток лимфы осуществляется по глубоким лимфатическим сосудам к nodi limphatici inguinales profundi. Капсула сустава иннервируется из nn. obturatonus, femoralis et ischiadicus.
Тазобедренный сустав — одно из крупных соединений костей в теле человека, обеспечивающих опору и движение. Образуют его вертлужная впадина и головка бедренной кости. Рассмотрим анатомию вертлужной впадины тазовой кости, а также ее возможные травмы.
Костные и хрящевые структуры таза
Что это такое — вертлужная впадина? Это анатомическое углубление полусферической формы, состоящее из частей седалищной, лобковой и подвздошной костей. У впадины выделяют следующие анатомические структуры:
- передняя стенка,
- задняя стенка,
- передняя колонна,
- задняя колонна,
- дно,
- крыша вертлужной впадины (свод).
Костные колонны обеспечивают прочность. Они соединяются между собой в области свода (крыши). В образовании также имеется вертлужная губа, благодаря которой впадина становится несколько глубже. В самом центре она соединяется с головкой тазобедренной кости.
Полулунная область вертлужной впадины покрыта хрящом, остальную часть выстилает синовиальная оболочка, продуцирующая суставную жидкость. 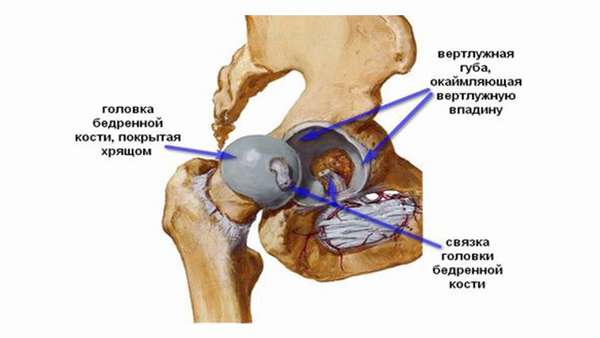
Связочный аппарат
Тазобедренный сустав защищает фиброзная сумка. Она образована поперечными и продольными волокнами соединительной ткани. Стабильность крепления головки бедренной кости к костям таза обеспечивают мышцы и связки.
Выделяют пять пар крупных связок:
- подвздошно-бедренная,
- лобково-бедренная,
- седалищно-бедренная,
- круговая,
- связки головки бедренной кости.
Благодаря большому количеству связок обеспечивается стабильность сустава, снижается риск повреждений при ходьбе и беге. Движения обеспечивают передняя и задняя группа мышц бедра.
Что делать, когда болит нога от бедра до стопы.
Как лечить эпифизеолиз головки бедренной кости.
Функции вертлужной впадины
Вертлужная впадина и головка бедренной кости выполняют важную функцию в опорно-двигательном аппарате. На них приходится большая часть нагрузки при движении и обеспечении опоры.
Благодаря сложному строению в тазобедренном суставе осуществляются следующие движения:
- сгибание и разгибание,
- отведение и приведение,
- ротация (вращение).
Связки и суставная капсула ограничивают амплитуду движений, чтобы не допустить переразгибания ноги и вывихов.
Возможные болезни, травмы и их последствия
Патологические процессы, происходящие в тазобедренном суставе, заключаются, с одной стороны, в изменениях свойств хряща, а с другой — в механических нарушениях. Рассмотрим болезни, связанные с тазовой костью.
Внимание! Каждая из патологий имеет свои клинические особенности и осложнения, поэтому требуется грамотный врачебный подход к диагностике и лечению.
Часто травмы тазовых костей наблюдаются при ДТП, падении человека. Переломы разделяют на простые и сложные. Пострадавший после перелома испытывает сильную боль, не может шевелить поврежденной ногой. Также отмечаются укорочение и патологический поворот нижней конечности.
Диагноз устанавливается на основе рентгена и компьютерной томографии. На фото хорошо видны место и характер перелома, наличие осколков. 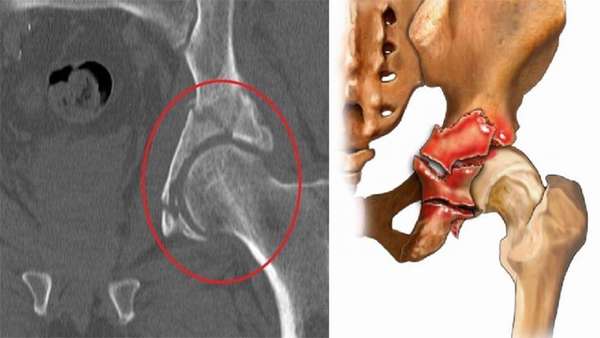
Внимание! Перелом вертлужной впадины требует немедленной госпитализации. Первая помощь — обеспечить горизонтальное положение и покой пострадавшему, дать обезболивающее, дождаться приезда скорой помощи.
Для лечения подобных состояний необходимы проведение скелетного вытяжения и хирургическое вмешательство. Травмы вертлужной впадины могут привести к частичной или полной потере подвижности, постоянной хромоте, укорочению конечности, развитию коксартроза.
При чрезмерной нагрузке на сустав, неудобной постановке ног при беге, прыжках и других движениях отмечаются такие состояния, как подвывих и вывих бедра. При этом происходит смещение головки бедренной кости, что приводит к заклиниванию всего сочленения и невозможности совершения в нем движений.
Протрузия вертлужной впадины — это продавливание ее дна головкой бедренной кости в полость таза. Протрузия может возникнуть в результате рахита, коксартроза, при остеопорозе престарелых. В результате трения костей хрящевая ткань разрушается, формируется артроз.
У подростков продавливание лечат с помощью физиотерапии, вытяжения и лечебной гимнастики, у взрослых проводят операции — артропластику, резекцию головки или шейки бедренной кости, остеотомию, эндопротезирование.
Синдром бедренно-вертлужного соударения (импинджмент-синдром) — одна из аномалий тазобедренного сустава. При ней происходит соударение части бедренной кости и края вертлужной впадины во время движения.
Если на шейке бедренной кости возникает бугорок, или если край вертлужной впадины и ее губы будет неровным, утолщенным, то именно эти бугорки или утолщения будут соударяться при движениях в суставе. При этом возникнет порочный круг: ударяющиеся образования при движении будут воспаляться, отекать, становиться еще больше в размере и еще сильнее соударяться. Лечение проводят оперативным путем.
Коксартроз — это дегенеративно-дистрофическое заболевание. Первичный коксартроз появляется на фоне перегрузок тазобедренных суставов, особенно часто он поражает людей с лишним весом. Вторичная форма нередко развивается на фоне дисплазии тазобедренного сустава, частых вывихах бедра.
Эти состояния приводят к разрушению хрящевой ткани. Трение кости о кость вызывает асептическое (неинфекционное) воспаление. Вначале появляются боли в тазобедренном суставе при ходьбе, затем хруст, хромота и ограничение движений. При неэффективности консервативной терапии проводят операцию по эндопротезированию.
Меры профилактики повреждений вертлужной впадины
Для того, чтобы избежать повреждений, врачи советуют придерживаться следующих рекомендаций:
- избегать резких движений ногами, особенно при занятиях динамическими и контактными видами спорта: футбол, баскетбол и др.,
- при занятиях спортом всегда следует выполнять динамическую разминку, позволяющую подготовить суставы к последующим физическим упражнениям,
- нагрузка должна быть адекватной для уровня физической подготовки человека,
- при наличии сопутствующих болезней опорно-двигательного аппарата и внутренних органов важно придерживаться советов и рекомендаций лечащего врача.
Заключение
Вертлужная впадина — важная анатомическая структура, необходимая для формирования и функционирования тазобедренного сочленения. При различных травматических и нетравматических заболеваниях симптомы патологии легко выявляются при внешнем осмотре больного и на фото рентгена.
Любые болезни, связанные с вертлужной впадиной, должен лечить только врач. Самолечение недопустимо, так как оно может привести к прогрессированию патологии и развитию осложнений.
Вертлужный / æ ева ə т æ б J ʊ л ə м / ( тазиковая впадина ) является вогнутой поверхностью в области таза . Головка бедренной кости встречается с тазом на вертлужной впадине, образуя тазобедренный сустав .
содержание
- 1 Структура
- 1.1 Кровоснабжение
- 1.2 Рептилии и птицы
- 2 Разработка
- 3 История
- 4 Дополнительные изображения
- 5 Ссылки
- 6 Внешние ссылки
Состав
Есть три костей ос тазобедренного сустава (бедренную кость) , которые приходят вместе , чтобы сформировать вертлужную впадину. Вклад немного больше , чем две пятых структуры является седалищной , что обеспечивает более низкие и боковые границы к вертлужной впадине. Подвздошной образует верхнюю границу, обеспечивая немного меньше , чем две пятых структуры вертлужной впадины. Остальное формируется лобком , вблизи средней линии.
Она ограничена видный неравномерный обод, который имеет толщину и сильные выше, и служит для прикрепления вертлужной губы , что уменьшает его открытие и углубляется поверхность для формирования тазобедренного сустава. В нижней части вертлужной впадины является вертлужной выемкой , которая является непрерывной с круговой депрессией, вертлужной ямкой, на дне полости вертлужной впадины. Остальная часть вертлужной впадины образована изогнута, полумесяца луна формы поверхности, на лунообразной поверхности, где сустав выполнен с головкой бедренной кости . Его коллега в грудном поясе является суставной ямки .
Вертлужное также является домом для вертлужной ямки, места прикрепления для связки Терес, треугольных, несколько уплощенной полосы, имплантированной вершиной в передне-превосходящих части ямки Capitis мышцы бедра. Выемка превращается в отверстие поперечной вертлужной связки; через отверстие питательных сосуды и нервы войти в сустав. Это то, что удерживает головку бедренной кости надежно в вертлужной впадине.
Хорошо облегающие поверхности головки бедренной кости и вертлужной впадины, которые обращены друг к другу, выстланы слоем скользкой ткани называется суставным хрящом , который смазывается тонким слоем синовиальной жидкости . Трение внутри нормального бедра составляет менее одной десятой , что скольжение льда на льду.
Вертлужная ветвь запирательной артерии поставляет вертлужную впадину через вертлужный надрез. Лобковая ветвь поставить тазовую поверхность вертлужной впадины. Глубокие ветви верхней ягодичной артерии поставляют превосходящую область и нижняя ягодичная артерия поставляет задне-нижнюю область.
развитие
У младенцев и детей, «Y'-образный эпифизарных пластинка называется расходящийся тремя лучами хрящ соединяется с подвздошной седалищной и лобковой. Этот хрящ костенеет по мере роста ребенка.
история
Дополнительные изображения
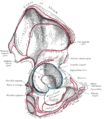
Право бедренной кости. Внешняя поверхность.
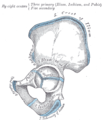
План окостенения тазовой кости.
Симфиза подвергаются корональной секции.
Оставшись тазобедренным суставом, открыть, сняв пол вертлужного изнутри таза.

Тазобедренный сустав, вид спереди.

Капсула тазобедренного сустава (растянуто). Задняя аспект.

Структуры, окружающие правый тазобедренный сустав.
Тазобедренный сустав. Вид сбоку. вертлужная впадина
Тазобедренный сустав. Вид сбоку. вертлужная впадина
Рекомендации
Эта статья включает в себя текст в общественном достоянии от страницы 237 в 20 - м издании Анатомия Грей (1918)
Вертлужная впадина тазовой кости — элемент локомоторной системы человека, участвующий в образовании тазобедренного сустава и обеспечивающий стабильность этого сочленения. Травмы, патологии структуры в отсутствии лечения приводят к снижению функциональности прерывистого соединения вплоть до полного обездвиживания больного.
Анатомия
Acetabulum (латинское название формирования) имеет полушаровидную, напоминающую чашу конфигурацию. Поверхность рассматриваемого звена ОДА дополнена обращенной в суставную полость хрящевой губой. Последняя, располагаясь по краю впадины, увеличивает глубину сегмента.
В центральной части полусферы находится преимущественно жировая ткань.
Элемент подвижного сочленения образуется соединением 3 костей таза:
- лобковой, занимающей менее ¼ от общего объема структуры;
- седалищной, чье тело образует основную массу элемента;
- подвздошной.
В правильном пространственном положении acetabulum отклонена от фронтальной и горизонтальной плоскостей на 15º и 45º соответственно.
В анатомии вертлужной впадины выделяется 4 сегмента, называющихся колоннами. В их числе:
- Передняя (лобковая).
- Подвздошная (задняя). Отличается от остальных большими размерами и массой.
- Наружная, или свод (крыша) acetabulum.
- Внутренняя, располагающаяся в зоне дна структуры.
Колонны соединяются в верхней части впадины. Полученное при их слиянии формирование визуально напоминает перевернутую литеру Y.
Функционирование ТБС, или тазобедренного сустава (ротация, приведение, отведение, разгибание-сгибание нижней конечности) обеспечивается за счет скольжения головки бедренной кости по поверхности acetabulum. Амплитуда выполняемых движений ограничивается капсулой и связочным аппаратом сочленения.

Классификация повреждений вертлужной впадины
Перечень заболеваний и аномальных состояний рассматриваемого анатомического образования весьма обширен. Список основных недугов и их характеристики приведены в таблице ниже.
| Патология | Коротко об особенностях | Осложнения |
| Протрузии | Углубление acetabulum в полость таза, сопровождающееся неправильным вхождением головки бедра в центральную часть полусферы. Болезни систематизируются на первичные, вторичные. | Серьезные нарушения двигательной функции, инвалидизация. |
| Разрывы вертлужной губы | Проявления недуга — отсутствие симметричности ног у лежащего пациента, дискомфорт в паху, ягодице. Патологии дифференцируются на дистрофические, травматические. | Резкое снижение подвижности, изменение походки. |
| Недоразвитие структур (дисплазии) | Генетически обусловленное заболевание, характеризующееся нарушением развития тазобедренного сочленения. Выявляется преимущественно у новорожденных девочек. | Контрактура сустава, кифоз, остеохондроз. |
| Уплощение купола acetabulum | Крыша вертлужной впадины слабо выражена. Основной симптом патологии сочетается с увеличением угла шейки бедра. | Аномалии хрящевых тканей соединения. |
| Импинджмент-синдром | Соударение суставных элементов, возникающее при образовании деформаций на костных структурах. | Артроз ТБС, защемления вертлужной губы. |
| Подвывихи, вывихи бедра | Изменение естественного положения головки трубчатого элемента ОДА по отношению к acetabulum. Травмы происходят при чрезмерных нагрузках на сочленение, во время бега или прыжков. | Блокировка сустава. |
В отдельную группу выделяются переломы полусферического образования.
Согласно существующей классификации, нарушения целостности чашевидного сегмента систематизируются на 2 категории: простые, сложные. К первому типу относятся деформации передних, задних колонн и стенок, а также поперечные повреждения структур.
При втором виде аномалий линии излома затрагивают 2 и более элементов суставной ямки. Патологии отличаются наличием множества костных фрагментов (осколков, отломков). Ряд состояний сопровождается значительной кровопотерей. В эту группу входят одновременные нарушения целостности задних стенки и колонны, деформации Т-образной конфигурации и пр.
Вспомогательная систематизация выделяет переломы вертлужных впадин без и со смещениями, травмы открытого и закрытого типов.
Описываемые патологии являются следствием ДТП, несчастных случаев на производстве, падений пострадавших с высоты. При обследовании пациентов врачи часто выявляют повреждения иных элементов ОДА (ребер, костей конечностей, грудной клетки) и внутренних органов (почек, мочевого пузыря).

Симптомы перелома вертлужной впадины
Клиническая картина нарушений целостности структур полусферы варьируется. Симптоматика зависит от наличия (отсутствия) дополнительных деформаций.
К основным признакам перелома acetabulum относятся:
- боль в паху и ТБС;
- резкое ограничение двигательной активности;
- невозможность опоры на поврежденную ногу;
- отечность сочленения.
Сложные повреждения вертлужной впадины тазобедренного сустава сопровождаются развитием гематом, шоковых состояний, парезов нервов (седалищного, верхнего ягодичного и др.).
В перечне проявлений патологий полушаровидного формирования, сочетающихся с вывихом проксимального эпифиза бедренной кости — укорочение травмированной конечности, ее ротирование кнутри. При нарушении структурной целостности других элементов ТБС симптомы аномального состояния чашеобразного сегмента имеют стертый характер.
Диагностика повреждений
Для постановки точного заключения врач, помимо осмотра и опроса пациента, проводит ряд дополнительных исследований. Комплекс последних позволяет уточнить предварительный диагноз.
Травмы полусферы выявляются путем задействования:
- Рентгенографии таза. Снимки выполняются в косых, прямых проекциях. Анализ результатов обзорной методики позволяет оценить тяжесть полученных больным повреждений.
- КТ травмированной области. Использование компьютерной томографии помогает визуализировать перелом и уточнить диагноз, поставленный специалистом первоначально.
- МРТ. Способ исследования повышает информативность заключения, дает основания к назначению хирургического вмешательства.
Изучение биологических жидкостей (крови, урины) пострадавшего способствует выявлению возможных повреждений внутренних органов. При получении неудовлетворительных результатов анализов задействуется УЗИ.
В целях дифференциации травматических деформаций впадины от иных патологий используется преимущественно КТ.
Ректальное (вагинальное) обследование больного позволяет определить наличие (отсутствие) костных отломков.
При подозрении на разрывы вертлужной губы проводится артроскопия ТБС.
Факт повреждения нервных волокон устанавливается при осмотре пациента неврологом (нейрохирургом).

Первая помощь при переломе
В перечне дополнительных мероприятий:
- Ограничение физической активности травмированного.
- Обеспечение доступа кислорода.
- Задействование пероральных анальгетиков (при мучительных болях). О приеме таблеток следует дополнительно оповестить врача.
- Прикладывание гипотермического пакета на область перелома. Холод минимизирует возможное кровотечение и облегчит дискомфорт.
При наличии раневых поверхностей последние следует закрыть стерильной салфеткой.
Запрещается перемещать пострадавшего, изменять положение травмированной ноги: это может вызвать ухудшение состояния больного.
Лечение перелома вертлужной впадины
Существует 2 способа терапии нарушенной целостности полушаровидного сегмента — консервативный, хирургический. При выборе метода лечения переломов вертлужной впадины врач учитывает тип деформации, наличие дополнительных аномалий.
Назначается в 50-60% случаев от общего числа выявленных патологий. Для купирования недуга используется скелетное вытяжение — техника, при которой вправление и фиксация осколков осуществляются с помощью прикрепленных к мыщелкам бедра грузов весом до 8 кг.
Минимальная длительность терапии — 6 нед.
Тактика избирается при диагностировании:
- повреждений без смещения фрагментов кости;
- низких переломов передних колонн;
- деформаций до 25% задних стенок;
- нарушений целостности 2 сегментов впадины при полной сохранности свода acetabulum.
Во избежание развития флеботромбоза, для ускорения регенерации тканей пациентам дополнительно назначается прием антикоагулянтов (Фраксипарина), препаратов кальция (Кальцемина) и хондропротекторов (Протекона).
При выявлении вывиха ТБС лечение перелома проводится после вправления смещенных структур.

При сложных типах патологий впадины, неэффективности консервативных методик задействуются операции.
Каков срок проведения хирургических вмешательств с момента получения повреждения, варьируется. Оптимальным признан период, не превышающий 14 сут. после травмы, допустимым — от 2 до 3 нед.
Показаниями к выполнению срочной репозиции являются:
- невправимые задние вывихи бедер;
- выявленные патологические состояния седалищного нерва;
- открытые переломы;
- диагностированное отслоение мягких тканей;
- изменение естественного положения головки трубчатого элемента (отклонение в область подвздошной кости).
Фиксация фрагментов вертлужной впадины осуществляется при помощи опорных пластин, стягивающих винтов.
Доказана повышенная эффективность хирургического метода терапии при крупнооскольчатых, однофрагментарных повреждениях задних стенок суставных ямок. Результативность операций, проводимых для устранения находящихся на дне acetabulum переломов, ниже.
По окончании вмешательства назначаются лечебные мероприятия, направленные на предотвращение образования тромбов.
Реабилитация
Для ускорения восстановления травмированных сегментов впадины в период реабилитации пациентам назначаются физиопроцедуры, ЛФК, массаж.
Последняя из перечисленных манипуляций направлена на устранение нарушений тонуса мышц ягодиц и передней поверхности бедер, улучшение трофики. Процедуры проводятся специалистом клиники вручную либо с применением криопакетов.
В перечне наиболее востребованных методов физиотерапии переломов, позволяющих устранить воспаления и активизировать деятельность поврежденных систем:
- лечение магнитами;
- УВЧ;
- электростимуляция.
Занятия физкультурой проходят под контролем инструктора. Нагрузка увеличивается постепенно. Стандартный курс ЛФК включает:
- сгибания-разгибания стоп;
- махи ногами;
- круговые движения конечностями;
- ходьбу (с опорой и без, вперед спиной, боком).
Легкий бег назначается спустя 7-8 мес. после получения повреждения.
Прогноз и осложнения
Переломы вертлужной впадины — тяжелые патологии, к последствиям которых относится развитие травматических артритов, коксартрозов, асептических некрозов. Перечисленные недуги ограничивают двигательную активность человека, приводят к инвалидизации.
При своевременном обращении в медучреждение и соблюдении рекомендаций лечащего врача прогноз болезни благоприятен: риск возникновения осложнений минимизируется, анатомическое образование восстанавливается полностью.
Читайте также: