Узи лобковой кости при беременности как делают
Во время беременности УЗИ лонного сочленения выполняется женщине при наличии показаний к обследованию. Цели диагностики – оценка состояния лонного сочленения и наличие симфизита.

Показания и противопоказания
Симфизит – это воспаление лонного сочленения. Он возникает во второй половине беременности и настолько серьезен, что при малейшем подозрении требует проведения УЗИ лонного сочленения. На раннем сроке болезнь не наблюдается ввиду отсутствия нагрузки на таз.
Показания к обследованию:
- симфизит во время предыдущей беременности;
- масса ребенка свыше 4 кг;
- патологии таза врожденного или приобретенного (последствия травмы) характера;
- боли в области лобка, которые могут отдавать в промежность, ноги, усиливаются при ходьбе по лестнице;
- невозможность полностью выпрямить ноги в положении лежа;
- отек в области лона, определяемый пальпаторно и визуально;
- изменение походки на утиную (женщина переваливается с боку на бок);
- щелчки в области лобка при ходьбе, пальпации;
- быстрая прибавка массы тела;
- тазовое предлежание плода.
Противопоказаний к обследованию нет. Нежелание женщины проводить осмотр по личным соображениям – единственная причина, по которой не выполняется УЗИ лонного сочленения. В таком случае оформляется официальный отказ от исследований.

Смотрите видео по теме заболевания:
Как подготовиться к УЗИ
Проведение УЗИ лонного сочленения не требует подготовки. Оно проводится как в экстренном, так и в плановом порядке. Будущей маме стоит посетить туалет перед тем, как войти в кабинет, чтобы не испытывать неудобств.
Как делают УЗИ лонного сочленения при беременности
Женщина ложится на кушетку на спину, ноги сгибает в коленях и разводит в стороны. Врач наносит гель на лобок и окололобковую область, водит поверхностным датчиком, получая информацию. Продолжительность обследования – не более 15 минут. Исследование безболезненно, информативно и безопасно.
Расшифровка результатов
После проведения УЗИ лонного сочленения доктор сопоставляет полученные данные с установленными нормативами и делает вывод о состоянии лобкового симфиза. Существуют общие нормы, градации по неделям отсутствуют.
Самое важное – состояние лонного сочленения перед родами, расстояние между костями, наличие воспалительного процесса определяют тактику ведения женщины.
Признаки нормы и патологии при УЗИ лобкового симфиза:
- при беременности нормой считается расхождение костей на расстояние до 5 мм, это физиологично;
- увеличение щели с 6 до 9 мм говорит о 1-й степени симфизита;
- 2-я степень характеризуется расхождением на 10—19 мм;
- если кости симфиза разошлись на 20 мм и более, это 3-я степень симфизита;
- наличие воспаления, отека тканей, размягчения или расхождения костей – признак заболевания.
Не всегда болевой синдром соответствует степени заболевания, многое зависит от болевого порога конкретной женщины. При расхождении костей на 6–7 мм одни не могут ходить, другие же с шириной щели 12 мм рожают.
Основные рекомендации при обнаружении признаков симфизита при УЗИ лонного сочленения:
- ношение бандажа или бинтование таза;
- снижение двигательной активности – больше лежать, меньше ходить;
- в положении стоя или сидя распределять вес на обе ноги;
- не сидеть, скрестив ноги;
- не пребывать больше часа в одной позе;
- коррекция массы тела;
- для подъема на этаж использовать лифт;
- курс витаминов В, С, РР и др.;
- курс минералов, содержащих кальций, фосфор и т. д.;
- выполнение комплекса упражнений, назначаемых врачом, цель которых – снижение нагрузки на лобковый симфиз, что уменьшает боли.
При 1-й степени симфизита возможно естественное родоразрешение, если малыш некрупный, таз неузкий, родовые пути хорошо проходимы. После появления малыша на свет женщина продолжает принимать препараты, носить бандаж.
Женщина со 2-й степенью заболевания часто пускается в естественные роды. При наличии осложнений, к примеру, воспалительного процесса или при крупном ребенке применяется кесарево сечение.
Во время потужного периода и самого процесса родов состояние ребенка оценивают с помощью КТГ. По количеству сердечных сокращений доктор делает вывод о самочувствии малыша в утробе матери. Это важно, потому что есть вероятность возникновения гипоксии.
3-я степень представляет опасность для здоровья и жизни женщины. Разрыв лонного сочленения в родах – тяжелая травматическая ситуация, всегда требующая лечения, длительного периода реабилитации. В редких случаях, при расхождении костей на 30–50 мм, может использоваться оперативное лечение с целью соединения костей таза. Симфизит 3-й степени является показанием к проведению кесарева сечения.
После родоразрешения несколько раз проводится УЗИ лонного сочленения.
Это необходимо для оценки динамики уменьшения образовавшейся щели. Болевой синдром может сохраняться еще несколько недель.

Сколько стоит УЗИ и где его сделать
УЗИ лонного сочленения можно выполнить в государственной поликлинике, женской консультации, перинатальном центре или частной клинике. При направлении от гинеколога обследование будет проводиться в рамках родового сертификата, т. е. бесплатно.
При желании будущей мамы перепроверить полученные результаты средняя стоимость обследования в частном порядке составит 1000 рублей.
Проведение УЗИ лонного сочленения неоценимо помогает в диагностике состояния, выбора типа родоразрешения, является безопасным и безболезненным способом выявления симфизита, включенным в стандарт обследования при беременности.
Дополнительно к просмотру практическое видео профилактических мероприятий при беременности:
Расскажите в комментариях, как проходила ваша беременность, справлялись ли с нагрузкой тазовые кости? Проводилось ли вам или вашим знакомым УЗИ лонного сочленения? Поделитесь статьей с друзьями, она может оказаться полезной.
Организм беременной женщины должен приспосабливаться к вынашиванию малыша и предстоящим родам. Главная нагрузка конечно же ложится на женский таз. УЗИ симфиза единственный точный метод выявления патологии — симфизита, при котором лонное сочленение растягивается больше нормы. Проводится обследование при беременности и после родов.
Лонное сочленение: где находится, почему расходится симфиз
Кости женского таза представляют собой кольцо, включающее крестец, копчик и группу симметричных парных костей — седалищных, лонных, тазовых. Лонные кости расположены в центральной нижней части живота. Они связаны между собой лобковым симфизом, который и называют лонным сочленением.
При беременности структуры симфиза размягчаются, а связки ослабляются. Это необходимо для нормального прохождения ребенка по родовым путям. Размягчение симфиза происходит под воздействием гормона релаксина, вырабатываемого у беременных в яичниках и плаценте. Нарушение этого процесса называют симфизитом.
Причины и признаки симфизита у беременных
Причины симфизита известны пока не все. Ученые постоянно дополняют перечень факторов, способствующих чрезмерному расхождению костей таза при беременности. В частности установлено, что вызвать нарушения структур симфиза могут следующие состояния:
- Недостаток кальция — главного элемента костной ткани;
- Избыточное производство релаксина при гормональных нарушениях.
- Наследственность — многие заболевания опорно-двигательного аппарата передаются п наследству.
- Недостаток коллагена — этот белок составляет основу связок и хрящей.
Неблагоприятные факторы, усиливающие предрасположенность к симфизиту
- осложнения предыдущих родов;
- крупный плод (от 4 кг);
- недостаточная физическая активность до беременности;
- врожденные патологии таза;
- переношенная беременность;
- многочисленные роды.
Так как причин, вызывающих патологию очень много, УЗИ симфиза рекомендуется делать всем беременным женщинам.
Признаки патологий лонного сочленения: когда нужно делать УЗИ симфиза обязательно
Первый симптом симфизита — боли в области лонного сочленения (лобковый отдел). Из-за чрезмерного растяжения сочленения начинается воспаление. Особенно чувствуется боль при ходьбе быстрым шагом и при подъемах по лестнице. Заболевание соответствует концу второго — началу третьего триместров. Не редкость симфиз и после родов.
При первых симптомах растяжения и воспаления симфиза нужно сделать УЗИ лонного сочленения и пройти лечение. УЗ-диагностика — самый информативный и единственный безопасный метод обследования беременных на любом сроке.
Записаться на УЗИ нужно, если отмечаются:
- Острая боль в отделах лона при движении и нагрузках. Боль может иррадиировать (отдавать) в промежность, ноги, поясницу.
- Неприятные ощущения и боль при подъемах по лестнице, когда нагрузка ложится на одну сторону.
- Боль в лобковом отделе при поворотах лежа, наклонах;
- Лоно выглядит отекшим.
- Визуальное изменение походки — она напоминает движение утки — мелкие шажки.
- пощелкивание при пальпации (осмотре) лобка.
Следует понимать, что симфизит на первых этапах протекает без боли. Опасный момент — второй триместр беременности в период активного роста плода и увеличения нагрузки на таз.
Группа риска
УЗИ лонного сочленения гинеколог назначит и в случаях, если беременная пациентка попадает в группу риска:
- при диагнозе кифосколиоз;
- при узком тазе;
- если плод крупнее нормы:
- при наличии изменений в тазобедренных суставах, связанных с травмами;
- при неправильном предлежании плода;
- при многоплодной беременности;
- при патологиях в прошлых беременностях — разрывах связок лона, затянувшемся схождении костей таза, родах с применением щипцов и других методах родовспоможения.
лонное сочленение на узи
Что показывает УЗИ лонного сочленения
Врач — сонолог (обычно гинеколог) оценивает состояние комплекса семфиза в который входят лонные кости, связки и мягкие ткани, расположенные непосредственно над сочленением.
УЗИ эффективно выявляет целый ряд патологических изменений:
- размягчение костей, связок;
- растяжение связок;
- разрыв связок и тканей;
- расширение костей лона;
- объем воспаления.
Благодаря доплеру врач выявляет также избыток жидкости в тканях, вызывающий отек.
Нормальные показатели и отклонения при симфизите
Норма и патологии при растяжении лонного сочленения рассчитываются по таблице:
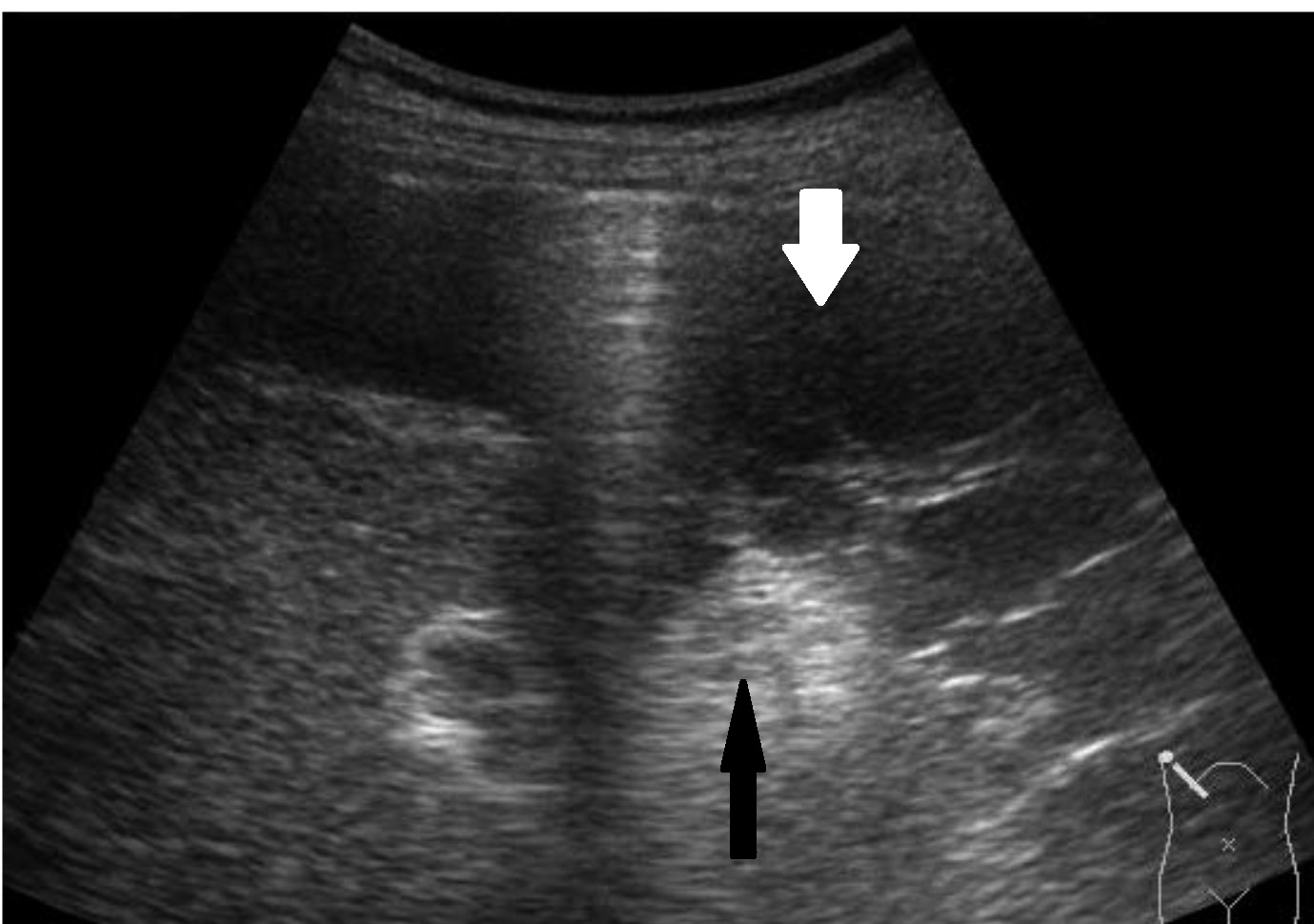
Явление расхождения костей и тянущая боль в области таза во время беременности знакомо практически каждой женщине, которая вынашивала ребенка. У некоторых боль слабее, терпеть ее можно, а иным с трудом удается поддерживать минимальную физическую активность. Однако нужно понимать, что этовременные изменения в опорно-двигательном аппарате, цель которых в том, чтобы создать условия для появления ребенка на свет.
Что такое лобковый симфиз?
Второе название указанного соединения – это лонное сочленение. Чтобы лучше понять, где оно расположено и что с ним происходит в период гестации, нужно знать, как устроен таз.
Он представляет собой кольцевое соединение костей: крестцовых, тазовых и копчика. В свою очередь, кости таза — это не единая кость, а совокупность из нескольких. Она состоит из лонных, подвздошных и седалищных костей. Соединение лонное расположено вертикально по срединной линии между верхних ветвей одноименных костей.
Если болевые ощущения в области лобка чрезвычайно сильные, то говорят о симфизите. Что это? Воспалительный процесс, протекающий в области лонного сочленения, называют симфизитом. Он может указывать как на растяжение, так и на разрыв.
Под воздействием релаксина хрящевой диск чрезмерно размягчается, и дистанция между костями увеличивается больше чем на полсантиметра. Сколько миллиметров считается нормальным расстоянием для костей таза? Для сравнения, у тех, кто не ждет ребенка расстояние между лонными костями должно быть не больше 20 мм. Именно эту цифру принято брать за норму.
Симфизит делят по степени тяжести. Для этого на аппарате УЗИ наблюдают расстояние расхождения костей таза и состояние лонного сочленения.
Так, если на УЗИ аппарате видно, что кости разошлись на 50–90 мм, то говорят о первой легкой стадии симфизита. Расстояние до 2 см считается средней степенью тяжести, а уже больше 2 см – это тяжелая форма. Дисфункция лонного сочленения, то есть размягченное состояние диска может повлечь за собой еще большее растяжение или разрыв во время родовой деятельности.
Состояние при лёгкой и средней степени тяжести редко вызывает серьезные осложнения. Проблема болей в лобковой области исчезает после снижения релаксина по окончании беременности. Опасность для здоровья наступает в том случае, если расхождение между костями лонного сочленения превышает 4–5 см или при разрыве. Могут быть повреждены внутренние органы, расположенные близко к костям.
Симптомы симфизита
Коварность симфизита в том, что часто боль чувствуется субъективно. К примеру, у женщины может быть серьезное расхождение костей лонного сочленения, а она при этом испытывает слабую боль. Но чаще, наоборот, даже малейшее расхождение дает о себе знать сильными болевыми ощущениями. Поэтому при симфизите при беременности очень важно наблюдение в динамике.
По каким признаками обнаруживается воспаление в лонном сочленении?
Подобные ощущения в слабой форме сопровождают всех беременных, их диагностируют как норму. А вот если у беременной женщины наступают исключительно сильные болевые ощущения, сложно двигаться и невозможно дотронуться до костей таза, то в этом случае уже говорят о воспалительном процессе лонного сочленения.
Эти симптомы обычно появляются в последние недели перед родами.
Однако у некоторых беременных женщин дисфункция лонного сочленения может дать о себе знать на ранних сроках, во втором и даже в первом триместре.
Растяжение средней и сильной степени тяжести, разрыв могут дать о себе знать и во время и после родов. Женщина может испытывать боль от абсолютно любого движения. Чаще говорят о том, что сложно самостоятельно встать, подняться и спуститься по лестнице, сесть на стул.
На обычных плановых УЗИ-скринингах врач проблемы расхождения лонного сочленения не смотрит. Однако если боль сильная, то лечащий врач может назначить дополнительный УЗИ. Во время этого сеанса УЗИ будет со всех сторон оцениваться состояние костей таза, лонного сочленения.
Причины проблем в лонном сочленении

Для появления симфизита есть свои причины. Чаще они лежат в наследственности, слабости связочного аппарата, соединительной ткани всего организма и недостатка минерала кальция.
На наследственные причины может указывать тот факт, что симфизит был у родни беременной женщины. Чаще подобным образом протекает беременность у мамы, бабушки, сестры и так далее.
Замечено также, если в первую беременность у женщины наблюдается симфизит, то он повторится при следующих.
На причины в области структуры соединительной ткани могут указывать частые подвывихи, проблемы со связочным аппаратом. Недостаток минерала кальция и витамина D выражается в ломкости и расслоении ногтей, переломах. Кроме того, основаниями могут быть перенесённые ранее травмы в тазовой области и предыдущие роды, особенно многократные. К возможным причинам врачи относят и резкий набор веса женщиной в период беременности, нарушение режима и несбалансированное питание. Все эти факторы влияют на гормональный фон, который может спровоцировать симфизит.
Увеличившийся резко вес окажет влияние на размягчённое лонное сочленение, поэтому может понадобиться госпитализация!
Какое воздействие оказывает расхождение костей в области лонного сочленения на роды и беременность? На состояние малыша симфизит не оказывает никакого действия. При болях в области лобковых костей ухудшается самочувствие мамы. Ей становится сложнее переносить беременность.
Методы диагностики и лечения

При усилении болей области лобка стоит обязательно поставить в курс своего врача. Возможно, он обнаружит симптомы находящегося в ранней стадии симфизита, такие как нестабильность костей таза, лонного сочленения и размягчение хрящей. Если врач заметит отек в области тазовых костей и лобка, невозможность к самостоятельной физической активности, то для постановки окончательного диагноза нужно получитьрезультаты диагностики.
Женщинам в период беременности рентген не делают, но методом УЗИ можно увидеть реальное расстояние между костями таза. Кроме того, на УЗИ сканере можно разглядеть протекающий воспалительный процесс. Обследование рентгенографическим аппаратом можно будет сделать уже после родов. Обычно потребность в рентгене возникает тогда, когда уже определена тяжелая стадия или произошел разрыв лонного сочленения.
Чтобы исключить причину нехватки кальция, врач может назначить дополнительный прием кальций содержащих препаратов. Самостоятельно себе назначать кальций не стоит, это может сказаться на процессе родов и состоянии ребенка. Лучше включить в рацион богатые кальцием продукты, такие как сыр, молоко, кисломолочные напитки, творог зелень.
Для того чтобы улучшить усвоение кальция организмом беременной женщины, нужно наладить поступление витамина D.
Еще одна рекомендация врача касается того, что стоит начать носить бандаж на бедрах и избегать стоячего положения на одном месте больше 40 минут.
В особо сложных случаях, если УЗИ-диагностика показала серьезное расхождение, женщине назначают противовоспалительные препараты и физиолечение.
Варианты диагностики и лечения симфизита во время беременности ограничены. Именно поэтому предрасположенность женщин к расхождению в лонном сочленении или нарастающие боли должны не замалчиваться, а находиться под контролем лечащего врача.
Что представляет собой лонное сочленение
Симфиз или лонное сочленение присутствует между мочевым пузырем и половыми органами, представляя собой парные костные образования, которые своими ветвями соединяются в лобковой части. Кости выступают в роли каркаса главной функцией, которых является защита органов малого таза от внешних травмоопасных ситуаций.
Симфиз способен незначительно смещаться, но не более, чем на 3 мм, благодаря наличию тонкого гиалинового хряща. Также, в норме лонное сочленение, имеет фиброзную капсулу, укрепленную связками, а между слоями гиалина присутствую щели, заполненные специфической жидкостью.
В период гестации, из-за гормонального воздействия релаксина, структура малого таза подстраивается под постепенный рост ребенка внутри утробы, кости раздвигаются в зависимости от размера плода. В результате определенных патологических процессов, хрящ может стать значительно мягче, замеры между костями лобковой зоны будет стремительно увеличиваться. В такой ситуации пациентка часто чувствует тянущий болевой синдром пониже живота.
Когда требуется УЗИ лонного сочленения
Основной причиной возникновения патологии костей является дефицит витамина Д, который участвует в процессе усвояемости кальция, или нарушенный фосфоро-кальциевый обмен, когда паращитовидная железа не способна функционировать в полной мере.
Необходимо понимать, что такой патологический процесс не возникает во время беременности, часто, задолго до периода гестации, женщина может заметить первые признаки недостатка кальция и витамина Д. И только на этапе вынашивания плода, когда нагрузка на эти кости возрастает, врачи обращают внимание на аномальное расхождение.
К другим, второстепенным фактором влияния относятся:
- крупный плод;
- стремительный рост эмбриона;
- гормональный дисбаланс;
- воспалительный процесс или симфизит;
- узкий таз.
Что видно на УЗИ лобковой области при беременности
Ультразвуковое обследование лобковой структуры делается, прежде всего, для того, чтобы исключить расхождение костей и разрыв хрящей в процессе родовой деятельности. Обследование проходит традиционно, когда по сочленению водят датчиком, при этом в нормальном состоянии костные ткани будут четко просматриваться, а в случае аномалий изображение симфиза будет несколько размыто.
УЗИ безболезненно и не наносит вреда внутриутробному формированию, поэтому может быть проведено на любом этапе гестации. Чаще всего ультразвук требуется сделать в соответствии с общими плановыми исследованиями – в начале второго триместра, на 20-24 неделе и перед рождением младенца. Если врачи заподозрили наличие отклонений, то проводятся дополнительные обследования.
Ультразвуковые волны отлично отражаются от костных тканей лонного сочленения за счет того, что в структуре присутствует большое количество жидкости, что позволяет получить качественное изображение и определить необходимое расстояние.
Расшифровка ультразвукового исследования
Норма по УЗИ расширения лонного сочленения во время беременности состоит в пределах 6 миллиметров. Если расхождение костей более 6-ти и до 8-ми миллиметров, то регистрируется первая степень патологии. При диагностировании щели до десяти миллиметров - фиксируется 2-ая степень, последняя - диагностируется при отклонениях более 10 мм.
I и II фазы расхождения симфиза, характеризуются приемом медикаментозных препаратов с большим содержанием кальция и витаминов. Рекомендуется длительные прогулки под солнцем, источником витамина Д, врачи назначают использование бандажа, чтобы исключить преждевременную родовую активность. Роды при такой патологии в основном проходят естественным способом без осложнений.
III степень отклонения, когда расширение достигает размеров более 1-го см, вызывает выраженную хромоту и боли при ходьбе. Существует высокий риск полного разрыва, беременной также назначают прием кальций содержащих лекарств, поливитаминов и использование поддерживающего бандажа. Роды часто проходят планово и с помощью кесарева сечения.
После рождения младенца врачи не отменяют препараты еще некоторое количество времени, рекомендуется постоянное использование бандажа и регулярно проходить УЗИ симфиза. Крайне редко может быть применено хирургическое вмешательство для восстановления функциональности костной структуры.
Лонное сочленение — это соединение двух лонных костей таза посредине. Лобковый симфиз, оно же лонное сочленение, находится чуть выше половых органов и спереди от мочевого пузыря. Этот узел представляет собой хрящ, соединяющий две кости, который прикреплён к ним связками.
Что такое симфизит?
- Он означает излишнее размягчение хряща, увеличение расстояния между костями более 0,5см.
- У небеременной женщины расстояние между лонными костями составляет примерно 0,2 см.
- В возрасте 18-20 лет оно может быть несколько увеличено (до 0,6см), затем постепенно уменьшается.
Если в момент родов лонные кости все же расходятся, порой с разрывом симфиза, это называют симфизиолизом. Порой в месте их расхождения начинается воспалительный процесс. Эти и есть симфизит.
Второе название указанного соединения – это лонное сочленение. Чтобы лучше понять, где оно расположено и что с ним происходит в период гестации, нужно знать, как устроен таз.
Он представляет собой кольцевое соединение костей: крестцовых, тазовых и копчика. В свою очередь, кости таза — это не единая кость, а совокупность из нескольких. Она состоит из лонных, подвздошных и седалищных костей. Соединение лонное расположено вертикально по срединной линии между верхних ветвей одноименных костей.
Если болевые ощущения в области лобка чрезвычайно сильные, то говорят о симфизите. Что это? Воспалительный процесс, протекающий в области лонного сочленения, называют симфизитом. Он может указывать как на растяжение, так и на разрыв.
Под воздействием релаксина хрящевой диск чрезмерно размягчается, и дистанция между костями увеличивается больше чем на полсантиметра. Сколько миллиметров считается нормальным расстоянием для костей таза? Для сравнения, у тех, кто не ждет ребенка расстояние между лонными костями должно быть не больше 20 мм. Именно эту цифру принято брать за норму.
Симфизит делят по степени тяжести. Для этого на аппарате УЗИ наблюдают расстояние расхождения костей таза и состояние лонного сочленения.
Так, если на УЗИ аппарате видно, что кости разошлись на 50–90 мм, то говорят о первой легкой стадии симфизита. Расстояние до 2 см считается средней степенью тяжести, а уже больше 2 см – это тяжелая форма. Дисфункция лонного сочленения, то есть размягченное состояние диска может повлечь за собой еще большее растяжение или разрыв во время родовой деятельности.
Состояние при лёгкой и средней степени тяжести редко вызывает серьезные осложнения. Проблема болей в лобковой области исчезает после снижения релаксина по окончании беременности. Опасность для здоровья наступает в том случае, если расхождение между костями лонного сочленения превышает 4–5 см или при разрыве. Могут быть повреждены внутренние органы, расположенные близко к костям.
Какие заболевания покажет УЗИ органов малого таза?
УЗИ органов малого таза при беременности делает возможным диагностирование различных реакций воспалительного характера, новообразований доброкачественной и злокачественной природы. Также возможно определение трубной беременности, перекрута яичников, утолщения или атрофии стенок матки, патологического увеличения органов и других патологий.
- Плодное яйцо не позволяет увидеть физиология матки.
- Сбои в технике.
- Неквалифицированный специалист.
- Очень маленький срок (до трёх недель).
Лечение симфизита
Выявление у женщины патологии лобкового симфиза является основанием для коррекции плана ведения беременности и более тщательного подхода к выбору метода родоразрешения. Для облегчения состояния пациентке рекомендована комплексная медикаментозная терапия, направленная на различные звенья патогенеза, которую дополняют физиотерапевтическими и другими немедикаментозными методами. Обычно беременной или роженице назначают:
- Препараты кальция. Поскольку гипокальциемия считается одной из наиболее вероятных причин симфизита и выявляется у большинства пациенток с таким диагнозом, оправданно применение витаминно-минеральных комплексов, содержащих кальций. Лучшему усвоению минерала способствуют препараты магния и витамин D.
- Нестероидные противовоспалительные средства. В тканях симфиза наблюдаются патофизиологические изменения, характерные для процесса воспаления. Применение НПВС позволяет уменьшить выработку и снизить активность медиаторов воспаления, а также повысить порог болевой чувствительности рецепторов.
Из физиотерапевтических методик лечения симфизита наиболее эффективна магнитотерапия области лобка. Для снижения нагрузки на тазовое кольцо женщине рекомендуют носить бандаж, укреплять мышцы таза, поясницы, бедер с помощью специального комплекса гимнастических упражнений, проявлять достаточную двигательную активность, соблюдать режим сна и отдыха.
При симфизите I степени, который диагностируется наиболее часто, возможны естественные роды. Расхождение симфиза на 1 см и более является показанием для проведения кесарева сечения. Оперативное родоразрешение также рекомендовано при выраженном болевом синдроме, вынашивании крупного плода, анатомически узком тазе. После родов женщинам с симфизитом II-III степени рекомендован 2-6-недельный постельный режим с тугим бинтованием таза и последующим ношением бандажа. Благодаря использованию специальных корсетов для удержания костей таза в определенном положении, строгий постельный режим удается сократить до 3-5 дней. Такие корсеты рекомендуется носить в течение 3-6 месяцев.
Симфизиопатия (размягчение лонного сочленения) – это явление, характерное только для беременности. Поэтому спустя 4-6 месяцев после родов все симптомы обычно исчезают. Иногда боль в области лобка может сохраняться до 1 года. Медицинская помощь в таких ситуациях не требуется. Если произошел симфизиолиз (разрыв лонного симфиза), то лечение будет зависеть от его степени.
При усилении болей области лобка стоит обязательно поставить в курс своего врача. Возможно, он обнаружит симптомы находящегося в ранней стадии симфизита, такие как нестабильность костей таза, лонного сочленения и размягчение хрящей. Если врач заметит отек в области тазовых костей и лобка, невозможность к самостоятельной физической активности, то для постановки окончательного диагноза нужно получитьрезультаты диагностики.
Женщинам в период беременности рентген не делают, но методом УЗИ можно увидеть реальное расстояние между костями таза. Кроме того, на УЗИ сканере можно разглядеть протекающий воспалительный процесс. Обследование рентгенографическим аппаратом можно будет сделать уже после родов. Обычно потребность в рентгене возникает тогда, когда уже определена тяжелая стадия или произошел разрыв лонного сочленения.
Чтобы исключить причину нехватки кальция, врач может назначить дополнительный прием кальций содержащих препаратов. Самостоятельно себе назначать кальций не стоит, это может сказаться на процессе родов и состоянии ребенка. Лучше включить в рацион богатые кальцием продукты, такие как сыр, молоко, кисломолочные напитки, творог зелень.
Если его не хватает, то большая часть кальция в кости не попадает. Поэтому врачи советуют чаще гулять, греться под солнечными лучами, наслаждаться свежим воздухом. Однако загорать беременным нельзя.
Еще одна рекомендация врача касается того, что стоит начать носить бандаж на бедрах и избегать стоячего положения на одном месте больше 40 минут.
В особо сложных случаях, если УЗИ-диагностика показала серьезное расхождение, женщине назначают противовоспалительные препараты и физиолечение.
Варианты диагностики и лечения симфизита во время беременности ограничены. Именно поэтому предрасположенность женщин к расхождению в лонном сочленении или нарастающие боли должны не замалчиваться, а находиться под контролем лечащего врача.
Как избежать возникновения симфизиопатии?
Возникновение данного заболевания до конца не изучено. Для того чтобы не задумываться над тем, как делается процедура УЗИ лонного сочленения, стоит ознакомиться с рядом общих рекомендаций. К ним относятся следующие:
- беременной нужно употреблять в пищу больше продуктов, которые содержат кальций;
- лучше всего принимать витаминные комплексы, которые обогатят организм необходимыми полезными веществами;
- нужно принимать препараты с бифидо- и лактобактериями;
- показаны умеренные физические нагрузки;
- беременной стоит заняться плаванием, что благоприятно сказывается на общем состоянии организма;
- полезно регулярно гулять на свежем воздухе;
- нельзя проводить много времени в одной и той же позе, а также нужно следить за осанкой.
Если же симфизит уже проявился, понадобится соблюдать определенный режим, вплоть до постельного.
#!UZIVRA4!#
Ультразвуковая диагностика состояния лонного сочленения у женщин
Для цитирования: Логутова Л.С., Чечнева М.А., Лысенко С.Н., Черкасова Н.Ю. Ультразвуковая диагностика состояния лонного сочленения у женщин // РМЖ. Мать и дитя. 2020. №1. С. 42
Определенное место в структуре аномальных родов занимает патология костного таза. Патологическое расширение или появление болевых ощущений в симфизе классифицируют как дисфункцию лонного сочленения (ЛС) (симфизиопатия, симфизит).
Данное осложнение, возникающее во время гестации, рассматривают в структуре синдрома тазовых опоясывающих болей при беременности (Pregnancy-related pelvic girdle pain (PPGP)).
При обследовании большой популяции женщин доказано, что до 50% беременных испытывают тазовые боли, которые могут являться следствием изменений сочленений таза, чаще лонного, и требуют дополнительного обследования.
Несмотря на невысокую частоту встречаемости, грозным осложнением родового акта при симфизиопатии остается разрыв ЛС, восстановление функции тазовых сочленений занимает до 5 мес. после родов.
Травма ЛС может сопровождаться разрывом одного из крестцово-подвздошных сочленений, повреждением смежных органов [3]. Частота этого осложнения невелика исторически и в настоящее время.
В последние десятилетия расхождения и разрывы ЛС встречаются, по данным разных авторов, от 1:380 до 1:3400 родов [4–6].
ЛС образуется посредством волокнисто-хрящевой межлобковой пластинки (lamina fibro-cartilaginca interpubica или Discus interpubicus) и волокнистых связок: сверху — lig. pubicum superius, снизу — lig. arcuatum pubis, спереди — lig. fibrosum ant. и сзади — lig. fibrosum post [7].
Одно из наиболее детальных описаний морфологии и структуры ЛС приведено М. Ф. Айзенбергом в 1962 г. По его данным, ЛС «обладает половыми особенностями и имеет индивидуальные различия. Наблюдаются все виды соединений — от синхондроза до настоящего сустава.
Половой и гендерный диморфизм структуры ЛС, а также возрастные изменения подтверждают последние литературные данные [9].
N. Lottering и M. S. Reynolds (2013 г.) констатируют возрастные изменения структуры и зон оссификации ЛС при его трехмерной КТ-реконструкции [10].
Патогенез изменений ЛС, в частности при беременности, нельзя назвать досконально изученным.
Вследствие разрыхления симфиза во время беременности полость в межлобковой хрящевой пластинке может увеличиться до значительных размеров, иногда с расхождением костей симфиза на 1–2 см.
Некоторые авторы полагают, что это явление и у беременных можно рассматривать и с точки зрения нарушения обмена веществ, и трактовать как начальные стадии остеомаляции.
Нарушения структуры и функции ЛС могут происходить под влиянием и других этиологических факторов (сифилис, tbc, желтуха, геморрагический диатез, артрит) [8].
Специалисты по спортивной медицине полагают, что поражения симфиза — результат травмы связочного аппарата тазового кольца и мышц бедра и поясницы [15].
Существует теория мышечного спазма в генезе симфизиопатии, который может быть обусловлен нарушениями метаболизма кальция.
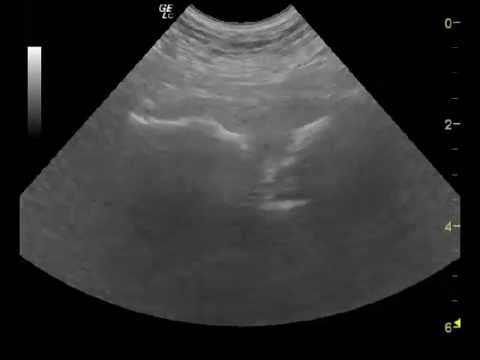
Во время беременности предпочтение отдается ультразвуковой диагностике ЛС (рис. 1). Магнитно-резонансная томография используется в основном в спортивной медицине. Преимуществами ультразвукового метода являются доступность, возможность оценить не только степень расхождения ЛС, но и, в отличие от рентгенологического метода, определить состояние мягких тканей, связочного аппарата.
Ультразвуковой метод исследования ЛС у беременных, предложенный в течение последних 20 лет рядом авторов для диагностики и прогноза при симфизиопатиях, в основном сводится к измерению ширины симфиза.
Сам по себе этот показатель не отражает степень патологических изменений в симфизе, а также плохо или совсем не коррелирует с клиническими проявлениями и жалобами и не позволяет спрогнозировать самое грозное осложнение симфизита — расхождение или разрыв лона в родах.
В результате проведенного исследования мы можем предложить новые ультразвуковые симптомы, отражающие структурные изменения ЛС при симфизите у беременных, перспективные в плане их использования для дифференциальной диагностики.
Когда пройти УЗИ для подтверждения беременности?
Врач отправит женщину сделать УЗИ, в случае задержки месячных, и если при этом тест показывает слабую вторую полоску. Но перед обследованием назначит сдачу анализов крови на гормон, который называется хорионический гонадотропин (ХГ), и пациентке рекомендуется запомнить показатель его уровня. Эта информация может понадобиться при последующих обследованиях.
Также процедура потребуется при задержке очередных месячных, положительном тесте, но если при этом на гинекологическом осмотре врач не видит основных признаков беременности. Еще одним показанием являются болевые ощущения различного характера в нижней части живота. Обязательным станет УЗ-исследование при задержке на 1,5–2 недели и более (небольшие отклонения на 5–7 дней признаны нормальными), и после этого появились кровянистые либо коричневатые выделения любого объема.
Методика выполнения процедуры
На каком сроке на УЗИ видно беременность?
Безвредность и информативность ультразвукового исследования позволяет проводить его несколько раз за весь период вынашивания. При неотягощенной беременности, как правило, женщина проходит его три раза на 12–13 неделе, 22–23 и 31–32.
Такое изучение состояния матери и плода обеспечивает контроль его развития, своевременное обнаружение возможных патологий и разработку дальнейшей тактики лечебных мероприятий. На 12-13 неделе УЗИ предоставляет возможность оценить анатомические характеристики эмбриона, узнать толщину воротниковой зоны – основного показателя, помогающего выявить синдром Дауна.
Также на этом сроке делается первый анализ крови. На 22–23 неделе при помощи УЗ-диагностики устанавливается присутствие аномалий развития головного мозга, сердечно-сосудистой системы, желудка, кишечника, печени и почек. На этом этапе удается исключить ранее выявленные либо подозреваемые пороки развития плода.
Кроме того, после 20 недели становится доступным определить пол ребенка, поэтому этот срок многие родители ждут с нетерпением, зная, что вероятность врача ошибиться уже ничтожно мала. Обследование на 31–32 неделе помогает обнаружить поздние нарушения развития сердца и других внутренних органов. При нем изучается темп роста эмбриона, и соответствие его размеров норме.
Несмотря на то что ультразвук не несет никакого негативного эффекта, все равно врачи стараются данным исследованием не злоупотреблять. За почти 40 лет его применения не было выявлено ни одного случая принесенного вреда плоду, но лучше не рисковать. Поэтому в большинстве случаев первое УЗИ проводится на сроке не ранее 10–12 недели, когда уже можно визуализировать зачатки систем и органов.
Кроме этого, процедура, выполненная трансвлагалищной методикой, увеличивает опасность самопроизвольного аборта. Исходя из этих соображений установления факта зачатия делается только по строгим показаниям, и желание просто провериться или сделать первое фото для альбома будущего малыша не является таковыми.
Патология развития плода на УЗИ
Диагностика женского организма с помощью ультразвуковых волн не только демонстрирует результат с первых недель зачатия, также данное исследование способно зафиксировать биение сердца в возрасте 3-4 недель. На основании полученных данных, врачи способны охарактеризовать жизненную силу плода.
Современные технологии позволяют выявить нежелательные отклонения на ранних стадиях, например, внематочную беременность в организме. При обнаружении данной патологии, предпринимаются незамедлительные меры, которые снижают к минимуму угрозу бесплодия в дальнейшем. Также врач видит с помощью УЗИ гипертонус матки.
Подобная диагностика выявляет ложные симптомы, объясняются причины сбоя цикла (киста, фибромиома). В возрасте шести недель, доктор с помощью УЗИ видит многоплодность. То есть, исследование ультразвуком позволяет будущим родителям двойняшек или тройняшек, быть готовыми к такому пополнению.
Детальный анализ состояния организма, в процессе диагностики, на раннем сроке фиксирует малейшую вероятность выкидыша и врачом назначаются соответствующие меры, способные предотвратить данное обстоятельство.
Процедура подобного исследования выдаст точный результат, определяет точный срок, а при повторном проведении фиксирует половую принадлежность зародыша (девочка или мальчик). Вы будете знать заранее, кто появится на свет в вашей семье: мальчик или девочка. Иногда врач видит некоторые детали неточно, поэтому показания УЗИ могут меняться. Расхождение в прогнозируемых сроках, зачастую, составляет 7-14 дней.
Благодаря ультразвуковой диагностике патологию плода можно уже определить на ранних сроках и по возможности – откорректировать. Некоторые патологии коррекции не поддаются, они могут быть несовместимы с жизнью. В таком случае показано прерывание беременности.
Так, внутриутробно можно определить:
- Частичное или полное отсутствие конечностей.
- Отсутствие головного мозга.
- Деформацию позвоночника.
- Патологическое развитие внутренних органов.
Полагаться только на одни результаты УЗИ не стоит. Следует дополнительно провести анализы, которые в сочетании с ультразвуком дадут полную картину.
Читайте также:


