Нарост на сухожилии на ступне
Гигрома на сухожилии — методы лечения


Гигрома сухожилия развивается нечасто. Особого дискомфорта не доставляет, способна вызывать болезненные ощущения. Как справиться с подобным заболеванием, представляет ли оно опасность?
Гигрома – опухоль, возникающая рядом с суставом. При возникновении воспалительного процесса происходит заполнение околосуставной сумки жидким содержимым.
В результате появляется образование, выступающее над кожным покровом. Гигрома является доброкачественной кистой, не склонна к перерождению в злокачественные формы.
Заболевание способно развиваться на любом участке тела.
Гигрома сухожилия чаще всего поражает кисти руки, стопы, области под коленями. При небольших размерах образование не доставляет человеку дискомфорта и не вызывает болезненных ощущений. При увеличении провоцирует появление болей, ограничения подвижности. Возникает независимо от пола и возраста, но чаще диагностируется у молодых дам. Второе название заболевания – сухожильный ганглий.
В редких случаях у взрослых пациентов наблюдается уменьшение опухоли сухожилия. Однако самостоятельно рассасываются подобные гигромы нечасто, в будущем они появляются снова.
Причины и симптомы
В настоящее время точная причина возникновения гигромы не установлена. Выделяют несколько основных факторов, способных спровоцировать развитие болезни.
- Наследственность. Если родители имели предрасположенность к появлению кист, то данное свойство присутствует у детей.
- Несоразмерные физические нагрузки могут стать причиной разрыва сухожилий (особенно часто страдает ахиллово сухожилие).
- Ношение неправильно подобранных протезов, неудобной обуви.
- Воспалительные процессы в сухожилиях.
Часто подобное заболевание сухожилий становится следствием профессиональной деятельности. Его диагностируют у пианистов, спортсменов, рукодельниц.
Пациенты не всегда сразу обращаются к специалисту, обнаружив неизвестную шишку на теле. Это приводит к росту гигромы и появлению неприятных симптомов.
- Округлая форма,
- Возвышение над кожным покровом в области суставов,
- Гигрома подвижна, но в пределах определенной площади,
- Шишка имеет четкие контуры и границы,
- На ощупь образование плотное, твердое,
- При небольшом размере не вызывает неприятных ощущений,
- При отсутствии лечения увеличивается в объеме, начинает оказывать давление на нервные окончания, провоцируя появление болезненных ощущений, чувства онемения, нарушение двигательных возможностей,
- Боль усиливается при физических нагрузках,
- Кожный покров на опухоли не изменяется, возможно наличие небольшой шероховатости.
В запущенном состоянии гигромы оказывают неблагоприятное влияние на движение крови, передавливая вены. В данной ситуации отмечается синюшность кожного покрова, сильная болезненность, отеки ниже от пораженной области. Возможно полное ограничение двигательной активности. Выделяют несколько видов ганглия сухожилий в зависимости от способа сообщения капсулы с суставом.
- Клапан. Материнская оболочка разъединяется с капсулой при помощи клапана. При повышении давления в родительской полости жидкое содержимое перетекает в капсулу и не может вернуться обратно в виду того, что блокируется клапаном.
- Соустье. В подобном случае жидкость периодически перетекает из одной полости в другую.
- При изолированной форме гигромы отмечается полное разделение обеих оболочек. Однако у них существует общее место сращения.
Сухожильный ганглий различается по месту образования.
- Запястья,
- Ладони,
- Колени,
- Стопы,
- Шея.
При появлении признаков, указывающих на развитие кисты сухожилий, посещают медицинское учреждения для постановки диагноза и подбора подходящего лечения.
Лечение гигромы кисти

Терапия ганглия сухожилий назначается после проведения тщательной диагностики. Специалист проводит наружное обследование, включающее пальпацию гигромы. При необходимости назначают дополнительные методики.
- Ультразвуковое исследование. Помогает диагностироваться образования мягких тканей, не занимает много времени, не оказывает неблагоприятного влияния на организм.
- Рентген используется при длительном нахождении опухоли на теле. Метод помогает отделить костные гигромы от мягких.
- Пункция используется для точного подтверждения диагноза и исключения злокачественной формы.
Диагноз ставится после получения результатов всех исследований, назначается лечение.
Терапия включает разнообразные способы – хирургия, консервативные способы, использование народной медицины.
Подобное лечение подразумевает проведение хирургического вмешательства. Данная методика используется при больших размерах гигромы, ее быстром росте, наличии сильных болезненных ощущений. Особенно рекомендуется подобное лечение при образовании кисты после разрыва ахиллова сухожилия.
- Операция проводится в стационаре под местным обезболиванием.
- На воспаленном участке делается небольшой разрез.
- Через него проводится удаление капсулы с жидким содержимым.
- Сухожилия аккуратно отсекаются.
- После удаления гигромы рана ушивается, пациенту назначают курс антибактериальных медикаментов.
Операционное вмешательство сводит риск рецидива кисты сухожилий к минимуму. Возможно применение лазера для удаления гигромы. Методика аналогична обычному удалению, однако стоимость выше.

Лечение данным способом применяется на начальном этапе развития болезни. При небольших размерах опухоли. Выделяют несколько методик, относящихся к этой группе.
- Пункция. При помощи длинной тонкой иглы и шприца поводят отсасывание жидкого содержимого кисты. Стенки капсулы постепенно слипаются, образование исчезает. Иногда в полость вводят различные лекарства, способствующие быстрому рассасыванию кисты.
- При гигроме сухожилия стопы рекомендуется накладывать гипс на ногу для обеспечения неподвижности. Пациенту назначают лекарственные средства, способствующие быстрому рассасыванию.
Раньше применялась такая методика, как раздавливание. Однако подобное лечение считается травматичным, риск повторного развития заболевания высок.
В некоторых случаях используются физиотерапевтичекие методы – УВЧ, ультразвук, терапия магнитами, обертывания парафином. Лечение подбирается индивидуально для каждого пациента.
Народная медицина
Лечение народными средствами допустимо на начальном уровне развития болезни. Методов существует немало.
- Уксусом заливают яйцо, оставляют на четыре дня в темном месте. Спустя данное время скорлупа растворится, яйцо останется как бы в мешочке. Его достают и выливают желток в емкость. Взбивают, добавляют уксус и 100 мл скипидара. Тщательно перемешивают, хранят в холодильнике. Полученная мазь используется для лечения гигромы на сухожилии стопы, запястья, пальца.
- Сто грамм морской соли растворяют в половине литра теплой воды. Раствор применяют для приготовления компрессов.
- Ганглий на сухожилии кисти лечат при помощи чистотела. Область поражения распаривают, смазывают соком растения. Поверх накладывают шерстяную ткань и фиксируют бинтом. Процедуру проводят на ночь в течение трех недель.
- На маленькой площади (на мизинце на руке) используются компрессы из капусты с медом. Небольшой кусочек листа смазывают сладким средством и накладывают на повреждение.
- Смешивают равное количество настойки календулы и водки. Смачивают в растворе марлевую салфетку и накладывают на воспаление. Повторяют на ночь в течение трех дней, делают перерыв и повторяют снова.
- Свежую полынь измельчают до состояния кашицы. Смесь намазывают на ткань, делают компресс на ночь. Повторяют в течение пяти дней.
Народная медицина помогает в легких случаях заболевания. При больших размерах гигромы проводят хирургическое удаление.

Профилактика
Избежать ганглия сухожилий возможно при соблюдении профилактических мер.
- Уменьшают нагрузку, способную привести к повреждению сухожилий,
- Нагрузка распределяется симметрично на обе конечности,
- При любых повреждениях посещают медицинское учреждение,
- Вовремя лечат любые травмы и заболевания суставов и сухожилий,
- Используют специальную защиту для тела при физических нагрузках,
- При появлении первых признаков гигромы проходят тщательное обследование.
Гигрома сухожилия – неприятное заболевание. На начальном этапе легко излечивается при помощи консервативных методов. В запущенном состоянии требует хирургического вмешательства.
Удаление гигромы +18 — видео
Гигрома голеностопного сустава – это кистозное доброкачественное новообразование, которое возникает в области сустава. Такая опухоль может возникнуть на небольших подвижных суставах: лучезапястном, голеностопном. Гигрома на голеностопе способна принести достаточно серьезный дискомфорт, усиливающийся при ношении узкой или неудобной обуви. При постоянном давлении на сустав опухолевое образование увеличивается в размерах и в этом случае потребуется лечение гигромы на голеностопном суставе у специалиста.
- 1 Гигрома голеностопа: причины возникновения и образования
- 2 Клиническая картина при гигроме голеностопа
- 3 Диагностика
- 4 Лечение гигромы голеностопного сустава
- 4.1 Медикаментозное лечение опухоли на голеностопе
- 4.2 Физиотерапевтические методы лечения гигромы стопы
- 4.3 Оперативное лечение гигромы
- 4.4 Народные средства для лечения голеностопной гигромы
- 5 Профилактика заболевания
- 6 Осложнения и последствия
- 6.0.1 Нужна консультация нашего специалиста?
- 6.1 Ведущие клиники Москвы, Санкт-Петербурга и других городов
- 6.2 Рекомендуем прочитать:
Гигрома голеностопа: причины возникновения и образования
Гигрома голеностопного сустава развивается при регулярных нагрузках и травм этого сочленения. Опухоль – это своеобразное осложнение артроза или выступать, как воспаления сухожилия. В некоторых случаях опухоль имеет характер наследственности, и выступать, как семейное заболевание.
- различные травмы голеностопного сустава;
- отек может возникнуть в результате наличия у человека лишнего веса;
- большие физические нагрузки. Чрезмерная нагрузка на голеностоп способствует образованию уплотнений (кисты) в суставе голеностопа;
- какое-либо заболевание сустава;
- генетический фактор.
Развитие и образование гигромы голеностопного сустава довольно часто ассоциируют с различными травмами на голеностоп и лодыжку. Образовавшаяся шишка возникает в соединительной ткани при травмировании сустава, к примеру, от удара или компрессии.
Одной из причин может быть и то, что патология развивается в результате болезни сустава: артроз или артрит. Кроме того, киста на месте сочленения возникает при медленном процессе воспаления в сухожилиях или суставной сумке.
Очень сильно голеностоп нагружается из-за лишнего веса, а это в свою очередь, повышает риск возникновения травмы, которые способствуют образованию гигромы голеностопа. Люди с избыточным весом могут относиться к группе риска развития кисты в суставах ног.
Клиническая картина при гигроме голеностопа
При гигроме на голеностопном суставе появляется небольшая шишка (опухоль). Уплотнение чаще всего находится немного выше косточки на ступне, однако, припухлость может возникнуть в любой части голеностопного сустава.
Гигрома голеностопного сустава может встречаться, как у взрослого, так и у ребенка. Однако, женщины чаще подвержены развитию гигромы на суставе ног.
Опухоль развивается постепенно и может медленно увеличиваться в размерах. На первом этапе гигрома может выглядеть, как маленькая шишка на лодыжке. Эпидермис (кожа) на месте возникновения кисты не изменена, нет дискомфорта и боли при надавливании. В дальнейшем опухоль начинает увеличиваться в размере, а кожный покров изменяться. Кожа приобретает красноватый оттенок, шелушиться и бледнеть. Если часто сдавливать гигрому, то впоследствии кожа становится синюшного цвета.
Если гигрома голеностопного сустава в норме, то область косточки не вызывает болевых ощущений. Если шишка в том месте, где имеется большое количество нервных окончаний, возникает болевой синдром, усиливающийся при надавливании. Болевые ощущения могут возникать и при крупных гигромах, способные сдавливать нервные окончания.
Гигрома левого или правого сустава голеностопа может иметь такие типичные симптомы, которые распознаются самостоятельно, без помощи врачей:
– дискомфорт при нашении обуви;
– шишка или припухлость на косточке;
– опухоль быстро увеличивается в размерах;
– изменение кожного покрова (не всегда).
Если гигрома голеностопа не болит, стоит обратиться к врачу и пройти обследования, чтобы полностью исключить другие патологии сустава и какие-либо воспалительные заболевания, протекающие в хронической или подострой форме.
Диагностика
Выявить причины возникновения шишки на голеностопе может только доктор. Болезнь гигрома может быть схожа на другие новообразования, поэтому для точного диагноза необходимо пройти дополнительные обследования.
Травматолог или ортопед – это именно те врачи, к которым необходимо обратиться в первую очередь. Если наблюдается гигрома голеностопного сустава у ребенка, то диагностирует болезнь детский ортопед.
Чтобы диагностировать гигрому на голеностопном сустава требуются следующие исследования:
- Рентгенография;
- КТ или МРТ;
- Визуальный осмотр больного;
- Пункция.
Пальпация и визуальный осмотр пациента позволяют предположить диагноз. Для того чтобы исключить другие патологии, стоит провести дополнительные обследования. Очень часто вполне может хватить и рентгена, чтобы определить гигрому голеностопа, но в некоторых случаях, КТ или МРТ также не помешает. Два последних метода диагностики считаются самыми точными, поэтому, если есть результаты МРТ и КТ, назначать другие методы диагностики уже не стоит.
Если наблюдается сильная боль в области уплотнения, необходимо сделать пункцию с последующим анализов всего содержимого появившиеся опухоли. При гигроме в полости будет находиться жидкость с нитями фибрина. Имеющиеся патогенные организмы в полости кисты показывают наличие инфекционного заболевания. Так случается, если киста образовалась в результате воспаления сухожилия или сустава. По имеющимся анализам врач назначает соответствующее лечение гигромы на щиколотке.
Лечение гигромы голеностопного сустава
Лечение гигромы голеностопного сустава может быть медикаментозным и немедикаментозным. К немедикаментозным методам лечения шишки на голеностопе можно отнести использование народных средств и физиотерапию. Кроме того, имеется и такой вид лечения, как оперативное вмешательство.
Операция является самым эффективным и действенным методом лечения. Проводится достаточно быстро и не потребует продолжительной реабилитации, позволяет полностью удалить опухоль и капсулу кисты, минимизируя повторное появление отеков и припухлости. Удаление гигромы голеностопного сустава хирургическим методом используют в большинстве случаев.
Медикаментозное лечение гигрому может быть неэффективным или давать только временный результат. Все дело в том, что при лечении лекарствами капсула кисты останется в соединительной ткани и спустя некоторое время снова может набраться серозной жидкостью и опять воспалиться.
Не всегда люди, которые столкнулись с гигромой голеностопа, согласны провести операцию и медикаментозное лечение будет самым востребованным терапевтическим методом. Лечение заключается в том, что уменьшается отек и устраняется киста при помощи различных гелей и мазей.
Лечение используют:
– для уменьшения отека применяют препараты с кортикостероидами;
– для вытягивания гноя используют мази – это нормализует обменные процессы и ускоряется выведение жидкости из полости;
– для снижения отека и стимуляции кровотока назначают разогревающие средства;
– чтобы улучшить обменные процессы и ускорить восстановление в голеностопе врач назначает гомеопатические препараты.
При домашнем лечении гигромы суставов ног желательно остановить выбор на следующих медикаментах:
Мази стоит использовать каждый день несколько недель. Врачи, как правило, рекомендуют применять препараты до тех пор, пока гигрома не исчезнет полностью. Гель Труамель часто применяется комплексно с физиотерапией, к примеру с фонофорезом. Данный метод лечения способен ускорить восстановление тканей вокруг гигромы голеностопа.

Грязелечение используется, как дома, так и на санаторно-курортном лечении
Магнитотерапия при гигроме стопы. Метод физиолечения заключается в том, что на лодыжку, как взрослому, так и ребенку на пораженную гигромой область прикладывают специальное устройство, которое генерирует постоянное или переменное магнитное поле: происходит постепенное прогревание воспаленной конечности.
Пелоидотерапия (парафинотерапия). Также является одним из эффективных методов лечения гигромы на суставе голеностопа. На сустав наносится горячий парафин, и накладывают повязку. Парафин начинает медленно остывать и равномерно прогревать гигрому.
Благодаря воздействию тепла проходят болевые ощущения и уменьшается отек. Физиотерапия при гигроме врач может назначить курсом, примерно 10-15 процедур, которые проводятся ежедневно или через один день.
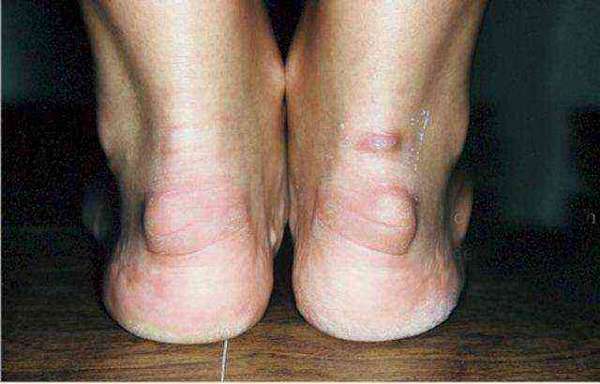
Нарост на пятке может появиться по разным причинам у человека в любом возрасте. Существует несколько его разновидностей. Одни дают о себе знать сразу, другие растут постепенно, а потом причиняют ощутимый дискомфорт. Важно знать, что делать при появлении таких патологий, к какому врачу обращаться за получением квалифицированной помощи.
Виды наростов
Существует много разновидностей образований, которые способны появиться в обозначенной зоне.
Чаще всего диагностируется:
- пяточная шпора,
- деформация Хаглунда,
- мягкие шишки,
- кожистые мозоли.
Каждая патология имеет свои клинические проявления, но у них примерно одинаковые пусковые механизмы.
Причины возникновения наростов
Главная причина появления наростов на пяточной кости, мягких шишек и кожистых мозолей – высокая нагрузка, приводящая к возникновению травм. Лишний вес, частая продолжительная ходьба, тесная обувь, высокие каблуки, неправильный подъем – все это способствует замедлению кровотока, нарушению питания суставов. Как результат, развитие патологических процессов, способных привести человека к инвалидности. Их обязательно нужно лечить. Но терапия без устранения главного фактора-провокатора демонстрирует лишь временный эффект.
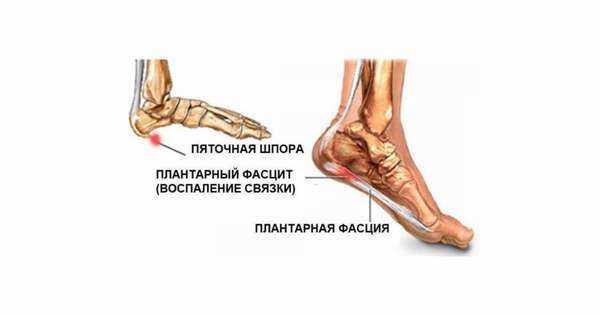
Пяточная шпора
Заболевание, при котором производит увеличение пяточной кости в сторону подошвы. Подобный дефект сегодня выявляется в 10% случаях из всех костных патологий. Чаще всего он формируется у женщин после сорока лет.
- больные сахарным диабетом,
- люди, страдающие ожирением,
- пациенты, в анамнезе которых есть патологии, при развитии которых в организме нарушается кровообращение,
- спортсмены, постоянно травмирующие ноги в зоне стопы,
- женщины, часто использующие обувь на очень высоком каблуке,
- дети с продольным плоскостопием,
- пациенты, в анамнезе которых есть болезни позвоночника, ревматоидный артрит, подагра, остеоартроз.

После пятидесяти лет очень часто происходит уменьшение жировой подушки в пятке. И это тоже приводит к появлению пяточной шпоры.
В своем развитии заболевание проходит несколько этапов.
- На первой стадии у человека при ходьбе или беге появляется резкая боль, которая усиливается при опоре на пятку. Они проявляются в виде прострелов, заставляют человека останавливаться и приподнимать ноги.
- На втором этапе первые болевые ощущения стихают. Они начинают появляться с утра, когда человек после сна пытается делать первые движения, потом снижаются, и усиливаются в вечернее время.
- Третья стадия диагностируется, когда состояние ухудшается, приступы боли возникают и в моменты отдыха. Стараясь от них избавиться, пациент бессознательно начинает прихрамывать.
Если шпоры растут сразу на двух пятках, ходьба становится возможной только с применением костылей.
Определяется заболевание на основании жалоб больного. Болевые прострелы – главный диагностический критерий, позволяющий идентифицировать патологию в 90%. Для подтверждения подозрений хирург во время осмотра старается сильно надавить на середину пятки пациента и на боковую зону. Усиление болевого синдрома говорит в пользу правильности предположений. После врач оценивает подвижность стопы и определяет стадию болезни.
Для проведения лечения необходимо знать, какие размеры имеет пяточная шпора. Определить их помогает рентген. Снимки показывают и точное расположение дефекта. Если шип имеет округлую форму, диагностируется первая стадия патологии, в запущенных стадиях нарост приобретает форму когтя птицы.
Иногда доктор может выписать направление на МРТ. Такое обследование позволяет оценивать состояние окружающих тканей. В процессе лечения нередко используется УЗИ. При помощи него оцениваются результаты терапии.
Иногда приходится дифференцировать пяточную шпору от шипицы. Шпора формируется только на кости пятки, при росте прорезает мягкие ткани. Шипица может расти и на ладони, и на стопе. Старт патологии дает заражение вирусом папилломы человека. Внешне шипица похожа на маленький узелок. Это не костное образование.
Усиливать эффект медикаментозной терапии помогают:
- лечебные ванны (с грязью, парафином, с минералами),
- электрофорез,
- магнитотерапия,
- лечебный массаж.
В течение проведения лечения больной на ночь должен надевать на ногу ортрез – специальное приспособление, которое помогает фиксировать стопу под прямым углом. Такое положение помогает максимально снижать нагрузку и предупреждать развитие воспалительных процессов.
Если подобное лечение не помогает, врач принимает решение о применении:
- лазерной терапии,
- ударно-волновой процедуры,
- электрофореза,
- УВЧ.
Лазерная терапия не позволяет убирать саму шпору, но снимает отек, снижает воспалительный процесс, устраняет боль. Первый курс состоит из десяти процедур, проводятся они ежедневно. Потом двухнедельный отдых, и лечение снова возобновляется. Специалисты отмечают, что лазерная терапия усиливает действие применяемых медикаментозных препаратов, ускоряет процесс лекарственного лечения, приближает выздоровление. У нее полностью отсутствуют побочные эффекты, процедуры не вызывают аллергии. Но у лазерной терапии есть целый перечень противопоказаний. Ее запрещено использовать, если у пациента есть опухоли невыясненной этиологии, проблемы с сердцем, дыхательной системой, органами кроветворения. Нельзя принимать такое лечение больным сахарным диабетом.
Во время проведения ударно-волновых процедур воздействие на пяточную шпору осуществляется звуковой волной, имеющей низкую частоту. Она помогает улучшать кровообращение, снимать отечность, боли, восстанавливать структуру поврежденных сухожилий, разрушать кацинаты.

Электрофорез и УВЧ терапия тоже обладает похожими эффектами. Поэтому выбор способа воздействия осуществляется с учетом технических возможностей учреждения, в котором проводится лечение пяточной шпоры и финансов пациента.
В особо тяжелых случаях, когда становится ясно, что избавиться от пяточной шпоры при помощи консервативных методов не представляется возможным, назначается оперативное лечение. Сегодня оно выполняется при помощи эндоскопического удаления или мини инвазивной операции, которая проводится под контролем рентгена.
При выборе первого варианта исполнения в области пятки производится два небольших разреза. В одно отверстие вводится камера, в другой эндоскопический инструмент. Хирург отсекает костный отросток, наблюдая за своими манипуляциями в мониторе. Поскольку шпора на пятке – костный нарост, удалить его можно только при помощи микроскопической фрезы. Операция проводится под местной анестезией. Восстановительный период длится две недели.
Мини инвазивная операция предполагает произведение одного разреза (3 мм). За своими манипуляциями хирург наблюдает с помощью рентгена. Такой способ оперативного вмешательства сопряжен с минимальными послеоперационными осложнениями, он имеет еще более короткий восстановительный период. Чтобы избежать развития эмболии, тромбоза и инфицирования, пациент в период восстановления обязательно принимает курс антибиотиков.
Деформация Хаглунда
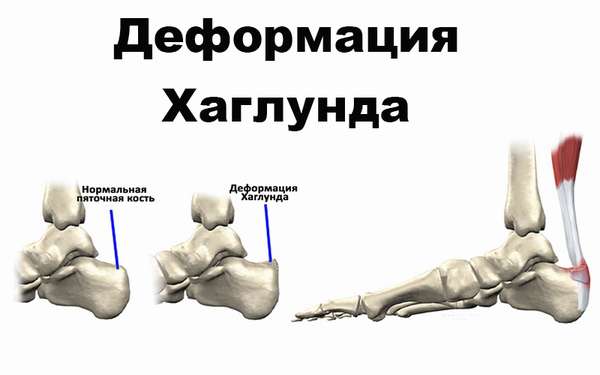
Ученые пока не могут объяснить причины возникновения деформации Хаглунда. Они предполагают, что большую роль играет наследственность. Замечено, что среди больных много тех, у кого есть плоскостопие, при котором происходит заваливание стопы внутрь. В таком положении сухожилие неправильно ложится на пяточную кость и во время сгибания подошвы постоянно травмируется. Деформация Хаглунда развивается и при наличии слишком высокого продольного свода стопы. Патология формируется на одной или сразу двух ногах. Диагностируется она при помощи рентгенографии.
При составлении терапевтической схемы учитывается развитие клинической картины. Иногда воспаление сумки сухожилия выражено слабо, тогда на кости появляется твердый нарост. Избавляться от него можно только при помощи хирургической операции. Во время ее проведения убирается костный нарост, иссекается воспаленная сумка, удаляются кисты, развивающиеся внутри ахиллового сухожилия.
Если при развитии клинической картины преобладающее значение имеет воспаление сумки, заболевание лечится консервативным путем.
- принимать противовоспалительные препараты в форме таблеток,
- прикладывать к больному месту холод (лед, завернутый в полотенце),
- выполнять лечебную гимнастику,
- снижать давление задников туфель и ботинок при помощи силиконового пластыря,
- выбирать для ношения обувь с мягкими задниками.
Полезным считается применение ортеза – специального приспособления, которое помогает фиксировать положение стопы под углом в 90 градусов и полностью исключать движения в больном суставе. Отсутствие нагрузки усиливает эффект медикаментозной терапии.
Мягкие шишки
Появление на пятке стоп мягких шишек – распространенное явление. Многие из нас не придают им значения, принимая подобные изменения за косметический дефект. Человек обращается за помощью к специалистам только тогда, когда мягкие шишки начинают стремительно увеличиваться в размерах и нестерпимо болеть.
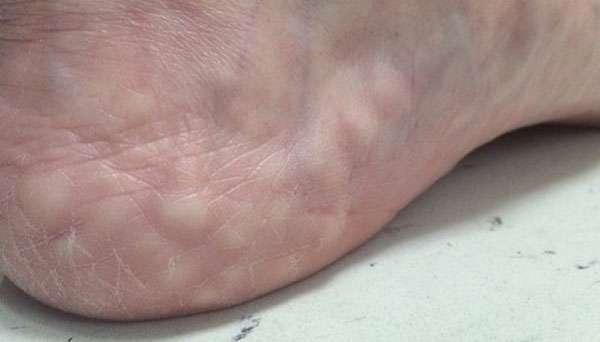
Причин появления уплотнений на стопах много.
Среди них самыми частыми являются:
- травмы, при которых происходит ушиб стопы,
- воспаление лимфатических узлов,
- перенесенные инфекционные заболевания,
- формирование опухоли доброкачественного или злокачественного характера,
- образование жировика,
- нагрузка, сформированная лишним весом,
- аллергическая реакция,
- кисты кожи.
Сделать общее описание мягких шишек, формирующихся на стопах, трудно. Развитие клинической картины зависит от того, что послужило причиной их появления. При обнаружении патологии необходимо немедленно обращаться к врачу и вместе с ним выявлять фактор-провокатор. От того, как точно он будет определен, будет зависеть эффективность лечения.
Терапевтическая схема состоит из нескольких позиций:
- В первую очередь осуществляется этиотропная терапия, позволяющая устранять причины патологии.
- Параллельно с этим осуществляется местная обработка пораженных участков.
- Больному рекомендуют больше уделять внимание гигиене ног, ликвидировать трение, которое возникает во время ношения предметов одежды и обуви.
Гемангиомы, липомы, фолликулы, кисты, бородавки подлежат хирургическому удалению.
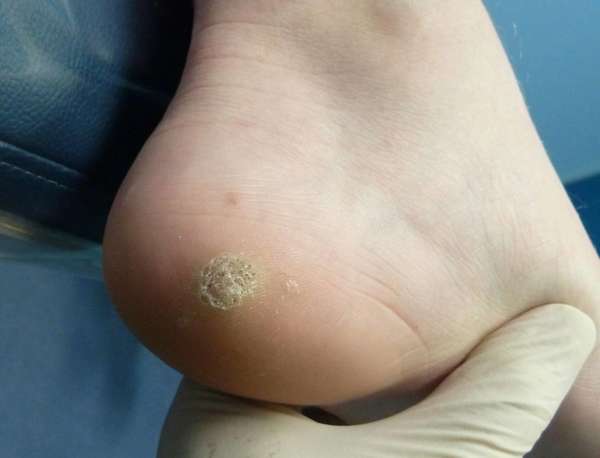
Кожистая мозоль
Существует две разновидности мозолей: кожистые и костные. Первые возникают по причине трения обуви о кожу, формирования чрезмерного давления на стопы. Вторые являются результатом неправильно сросшихся после переломов костей.
Кожистые мозоли, в свою очередь, делятся на:
- Мокрые (мягкие). Они отличаются высокой болезненностью, способны самопроизвольно надрываться и инфицироваться. Если такое осложнение не происходит, со временем мягкая мозоль твердеет и роговеет.
- Сухие (твердые). Они не такие болезненные, как мокрые. Поверхность покрыта толстым роговым слоем.
- Натоптыши. Это разновидности сухих мозолей. Они формируются исключительно на подошве ног, обладают большими размерами. Причина их появления – неправильно подобранная обувь.
- Стержневые. Это разновидность сухой мозоли, внутри которой сформировался нарост. Он появляется на поздних стадиях развития. Предварительно по центру появляется лунка, стенки которой со временем твердеют. Лечить самостоятельно такое образование нельзя.
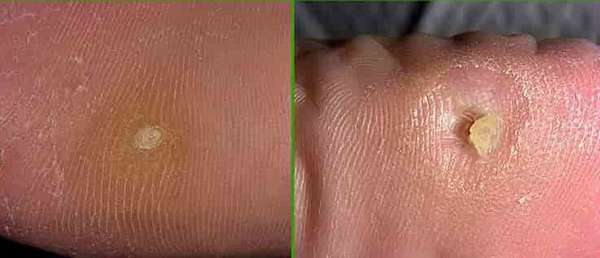
Застарелые натоптыши способны деформировать стопу, спровоцировать развитие плоскостопия. Особенно опасным считается появление кожистых мозолей у людей, страдающих сахарным диабетом. Они развиваются сложнее, легче инфицируются.
Диагностируется заболевание на основе первичного осмотра. Врач для составления терапевтической схемы должен точно установить, какой тип мозолей образовался, какую степень запущенности они имеют.
Мокрые мозоли необходимо обязательно вскрывать. Для этого врач предварительно дезинфицирует пораженный участок, берет в руки стерильную иглу от одноразового шприца, втыкает ее в тело мозоли там, где кожа отошла от тканей. Потом дает возможность жидкости вытечь самостоятельно. Надавливать и ускорять этот процесс нельзя. Поверхность опавшего образования повторно обрабатывается антисептиком.
Опавшую кожу обрезать нельзя. Можно слегка придавливать ее тампоном. Когда она подсохнет, превратится в крышечку, которая будет надежно защищать ранку от проникновения болезнетворных бактерий. Сразу после прокола поверх больного участка накладывается стерильная повязка. Долго держать ее на ноге не стоит: чтобы ранка быстро зажила, коже необходимо обеспечить доступ воздуха. Поэтому на время сна повязку лучше снимать. При смене перевязки в области волдыря появляется сильное жжение. Убрать его можно, приложив на несколько минут к ранке тампон, смоченный в холодном молоке.
Бороться с сухими мозолями сложнее. Основной упор при проведении лечения делается на их смягчение.
Для этих целей важно ежедневно воспроизводить следующий алгоритм действий:
- Сначала ноги распариваются в ванночке (предварительно в воду полезно добавить насколько капель масла чайного дерева или настойку календулы).
- Когда роговой слой распаренной мозоли станет мягким, его нужно почистить пемзой.
- После ноги тщательно вытираются мягким полотенцем, поверх сухой мозоли густым слоем накладывается любой увлажняющий крем. Специалисты советуют в него перед применением добавить витамин Е (он продается в аптеках в ампулах). Если нет под рукой крема, его можно заменить средствами народной медицины. Хорошо помогает мазь, приготовленная из равного количества растопленного свиного сала и сока чистотела.
- На завершающем этапе на ноги необходимо надевать шерстяные носки (тепло усилит терапевтический эффект используемых средств).
Аналогичным способом лечатся и натоптыши. Есть небольшие поправки, которые полезно учесть для проведения терапии в домашних условиях. Для распаривания ног в воду, кроме масла чайного дерева, специалисты рекомендуют дополнительно добавлять яблочный уксус. Снимать болевые ощущения можно холодными ванночками, в воде которых предварительно была растворена каменная соль (на литр воды столовая ложка). На ночь вместо увлажняющего крема лучше использовать компрессы с кашицей, приготовленной из тертого репчатого лука.
Мозоли со стержнем лечить самостоятельно нельзя. Избавиться от него поможет только вытравление агрессивной кислотой. Процедура эта болезненная, проводить ее необходимо крайне осторожно. Делать это должен опытный врач.
Размягчить натоптыши помогут таблетки аспирина. Пять штук растираются в порошок, в него добавляется ложка лимонного сока и воды. Кашица накладывается на поверхность натоптышей. Ноги сверху прикрываются целлофаном, а потом укутываются теплым полотенцем. Аппликация снимается через пятнадцать минут, жесткая кожа обрабатывается пемзой, а потом на нее накладывается любой увлажняющий крем.
В аптеках продаются специальные препараты, способные заменить средства народной медицины и ускорить выздоровление. На что нужно обратить внимание?
Применять средства необходимо крайне осторожно: при обработке мозолей стараться не задевать соседние здоровые ткани.
Лечить костные мозоли можно только хирургическим путем. Методы радикальной терапии применяются только в том случае, если образование вызывает резкую боль.
Профилактика
Зная о том, почему на пятке образуются описанные выше дефекты, несложно понять, что необходимо делать для предупреждения их появления. В первую очередь, полезно внимательно относиться к выбору обуви.
- Покупать только то, что подходит по ноге (между мысиком обуви и большим пальцем стопы должен оставаться небольшое свободное пространство).
- Чаще носить обувь с мягкими задниками.
- При ношении пары не должно создаваться излишнее давление в подъеме и по бокам.
- Если приходится долго ходить на высоких каблуках, нужно подкладывать в носок губчатую прокладку.
- В течение дня полезно несколько раз снимать обувь и давать ногам немного отдыхать.
- Тщательно следить за гигиеной стоп, при наличии высокой потливости применять специальные гели и спреи, позволяющие снижать интенсивность выделения пота.
- Сбалансировано питаться.
- Отказываться от вредных привычек.
Важно также контролировать свой вес и следить за иммунитетом.
Читайте также:


