У инвалида чтобы не атрофировались мышцы
Если пожилой человек, которого болезнь приковала к постели, долго лежит без движения, то его руки и ноги через время застывают в одном положении. Вначале они просто с трудом сгибаются или разгибаются, затем движение сопровождается выраженной болью, а потом и вовсе становится невозможным. Называется это состояние контрактурой.
Неподвижность суставов развивается не только у людей, чьи конечности обездвижены болезнью, операцией или травмой. Контрактуры у лежачих больных могут возникать и при изначальной нормальной мобильности сустава — когда пожилой человек не может или не хочет двигать совершенно здоровыми ногами или руками: при тяжелой деменции, заболеваниях нервной системы или выраженной депрессии. Чтобы сустав не зарос рубцовой или хрящевой тканью, чтобы из-за этого не образовывались пролежни, лечение контрактуры у лежачих больных должно быть своевременным и грамотным. Оптимальный вариант – предпринимать меры против обездвиженности суставов сразу, как только человек стал лежачим, тем более, что это поможет улучшить общее состояние. О том, как проводить профилактику и лечение контрактур, мы и поговорим.
- Что такое контрактура и почему она развивается
- Почему нужно лечить контрактуры
- Как заподозрить контрактуру
- Лечение
- Массаж
- Физиопроцедуры
- Гимнастика
- Шинирование
- Медикаментозное лечение, в том числе новокаиновые блокады
- Операция
- Профилактика
Что такое контрактура и почему она развивается
Контрактурой называется такое ограничение движения в суставе, когда даже помощник не может его полностью согнуть или разогнуть. Возникает оно вследствие различных причин:
- кожного рубца над суставом;
- таких заболеваний сустава, которые видоизменяет форму соприкасающихся костей: артроза или артрита;
- болезней мышц, чье сокращение и расслабление обеспечивает движение этого сустава;
- болезней и травм сухожилий или связок, из-за чего костное сочленение не может двигаться в прежней амплитуде;
- заболеваний, которые делают движение в суставе болезненным;
- патологий нервной системы (инсульта, опухоли мозга, повреждений спинного мозга), когда к мышцам, двигающим сустав, или не может поступить команда сокращаться, или не проходят импульсы, которые должны поддерживать мышечные волокна в тонусе;
- психических расстройств, которые вынуждают человека длительно находиться в одном положении и мешать попыткам со стороны другого человека разогнуть или согнуть конечность.
Первые 5 причин составляют пассивный вид контрактуры у лежачего больного, а последние две, при которых препятствий в самом суставе нет – активный ее вид. В целом, эта классификация отображает как причины, по которым развивается малоподвижность сустава, так и нужна для того, чтобы подобрать лечение контрактуры у лежачих больных.
Почему нужно лечить контрактуры

Какой бы ни была причина уменьшения подвижности в суставе, если это состояние не корректировать, развивается следующее:
Контрактуры еще больше ограничивают подвижность лежачего больного. Развиваясь в коленных или тазобедренных суставах, они мешают ему самостоятельно менять положение в кровати. Это повышает риск развития застойной пневмонии.
Если неподвижными становятся суставы рук, лежачий больной теряет способность самостоятельно пользоваться столовыми приборами, вытирать лицо, поправлять одежду и выполнять другие важные действия.
Такое ограничение действий у человека, находящегося в ясном сознании, вызывают депрессию. Даже если он не может это сказать из-за афазии после инсульта, будьте уверены: он морально подавлен.
Как заподозрить контрактуру

Контрактуры у лежачих больных могут иметь различную степень, которая зависит от нормальной амплитуды движений в суставе: при 1 степени движения ограничены не более, чем на 5% от нормы, при последней – амплитуда меньше, чем ½ нормы.
Лечение
Оно зависит от причины контрактуры, степени ее выраженности, вынужденного положения конечности и стадии, на которой находится патологический процесс (развилось ли укорочение мышц, или уже сустав фиксирован соединительной или костной тканью).
Лечение нужно начинать как можно раньше. Если неподвижность сустава развилась в результате инсульта, то время начала терапии должен указать врач, так как движения в конечности стимулируют работу мозга, а в некоторых случаях ему нужно дать время восстановиться. Обычно это – 5-7 сутки от произошедшей мозговой катастрофы.
Он применяется при всех видах контрактур и на любых ее стадиях. Задача массажа – усилить кровообращение в мышцах, воздействовать на их тонус.
Массаж выполняется с помощью различных массажных движений: приемы одного рода (поглаживание, вибрация) нужны, чтобы расслабить те мышцы, которые находятся в гипертонусе, другие (пощипывание, растирание) – чтобы привести в тонус расслабленные мышечные волокна.
- Уход за лежачими больными в домашних условиях
- Реабилитация после эндопротезирования тазобедренного сустава
- Застойная пневмония у лежачих больных: симптомы, лечение, профилактика
Начинать выполнять массаж должен специалист с медицинским образованием и опытом работы с контрактурами. Продолжать им заниматься, или проводить второй в день сеанс могут родственники, которым массажист покажет все необходимые движения.
Массаж лучше всего выполнять, нанося на кожу камфару или другое средство, которое будет усиливать кровообращение в пораженной конечности.
В лечении контрактур у лежачих больных применяется комплекс из различных физиотерапевтических методов:
- теплых местных ванн, в которые укладывается пострадавшая конечность, устраняют гипертонус мышц;
- накладывания подогретых лечебных грязей на перенапряженные мышцы. Грязелечение желательно чередовать с парафиновыми или озокеритовыми аппликациями;
- гальванизации, которая тоже нужна для устранения гипертонуса, улучшения кровообращения в мышцах;
- электрофореза с новокаином – процедуры, которая оказывает обезболивающее действие;
- электростимуляции тех мышц, тонус которых значительно снижен, из-за чего они не оказывают противодействия мышцам-антагонистам.
Тепловые процедуры рекомендуется выполнять перед упражнениями. Электрофорез с новокаином – после гимнастики.
Этот этап лечения тоже проводится при контрактурах любого происхождения. Гимнастика должна проводиться каждый день, и заключаться в постепенном увеличении нагрузки и амплитуды. Сначала выполняют пассивные – с помощью реабилитолога или родственника – движения в пораженном суставе. Потом переходят к активной разработке сочленения, когда больной сам пытается согнуть, разогнуть или повернуть конечность в другую сторону.
Если контрактура 3-4 степени, то первые несколько занятий выполняются только с помощью пассивной проработки сустава. После того, как амплитуда движений начнет увеличиваться, пожилого человека стимулируют выполнять некоторые упражнения самому. Для этого чаще всего применяются различные эспандеры, резиновые жгуты, мячи. Для коленных суставов могут использоваться шины с эластичной тягой.
При лечении контрактур у лежачих больных действует такое правило: чем чаще будут выполняться упражнения, тем быстрее произойдет восстановление. Если гимнастика вызывает боль, перед ее выполнением проводят обезболивание с помощью внутримышечных уколов или, если боль достаточно сильная, то и новокаиновых блокад.

Этот метод лечения предполагает наложение гипсовых лонгет или корректирующих шин для того, чтобы придать правильное положение конечности с контрактурой. Зачастую грамотно и вовремя выполненное шинирование помогает избежать операции.
Шинирование не должно быть очень тугим, чтобы можно было ежедневно снимать фиксацию, выполнять массаж и гимнастику, и после этого снова укладывать ногу или руку в гипс.
Если в суставе уже разрослась соединительная ткань, могут проводиться манипуляции, при которых в область возле сустава вводят растворяющие ткань ферменты.
Хирургические вмешательства применяются при контрактурах тяжелой степени, когда или произошло сильное укорочение мышц, или соединительная ткань заместила мышцы или проросла в сустав. Для коррекции этих состояний могут выполняться различные виды операций:
Профилактика
Профилактика контрактуры у лежачих больных заключается в проведении следующих мероприятий, которые нужно выполнять ежедневно сразу после того, как Ваш пожилой родственник перестал вставать. Это:
- Что происходит в мышцах?
- Почему развивается атрофия?
- Симптоматика
- Как лечить?
- Видео по теме
Патологическим процессом с деформацией мышечных волокон, при котором происходит мышечное истощение, приводящим к тому, что в будущем миоволокна исчезнут, является атрофия мышц. Там, где произошло отмирание мышц, возникает соединительная ткань, больной утрачивает двигательную активность, он не контролирует свое тело. Мышечная атрофия происходит при повреждении церебральных, спинномозговых структур.
Еще мышечное атрофирование происходит из-за:
- Нарушенных процессов метаболизма.
- Инвазий глистами.
- Старческого возраста больного.
- Травматического воздействия.
- Сбоя функций эндокринной системы.
- Длительной гиподинамии.
- Голода.
Что происходит в мышцах?
Болезнь начинается с гипотрофии, сначала нарушается питание мышц. Возникает кислородное голодание, дефицит питательных компонентов тканей мышц. Белки, входящие в состав миоволокон, из-за дефицита питания, воздействия токсинов начнут разрушаться. Происходит замена белков фибриновыми волокнами. Экзогенные и эндогенные факторы приводят к дистрофии мускулов на уровне клеток. К атрофированной мышце не поступают питательные компоненты, в ней происходит накопление токсических соединений, в будущем она отмирает.
Почему развивается атрофия?
Обстоятельства, из-за которых возникает мышечная атрофия, бывают двух типов. Первый тип относится к отягощенной наследственности. Происходит усугубление состояния неврологическими расстройствами, но они не провоцируют атрофию. Вторичный вид патологии связан с внешними первопричинами: патологиями и травмированием. У взрослого человека мышцы начнут атрофироваться сперва на руках.
У детей миоволокна атрофируются из-за:
- Неврологических нарушений, например, аутоиммунная патология, вызывающая парез мышц (синдром Гийена-Барре).
- Доброкачественной псевдогипертрофической миопатии (миопатия Беккера). Появляется из-за отягощенной наследственности в подростковом возрасте и у молодых людей 25–30 лет. Это легкая степень атрофических изменений с поражением икроножных миоволокон.
- Травмы при родах, тяжело протекающей беременности.
- Спинномозгового паралича у ребенка, вызванного инфекцией (полиомиелит).
- Инсульта у ребенка. Нарушаются микроциркуляторные процессы в сосудах головного мозга из-за тромбов или геморрагии.
- Аномального развития поджелудочной железы.
- Хронически протекающих воспалений мышечных тканей.
Основные причины мышечной атрофии у взрослых:
- Работа, при которой человек испытывает постоянное перенапряжение.
- Неправильно подобранные занятия физкультурой, когда нагрузка неверно рассчитана по весу человека.
- Эндокринные дисфункции. Если человек болен, например, сахарным диабетом, то нарушаются процессы метаболизма, возникнет полинейропатия.
- Полиомиелитная инфекция или иные инфекционные патологии, вызывающие нарушение движений.
- Онкологические процессы позвоночного столба, вызывающие сдавление спинномозговых нервных волокон. Нарушается их питание с проводимостью.
- Парализация после травмы, инфарктных изменений головного мозга.
- Сосудистые нарушения и расстройства ЦНС, ПНС. Возникает дефицит кислорода, мышцы голодают.
- Хронический интоксикационный синдром, возникающий при длительном контакте химическими токсинами, алкогольная, наркотическая интоксикация.
- Физиологическое старение, из-за которого мышцы атрофировались.
Проявления атрофии наступят из-за неправильно подобранной диеты, если длительно голодать, то организм испытывает дефицит питательных компонентов, мышцам не хватает белка, они распадаются. У ребенка процессы дистрофии и дегенерации миоволокон развиваются после хирургического вмешательства. Реабилитационный процесс затягивается, ребенок вынужден долго быть обездвиженным, происходят атрофические изменения мышечных тканей.
Симптоматика
Первоначальным признаком атрофических изменений мышц является вялость с легкой болезненностью мышечных тканей даже при минимальной физической нагрузке. Потом происходит прогрессирование симптоматики, иногда больного беспокоит спазмированность с тремором. Атрофические изменения миоволокон могут поражать одну сторону или быть двусторонними. Сначала повреждаются проксимально расположенные группы мышц ног.
Провисшая стопа свидетельствует о том, что происходит повреждение берцового нерва. Для компенсации гипотрофии миоволокна голеностопной зоны сперва резко увеличатся в объеме, а затем, когда патологический процесс распространится повыше, икроножная мышца начнет худеть. Происходит уменьшение тургора кожи, она будет обвисать.
Когда атрофируются бедренные мышечные ткани, то икроножные миоволокна могут не повреждаться. При миопатии Дюшена симптомы особенно опасны. Такая атрофия мышц бедра характеризуется тем, что миоволокна на бедрах заменяются липидными тканевыми структурами. Больной слабеет, его двигательная активность ограничена, коленные рефлексы не наблюдаются. Происходит поражение всего тела, при тяжелой форме наблюдаются нарушения умственной деятельности. Патология часто наблюдается у маленьких мальчиков, которым исполнилось 1–2 года.
Как лечить?
Что делать при атрофии? Лечение атрофии мышц ног и рук должно быть комплексным. Восстанавливающимся конечностям показана терапия лекарственными препаратами, массажем с ЛФК, диетой и физиотерапевтическими процедурами. Также дополнительно можно лечить народными методами. Как восстановить атрофированные мышечные ткани? Восстановление питания мышц проводят лекарственными препаратами. Назначают сосудистые средства, нормализующие микроциркуляторные процессы и улучшающие кровообращение периферических сосудов.
- Ангиопротекторами: Тренталом, Пентоксифиллином, Куранитилом.
- Спазмолитическими препаратами: Но-шпой, Папаверином.
- Витаминами ряда В, улучшающими метаболизм с проводимостью импульсов. Применяют Тиамин и Пиридоксин, витамин В12.
- Биостимулирующими средствами для регенерации мышц, а также чтобы восстановить объем мышц: Алоэ, Плазмолом, Актовегином.
- Лекарствами, восстанавливающими проводимость мышц: Прозерином, Армином, Оксазилом.
Диета при мышечной атрофии должна включать витамины из ряда А, В, D с белками и продуктами, ощелачивающими естественные жидкости. В рационе должны быть свежие овощи (огурцы и морковь, болгарский перец и капуста брокколи). Еще показаны ягоды и фрукты (яблоки и апельсины, дыня и бананы, виноград и черешня, облепиха и гранаты). Рацион также должен состоять из яиц, постного мяса разных видов, морской рыбы. Свинина из меню исключается.
Надо варить каши на воде. Подойдет овсяная, гречневая и ячневая крупа. Показаны бобовые, разные орехи и льняные семена. Не следует забывать о зелени с пряностями (лук и чеснок, петрушка и сельдерей). Молокопродукты должны быть свежими. Молоко не должно быть пастеризованным, жирность сыра требуется, чтобы была не менее 45%. Если пациент ослаблен, то он питается 5 раз за сутки.

Кому-то при этом дозволяется даже немножко ходить, а кому-то покидать кровать нельзя ни под каким предлогом. Речь о лежачих больных, которые не сами выбрали для себя такой режим, а режим выбрал их, не оставив им другого выхода. Разумеется, постоянно находиться в горизонтальном положении, не имея возможности встать даже ненадолго, – это страшно. И пролежни хоть и ужасная, но далеко не единственная опасность такого положения.
Сплошные проблемы
Но даже относительно недолгое время провести на больничной койке без возможности сделать хоть несколько шагов тоже опасно. Именно поэтому хирурги заставляют прооперированных больных вставать едва ли не сразу после отхождения наркоза. Ну, по крайней мере, на другие сутки – уж точно.
Среди вредных последствий длительного лежания: онемение тела, тугоподвижность суставов, мышечная атрофия. Подсчитано, что в полном покое человек теряет до 3% от общей мышечной массы в сутки. То есть всего через месяц с небольшим беспрестанного горизонтального отдыха может произойти полная атрофия мышц и человек просто не сможет сделать ни шагу самостоятельно.
Кроме того, длительный постельный режим может привести к снижению функций сердечно-сосудистой системы, риску тромбообразования, а значит, и тромбоэмболии лёгочной артерии, которая угрожает больному внезапной смертью.

Ой, у вас застой!
Ещё одна опасность – лёгочный застой. У лежащего человека уменьшается объём лёгких при вдыхании. Снижение лёгочной вентиляции приводит к ухудшению кровотока, застойным явлениям в лёгких и даже к развитию пневмонии.
Помимо этого, длительная неподвижность грозит атоническими запорами, проблемами с мочевыделительной системой и инфекциями мочевыводящих путей, которые, в свою очередь, могут привести даже к развитию недержания мочи.
Но и это ещё не всё. Если долго лежать, начинается потеря костной массы и развитие остеопороза (скорость разрежения костной ткани у лежачих больных увеличивается в три раза), возникают депрессия и проблемы со сном, не говоря о наборе лишнего веса.
Даже риск побочных эффектов от лекарств у лежачих больных выше, чем у тех, кто встаёт с постели. В организме длительно неподвижного человека увеличивается содержание глюкозы в крови, нарушается азотный и кальциевый баланс, и организм становится более восприимчивым к побочному действию лекарств.
Кому трудней?
Тяжело восстанавливаются после длительного лежания люди с заболеваниями нервной системы. У таких больных время на реабилитацию увеличивается в 4–5 раз. Они встают на ноги после перелома не за месяц, а за пять. Им важно ещё на больничной койке заниматься восстановлением двигательных функций. Даже недолгое, но частое пребывание в постели может привести пациентов с заболеванием нервной системы к инвалидности раньше времени.

Без резких бвижений!
1. Важно помнить, что строгий постельный режим, как и лекарства, прописывают на определённое время (часы, дни, в редких случаях – недели). Соблюдать двигательные ограничения нужно лишь до исчезновения опасных симптомов и улучшения состояния или показателей исследований и анализов.
2. Продолжать лежать (на всякий случай) категорически не следует, но и резко выходить из постельного режима ни к чему – увеличивать активность надо постепенно. Начинать нужно с гимнастики в кровати, а потом уже можно спускаться на пол.
3. Правильно вставать важно даже после относительно недолгого ночного сна. Делается это так. Лёжа на спине и положив руки на живот, надо сделать несколько медленных глубоких вдохов и ещё более медленных глубоких выдохов, напрягая живот и очень сильно выпячивая брюшную стенку при вдохе, а при выдохе максимально втягивая её в себя. Ноги в коленях при этом могут быть немного согнуты. Надо сделать 10–15 таких вдохов. Потом нужно хорошенько потянуться руками вверх и пятками вниз. Далее перевернуться на живот, встать на колени и локти и по-кошачьи прогнуться, выгнув спину сначала дугой вверх, а потом вниз. Всё, позвоночник подготовлен к нагрузке, теперь можно вставать. Но не резко, а плавно. Вставать лучше с опорой на локоть. Или можно сначала лечь на живот, а затем спустить ноги на пол и полежать так несколько секунд, затем опереться руками и встать, не сгибая поясницу.
4. Порывисто вставать с кровати опасно. Дело в том, что при длительном лежании значительно слабеет тонус сосудов. Это приводит к тому, что при изменении положения тела, например, когда человек резко встаёт в постели или даже выпрыгивает из кровати, у него может резко снизиться артериальное давление и даже случиться обморок.

- 17 Янв
- 495
- 1
- уход за лежачим больным
- боли в ногах
- Атрофия мышц у пожилых людей: симптомы, причины, прогнозы
- С чего начинается атрофия: первые признаки и симптомы
- Причины и последствия заболевания
- Причины точечной слабости мышц:
- Диагностика и лечение
Атрофия мышц у пожилых людей: симптомы, причины, прогнозы
Слабость, упадок сил, снижение жизненного тонуса – естественные явления, сопровождающие процесс старения организма. Нередко перечисленные факторы могут свидетельствовать о серьезных заболеваниях, в том числе, атрофии мышц. В процессе развития атрофии мышцы постепенно уменьшаются в объеме, истончаются их волокна. В результате мышечная ткань заменяется на соединительную, не предназначенную для осуществления двигательной активности. Пожилой человек начинает испытывать серьезные проблемы даже при малейших нагрузках. Обычный поход в магазин, подъем по ступенькам или прогулка по улице становятся непосильными задачами, требующими помощи посторонних.
С чего начинается атрофия: первые признаки и симптомы
Первая стадия атрофии мышц у пожилых людей сопровождается быстрой утомляемостью. Во время ходьбы пациент часто останавливается, чтобы отдохнуть, а потом ему сложно продолжить движение. В ногах ощущается сильная тяжесть, чувствуется онемение, движения затруднены, меняется походка. Для потери тонуса в мышцах рук характерна замедленность движений, покалывание в области кистей, повышение тактильной чувствительности. Любое прикосновение или механическое воздействие доставляют сильный дискомфорт. Из-за отмирания тканей кожа приобретает синюшный оттенок.
Часто встречается слабость глазных мышц, когда у пожилого человека непроизвольно опускаются веки, зрение при этом сильно ухудшается. Глаза слезятся, понижается давление – это вызывает дополнительные неприятные ощущения. Самые сложные случаи – атрофия жевательных и глотательных мышц, когда без медицинской помощи не обойтись.
Причины и последствия заболевания
Слабость в мышцах может носить самостоятельный характер и сопровождать естественное старение организма, либо быть следствием других сопутствующих диагнозов. В зависимости от степени распространения, различают локализованную и генерализованную формы. При локализованной атрофии проблемы возникают лишь с определенной группой мышц или частью тела (например, с одной рукой, ногой и даже половиной лица).
Причины точечной слабости мышц:
- Рассеянный склероз.
- Инсульт.
- Заболевания спинного мозга.
- Аутоиммунные болезни.
Генерализованная атрофия может развиться на фоне следующих факторов:
Пожилые люди с сахарным диабетом, анемией, гипертонией, сердечнососудистыми заболеваниями больше подвержены атрофии, чем другие пациенты. Кислород поступает в ткани в недостаточном количестве, вследствие чего полноценная работа мышц нарушается, развивается слабость и беспомощность.
- Забывает принять лекарства или выключить плиту
- Может выйти из дома и потеряться
- Испытывает недостаток внимания и общения
- Не ухаживает за собой, постоянно подавлен(а)
- Жалуется на жизнь и боиться быть обузой
- Подолгу находится в одиночестве
- Страдаете от эмоционального выгорания
- Устали быть сиделкой для близкого человека, расстраиваетесь из-за его перепадов настроения
- Испытываете трудности в общении с ним
- Заняты на работе и не можете ухаживать сами
- Испытываете гнетущее чувство вины
- Посещения в любое время
- Связь с семьей по телефону
- Горячее питание по режиму, прогулки каждый день
- Круглосуточный уход, развивающие занятия, ЛФК
- Принимаем постояльцев с деменцией, после инсульта
Если игнорировать симптомы атрофии, болезнь может привести к серьезным последствиям. Во-первых, это увеличение веса. Мышцы не участвуют в обменных процессах, калории сжигаются медленнее, лишние килограммы набираются даже на фоне привычного рациона. Естественный мышечный каркас ослабевает, и у позвоночника пропадает опора и поддержка. Появляется сутулость, спина искривляется, развивается защемление нервов, что приводит к сильным болезненным ощущениям.
Наконец, атрофия мышц у пожилых людей ведет к ограничению подвижности и потере самостоятельности (частичной или полной). При малоподвижном образе жизни возрастает риск образования тромбов, и, как следствие – инсульты и инфаркты. Чтобы не оказаться на закате жизни прикованным к постели, важно контролировать свое состояние и при первых признаках атрофии мышц обращаться к врачу.
Диагностика и лечение
Составить план лечения поможет комплексное обследование. Доктор осматривает пациента, назначает ряд анализов и диагностических процедур. Среди способов борьбы с заболеванием выделяют медикаментозный, хирургический методы и лечение народными средствами.
Операцию проводят в самых запущенных случаях, когда состояние больного представляет угрозу для жизни. В остальных ситуациях можно попробовать справиться с недугом в условиях стационара или реабилитационного учреждения. Основная задача капельниц, таблеток, микстур – очистить организм от токсинов, повысить мозговую активность, улучшить работу сердечнососудистой системы. Специальная диета, прием витаминов и щадящие физические упражнения способны вернуть мышцам силу и значительно улучшить состояние пожилого человека.
Некоторые пациенты задаются вопросом, можно ли вылечить атрофию мышц у пожилых народными средствами. Специалисты не исключают эффективность некоторых методов, но отмечают, что нетрадиционная медицина должна носить вспомогательный характер и только сопровождать назначения врача, а не являться основным способом лечения.
При мышечной слабости рекомендуется употреблять в пищу мед, орехи, клюквенный и лимонный сок (в разумных количествах), виноград, ягоды можжевельника. Чтобы не допускать критического состояния и поддерживать естественный тонус в мышцах, нужно совершать ежедневные прогулки на свежем воздухе, не избегать активности и своевременно обращаться к доктору при первых симптомах недомогания.
Существует огромное количество упражнений для немногих людей с ограниченными возможностями и столько же способов адаптировать их в соответствии с потребностями людей с инвалидностью.
Всегда совершенствоваться — это единственный способ стать мастером. Имейте в виду, что увеличение повторений улучшит вашу выносливость, а увеличение веса улучшит вашу силу. Решите, на каком из вариантов вы хотели бы сосредоточиться и достичь своей цели.
Внимание: все упражнения делаются мягко, плавно, исключая рывки. Перед занятиями проконсультируйтесь со специалистом.
Упражнения для инвалидов-спинальников
Далее рассмотрим 3 упражнения, которые рекомендуется выполнять после разминки (можно использовать написанную выше разминку — упражнения 1-8). Для каждого упражнения вы выбираете три подхода. Повторяйте упражнение каждые 10 раз без остановки, а затем отдыхайте от 30 секунд до 1 минуты. Повторите еще 10 раз, отдохните снова и повторите в третий раз. В большинстве случаев постарайтесь оставить 48 часов между тренировками, чтобы дать полностью отдохнуть мышцами и суставами. Напряженные ткани требуют времени для восстановления!
Сидящие трицепсовые провалы
Это упражнение усилит ваши трицепсы, грудную клетку и переднюю часть плеч. Укрепление этих частей человеческого тела будет особенно полезно, если есть возможность расстаться с инвалидным креслом.
Упражнение подходит для инвалидов, имеющих силу в верхней части тела.
Сидя, положите руки на подлокотники кресла-коляски или другого кресла. Убедитесь, что они находятся прямо под вашими плечами. Поднимитесь вверх, пока руки не будут полностью вытянуты, а затем медленно опустите себя вниз, пока вы снова не усядетесь.

Модификация
Если у вас не хватает силы руки, но есть сила в ногах, вы можете использовать их, чтобы немного помочь себе. Но постарайтесь, чтобы ваши руки выполняли как можно большую часть работы. Начните с небольшого количества повторений (возможно даже 1-2), постепенно мышцы будут крепнуть, и вы сможете увеличить число повторов.
Колено поднимается
Это отличный способ укрепить сгибатели бедра — мышцы вокруг бедра, которые помогут ему двигаться, — и, следовательно, облегчить перенос, ходьбу и сгибание.
Упражнение подходит для инвалидов с некоторым контролем над нижней частью тела.
Сидя, поднимите одно колено вверх, пока ваша нога не окажется в нескольких сантиметрах от земли. Опустите медленно и также повторите. После того, как вы завершили повторы на одной ноге, повторите это на другой.

Модификация
Если вы изо всех сил пытаетесь полностью снять свою ногу с пола, можете использовать икроножную мышцу, чтобы согнуть лодыжку, которая поможет движению. Будьте осторожны, чтобы не дать икрам выполнять всю работу.
Сидеть и ходить
Для тех, кому нужно практиковать ходьбу, это упражнение идеально. Преимущества двойные. Сидячие упражнения укрепляют ноги, а короткая прогулка после этого служит для тренировки ожидаемой уверенной ходьбы.
Подходит для инвалидов с некоторым контролем над нижней частью тела.
Начните с двух стульев, расположенных на некотором расстоянии друг от друга, но держите их лицом друг к другу. Сидя в одном из них, выполните любые доступные сидячие упражнения, укрепляющие ноги (например, предыдущее). Затем, поднявшись, подойдите к другому стулу. Повернитесь, сядьте на второй стул, затем снова встаньте и вернитесь к первому стулу.
Модификация
Упражнение может быть сделано с помощью костылей, ходунков или помощника до тех пор, пока не будут наблюдаться постепенные улучшения. После чего помощь уменьшается. Вы также можете менять расстояние стульев.
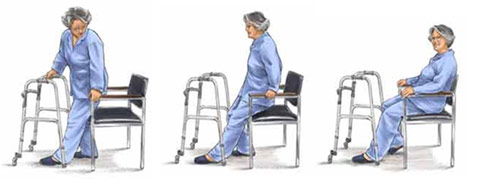
Регулярно выполняйте назначенные реабилитологом упражнения, чтобы добиться лучших результатов. Немного настойчивости и всё получится!
Читайте также:


