Тип сустава 2а у ребенка лечение
Рождение ребёнка – праздник для семьи. Тем печальнее становится болезнь маленького новорожденного. Нередко среди малышей встречается заболевание, известно как дисплазия тазобедренного сустава 2а.
Лучшее оружие против болезни – информация. Рассмотрим представление о заболевании, признаки, причины появления и меры борьбы.

Почему возникает заболевание
В последнее время дисплазия тазобедренного сустава чаще стала встречаться у новорожденных малышей в возрасте до года. Причины установлены:
- Неблагоприятная атмосфера развития плода (экологическая);
- Нарушения при беременности (неправильное расположение плода, безответственное отношение матери);
- Наследственная склонность к нарушениям опорно-двигательного аппарата.
Врач не сможет точно назвать причину развития заболевания.
Что такое дисплазия тазобедренного сустава
Дисплазия – нарушение структуры суставов таза и бедра. Если возраст тазобедренных суставов не достиг зрелости, болезнь относят в тип 2а. Чаще дисплазия проявляется уже при рождении, судя по последним подсчётам, слишком часто. Что интересно, чаще дисплазия появляется у маленьких девочек.
Избранные люди считают, что рождение малыша с неправильными сочленениями в суставе означает пожизненный дефект. Мнение ошибочно. Истина сложнее: дисплазия тазобедренного сустава продолжит расширяться, превращаясь в прочие типы, приводя к серьёзным болезням. Приведем примеры:
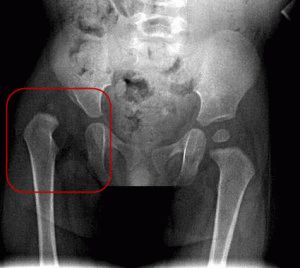
- Предвывих (типы 3а и 3в). На указанной стадии головка кости бедра слегка вылезает из вертлужной впадины;
- Вывих головки кости бедра (тип 4). Головка выходит полностью, сустав начинает деформироваться. Нарушается подвижность: малыш способен прихрамывать либо не ступать на ногу.
Различают одностороннюю и двухстороннюю дисплазию тазобедренного сустава. Дело заключается в вовлеченности ног: либо единственная нога становится жертвой дисплазии, либо одновременно обе. У новорожденных, к сожалению, чаще случается двусторонняя дисплазия.
Различить патологию сложно, болезнь не выказывает присутствие. Малышу не бывает больно, не развиваются судороги и прочие яркие симптомы нарушения. Внимательный родитель заметит болезнь в говорящих проявлениях:
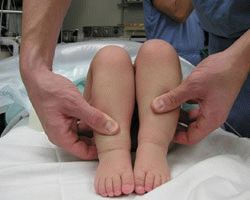
- Разная длина ножек;
- Ягодицы несимметричны;
- Из тазобедренного сустава издаются характерные щелчки: головка бедренной кости выскакивает из вертлужной впадины.
Если ребёнку исполнился год, наступило время активной ходьбы, дисплазия 2а проявляется признаками:
Если симптом заметит врач – тем лучше. Если фактор насторожил родителей, обратитесь за консультацией поскорее.
Как диагностируют дисплазию
Самостоятельные диагнозы и назначение лечения запрещены во благо ребёнка. Предстоит диагностика, без явного доказательства появления дисплазии лечение не начнут. Частая процедура выявления – прохождение УЗИ.
Процедура показывает явные преимущества. Во-первых, не доставляет детям дискомфорта (и взрослым). Во-вторых, чтобы сделать УЗИ, не нужно платить большие деньги, процедура вполне доступна.
УЗИ проводят грудничку, начиная с 4 месяца и заканчивая 6. Исследование выявит степень заболевания, подтвердит либо опровергнет наличие болезни. Начнётся лечение. По достижении возраста 6 месяцев придётся отправиться на рентген.
Как проходит лечение
Успешность лечения новорожденных с дисплазией тазобедренного сустава (начальный тип), зависит от месяца, когда заболевание замечено. Статистика показывает: в 90% случаев детишки остаются здоровыми и продолжают расти без непреодолимых препятствий. Чаще врачи добиваются результата к полуторагодовалому возрасту.
Если ребёнку уже исполнилось полгода, с молниеносным лечением придётся подождать: порой до пяти лет либо больше. Не предоставляется гарантии, что результат окажется лучшим. Чаще бывает наоборот. Порой требуется операция.
Если малыш вовсю ходит и диагностирована дисплазия последующей степени, результат лечения непредсказуем. Если говорить честно, вряд ли лечение принесёт полнейшее выздоровление. От родителей требуется соблюдение правил:
- Не ставить малыша на ножки, пока врач не выпишет соответствующее разрешение;
- Требуется помогать малышу делать специальные профилактические упражнения. К примеру, лечь на спину, развести ножки и вращать тазобедренный сустав. Упражнение помогает костям становиться более гибкими, растягивает их;
- Обеспечить ребёнку положение, когда бёдра постоянно разведены. Если зафиксировать правильное положение в суставе, кости привыкнут к принятому положению и правильно срастутся.

К счастью, лечение доступно и вполне осуществимо с положительным результатом. Главное – посетить врача вовремя, не запуская болезнь.
Как помочь ребёнку до установления диагноза
Если малыш родился здоровым, дисплазия тазобедренного сустава не страшна.
Для новорожденных детей обязательным становится ежемесячный осмотр у педиатра. Трижды в год родители приводят ребёнка к ортопеду. Если доктора не заметят настораживающих признаков, беспокоиться не стоит.
Дисплазия тазобедренного сустава, тип 2а, чаще появляется у новорожденных деток. Будущим мамам лучше пристальней следить за здоровьем во время беременности, не прекращая заботы о малыше после его рождения.
Первыми моими пациентами с диагнозом дисплазия тазобедренных суставов (тбс) были мои пятеро детей. Сейчас у них есть уже свои детки. Старшей дочери диагноз был поставлен 23 года назад, было назначение – стремена. Уже тогда был не согласен с тем, что это единственный путь лечения. Это заставило меня искать альтернативные методы лечения и разработать свою методику для грудничков. Сейчас с уверенностью могу сказать, что такой путь есть. Результаты многолетней работы, статистика, истории болезней подтверждают это. Данную методику правильнее было бы назвать профилактикой, которая нужна абсолютно всем малышам. Профилактическое лечение сразу после рождения позволяет избавиться от многих сопутствующих болезней при заболевании сколиоз и остеохондроз во взрослом возрасте. И хоть многие родители считают, что сколиоза не избежать, могу с уверенностью сказать, что мои дети и пациенты, начавшие лечение с грудничкового возраста растут здоровыми, выносливыми и красивыми. Но каждый в праве сам решать какой метод лечения выбрать.
Что такое Дисплазия?
Дисплазия – это недоразвитие органа или ткани.
Дисплазия тазобедренного сустава (ТБС) – частая патология опорно-двигательного аппарата у новорожденных и детей грудного возраста, характеризующаяся недоразвитием, смещением, не центрированием, асимметрией элементов ТБС: вертлужной впадины, головки бедренной кости с окружающими мышцами, связками, капсулой.
Различают три вида дисплазии тазобедренных суставов:
1) предвывих
2) подвывих
3) вывих бедра.
Предвывих и подвывих встречается у каждого 2-3-го ребенка, бывает односторонним и двухсторонним протекает практически безболезненно в детском возрасте, ребенок при этом может свободно ходить, бегать и даже прыгать, родители при этом не замечают практически никаких отклонений, за исключением косолапости, вольгузности стоп, сколиотической осанки…
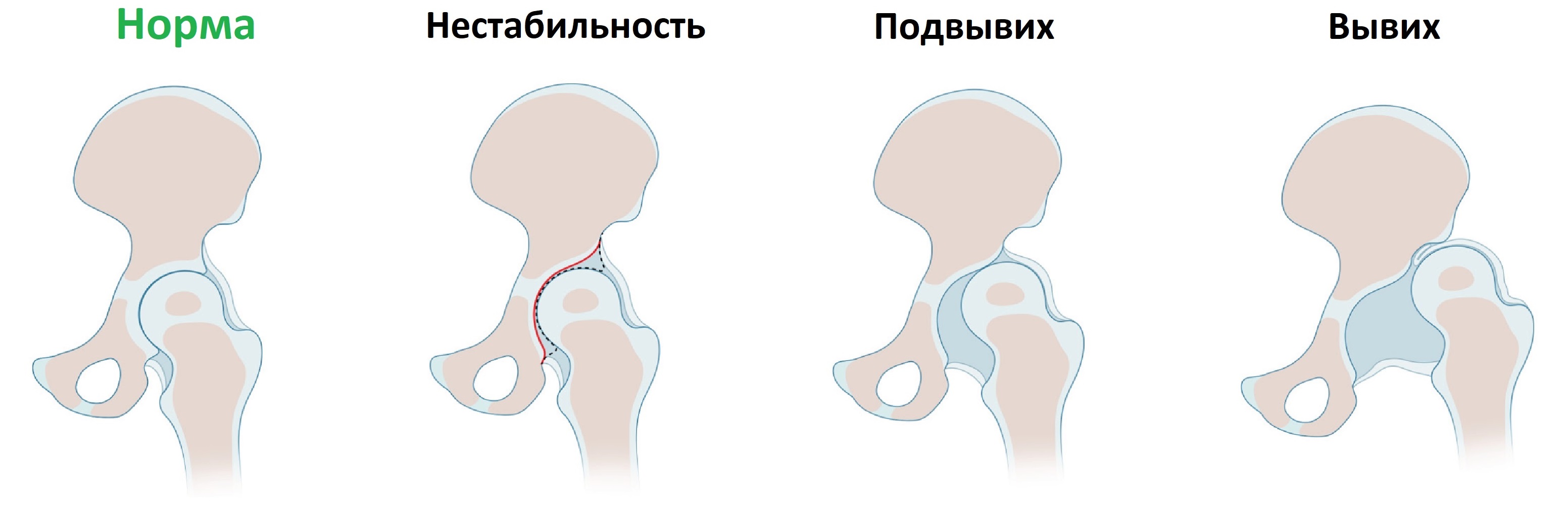
При предвывихе – головку бедренной кости можно свободно передвигать внутри сустава при этом окружающие сустав связки ослаблены, образуется нестабильность.
Подвывих – головка бедренной кости может выскакивать и возвращаться на свое место в сустав при этом, как правило, слышен глухой щелчок.
Вывих – крайне редкое явление, на 1000 рожденных детей у одного такая патология. При вывихе головка бедренной кости лежит вне сустава.
Причины дисплазии тазобедренных суставов (дисплазия ТБС):
1) Ягодичное предлежание плода, когда ножки согнуты в тазобедренных суставах и разогнуты в коленных, стопы находятся у плеч (часто исход родов – кесарево сечение).
2) Внутриутробное обвитие пуповиной.
3) Родовые и послеродовые травмы
4) Гинекологические заболевания у матери, которые могут затруднять внутриутробное движение ребенка.
5) Генетическая предрасположенность, если у родственников наблюдалась данная патология.
6) Гормональные нарушения у женщин во время беременности.
7) Недоношенные дети.
8) Воздействия внешних факторов окружающей среды.
Откуда же берется дисплазия?
В данном случае без терминологии не обойтись. Опишем один из механизмов происхождения дисплазии у детей. При функциональном блокировании в шейном отделе позвоночника (которое возникает при родах и после), напрягается верхняя доля трапециевидной мышцы, одновременно происходит напряжение и в нижней доле, в грудном отделе позвоночника впоследствии происходит блокирование в пояснично-крестцовом и подвздошно-крестцовом сочлениях. В результате этого, поднимается выше с одной стороны гребень подвздошной кости, происходит перекос таза (скрученный таз). О каких стременах в таком случае можно говорить, если с одной стороны нога выглядит короче другой. Соответственно головка бедра по отношению к другой расположена ассиметрично. Любые динамические нагрузки в таком случае болезненны. И никакой массаж и никакие ортопедические приспособления не исправят данной ситуации. Теряется каждый час, каждый день, не говоря уже о неделях и месяцах. А если еще напомнить о смещении в шейном отделе (читайте о кривошеи)- что приводит к нарушению мозгового кровообращения и вспомнить о гипоталамусе, который регулирует выработку гормонов другими железами, в том числе и выработку гормонов, отвечающих за нормальный рост и полноценное развитие, то становится страшно.
Как видите лечение должно проходить комплексно, благодаря применению методов мануальной диагностики и терапии, можно успешно исправить многие проблемы не ожидая усугубления процесса.
Современное лечение дисплазии у детей методами мануальной медицины
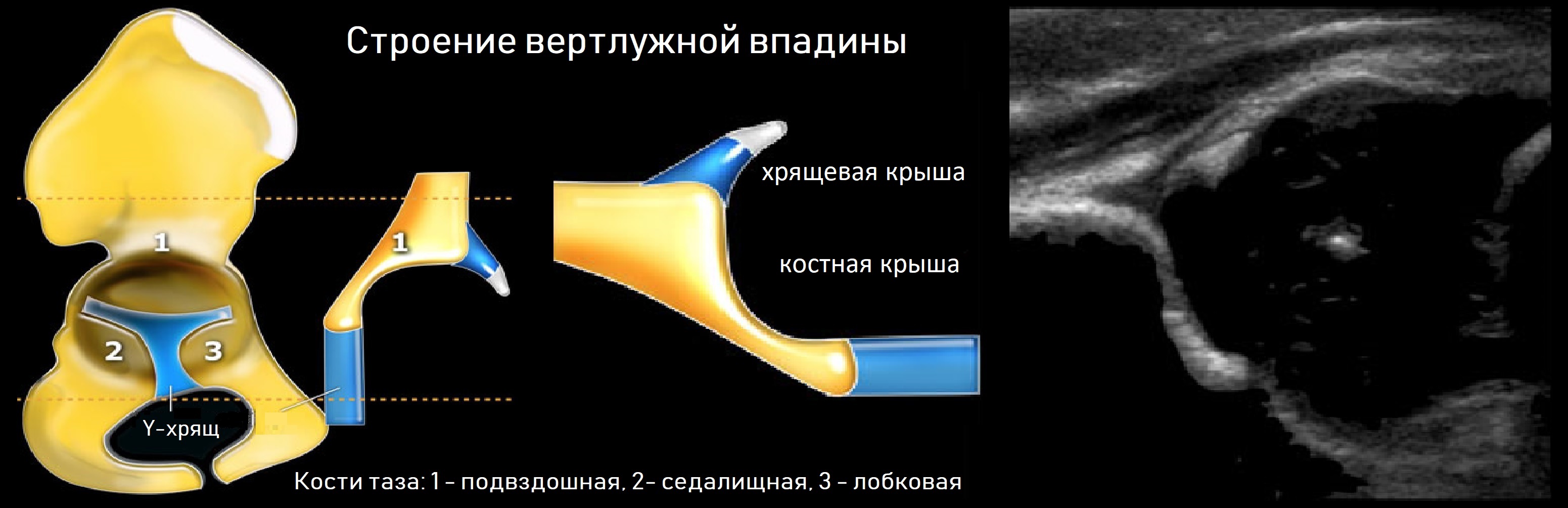
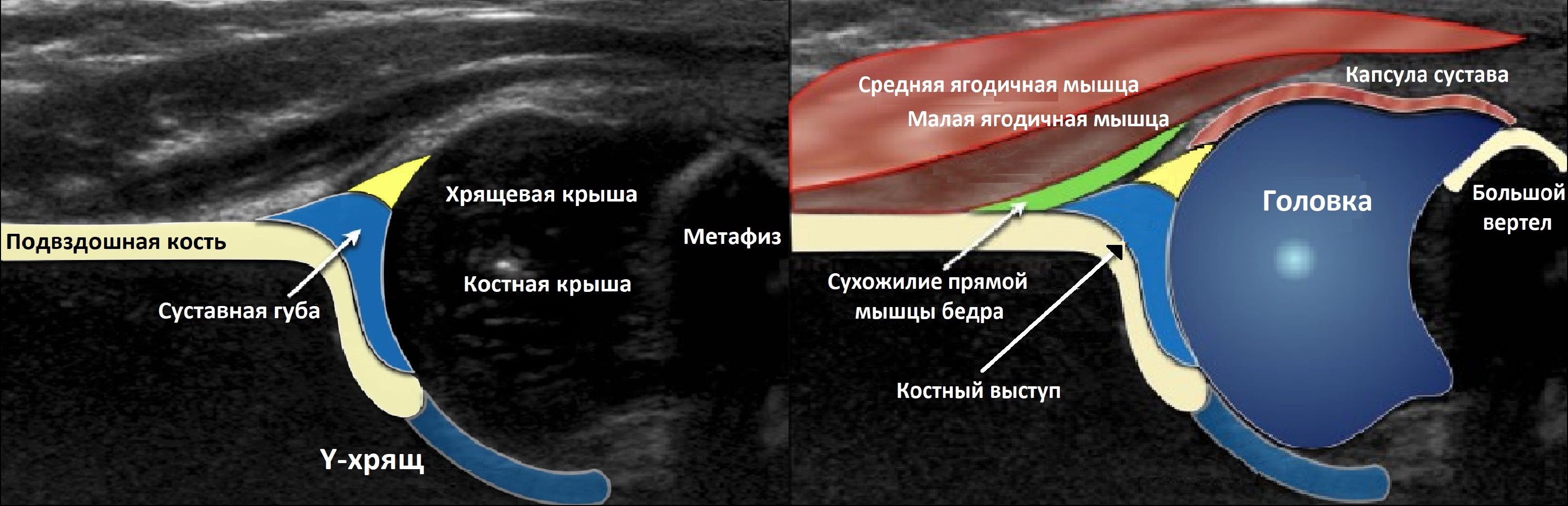
Тазобедренный сустав состоит из головки бедренной кости и вертлужной впадины. Вертлужную впадину образуют подвздошная, седалищная и лобковая кости. У детей три кости соединяет Y-хрящ. К 16-ти годам Y-хрящ окостенеет, тогда образуется единая безымянная кость.
К костному краю вертлужной впадины прикрепляется волокнисто-хрящевая суставная губа, которая увеличивает охват головки и выполняет роль присоски. Кнаружи от суставной губы крепится суставная капсула; головка и большая часть шейки оказываются в полости сустава.
Нажимайте на картинки, чтобы увеличить.
Врожденная дисплазия тазобедренных суставов встречается с частотой 6-20 случаев на 1000 новорожденных. При дисплазии костный край вертлужной впадины неполноценно развит, головка бедренной кости смещается кнаружи (подвывих) или выходит за пределы впадины (вывих).
От постоянного трения о сверхподвижную головку суставная губа превращается в плотное фиброзное кольцо, суставная капсула растянута и утолщена. Если образуются спайки между суставной губой и дном впадины или суставной капсулой и подвздошной костью, вправление вывиха затруднено.
Признаки дисплазии тазобедренного сустава: разная длина ног, асимметрия ягодичных складок, ограничение разведения бедер. Когда вертлужная впадина неглубокая, то головка легко вывихивается и вправляется при пробе Барлоу-Ортолани.
Младенец лежит на спине, ноги согнуты в коленях и приведены к средней линии. Деликатно надавите на колено вдоль оси бедра, при вывихивание слышно щелчок. Постепенно разводите ноги, вправление вывиха также сопровождает щелчок.
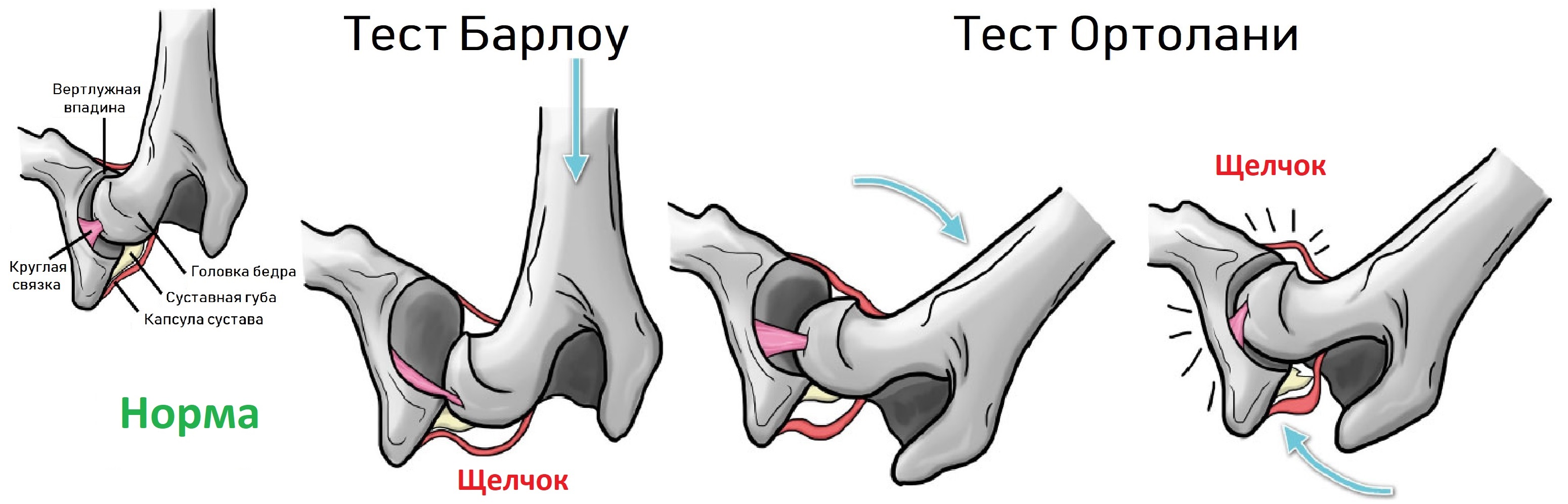
Нагрузка на кости определяет их форму. Если головка бедра сверхподвижная или вывихнута, то кости и связки тазобедренного сустава развиваются уродливо. Ранняя диагностика врожденной дисплазии тазобедренного сустава определяет эффективность лечения и исход.
УЗИ тазобедренных суставов у младенцев
У новорожденного головка бедренной кости хрящевой плотности, что позволяет оценивать вертлужную впадину методом УЗИ. У детей старше 6 месяцев возможности ультразвука ограничены из-за окостенения краев впадины и частично головки.
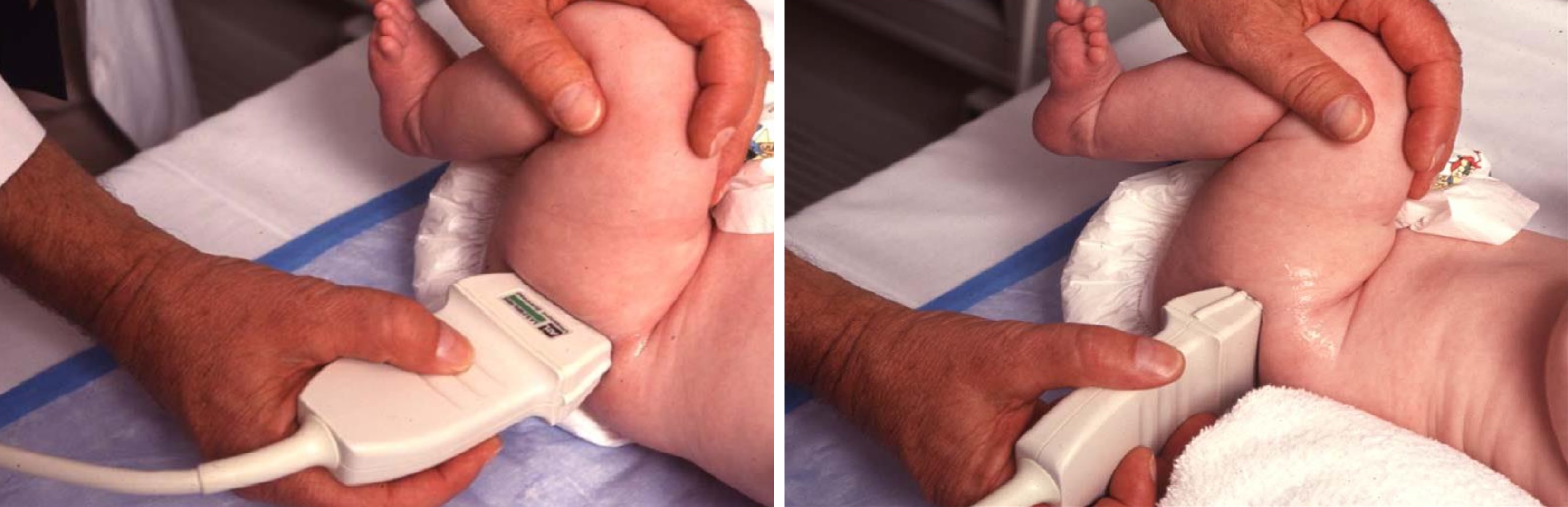
Младенец лежит на спине или на боку. Бедро оценивают в нейтральном (15-20°) и согнутом (90°) положениях. Линейный датчик 7-15 МГц располагают в проекции большого вертела параллельно (1) или перпендикулярно (2) поясничному отделу позвоночника.
На первом этапе тазобедренный сустав сканируют в продольной плоскости. Проводят основные линии, измеряют костное покрытие головки, расстояние от лобковой кости до головки, ∠α и ∠β, а также определяют тип строения по Графу.
На втором этапе оценивают стабильность тазобедренного сустава сустава при пробе Барлоу-Ортолани. В нестабильном суставе костное покрытие головки уменьшается, а расстояние от лобковой кости до головки и ∠β увеличиваются.
На третьем этапе тазобедренный сустав сканируют в поперечной плоскости. В случаях нестабильности, подвывиха или вывиха определяют кпереди или кзади смещается головка при пробе Барлоу-Ортолани.
Датчик располагают в проекции большого вертела параллельно поясничному отделу позвоночника. Найдите самое глубокое место вертлужной впадины. Отрегулируйте наклон датчика, чтобы линия тела подвздошной кости лежала строго горизонтально (2).
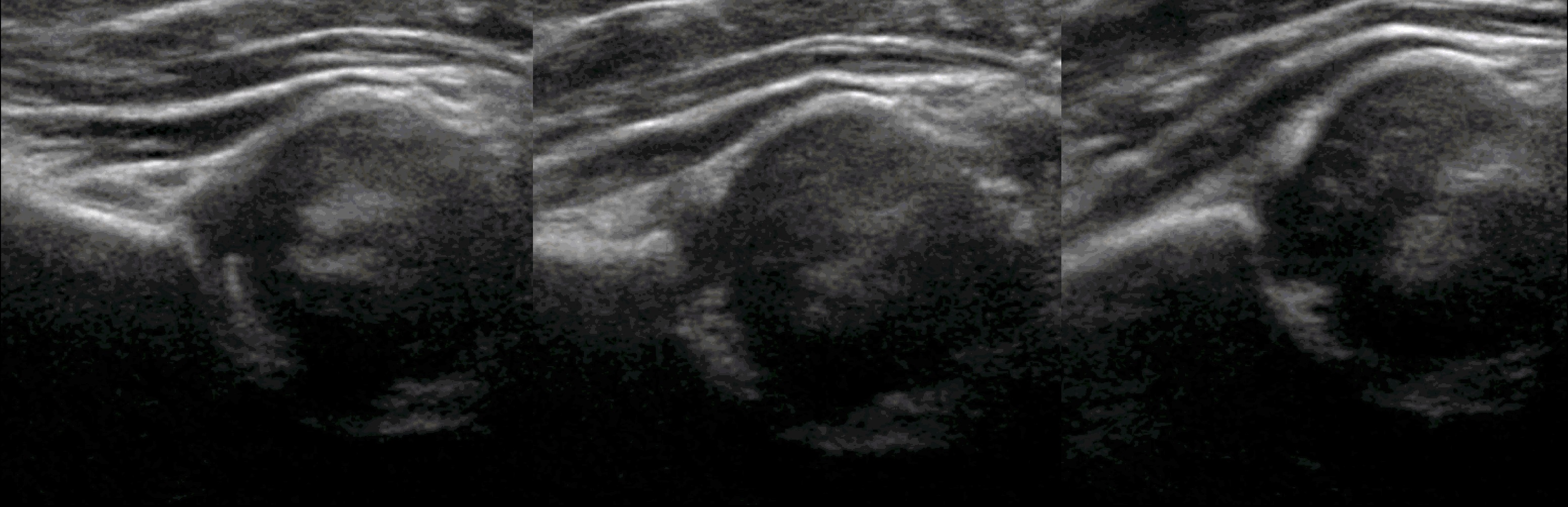
Пока головка бедренной кости хрящевой плотности, имеется акустическое окно для исследования вертлужной впадины. При продольном сканировании документируют по два снимка: первый — обзорный, второй — с линиями и углами.
Проведите базовую линию по наружному контуру подвздошной кости и обозначьте головку бедренной кости, аппарат автоматически вычисляет степень костного покрытия головки. Костное покрытие головки в случаях предвывиха 40-50%, подвывиха 6 мм, разница между бедрами >1,5 мм (3). Толстый хрящ лобковой кости считают вариантом нормы (4).
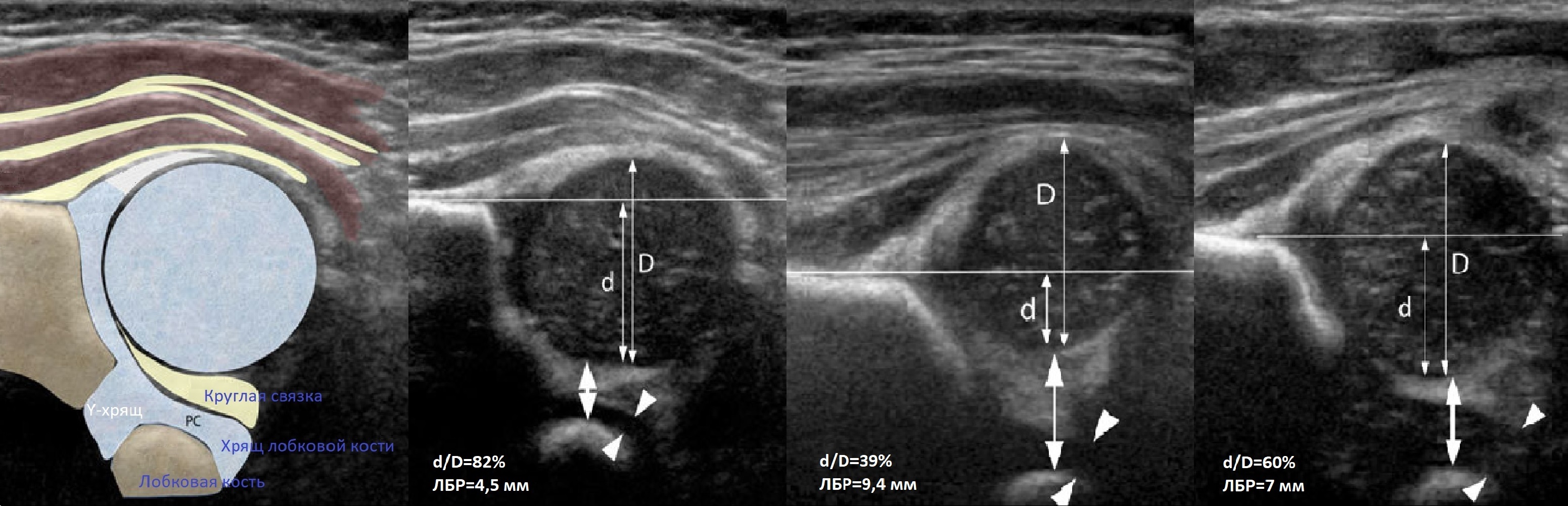
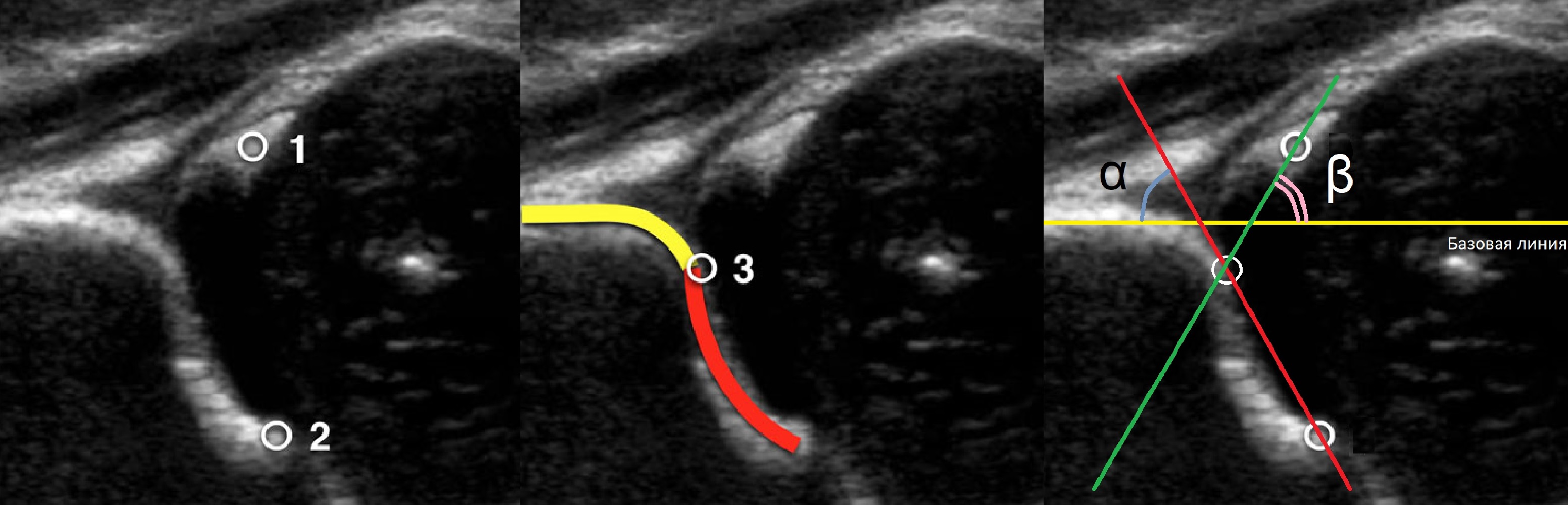
Линии костной (красная) и хрящевой (зеленая) крыши проходят через костный выступ, а так же начало Y-хряща и центр гиперэхогенного кончика суставной губы, соответственно. Степень развития костной крыши определяет ∠α, а хрящевой крыши ∠β.
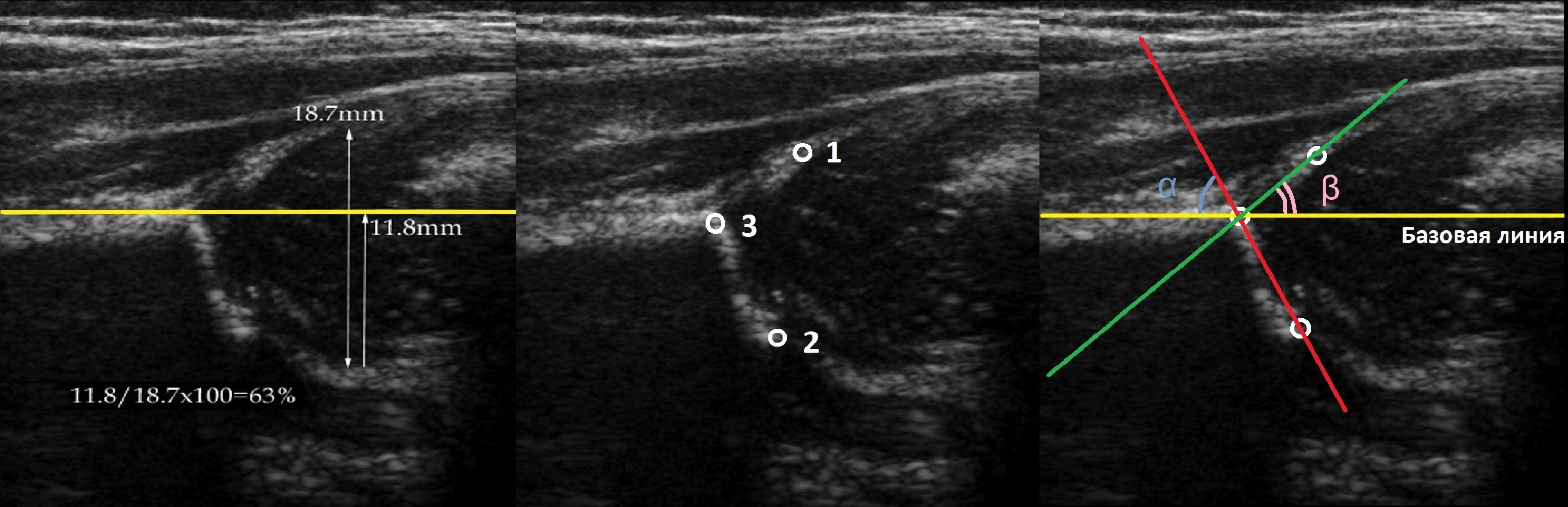
Если край подвздошной кости округлый, костный выступ определяют в точке перехода дуги наружного контура вертлужной впадины в дугу наружного контура подвздошной кости. Обратите внимание, все линии проходят по наружному контуру костей.
1а: ∠β 77°. Костная часть крыши уплощена. Костный выступ закруглен или плоский. Хрящевая крыша расширена. Заключение: Тяжелая дисплазия т/б сустава (тип 2d), предвывих (близко к децентрации головки). Гипсовая повязка на 3 недели, затем стремена Павлика. Контроль УЗИ 1 раз в месяц.
Вам поставили диагноз дисплазия тазобедренных суставов (ДТБС)? Потом оказалось, что дисплазии и не было? Или, наоборот, вовремя не определили и не назначали лечение?
ДТБС – это врожденная патология, развивающаяся в результате внутренних и внешних факторов во время беременности, приводящая к неправильному развитию суставной впадины и отдела бедра, прилегающего к тазу.

Существует 4 степени тяжести патологии:
- Незрелость ТБС – пограничное состояние, чаще наблюдаемое у недоношенных детей. Характеризуется отставанием развития суставные структур:
- Замедленное образование ядер окостенения
- Пограничные показатели углов
- Предвывих – суставная впадина скошена, угловые значения значительно изменены, но смещение головки кости бедра отсутствует, провокационные тесты – отрицательные.
- Подвывих – впадина более уплощена и скошена, головка кости смещается вверх и наружу, при провокационных тестах способна выйти из суставной впадины.
- Вывих – наиболее тяжелая форма, при которой головка бедра сдвигается еще выше, выходя из впадины.
Диагностика
Клинически заподозрить дисплазию тазобедренных суставов можно на основании:
- Асимметричного расположения бедренных и ягодичных кожных складок
- Ограничения отведения ног, согнутых под прямым углом в ТБС и коленных суставах:
- для детей первого месяца жизни характерно ограничение отведение бедра,
- начиная с 2 месяца и до года характерно ограничение отведение бедра или, наоборот, избыточная гипермобильность.
3. Укорочения нижних конечностей.
4. Избыточной ротации бедра.
5. Симптомов "соскальзывания" или "щелчка" в тазобедренном суставе.
6. Наружной ротации стоп.
7. Пальпации головки бедренной кости за задним краем впадины.
8. Косого расположения половой щели у девочек.
Предрасполагающие факторы
Гинекологические и другие болезни будущей матери (аномалия матки, миома, анемия, ревматическая болезнь);
Неправильное питание и нездоровый образ жизни будущей матери
Неблагоприятная экология
Наследственность по дисплазии.
ВО ВРЕМЯ БЕРЕМЕННОСТИ:
Патологическое течение беременности (маловодие, угроза выкидыша, токсикозы, прием медикаментов,)
Острые вирусные и другие инфекции (ОРВИ, грипп, сифилис, др.), особенно с 10 по 15 неделю беременности.
Первые либо трудные роды
Особенности плода (крупный размер, поперечное положение, ягодичное предлежание, многоплодная беременность)
Задержка формирования ядер
Ядра окостенения должны начать появляться к 3 месяцам (0-5 мм) и к 10 месяцам равны 9-11 мм.
Если у ребенка имеется лишь нарушение скорости формирования ядер окостенения при сохранении угловых показателей, то:
- до 3-4 месяцев динамическое наблюдение;
- после 4 месяцев — контроль витамина Д, контрольные УЗИ 1 раз в месяц, решение вопроса о восстановительном лечении.
Важно решить эту проблему к 6-7 месяцам, когда ребенок начинает ползать. Ядра должны быть уже хорошо сформированы к началу ходьбы (к 1 году), чтобы отдел бедренной кости, прилегающий к тазу, был способен выдержать вертикальную нагрузку.
В случаях подозрения ДТБС ребенку проводится УЗИ или рентгенография. В настоящее время всем детям в возрасте 1 месяца рекомендовано проводить ультразвуковое исследование ТБС. Целью которого является раннее выявление неправильного формирования ТБС.
Врожденный вывих ТБС является самым неблагоприятным вариантом дисплазии ТБС. Его встречаемость 3-4 случая на 1000 нормальных родов. Чаще всего выявляется еще в роддоме или в первые недели жизни малыша
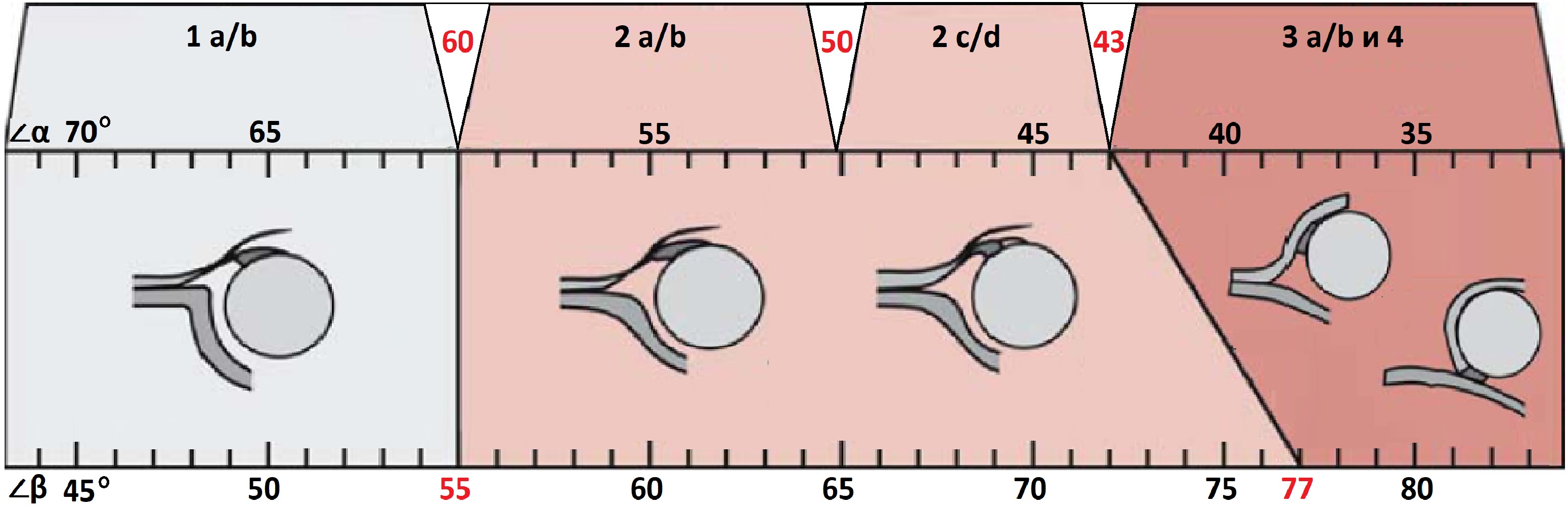
УЗИ по методу Графа
1а и 1б. Нормальный тазобедренный сустав.
α >60, β 55. Костный выступ округлый, головка центрирована, хрящевая часть крыши широкая, костная часть крыши покатая.
Тип 2с Предвывих.
α=43-49, β=70-77 Головка бедренной кости центрирована, но хрящ покрывает её недостаточно, костная часть крыши закруглена. Если показатели за пределами нормы углов, требуется лечение.
Тип 3. Подвывих.
α 77. Головка сустава расположена снаружи суставной впадины, хрящевая часть крыши не определяется. После 3-х месячного возраста могут начаться дегенеративные процессы, что спровоцирует коксартроз. Необходимо лечение.
В случаях нарушения углов по УЗИ и/или подозрении при клиническом осмотре, ребенка направляют на рентгенологическое исследование. Оно является наиболее объективным, и при правильно выполненном снимке, подтвердить дисплазию ТБС, врожденный вывих и незрелость тазобедренного сустава.
Своевременное выявление и максимально функциональное лечение дисплазии залог:
- положительного прогноза
- сокращения сроков лечения
- отсутствия нарушения торсионного формирования нижних конечностей
- правильной адаптации ребенка к осевой нагрузке.
Врач ортопед-травматолог, реабилитолог и подиатр Кирилл Шлыков
Врач по лечебной физкультуре, Войта-терапевт Мария Гербутова
Что такое незрелость тазобедренных суставов
Незрелость тазобедренного сустава – врожденное состояние, которое встречается у каждого тысячного младенца. Во время внутриутробного развития скелет формируют механические и физиологические факторы.
Суставы при рождении исходно недоразвиты, поскольку вертлужная впадина и головка бедренной кости состоят из хрящевой ткани. Потому на рентгенограмме эти структуры не определяются. Головка всегда выглядит больше суставных поверхностей, фиксирующих ее с помощью губы – лимбуса.
Состояние может сохраняться до трех месяцев, после чего проходит. Характерно для недоношенных детей, но может появляться и у появившихся в срок под действием различных ограничений. Гипоплазия тазобедренного сустава у детей не считается проблемой, если головка остается в суставной лунке и не мешает развитию скелета.

Различают две степени незрелости – состояние подвывиха и вывиха. При длительной репозиции головки мышцы усиливают тонус и утягивают бедренную кость. Ее расположение будет зависеть от изначального угла смещения. Головка бедренной кости окостеневает в области лобковой кости или задней поверхности таза.
Врожденные деформации бедра идут под кодом МКБ-10 — Q65, при этом различают вывихи, подвывихи, односторонние и двухсторонние, неуточненные. Под кодом Q65.6 находится предрасположенность к вывиху – неустойчивое бедро. Существует также код М24.8 – другие неуточненные поражения суставов.
Неразвитость суставов — это несовпадение размеров и конфигурации двух элементов сустава – головки бедренной кости и суставной лунки.
Формы болезни
Под патологией ортопеды различают два вида отклонения:
- врожденные аномалии формирования суставных структур;
- неполноценность развития или недоразвитие структур сустава.
Для классификации отклонений используется шкала Графа. Незрелым суставам присваивается тип 2а.
Вертлужная впадина – высокая и плоская. На фоне повышенной эластичности связок возможны подвывихи.
Различают три подвида патологии:
- ацетабулярная – касается развития суставной лунки, влияет на централизацию головки бедра;
- изменения бедренной кости, недоразвитие шеечно-диафизарного угла. Для расчета показателя на снимке проводят две линии – центр шейки и головки бедра;
- ротационное нарушение – изменение угла между осью бедренной кости, надколенника и тазобедренного сустава. Возникает предрасположенность для варусной или вальгусной деформации. У младенцев угол составляет 35 градусов, в три года уменьшается до 25, и во взрослом возрасте до 15.
Третий тип – подвывих бедра – это осложнение незрелости вертлужной впадины, которое диагностируют после 3-4 месяцев.

Причины
Взаимное давление бедренной кости на тазовые кости формирует импульсы для развития сустава. Потому одной из причин является недостаточное и ограниченное движение нижней конечности плода во время внутриутробного развития.
Существуют факторы, которые повышают риск суставной незрелости:
- Наследственность – наличие проблемы с суставом у одного из родителей, брата или сестры повышает риск в 5 раз.
- Женский пол – примерно в 8 случаях из 10 незрелость встречается чаще у новорожденных девочек, что связано с воздействием материнского гормона реклаксина, от которого защищены мальчики.
- Условия развития плода: маловодие и большой вес ребенка повышают риск дисплазии, поскольку ограничивается пространство для движения внутри матки.
- Тазовое предлежание означает, что ребенок находится ножками в малом тазу, где пространство для движения ограничено. Риск недоразвития суставов возрастает в 7 раз.
- Первенец – примерно в 6 из 10 случаев сустав не созревает у первого ребенка, что связано с повышенной плотностью стенок матки первородящих женщин и с ограниченной возможностью движения.
- Прочие аномалии: церебральный паралич, проблемы со спинным мозгом или нервно-мышечные расстройства повышают риск недоразвития.
Незрелость тазобедренного сустава более распространена среди недоношенных детей и младенцев весом около 5 кг при рождении.
Симптомы

Новорожденный ребенок с незрелостью тазобедренного сустава не испытывает боли и дискомфорта.
Детей осматривают сразу после рождения, и в первую очередь оценивают симметрию развития суставов.
Акушерка сгибает колени и разворачивает бедра наружу, раскрывая их словно книгу.
Данный тест Ортолани является позитивным, если слышится щелчок – головка бедренной кости выскальзывает из вертлужной впадины для осуществления движения.
При тесте Барлоу врач помещает указательный и средний палец вдоль большого вертела и большим пальцем захватывает внутреннюю часть бедра. После этого нежно приводит бедро и слегка надавливает вниз – ребенок лежит на спине. Щелчок и соскальзывающее движение указывает на подвывих бедра.
Другие признаки незрелости суставов:
- Одна бедренная кость выглядит короче с 1-ой стороны. Практически у каждого четвертого ребенка без аномалий кожные складки отличаются.
- Подъягодичные складки располагаются неравномерно.
Обследовать младенцев сложно. Ребенок должен быть без подгузника, в хорошем настроении. Малыша нужно осмотреть первые 24 часа после рождения, затем спустя 6 недель, в возрасте 6-9 месяцев и после начала ходьбы. В старшем возрасте на упущенную дисплазию указывает хромота.
Диагностика
При подозрении на незрелость тазобедренных суставов ребенка приносят на осмотр через несколько недель. У многих новорожденных из-за эластичности и слабости тканей присутствует нестабильность. В большинстве случаев бедро укрепляется к двум месяцам жизни. Иногда вывих или подвывих бедра исправляется врачом-ортопедом во время обычного осмотра.
При сохранении нестабильности до 4-6 месяцев ребенка направляют на ультразвуковое исследование. УЗИ выполняют на второй недели жизни у недоношенных детей и имевших тазовое предлежание.
После 6 месяцев выполняют рентген, бедра располагаются в нейтральном положении. В период новорожденности бедра разворачивают на 20-30 градусов, при этом на снимке рисуют вертикальные и горизонтальные линии для визуализации эпифизов бедренной кости. Дальше рассчитывают ацетабулярный индекс. Если его значения больше 30 градусов, то предполагается боковое или проксимальное смещение – вывих.
Лечение

Лечение недоразвития тазобедренного сустава у новорожденных предполагает коррекцию патологии до 4 месяцев, в дальнейшем – речь идет о борьбе с дисплазией.
Незрелый тазобедренный сустав у новорожденных в 1, 2 и 3 месяца исправляют с помощь широкого пеленания, так как речь может идти о нестабильности связок сустава.
С 4 и до 6 месяцев используются стремена Павлика, которые представляют собой ремни, фиксирующие бедра в разведенном положении, лечение продолжается до 6 недель.
После 6 месяцев при наличии вывиха проводят закрытую репозицию под контролем рентгена или МРТ и суставы гипсуют в правильном положении, лечение продолжается до 12 недель до стабилизации бедренной кости.
Гимнастику необходимо выполнять регулярно для стимуляции роста костной ткани. Упражнения чаще являются пассивными в силу раннего возраста. Гимнастику проводят только после массажа – разогрева мягких тканей.
Комплекс пассивных упражнений помогает сохранить объем движений в суставе:
- мягкое разведение согнутых в коленках ножек в позу лягушки;
- имитация ползанья ногами поочередно в положении лежа на животе;
- подъем ног лежа на спине (ноги не нужно сильно сводить вместе);
- сгибание ноги в колене лежа на спине, разворот наружу и разгибание, выполняется поочередно на двух ножках;
- разведение прямых ножек, отведение одной ноги при сгибании в суставе под 90 градусов;
- в положении лежа на животе отведение ножки назад, затем сгибание в положение ползанья (лягушки).
Упражнения выполняются дважды в день, пока малыш не научится хорошо ходить. В этот же период рекомендуется массаж по 10 сеансов 3-4 курса в год.
Если малыш становится капризным во время занятия, нужно расслабить его ножки поглаживаниями. Самое главное правило – не применять силу, чтобы исключить травмирование хряща. Во время лечения можно поставить ребенка на ноги, чтобы сформировать рефлекс опоры и ходьбы.
Пеленание при дисплазии помогает только до 4 месяцев, когда ставится диагноз незрелость или нестабильность тазобедренных суставов.
Используются три пеленки: одна размером 80х120 см и две по 80х90см. Одну пеленку раскладывают на столе, вторую складывают сверху косынкой, направляя вниз большой угол. Третью складывают до прямоугольника шириной 20 см поверх второй.
Ребенка кладут на пеленки, чтобы верхний край находился чуть выше талии. Третья пеленка проходит между ножек, а углы второй – оборачиваются вокруг бедер каждый. Первая пеленка плотно оборачивается вокруг живота, а нижний край подгибается вверх, закрепляется в складках. Так достигается естественное положение для суставов.

Помимо тугого пеленания подходят слинги, в которых ножки ребенка разводят в стороны, а его прижимают к материнской груди.
На рынке появилось разнообразие ортопедических средств для фиксации тазобедренных суставов в правильной позиции. Применяются детские профштанишки с распоркой из вспененного пенополиуретана. Они пошиты из кожзама и застегиваются на липучках. Ортезы абдукционные представляют собой регулируемые распорки, которые закрепляются ремнями к плечевому поясу ребенка.
В более старшем возрасте после хирургической процедуры применяют гипсование конечности по Тер-Егиазарову. Параллельно устанавливают распорку в области коленей. Угол отведения увеличивается со снижением тонуса мышц и расслабления суставов. Лечение продолжается до 3-4 месяцев.
В массаже для грудничков применяют мягкие приемы – поглаживание и растирание. Лишь в области ягодиц добавляют мягкое разминание, легкое поколачивание. Массаж комбинируют с гимнастикой – разведением ножек и вращением бедра внутрь: так стимулируется костный рост давлением головки бедра на суставную впадину.
После 18 месяцев при сохранении вывиха нужна открытая репозиция – хирургическое вмешательство, предполагающее резекцию сухожилий и последующее гипсование суставов, при этом до 4-летнего возраста происходит хорошее ремоделирование ацетабулярной ткани.
После 4 лет выполняется восстановительная остеотомия для улучшения механики сустава. Она заключается в удалении части костей для стимуляции ее роста.
Многие факторы незрелости тазобедренных суставов не поддаются коррекции, но можно противостоять развитию дисплазии с помощью простых правил:
- использовать безопасное широкое пеленание;
- носить ребенка, обращенным животиком к себе с разведенными ножками;
- укладывать между ног валик, не позволяя ногам держаться вместе.
Комаровский заявляет о том, что в большинстве случаев достаточно покупать подгузник на размер больше, чтобы фиксировать бедра.
Заключение
Недоразвитый тазобедренный сустав у грудничка – это повод для мониторинга. Обычно родителей просят показать ребенка ортопеду в 2, 4 и 6 месяцев для отслеживания ситуации, тогда же проводят ультразвуковое обследование. Лечение на ранних стадиях заключается в широком пеленании, использовании массажа и ортезов.
Читайте также:


